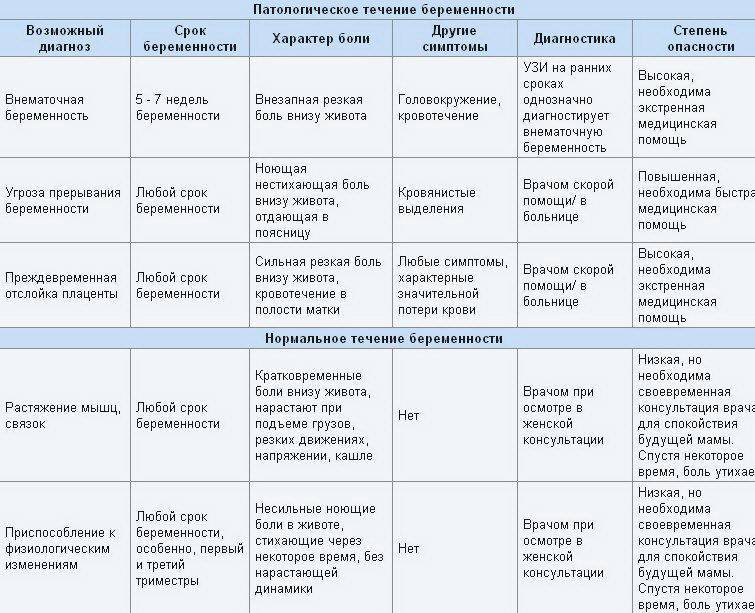
Развитие ребенка
Мария Прохорова рассказывает, что на сроке восьми недель происходит завершение эмбрионального периода развития малыша. Теперь его официально именуют не эмбрионом, а плодом.
В это время у маленького человечка начинают «вырисовываться» характерные черты лица и тела. Уже сейчас можно разглядеть очертания носика, губ, челюстей. Кости рук, ног и черепа становятся все крепче и постепенно приобретают твердость. Понемногу оформляются будущие запястья, изгибы локтей, коленей, лодыжек, плеч, формируются пальцы на ручках и ножках, развиваются уши, шея, а вместе с ней и дыхательные пути, исчезает «хвостик», а конечности, наоборот, становятся все более различимыми. Веки почти сформированы, но пока не функционируют в полном объеме. На крошечном языке уже имеются вкусовые сосочки.
К этому времени подходит к концу процесс структуризации почек, желудочно-кишечного тракта, мочевого пузыря и сердца — оно теперь четырехкамерное, в нем вовсю формируются клапаны. Активно совершенствуется нервная система. Малыш начинает совершать свои первые движения, но он все еще слишком крошечный для того, чтобы они были хоть сколько-нибудь ощутимы. Размеры плода на этом сроке составляют около 2 см, а весит кроха примерно 3 грамма. Чтобы было проще представить себе, насколько еще мал ваш будущий сынок или дочка, представьте себе фасолинку или ягодку винограда. И тем не менее темпы роста вчерашнего эмбриона поражают воображение — за какие-то две недели он «вымахал» вчетверо!
Еще буквально неделю назад зародыш постоянно находился в позе эмбриона, то есть головка была прижата к будущим коленям, а спина будто бы скрючена. Теперь тельце плода начало выпрямляться, и он все больше напоминает младенца.
У девочек формируются яичники, а у мальчиков — яички, однако разглядеть пол будущего малыша на УЗИ пока не под силу даже самому опытному специалисту и современному оборудованию. Придется набраться терпения и немного подождать.
pixabay.com  / 
Отхождение слизистой пробки накануне родов
Еще одним предвестником скорых родов может стать отхождение слизистой пробки – желеобразной массы, которая выделяется оболочками шейки матки во время беременности. Эта «пробка» заполняет собой шейку матки и защищает родовые пути и плод от восходящей инфекции. Накануне родов шейка матки начинает размягчаться, приоткрываться и в результате пробка (в виде бесцветной, желтоватой, или слегка розоватой слизи) может отойти до начала родов – иногда это может произойти за неделю, а то и за две. Важный момент: после отхождения пробки следует воздержаться от посещения бассейна, купаний в водоемах и даже приема ванны, так как это увеличивает риск попадания инфекции. Лучше ограничиться душем.
Опыт сибмам:
Jelena
– 10 июля вечером отошла пробка без каких-либо предварительных симптомов. 11 с утра начали подтекать воды, к обеду начались небольшие схватки, в роддом по указанию акушерки приехала к 7 вечера, всё это время держала с ней связь по телефону. Родила 12 июля в 12.20. ПДР был 29 июля.
SweetMama
– Пробка полностью отошла за 1 день (первая её половина отошла за 2 недели).
Len’ok
– У меня пробка выходила постепенно, была похожа на результат затяжного насморка, с кровяными прожилками.
Лечение симфизита при беременности
Полностью вылечить заболевание при беременности нельзя, но выполнение некоторых рекомендаций поможет существенно облегчить состояние пациентки. На первой стадии симфизита необходимо:
- обеспечить постельный режим, максимально снизить физические нагрузки на период беременности, пациентке необходимо больше времени проводить в покое;
- принимать легко усваиваемые препараты кальция, витамины группы B;
- применять процедуры с ультрафиолетом;
- регулярно выполнять упражнения, направленные на укрепление лонного сочленения;
- на период беременности для сна выбирать ортопедические матрацы;
- избегать нахождения в одной позе больше 60 минут, длительной ходьбы;
- принимать безопасные во время беременности обезболивающие при необходимости.
Стратегия лечения 2 и 3 стадии симфизита при беременности предполагает удержание костей таза в максимально близком положении. При возникновении сильных болей женщину могут положить в стационар. В больнице необходимо пройти курсы медикаментов, обладающих обезболивающим и противовоспалительным эффектом, физиотерапию. Если терапия проходит амбулаторно, беременным, страдающим симфизитом, рекомендуется:
- строго соблюдать постельный режим;
- носить специальный корсет, бандаж или применять тугое бинтование;
- придерживаться диеты, включающей продукты с повышенным содержанием кальция;
- принимать обезболивающие и витаминные препараты, назначенные специалистом, разрешенные при беременности.
Лечебная гимнастика
При симфизиопатии рекомендуется делать специальную гимнастику, направленную на укрепление лонного сочленения. Осуществлять зарядку надлежит не менее 3 раз за день. При симфизите применяется комплекс из следующих упражнений:
- Лягте на спину, ступни подтяните к ягодицам, согнув ноги в коленях. Разводите нижние конечности в медленном темпе, зафиксируйте положение на 30 секунд, затем снова сведите. Повторите упражнение 6 раз.
- Пятки отодвиньте от ягодиц на 30-40 см. Приподнимайте и опускайте область таза. Движения должны быть медленными. На минимальном расстоянии от пола постарайтесь задержать свое положение как можно дольше. Таз необходимо поднимать на 2-3 см. Повторите упражнение 6 раз.
- Сделайте упражнение «Кошка». Встаньте на четвереньки. Держите позвоночник ровным, спину расслабьте. Голову не опускайте и не поднимайте. Выгибайте спину, напрягая при этом бедренные и брюшные мышцы. Голову необходимо поднимать. Выполните 3 повторения.
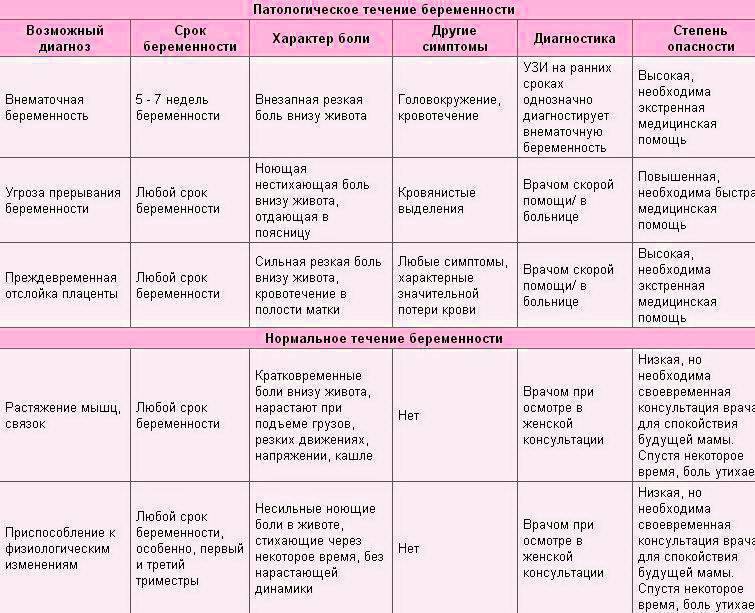
Источники боли в начале беременности
Доктора заслуженно называют начальные месяцы вынашивания наиболее ответственными, ведь в этот промежуток времени происходит быстрая смена событий в организме. Нужно осознавать, при каких факторах болит спина при беременности в первом триместре. Нельзя все непривычные ощущения принимать как поводы для беспокойства. Чтобы быть спокойным насчет здоровья, следует понимать, из-за чего возникают естественные болевые синдромы, свойственные вынашиванию, и какие чувства говорят о дефективности.
Боль в спине на ранних сроках беременности может быть спровоцирована целым рядом моментов:
- В первые 14 дней оплодотворенная яйцеклетка прикрепляется к матке. Это событие по обыкновению вызывает некоторые неприятные ощущения в нижней области брюшной полости. Дамы, не знающие о своем положении, дискомфорт могут принять за предменструальные симптомы;
- К 3-4 неделе также нельзя не паниковать, ведь в это время происходит формирование тканей для будущей плаценты. На первом месяце в стенку матки внедряются ворсины, впоследствии развивается система кровоснабжения плода;
- Неделей позже на протяжении 14 дней происходит исчезновение мышечного слоя, который спазмами может повредить эмбрион;
- Описанные ощущения возникают у дамы на 7-8 неделе, когда происходит выработка активного гормона под названием релаксин. Это вещество воздействует на суставы, предоставляя возможность расслабляться тканям;
- Мышечные волокна матки активно растут на 9-10 неделях, масса этого органа увеличивается в несколько раз, меняется форма для качественного развития малыша;
- Также болезненные ощущения возникают под конец формирования всех систем органов. Это происходит на 11-12 неделе, когда и заканчивается первый триместр.
Представленные моменты положительны для женщины, однако есть и негативные факторы. Иногда случается замершая беременность, во время которой эмбрион прекращает развиваться. Происходят различные воспалительные изменения в плодном яйце. В этот момент также повышается температура тела.
Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Сильные боли в спине при беременности могут быть определены физиологическими трансформациями, но также являться сигналом патологического процесса. Первый семестр – это наиболее ответственный этап для формирования эмбриона, потому в случае дискомфорта стоит отправиться к опытному доктору, способному совершить дифференциальную диагностику и ответить на вопрос почему болит спина на ранних сроках беременности.
Как себя чувствует малыш
Ребеночек уже сформирован и продолжает расти. Практически самостоятельный и независимый человечище весит сейчас 3–3,5 кг, полный его рост — 50–53 см.
Находясь в лоне матери, он получает все питательные вещества через пуповину и плаценту, а легкие уже готовы к первому вдоху.
Сформировались ворсинки в кишечнике, отвечающие за продвижение пищи, в желудке вырабатываются ферменты, необходимые для ее расщепления.
Глаза ребеночка фокусируются на расстоянии материнского лица во время кормления — 20–30 см. У малыша развивается чувствительность по остроте и контрастности, уже есть объемное и цветное зрение, реакция на движение и мелькание.
Правила перерезания пуповины
Пуповина сыграла свою значительную роль во время всей беременности. Но и после родов с ней нужно обходиться крайне бережно.
На 39 неделе беременности велика вероятность того, что пуповина может опутать шейку ребенка
Имея это ввиду, акушеры вынимают малыша очень осторожно, ждут, пока пуповина перестанет пульсировать, и только потом отрезают, предварительно пережав в двух местах и обработав спиртом
После перерезания короткая часть пуповины подсыхает и отпадает. Происходит это примерно на 5–7 день после рождения. Тоже событие — малыш обзаводится симпатичным пупочком.
Как себя чувствует мама
За 39 недель беременности вы набрали 11–16 кг. Больше поправляться не будете, наоборот — можете даже сбавить в весе.
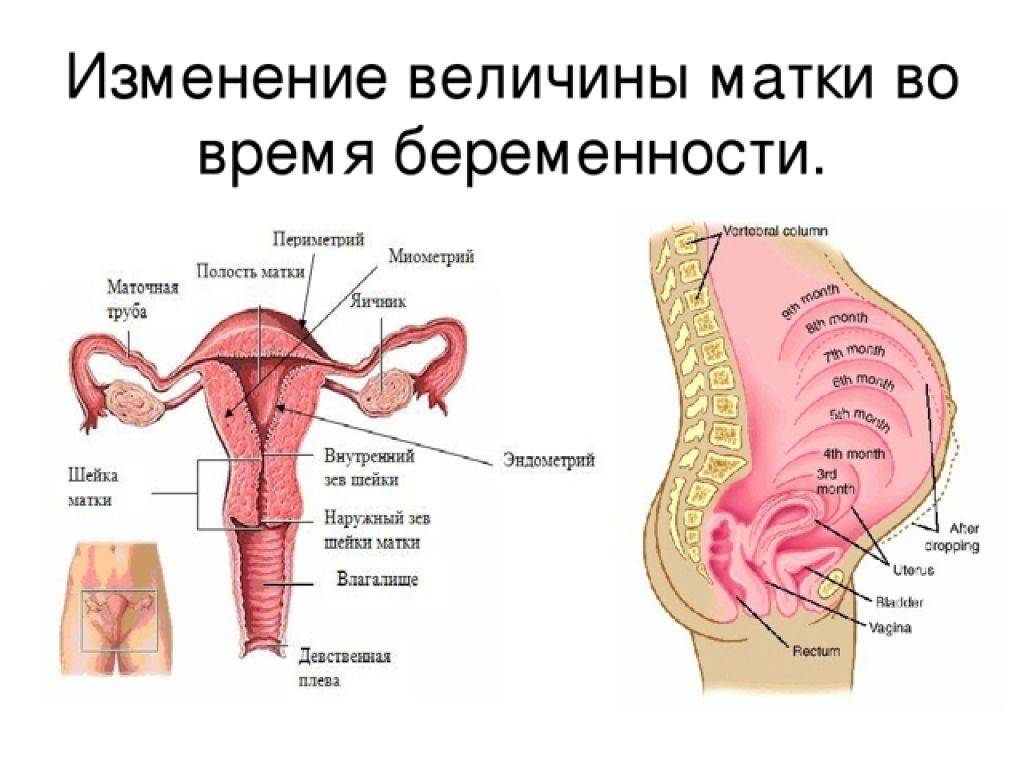
Расстояние дна матки от лобкового симфиза — 36–40 см, от пупка — 16–20 см. Дно матки снижается, передняя часть плода начинает вхождение в верхнюю часть родового канала.
Уже 39 неделя беременности — признаки родов появятся совсем скоро! Плацента стареет, чтобы малыш не чувствовал нехватку кислорода, почаще бывайте на свежем воздухе.
Главное во время схваток — не поддаваться панике. Родите вовремя и благополучно.
39 неделя беременности: каменеет живот
Наступил последний этап перед родами. Остались некоторые последние «трудности», и малыш будет спокойно отдыхать в ваших объятиях. Дискомфорт на 39 неделе беременности: каменеет живот, тянущие боли, прекращающиеся время от времени, отекание конечностей. Всё это совсем скоро прекратится. Родится малыш, и вы обо всё забудете!
39 недель беременности — предвестники родов:
- Тянущая боль в спине и пояснице.
- Выход слизистой пробки.
- Частые спазмы живота (интервал — больше пяти в час).
- Кровянистые выделения.
- Повышение аппетита.
- Понос или жидкий стул.
- Отхождение околоплодных вод.
Следите за своим самочувствием, на 39 неделе беременности — предвестники родовстанут вашей путеводной нитью, ваше тело само подскажет — что нужно делать!
Вторая беременность
Если у вас 39 неделя беременности и к тому же вторая беременность, то знайте, что предродовые симптомы очень схожи с предвестниками родов первородящих женщин.
Однако, на 39 неделе беременности — вторые роды пройдут не совсем так, как это было ранее: сам процесс рождения малыша гораздо быстрее из-за быстрого прохождения малышом родовых путей.
Ваш организм уже «всё знает сам», исходя из первого опыта. Доверьтесь своему телу и всё будет хорошо!
Взаимоподдержка
Знаете, что вам сейчас больше всего нужно? Поддержка. Родных, близких, любящих. Порой, одно слово способно заменить целый арсенал лекарств и целую армию медиков.
У вас 39 — 40 недель беременности? А знаете, что нужно сейчас вашему ребенку? Ваша поддержка! Он так спешит и так старается прийти в этот мир. Помогите ему. Поговорите с ним, убедите, что все будет хорошо. И увидите: ВСЕ БУДЕТ ХОРОШО!

Рекомендации врача
Беременность — ни в коем случае не болезнь, и будущая мама вполне может продолжать вести обычный образ жизни. Однако нужно понимать, что теперь женщина несет ответственность не только за себя, но и за малыша, который с каждым днем растет и крепнет у нее в животе.
Например, Мария Прохорова разрешает своим пациенткам заниматься спортом, но рекомендует пересмотреть свой план тренировок и отдавать предпочтение йоге, пилатесу, плаванию в бассейне и аквааэробике. Силовые и слишком активные кардиотренировки лучше все же отложить на какое-то время, чтобы избежать перегрузок.
Самым положительным образом на самочувствии и состоянии здоровья сказываются пешие прогулки на свежем воздухе, а вот от посещений мест массового скопления людей стоит воздержаться, поскольку иммунитету беременной сложнее отражать атаку вирусов, а лишние инфекции крохе совсем ни к чему.
Огромное значение имеет эмоциональный фон
Беременной женщине как никогда важно чувствовать заботу и поддержку близких. В доме должна царить атмосфера любви и взаимопонимания, а стрессовых ситуаций нужно стараться всячески избегать
Отдельно следует поговорить о питании. Оно должно быть полноценным, регулярным и сбалансированным. Некоторые женщины из-за токсикоза напрочь теряют аппетит, лишая себя и ребенка необходимых веществ. Допускать приступов голода нельзя, поскольку они только усугубят ситуацию. Но и переедание ни к чему хорошему не приведет. История про «есть за двоих» — не более чем устаревшее и опасное заблуждение, которое впоследствии выльется в набор веса, отеки и повышенное давление. Ешьте как обычно, соблюдая привычный режим, не пропускайте приемы пищи, следите за объемами порций. Основу меню должны составлять овощи, богатые клетчаткой, и белок. Старайтесь по максимуму исключить быстрые углеводы, копчености и другие виды переработанного мяса. Лучший десерт сейчас — это свежие ягоды.
pixabay.com  / 
Тяжелая ноша
На восьмом месяце часто появляется одышка и учащенное мочеиспускание. Это связано с тем, что плод растет, матка увеличивается и давит на диафрагму и на мочевой пузырь. Если вы чувствуете, что вам очень тяжело, не хватает дыхания, можно сделать такое упражнение: встаньте на четвереньки и несколько раз глубоко вдохните и выдохните. Когда вы стоите в такой позе, живот опускается и появляется место для воздуха.
Если вы испытываете не привычную одышку, а нечто большее, если вы бледнеете, у вас синеют губы, холодеют конечности и покалывает в кончиках пальцев, срочно зовите близких и вызывайте «скорую помощь». Такие симптомы могут свидетельствовать о серьезных проблемах, требующих врачебного вмешательства.
В конце седьмого месяца могут появляться ложные, тренировочные схватки (схватки Брексто-на-Хикса). Они выглядят, как настоящие — сдавливающая боль, напряжение, боли внизу живота. Отпускает, снова нарастает. Организм тренируется перед родами. Женщины часто пугаются — срок-то уже большой. А вдруг началось? Один молодой папа мне жаловался: «Я уже устал по стойке смирно стоять. У нас каждую неделю выезд в роддом!» Ну что ж, зато потренировался, не растеряется, когда начнутся настоящие схватки.
Длятся ложные схватки от тридцати секунд до двух минут и обычно прекращаются при изменении положения или ходьбе. Встали, походили — прекратилось. Значит, можно расслабиться. Настоящие схватки значительно болезненнее и ощутимее. Они повторяются периодично и усиливаются по нарастающей. Впрочем, если схватки повторяются чаще четырех раз в час, это уже требует обращения к врачу, даже если они по всем признакам похожи на тренировочные.
Утиная походка. Поскольку в третьем триместре ребенок постепенно опускается в тазовую часть, тазовые кости женщины расширяются, раздвигаются, становятся более пластичными. Как следствие — меняется осанка, изменяется походка. Женщина становится менее устойчивой и легко может упасть. Поэтому, во-первых, забудьте на время о каблуках, а во-вторых, на прогулки теперь выходите только в сопровождении кого-то из близких. Если вы быстро устаете, не отходите далеко от дома. Но совсем от прогулок отказываться нельзя. Вам надо дышать свежим воздухом и поддерживать мышцы в тонусе.
На протяжении всей беременности у женщины могут появляться растяжки. Даже если вы применяете самые новомодные кремы, гарантировать на сто процентов их эффект невозможно. Многих это очень расстраивает. Что же делать? Думаю, правильнее всего заранее настроиться на то, что такое может произойти, успокоиться и сказать самой себе: «Ребенок того стоит».
Недержание мочи — частое явление на последних месяцах. Оно бывает вызвано сильным давлением плода на мочевой пузырь. Это не страшно, но, разумеется, довольно неудобно. Обычно недержание проходит на второй-третий месяц после родов, но некоторые женщины живут с этой проблемой еще довольно долго — все зависит от того, как много времени требуется организму для восстановления. Чтобы не переживать по этому поводу и не бояться попасть в неловкое положение, просто подстрахуйтесь. Заметили, что при резких вздохах, чихании, кашле, смехе ваш мочевой пузырь не справляется с нагрузкой — начинайте пользоваться обычными женскими прокладками.
Бессонница. Особенно сильно она мучает на девятом месяце. Тому есть несколько причин: тревога, частые позывы к мочеиспусканию. Сам сон в этот период становится поверхностным, потому что женщина подсознательно находится в повышенной боевой готовности — в любой момент встать и поехать в роддом.
Засыпая, ложитесь на левый бок. Желательно при этом подкладывать под живот специальную подушку для беременных. Кстати, эта подушка пригодится вам и после родов как подушка-утешалка для новорожденного. Пропитавшаяся вашим запахом, она будет успокаивать его, когда вас не будет рядом: мама ушла, а ее запах остался.
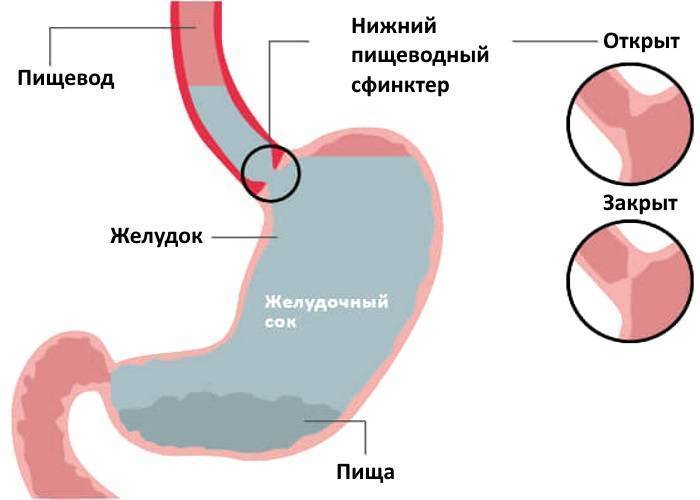
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Состояние плода к 38-39 акушерским неделям беременности
Что касается малыша, к этому времени он набирает вес от 3-х и более килограмм, вырастает минимум на 47 см, расстается с первородной смазкой и лануго (тонким волосяным покровом тела). Его развитие закончилось, все внутренние органы сформированы. Легкие подготовлены к первому вздоху, сердечко – к кровеобеспечению организма.
Уровень развития почек, кишечника и головного мозга также свидетельствует о способности и готовности к появлению на свет и самостоятельной жизни вне маминого живота. Кожа гладенькая и розовенькая. Он уже чувствует настроение мамы и может перенимать его.
В этот период нормой в прибавке веса плода считается не более 30 граммов в день. Пищу он получает все еще через плаценту.
Продолжают расти волосы и ногти. Последние могут создать определенный дискомфорт в виде царапин. На фото УЗИ уже можно увидеть вполне сформировавшегося человека.
В это время он начинает менять свое положение и старается разместиться головкой вперед. Так рождаются более 95% деток. С помощью специальных упражнений можно помочь ему лечь правильно. А вот шевелится он все меньше, потому что день ото дня ему становится все теснее. Мешает матка, которая достаточно плотно окружает его. Он совершает не более 10 шевелений в сутки, все больше старается отдохнуть. Ведь впереди еще роды.
Но это не значит, что не стоит прислушиваться к движениям малыша. Не бойтесь обратиться к гинекологу, если вам показалось, что давно не чувствовали движений или толчков.
Постараемся разобраться, чем могут быть вызваны такие ощущения?
- Инфекционные заболевания. Организм беременной женщины особенно восприимчив к инфекциям. Например, частым явлением для этого периода является развитие такого заболевания как молочница (вагинальный кандидоз). Его можно опознать по ощущению тревожного зуда во влагалище и появлению нездоровых белых выделений. Молочница – самое распространенное, но не единственное инфекционное заболевание, с которым может столкнуться женщина.
- Во время беременности происходит снижение местного и общего иммунитета, что нередко приводит к нарушению микрофлоры влагалища.
- Организм беременной женщины активно готовится к будущим родам, поэтому слизистая влагалища интенсивно увлажняется, усиливается кровообращение. Этот процесс сопровождается покраснением и отёчностью стенок влагалища, иногда – даже небольшой болью.
- Половые органы в период беременности становятся особенно чувствительными. Поэтому некачественное или неудобное белье из синтетических материалов, неподходящие средства для интимной гигиены становятся факторами развития аллергических реакций.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения