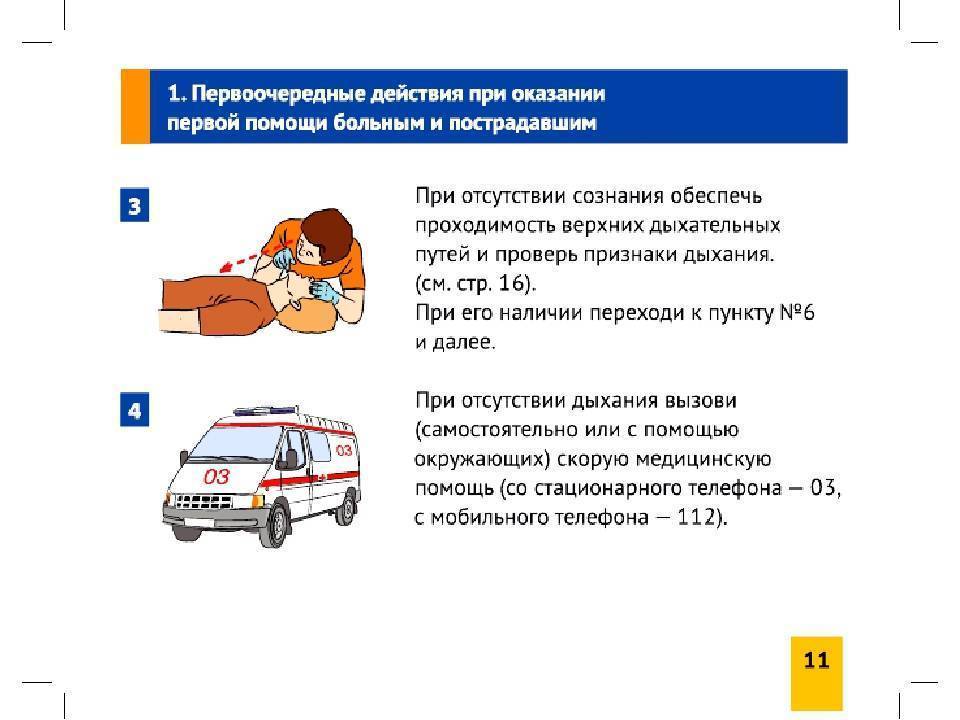
Как нужно собираться в больницу
Если врач скорой помощи предлагает экстренную госпитализацию в стационар, это означает, что состояние ребенка серьезное и ехать надо немедленно. Нередко счет идет на минуты, особенно, если ребенок маленький и у него его нарушена проходимость дыхательных путей (на фоне ларингостеноза, бронхообструкции, при попадании инородного тела), есть признаки серьезного кровотечения, анафилактического состояния, есть подозрение на катастрофу в брюшной полости.
Иногда родители в панике начинают метаться по квартире в поиске необходимых вещей, собирать сумку, документы, сменную обувь и одежду и тратят на это драгоценное время. Поэтому доктора советуют сразу после вызова скорой помощи собрать лишь небольшой пакет, где будет все необходимое на случай, если потребуется госпитализация для того, чтобы к приезду скорой все было готово. Если ехать в стационар не понадобится — его можно быстро разобрать, а если доктор предложит госпитализацию — все будет уже готово и малыша быстро доставят в больницу.
По прибытии в стационар, когда ребенку начнут оказывать специализированную помощь, мать или отец сможет позвонить родным и продиктовать им список того, что им необходимо привести. При этом обязательно необходимо учитывать характер отделения, куда их положили вместе с малышом, ведь в каждом из них свои правила, часы посещения и перечень разрешенных продуктов, одежды и предметов личной гигиены.
Общемозговые симптомы
К данной группе симптомов относятся: нарушения уровня сознания, головная боль, тошнота, рвота, головокружение, судороги. Общемозговые симптомы – характерные признаки повышения внутричерепного давления при субарахноидальном или внутримозговом кровоизлиянии, обширном инфаркте мозга.
Критерии ясного сознания: больной бодрствует, правильно оценивает окружающую обстановку, ориентирован во времени, месте, ситуации и собственной личности.
Выделяют количественные (непродуктивные) и качественные (продуктивные) формы нарушения уровня сознания.
К количественным («угнетение сознания») формам относят: оглушение (поверхностное и глубокое), сопор, кому (первой, второй и третьей степени). В настоящее время общепринято использовать оценки степени угнетения сознания – шкалу Глазго.
Оглушение (умеренное, глубокое) — характеризуется нарушением внимания, утратой связанности мыслей или действий. При оглушении больной находится в состоянии бодрствования, однако он вял, сонлив, быстро истощается и засыпает.
Сопор – больной открывает глаза только после воздействия сильного раздражителя (громкий звук, боль, резкий запах и пр.) Реакция на словесные инструкции слабая или отсутствует, речевой продукции нет. При этом целенаправленные и локальные защитные реакции остаются сохранными.
Кома — полная утрата сознания, больной не разбудим. Кома поверхностная (первой степени) — разбудить больного невозможно, на болевые раздражения реагирует простейшими, беспорядочными движениями, отсутствует открывание глаз при любом раздражении. Витальные функции не угнетены.
Кома глубокая (второй степени) — пациент не отвечает двигательными реакциями на болевые раздражения. Угнетение большинство рефлексов, а дыхания и гемодинамики ещё нет.
Кома атоническая (третьей степени) — полное отсутствие реакции больного даже на очень сильное болевое раздражение. Мышечная атония, арефлексия, нарушено или отсутствует дыхание, может наблюдаться угнетение сердечной деятельности.
Качественные изменения сознания заключаются в том, что пациент бодрствует, однако продуктивный контакт с ним затруднен или невозможен из-за выраженных психотических расстройств. Примерами таких состояний являются деменция, делирий, сумеречное состояние сознания и ряд других. Нередко при этом наблюдается и психомоторное возбуждение.
Головная боль наиболее характерна для геморрагических форм инсульта. Например, при субарахноидальном кровоизлиянии головная боль очень интенсивная, необычная по своему характеру, возникает по типу «удара» по голове, может возникать ощущение жара, пульсации, горячей волны внутри головы.
Судорожные припадки (тонические, тонико-клонические, клонико-тонические, генерализованные или локальные) часто наблюдаются в начале инсульта (в первую очередь – геморрагического).
Головокружение, тошнота, рвота – не специфичные для ОНМК симптомы, но часто являются ведущим поводом обращения за медицинской помощью в службы «03» или поликлинику. Кроме того, как и другие общемозговые симптомы, указывают на необходимость проведения неотложной симптоматической терапии.
Тревожные симптомы во время беременности
Кровотечения – одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, – это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» – это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины – это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Письмецо в конверте
Эксперты считают, что что-то похожее на наказание рублем за ложные, непрофильные вызовы нужно, но тогда должны быть прописаны четкие критерии, чтобы можно было доказать заведомо ложное заявление со стороны пациента.
О5
 Фото: РИА Новости/Константин Чалабов
Фото: РИА Новости/Константин Чалабов
«Идеальный вариант — дать возможность врачам бригады уже на вызове определять, требуется экстренная помощь данному человеку или нет. Если врач посчитает, что вызов непрофильный и не нужна экстренная медицинская помощь, то вызвавший бригаду человек должен получить в конверте в почтовый ящик маленькую бумажечку с крупным счетом за вызов скорой помощи, — рассуждает Дмитрий Беляков. — Это не значит, что он должен сразу ее оплатить. Нет. Он должен пойти в свою страховую компанию и доказать ей, что был именно тот случай, который требовал экстренной помощи. Страховая компания уже будет решать — оплачивать ему этот вызов или не оплачивать. Если страховая компания всё же посчитает, что вызов был необоснованный, то человек эту бумажку будет оплачивать сам».
Кстати, некоторые медики в связи с последними новостями забеспокоились: а не сократит ли введение штрафа количество вызовов и, как следствие, количество бригад? Эксперты полагают, что как раз нет.
«Сейчас очень много бригад работают по одному. Даже в Москве таких бригад от 20 до 30% в день. Вот этим и пугают: если вот так будет, то вас всех придется сократить. Это всё ложь, — уверен председатель профсоюза «Фельдшер.ру». — Если сократится количество вызовов, у нас все бригады будут укомплектованы, смогут выезжать только на экстренные случаи, как и предписано скорой помощи. Люди будут ездить втроем, и каждый будет знать свое дело. Никаких увольнений не будет».
«Везде бригады не укомплектованы, — соглашается Андрей Коновал. — Вот у нас в Петрозаводске медики собираются устроить итальянскую забастовку: по нормативам должно быть 30 бригад, а их 18 официально, а де-факто 16, а 7–8 не укомплектованы. Даже на бумагах не то, что должно быть, да еще и от бумаг значительно отличается».
О5
 Фото: РИА Новости/Алексей Сухоруков
Фото: РИА Новости/Алексей Сухоруков
Бывший глава Роспотребнадзора, а ныне первый заместитель председателя комитета Госдумы по образованию и науке Геннадий Онищенко предлагает активно использовать базы данных пациентов и составлять «черные списки».
«И если диспетчер видит, что вызывает Иванов или Петров по такому-то адресу, то уже предполагает, что, может быть, видит анамнез. Данные поступают из единой городской системы здравоохранения. А что касается хулиганов, особенно злостных, то можно ввести и черные списки по аналогии с авиакомпаниями. Но чаще всего с такими людьми никто не хочет связываться, дороже будут судебные издержки», — цитирует Геннадия Онищенко «Федеральное агентство новостей».
Кому приоритет?
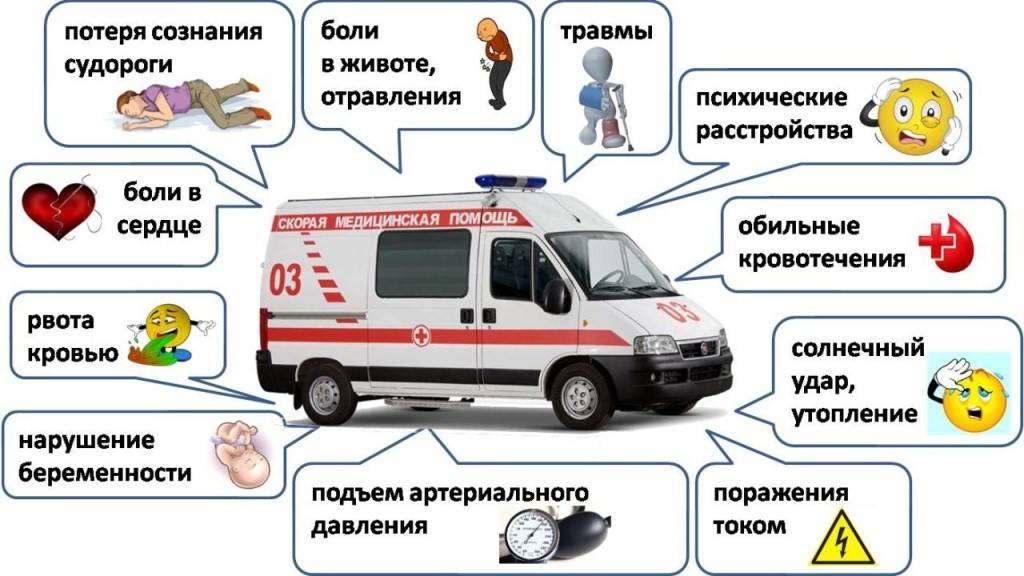
При приеме вызова определяется приоритет вызова, который может быть экстренным (аварии; ДТП с пострадавшими; падение с высоты; обширный ожог; повешение и др.), срочным (аритмия; сердечный приступ; инородное тело; обморожение; роды; приступ астмы и др.) и неотложным (аллергия; головная боль; почечная колика; значительное изменение артериального давления; острая задержка мочи; пищевые отравления и др.). В зависимости от приоритета определяются время приезда бригады и ее тип.

Врачи скорой помощи вынуждены уходить в лифтёры и грузчики
Подробнее
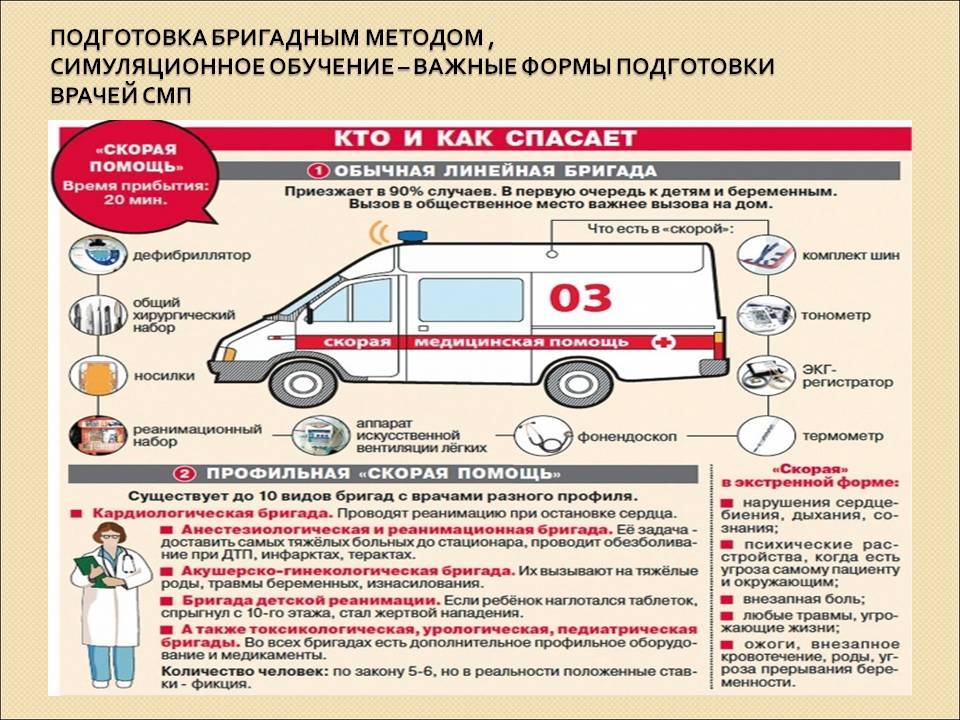
Бригады делятся на фельдшерские и врачебные (общепрофильные и специализированные). Специализированные бригады – реанимационные, педиатрические, психиатрические, неврологические, бригады интенсивной терапии.
Например, в случае подозрения на острое нарушение мозгового кровообращения к больному направляется неврологическая бригада скорой помощи. При осложненном гипертоническом кризе – бригада интенсивной терапии. В случаях психических расстройств – психиатрическая бригада. Если речь идет о потере сознания, нарушении дыхания, острых отравлениях, аллергических реакциях немедленного типа или массивных кровотечениях различного происхождения, по вызову направят реанимационную бригаду. При отсутствии свободных специализированных бригад любая бригада скорой помощи может быть направлена на любой вызов в случае поступления экстренного или срочного вызова, за исключением вызовов бригад скорой помощи к пациентам с психическими расстройствами (заболеваниями).
Статья по теме
Чем неотложная медицинская помощь отличается от экстренной?
Экстренный вызов передается свободной бригаде скорой помощи в соответствии с ее специализацией не позднее 4 минут с момента его регистрации.
Срочный вызов передается свободной бригаде скорой помощи в соответствии с ее специализацией не позднее 15 минут с момента его регистрации.
Неотложный вызов передается свободной бригаде в соответствии с ее специализацией либо в поликлинику во время ее работы не позднее 1 часа с момента регистрации вызова.
При невозможности самостоятельного принятия решения о приоритете вызова и направлении бригады скорой диспетчер обязан известить об этом руководителя смены по приему и передаче вызовов, который в кратчайшие сроки должен принять решение.
При поступлении обращения, не относящегося к поводам для вызова бригады скорой помощи, диспетчер дает пациенту рекомендации, в какую государственную организацию здравоохранения необходимо обратиться за получением медицинской помощи.
Когда не нужна скорая помощь

Есть ситуации, когда родителям не нужна помощь врачей неотложки, и можно обойтись консультацией участкового врача или собственными силами. Так, если это младенцы раннего возраста, то с плохим аппетитом и сном, при которых дети относительно нормально себя чувствуют, не имеют температуры, нужно обратиться к участковому врачу или вызвать его на дом.
Можно справиться своими силами при получении детьми мелких ссадин и порезов, без сильного кровотечения, при падениях с получением синяков и шишек (если нет травмы головы и потери сознания).
Также решит проблему клизма, слабительная свечка или вызов врача с поликлиники при задержке стула у детей на фоне отходящих газов и относительно нормального самочувствия. Стоит ограничиться вызовом участкового доктора при простудах с лихорадкой, которая хорошо реагирует на жаропонижающие препараты, а малыш активно пьет жидкость, находится в сознании и состояние его относительно стабильное.
Правила для родителей: как нужно вызывать скорую помощь

Чтобы не терять драгоценное время, родители должны четко знать алгоритм вызова скорой помощи. Еще до наступления экстренной ситуации необходимо узнать, как звонить в неотложку с вашего мобильного телефона (для каждого оператора сотовой связи данный номер особенный). Его следует записать на бумажку и приклеить на самом видном месте: на холодильнике, входных дверях, шкафу. При возникновении жизнеугрожающего состояния у ребенка, родителями часто овладевает паника и они не могут вспомнить не только номера скорой, но и часто своей фамилии и того, где находятся самые важные документы.
Звонок на скорую помощь принимает диспетчер, которому нужно четко и кратко изложить суть проблемы. Например: «мой сын, 2 года, задыхается и хрипит», «у моей дочки 10 месяцев температура 40 градусов уже 3 часа, я ничем не могу ее сбить», «мой сын 4 года проглотил большую монету и ему тяжело дышать» и др. Не стоит рассказывать диспетчеру обо всем, что было с вами последний год, какие лекарства принимал ребенок в течение его жизни, какие он сдавал анализы и куда вы ездили с ним летом
В зависимости от степени важности звонка ему присвоят определенный уровень серьезности и он определит время доезда бригады неотложки. Детские вызова обладают приоритетом, поэтому на них доктора приезжают максимально быстро.
После того, как специалист примет вызов, он часто дает краткие рекомендации, что можно сделать самостоятельно до приезда врача. Эти советы крайне важны, ведь аккуратное их выполнение может спасти ребенку жизнь. Иногда у родителей получается самостоятельно решить проблему и потребность во враче скорой помощи вообще отпадает.
Какое лечение оказывает скорая помощь

Родители, особенно молодые и неопытные, очень сильно волнуются за своего ребенка. Их пугает изменение цвета кала, различные высыпания на коже, температура 37,2˚С и прочие симптомы, которые часто оказываются совершенно безобидными. Статистика вызовов скорой помощи к маленьким детям такова: лишь 1 из 10 обусловлен действительно серьезными показаниями. Большинство вызовов неотложной помощи родители совершают с целью перестраховки или от нежелания идти на прием в поликлинику. Однако врачи вынуждены ездить на все вызова без исключения в порядке очереди. И время, потраченное на несерьезный случай, может оказаться решающим в судьбе малыша, жизнь которого находится под угрозой и к которому бригада может просто не успеть доехать вовремя.
Скорая помощь проводит симптоматическое лечение в неотложных случаях. В обязанности врачей неотложки входит снижение высокой температуры, введение препаратов от аллергии, временная остановка кровотечения, сердечно-легочная реанимация и др. Весь их диагностический арсенал — это их руки, глаза и уши. Поэтому они могут поставить лишь ориентировочный диагноз и после оказания неотложной помощи рекомендовать вызвать на следующий день участкового педиатра или отвести ребенка в ближайшую дежурную больницу.
Скорая помощь не дает развернутые назначения, какие антибиотики или противовирусные препараты нужны малышу, на что у него аллергия, откуда взялась эта сыпь и что не так с его стулом. Врач неотложки не выписывает рецепты и больничные листы. Его задача — оказание экстренной помощи, то есть купирование острого состояния и не более того. Все остальное входит в компетенцию докторов поликлиник и стационаров.
И еще один важный момент: они не обязаны снимать обувь или надевать бахилы. Если родителей волнует состояние их ковра или ламината, значит они не настолько волнуются за жизнь своего ребенка и надобности вызывать скорую помощь у них не было.
Вызов бригады
Статья по теме
Должен ли врач скорой помощи снимать обувь во время визита?
Если обращение относится к поводам для вызова скорой медицинской помощи, то диспетчер немедленно регистрирует вызов бригады на компьютере и определяет его приоритет. Вызовы, пройдя обработку в специальной компьютерной программе, в автоматическом режиме распределяются по подстанциям согласно территориальному делению, а также могут повторно перераспределяться в зависимости от загруженности бригад. В свою очередь бригада после получения вызова должна приехать по адресу в течение 15 минут в городе и 30 минут в иных населенных пунктах.
Приезжает ли скорая к человеку с онкологией, неизлечимым заболеванием?
Бригада скорой помощи приедет к пациентам с тяжёлыми и неизлечимыми заболеваниями по каждому вызову, даже если их будет несколько в день. Но нужно понимать, какую помощь она может оказать. Врач скорой помощи может снять симптомы и облегчить состояние, если больному стало хуже. При необходимости человека госпитализируют, но не в профильное отделение, а в обычный стационар. То есть задача врача скорой – снять острое состояние, а не лечить само заболевание. Этим занимается лечащий врач.
В случае если вызовов по одному конкретному адресу становится много, мы подаём сигнальный лист в поликлинику, где сообщаем, что назначенная терапия не работает, состояние человека ухудшается. Однако мы будем продолжать приезжать на вызов.
Нужно сказать, что сейчас редко бывают случаи, когда пожилой человек с деменцией по нескольку раз на дню вызывает врачей. Мы эти адреса уже, как правило, знаем, но всё равно едем, потому что права отказать нет: в каждый раз жалобы могут оказаться правдой.
Медицинская эвакуация
Медицинская эвакуация – это организационное мероприятие, связанное с транспортировкой граждан в целях спасения жизни и сохранения здоровья.
Медицинская эвакуация осуществляется выездными бригадами СМП с места происшествия или места нахождения пациента (вне медицинской организации), а также в отношении:
- лиц, находящихся на лечении в медицинских организациях, в которых отсутствует возможность оказания необходимой медицинской помощи при угрожающих жизни состояниях;
- женщин в период беременности, родов, послеродовой период и новорожденных;
- лиц, пострадавших в результате чрезвычайных ситуаций и стихийных бедствий.
Правила осуществления медицинской эвакуации при оказании СМП определены в Приложении № 1 Порядка № 388н.
Так, медицинская эвакуация включает в себя:
- санитарно-авиационную эвакуацию, осуществляемую воздушными судами;
- санитарную эвакуацию, осуществляемую наземным, водным и другими видами транспорта.
Решение о необходимости медицинской эвакуации принимается старшим медицинским работником выездной бригады СМП — в случае, когда пациент находится вне медицинской организации; и руководителем (заместителем руководителя по лечебной работе) или дежурным врачом (за исключением часов работы руководителя и его заместителя по лечебной работе)) медицинской организации, в которой отсутствует возможность оказания необходимой медицинской помощи, по представлению лечащего врача и заведующего отделением или ответственного медицинского работника смены (за исключением часов работы лечащего врача и заведующего отделением).
Палочка-выручалочка
«Однажды позвонила в ночи бабушка. Когда приехали на вызов, выяснилось, что она просто не может уснуть, — вспоминает в беседе с «Известиями» бывший фельдшер скорой помощи. — Или другой случай: «Срочно, у женщины открылось маточное кровотечение!» Приехали — дома только подвыпивший мужчина. «А где женщина?» — «Какая женщина?» — «У которой маточное кровотечение…» — «А нет ее. Это я звонил, чтобы вы быстрее приехали».
Среди вариантов «ускорения» есть и самый простой: кричать в трубку, что умираешь (упаси вас бог, следовать этому примеру!). Тогда приедет целых две бригады. И ведь не можешь достойно ответить обормоту за «подставу».
О4
 Фото: ТАСС/Валерий Матыцин
Фото: ТАСС/Валерий Матыцин
«Приехали двумя бригадами, потому что в каждой был только один фельдшер. Когда случай тяжелый, одному трудно справиться, — говорит медик. — Подходим, а нас уже встречает «умирающий» — живее всех живых. Снова пьяный, снова «чтобы вы быстрее приехали». А то, что в этот момент кому-то действительно нужна была помощь, его, конечно, не волновало».
«Вызов: женщина 55 лет, приступ эпилепсии. Мчим. Заходим. Две тетки спокойно пьют чай с конфетами и таращатся в телек. Оказывается, просто показалось, на всякий случай и вызвали…», — пишет «Злой медик».
Вызывают обычную «скорую» собакам (как недавно во Владивостоке), рассказывая диспетчеру о том, что 5-летняя «девочка» практически без сознания. По словам анестезиолога-реаниматолога, бригада даже не сразу поверила, что вместо ребенка в доме только собачонка (милая, хорошая — звоните ветеринарам). На всякий случай прошлись по квартире, убедились, что девочки нет, а затем уехали.
Или вот еще, из серии «12 самых идиотских просьб пациентов скорой помощи»:
«Женщина вызвала скорую, чтобы ей укрыли ноги. Обидно было то, что в тот день мы не успели на срочный вызов».
«Бабушка вызвала скорую помощь, чтобы врач залез в колодец и продиктовал ей показания счетчика».
«Женщина вызвала «скорую», чтобы врачи подтвердили факт непорочного зачатия. Подтвердить на месте не смог (не хватило квалификации)».
О6
 Фото: РИА Новости/Константин Чалабов
Фото: РИА Новости/Константин Чалабов
Вообще, если почитать истории врачей, кажется, что о них очень хорошо думают — как о супергероях, которые могут всё, мастера на все руки. А если серьезно, то, по мнению Дмитрия Белякова, непрофильных вызовов даже не 50%, а 95%.
«Действительно ложных вызовов — считаные единицы. А вот непрофильных вызовов — 95%. Я вчера был на смене — из 15 вызовов один более или менее можно было назвать экстренным, но не до конца. И это повторяется регулярно, — говорит фельдшер.
«Скорую помощь стали использовать в качестве палочки-выручалочки, когда неохота идти к врачу. Это связано и с тем, что в поликлиники бывает сложно попасть на прием, — объясняет сопредседатель «Действия». — На прием пойдешь — в очередь попадешь. У нас нет службы, которая бы оперативно работала с пациентами на дому — теми же пожилыми людьми. Это теоретически вменяется в обязанности участковому терапевту (а если речь идет о детях, то участковому педиатру), который должен навещать пациентов, но участковые службы тоже перегружены, не могут разорваться — там огромный дефицит кадров, обслуживают несколько участков, иногда участков в 1,5–2 раза выше нормы, а еще если добавить вакцинацию, диспансеризацию… Соответственно участковая служба тоже не справляется. Если бы у нас была сильная, нормально профинансированная, оснащенная кадрами участковая служба, то, наверное, и в «скорую» реже бы обращались».
Кто-то не может, кому-то лень, до кого-то никому нет дела.
«Бабушки вызывают «скорую», потому что их дети бросили на произвол судьбы, — полагает Дмитрий Беляков. — И у бабули единственное утешение — раз-два за ночь или за день вызвать скорую помощь. Не потому, что у нее поднялось давление, а просто поговорить».
Правомерность деятельности «фельдшерских» бригад СМП
«Фельдшерскими» бригадами СМП называют бригады, действующие без врача. В мире выделяют две базовые модели организации СМП: франко-германская (принцип «остановись и лечи») и англо-американская (принцип «бери и вези»). В первом случае, в бригадах СМП как правило есть врач, задача которого оказать помощь на месте и лишь в крайнем случае отправлять пациента в стационар. Во втором случае, бригады СМП не включают врачей и нацелены на скорейшую доставку пациента в стационар для оказания помощи.
В соответствии с пунктом 3 Приложения № 2 Порядка № 388н, в России возможны оба сценария: выездные бригады СМП могут быть врачебными и фельдшерскими.
Таким образом, с точки зрения Порядка № 388н, деятельность фельдшерских бригад допустима, но с точки зрения практической реализации, данное допущение вызывает ряд вопросов.
Не секрет, что уже на стадии вызова бригады СМП, то есть в процессе общения пациента с диспетчером, серьезность ситуации, с которой столкнется бригада СМП, может быть интерпретирована диспетчером неверно. Это естественный риск, связанный с тем, что пациенты не всегда адекватно оценивают свое состояние: как в сторону преувеличения проблемы, так и в сторону преуменьшения. Так, приняв вызов и определив его как простой, диспетчер направит на место фельдшерскую бригаду. На месте обнаружится, что пациенту требуется более квалифицированная помощь, включающая сложную диагностику и определение тактики действий, которые могут существенно повлиять на состояние пациента.
Очевидно, что допустимость деятельности фельдшерских бригад связана с кадровым дефицитом врачей. Однако врачи и фельдшеры имеют различный правовой статус и правомочны выполнять различный объем должностных обязанностей. Например, в соответствии с Приказом Минздравсоцразвития России от 23.07.2010 N 541н «Об утверждении Единого квалификационного справочника должностей руководителей, специалистов и служащих, раздел «Квалификационные характеристики должностей работников в сфере здравоохранения», фельдшер СМП может использовать наркотические и сильнодействующие препараты только по назначению врача. Более того, на практике встречаются «фельдшерские бригады» состоящие лишь из одного фельдшера, что явно противоречит законодательству (поскольку прибывший на вызов фельдшер просто физически не сможет провести ряд медицинских манипуляций для осуществления которых требуются два медицинских работника).
Таким образом, допустимость деятельности бригад СМП без врачей в Российской Федерации представляется весьма сомнительной и спорной.
Как быть, если доктор предлагает ребенку госпитализацию
В самых тяжелых или неясных случаях, врач или фельдшер скорой помощи предлагает вести ребенка в больницу. Многим родителям очень хочется, чтобы лечение было проведено дома, но, к сожалению, это не всегда возможно.
Больница у многих вызывает не совсем приятные ассоциации, поэтому заявление врача о том, что необходима госпитализация, многие принимают «в штыки». Одни ссылаются на то, что «сейчас совсем нет на это времени», другие говорят, что у них пропадет путевка или будут проблемы на работе. Некоторые честно признаются, что просто не хотят лежать с малышом в больнице. И, тем не менее, если сотрудники скорой помощи считают, что есть показания для немедленной госпитализации — значит это действительно так и отказ от нее подвергает риску его здоровье и жизнь. Никакие путевки, командировки и личные неприязненные ощущения не должны быть важнее, чем собственный ребенок. Отказываясь от госпитализации, родители решают за малыша, как ему будет лучше, ведь его личное мнение в расчет никто обычно не берет.
Маленьких детей до 5-6 лет госпитализируют вместе с кем-либо из родителей (допускаются бабушка или дедушка), а дети старшего возраста лежат в больнице одни. Однако, это нововведение последних лет: еще 2-3 десятилетия назад почти все стационары принимали на лечение одних маленьких пациентов, родителям разрешалось только посещать их в определенные часы и приносить им разрешенные продукты, книжки и то, чем они могут порисовать
Детская больница сегодня дает возможность маме не прерывать грудное вскармливание на период стационарного лечения, а это очень важно для ребенка.
Вызов неотложки для малыша первых трех месяцев жизни
Дети раннего возраста наиболее подвержены быстрому развитию тяжелых и угрожающих жизни состояний, особенно, если роды были тяжелыми. Поэтому есть достаточно много поводов для вызова неотложки к таким малышам. Так, если малыш лихорадит выше 38,0 гралусов в возрасте до трех месяцев, нужно вызывать скорую помощь.
Понадобится неотложка, если новорожденный малыш покрылся красными пятнами, его кожа резко пожелтела, покраснела или побледнела, в районе коленей, спины, живота или лица появились мелкие точечные кровоизлияния. Нужно звонить в 03, если малыш плачет необычно (болезненный, истошный крик), не может успокоиться, у него выбухает родничок, есть отказ от еды, он не спит. Также поводом для немедленного звонка станет сильная вялость или возбуждение, рвота, нарушение сознания, дыхания, сильное вздутие живота с рвотой и отсутствием стула и газов.
Если нужна транспортировка
При наличии показаний бригада сама транспортирует лежачего больного из квартиры. Если это невозможно, бригада может вызвать в помощь другую бригаду или обратиться за помощью к окружающим в соответствии с должностной инструкцией, предписывающей при необходимости привлекать к транспортировке сторонних лиц.
Если пациент находится в труднодоступном месте, может быть вызвана служба МЧС.
Помимо этого, сейчас закупаются специальные кресла, благодаря которым силами одного медицинского работника можно транспортировать больного в сидячем положении по ступеням. Правда, к сожалению, пока не все бригады ими обеспечены.
Болевой синдром
Очень часто вынашивание ребенка сопровождается различными болевыми ощущениями, это связано с физиологическими изменениями, вызванными гормональными перестройками для вынашивания ребенка. Не всегда такие симптомы являются патологией. Но нужно четко различать ситуации, в которых боль – просто неприятный симптом нормально протекающей беременности или признак серьезных нарушений в состоянии здоровья беременной женщины и ее ребенка.
В начале беременности нормальным считается возникновение слабых болевых ощущений внизу живота, в нижней части спины – пояснице, в животе или в увеличивающихся молочных железах.
Такие неприятные ощущения связаны с давлением растущей матки на органы и сосуды, с растяжением связок, с перестройкой молочных желез. Они кратковременные, не слишком интенсивные и быстро проходят.
Если же боль сильная, схваткообразная, не проходит в течение длительного времени, возникла в области половых органов, матки или в области поясницы, это состояние требует квалифицированной медицинской помощи и нужно, не откладывая позаботиться о своем здоровье.
При появлении очень сильных болевых ощущений рекомендуется вызывать неотложной помощь, а до приезда врачей, лечь в постель и принять спазмолитики – но-шпу, метацин, свечи с папаверином.
Головная боль во время вынашивания ребенка может быть одним из первых признаком гестоза. Скорую помощь стоит вызывать, если появились такие признаки патологии, как сильная давящая боль в области висков или затылка, темнота в глазах, мелькание «мушек» или разноцветные пятна перед глазами, мучают тошнота и рвотные позывы, повышение артериального давления, немотивированное возбуждение или угнетение. Все это признаки развивающегося гестоза – особого патологического состояния беременных, требующих немедленного медицинского вмешательства. Кроме головной боли, при гестозе возникает сильное повышение давления, появляются отеки и в анализах мочи обнаруживают белок. В более сложных случаях возможно сильное утяжеление общего состояния больной, кратковременное оглушение или потеря сознания, возникновение судорожных движений. При наступлении подобных симптомов требуется срочно вызвать скорую помощь для беременных. До приезда врачей больная должна быть уложена в темной комнате, в полной тишине, для облегчения состояния придать возвышенное положение в постели и следить за состоянием больной. Если врачом были прописаны препараты, понижающие давление, можно до приезда «скорой помощи» принять их.
Случаи, когда СМП не оказывается
Порядок № 388н содержит перечень условий, при которых оказывается скорая медицинская помощь. Состояния, относящиеся к экстренным и неотложным, перечислены выше. Однако статистически практика складывается так, что пациенты зачастую вызывают бригаду скорой помощи из-за «температуры 37,5» или из-за необходимости поставить укол. То есть обращаются за экстренной помощью в случаях, которые таковыми не являются, не требуют экстренной или неотложной медицинской помощи.
Попытки бороться с данной практикой предпринимались, однако их нельзя назвать успешными. В частности, лицо, заведомо ложно вызывающее скорую помощь, может быть оштрафовано на сумму от одной до полутора тысяч рублей. Однако данная мера в большей степени применима к телефонным хулиганам, нежели чем к пациентам, искренне считающими себя нуждающимися в экстренной медицинской помощи.
Отсеиванием подобных вызовов занимается диспетчер. Выяснив причины обращения, он делает заключение о состоянии пациента: относится ли оно к состояниям, требующим экстренной или неотложной медицинской помощи. Если описанный диспетчеру случай таковым не является, пациенту будет предложено обратиться в медицинское учреждение по месту жительства.