Вероятность естественного зачатия после неудачи при ЭКО
До процедуры ЭКО женщины проходят предварительную подготовку, благодаря которой нормализуются функции яичников. После гормональной терапии вероятность самостоятельно зачатия возрастает в 2-3 раза. Примерно у 17% женщин после неудачного ЭКО наступала естественная беременность. Чтобы увеличить вероятность зачатия, необходимо:
- устранить витаминно-минеральную недостаточность;
- использовать препараты для стимуляции выработки прогестерона;
- провести иммуностимулирующую терапию;
- улучшить качество питания.
Самостоятельное зачатие возможно только при условии обратимого бесплодия и нарушений в репродуктивной системе партнера. Наступление беременности невозможно при наличии следующих заболеваний:
- инфантильность матки;
- непроходимость фаллопиевых труб;
- дисфункция яичников;
- азооспермия.
Ощущения после переноса эмбриона
Процедура подсадки бластомеров в полость матки безболезненная, поэтому осуществляется без обезболивания. Специфические ощущения в
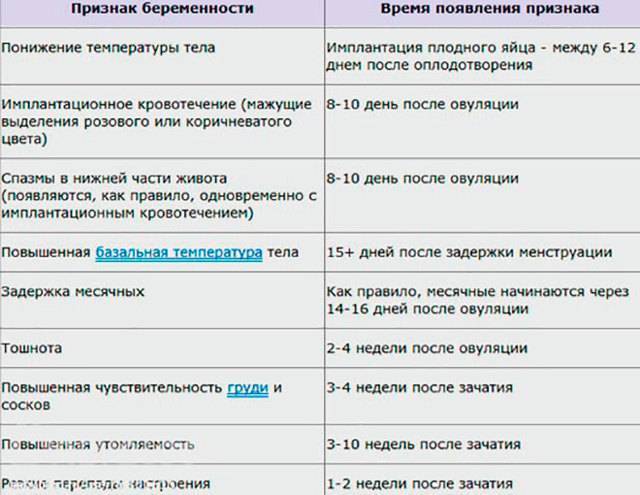
1 дпп пятидневок возникают не у всех пациенток, прошедших процедуру ЭКО. Это связано с тем, что имплантация плодного яйца в эндометрий происходит только на 2-7 день после переноса. К возможным специфическим ощущениям после подсадки эмбрионов можно отнести:
- напряжение мышц матки;
- тяжесть внизу живота;
- частое мочеиспускание;
- слабость;
- головокружение;
- снижение аппетита.
Вышеперечисленные симптомы не являются основанием для переживаний или обращения к специалисту. Медицинская помощь необходима только в случае возникновения выделений из влагалища ранее, чем через 7 суток после переноса эмбрионов.
Риски родов после 40 лет
Некоторые осложнения для матери и ребенка более вероятны в позднем возрасте. Это включает в себя:
1. Сложнее забеременеть
Bgmfotografia/pixabay
Самым большим недостатком откладывания беременности до 40 лет является тот факт, что женщине будет сложнее забеременеть.
Все дело в том, что запас яйцеклеток значительно снижается с возрастом, а у старых яйцеклеток чаще встречаются хромосомные аномалии, повышая риск выкидыша и врожденных дефектов.
После 40 наблюдается резкий спад фертильности. Так, например, шансы забеременеть в 41 год намного лучше, чем в 43 года.
2. Угроза выкидыша
У женщин старшего возраста повышается риск выкидыша на ранней стадии беременности. Так, например, у женщин до 30-ти лет риск невынашивания беременности составляет 12 процентов, а у женщин старше 35-ти лет – уже 25 процентов.
После 45 лет риск выкидыша составляет 90 процентов.
3. Внематочная беременность
Внематочная беременность – это беременность, которая произошла вне полости матки. У женщин старше 35-ти лет риск внематочной беременности повышается в 4-8 раз по сравнению с более молодыми женщинами.
Более высокий риск внематочной беременности связан с накоплением факторов риска с течением времени, например, инфекций мочеполовой системы или проблем с фаллопиевыми трубами.
При этом осложнении возникают такие симптомы, как боль в животе, аномальное кровотечение, но оно может протекать и бессимптомно. Как правило, женщина нуждается в хирургическом вмешательстве, так как при отсутствии лечения, это может привести ко внутреннему кровотечению.
4. Многоплодие
Шансы забеременеть двойней или многоплодной беременности повышается с возрастом. А многоплодие нередко сопровождается высокой вероятностью возникновения проблем как для матери, так и для ребенка, что требует постоянного наблюдения в течение всей беременности.
5. Сахарный диабет при беременности
У женщин старше 40 лет в 3-6 раз чаще развивается гестационный диабет (сахарный диабет во время беременности) по сравнению с женщинами 20-29 лет. Он практически сразу проходит после родов, но может стать предвестником диабета в более позднем возрасте и повышает риск рождения слишком крупного ребенка.
Риск сахарного диабета беременных среди общего населения составляет 3 процента, в то время как у женщин после 40 лет он возрастает до 7-12 процентов. Такое состояние представляет угрозу потенциальных осложнений не только для матери, но и для ребенка во время беременности и родов.
6. Высокое кровяное давление во время беременности
Риск гипертонии, вызванной беременностью, намного выше у матерей более позднего возраста. Это ведет к высокому риску развития такого состояния как преэклампсия – осложнения сопровождаемого высоким кровяным давлением и повреждающим другие системы органов, чаще всего почек.
Без соответствующего лечения преэклампсия представляет собой угрозу как для матери, так и для ребенка.
7. Осложнения хронических заболеваний во время беременности
С возрастом, появление таких проблем как ожирение, диабет, гипертония и болезни сердца намного выше.
Если у вас есть хронические заболевания, вам нужно постоянное наблюдение во время беременности, чтобы состояние не ухудшилось. Возможно, что во время беременности вам потребуется госпитализация, кесарево сечение или возникнут преждевременные роды.
8. Сперматозоиды партнера также стареют
Не стоит забывать и про мужчин. Хотя они физически способны стать отцами и в 60 и в 70 лет, качество сперматозоидов также снижается с возрастом.
Чем старше мужчина, тем выше шансы появления генетических дефектов у ребенка, таких как синдром Дауна, шизофрения и аутизм.
Как подготовиться к ЭКО мужчине?
Ошибочно считать, что подготовка перед экстракорпоральным оплодотворением – исключительно женская прерогатива. Мужчина также принимает участие в этом процессе и должен в течение 3 месяцев до процедуры выполнять следующие рекомендации:
- Перегрев тела выше температуры в 38 градусов Цельсия негативно влияет на качество спермы. Поэтому в данный период мужчине необходимо воздерживаться от посещения саун, бань, приема горячей ванны.
- В течение 3 месяцев до ЭКО необходимо отказаться от употребления алкоголя, сигарет и психоактивных веществ. Прием лекарственных препаратов нужно сократить до жизненно необходимых, согласовав при этом стратегию терапии с лечащим врачом.
- Ограничить или полностью исключить высокие физические нагрузки, особенно связанные с поднятием тяжестей. Рекомендуется также заменить бег на продолжительные прогулки.
- Избегать ношения тесного нижнего белья, которое повышает температуру в области промежности и вызывает застойные явления в семенных железах и протоках.
Также обоим партнерам рекомендуется пройти тесты на выявление заболеваний половых органов
В частности, при появлении признаков генитальной герпесной инфекции необходимо сообщить о них врачу, так как эта патология является важной причиной прерывания и переноса процедуры ЭКО до момента ее излечения.
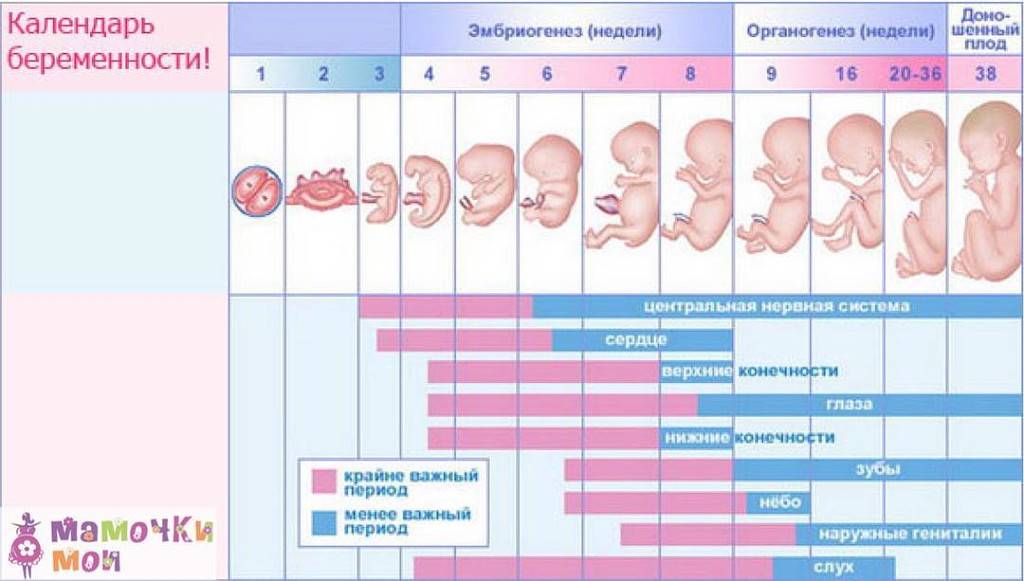
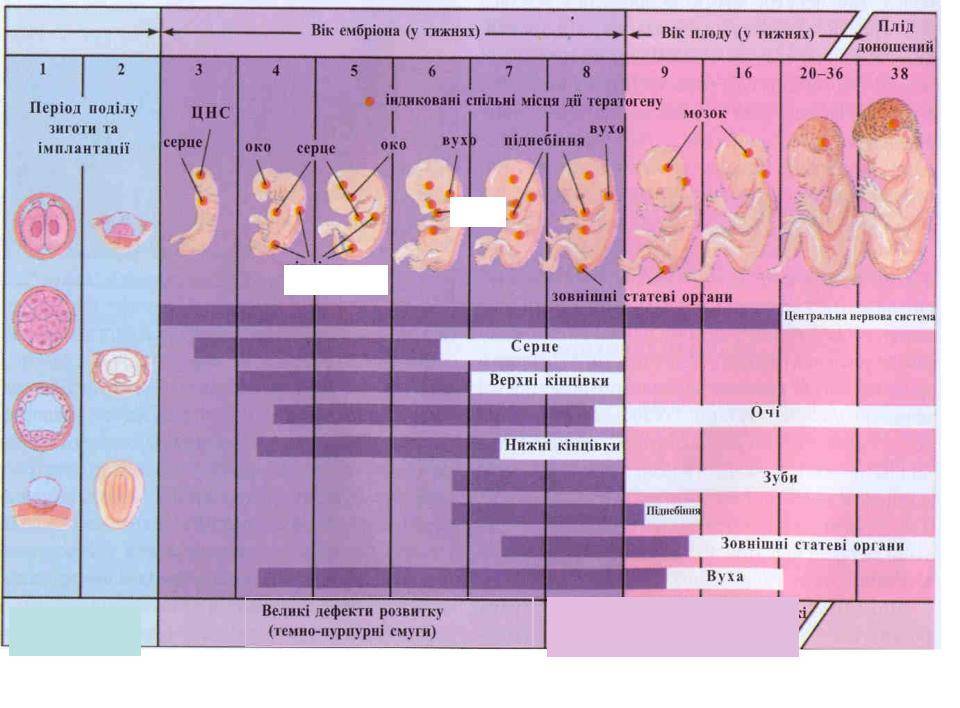
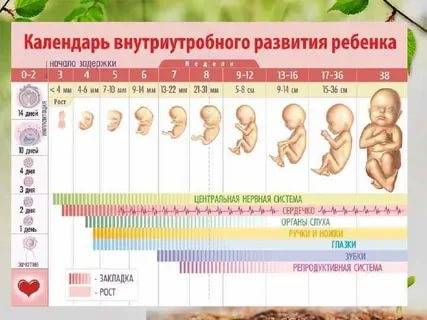
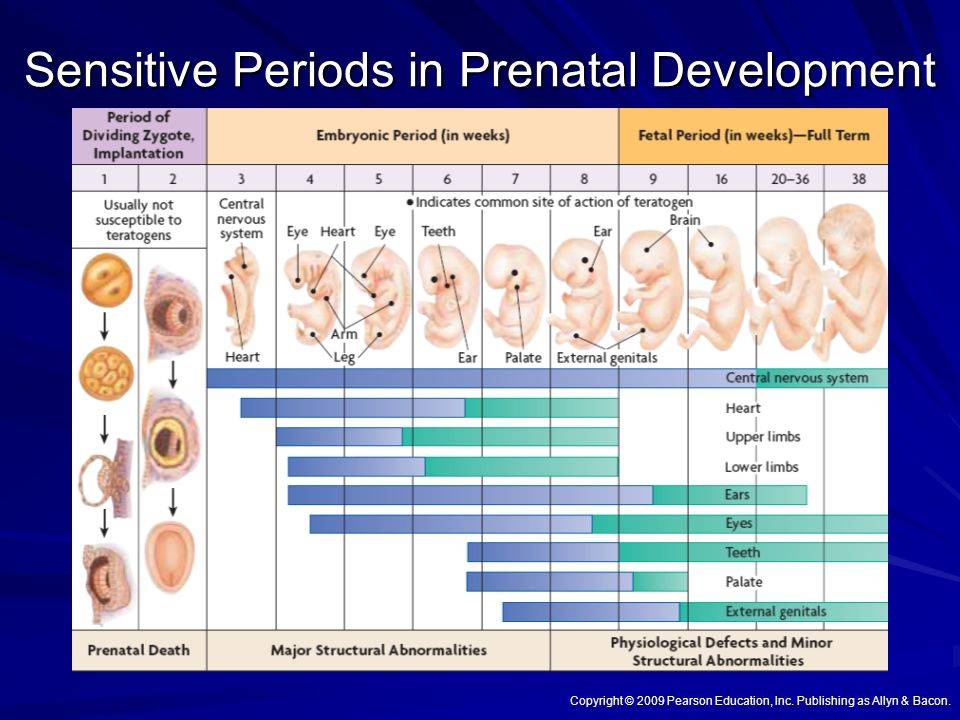
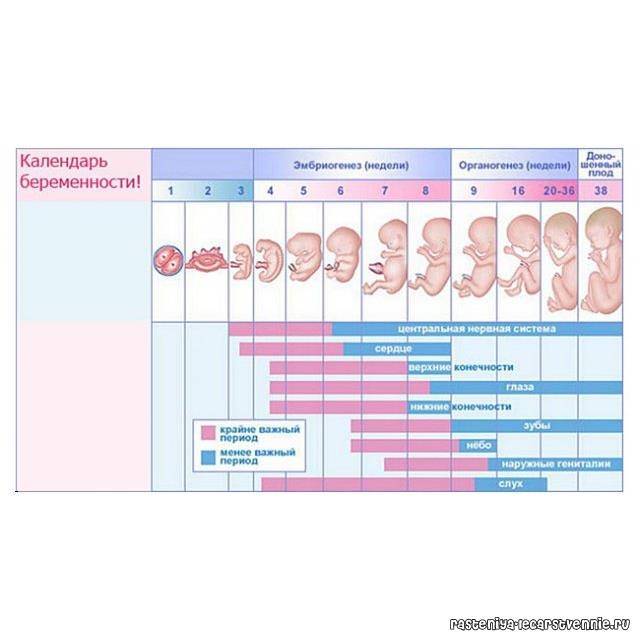
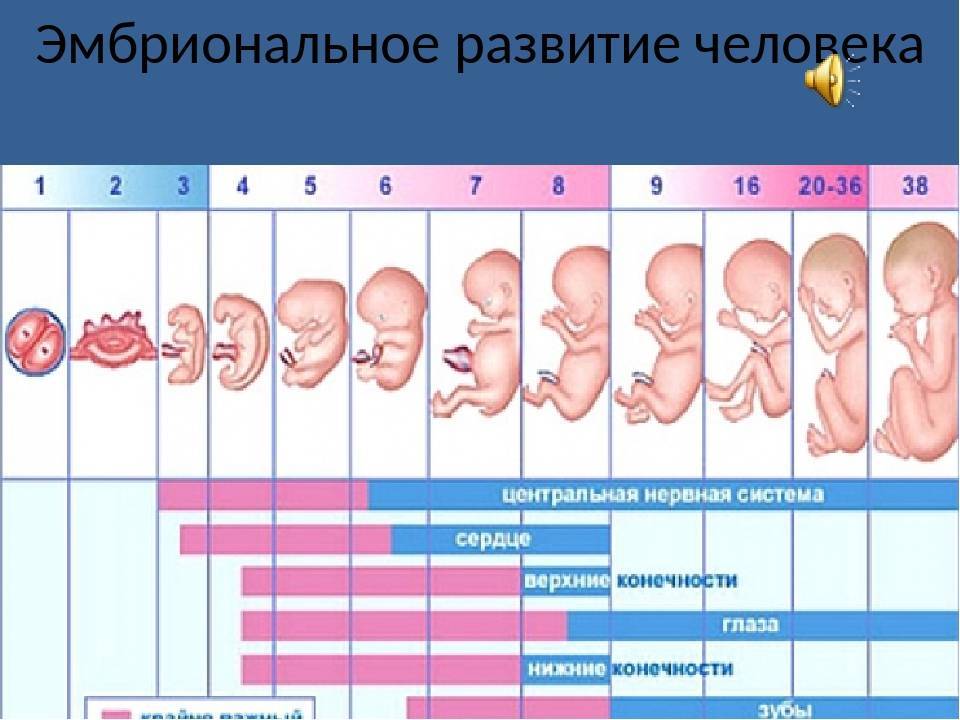
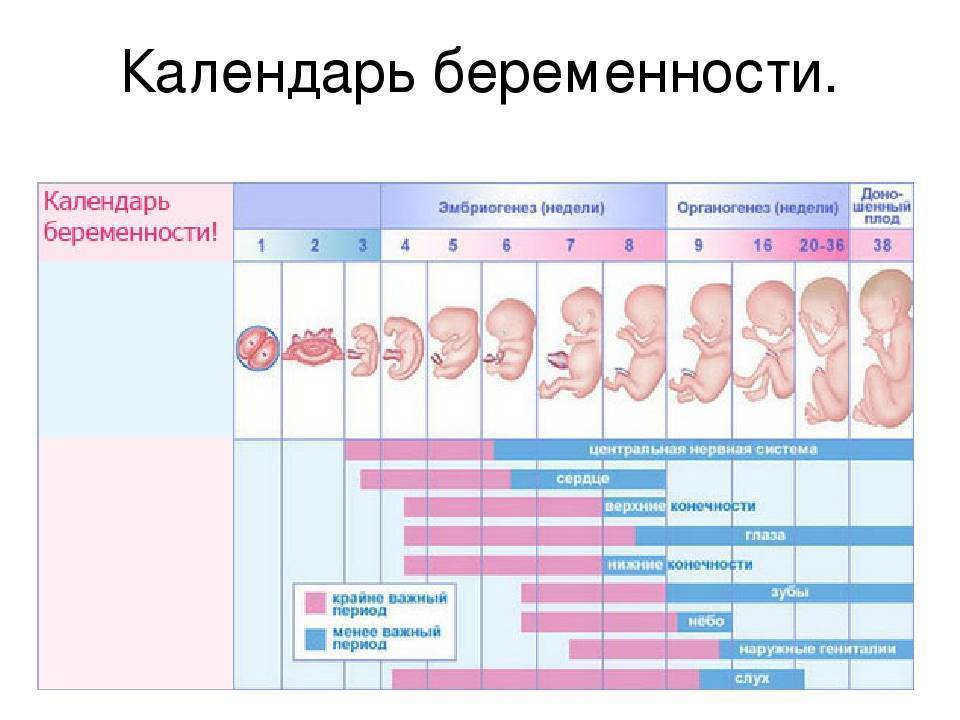
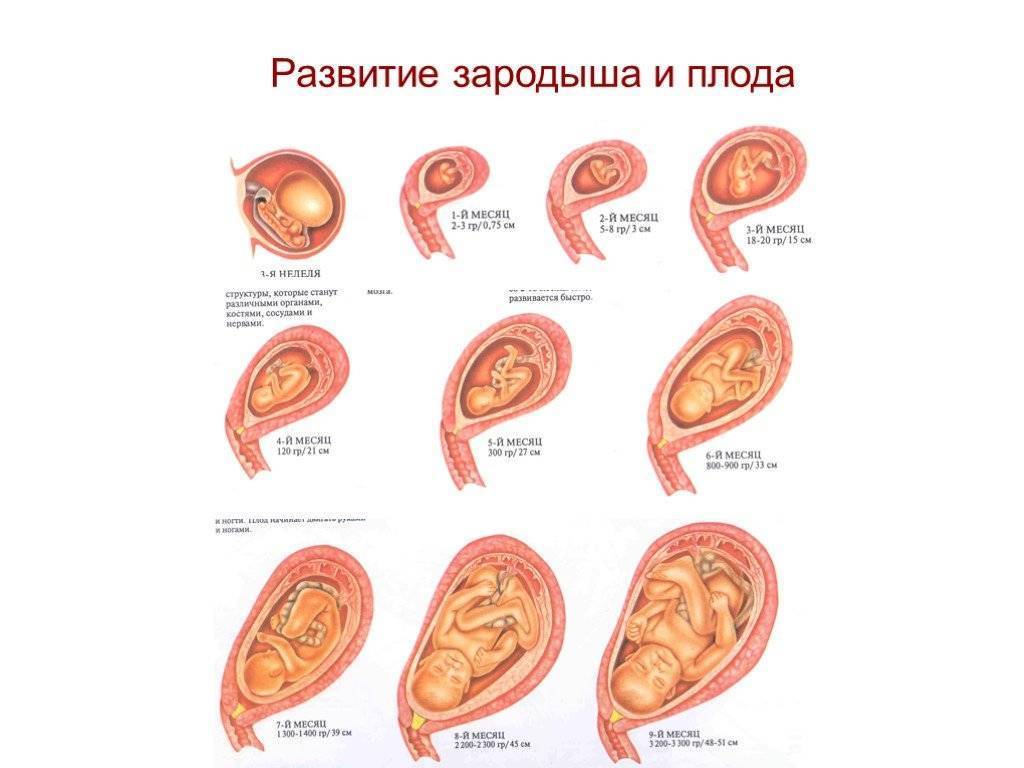
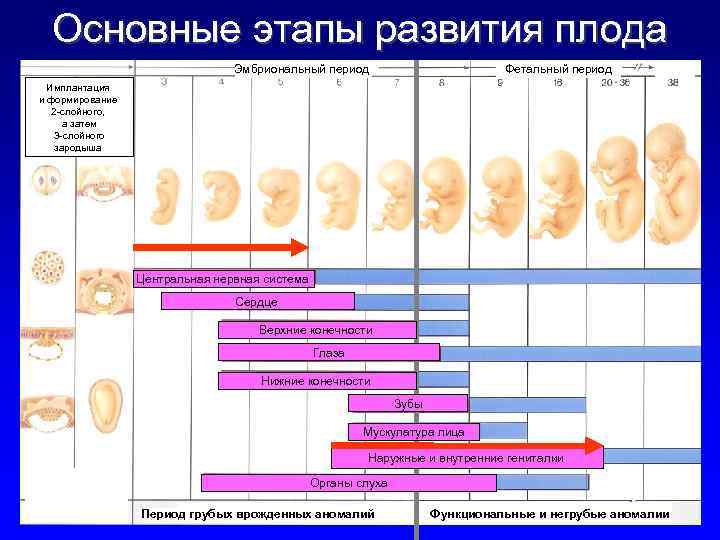
Этапы беременности
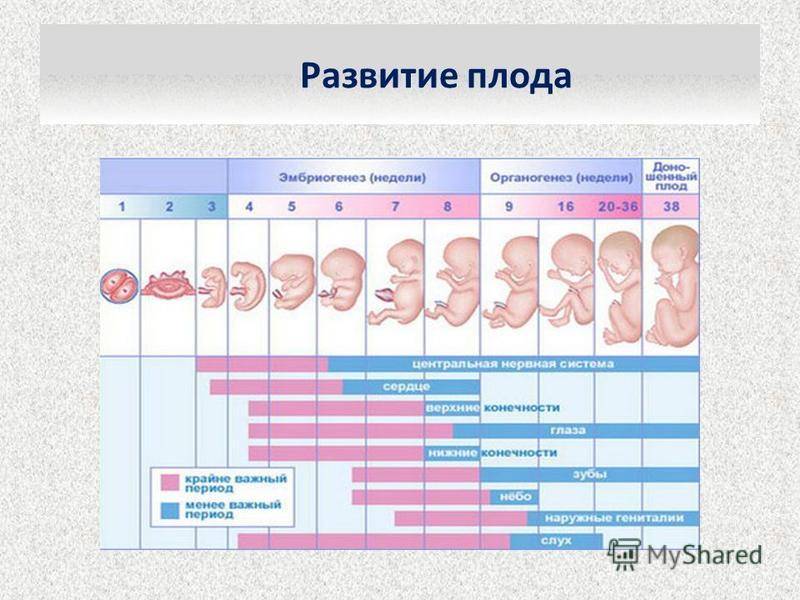
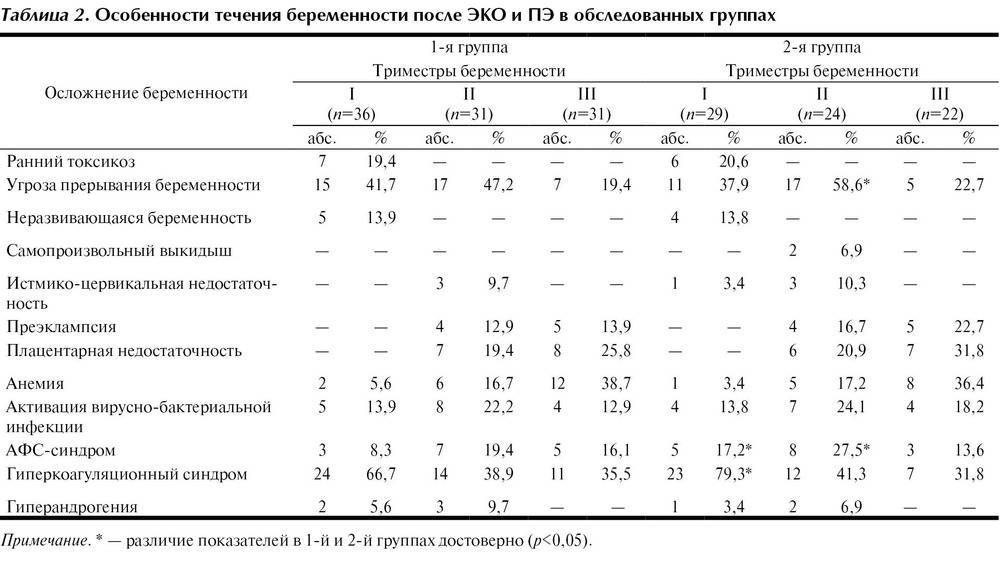
Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
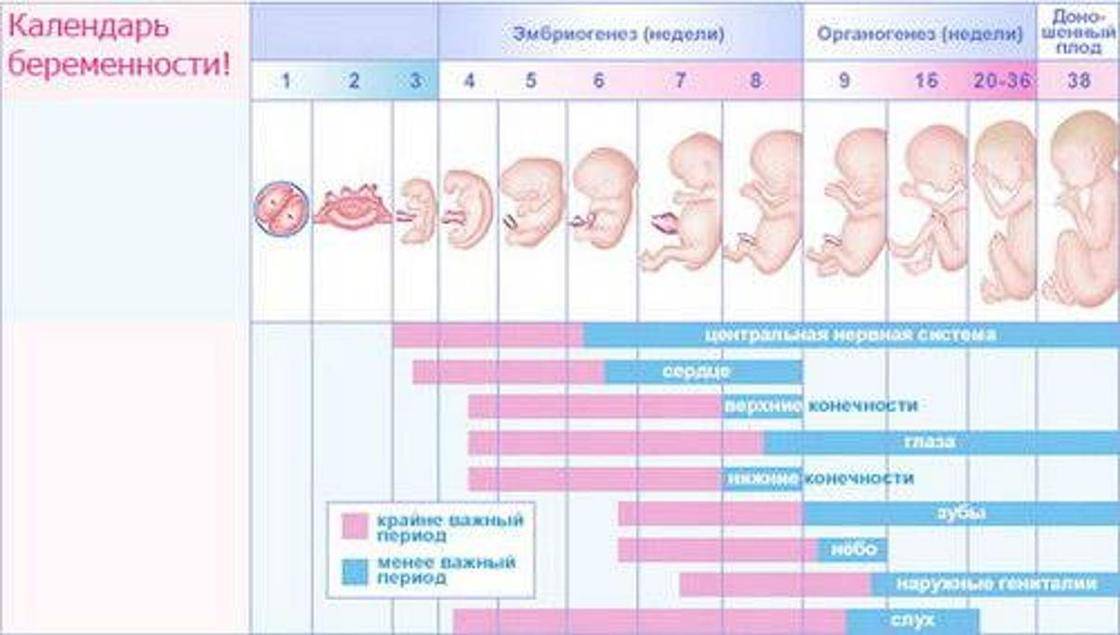
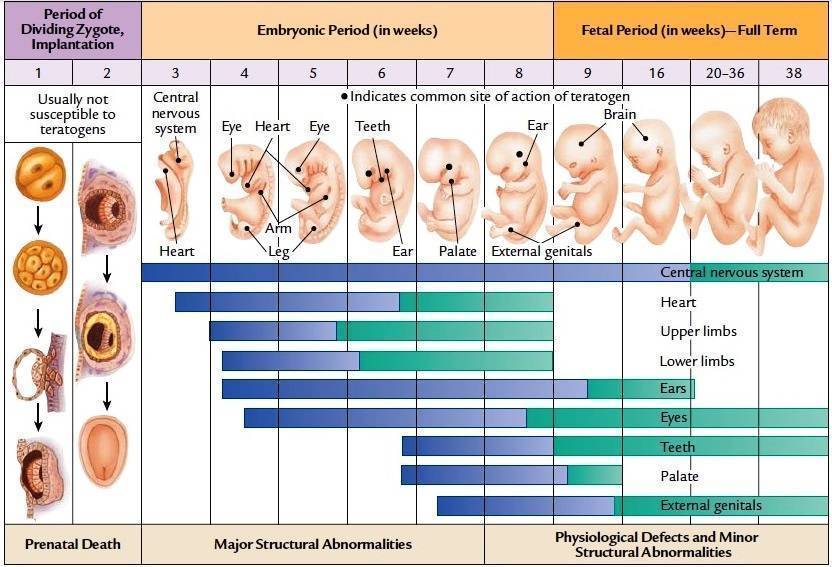
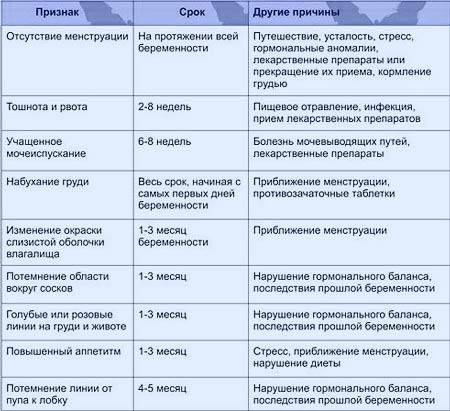
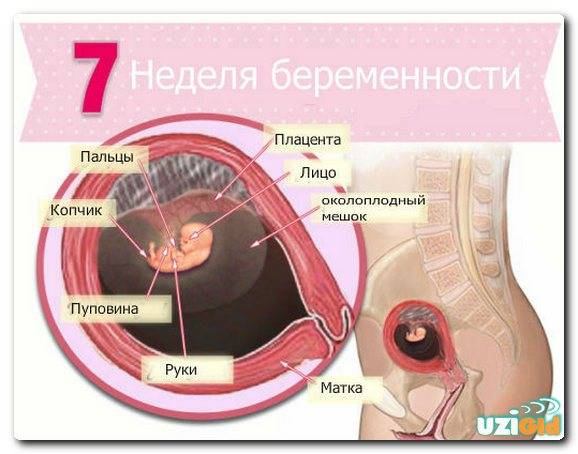
1 триместр (1-14 недели) – в первые 12 недель происходит закладка жизненно важных органов и систем плода. Женщины жалуются на появление токсикоза, частое мочеиспускание и изменение вкусовых ощущений;
2 триместр (15-26 недели) – развитие плода продолжается, на УЗИ удается распознать пол ребенка. Признаки интоксикации полностью исчезают, общее состояние женщины считается удовлетворительным;
3 триместр (27-40 недели) – наблюдается окончательное формирование дыхательной и сердечно-сосудистой системы ребенка. Увеличение массы плода приводит к ухудшению самочувствия будущей матери: изжога, одышка, боли в пояснице.
Какие продукты способствуют набору веса
В нем содержится много красителей, усилителей вкуса, модифицированных масел (по словам врачей, они даже способствуют развитию онкологических заболеваний), консервантов, а главное, углеводов, которые при переваривании способствуют выработке инсулина сверх нормы, в результате происходит перегрузка желез, что негативно сказывается и на организме матери, и на организме плода.
Например, следует отказаться от:
- конфет;
- тортов;
- сдобной выпечки;
- шоколадных батончиков типа Сникерс.
Кроме отказа от кондитерских изделий, рекомендуется пересмотреть остальной рацион, например, врачи советуют исключить из меню:
- фастфуд и еду быстрого приготовления;
- снеки, чипсы, сухарики;
- колбасу и сосиски;
- полуфабрикаты в виде консервов;
- алкоголь;
- газировку (в ней содержится много красителей, ароматизаторов, сахара);
- копчености;
- острые соусы и вообще острые продукты (они вызывают чувство жажды, а большое
- количество выпитой воды провоцирует появление отеков).
К опасным продуктам для беременных относят:
- соль, так как она способствует появлению отёков;
- яйца, рыбу, мясо, птицу, суши – так как из-за неправильной обработки есть риск заражения паразитами;
- редьку, капусту, редис – так как эти продукты повышают газообразование.
Экзотические продукты, в частности фрукты, есть можно, но в небольших количествах.
Строгие диеты и диеты на основе одного продукта беременным соблюдать запрещено.
3 триместр
В последнем триместре продолжается интенсивное развитие опорно-двигательного и мышечно-связочного аппарата ребенка. По причине увеличения массы плода и поднятия диафрагмы женщины могут жаловаться на:
- затрудненное дыхание;
- повышение артериального давления;
- боли в спине;
- тошноту;
- повышение температуры тела.
Для обеспечения нормального развития ребенка рекомендуется включить в меню белковую пищу и ограничить потребление газированных напитков. Принимают пищу небольшими порциями, чтобы предотвратить усиление тошноты. В день запланированных родов матерями становятся не более 5% женщин, для большинства из них родоразрешение наступает на 10-14 дней раньше или позже рассчитанного срока.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии – врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии – нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Процедура ЭКО: общие положения
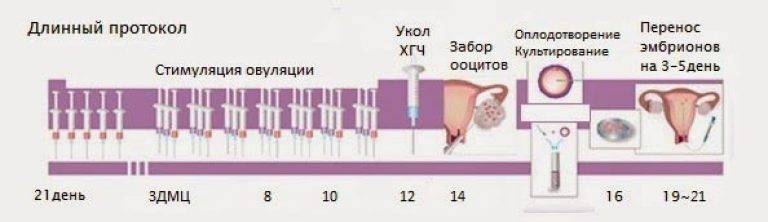
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
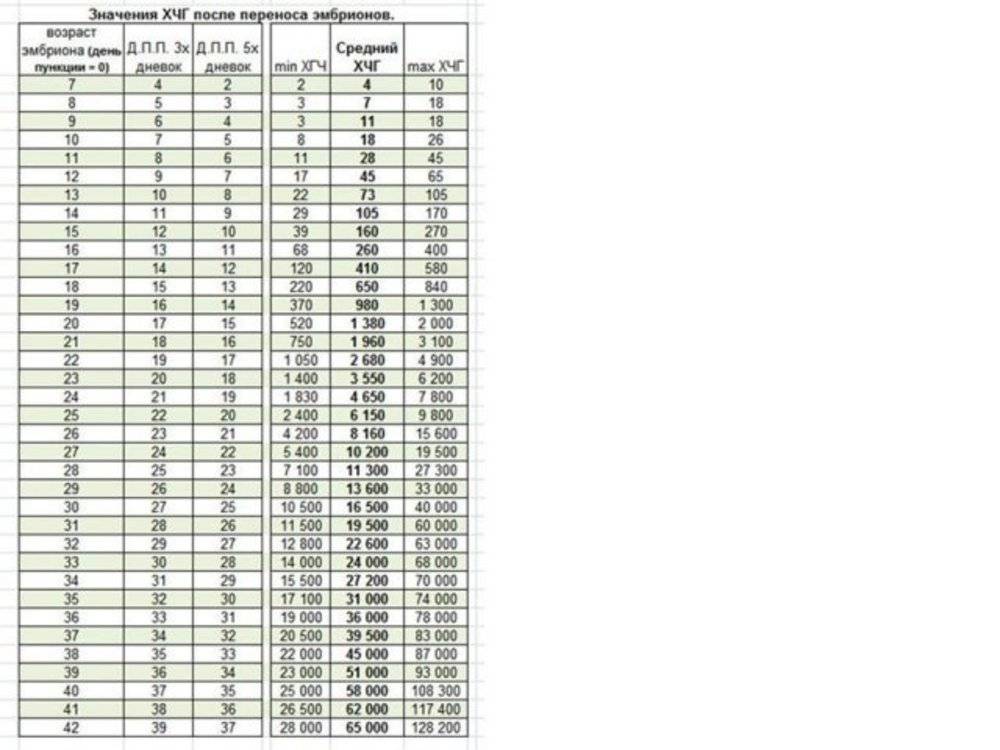
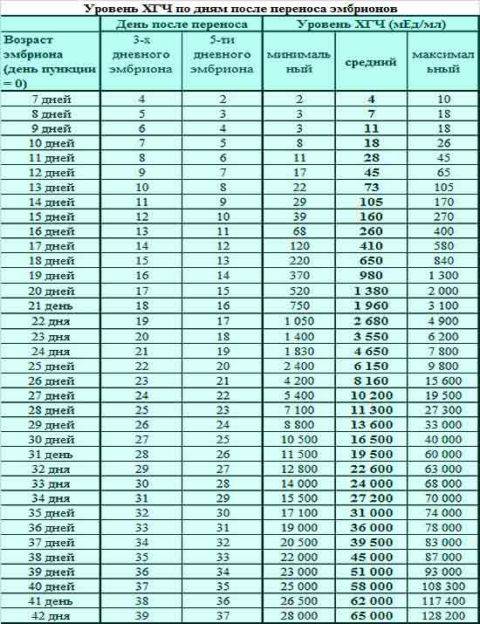
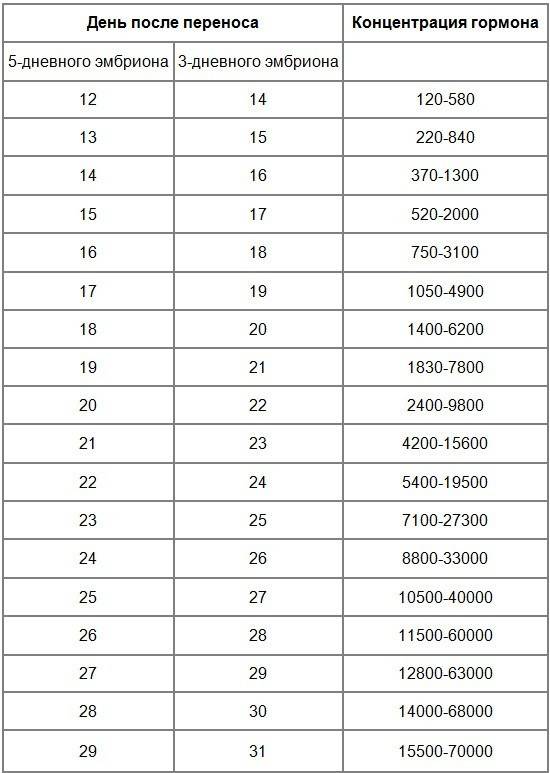
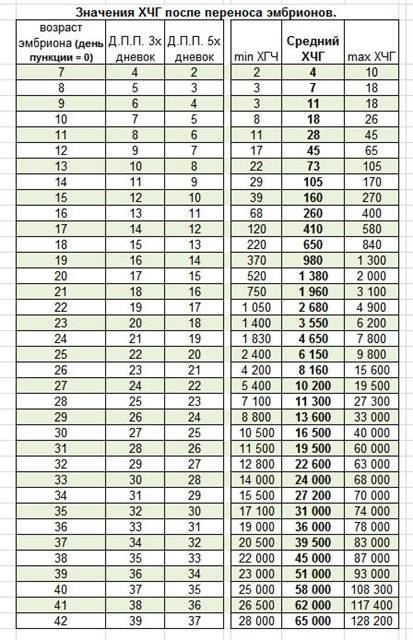
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.
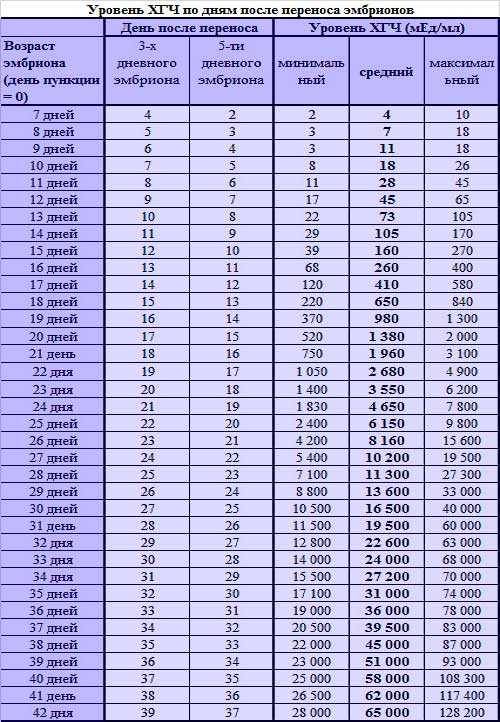
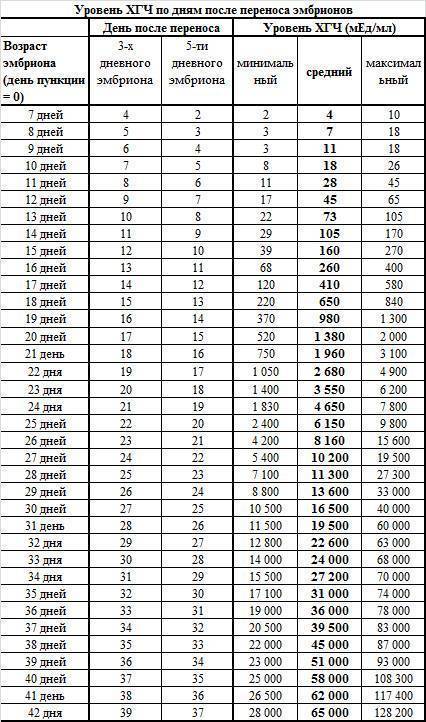
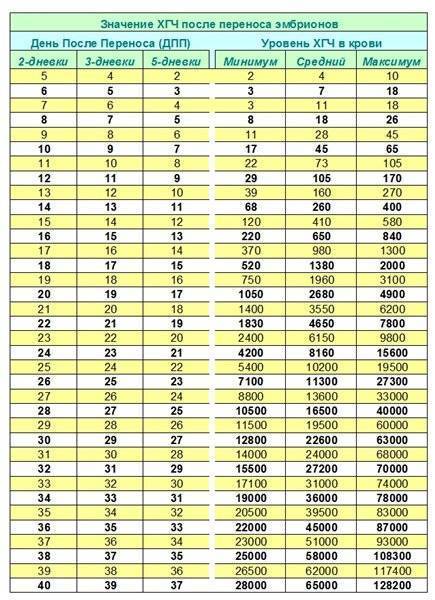
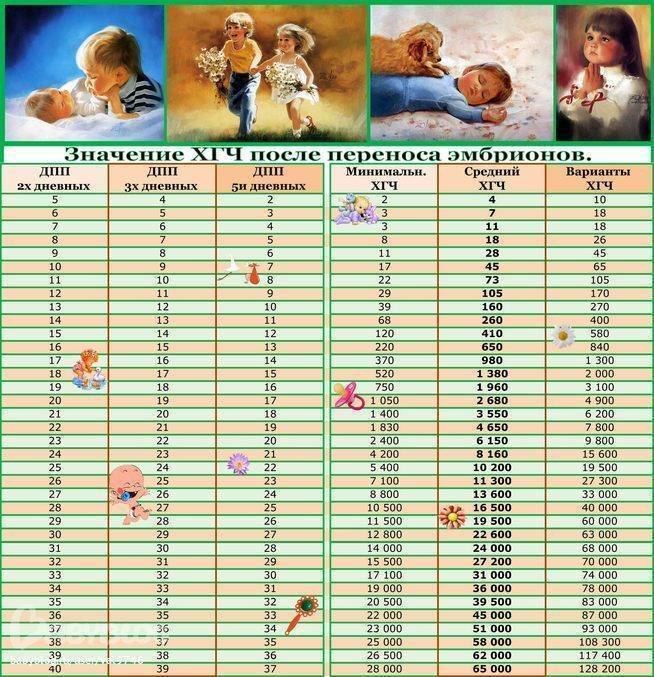
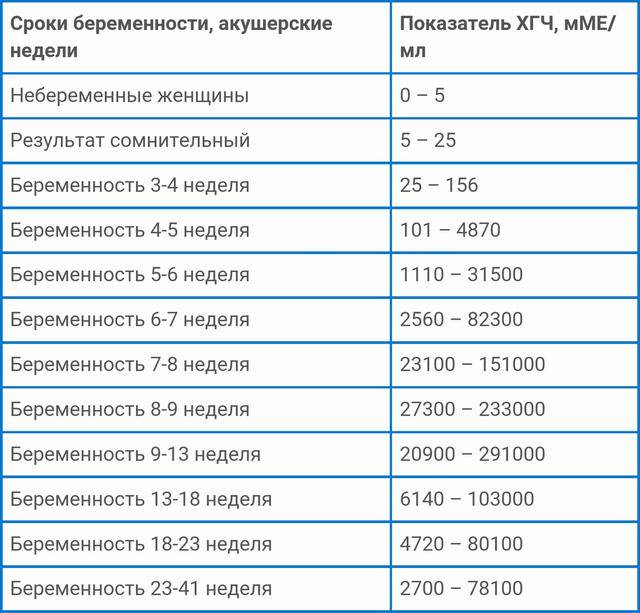
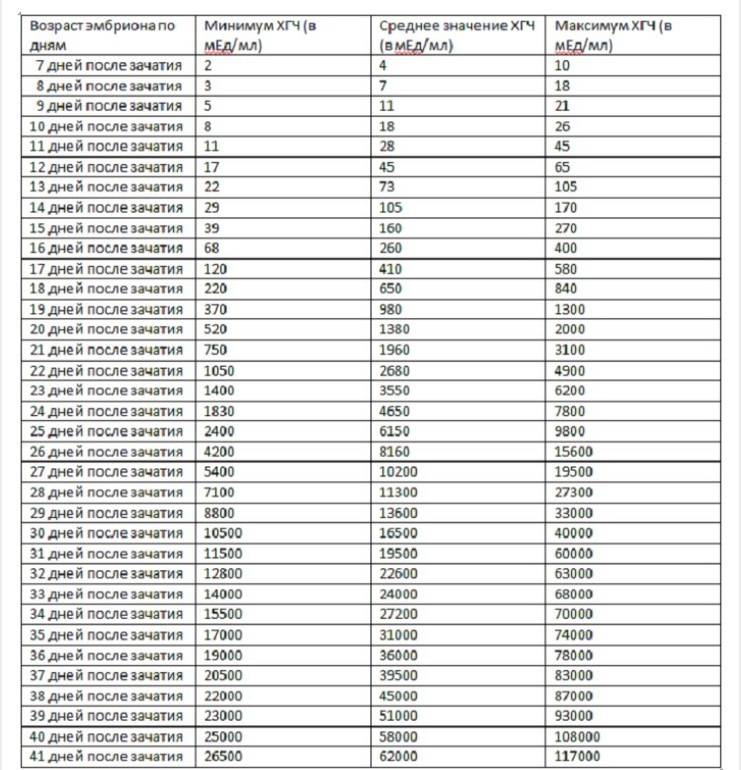
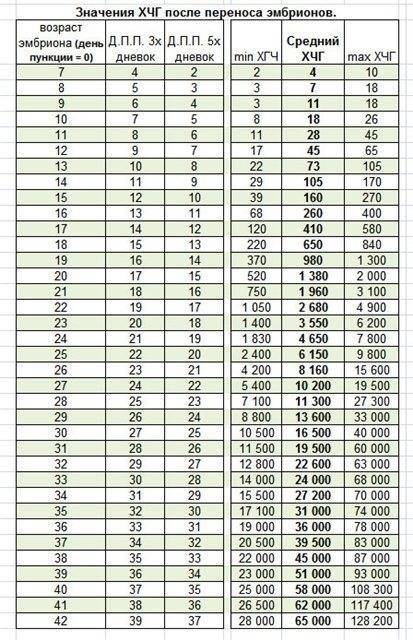
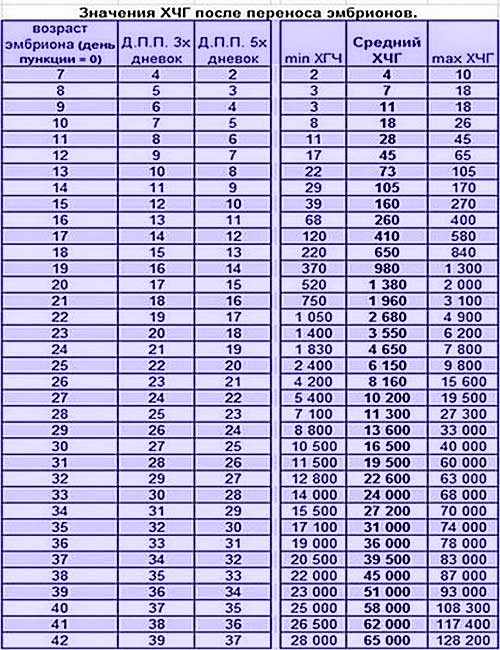
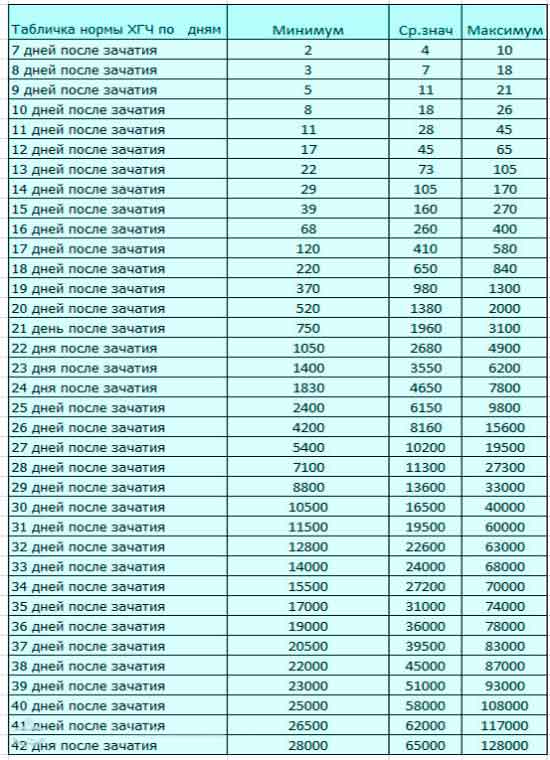
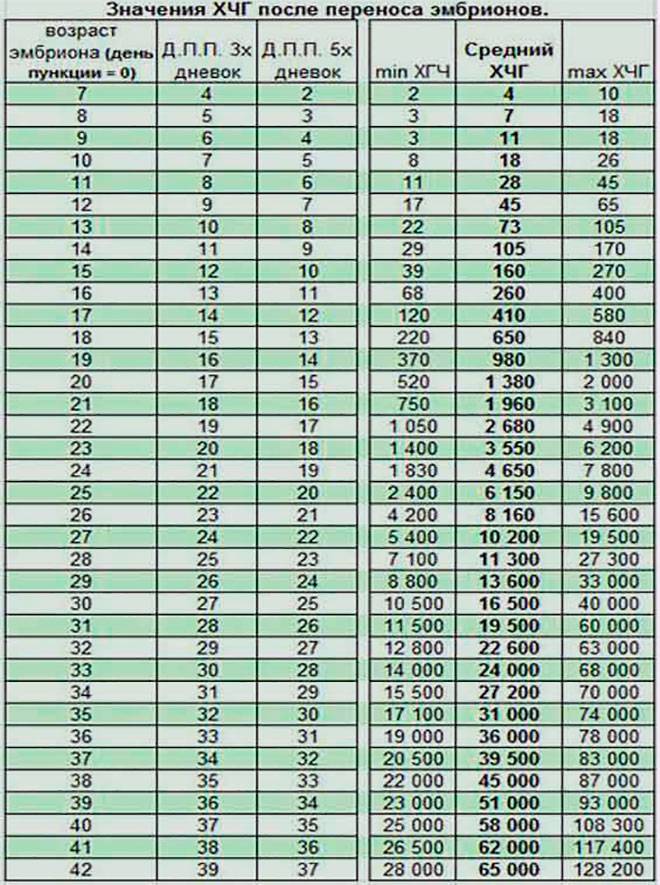
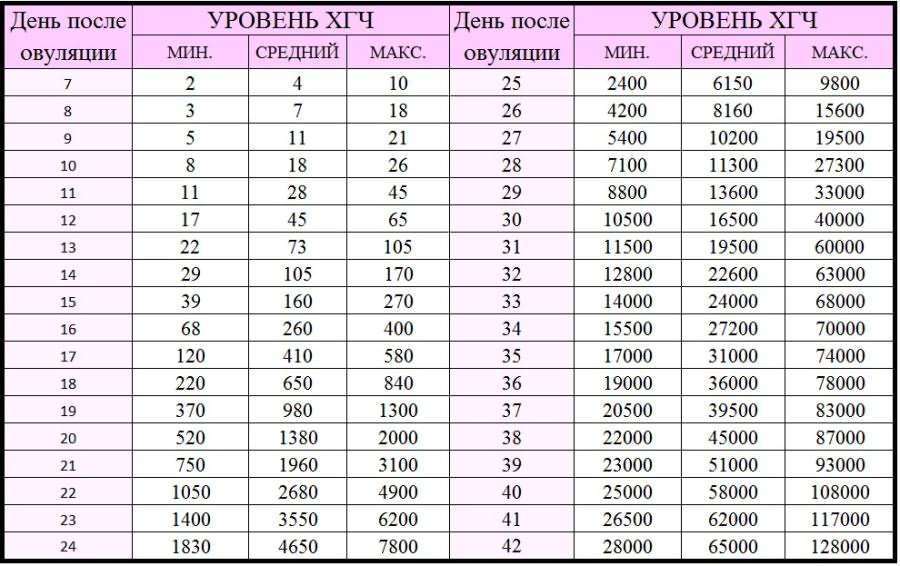
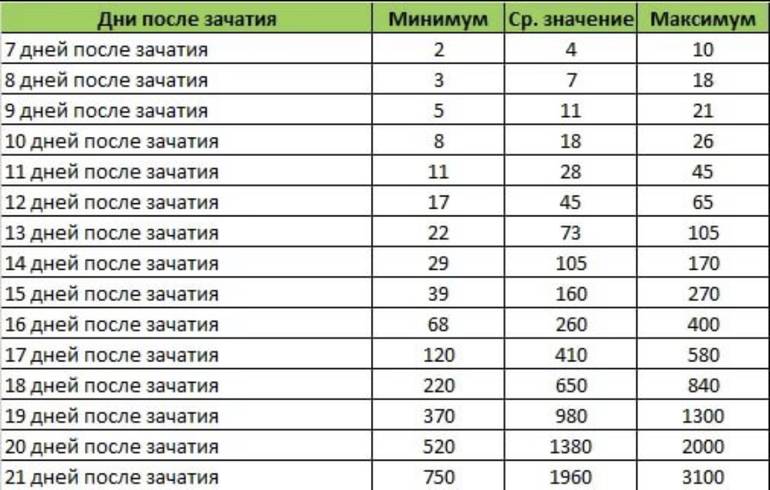
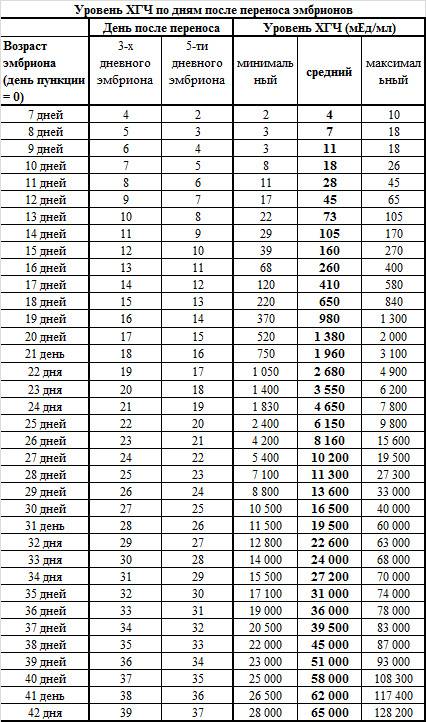
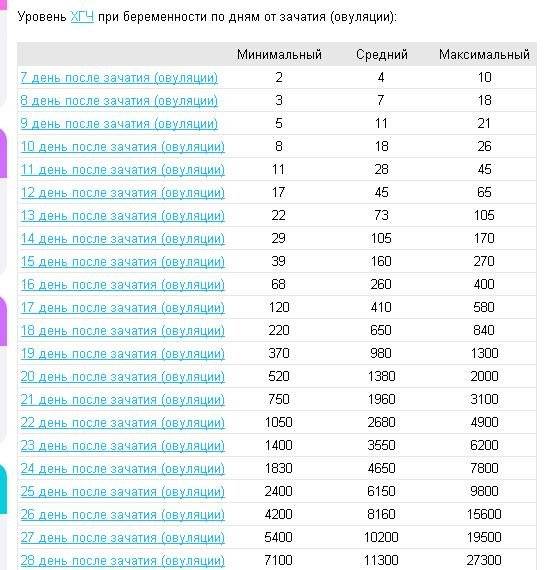
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Обзор
Внематочная беременность (эктопическая беременность) — прикрепление (имплантация) оплодотворенной яйцеклетки (зиготы) вне полости матки, обычно в одной из маточных труб.
При нормальной беременности сперматозоид оплодотворяет яйцеклетку в одной из маточных труб, соединяющих матку с яичниками. Затем оплодотворенная яйцеклетка попадает в матку, прикрепляется к ее слизистой оболочке (эндометрию), начинает расти и развиваться.
При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
Пока эктопическая беременность прогрессирует (развивается), она не вызывает каких-либо заметных жалоб и обнаруживается лишь в ходе простого теста на беременность. Однако большинство женщин обращаются за медицинской помощью, когда беременность нарушается и появляются выраженные симптомы. Обычно это происходит на сроке 5–14 недель.
Рождение ребенка в результате внематочной беременности невозможно, и потеря плода может стать тяжелым ударом для женщины. Но если внематочную беременность не прервать, дальнейшее развитие яйцеклетки может привести к разрыву маточной трубы, что сопровождается обильным внутренним кровотечением, опасным для жизни.
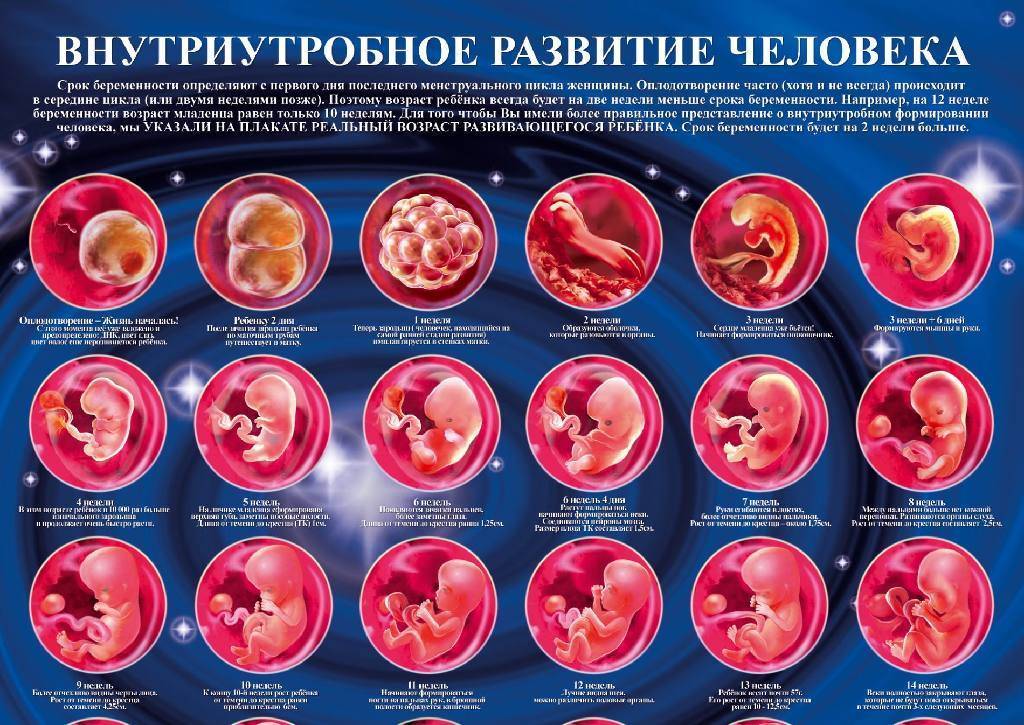
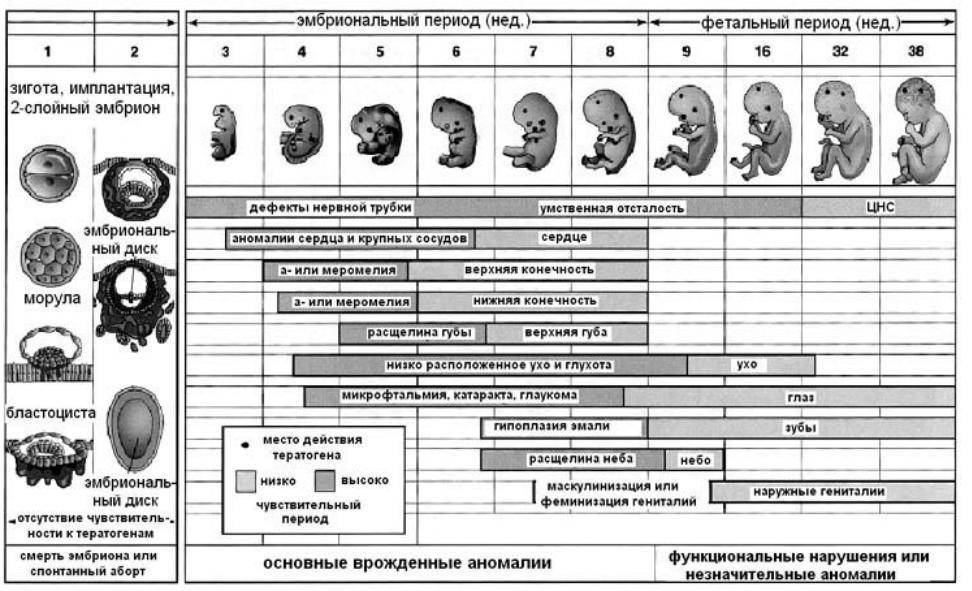
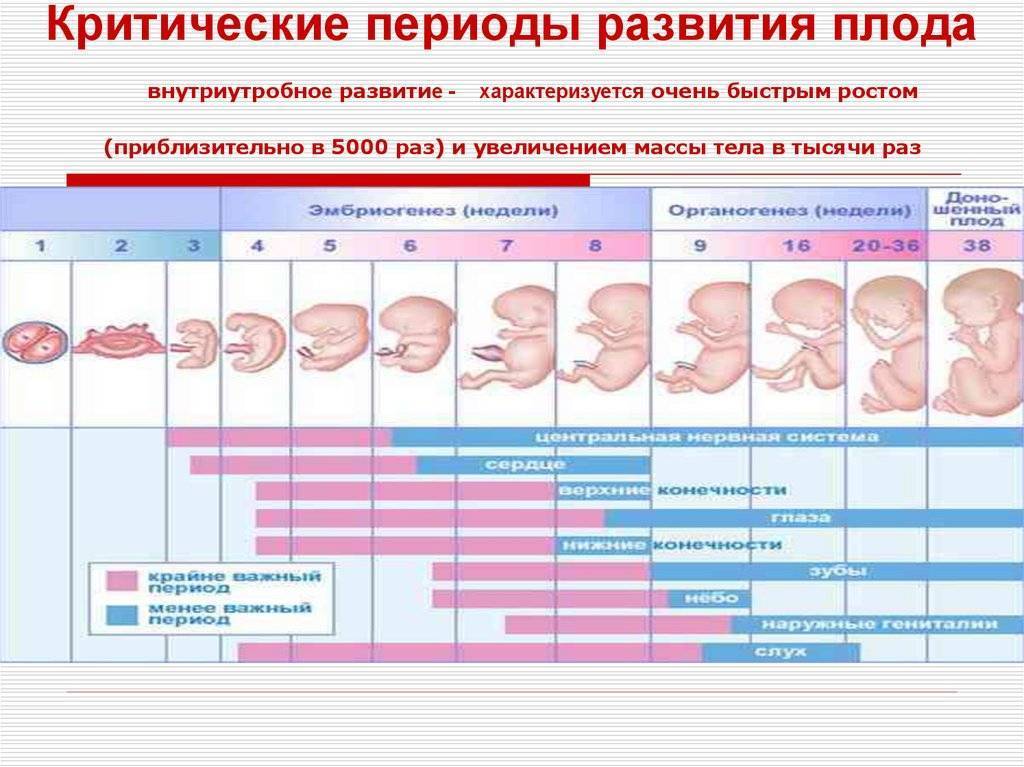
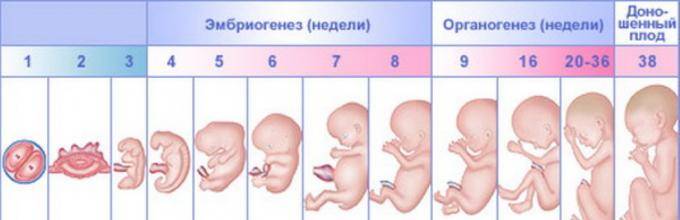
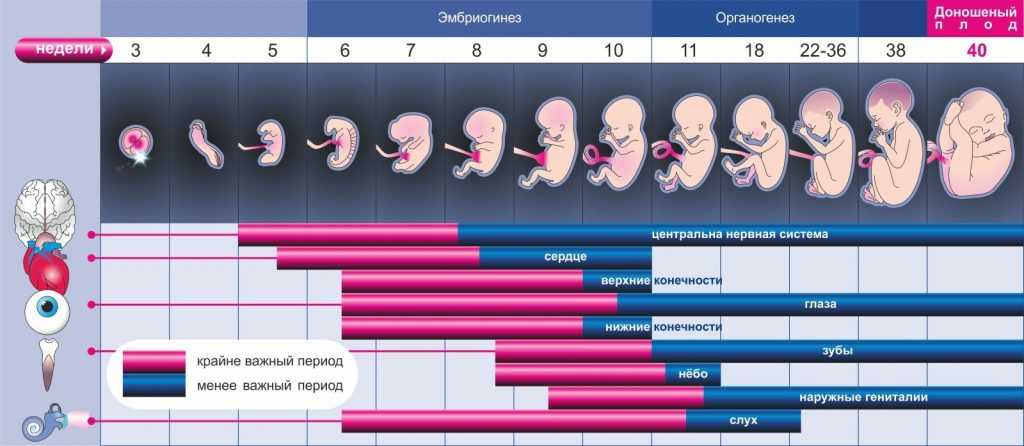
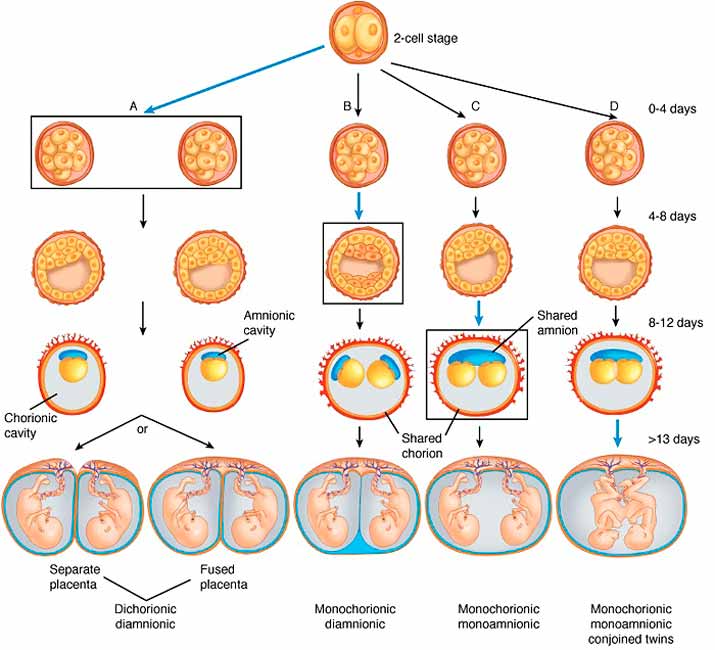
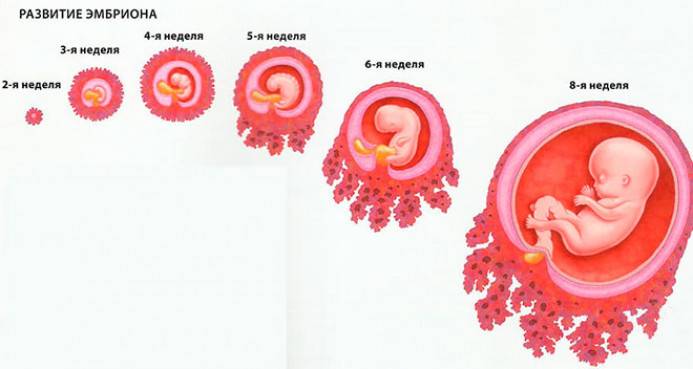
Развитие плода 3 недели беременности
Всех без исключения мамочек, интересует вопрос о том, что происходит с плодом на 3 неделе беременности. Давайте рассмотрим эту тему подробно, чтобы посетительницы нашего портала, смогли получить всю интересующую их информацию.
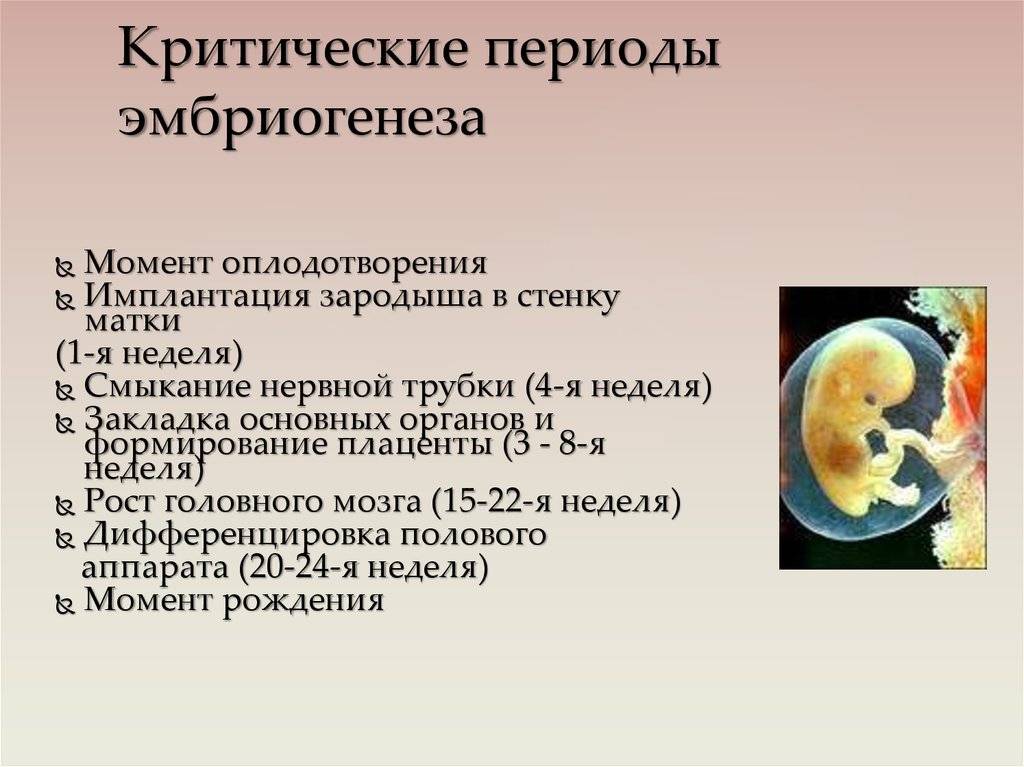
Ядро яйцеклетки и сперматозоида состоят из половинного хромосомного набора. И только после того, как в конце второй недели происходит оплодотворение, образуется первая клеточная структура зигота, которая и дает начало новой жизни. Она уже будет содержать 46 хромосом, половина из которых будут отцовскими, а половина материнскими.
После того как зигота образовалась, она начинает делиться, образовывая новые клеточные структуры. Спустя 64 часа после того, как произойдет имплантация, зародыш становится похожим на ягоду ежевики и включает в себя от 15 до 30 одинаковых клеток.
Как яйцеклетка сольется со сперматозоидом, она будет 4 дня продвигаться по фаллопиевым трубам в полость матки. Внутри бластоцисты зародится будущий малыш. Оказавшись в матке, яйцеклетка закрепится в эндометриальном слое. Этот процесс длится в течение 40 часов. Если не произойдет отторжение, то к концу третьей недели эмбрион надежно закрепится на питательном слое эндометрия.
После того как это произойдет, начнут создаваться связи между организмом мамочки и будущего крохи. Бластоциста с самого начала начинает продуцировать секторные элементы, требующиеся для развития эмбриона. Они попадают в кровеносное русло и по ним можно определить наличие беременности. К этим гормонам относится хориотропин, прогестерон и эстроген.
На третьей неделе начинает продуцироваться специальный белок, который ослабляет защитные силы организма матери. Это делается для того, чтобы материнский организм не отторгнул эмбрион, так как он считает его чужеродным и пытается от него избавиться.
Так как выглядит плод на 3 неделе беременности? К концу этого периода он достигает длины 0,18 миллиметров и весит 3 микрограмма, а количество клеток в нем возрастет до 250. Невзирая на свои микроскопические размеры, он уже начинает оказывать влияние на организм будущей мамочки, приводя к его заметной перестройке.