Вопросы и ответы
Кто в группе риска
Минздрав России не располагает статистикой по распространенности заболевания. Однако, согласно данным ВОЗ, в мире сегодня наблюдается резкое омоложение патологии и рост числа случаев с ВЗК у детей до 6 лет.
Если ранее в больницы РФ ежемесячно поступало до 4 детей с соответствующим диагнозом, то среднемесячная посещаемость сегодня — 5 пациентов. Чем раньше диагностировать ВЗК, тем быстрее больной получит помощь. Своевременное лечение и коррекция образа жизни (включая питание) помогает в будущем избежать многих нежелательных осложнений.
В отличие от взрослых пациентов, в детском возрасте ВЗК протекает в агрессивной форме. В то же время гастроэнтерологи ограничены в выборе медикаментозных препаратов (не всегда эффективные лекарства можно назначать детям).
Как не ошибиться и вовремя диагностировать болезнь Крона или язвенный колит у ребенка
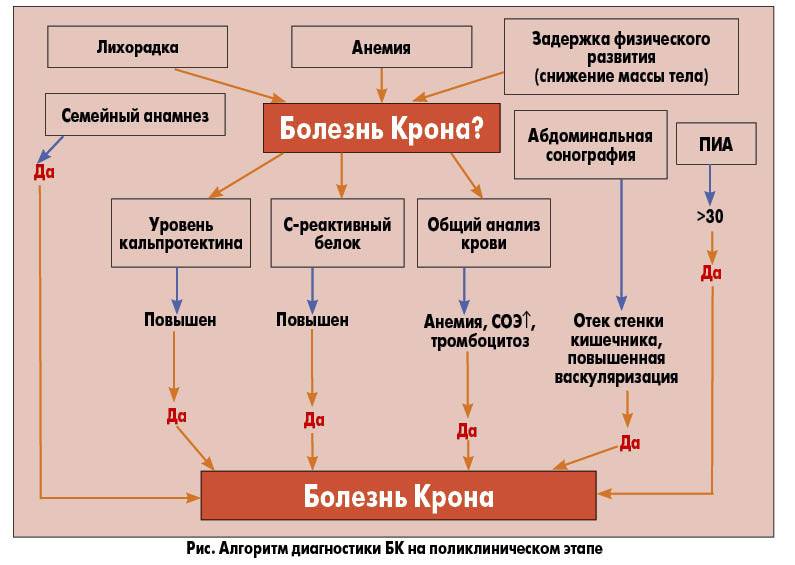
На первых этапах развития воспалительного заболевания ответственность лежит на родителях, которые должны отзываться на любые жалобы ребенка, связанные с ЖКТ, и своевременно обращаться за квалифицированной помощью. Задача врача — определить, что у ребенка БК или ЯК, а не другие «легкие» отклонения в работе кишечника.
Фекальный кальпротектин — специфический маркер болезни Крона и язвенного колита. Если врач видит в анализах его повышение (например, показатели свыше 150 мкг/г), должен насторожиться.
ВЗК можно выявить по общему анализу крови, или проведя копрологическое исследование. Анемия, большие показатели СОЭ, эритроцитов и лейкоцитов в пробах кала — явные ориентиры в диагностике.
Может ли генетический тест показать ВЗК
Многие врачи и родители детей прибегают к коммерческим тестам, чтобы выяснить процент предрасположенности к БК или НЯК. На практике такие методики неинформативны — воспалительные заболевания кишечника выявляются по ряду признаков в комплексе.
Как лечат болезнь Крона
При ВЗК показана лекарственная терапия. В назначениях гастроэнтерологов фигурируют цитостатики, аминосалицилаты, антицитокины. Медикаментозная терапия направлена на блокировку воспалительных очагов и заживление поврежденных отделов ЖКТ. В такой способ предотвращаются рецидивы.
Прошлой осенью на территории РФ было официально разрешено использовать новое лекарство — «Ведолизумб» (второе название — «Энтивио»). Препарат хорошо зарекомендовал себя в действии в сложных случаях, когда не справляется «Хумиру» или, например, «Ремикейд».
«Ведолизумб» пока еще не назначается больным младшего возраста в России, но врачи Канады и Норвегии уже на практике испытали положительный эффект от такого опыта.
Можно ли жить полноценно, если наступила ремиссия
Появление новых препаратов — шанс и надежда на спасение больных. Пока что дети с ВЗК, даже при условии ремиссии, ограничены в жизнедеятельности (не стоит забывать о физических ограничениях). Опасения вызваны рисками новых рецидивов. В остальном же дети могут жить полноценно.
Задача врачей и родителей — научить ребенка справляться с ситуацией и не чувствовать себя ущербным из-за жестких рамок рациона и пр. В будущем врачи рекомендуют детям получать образование, позволяющее освоить профессии, в рамках которых можно развиваться, не завися от больничных (возможность трудоустройства на условиях свободного графика).
Болезнь Крона у ребенка: что делать
Родители должны взять за правило: врач — главный советник и помощник в вопросах, касающихся здоровья и будущего ребенка. Соблюдение рекомендаций и моральная поддержка больного — все, чем родственники могут помочь ребенку.
Если заболевание протекает без выраженных симптомов, и воспалительные процессы удается контролировать, операция ребенку при болезни Крона или других ВЗК не грозит.
Осложнения при болезни Крона
У людей с болезнью Крона есть риск осложнений, которые описаны ниже.
Стеноз кишки (сужение)
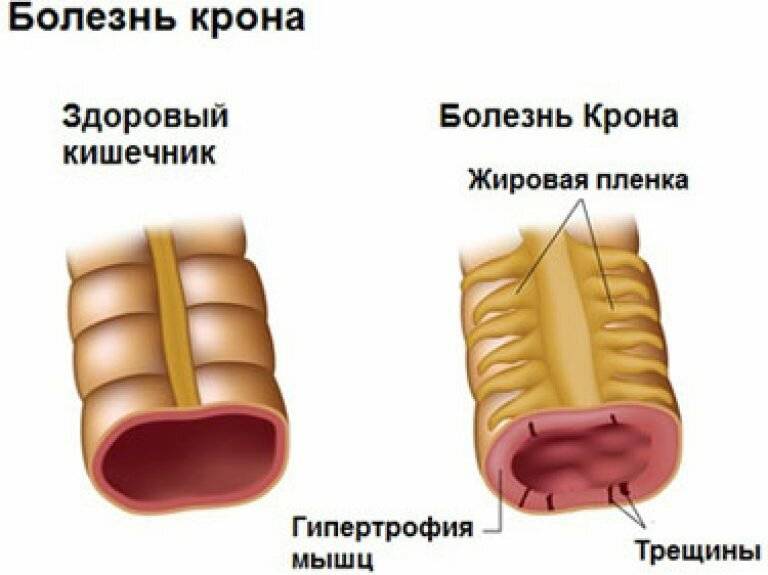
При длительном воспалении в кишке образуются рубцы, что со временем может привести к стенозу (сужению, стриктуре) кишечника. Другой причиной сужения просвета кишки может быть воспалительный отек слизистой оболочки.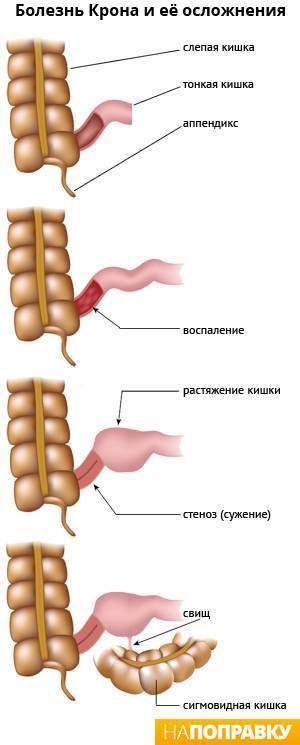
Узкий участок кишки затрудняет прохождение твердого кишечного содержимого, что проявляется водянистым стулом или полным его отсутствием. Это состояние называется обструкцией кишки или кишечной непроходимостью.
Прочие симптомы кишечной непроходимости:
- постоянные или схаткообразные боли в животе;
- рвота;
- вздутие живота;
- чувство переполнения живота.
При отсутствии лечения, возможен разрыв кишечника и попадание его содержимого в брюшную полость. При подозрении на непроходимость кишечника как можно скорее обратитесь к врачу общей практики (терапевту, семейному врачу). Врач поможет оценить ваше состояние и, при необходимости, направит вас на срочную консультацию к специалисту (гастроэнтерологу или колопроктологу) или в больницу.
Если есть возможность, вы можете сразу обратиться к гастроэнтерологу или колопроктологу. Наш меднавигатор поможет выбрать нужного специалиста.
Если вы плохо себя чувствуете и не можете самостоятельно посетить врача, вызовите скорую помощь, позвонив по телефону 03, с мобильного — 911 или 112.
Если стеноз кишки вызван отеком слизистой, возможно лечение с помощью лекарственных препаратов. Рубцовые стриктуры кишечника обычно лечат хирургическим путем, иссекая пораженную область. В некоторых случаях можно применять процедуру, которая называется баллонной дилатацией. Она проводится в ходе колоноскопии.
Если баллонная дилатация кишки не помогла или противопоказана, просвет кишечника расширяют с помощью стриктуропластики. В этом случае, рассекают только рубцовую ткань или целиком стенку кишечника в месте сужения, восстанавливают ее первоначальную форму, после чего — сшивают.
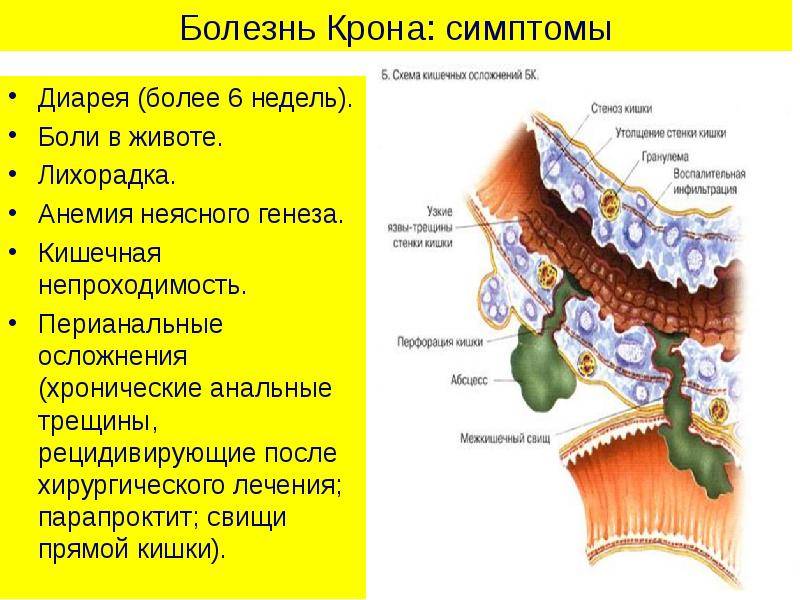
Свищ (фистула)
Длительный процесс воспаления и рубцевания в пищеварительной системе может приводить к формированию язв, которые со временем превращаются в каналы, ведущие от одной области пищеварительной системы к другой. Иногда эти каналы — свищи (фистулы) соединяют пищеварительную трубку с кожей, мочевым пузырем, влагалищем, анусом и др.
При небольших свищах симптомов может не быть, в то время как крупные свищи могут воспаляться и вызывать:
- постоянную пульсирующую боль;
- повышение температуры до 38ºC или выше;
- появление крови или гноя в стуле;
- непроизвольное вытекание кала или слизи из ануса.
Если фистула появляется на коже (обычно в районе ануса), из нее отходит отделяемое с неприятным запахом.
Как правило, лечение свищей начинают с медикаментозной терапии (прием антибиотиков, препаратов 5-АСК, иммунодепрессантов). Если в результате приема лекарств свищ не заживает, назначают хирургическое лечение — иссечение свища или другие методы операционной коррекции.
Другими кишечными осложнениями болезни Крона являются:
- перфорация (разрыв) кишечника с развитием перитонита;
- кровотечение;
- тяжелые запоры (при выраженном стенозе кишки).
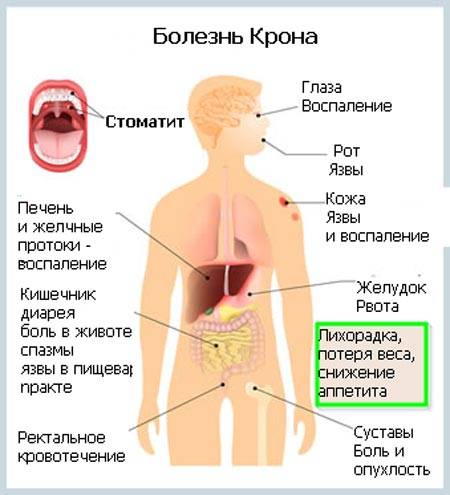
Внекишечные осложнения болезни Крона
У людей с болезнью Крона также повышен риск возникновения осложнений со стороны других органов:
- остеопороз — истончение и повышенная ломкость костей, вызванная тем, что кишечник не усваивает достаточного количества питательных веществ; вероятность остеопороза повышает прием кортикостероидов;
- железодефицитная анемия — может развиться в результате обильного кровотечения из кишечника или быть следствием длительной кровоточивости из участков воспаления и язв в пищеварительной системе; характерные симптомы: усталость, одышка и бледность;
- анемия, вызванная дефицитом витамина B12 или фолиевой кислоты — свяхана с нарушением всасывания питательных веществ в пищеварительной системе; характерные симптомы: усталость и упадок сил;
- пиодермия гангренозная — редкое кожное заболевание; проявляется появлением на коже болезненных язв с гнойным отделяемым.
У детей с болезнью Крона также могут возникать отставание в росте и развитии из-за того, что организм не получает достаточного количества питательных веществ.
Причины
Ген NOD2 (CARD15)
До настоящего времени точная причина болезни Крона остаётся неизвестной. Среди причин называются наследственные или генетические, инфекционные, иммунологические факторы.
- Генетические факторы: частое выявление болезни у гомозиготных близнецов и у родных братьев. Примерно в 17 % случаев больные имеют кровных родственников, также страдающих этим заболеванием. Частое сочетание болезни Крона и болезни Бехтерева (анкилозирующий спондилит). Однако прямая связь с каким-либо HLA антигеном (человеческий лейкоцитарный антиген) ещё не найдена. Выявлена повышенная частота мутации гена CARD15 (ген NOD2). Ген CARD15 кодирует белок, содержащий домен активации каспазы (caspase recruitment domain-containing protein 15). Многие генетические варианты CARD15 влияют на аминокислотные последовательности в лейцин-обогащенных повторах или в соседних областях белка. Белок CARD15 благодаря наличию лейцин-обогащённых повторов активизирует ядерный транскрипционный фактор NF-kB. Лейцин-обогащенные повторы также действуют как внутриклеточные рецепторы для компонентов болезнетворных микробов. Обычно выделяют четыре варианта (Arg702Trp, Gly908Arg, ins3020C, IVS8+158), связанных с повышенным риском болезни Крона. Судя по выборкам bp европейских популяций, каждый из этих вариантов встречается не более чем у 5 % населения. Однако к настоящему времени известно не менее 34 вариантов гена. По крайней мере, 25 из этих 34 вариантов связаны с болезнью Крона.
- Инфекционные факторы: их роль не подтверждена полностью, но введение смывов кишечника лабораторным крысам иногда позволяет вызвать болезнь у последних. Высказывались предположения о вирусной или бактериальной природе (в том числе и о влиянии бактерии MAP (Mycobacterium avium paratuberculosis), но на данный момент они не являются стопроцентно доказанными.
- Иммунологические факторы: системное поражение органов при болезни Крона наталкивает на аутоиммунную природу заболевания. У пациентов обнаруживают патологически высокое число T-лимфоцитов, антитела к кишечной палочке, белку коровьего молока, липополисахаридам. Из крови больных в периоды обострений выделены иммунные комплексы. Существуют нарушения клеточного и гуморального иммунитета, но, скорее всего, они носят вторичный характер. Возможный механизм нарушений — это наличие какого-то специфического антигена в просвете кишки/крови больных, приводящего к активации T-лимфоцитов, клеточных макрофагов, фибробластов — к выработке антител, цитокинов, простагландинов, свободного атомарного кислорода, которые и вызывают различные тканевые повреждения.
Обзор
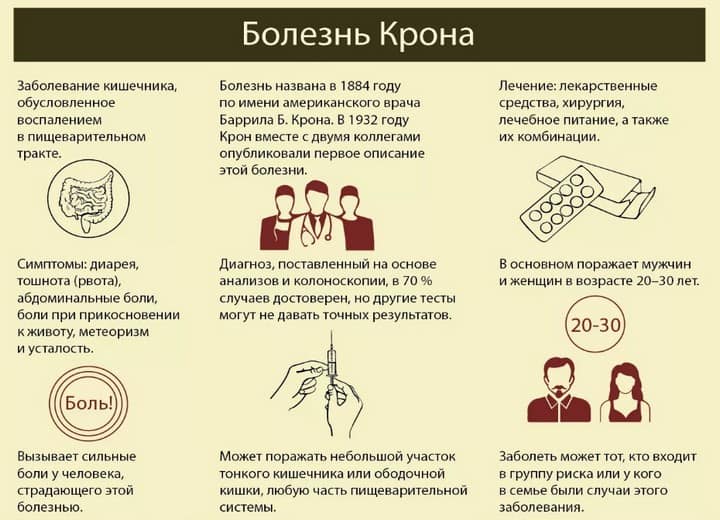
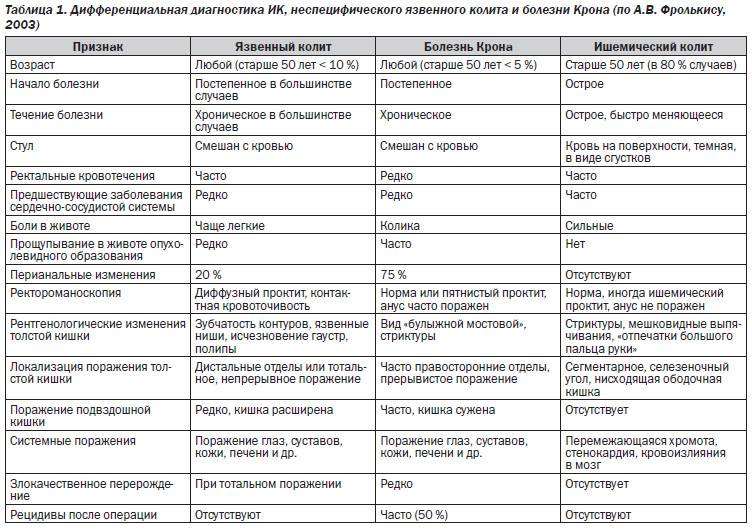
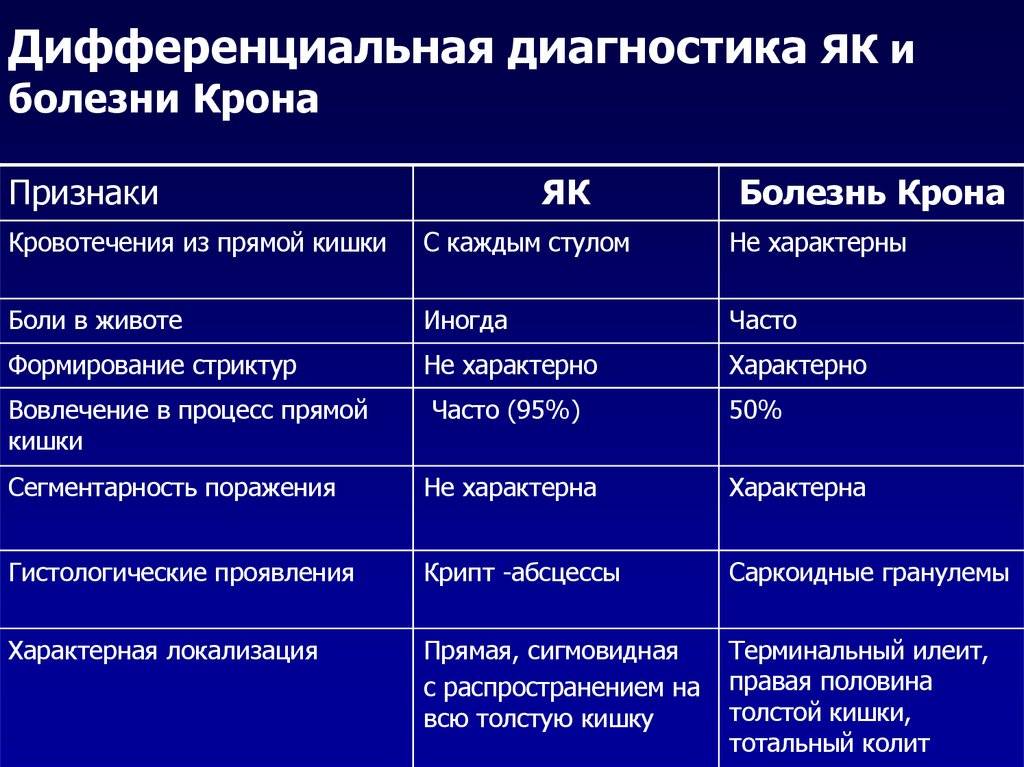
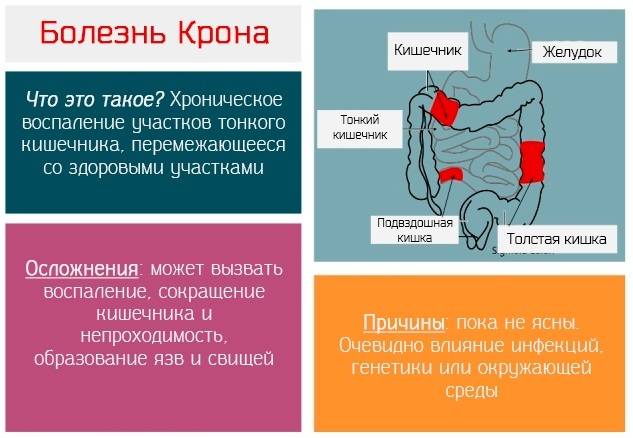
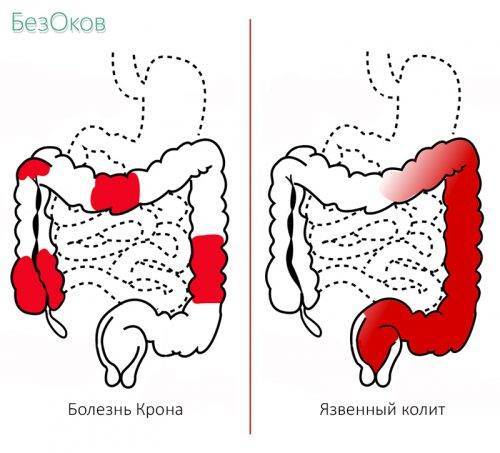
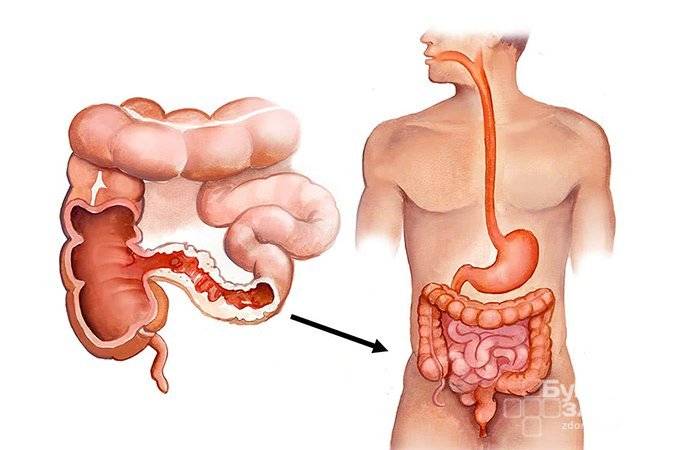
Болезнь Крона (гранулематозный колит, терминальный илеит) — это хроническое заболевание, связанное с воспалением слизистой оболочки пищеварительной системы.
Болезнь Крона в России встречается относительно редко. В год этой патологией заболевают 3,5 человека из 100 000. Гораздо чаще болезнь Крона наблюдается у жителей Северной Европы и Америки, достигая 100 и более случаев в год на 100 000 населения. Больше подвержены заболеванию белокожие народы, чем темнокожие и азиаты. Кроме того, риск заболеть несколько выше у евреев европейского происхождения.
Чаще всего жертвами этого заболевания становятся люди в возрасте 16–30 лет. Второй пик заболеваемости приходится на возрастную группу от 60 до 80 лет, хотя возможно развитие болезни и в другом возрасте. Женщины подвержены болезни Крона чуть больше, чем мужчины, но среди детей заболевание чаще встречается у мальчиков, чем у девочек.
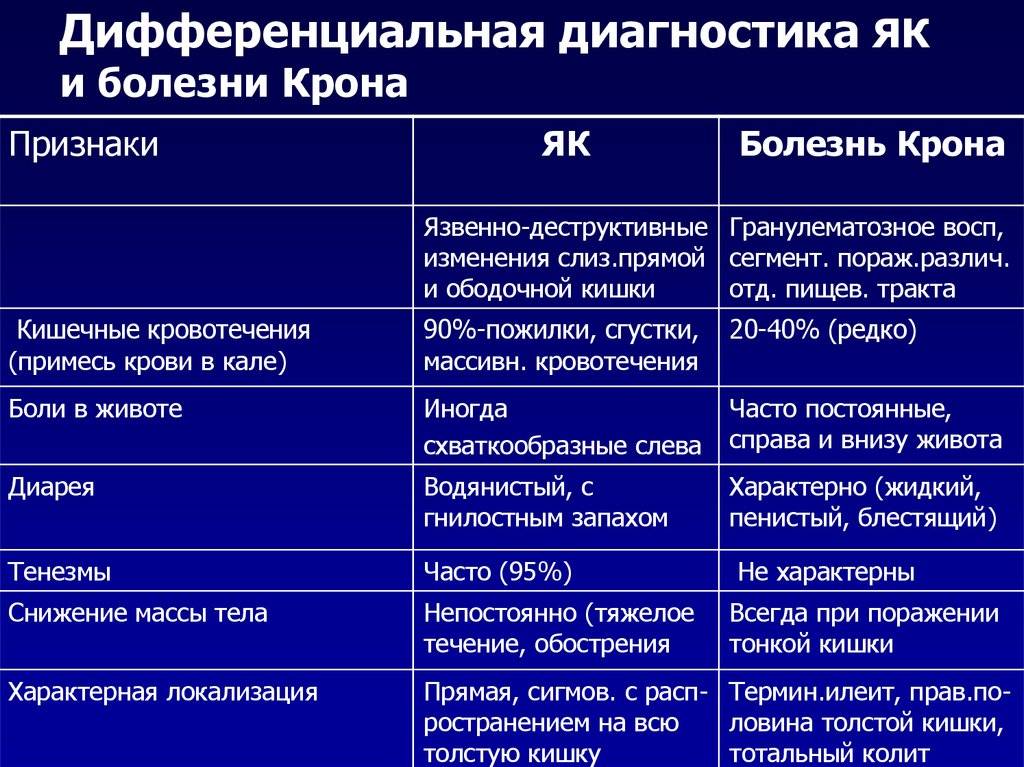
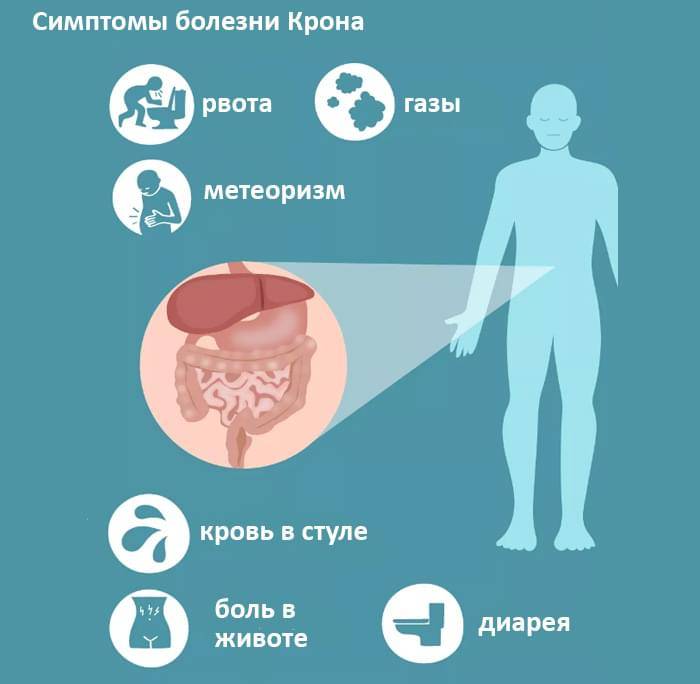
Характерные признаки болезни Крона: частый жидкий стул со слизью и кровью, плохое общее самочувствие и снижение массы тела. Заболевание протекает с чередованием ремиссий и обострений. Во время ремиссии симптомы выражены слабо или могут отсутствовать вовсе. Обострение болезни приносит наибольшее беспокойство.
Точная причина болезни Крона неизвестна, но исследования говорят о том, что на развитие заболевания влияют несколько факторов:
- генетическая предрасположенность;
- расстройство иммунной системы (естественной защиты организма);
- перенесенные инфекции;
- курение;
- неблагоприятные факторы окружающей среды.
В настоящее не существует способа полностью избавиться от болезни Крона, поэтому лечение направлено на подавление воспаления в кишечнике и облегчение симптомов. Благодаря современным лекарственным препаратам можно перевести болезнь в состояние ремиссии, максимально продлить её и, по возможности, избежать хирургической операции. В некоторых случаях проводится операция по удалению воспаленного участка кишечника.
Причины болезни Крона
Нет оснований полагать, что употребление в пищу тех или иных продуктов может вызвать болезнь Крона, но изменение рациона питания может облегчить определенные симптомы. Поэтому врачи и диетологи рекомендуют больным с воспалительными заболеваниями кишечника специальную диету.
Точная причина болезни Крона неизвестна. Большинство исследователей полагают, что ее вызывает комбинация факторов.
Генетическая предрасположенность. Есть доказательства того, что в появлении болезни Крона определенную роль играет генетика. Исследователями было установлено свыше 200 различных генов, которые чаще встречаются у людей с болезнью Крона, чем у остальных. Есть также свидетельства того, что болезнь Крона может передаваться по наследству. Примерно у 3 из 20 людей с болезнью Крона есть близкий родственник (мать, отец, сестра или брат) с таким же заболеванием. А если у вас есть однояйцевый близнец с этим заболеванием, вероятность того, что вы тоже заболеете, составляет 70%.
Тот факт, что у некоторых народностей болезнь Крона распространена более, чем у других, также указывает на важную роль, которую играет генетика.
Иммунная система защищает организм от вредных бактерий, которые могут попасть в пищеварительную систему. В тоже время, в кишечнике живет большое количество различных полезных бактерий, которые участвуют в переваривании пищи. Иммунная система обычно распознает эти бактерии и не трогает их, однако при болезни Крона что-то нарушает ее работу, и организм выделяет особый белок, который называется «фактор некроза опухоли-альфа». Этот белок приводит к уничтожению всех бактерий, полезных и вредных, что вызывает воспаление кишечника, характерное для болезни Крона.
Перенесенное инфекционное заболевание. У некоторых генетически предрасположенных людей перенесенные в детстве инфекционные заболевания могут вызывать расстройство иммунной системы, что приводит к появлению симптомов болезни Крона. Одной из причин таких нарушений считают паратуберкулез — инфекционное заболевание, которое обычно встречается у коров, овец и коз. Возбудитель паратуберкулеза — Mycobacterium avium. Как показывают исследования, у людей с болезнью Крона эта микобактерия обнаруживается при анализе крови в семь раз чаще, чем у остальных людей
Известно, что микобактерия выживает в процессе пастеризации (термической обработки), поэтому ей можно заразиться через молоко больных животных. Вместе с тем, точная роль паратуберкулеза в развитии болезни Крона до конца не изучена, и некоторые исследователи опровергают вышеизложенную теорию.
Курение. Наряду с наследственностью и этническим происхождением, курение является наиболее важным фактором риска при болезни Крона. У курильщиков вероятность появления заболевания в два раза выше. Более того, у курильщиков с болезнью Крона симптомы бывают более выражены, чем у некурящих людей. Прочитайте подробнее о том, как бросить курить.
Факторы внешней среды. Есть два необычных аспекта болезни Крона, из-за которых многие эксперты считают, что факторы внешней среды могут играть роль в развитии заболевания. Они описаны ниже.
- Болезнь Крона — это «болезнь богатых». Больше всего заболеванию подвержены жители развитых стран мира, например, США и Великобритании, а меньше всего — жители развивающихся стран Азии и Африки.
- Болезнь Крона стала распространяться с 1950-х годов. Это говорит о том, что-то в образе жизни современных жителей стран Запада повышает вероятность появления заболевания.
Так, согласно гипотезе гигиены, современные городские дети растут во все более «чистой» среде, не контактируя с бактериями, и их иммунная система остается недоразвитой, так как ребенок не болеет детскими инфекционными заболеваниями, однако убедительных свидетельств этого нет.
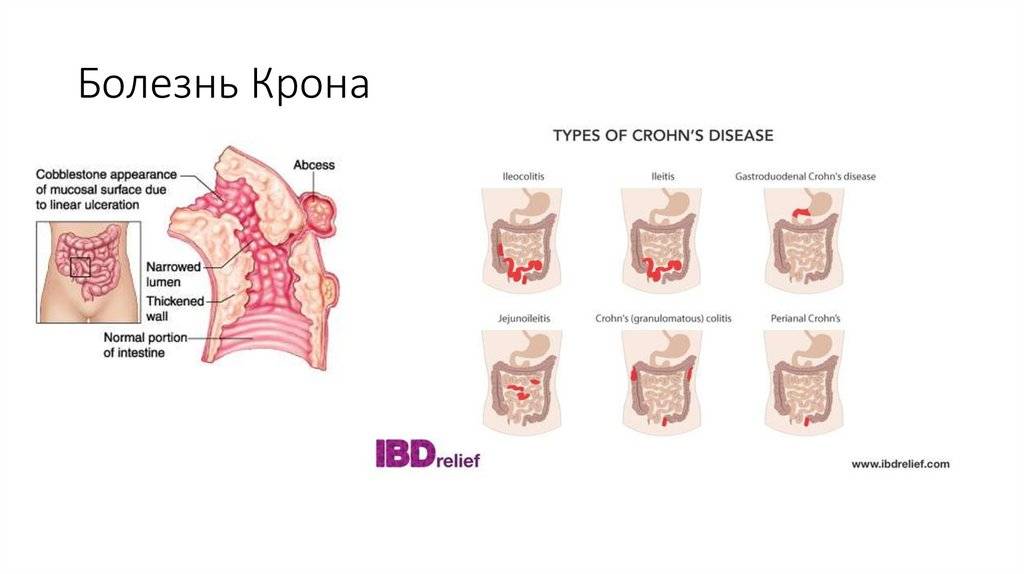
Болезнь Крона: 5 типов
Существует пять типов болезни Крона.
Илеоколит
По данным Американского фонда Крона и колита, илеоколит является наиболее распространенной формой болезни Крона. Он вызывает воспаление нижней части тонкой кишки или подвздошной кишки, а также толстой кишки.
Люди с илеоколитом могут испытывать следующие симптомы:
- спазмы или боль в средней или нижней части живота
- понос
- потерю веса
Илеит
Илеит вызывает воспаление только в подвздошной кишке. Илеит может вызывать болезнь Крона, но его также могут вызывать другие инфекции и воспалительные заболевания.
Илеит вызывает симптомы, аналогичные илеоколиту.
У людей с илеитом и другими формами болезни Крона могут развиться желудочно-кишечные свищи.
Свищи — это воспалительные каналы, которые создают проходы через стенки тонкой кишки. Свищи соединяют тонкий кишечник с другими участками и структурами, в том числе с кожей.
Пищеварительный сок может просачиваться через свищ в окружающие ткани или другие органы. Свищи могут привести к серьезным осложнениям со здоровьем, таким как тяжелая системная инфекция, недоедание, обезвоживание и значительная потеря веса.
Около 50% людей с илеитом развивают одну или несколько кишечных стриктур, которые представляют собой сужения кишечника. Стриктуры возникают, когда воспаление вызывает отек или рубцевание стенок кишечника.
Колит Крона
Колит Крона или гранулематозный колит вызывает воспаление только в толстой кишке. У людей с колитом Крона могут развиваться свищи, язвы и абсцессы возле заднего прохода.
Симптомы колита Крона могут возникать и при других формах болезни Крона и часто включают:
- понос
- ректальное кровотечение
- кровавый стул
- поражения кожи
- боль в суставах
Гастродуоденальная болезнь Крона
Гастродуоденальная болезнь Крона поражает желудок, пищевод и первую часть тонкой кишки.
Симптомы включают:
- тошноту
- рвоту
- потерю аппетита
- потерю веса
Еюноилеит
Еюноилеит вызывает очаги воспаления в верхней половине тонкой кишки или тощей кишке.
Симптомы могут включать:
- боль в животе или судороги после еды
- понос
Длительное воспаление может привести к образованию свищей в тощей кишке.
Болезнь Крона: лечение
В настоящее время не существует лекарств от болезни Крона. Однако врачи могут лечить симптомы и осложнения болезни Крона, сочетая некоторые препараты и хирургические процедуры.
Медикаменты
Врачи могут назначить разные лекарства и дозировки в зависимости от симптомов.
Наиболее распространенные виды лекарств, которые врачи используют для лечения болезни Крона, включают:
Аминосалицилаты
Аминосалицилаты помогают регулировать воспаление и хорошо работают для пациентов, у которых недавно была диагностирована болезнь Крона, или у тех, у кого есть легкие симптомы. Примеры аминосалицилатов включают:
- бальсалазид
- месаламин
- сульфасалазин
Кортикостероиды
Кортикостероиды снижают иммунную активность в организме, что уменьшает воспаление. Однако эти лекарства могут сделать пациентов уязвимыми для инфекций и вызвать побочные эффекты, такие как высокий уровень сахара в крови, высокое кровяное давление и прыщи.
Примеры кортикостероидов включают:
- гидрокортизон
- преднизон
- метилпреднизолон
Иммуномодуляторы
Подобно кортикостероидам, иммуномодуляторы помогают контролировать воспаление за счет снижения иммунной активности в организме. Это лечение может занять несколько недель или месяцев, пока иммуномодуляторы начнут работать.
Примеры иммуномодуляторов включают:
- циклоспорин
- метотрексат
- 6-меркаптопурин (6-МП)
Прочие лекарства
Врачи могут назначить другие лекарства, чтобы помочь справиться с симптомами или вылечить дополнительные осложнения болезни Крона. Эти препараты могут включать:
- биопрепараты, такие как адалимумаб и натализумаб
- антибиотики для профилактики или лечения инфекций, вызванных свищами
- лоперамид для лечения тяжелой диареи
Пациенты могут принимать безрецептурные болеутоляющие средства, содержащие парацетамол, такие как тайленол. Однако им следует избегать приема нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен и аспирин, поскольку они могут ухудшить симптомы.
Операция
Пациентам с болезнью Крона также часто требуется операция. Одно исследование показало, что почти 60% пациентов с болезнью Крона перенесли операцию в течение 20 лет после постановки этого диагноза.
Врач может порекомендовать операцию, если у пациента:
- свищи
- тяжелые стриктуры кишечника
- кишечная непроходимость
- опасное для жизни кровотечение
Уменьшение обострений
Люди, живущие с болезнью Крона, могут справиться со своими симптомами и снизить риск обострений с помощью следующих изменений в питании и образе жизни:
- есть чаще и небольшими порциями
- избегать продуктов с высоким содержанием клетчатки, таких как орехи и кожура
- избегать продуктов, которые могут расстроить пищеварительную систему, таких как молочные продукты и газированные напитки
- пить много воды
- регулярно заниматься спортом
- снижать стресс
- поддерживать здоровый вес тела
Типы по локализации
Типичные локализации болезни Крона
- Илеоколит — наиболее распространённая форма, поражение подвздошной и толстой кишки.
- Илеит — изолированное поражение подвздошной кишки.
- Желудочно-дуоденальная форма — с поражением желудка и двенадцатиперстной кишки.
- Еюноилеит — в процесс вовлечены тощая и подвздошная кишка.
- Болезнь Крона толстой кишки — изолированное поражение толстого кишечника.
Классификация по Bocus (1976)
- еюнит
- илеит
- еюноилеит
- энтероколит
- гранулематозный колит
- поражение анальной области
- панрегиональное поражение кишечника с вовлечением верхнего отдела желудочно-кишечного тракта (желудка, двенадцатиперстной кишки)
Классификация по В. Д. Фёдорову, М. X. Левитану (1982)
- энтерит
- энтероколит
- колит
Венская классификация болезни Крона (1998) с Монреальской её модификацией (2005) рекомендована Европейским обществом по изучению болезни Крона и язвенного колита (ECCO) и основана на выделении различных вариантов болезни Крона в зависимости от локализации воспалительного процесса, фенотипа заболевания и возраста больных.
1) Возраст больного — это возраст, когда диагноз болезни Крона был впервые окончательно установлен рентгенологически, эндоскопически, гистологически или оперативным путём:
A1 — 16 лет или младше
А2 — 17 — 40 лет
А3 — старше 40 лет
- 2) Локализация воспалительного процесса — оценивается весь вовлеченный сегмент (сегменты) ЖКТ в любое время перед первой резекцией. Минимальная степень вовлечения: любое афтозное повреждение или изъязвление. Недостаточна гиперемия и отек слизистой оболочки. Для классификации по локализации требуются обследования и тонкой и толстой кишки:
- L1 — терминальный илеит — болезнь ограничена пределами подвздошной кишки (нижняя треть тонкой кишки) с или без проникновения в слепую кишку
- L2 — колит — любая локализация в толстой кишке между слепой кишкой и прямой кишкой без вовлечения тонкой кишки или верхнего отдела ЖКТ
- L3 — илеоколит — поражение терминального отдела с или без вовлечения слепой кишки и любая локализация между восходящим отделом толстой кишки и прямой кишкой
- L4 — верхний отдел ЖКТ — проксимальнее терминального отдела (исключая полость рта), независимо от дополнительного вовлечения терминального отдела подвздошной кишки или толстой кишки
Сочетание локализаций: L1+L4, L2+L4,L3+L4
- 3) Фенотип (форма) заболевания.
- Воспалительная форма (В1)- воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс)
- Стенозирующая или стриктурирующая форма (В2) — сужение стенки кишки при рентгенологическом исследовании, эндоскопии или хирургическом+гистологическом методах, с престенотическим расширением или симптомами обструкции. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс)
- Пенетрирующая или свищевая форма (В3) — возникновение интраабдоминальных свищей, воспалительной массы и/или абсцесса в любое время в течение болезни, исключая послеоперационные интраабдоминальные осложнения. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс). При наличии у пациента и стриктуры, и свищей в диагнозе указывается свищевая форма.
- 4) Классификации по активности (тяжести) заболевания: оценивается путём расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула, боли в животе, общее самочувствие, наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С, масса тела, прием антидиарейных препаратов, наличие инфильтрата в брюшной полости и уровень гематокрита
- Легкая — индекс Беста (или CDAI) от 150 до 220 баллов
- Умеренная — CDAI от 220 до 450 баллов
- Высокая — CDAI выше 450 баллов
- Ремиссия — менее 150 баллов
- Обострение — возобновление клинической симптоматики заболевания, CDAI более 150 баллов
- Рецидив — возобновление клинической симптоматики лабораторно-инструментальные признаки обострения после хирургического вмешательства