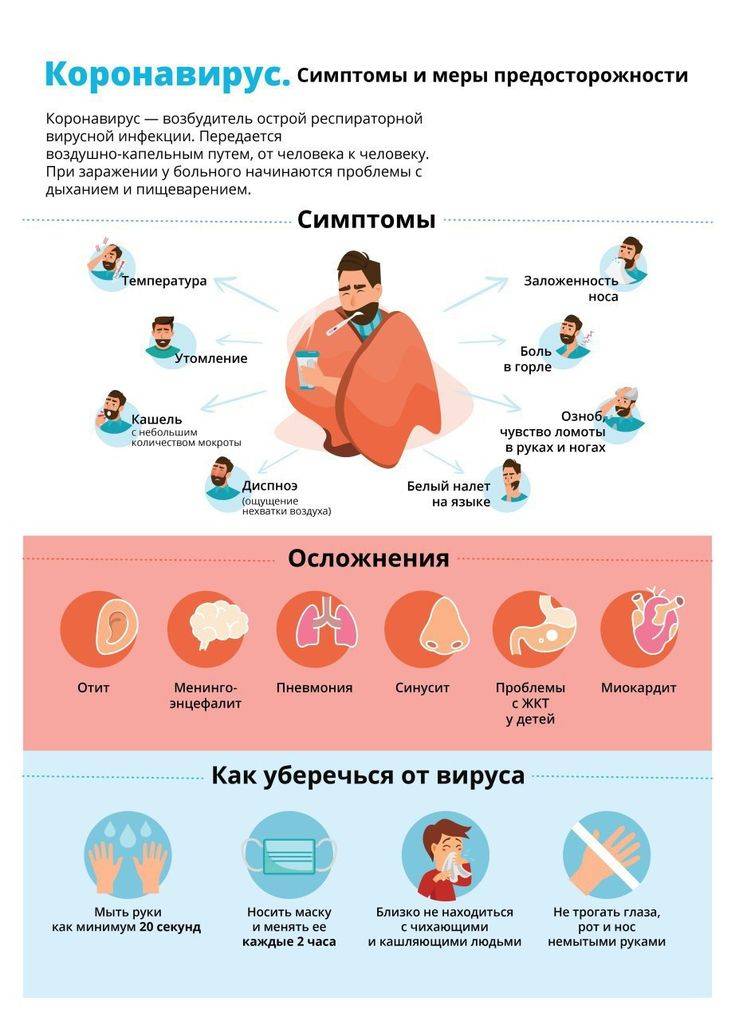
Пути распространения инфекции
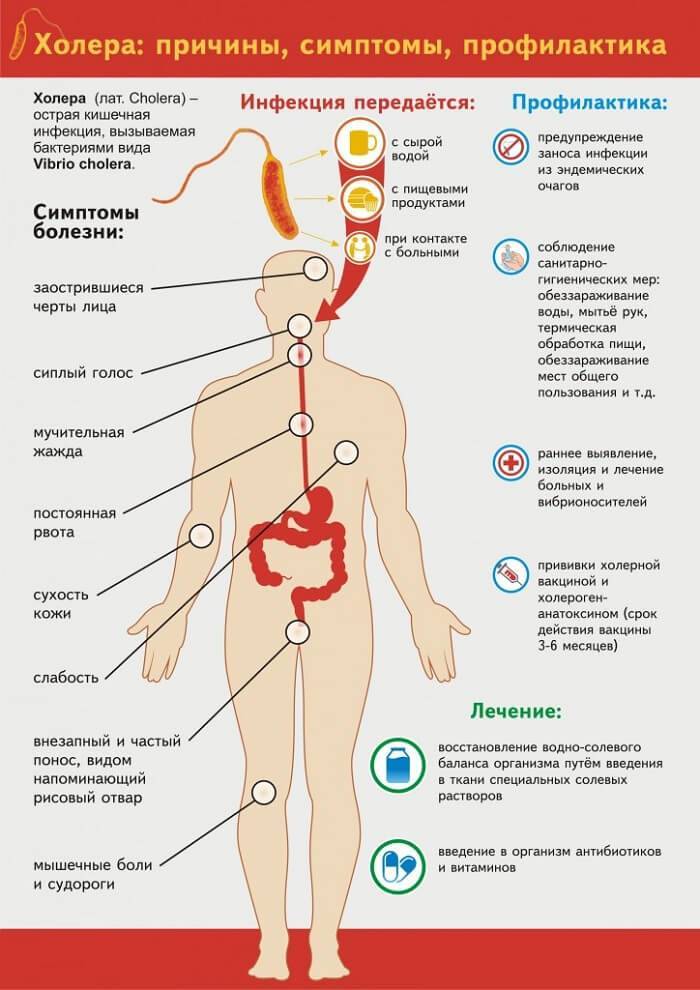
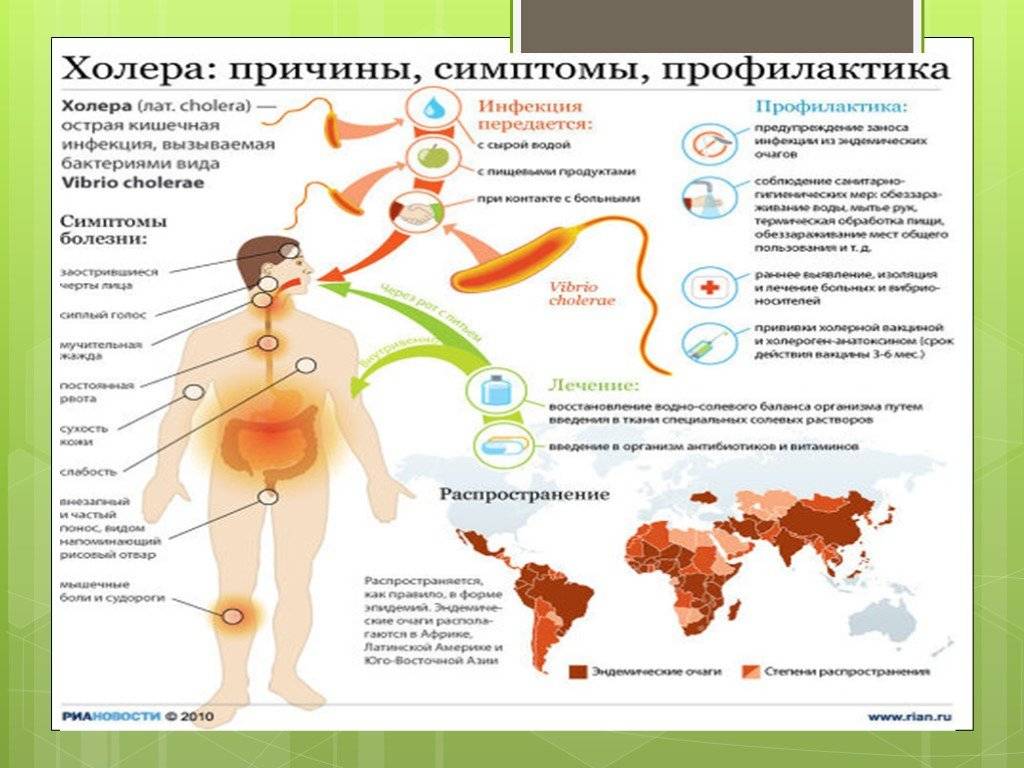
Основной путь распространения инфекции – через воду, в которую вибрионы попадают с выделениями больного человека (при дефекации или рвоте). Из водоемов возбудитель холеры может попасть в организм человека при заглатывании воды во время купания, через посуду, овощи и фрукты, вымытые сырой водой. Факторами риска могут быть пищевые продукты, инфицированные в процессе их транспортировки, приготовления и хранения. Механическим переносчиком вибрионов с испражнений на продукты, предметы домашнего обихода являются мухи.
Наиболее опасными являются продукты, которые не подвергаются тепловой обработке – студни, салаты, сырые фрукты, молоко. Заражение возможно и через загрязненные предметы обихода (посуда, постельное белье и пр.).
Методы лечения
Методы лечения основаны на принципах доказательной медицины и рекомендованы Союзом педиатров России.
Антивирусные препараты.
Ингибиторы нейраминидазы: Осельтамивир (Тамифлю, Номидес, Инфлюцеин), и Занамивир (Реленза).
Рекомендованы только при гриппе А и В и в первые 24-48 часов болезни, на другие вирусы эти лекарства не действуют. Прочие антивирусные препараты имеют крайне ограниченную доказательную базу и не рекомендуются для лечения ОРВИ у детей.Жаропонижающее.
Для детей рекомендуются только два препарата: Парацетамол до 60 мг/кг/сут или Ибупрофен до 30 мг/кг/сут в виде сиропа, суспензии или суппозиториев.
У детей старше 3 месяцев без хронической патологии применение жаропонижающих оправдано при температуре выше 39-39,5°С.
Детям младше 3 месяцев, пациентам с хронической патологией или в случае выраженного дискомфорта от высокой температуры, препараты можно начинать давать при температуре 38-38,5°С.
Повторную дозу жаропонижающего средства вводят только после нового повышения температуры.
Чередование этих антипиретиков или применение комбинированных препаратов не имеет существенных преимуществ перед монотерапией одним из этих лекарственных средств.Элиминационная терапия и туалет носа.
Введение в нос физиологического раствора 2-3 раза в день обеспечивает удаление слизи и восстановление работы мерцательного эпителия. Можно использовать как обычный физраствор, так и готовые препараты, например, Аква Марис, Аквалор, Аква-Риносоль, Линаква, Физиомер и др.Очищение носа при ОРВИ – наиболее эффективный метод купирования кашля, так как при назофарингите кашель чаще всего обусловлен раздражением гортани стекающей носовой слизью.Деконгестанты.Сосудосуживающие препараты применяют коротким курсом, не более 5 дней, чтобы не вызвать привыкания. Деконгестанты не укорачивают длительность насморка, но могут облегчить симптомы заложенности носа, а также восстановить функцию слуховой трубы.
У детей 0-6 лет применяют фенилэфрин 0,125%, оксиметазолин 0,01-0,025%, ксилометазолин 0,05% (с 2 лет), у старших – более концентрированные растворы.Гидратация.Обильное теплое питье способствуют разжижению секретов и облегчает их отхождение.
Леденцы или пастилки с антисептиками
Детям старше 6 лет можно использовать леденцы или пастилки, содержащие антисептики. Это поможет в устранении кашля при фарингите, который связан с «першением в горле» из-за воспаления слизистой оболочки глотки или ее пересыханием при дыхании ртом.
Профилактика
Важно! Уточнить в территориальных органах Роспотребнадзора и у туроператоров сведения об эпидемиологической ситуации по холере в стране планируемого пребывания. Рекомендации для всех туристов:
Рекомендации для всех туристов:
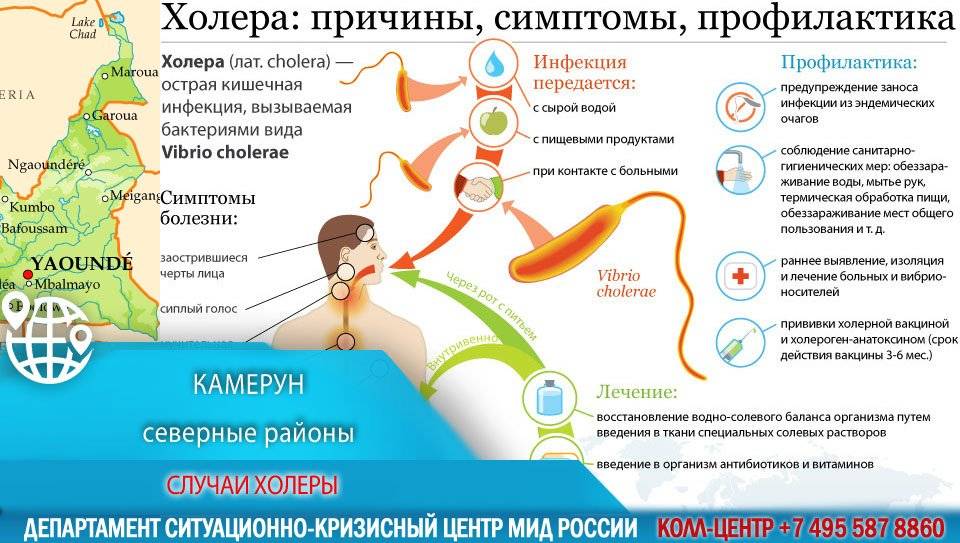
1. Не употреблять воду для питья и для бытовых целей (мытья овощей, фруктов, игрушек и других предметов) из случайных источников;
2. Воздержаться от использования льда для охлаждения различных напитков;
3. Купаться в водоемах, разрешенных для организованного отдыха, не полоскать горло и глотать воду, особенно натощак;
4. Не ловить самостоятельно крабов, мидий, рыбу и другие продукты моря, океана и других водных объектов (озеро, река и т.д.);
5. Не употреблять сырые и недостаточно термически обработанные продукты моря, океана и других водных объектов (озеро, река и т.д).
6. Не употреблять пищевые продукты, фрукты и овощи, купленные у уличных и других случайных торговцев;
7. Употреблять подкисленную (лимонной кислотой) воду, соки.
8. Регулярно и тщательно мыть руки.
Если вы путешествуете с семьей или друзьями – убедитесь, что они тоже соблюдают эти меры предосторожности. Помнить! Группами риска при холере являются дети, а также лица, страдающие гастритами с пониженной кислотностью, перенесшие резекцию желудка, употребляющие алкоголь
Помнить! Группами риска при холере являются дети, а также лица, страдающие гастритами с пониженной кислотностью, перенесшие резекцию желудка, употребляющие алкоголь.
При наличии грудных детей особенно тщательно соблюдать следующие меры профилактики:
– перед кормлением ребенка тщательно вымыть руки и обработать грудь чистой водой (бутилированной, кипяченой);
– не мыть грудь водой из моря, океана, реки, озера, где Вы отдыхаете (купаетесь и т.д.);
– смеси для кормления разводить только кипяченой водой;
– посуду ребенка мыть в кипяченой воде, хранить в пакетах, недоступных для других детей;
– при появлении поноса у ребенка немедленно обратиться к медицинскому работнику;
– ни в коем случае не заниматься самолечением;
– ежедневно мыть детские игрушки водой с мылом.
Если у матери появились симптомы диареи, необходимо соблюдать указанные меры при кормлении ребенка грудью.
При появлении первых симптомов диареи (поноса):
– позвоните по телефону, указанному в страховом медицинском свидетельстве;
– вызовите медицинского сотрудника в гостиницу, поставив его в известность о симптомах заболевания;
– не занимайтесь самолечением!
ВОЗВРАЩЕНИЕ ИЗ ПУТЕШЕСТВИЯ
При возвращении из путешествия, на борту самолета Вам могут предложить заполнить «Анкету гражданина, прибывающего из-за рубежа», в которой необходимо указать точный адрес постоянного места жительства или временного пребывания, номер телефона для связи.
Сведения анкеты необходимы для своевременной организации противоэпидемических мероприятий при возникновении очага холеры.
Наиболее неблагополучными по холере в настоящее время являются:
– на европейском и азиатском континентах: Индия,Лаос, Индонезия, Иран, Ирак, Турция, Афганистан;
– на американском континенте: Боливия, Бразилия, Гватемала, Гондурас, Мексика, Никарагуа, Перу, Сальвадор;
– на африканском континенте: Ангола, Бурунди, Гана, Гвинея, Нигерия, Сомали, Чад, Уганда, Танзания, Сьерре – Леоне.
В отдельных странах СНГ также регистрируются случаи заболевания холерой (например, на Украине).
Когда обращаться к врачу?
Как упоминалось выше, большинство детей с диареей путешественника имеют относительно мягкие симптомы, и родители могут самостоятельно контролировать их, убедившись, что ребёнок пьёт много жидкости.
Но вы должны обратиться за врачебной помощью в любом из следующих случаев или если возникнут другие симптомы, беспокоящие вас:
- если у ребёнка высокая температура;
- если появилась кровь в детском стуле;
- если ребёнку трудно употреблять достаточное количество жидкости из-за серьёзных симптомов — частый или очень водянистый стул или неоднократная рвота;
- если диарея длится более 3 — 4 дней;
- если вы начали антибиотикотерапию самостоятельно, а диарея не исчезает в течение трёх дней после начала лечения;
- если у ребёнка есть другие серьёзные проблемы со здоровьем, такие как диабет, воспалительное заболевание кишечника, заболевания почек;
- если у ребёнка ослабленная иммунная система, например, при лечении химиотерапией, длительном лечении стероидами, ВИЧ-инфекции;
- если пострадавший ребёнок младше 6 месяцев.
Типы микробов, которые могут быть причиной этого состояния
1. Бактерии. Самые распространенные возбудители, которые вызывают диарею путешественника.
Обычными типами бактерий являются:
- кишечная палочка;
- кампилобактер;
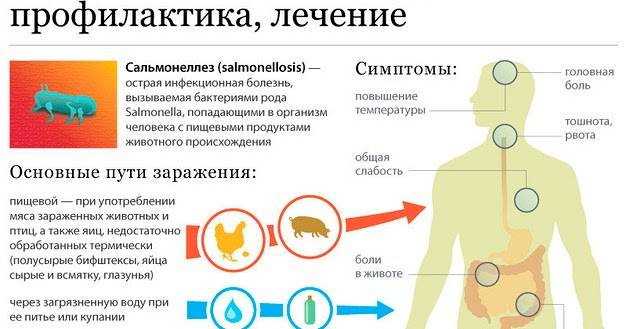
- сальмонелла;
- шигелла (возбудитель дизентерии).
2. Вирусы. Особенно распространены норовирусы и ротавирусы.
3. Паразиты. Это менее распространённые причины.
Лямблия, кокцидия и амёба — примеры паразитов, которые могут вызывать диарею путешественника.
Часто точная причина диареи у путешественника не обнаруживается. Исследования показали, что у многих не обнаруживается никакого конкретного микроба, несмотря на расстройство кишечника.
Диарея путешественника чаще всего затрагивает людей, которые выезжают из развитой страны, например, Великобритании или Германии, в менее развитую страну, где меры по санитарии и гигиене могут не соответствовать одинаковым стандартам. Это может повлиять на 2 — 6 из 10 путешественников.
Существует различный риск в зависимости от места, куда вы направляетесь.
- области высокого риска: Южная и Юго-Восточная Азия, Центральная Америка, Западная и Северная Африка, Южная Америка, Восточная Африка;
- области среднего риска: Россия, Китай, Карибский бассейн, Южная Европа, Южная Африка;
- области низкого риска: Северная Америка, Западная Европа, Австралия и Новая Зеландия.
Иногда вспышки диареи могут возникать у путешественников, останавливающихся в одном отеле или, например, у тех, кто находится на круизном судне.
Меры предосторожности
1. Будьте внимательны к тому, что пьёт и ест ребёнок.
При перемещении в районы с плохой санитарией вы должны избегать пищи или питьевой воды, которая может содержать микробы или их яды.
Избегайте:
- водопроводную воду;
- фруктовые соки, которые продаются уличными торговцами;
- мороженое (если только оно не сделано из безопасной воды);
- кубики льда;
- моллюсков (например, мидий, устриц) и сырых морепродуктов;
- яиц;
- салатов;
- сырое или недоваренное мясо;
- фруктов, которые уже очищены или имеют повреждённую кожу;
- пищу, содержащую сырые яйца, такую, как майонез или соусы;
- непастеризованное молоко.
Считается, что вода в бутылках и газированные напитки, которые находятся в запечатанных бутылках или баночках, чай, кофе, безопасны для питья. Пища должна быть тщательно приготовлена и быть горячей при подаче. Вы также должны быть внимательны к еде с рынков, от уличных торговцев или из буфетов, если не уверены, что она хранится в холодильнике. Свежий хлеб обычно безопасен, как и консервы или продукты питания в запечатанных упаковках.
2. Регулярно мойте руки ребёнка, особенно перед едой и после посещения туалета.
Антибактериальный гель для рук весьма полезен во время путешествия, если мыло и горячая вода недоступны
3. Будьте внимательны, когда ребёнок плавает. Загрязнённая вода может вызвать диарею путешественника. Научите детей не глотать воду при плавании в бассейне или водоеме
Нет вакцин, которые предотвращают диарею путешественника в целом. Тем не менее, есть другие прививки, которые могут понадобиться для путешествия, такие как вакцины от гепатита А, тифа. Вам также может понадобиться принимать препараты от малярии в зависимости от места, где вы путешествуете.
4. Обычно не рекомендуется принимать антибиотические лекарства для предотвращения диареи путешественника (антибиотикопрофилактика). Это потому, что у большинства детей диарея путешественника быстро проходит. Кроме того, антибиотики не защищают от небактериальных причин диареи путешественника, таких, как вирусы и паразиты.
Антибиотики имеют побочные эффекты, и их неграмотное использование приведёт к проблемам с резистентностью к лекарствам.
5. Пробиотики оказывают определённое воздействие на диарею путешественника и могут сократить болезнь примерно на один день. Пока неизвестно, какой тип пробиотика или какую дозу следует принимать, поэтому нет рекомендаций по их использованию для предотвращения болезни путешественника у детей.
Диарея путешественника обычно проходит за несколько дней, если будут предприняты надлежащие меры
Единственное, на что нужно обратить внимание, – так это на то, чтобы состояние ребёнка не ухудшалось из-за обезвоживания. Перед поездкой проконсультируйтесь с доктором о рисках и методах предотвращения диареи путешественника
Важно принимать меры для предотвращения этого состояния, иначе это не только подпортит вашу поездку, но и может вызвать серьёзные последствия. https://www.youtube.com/embed/kEbI54-PzAA
Как оформить
Оформление больничного листа строится на нескольких важных этапах.
Определение страхового стажа
Страховым стажем называют период, когда за работника его руководитель выплачивал страховые взносы по официальному трудовому договору.
Страховой стаж оказывает непосредственное влияние на размер больничных выплат:
- Стаж от полугода до 5 лет. В период временной нетрудоспособности гражданин будет получать 60 % от своего среднемесячного заработка.
- Стаж от 5 до 8 лет официальной работы. 80 % от имеющегося заработка.
- Если гражданин осуществляет свою трудовую деятельность больше 8 лет, то 100 % заработка.
Обычно стаж рассчитывается в отделе кадров, исходя из данных, прописанных в трудовой книжке работника.
Вычисление среднего заработка
Следующая важная величина — это среднемесячный заработок. Именно из него будет вычисляться процент, соответствующий страховому стажу.
Обычно сотрудники отдела кадров пользуются следующим алгоритмом:
Рассчитывается фактический заработок. Для этого должна быть суммирована вся заработная плата, которая была получена за последние два года. Складываются все величины за последние 24 месяца
Важно, чтобы сумма соответствовала лимиту. Например, в 2020 году эта цифра не должна была превышать 912 000 руб.
После этого вычисляется среднедневной заработок
Для этого получившуюся сумму необходимо разделить на количество отработанных за два года дней, число которых 730.
Максимальный дневной заработок для оформления больничного в 2021-м году 2301 руб. 37 коп. Даже если заработок выше, все равно используется это значение.
По стажу работника исчисляется процент, который умножается на количество дней больничного.
Определение, как лечился ребенок
Важно определить, лечился ребёнок дома или в стационаре. В случае нахождения в больнице заполняется соответствующая строка
При амбулаторном лечении она остается пустой.
При стационарном лечении выплачиваются все без исключения дни болезни на основании страхового стажа работающей мамы.
Если же лечение проходило в домашних условиях, то пособие будет выплачиваться в соответствии со страховым стажем только за первые 10 дней болезни. А вот в последующие дни лечение дома будет оплачиваться уже исходя из 50 % от среднего заработка родителя.
Уточнение возраста и характера заболевания
На выплаты будет влиять возраст малыша, а также характер его болезни.
Эта информация указывается в разделе “причины нетрудоспособности”. Прописывается в формате кода.
Например, код “09” присваивается обычным заболеваниям или травмам.
Цифра “13” характеризует детей инвалидов.
Цифра “14” — это осложнения, которые возникают после вакцины или же онкологии.
Цифра “12” относится к заболеваниям, которые входит в перечень, утверждённый Приказом Минздрава.
Внимание! На детей-инвалидов и детей, которые имеют онкологию или осложнения после вакцины, возрастные особенности не распространяются. На другие группы заболеваний влияет возраст ребёнка, так как он напрямую влияет на срок больничного.
Подсчет количества дней, подлежащих оплате
Больничный на ребёнка, возраст которого не превышает 7 лет, в соответствии с требованиями Федерального закона No 255 ФЗ, в течение года не может превышать 60 календарных дней при обычных заболеваниях, и 90 календарных дней в случае, если заболевание относится к перечню Приказа.
Мамам детей в возрасте от 7 до 15 лет в течение года выдают оплаченный больничный на 45 дней. При этом, количество дней на каждое отдельное заболевание ограничено 15 календарными сутками.
Болеющие дети в возрасте от 15 до 18 дней могут рассчитывать на то, что в год родитель может присутствовать с ними ровно 30 календарных дней, при этом, на каждый случай заболевания выделена только одна неделя.
Заполнение табеля учета рабочего времени
Отсутствие сотрудника на рабочем месте должно найти свое отражение в соответствующем документе. Это табель учёта рабочего времени. Он имеет форму Т-13 или Т-12.
Для того, чтобы оставить информацию об отсутствии работника, необходимо использовать специальные коды.
Например, если временная нетрудоспособность, то это обозначается буквой “Б” или цифрой “19”.Если пособий не предусмотрено, то цифрой “20” или буквой “Т”
Как рассчитывается выплата по листку нетрудоспособности?
Как же считают сумму пособия? Пособие по уходу за ребенком во время больничного оплачивается за календарные дни. Способ оказания медпомощи влияет на расчеты следующим образом (см. ст. 7 ФЗ-№255):
- при нахождении ребенка дома в течение 10 дней, для расчета пособия применяют общие правила, учитывая страховой стаж;
- начиная с 11 дня, размер пособия составляет 50% от среднедневного заработка родственника вне зависимости от стажа.
Пособия по нетрудоспособности для трех возрастных категорий: до 7, от 7 до 15, от 15 лет
Рассчитываются по одной формуле, отличием будет только общее количество больничных дней, доступное для получения пособия.
Как же насчитывают? Пособие будет рассчитано следующим образом:
- Величина среднего дневного заработка за 2 года:
950 000 / 730 = 1 301,37 руб. Сумма пособия за первые 10 дней болезни, учитывая процент за стаж работы:
1 301,37 × 10 × 80% = 10 410,96 руб. Сумма пособия за дни, начиная с 11, из расчета 50% от среднего дневного заработка:
1 301,37 / 2 × 5 = 3 253,43 руб. Общая сумма пособия будет равна:
10410,96 + 3253,43 = 13 664,39 рублей.
О том, до какого возраста ребенка дают больничный лист для матери, читайте тут.
В следующем пункте более подробно рассмотрены формулы, применяемые при расчетах пособия.
Средняя ЗП
Подсчет выплат по уходу за ребенком во время болезни производится исходя из среднего дневного заработка (СДЗ) работника. СДЗ определяется по такой же схеме, как и при подсчете любого пособия по нетрудоспособности. Согласно общей схеме расчета СДЗ учитывают заработок родственника за предыдущие 2 года работы.
Для 2018 года применяют сведения о доходах за 2016 и 2017 годы. Для женщин, пребывавших в декретном отпуске, допускается замена двухгодичного периода на более ранний при условии, если это позволит повысить сумму пособия. Размер заработка для расчета пособия не должен превышать:
Средний дневной заработок высчитывают исходя из следующей формулы:
Учитывая предельные показатели, упомянутые выше, в 2018 году СДЗ не может быть больше, чем 2017,81 рублей:
При условии, что родственник ребенка не работал два предыдущих года, его заработок определяется в соответствии с минимальным размером оплаты труда.Если работающий родственник ребенка заработал за 2016 и 2017 годы сумму, которая меньше МРОТ, умноженный на 24, для расчета СДЗ используют показатель МРОТ*24.
Начиная с 1 января 2018 года минимальный размер оплаты труда составляет 9489 рублей. Если умножить данный показатель на 24, получится минимальный СДЗ в 2018 году в соответствии с МРОТ*24. Как итог, минимальный средний дневной заработок в 2018 году равен 311,97 рублей.
Принимая во внимание общую схему подсчета суммы пособия по нетрудоспособности с учетом нюансов, выводят следующие формулы расчета объема выплат. При стационарном лечении, либо на протяжении 10 дней домашнего лечения используют формулу:
При стационарном лечении, либо на протяжении 10 дней домашнего лечения используют формулу:
Если не было стажа или он менее 6 месяцев
Еще одним показателем, оказывающим влияние на величину выплат по больничному, считается стаж родственника ребенка. Стаж влияет на процент выплат по нетрудоспособности.
Зависимость суммы пособия от стажа можно увидеть ниже:
- если стаж родственника больного ребенка более 8 лет, он получит 100% от СДЗ;
- если стаж составляет от 5 до 8 лет, полагается 80% от СДЗ;
- при стаже менее 5 лет, пособие рассчитывают, как 60% от СДЗ.
Для тех родственников больного ребенка, чей стаж не превышает полгода, либо отсутствует полностью, пособие оплачивается в объеме не более одного МРОТ за 30 дней, учитывая коэффициент местности при наличии такового (см. ч. 6, ст. 7 ФЗ-№255).
Если страховой стаж работника менее пяти лет, пособие ему выплачивается в размере 60% среднего заработка (ч. 1 ст. 7 Закона N 255-ФЗ).
Есть ли максимальные и минимальные размеры, как их учитывать?
Для пособия по уходу за ребенком существуют минимальные и максимальные показатели. Если по каким-либо причинам при расчете пособия по формуле СДЗ, сумма выплаты окажется меньше, чем она была бы при расчете с помощью МРОТ – больничный будет рассчитан исходя из показателей минимального размера оплаты труда.
Максимальная величина пособия по уходу за больным ребенком зависит от предельных показателей базы Фонда социального страхования. Каждый год максимальная величина индексируется в соответствии с постановлениями Правительства Российской Федерации и отражает максимальный объем средств, из которых оплачивают взносы в Фонд соц. страхования за один год.
Как итог, ФСС не имеет возможности выплачивать пособие в размере, превышающем установленный максимальный лимит, поскольку попросту не имеет достаточно средств для такой процедуры.
Схема лечения коронавируса дома
| Что необходимо измерять самому каждые три часа | · Температуру · Частоту дыхания · Пульс · Артериальное давление при наличии болезней системы кровообращения. |
| Какие показатели считаются нормальными для лечения на дому | · Температура: в пределах 35-38,5 · Частота вдоха и выдоха: меньше 22 цикла за минуту · Пульс: в пределах 40-90 в минуту*. · Артериальное давление: 120/80 до 140/90. При этом НЕ должно быть резких перепадов АД, снижения систолического ниже 100 и подьем выше 180 -200, бледности кожных покровов, посинения губ, носогубного треугольника, крыльев носа. · Отсутствие заторможенности сознания, головокружений, нарастающей головной боли. |
| Как лечиться | · Строго соблюдать рекомендации врача. · Обильное частое теплое питье. · Парацетамол для снижения высокой температуры. · Постельный режим в первые дни. · Чаще лежать на животе, положив валики под грудную клетку и таз, чтобы живот не давил на диафрагму. · В начале выздоровления начинать дыхательную гимнастику: надувание воздушных шариков; задержка дыхания на вдохе (начиная от 10–15 секунд до 1 минуты); задержка дыхания на выдохе (от 5–10 секунд до 40 секунд); быстрые вдохи-выдохи в течение нескольких секунд. · Кушать мясо, рыбу, бобовые, хлеб грубого помола, овощи, фрукты и ягоды с витамином С: апельсины, лимоны, клюкву. · Полноценный сон. · Позитивное настроение. |
| Что делать в квартире | · Чаще проветривать комнаты. · Делать влажную уборку с дезинфекцией всех поверхностей. · Дезинфицировать ванную комнату и туалет бытовым моечно-дезинфекционным средством. · Чаще мыть посуду больного. · Чаще стирать его постельное белье и менять наволочки (в стиральной машине 60-90 °C с обычные стиральным порошком), небольшие вещи можно стирать вручную обычным мылом. |
| Как себя вести ухаживающему | · Минимизировать контакт. · Носить медицинскую маску, когда находитесь в одной комнате с заболевшим. · Не приближаться к нему ближе чем на один метр. · Мыть руки после любых контактов с заболевшим, вытирать их – одноразовыми бумажными полотенцами. · Использовать одноразовые медицинские перчатки для ухода за больным и уборки помещения. · До и после снятия медицинских перчаток мыть руки. · Использованные перчатки и маски складывать в отдельный контейнер (пакет) в том же помещении, где находится больной, завязывать его и потом выносить из комнаты в мусорный контейнер. · Контролировать, чтобы дома были все базовые препараты для лечения основных болезней заболевшего. Уточнить их дозировку с учетом состояния у лечащего врача. · Звонить лечащему врачу или в скорую, если у заболевшего началась лихорадка, кашель, боль в горле, затрудненное дыхание. |
*норма в обычном неболезненном состоянии: в возрасте 15-50 лет – 60-85 уд/мин, в возрасте от 50 и выше – 70-90 уд/мин.
Больше рекомендаций по домашнему лечению здесь – Помощь пациентам с пневмонией и COVID-I9 при лечении на дому