Симптомы болезни Лайма.
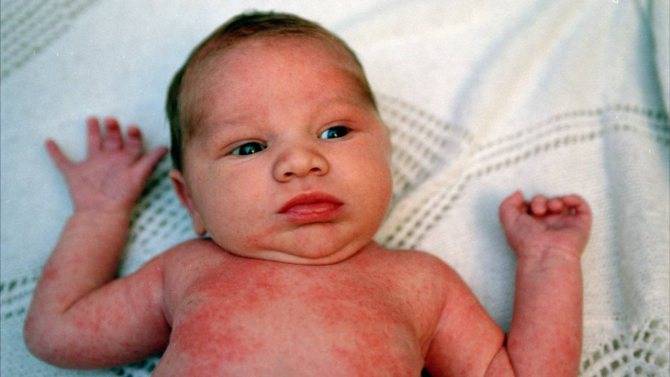
Ранние симптомы болезни Лайма напоминают таковые при гриппе: головная боль, повышение температуры, боли в мышцах, усталость, ригидность затылочных мышц. Приблизительно у 60 % светлокожих пациентов отмечаются характерные высыпания, которые называют мигрирующей эритемой (как правило, через несколько дней после укуса клеща). У пациентов с темной кожей эти высыпания выглядят как ушиб.
Высыпание может появиться в течение дня после укуса или месяц спустя. Это высыпание может выглядеть как пятно красного цвета размером в полдюйма, приподнятое над поверхностью кожи в виде кольца (в центре кожа нормального цвета). Но иногда высыпание может быть больших размеров и занимать, например всю спину. Необходимо отличать мелкие высыпания от других возможных повреждений кожи. Как правило, местное повреждение кожи- это реакция на травматизацию и обычно проходит через несколько дней, не вызывая общую симптоматику.
Симптомы диссеминации инфекции.
Нередко пациент не замечают первых признаков заболевания, и наступает период вовлечения внутренних органов в инфекционный процесс. Но симптомы диссеминированности не специфичны для болезни Лайма и, встречаются и при других заболеваниях.
Общие симптомы
Общая слабость, сильная головная боль, повышение температуры сильные боли в мышцах.
Симптомы со стороны ЦНС
Признаки нарушений проводимости по нервам (слабость / парез в конечностях, потеря рефлексов, нарушения чувствительности, периферическая невропатия), сильные головные боли, ригидность затылочных мышц, менингит, нарушения в работе черепно-мозговых нервов (например, изменяются восприятие запаха/вкуса; трудности при жевании, глотании, или разговоре; дисфония или проблемы в голосовых связках; паралич лицевого нерва – паралич Белла; головокружение/обморок; опущение плеч; неспособность повернуть голову; световая или звуковая чувствительность. Кроме того, возможны также изменение слуха; девиация глазного яблока, птоз века, инсульт, нарушения сна, интеллектуально-мнестические нарушения (нарушения фиксационной памяти, концентрации внимания, выполнении простых арифметических действий) нарушения поведения (депрессия, изменение индивидуальности).
Кроме того, в литературе описаны другие изменения со стороны психики: приступы тревоги дезориентация галлюцинации паранойя и другие шизофреноподобные изменения.
Глаза
Ухудшение зрения, включая слепоту, повреждение сетчатки, атрофия зрительного нерва, покраснение глаз, конъюнктивит, появление “пятен” перед глазами, воспаление различных частей глаза, боль, диплопия.
Кожа
Высыпание не на стороне укуса. Кожные высыпания варьируют как по форме, так и по цвету, обычно имеют кольцевидную форму, цвет может быть в диапазоне от красного до фиолетовому. Высыпания могут быть горячими на ощупь или зудеть или быть плотными на ощупь. Кроме того, возможны другие кожные проявления:
- Лифоцитома, которая является доброкачественным узелком или опухолью, и
- атрофический хронический акродерматит, который обычно является изменением цвета/дегенерацией кожи рук или ног.
Сердечно-сосудистая система
Нарушения ритма сердца, нарушения проводимости в миокарде, миокардит, боли в области сердца, васкулит.
Суставы
Артриты при болезни Лайма проявляются болями как преходящими, так стойкими. Поражения суставов обычно не симметричные , иногда бывают отеки в области суставов..
Печень
Умеренные расстройства функции печени.
Легкие. Нарушения дыхания иногда пневмонии.
Мышцы. Боли в мышцах, воспаление, снижение тонуса.
ЖКТ нарушение функции кишечника (в виде поноса), нарушения аппетита, анорексия
Влияние на беременность
Самопроизвольный аборт, преждевременные роды, мертворождение возможны при болезни Лайма. Кроме того, описаны случаи врожденной болезни Лайма. В таких случаях, бактерии, возможно, проникают от матери к плоду через плаценту. Кроме того, не исключается, что инфекция может передаваться через грудное молоко.
Стадии заболевания
Развитие боррелиоза включает в себя три последовательные стадии, которым предшествует бессимптомный, инкубационный период. Деление на стадии условно, так как описывает клинические картины болезни, которые могут отличаться у разных больных, а иногда — отсутствовать. У некоторых пациентов болезнь проявляет себя только на первой стадии, у других — на второй и на третьей.
Инкубационный период
Как и большинство инфекций, боррелиоз проявляет себя не сразу. Продолжительность инкубационного периода у него обычно составляет от 3 до 30 дней. Первые симптомы чаще всего появляются, когда ранка от укуса клеща давно зажила.
1-ая стадия
Ранняя локализованная стадия болезни — это период времени, когда бактерии еще не распространились по всему организму. Стадия характеризуется наличием первичных эффектов на коже (сыпи — мигрирующей эритемы), которые проходят через несколько дней или недель, иногда — месяцев. Антитела к боррелиям в крови больного в этот период могут еще не обнаруживаться.
2-ая стадия
После первой стадии, которая сопровождается узнаваемой сыпью, болезнь как-будто проходит, все симптомы пропадают, иногда на несколько недель. Однако, если человек в это время останется без лечения, инфекция проявится вновь, наступит ранняя диссеминированная стадия. Это значит, что бактерии уже начали распространяться с кровью и лимфой к органам. На второй стадии, обычно через 4-5 недель (иногда — позднее) после заражения, начинают возникать первые признаки поражения инфекцией нервной и сердечно-сосудистой систем.
3-я стадия
Поздняя диссеминированная стадия соответствует периоду, когда бактерии уже распространились по всем системам и органам.
Третья стадия развивается через несколько месяцев или лет после инфицирования и не может появиться раньше, чем две предыдущие стадии. В то же время, ее симптомы могут быть первыми, если до этого болезнь не проявляла себя. Главным признаком третьей стадии боррелиоза являются артриты — поражения суставов.
Хронический иксодовый клещевой боррелиоз
Хронической болезнью Лайма некоторые практикующие врачи называют синдром пост-лаймовой болезни. Хотя большинство пациентов с боррелиозом можно вылечить с помощью 2—4-недельного курса антибиотиков, у некоторых пациентов симптомы (боль в суставах, усталость, спутанность мышления) могут наблюдаться и через много лет после перенесенного заболевания. Такое развитие инфекции принято связывать с аутоиммунной реакцией организма.
Термин «хронический боррелиоз» используется также для описания симптомов у людей без клинических или диагностических доказательств текущей или прошлой инфекции, вызванной возбудителем болезни Лайма. Из-за отсутствия четко сформулированного клинического определения «хронического боррелиоза» многие эксперты не поддерживают его использование.
Скрестили шпаги
Особенно остро проблема хронической формы боррелиоза стоит в США, где Американское общество инфекционных заболеваний (Infectious Diseases Society of America, IDSA) до последнего времени вообще отрицало его существование. Лишь в 2019 г. было официально признано, что после лечения болезни Лайма у части пациентов может длительно сохраняться ряд неспецифичных симптомов. Однако без клинических доказательств наличия у пациента живых боррелий IDSA не рекомендует связывать подобные симптомы непосредственно с перенесенным заболеванием и проводить дополнительные курсы антибиотикотерапии. Соответственно, страховые компании отказываются оплачивать лечение людям, страдающим «несуществующей болезнью».
С такой позицией не согласны тысячи людей в США, годами страдающие от тяжелых заболеваний, которые они связывают с последствиями клещевых инфекций. Хроническая болезнь Лайма впервые была отмечена в США еще 45 лет назад: по некоторым оценкам, число таких больных сегодня достигает 400 тыс. человек. Эти люди совместно с некоторыми врачами организовали Международное общество борьбы с болезнью Лайма и ассоциированными заболеваниями, которое предлагает применять агрессивную антибиотикотерапию при подозрении на то, что наблюдаемые болезненные симптомы вызваны боррелиозной инфекцией.
Защитники официальной точки зрения считают, что сама хроническая болезнь Лайма выдумана недобросовестными врачами, эксплуатирующими отчаянное состояние пациентов с неопределенным диагнозом. По их мнению, те пациенты, у которых современные методы диагностики не выявляют боррелий, нуждаются не в дополнительном лечении, а в помощи психиатра. В результате люди, считающие себя хроническими больными, вынуждены обращаться к врачам, несогласным с позицией медицинских властей, и лечиться за свой счет.
Однако большинство врачей в США и Канаде следуют указаниям официальной медицины, что привело к настоящим «лайм-войнам». По утверждениям ряда специалистов, исследования патологии болезни Лайма стали настолько политизированными, что это вызвало трудности для публикации в американских медицинских журналах работ, посвященных хроническому боррелиозу, и в финансировании исследований, направленных на его изучение.
Определение и немного истории
Под болезнью Лайма, или системным боррелиозом, понимают заболевание, имеющее трансмиссивное, природно-очаговое происхождение. При этой патологии чаще всего бывают поражены:
- кожные покровы;
- суставы;
- сердце;
- нервная система.
Без надлежащего лечения заболевание часто принимает хроническую рецидивирующую форму.
Само название «болезнь Лайма» имеет интересную историю. Так называется один из небольших городов в США. Именно там врачи в 1975 году впервые зафиксировали несколько случаев артрита (как у взрослых, так и у детей) с нетипичным течением. Спустя два года специалисты установили очевидную связь между заболеванием и укусами иксодовых клещей.
Боррелия, как возбудитель инфекционного процесса, была выделена, а затем подробно описана В. Бургдорфером в 1982 году (в его честь назвали одного из возбудителей инфекции). Позже выяснилось, что в природе существует пять разновидностей этих патогенных микроорганизмов. Все они относятся к спирохетам, поэтому быстро проникают в разные участки человеческого организма.
Что касается штаммов боррелий, исследователи насчитывают более ста, которые распространены в Америке, а во всём мире их примерно около трёхсот. Среди них есть боррелии, обладающие высокой резистентностью к антибиотикам, что затрудняет процесс лечения.
Серологическая диагностика заболевания была начата медиками в 1984 году. Интересным фактом является то, что первую вакцину против боррелиоза специалисты разработали в 1997 году, но четыре года спустя её применение было прекращено, так как она вызывала серьёзные побочные действия.
Лайм-боррелиоз и аутоиммунные заболевания: рассеянный склероз, фибромиалгия и др.
Развитие кдлещевого боррелиоза (иногда – энцефалита) часто сопровождается иммунными реакциями, связанными со способностью боррелий уходить от иммунного ответа и «перенацеливать» иммунную систему на здоровые ткани. Поэтому для боррелиоза типична агрессия иммунитета против мозга и периферических нервов (нейроборрелиоз), суставов и других органов.
Возбудители боррелиоза длительное время могут жить в тканях человека и быть триггером, т.е. провокатором, аутоиммунных процессов и хронического снижения иммунитета с развитием других инфекций или искажением восприятия иммунитетом непатогенной микрофлоры. Задача лечения в этом случае – восстановить адекватный ответ иммунной системы на собственно боррелии, факторы внешней среды, собственную микрофлору и собственные ткани.
В нашей клинике принято тестировать всех пациентов с рассеянным склерозом и другими аутоиммунными заболеваниями на боррелиоз т.к. после адекватной терапии по боррелиозу аутоиммунные процессы легче поддаются контролю или вовсе затихают.
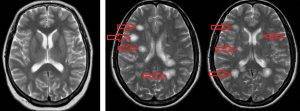 МРТ. Аутоиммунный энцефаломиелит у носителя боррелии afzelii. Слева – нормальный мозг. Справа – очаги воспаления в веществе головного мозга
МРТ. Аутоиммунный энцефаломиелит у носителя боррелии afzelii. Слева – нормальный мозг. Справа – очаги воспаления в веществе головного мозга
Биосенсор — для клеща, ПЦР — для людей
Одна из главных проблем с клещевым боррелиозом связана с его диагностикой на ранних стадиях развития болезни. Ведь чем раньше можно начать лечение, тем больше будет шансов избежать перехода болезни в хроническую форму.
Сегодня существует прямой метод обнаружения боррелий в крови на ранней стадии развития инфекции. Это ПЦР-диагностика, детекция бактериальной ДНК с помощью полимеразной цепной реакции. Однако простые варианты этого метода недостаточно чувствительны, а высокочувствительные, основанные на комбинации ПЦР и масс-спектрометрии, слишком сложны и дороги для применения в клинике. Недавно американская компания Ceres Nanosciences разработала еще один прямой метод обнаружения боррелий в организме. Для этого используются специальные наночастицы, на которые осаждаются бактериальные молекулы-антигены из больших объемов мочи пациента. После такого концентрирования антигены могут определяться с помощью обычного иммунного анализа (Magni, Espina, Shah et al., 2015).
Команда студентов Московского государственного университета имени М. В. Ломоносова совместно со специалистами из Института молекулярной биологии имени В. А. Энгельгардта РАН (Москва) и других исследовательских организаций приступила к разработке экспресс-диагностики зараженности боррелиозом самого переносчика болезни — иксодового клеща.
До сих пор клеща, снятого с тела, приносят в специализированную лабораторию, где инфекционный агент детектируется с помощью ПЦР или иммуноферментного анализа. Анализ занимает несколько часов и может быть выполнен только в условиях лаборатории. Принцип действия нового биосенсора основан на поиске ДНК боррелий в образце с помощью молекулярных генно-инженерных конструкций, созданных на базе системы, сконструированной из компонентов известного молекулярного комплекса для редактирования генома CRISPR/Cas.
В состав этой бинарной системы входят две молекулы РНК, комплементарные двум соседним последовательностям в бактериальной ДНК. Эти РНК несут два белка, которые являются составными частями фермента бета-лактамазы. Если в исследуемом образце есть ДНК боррелий, РНК свяжутся с ней, и белковые субъединицы сблизятся, сформировав комплекс с ферментативной активностью, в результате чего в присутствии определенного субстрата в растворе будет синтезироваться красящее вещество. Окрашивание раствора можно зарегистрировать с помощью простейшего портативного спектрофотометра.
На сегодня ситуация с хроническим боррелиозом остается тревожной. Слишком много нерешенных вопросов, связанных с диагностикой и рекомендациями по терапии пациентов, заболевших этой клещевой инфекцией.

Один из наиболее спорных вопросов: надо ли спешить с применением антибиотиков после укуса клеща. Среди официальных рекомендаций есть и такая: если клещ присасывался менее чем на сутки, опасности инфекции практически нет. Но все дело в том, что заболевшие боррелиозом порой вообще не помнят контакта с клещом — заразить могут и нимфы, которых можно просто не заметить, и самцы, которые наносят лишь кратковременные укусы. При этом большинство врачей в США и европейских странах считают, что если характерные симптомы заболевания в первые дни после заражения отсутствуют, то и антибиотикотерапию проводить не следует. С этим трудно согласиться, учитывая, что развитие инфекции может привести к долговременным нарушениям работы многих систем организма.
Ответы на все эти вопросы мы получим лишь тогда, когда ученые разберутся со сложными загадками коварной бактерии. До этих пор шарлатаны могут обирать пациентов, а страховые компании — уклоняться от выплат больным. Но для проведения полноценных научных исследований клещевых инфекций, разработки эффективных средств диагностики и терапии требуется достаточное финансирование.
В США сами больные совместными усилиями пытаются через Конгресс повлиять на ситуацию с финансированием работ по изучению болезни Лайма. Подобное движение в свое время возникло из-за эпидемии СПИДа, и в результате были приняты действенные меры по организации интенсивных исследований ВИЧ. И сегодня эта болезнь уже не является смертельным приговором. Если приложить аналогичные усилия к изучению клещевого боррелиоза, то очень скоро он уже не будет представлять такую угрозу для нашего здоровья, как сейчас.
Диагностика болезни Лайма
При сборе анамнеза и осмотре пациента обращают внимание на:
· сезонность (апрель–август); · посещение эндемичных районов, леса, нападение клещей; · лихорадку; · наличие сыпи на теле, эритемы в месте укуса клеща; · ригидность мышц шеи; · признаки воспаления суставов.
Лабораторные методы исследования при подозрении на болезнь Лайма
В остром периоде болезни для общего анализа крови характерны повышение СОЭ, лейкоцитоз. При наличии тошноты, рвоты, ригидности мышц затылка, положительном симптоме Кернига показана спинномозговая пункция с микроскопическим исследованием СМЖ (окрашивание мазка по Граму; подсчёт форменных элементов, бактериологическое исследование, определение концентрации глюкозы и белка).
Инструментальные методы исследования
Отсутствие эритемы в остром периоде болезни затрудняет клиническую диагностику болезни Лайма, поэтому в таких случаях важную роль играет специфическая диагностика (рис. 17-8).
Специфическая лабораторная диагностика болезни Лайма
Для лабораторной диагностики используют следующие методы: обнаружение фрагментов ДНК в ПЦР и определение антител к боррелиям.
В настоящее время изучается эффективность ПЦР-диагностики в разных стадиях заболевания, разрабатываются методы исследования различных биологических субстратов (кровь, моча, СМЖ, синовиальная жидкость, биоптаты кожи).
В связи с этим ПЦР пока не включена в стандарт диагностики лайм-боррелиоза, а используется в научных целях.
Основу диагностического алгоритма болезни Лайма составляет серологическая диагностика (ИФА, РНИФ). Для исключения ложноположительных реакций в качестве подтверждающего теста используют иммуноблоттинг. Исследования на наличие антител к боррелиям желательно проводить в динамике в парных сыворотках, взятых с интервалом в 2–4 нед.
Дифференциальная диагностика болезни Лайма
Мигрирующая эритема — патогномоничный симптом лайм-боррелиоза, обнаружения которого достаточно для постановки окончательного диагноза (даже без лабораторного подтверждения). Затруднения в диагнозе вызывают формы заболевания, протекающие без эритемы, а также хронические поражения сердечно-сосудистой, нервной, опорно-двигательной системы и кожи.
Дифференциальную диагностику проводят с другими трансмиссивными заболеваниями со сходным ареалом распространения (см. табл. 18-47 на с. 903).
Изолированное поражение суставов необходимо дифференцировать от инфекционного артрита, реактивного полиартрита, а в сочетании с патологией кожи — от коллагеноза. В отдельных случаях болезнь Лайма дифференцируют от острого ревматизма, при неврологических нарушениях — от других воспалительных заболеваний периферической и ЦНС. При развитии миокардита, АВ-блокады нужно исключить инфекционный миокардит другой этиологии. Основу дифференциальной диагностики в этих случаях составляют серологические исследования на наличие антител к боррелиям.
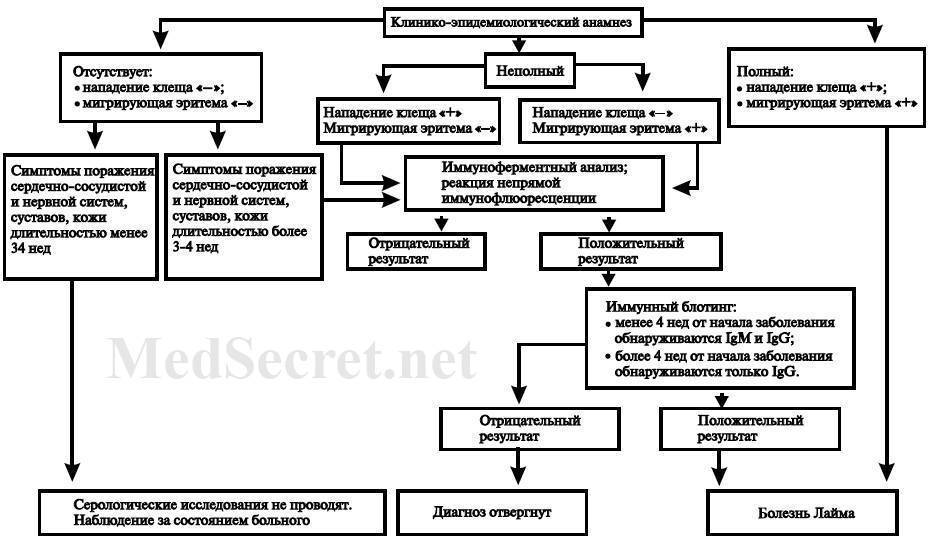
Рис. 17-8. Алгоритм клинико-лабораторной диагностики лайм-боррелиоза.
Показания к консультации других специалистов
• Невропатолог — при поражении ЦНС и периферической нервной системы. • Кардиолог — при гипотонии, одышке, нарушениях ритма сердца, изменениях на ЭКГ. • Дерматолог — при экзантеме и воспалительно-пролиферативных заболеваниях кожи. • Ревматолог — при отёках, болях в суставах.
Пример формулировки диагноза
А69.2. Болезнь Лайма, острое течение, стадия ранней локализованной инфекции. Мигрирующая эритема средней степени тяжести.
Показания к госпитализации
Больные лайм-боррелиозом не представляют эпидемической опасности. Госпитализации подлежат следующие категории больных:
· со среднетяжёлым и тяжёлым течением болезни; · при подозрении на микст-инфекцию с вирусом клещевого энцефалита; · при отсутствии эритемы (для проведения дифференциальной диагностики).
Диагностика боррелиоза. Диагностика в клинике «Эхинацея». ИФА, иммуноблот, иммуночип, CD57, неоптерин, иммунограмма и др.
В нашем арсенале находится достаточный набор диагностических средств для выявления боррелиоза (анализ на клещевой иксодовый боррелиоз)и комплексного воздействия на возбудителя, иммунную систему и пораженные органы.
Существует ряд диагностических трудностей при постановке диагноза «боррелиоз».Ложноотрицательные результаты диагностики боррелиоза после анализа крови на боррелиоз возможны в следующих случаях.
- Организм проверен на borrelia burgdorferi, но не проверен на borrelia afzelii и borreliagarinii и наоборот. Учитывая то, что боррелиоз может быть вызван одним из многочисленных возбудителей – мы рекомендуем проводить диагностику всех возбудителей боррелиоза (анализ крови на боррелиоз включает в себя поиск нескольких видов боррелий).
- Иммунная система не видит боррелий, не вырабатывает к ним антитела, поэтому эти антитела не определяются лабораторно. Причины – подавление иммунитета и неактивное состояние боррелий (L-формы). В этом случае результаты серологической диагностики (анализа на клещевой иксодовый боррелиоз) стерты и смазаны. Более-менее внятные данные можно получить с помощью иммуноблота и иммуночипа. Нельзя полагаться на одни анализы. В любом случае мы соотносим результаты анализов с клинической картиной и часто выявляем ранее не диагностированный боррелиоз. В некоторых случаях мы находим целесообразным назначение курса превентивного лечения с диагностической целью.
Как будет построено обследование в нашей клинике:
- Определение антител к borrelia burgdorferi, borrelia afzelii и borrelia garinii (кровь на боррелиоз) общих и методами иммуноблота и иммуночипа.
- Проверка состояния иммунной системы. Иммунограмма позволяет зафиксировать характерные для боррелиоза изменения в работе иммунитета и установить слабое звено иммунитета. При боррелиозе одни звенья ослаблены и не могут бороться с боррелиями, другие – гиперактивны, однако справиться с возбудителем самостоятельно все равно не могут. Чрезмерная активация некоторых процессов в иммунной системе порождает аутоиммунные реакции. Наша задача – восстановить не работающие звенья иммунной системы, не повышая активированные чрезмерно. Для построения работающей схемы иммунотерапии и нужна иммунограмма.
- Исследование клеток с маркером CD57. Зарубежные исследователи активно его рекомендуют. Считается, что этот показатель понижен при инфекцией боррелиями. У нас есть собственные наблюдения на этот счет: нужно также учитывать повышение или понижение общего числа естественных киллеров, т.к. CD57 может быть выше или ниже под влиянием сопутствующих боррелиозу инфекций, иначе возможны ошибки в диагностике. Анализ дополняет исследование крови на боррелиоз.
- Неоптерин и другие маркёры воспаления (активность АПФ, бета-2 микроглубулин и др.). Эти исследования ценны в сомнительных случаях борелиоза. Они помогают определить наличие/отсутствие активного воспаления (активной инфекции). По этим же маркёрам удобно отслеживать изменения активности воспаления в процессе лечения боррелиоза.
- Диагностика сопутствующих инфекций. Например, возможно весьма опасное «соседство» боррелии с цитомегаловирусом, вирусом Эпштейн-Барр и герпесом 6 типа, лимфотропным вирусом человека. Возможны искажение лабораторных данных и выраженное подавление иммунитета с аутоиммунными реакциями при взятии крови на боррелиоз
Описание
Антитела к боррелии lgM, Borrelia burg. IgM (болезнь Лайма) количественный — количественное определение IgM антител к возбудителю боррелиоза (Borrelia burgdorferi, болезни Лайма), которые свидетельствуют о ранней фазе инфицирования спирохетами Borrelia. Болезнь Лайма (клещевой боррелиоз) — инфекционное заболевание, которое вызывается спирохетами Borrelia burgdorferi (единственная из всех Borrelia, патогенная для человека) и передаётся клещами. Путь передачи — укус клеща, который сам был инфицирован B. burgdorferi.Клиническая картина при болезни Лайма
Благоприятным временем для развития заболевания считается весенне-летний период. Заболевание протекает в 3 стадии:
- I стадия начинается через неделю после укуса клеща и длится от 3 дней до месяца. Основные симптомы — лихорадка, усталость, озноб, головные боли и мигрирующая эритема (кольцевидное покраснение кожи, которое постепенно расширяется). Начало терапии на этой стадии помогает предотвратить дальнейшее развитие заболевания;
- II стадия возникает через 4 недели после укуса. Для нее свойственно поражение сердца и неврологическая «триада»: асептический менингит, паралич лицевого нерва и периферические невропатии;
- III стадия начинается через 6 недель, а в некоторых случаях, через несколько лет. При отсутствии лечения заболевания, на этой стадии развиваются тяжёлые поражения суставов.
Инфицирование во время беременности может сопровождаться заражением плаценты и самопроизвольным прерыванием беременности.
При проявлении классических симптомов мигрирующей эритемы диагноз ставится по клиническим признакам, в остальных случаях его подтверждают лабораторными методами.Антитела к Borrelia burgdorferi
При инфицировании, лимфоциты вырабатывают иммуноглобулины — специальные белки, нейтрализующие бактерии. Первыми в крови синтезируются иммуноглобулины класса M (IgM). Они выявляются через 2–3 недели после укуса клеща, достигая своего максимума через 6 недель, а затем их уровень постепенно снижается в течение нескольких месяцев и даже лет. Исследование на IgM оптимально проводить для диагностики недавнего заражения (в течение 1–2 месяцев после первых симптомов).
Отрицательный результат серологических исследований на ранних стадиях не является подтверждением отсутствия инфекции, что говорит о необходимости проведения исследования в динамике через 2–4 недели. На диссеминированной и хронической стадиях специфические антитела к возбудителю имеются практически всегда. Антитела класса IgG циркулируют в крови от нескольких месяцев до нескольких лет, даже после проведения эффективной антимикробной терапии и излечения инфекции.
Таким образом, по присутствию и титру антител об эффективности лечения судить нельзя. Иммунитет против Borrelia burgdorferi не является стерильным. Переболевшие особи могут повторно заразится через несколько лет. Обнаружение антител к Borrelia burgdorferi не всегда сопровождается клиническими признаками болезни Лайма. По результатам, специфичность ИФА исследования антител к Borrelia burgdorferi составляет 95% (т. е. неспецифические реакции, перекрёстное реагирование с антигенами других бактерий приблизительно в 5% случаев дают ложноположительные результаты).
При сомнительных результатах для подтверждения ИФА-тестов используют иммуноблот. Показания:
- лабораторное подтверждение клинического диагноза болезни Лайма — бореллиоза;
- ассоциированные с Borrelia заболевания — хроническая мигрирующая эритема, доброкачественная лимфоцитома кожи, атрофический акродерматит, артриты, миокардиты, перикардиты, лимфоцитарный менингорадикулоневрит, нейроборрелиоз;
- эпидемиологические исследования.
Интерпретация результатов
Единицы измерения: Ед/мл.
Референсные значения:
<=0,9 – антитела не обнаружены
от 0,9 – до 1,1 – результат неопределенный, исследование рекомендуется повторить через 7-14 дней
>=1,1 – антитела обнаружены
Антитела обнаружены:
- первая и вторая стадии боррелиоза (50–90% случаев), третья стадия — редко;
- ложноположительные неспецифические результаты — 10% (перекрёстные реакции в ИФА тестах возможны, в частности, при других заболеваниях, вызываемых спирохетами, например, при сифилисе, а также инфекционном мононуклеозе, бактериальном эндокардите).
Антитела не обнаружены:
- отсутствие инфицирования;
- ранняя стадия инфекции, отсутствие детектируемого уровня антител (при клинических основаниях рекомендуется повторить исследование в динамике через 2–4 недели);
- ранее применение антимикробной терапии;
- поздние стадии и отдалённые сроки после перенесённой инфекции.
Результат неопределенный:
Эпидемиологическое описание
Хозяевами боррелий являются животные и птицы, которых можно встретить в дикой природе, в том числе, олени и грызуны. Самих клещей принято называть переносчиками боррелий. Когда клещ кусает птицу или животное, микроорганизмы оказываются в его кишечнике, где начинают быстро размножаться, выделяясь в окружающую среду вместе с испражнениями насекомого.
Количество заражённых боррелиями клещей большое, но далеко не все они могут заразить человека. Слюнные железы насекомых содержат не так много возбудителей, поэтому они не всегда могут попасть в организм человека. В некоторых случаях слюна клещей не содержит боррелий вообще.
В природе возбудитель постоянно циркулирует так: от клеща к дикому животному и снова к клещу. Такая эпидемиологическая цепочка может включать и домашнее животное:
- овцу;
- корову;
- козу.
В качестве других насекомых, являющихся переносчиками боррелий, можно отметить слепня. Заражение человека происходит, если он оказывается в природном очаге заболевания. Как правило, это леса, расположенные в зонах с умеренным климатом.
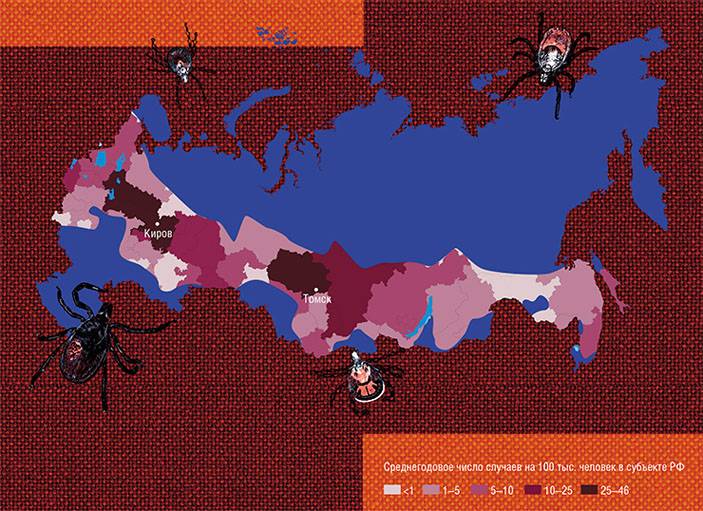
Не так давно специалистами было установлено совпадение между собой тех регионов, где и клещевой энцефалит, и боррелиоз встречаются постоянно. Иными словами, речь идёт о разных видах клещевых инфекций, географическое распространение которых совпадает. Несмотря на то, что среднестатистический гражданин нашей страны обычно плохо осведомлён о боррелиозе, уровень заболеваемости им значительно превышает клещевой энцефалит — от двух до четырёх раз на территории России. Это природноочаговый вид зооноза, занимающий одну из основных позиций по всему миру.
Боррелиоз отличается сезонностью, а уровень заболеваемости начинает расти вместе с активностью иксодового клеща. Первые больные, укушенные инфицированными насекомыми, могут прийти к инфекционисту или другому врачу в марте или апреле. Если в регионе сохраняется тёплая погода, клещи активны вплоть до октября. Что касается пика заболеваемости боррелиозом, он наблюдается в мае и июне.
Бывает и так, что один и тот же клещ заражён энцефалитом и боррелиозом одновременно, поэтому не исключено появление сложной микс-инфекции.
Обычно клещ передаёт возбудителя человеку или животному через укус (инокуляционным путём). но известны случаи заражения, когда испражнения насекомых попадают на кожу. После этого человек или животное могут заразиться, расчёсывая кожные покровы. Также инфекция попадает в кровь через повреждения и микротравмы, имеющиеся на кожных покровах.
Максимальный риск возникновения боррелиоза имеется:
- у работников лесоводства;
- у сотрудников леспромхозов;
- у лесников;
- у тех, кто проживает рядом с лесными или парковыми зонами.
Продолжительность жизни иксодового клеща составляет около трёх лет, а заражение насекомых происходит от животных или птиц, которых они кусают. Обитают клещи в траве, а также в расположенных низко растениях либо кустарниках.
«Чем больше клещ остается присосавшимся к коже, тем выше риск передачи возбудителей инфекционных заболеваний»
Бывает ли болезнь Лайма хронической?
— Традиционно хронической называют болезнь, причину которой мы не можем устранить. В случае болезни Лайма это не так: даже III стадия заболевания, которая в редких случаях может быть не диагностированной в течение нескольких месяцев-лет, замечательно лечится однократным курсом правильной антибактериальной терапии. Возбудитель при этом удаляется из организма, инфекция прекращает прогрессировать. Поэтому говорить о хронической болезни Лайма не приходится.
Правда ли, что если клещ обнаружен и вытащен в течение 36 часов после укуса, вероятность заболеть болезнью Лайма мала, а риск возрастает, если клещ остается на теле больше двух дней?
— Данного принципа придерживаются врачи в США, когда принимают решение о необходимости назначения профилактики развития болезни Лайма после извлечения клеща. К сожалению, опыт в странах Европы, в том числе наш собственный, показывает, что это правило работает не всегда. Вероятно, это связано с разными видами клещей и разными подвидами боррелий в США и европейских странах. Мы регистрировали развитие мигрирующей эритемы (типичного проявления болезни Лайма) в месте присасывания клещей даже при их извлечении в течение нескольких часов от момента присасывания. Поэтому большинству пациентов, не имеющих противопоказаний для назначения антибиотикопрофилактики болезни Лайма, она рекомендуется.
 Фото: Александра Квиткевич
Фото: Александра Квиткевич
Чем больше клещ остается присосавшимся к коже, тем выше риск передачи возбудителей инфекционных заболеваний. После 72 часов от момента присасывания антибактериальная профилактика неэффективна. В этих случаях остается наблюдать за местом присасывания и собственным состоянием, а при появлении повышенной температуры и иных симптомов как можно раньше обратиться за помощью к врачу.
Слышала, если в течение двух часов после пребывания на природе и укуса клеща принять душ, это снизит риск передачи болезни Лайма от клеща человеку. Так ли это?
— Это не так. Обычный душ не позволяет избавиться от уже присосавшихся клещей
Гораздо более важно проводить регулярные само- и взаимоосмотры кожных покровов после пребывания на природе, в том числе после работы на приусадебных участках, посещения лесопарковых зон, прогулок по местам с высокой растительностью и т. д
Патогенез болезни Лайма
Из места укуса со слюной клеща боррелии проникают в кожу, вызывая развитие мигрирующей кольцевидной эритемы. После размножения возбудителя в области входных ворот происходит гематогенная и лимфогенная диссеминация в лимфатические узлы, внутренние органы, суставы, ЦНС. При этом наблюдается частичная гибель боррелий с высвобожением эндотоксина, обусловливающего явления интоксикации (недомогание, головная боль, отсутствие аппетита, лихорадка).
B. burgdorferi стимулируют выработку различных медиаторов воспаления (ИЛ-1, ИЛ-6, ФНО-α), участвующих в развитии лайм-артритов. В патогенезе нейроборрелиоза предполагается участие аутоиммунных реакций. Существенное значение имеют процессы, связанные с накоплением специфических иммунных комплексов, содержащих антигены спирохет, в синовиальной оболочке суставов, дерме, почках, миокарде. Иммунный ответ у больных относительно слабый. В ранние сроки заболевания начинают вырабатываться IgМ, содержание которых достигает максимального уровня на 3–6-й неделе болезни. IgG обнаруживаются позднее; их концентрация увеличивается через 1,5–3 мес после начала болезни.
Причины возникновения болезни Лайма
Возбудителями болезни принято считать бактерии рода боррелий трех различных видов. Один из видов распространен в Северной Америке и не встречается в других местах. Два других вида, которые способны вызывать болезнь Лайма, чаще встречаются в Евразии.
Последние исследования позволяют утверждать, что трансмиссию бактерий могут осуществлять не только клещи, но и некоторые другие паразиты. Было замечено, что возникновению болезни Лайма предшествовало заражение пациента педикулезом. Учеными было установлено, что такие виды вшей, как человеческие и лобковые, могут также являться переносчиками бактериальной инфекции, вызывающей боррелиоз.