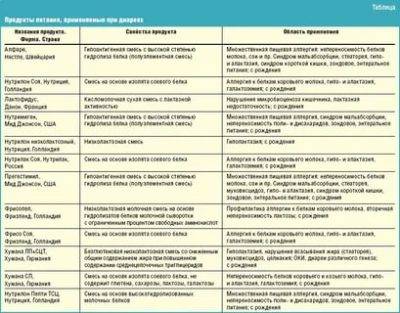
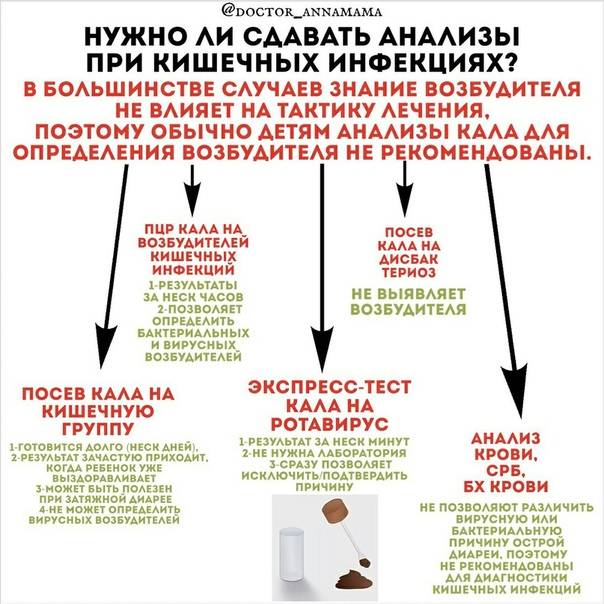
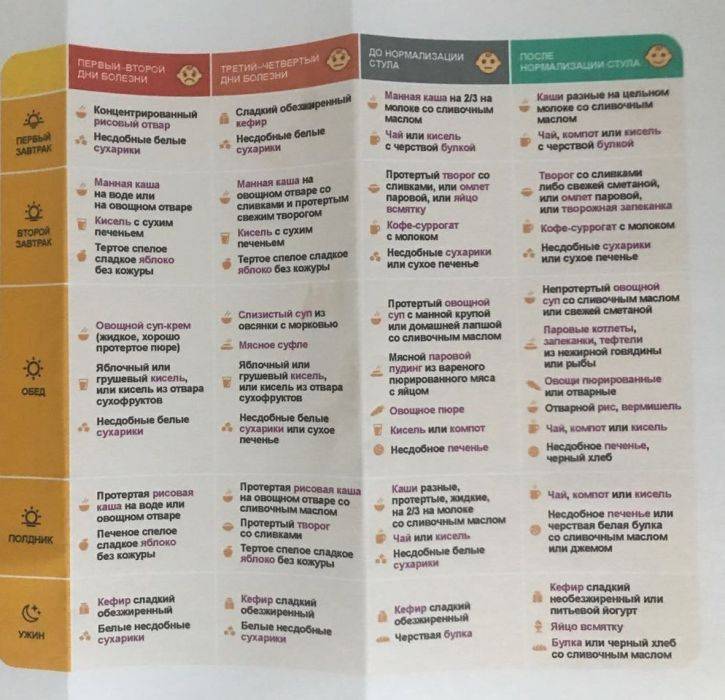
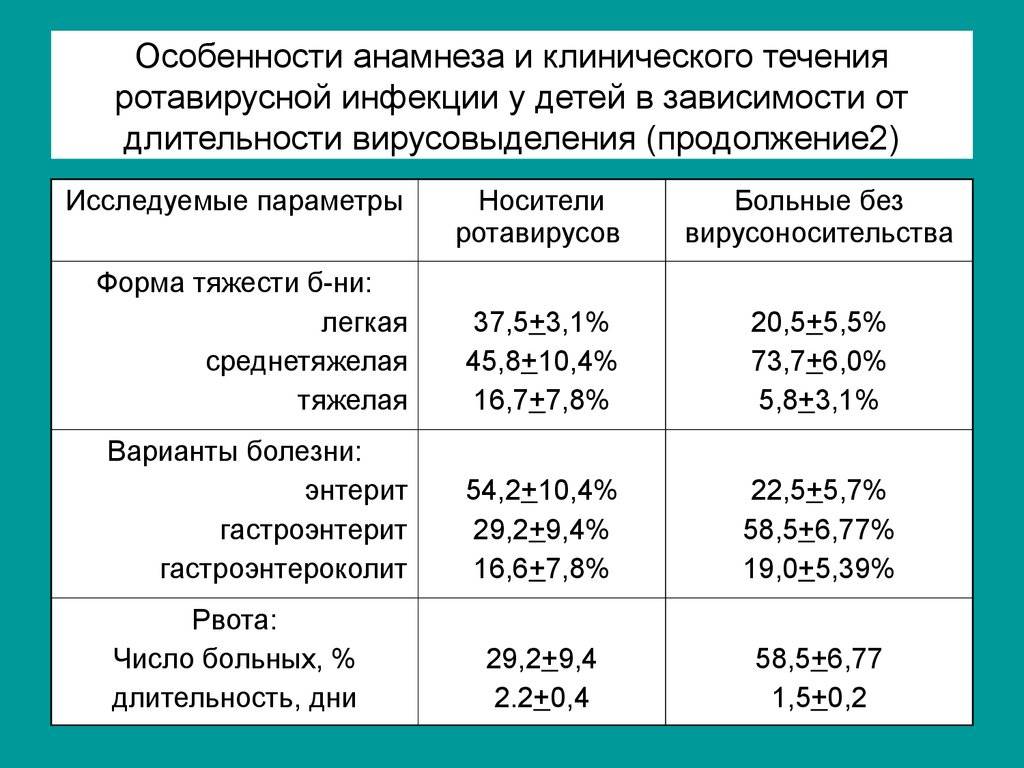
Описание
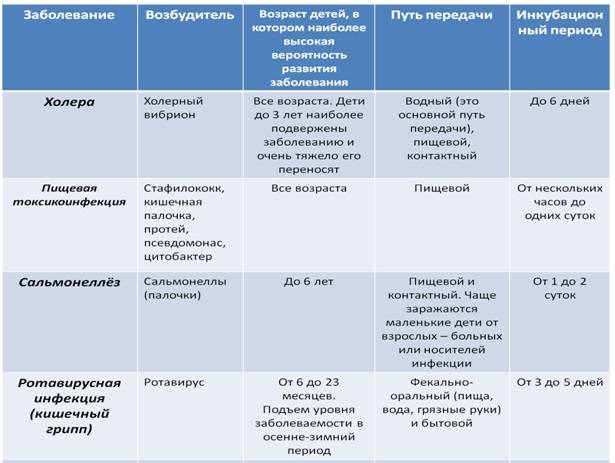
Острые кишечные инфекции (ОКИ) – это целая группа заболеваний различной этиологии (бактерии, вирусы, простейшие), для которых характерен фекально-оральный механизм передачи. Источником заражения может быть пища, вода, грязные руки, инфицированные предметы быта. Для большинства ОКИ характерно довольно тяжелое течение с диареей, болью в животе, выраженной интоксикацией, особенно в детском возрасте.
Показания
Боли в животе, жидкий стул, урчание в животе (слышное на расстоянии), вздутие живота, боли вокруг пупка (усиливающиеся при дефекации), диарея. Исследование проводится для диагностики, а также дифференциальной диагностики острых форм кишечных инфекций, носительства, при обследовании контактных лиц, а также для оценки эффективности проведенного лечения.
Во время проведения скрининга идентифицируются:
Shigella spp. – грамотрицательные палочковидные микроорганизмы из семейства энтеробактерий. К роду Shigella относятся патогенные бактерии, которые являются возбудителями шигеллеза (бактериальной дизентерии).
E. coli (EIEC) – Escherichia coli, общепринятое сокращение E. сoli, (EIEC-энтеровазивные) очень близки с шигеллами, синтезируют и выделяют шигеллоподобный токсин, способны проникать в клетки слизистой кишечника и повреждать энтероциты, что приводит к образованию язвенных дефектов в слизистый кишечник.
Salmonella spp. – относятся к семейству энтеробактерий. Существует множество серовариантов Salmonella species, способных вызвать у человека инфекцию по типу гастроэнтероколита, может протекать в форме острой кишечной инфекции, тяжелой генерализированной инфекции или бессимптомного носительства. Диагноз ставится только после выделения возбудителя, в данном исследовании после обнаружения его ДНК.
Campylobacter spp. В настоящее время кампилобактер рассматривается как ведущая причина бактериального гастроэнтерита у населения во всем мире. Молекулярно-генетический анализ для определения группы кампилобактерий позволяет детектировать те виды кампилобактерий, которые имеют этиологическую связь с острой кишечной инфекцией.
Adenovirus F – Аденовирусы группы F причина частых случаев вирусного гастроэнтерита. Наиболее часто аденовирусная кишечная инфекция наблюдается у детей в возрасте до 2 лет, однако также могут болеть подростки и взрослые люди. Молекулярно-генетический анализ аденовируса группы F обладает высокой диагностической чувствительностью и специфичностью.
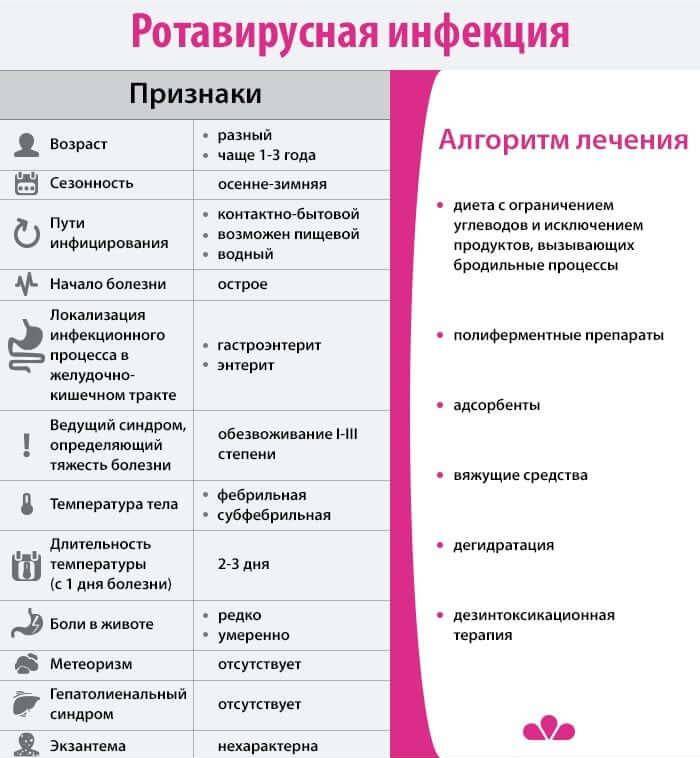
Rotavirus A – ротавирусы А возбудители острой инфекции, при которой поражаются органы желудочно-кишечного тракта, сопровождается диареей, из-за которой возникает риск обезвоживания, нарушения электролитного и кислотно-щелочного баланса. Чаще гастроэнтеритом заболевают дети до 3 лет, у которых ротавирус составляет до 50% всех зарегистрированных случаев кишечных инфекций.
Norovirus 2 генотип – наиболее частый возбудитель вспышек ОКИ небактериальной этиологии. Эта особенность связана с низкой инфицирующей дозой и высокой устойчивостью в окружающей среде. ПЦР является “золотым стандартом” в клинической диагностике норовирусных инфекций.
Astrovirus – возбудитель острой кишечной инфекции. Астровирусная инфекция в большей степени поражает детей до 7 лет, причем наиболее часто заболевание наблюдаются у детей до года.При атаке вирусом поражается эпителий кишечника и Пейеровы бляшки. При этом развивается энтерит, сопровождающийся поносом и обезвоживанием организма.
Тест ОКИ-скрининг позволяет выявить возбудителей бактериальных инфекций:
- ЖКТ-дизентерии,
- сальмонеллеза,
- кампилобактерной инфекции,
- эшерихиоза,
- возбудителей вирусных гастроэнтеритов:
- аденовирус,
- норовирус,
- ротавирус,
- астровирус.
Метод ПЦР в реальном времени характеризуется высокой диагностической чувствительностью и специфичностью, позволяет быстро и с высокой точностью определить возбудителя заболевания.
Подготовка
Исследование рекомендуется проводить до начала приема либо спустя 14 дней после приёма антибиотиков и других антибактериальных химиотерапевтических препаратов. Исключается прием слабительных препаратов, введение ректальных свечей, масел в течение 72 часов до сбора кала.
Сбор материала
Кал собирается после самопроизвольной дефекации в одноразовый пластиковый контейнер с герметичной крышкой и ложечкой-шпателем для отбора пробы. Следует избегать примеси к калу мочи и отделяемого половых органов.
Кал собирается в количестве не более 1/3 объёма контейнера, в объеме не менее 5 г (половина чайной ложки). Хранение при температуре +2+8 С. Материал необходимо доставить в медицинский офис в течение 24 часов.
Вред кето-диеты
В 2018 году польский профессор Мацей Банах представил доклад о вреде низкоуглеводных диет на Конгрессе Европейского общества кардиологов. Исследования показали, что в контрольной группе из 24 тыс. участников риск умереть от сердечных заболеваний, инсульта и онкологии был на 50%, 51% и 35% выше среди тех, кто придерживался рациона с высоким содержанием жиров и минимумом углеводов.
В январе 2020 года международная организация Комитет врачей за ответственную медицину рекомендовала исключить низкоуглеводные диеты, включая кето-диету из руководства «Диетологические рекомендации для американцев 2020-2025». Врачи указали, что такой рацион увеличивает риск сердечных заболеваний.
Кроме того, у состояния кетоза есть побочные эффекты, о которых нужно знать.
Кето-грипп
Общее ухудшение состояния, которое возникает при смене диеты и длится несколько дней. Симптомы:
- физическая усталость,
- головная боль и головокружение,
- снижение внимания и работоспособности,
- чувство голода,
- расстройство сна,
- раздражительность,
- нарушения пищеварения,
- повышенная жажда,
- частое мочеиспускание,
- мышечные судороги,
- учащенное сердцебиение.
В первые недели необходимо строго соблюдать диету, чтобы приучить тело к новому режиму
При симптомах кето-гриппа важно есть досыта и ежедневно пить не меньше 2 л жидкости, желательно содержащей электролиты. Специалисты рекомендуют добавить в рацион СЦТ масла (жирные кислоты, которые получают из кокосового и пальмового масла), минералы (соль, сода, магний), кофеин, креатин, сывороточный белок и продукты, содержащие клетчатку
Кроме того, нужно снизить физическую нагрузку.
Группа риска: любой, кто переходит на кето-диету.
Кетоацидоз
Кетоз — естественный физиологический режим, при котором вырабатывается нужное организму количество кетоновых тел. Кетоацидоз — патологическое состояние, когда уровень глюкозы и кетоновых тел избыточен, что может привести к коме и смерти. Причиной кетоацидоза может быть диабет, длительное голодание либо реакция на увеличения количества жиров в рационе.
Группа риска: люди с диабетом I типа и II типа, дети в возрасте 1-13 лет, кормящие матери.
Камни в почках
Согласно исследованиям, кетогенная диета может спровоцировать образование камней в почках у 6,7% пациентов.
Группа риска: дети, страдающие эпилепсией.
Кето-диета при диабете
Ученые подтвердили пользу кето-режима для людей, страдающих диабетом II типа. В одном случае 95% пациентов сократили или отказались от лекарств по сравнению с 62% участников, которые соблюдали высокоуглеводную диету. В другом — у 75% участников исследования повысилась чувствительность к инсулину.
Кроме того, проводятся исследования о возможном применении кетоза для борьбы с образованием раковых клеток, лечения акне, детской эпилепсии, болезней сердца и мозга, синдромов Паркинсона и Альцгеймера. Но собранного научного материала пока недостаточно для обоснованного заключения.
Кето-диета эффективно используется в терапии диабета II типа. В остальных случаях польза низкоуглеводного питания в медицине требует дополнительных исследований.
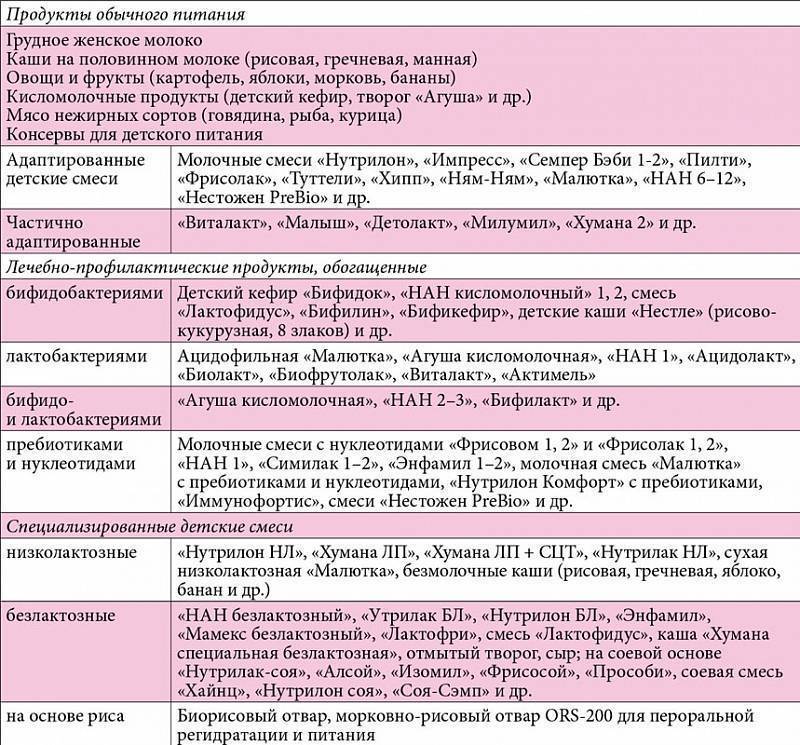
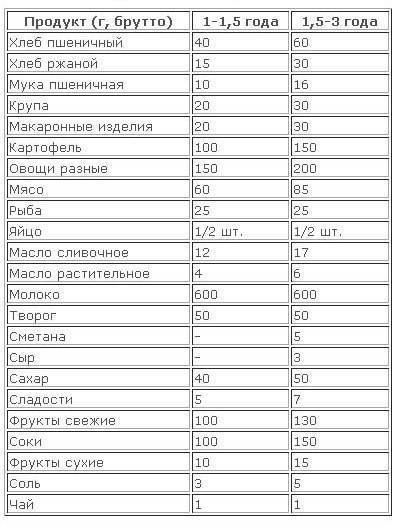
Детское питание: правила и особенности
Планируя рацион ребенка, следует принимать во внимание несколько общих правил. Именно они лежат в основе наиболее эффективной диеты для детей
Прежде всего, не забывайте о том, что у растущего организма потребность в питательных веществах на порядок выше, чем у взрослых, а потому основу детского питания должны составлять натуральные продукты. Кроме того, скорость обмена веществ у детей в полтора-два раза выше, чем у взрослых.
Поэтому, чтобы малыш рос, развивался умственно и физически, наращивал мышечную массу и полностью использовал свой потенциал, энергетическая ценность его суточного рациона должна быть как минимум на 10% выше его энергетических затрат.
Родителям следует учитывать, что дети еще не имеют навыков и мотиваций, которые подтолкнули бы их к осознанному выбору здорового питания. Поэтому ответственность за формирование у детей правильных пищевых привычек является ответственностью взрослых. Более того, родители должны собственным примером прививать своим детям любовь к здоровому питанию.
Помимо этого необходимо прислушаться к общим рекомендациям диетологов:
- Никакого принуждения! Не следует насильно усаживать ребенка за стол только потому, что на часах — «обычное» время обеда или ужина. Никакая пища не пойдет впрок «под аккомпанемент» истерики и слез малыша, которого оторвали от игры.
- Не «закармливайте» ребенка во время болезни. В этот период все силы организма направлены на борьбу с заболеванием, а потому насильственное кормление под строгим запретом. Руководствоваться при формировании рациона больного ребенка следует исключительно его аппетитом.
- Откажитесь от обильных и высококалорийных приемов пищи в пользу дробного питания. Есть детям следует небольшими порциями пять-шесть раз в день.
- Белковая пища должна присутствовать в рационе ребенка ежедневно. При этом не стоит слишком увлекаться — переизбыток белков так же опасен, как и их недостаток.
- Кисломолочные продукты детям следует давать в качестве отдельной еды, а не в сочетании с другой пищей.
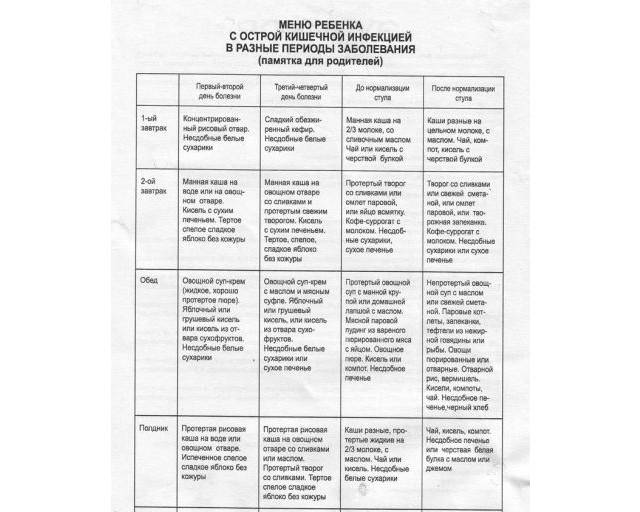
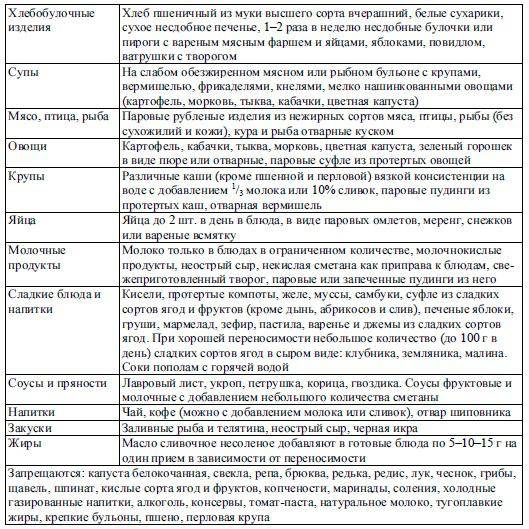
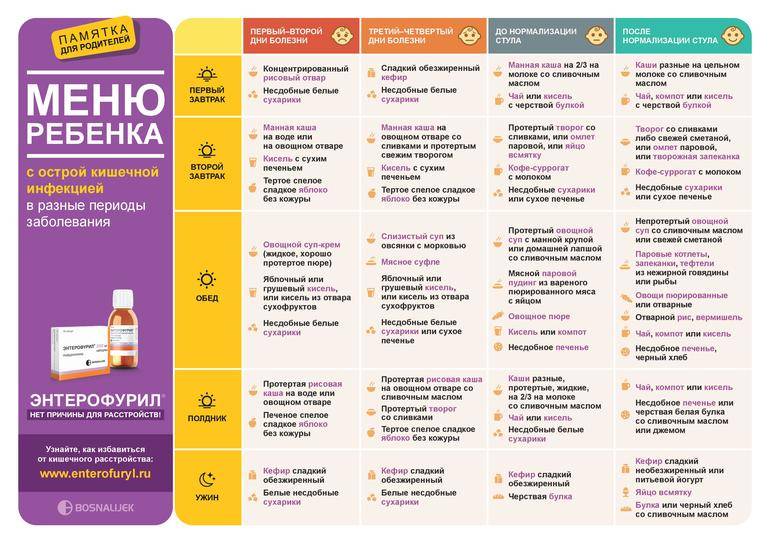
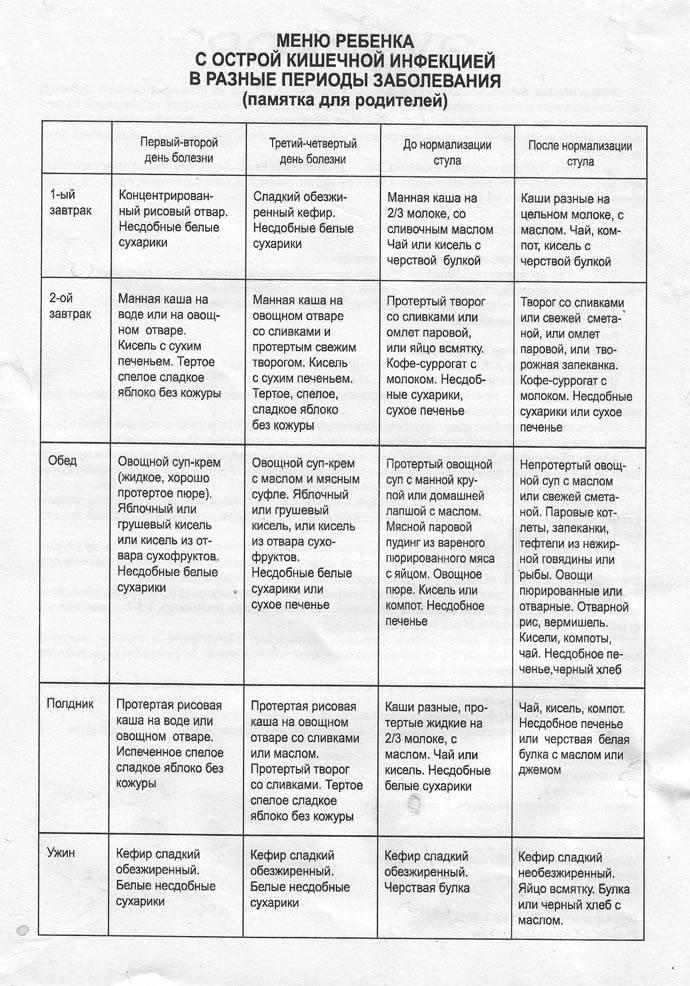
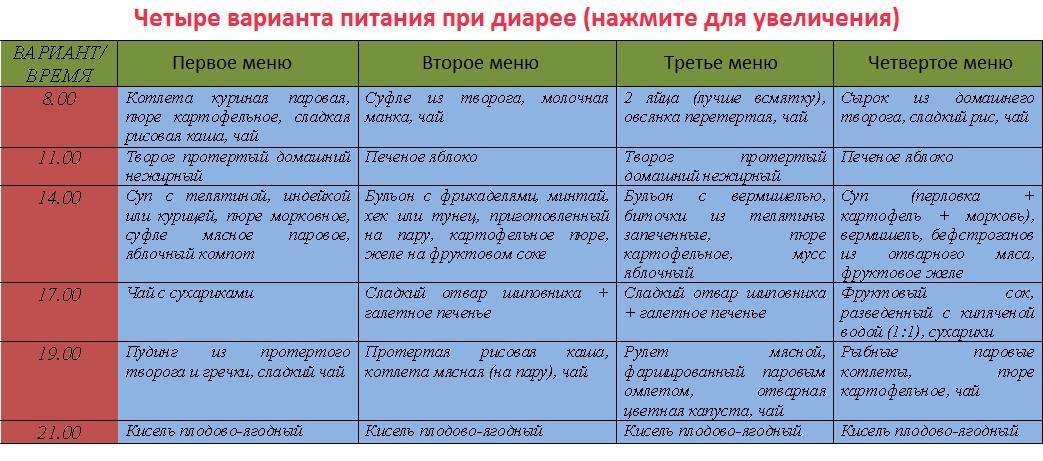
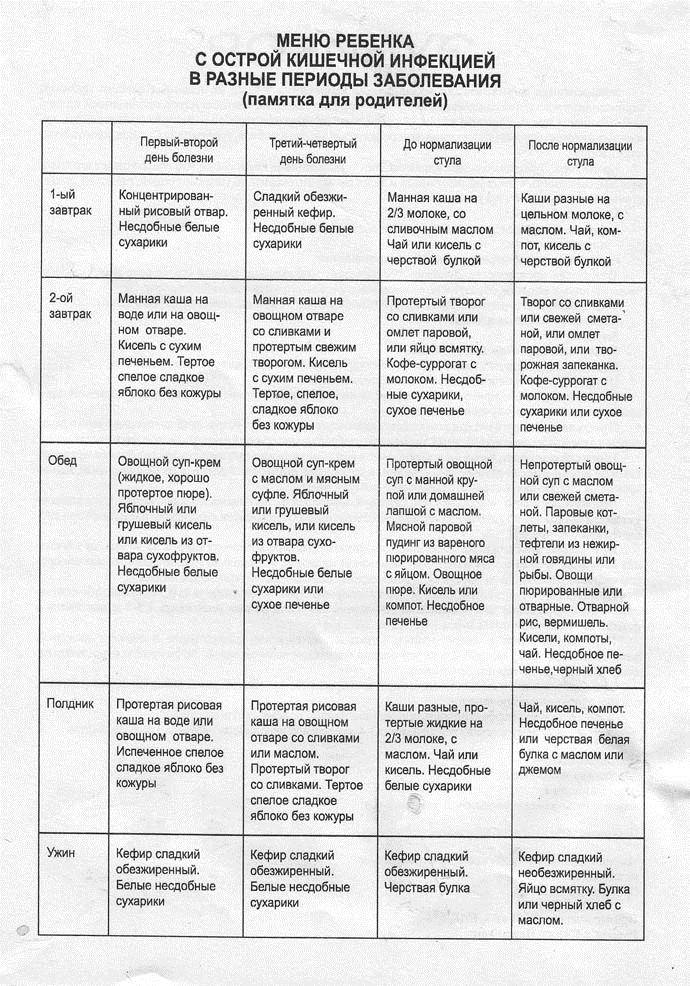
Примерное недельное меню
- Понедельник. На завтрак – паровая куриная котлета, картофельное пюре, чай. Перекус – протертый нежирный творог. Обед состоит из супа с диетическим мясом, мясного суфле, морковного пюре и компота из сухофруктов. Полдник – чай с сухарями. Ужинают пудингом из творога и протертой гречки, сладким чаем. За 2-3 часа до сна пьют плодово-ягодный кисель.
- Вторник. День начинают с творожного суфле и молочной манки. Перекусывают печеным яблоком, обедают бульоном с фрикадельками, отварной рыбой и картофельным пюре. На десерт можно съесть желе. Полдник – галетное печенье с подслащенным отваром шиповника. Первый ужин – паровая котлета и протертый рис, второй – кисель из ягод.
- Среда. Завтрак состоит из 2 яиц всмятку и перетертой овсянки. В качестве перекуса подойдет творог. Обедают бульоном с разваренной крупой, паровыми котлетами из телятины и картофельным пюре. Можно съесть яблочный мусс. Полдник – галетное печенье со сладким отваром шиповника. Ужинают мясным рулетом, фаршированным паровым яичным омлетом, и отварной цветной капустой. Перед сном пьют чай с медом.
- Четверг. На завтрак можно приготовить сырок из домашнего творога и сладкий рис. Перекус – печеное яблоко. Обедают супом с перловкой, картофелем и морковью, отварными кусочками говядины, фруктовым желе. Полдник – овощной сок, разведенный водой, сухари. На ужин подают паровые рыбные котлеты с картофельным пюре. Перед сном пьют стакан кефира.
- Пятница. Завтракают несдобными белыми сухарями и концентрированным рисовым отваром. Перекус – сухое печенье и кисель. Обедают несдобными белыми сухарями, овощным супом-пюре и грушевым киселем. На полдник готовят протертый рис на воде или овощном отваре. Ужин – паровой мясной пудинг с яйцом, пюре. Перед сном пьют стакан несладкого кефира.
- Суббота. Завтрак состоит из несдобных сухарей и подслащенного нежирного кефира. Перекус – чай с черствой булкой. Обедают слизистым супом из моркови и разваренной овсянки. На полдник подают сухое печенье с отваром шиповника. Ужин – тертое спелое яблоко без кожуры, творог, рисовая каша на овощном отваре. За 2-3 часа до сна выпивают стакан ряженки.
- Воскресенье. Утром едят манную кашу, при улучшении состояния можно добавить немного молока и сливочного масла. Перекус – протертый творог. Обед состоит из овощного супа с манкой, мясного парового пудинга и картофельного пюре. Полдник – компот или кисель с несдобным печеньем. Ужинают паровой котлетой из говядины, овощным пюре. Перед сном пьют сладкий чай с медом.
 Пример блюд на диете.
Пример блюд на диете.
Важные моменты
Если у вас есть хронические заболевания желудочно-кишечного тракта, например, панкреатит, гастрит, холецистит, то при составлении диетического меню необходимо учитывать их особенности. Поэтому для составления грамотного диетического меню обязательно обратитесь к врачу. При необходимости доктор назначит дополнительную медикаментозную поддержку.
Продолжительность восстановительного периода зависит от тяжести интоксикации, возраста и общего состояния здоровья. Придерживайтесь щадящей диеты не менее двух недель подряд. Примерно столько же времени понадобится на нормализацию кишечной микрофлоры.
Не спешите вводить в рацион любимые блюда и продукты. Употребляйте их маленькими порциями и внимательно следите за реакцией организма.
Список литературы
- Медицинская энциклопедия. — М. «КЛАССИФИКАЦИЯ ПИЩЕВЫХ ОТРАВЛЕНИЙ» (утв. N 2436-81 от 30.07.81 г.)
- Диетология/ под ред. Барановского Ю.А. — 3-е издание. СПб. 2008 г.
- Рациональная терапия заболеваний органов пищеварения: Руководство для практикующих врачей/ В.Т. Ивашкин, Т.Л. Лапина и др.; Под общ. Редакции ей В.Г. Ивашкина. – М.: Литтера, 2007.
- КЛИНИЧЕСКАЯ ДИЕТОЛОГИЯ: Руководство для врачей/ под ред. Т.Э. Боровик, К.С. Ладодо. — М.:МИА., 2015 Изд. 2 стр. 298-328, стр. 500-517
Диета для детей-аллергиков
Детская аллергия — серьезное испытание для любой семьи. Дерматит и диатез, конъюнктивит, аллергический ринит, крапивница — все эти проявления гиперчувствительности к определенным веществам способны серьезно осложнить жизнь и малышу, и его родителям.
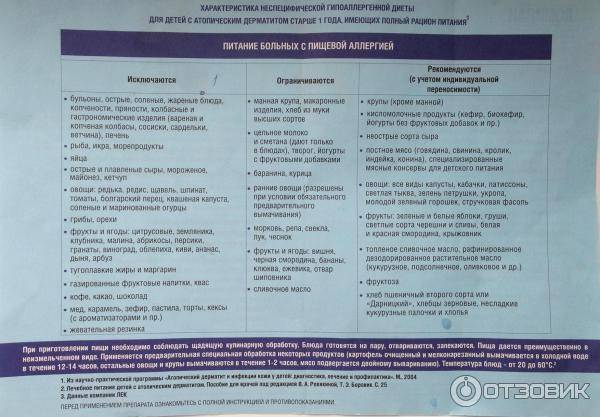
Однако даже строгая диета при аллергии должна быть полноценной и разнообразной. При этом следует учитывать, что все продукты подразделяются на более и менее аллергенные.
Так, среди продуктов с максимальным аллергизирующим потенциалом прежде всего следует выделить молоко и яйца. Высока вероятность аллергии на цитрусовые, клубнику, малину и землянику. Нежелательную реакцию могут вызвать пшеница и рожь. Серьезными аллергенами являются также шоколад, кофе, какао, мед и орехи.
Средним аллергизирующим потенциалом обладают говядина, бобовые, картофель и свекла. Из фруктов аллергию в некоторых случаях способны вызывать персики, абрикосы, черника, бананы и черная смородина.
Наконец, минимальным аллергизирующим потенциалом обладают кисломолочные продукты, некоторые разновидности мяса (конина, крольчатина, постная свинина и баранина, а также индейка), груши и яблоки зеленых сортов, петрушка и укроп, а также капуста (как белокочанная, так и цветная), кабачки, огурцы и желтая черешня.
Именно продукты с низким аллергизирующим потенциалом должны составлять основу меню при аллергии. Вариантов их приготовления существует множество:
Мясо
Паровые котлеты и тефтели, фрикадельки, тушеное мясо
Каши
Соленые и сладкие гречневая и овсяная каши, с осторожностью рисовая каша
Овощи
Овощное рагу, овощи, приготовленные на пару, овощи, запеченные в духовке, овощные котлеты
Фрукты
Сезонные фрукты в свежем (без кожуры) и запеченном виде, компоты
Напитки
Слабый зеленый и белый чай без ароматизаторов и любых вкусовых добавок, минеральная вода без газа, компоты и морсы из разрешенных фруктов
Основные правила
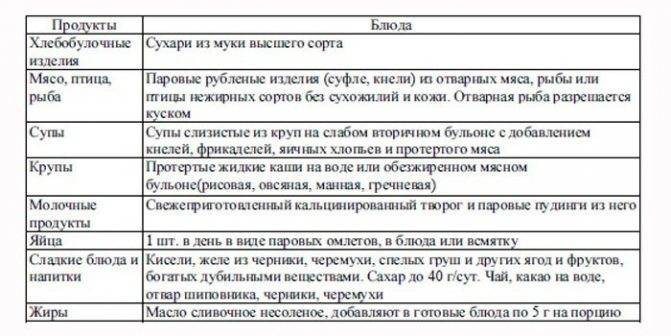
- Во время острой стадии заболевания размер порций уменьшают на 15-50%. Это необходимо для предотвращения сильной рвоты или диареи и максимального снижения нагрузки на ЖКТ. При острой реакции на пищу разумно на сутки полностью отказаться от нее.
- Пищу выбирают так, чтобы она была разной по вкусовым характеристикам. Это стимулирует аппетит. Желательно включить в рацион источники разных питательных веществ: белков, жиров, углеводов и микроэлементов.
- Обязателен переход на дробное питание. Нельзя употреблять много пищи за раз. Стандартные порции делят на 2-3 части.
- Еду употребляют в теплом виде. Слишком холодная или горячая пища раздражает слизистые оболочки ЖКТ и усиливает воспаление.
- Пищу готовят на пару или варят. Готовые продукты протирают либо измельчают до состояния пюре. Пищу тщательно пережевывают, чтобы снизить нагрузку на желудок.
- От диеты не отказываются сразу после ослабления симптомов. Щадящее питание оставляют на 2-3 недели, т. к. организм еще не готов к повышению нагрузок. При несоблюдении рекомендаций состояние больного ухудшается, происходит повторное обострение.
- Пациенты не переедают. Большие порции вызывают рвоту. Даже после исчезновения острой симптоматики и появления аппетита необходимо следить за размерами порций. Большой объем пищи растягивает стенки ЖКТ и провоцирует воспаление, ухудшает местный иммунитет, затормаживает процессы переваривания. Для пищеварения требуются ферменты, которые внутренние органы не способны вырабатывать сразу после перенесенного заболевания. Это чревато рецидивом или развитием хронических патологий со стороны ЖКТ.
- Запрещено принимать пищу насильно. Если у человека нет аппетита, не нужно заставлять его есть. Голодание не опасно и дает ЖКТ перерыв. Большую угрозу представляет обезвоживание. Пить нужно насильно, но регулировать порции воды. При рвоте даже после небольшого объема жидкости ставят капельницы.
При отравлении не нужно есть через силу.
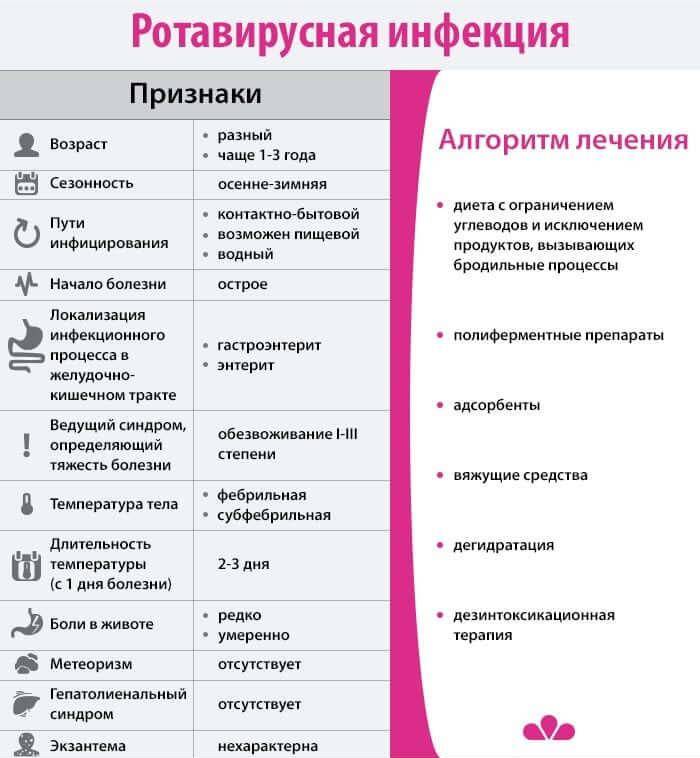
Если приключился ротавирус: диета и правила
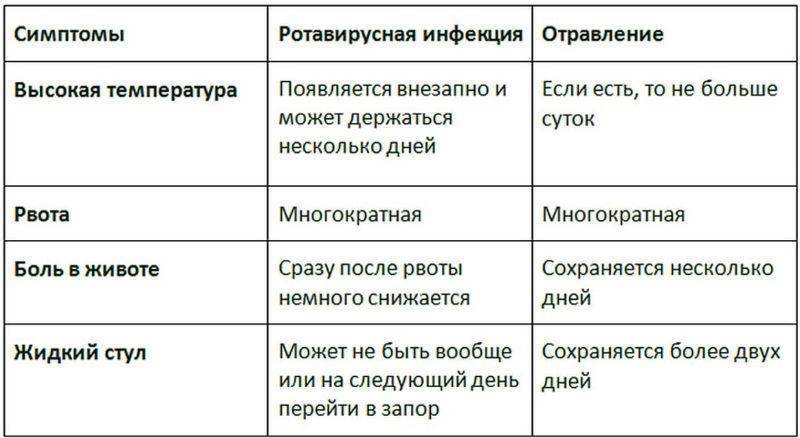
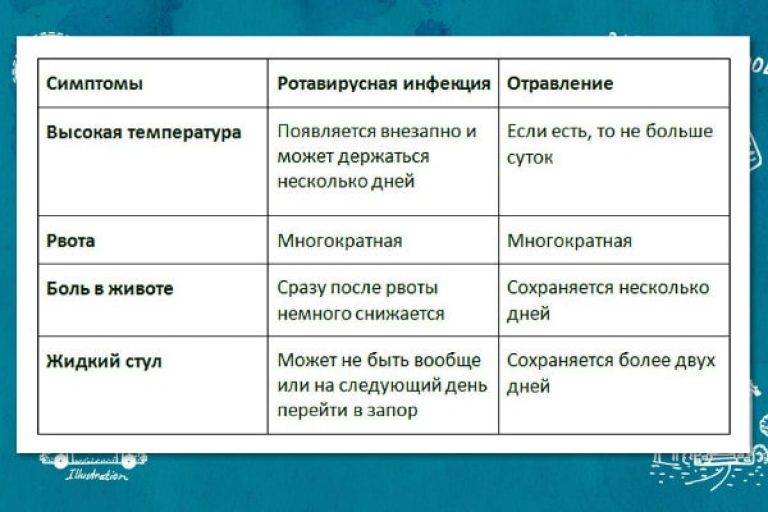
Зачастую «жертвами» инфекции становятся дети до пяти лет. Однако заболеть могут и взрослые. Инфекция коварно развивается в организме около двух суток, после чего наступает острый период, который сопровождается неприятными симптомами. Появляется озноб, диарея, сильная рвота, температура тела может повыситься до 39 градусов, а общее состояние схоже с сильной простудой, например, насморк, кашель и першение в горле. Согласно статистике, полное выздоровление наступает только спустя пять-десять суток.
За это время организм испытывает сильное обезвоживание, поэтому необходимо восполнить водный баланс. В этом могут помочь средства, восстанавливающие водно-солевой баланс в кишечнике. Также успокоить желудок помогут травяные чаи или отвары изюма.
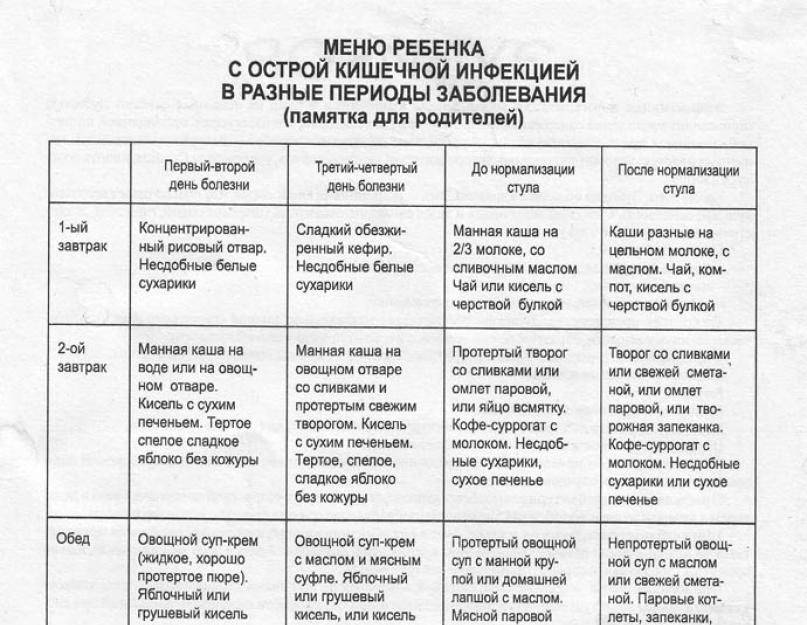
В первые дни не стоит нагружать свой желудок едой. В момент обнаружения заболевания еду вовсе стоит исключить. Даже в случае улучшения состояния возвращение к привычному рациону должно проходить постепенно. В первые дни лучше есть рисовую или манную кашу. Но молоко необходимо исключить и варить каши только на водной основе. Из напитков разрешены компоты и кисели.
Помимо этого в рацион можно включить нежирное отварное или приготовленное на пару мясо индейки или курицы, супы с крупами и кисломолочную продукцию с высоким содержанием бифидобактерий. Овощи лучше в сыром виде не есть и готовить их до размягчения. Из фруктов во время лечение можно есть только запеченные яблоки, которые станут отличным десертом.
Однако если ротавирусом заразился ребенок, то диету должен назначать лечащий врач. Дело в том, что инфекция протекает у детей в более тяжелом виде, поэтому рацион у малышей более строгий.
pixabay.com  / 
Как лечат ротавирус
Схемы специфического лечения при ротавирусной инфекции нет. Как и при всех вирусных заболеваниях,не помогут антибиотики. Для лечения используются противовирусные препараты и жаропонижающие в зависимости от состояния.
При легком течении заболевания симптомы проходят самостоятельно. Пациентам показана диета,нужно исключить алкоголь,никотин,кофеин,грубую пищу,раздражающую желудок и кишечник.
Американская ассоциация педиатров не рекомендует поить детей кипяченым молоком,соленым бульоном или супом и не советует пытаться сделать смесь для восполнения потерянных минеральных веществ самостоятельно.
Справиться с симптомами вирусной инфекции позволяют энтеросорбенты,смягчающие проявления диареи и рвоты. Больным назначают и препараты для восстановления ферментации в пищеварительной системе.

Стакан воды
СС0
Главная опасность ротавируса — обезвоживание. Его выраженные симптомы — головокружение,головная боль,усталость,сухость во рту,пересыхание губ и глаз,редкое мочеиспускание(менее трех-четырех раз в сутки).
Если не восполнять запасы потерянной жидкости,обезвоживание усилится,могут возникнуть осложнения,такие как падение кровяного давления и отказ почек. Это может привести к летальному исходу.