Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
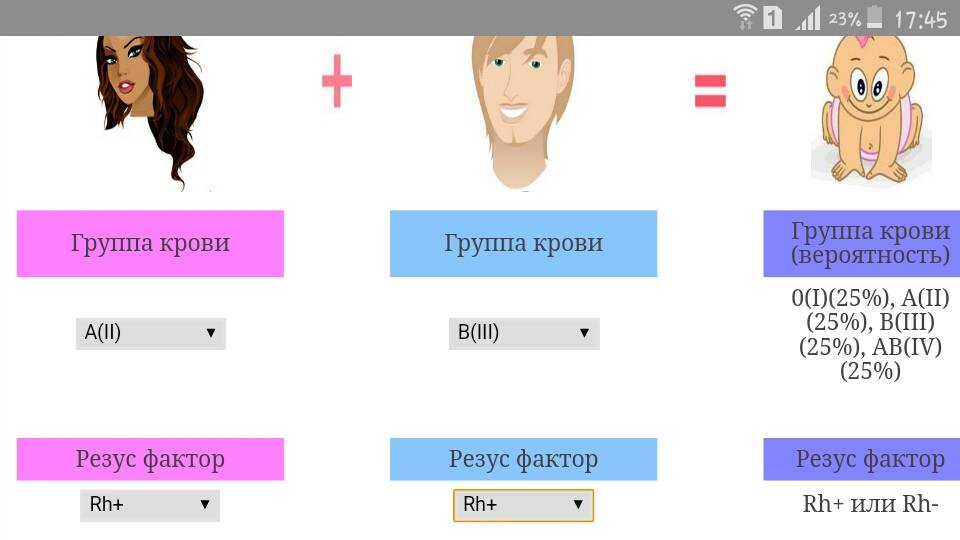
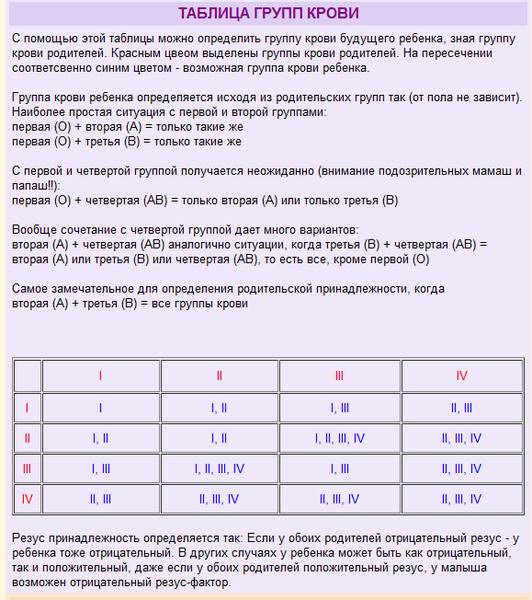
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Резус отрицательный и его влияние на здоровье ребенка
- Возможно рождение раньше срока
Это связано с повышенным нервным напряжением матери во время беременности. - Высокий уровень билирубина в крови ребенка
В первые годы жизни такому ребенку будут запрещены физические нагрузки. Также у такого ребенка повышается риск заболеть гепатитом. - Низкий уровень гемоглобина
Малышу необходимо повышать уровень гемоглобина в крови, поскольку в переходном возрасте его недостаток способен привести к пониженному давлению, депрессиям и апатиям. - Показаны занятия спортом
Спорт без перегрузок позволит поддерживать тело в тонусе, а уровень билирубина постепенно будет приходить в норму.
Какие особенности ведения резус отрицательной беременности
Беременной женщине, у которой резус отрицательный будет показана госпитализация на сохранение
Это важно для матери и ребенка, поскольку при резком повышении и размножении антител в крови специалисты смогут сделать вливание крови плоду с отрицательным резусом. Матери стоит избегать инфекционных и простудных заболеваний, а также стрессов
Анализ крови на выявление антител проводится один раз в неделю в условиях стационара. Если беременность протекает нормально, то такой анализ проводится один раз в месяц до 32-й недели, а после 35-й назначается еженедельно вплоть до самих родов.
Какие профилактические меры и лечение при резус-конфликте
Профилактические меры при резус-конфликте состоят в том, чтобы вовремя выявить повышение уровня билирубина и появление антител в крови матери и взять такую женщину под присмотр специалистами. После родов, а также абортов или внематочной беременности не позднее 72 часов женщине делают инъекцию иммуноглобулина, который предотвратит возникновение резус-конфликта в следующей беременности.
Лечение заключается в непрерывном контроле беременности. При высоких показателях антител в крови будет показана госпитализация и вливание отрицательной крови ребенку через пуповину.
Отрицательный резус-фактор не является приговором, а просто особенностью крови, поэтому рожать женщинам с таким резусом не только можно, а и необходимо. При правильном наблюдении и соблюдении рекомендаций врачей шансы выносить и родить здорового ребенка так же высоки, как и при обычной беременности.
Мнения врачей
В настоящее время специалисты не ставят под сомнение тот факт, что может быть у ребенка отрицательный резус. Почему так вышло, если мать и отец имеют положительный, необходимо разбираться родителям. Если речь не идет о супружеской неверности, нужно расспрашивать родственников. Как правило, находится в семье человек с отрицательным резусом.
Данная ситуация сопряжена с определенными рисками. Чтобы не допустить полноценного развития резус-конфликта, женщина должна регулярно посещать лечащего врача и проходить все необходимые диагностические процедуры. При обнаружении опасности для малыша необходимо строго следовать предписаниям специалиста.
Какие исследования нужно пройти:
- Анализ крови, в процессе проведения которого определяются класс и титр антирезусных антител в жидкой соединительной ткани. Сдавать кровь нужно ежемесячно до 32 недель, впоследствии – каждые 14 дней.
- УЗИ плода.
- Кардиотокографию.
- Фоно- и электрокардиографию.
При необходимости может быть назначено проведение исследования околоплодных вод. Однако амниоцентез – процедура, связанная с определенными рисками. Делать ее без крайней необходимости врачи не рекомендуют.
Распространенные вопросы
Можно ли кормить ребенка грудью?
Если у женщины с отрицательным резусом появился на свет ребенок с положительным резус-фактором, и гемолитической болезни нет, то грудное вскармливание не противопоказано.
Малышам, которые испытали на себе иммунную атаку и родились с гемолитической болезнью новорожденных, в течение 2 недель после введения маме иммуноглобулина не рекомендуется питаться материнским молоком. В дальнейшем решение о кормлении грудью принимают неонатологи.
Можно ли выносить второго ребенка без конфликта, если при первой беременности конфликт был?
Можно. При условии, что ребенок унаследует отрицательный резус-фактор. В этом случае конфликта не будет, но вот антитела в крови мамы могут выявляться в течение всего срока вынашивания, причем в достаточно большой концентрации. Они никак не будут влиять на малыша с Rh (-), и волноваться по поводу их присутствия не стоит.
Прежде, чем беременеть вновь, маме и папе стоит посетить генетика, который даст им исчерпывающие ответы о вероятности наследования их будущими детьми той или иной характеристики крови.
Резус-фактор папы неизвестен
При постановке будущей мамы на учет в женской консультации, сразу после выявления у нее отрицательного резуса, в консультацию приглашается и папа будущего малыша для сдачи анализа крови. Только так доктор может быть уверен, что точно знает исходные данные матери и отца.
Если резус папы неизвестен, и пригласить его сдать кровь по каким-то причинам невозможно, если беременность наступила от ЭКО донорской спермой, то женщине будут проводить анализ крови на антитела чуть чаще, чем другим беременным с такой же кровью. Это делается для того, чтобы не пропустить момента начала конфликта, если он будет иметь место.
А предложение доктора пригласить мужа, чтобы тот сдал кровь на антитела — повод сменить доктора на более грамотного специалиста. Антител в крови мужчин не бывает, поскольку они не беременеют и никак физически не контактируют с плодом во время беременности жены.
Есть ли влияние фертильности?
Такой связи не существует. Наличие отрицательного резуса еще не говорит о том, что женщине будет сложно забеременеть.
На уровень фертильности влияют совсем другие факторы — вредные привычки, злоупотребление кофеином, лишний вес и заболевания мочеполовой системы, отягощенный анамнез, в том числе большое количество абортов в прошлом.
Это распространенное заблуждение. Причем, к сожалению, часто такое утверждение можно услышать даже от медицинских работников. Методика проведения аборта значения не имеет. Каким бы он ни был, эритроциты ребенка все равно попадают в кровоток матери и вызывают образование антител.
На самом деле величина таких рисков — понятие довольно относительное. Никто не может с точностью до процента сказать, будет конфликт или нет. Однако у медиков есть определенная статистика, которая оценивает (приблизительно) вероятность сенсибилизации женского организма после неудачной первой беременности:
- выкидыш на маленьком сроке — +3% к возможному будущему конфликту;
- искусственное прерывание беременности (аборт) – +7% к вероятному будущему конфликту;
- внематочная беременность и операция по ее устранению – +1%;
- родоразрешение в срок живым плодом – + 15-20%;
- родоразрешение путем кесарева сечения – + 35-50% к возможному конфликту во время следующей беременности.
Если эта же женщина решит родить еще одного малыша, при условии, что первые роды прошли хорошо естественным путем, то вероятность проблемы составит более 30%, а если первые роды завершились кесаревым сечением, то более 60%.
Соответственно, взвесить риски может любая женщина с отрицательным резус-фактором, которая задумала в очередной раз стать мамой.
Всегда ли наличие антител говорит о том, что ребенок родится больным?
Нет, так бывает не всегда. Ребенок защищен специальными фильтрами, которые есть в плаценте, они частично сдерживают агрессивные материнские антитела.
Небольшое количество антител не сможет причинить ребенку большого вреда. Но если плацента стареет раньше срока, если количество вод малое, если женщина заболела инфекционным недугом (даже обычным ОРВИ), если она принимает лекарства без контроля со стороны лечащего врача, то вероятность снижения защитных функций фильтров плаценты существенно повышается, и риск родить больного малыша увеличится.
Резус-фактор и беременность
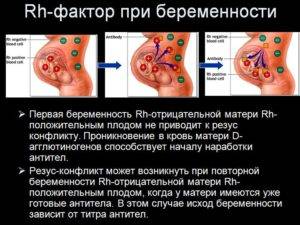
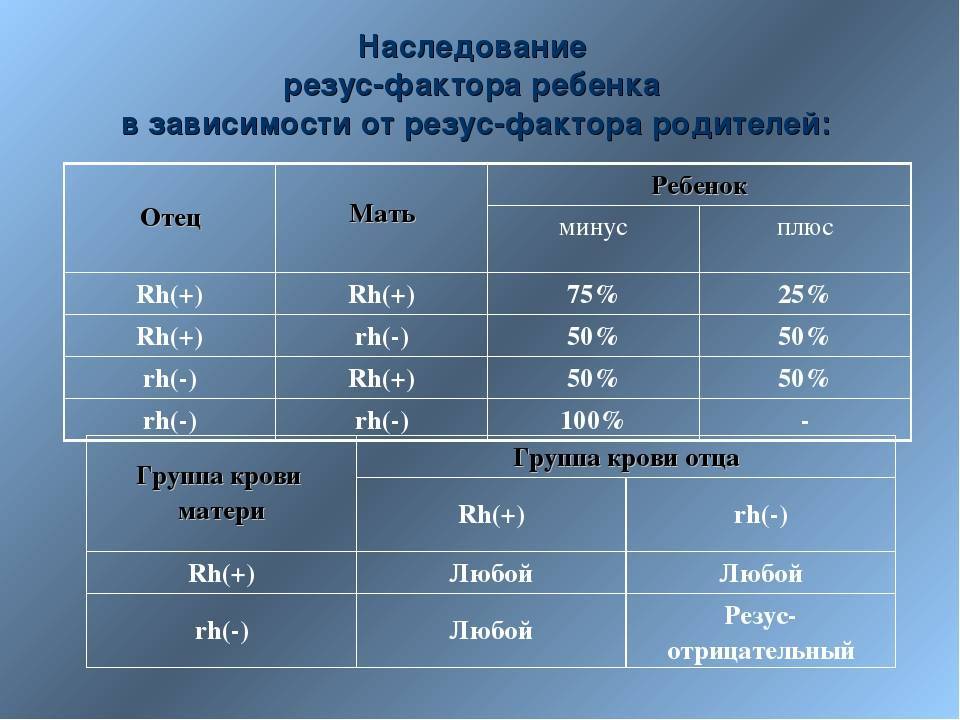
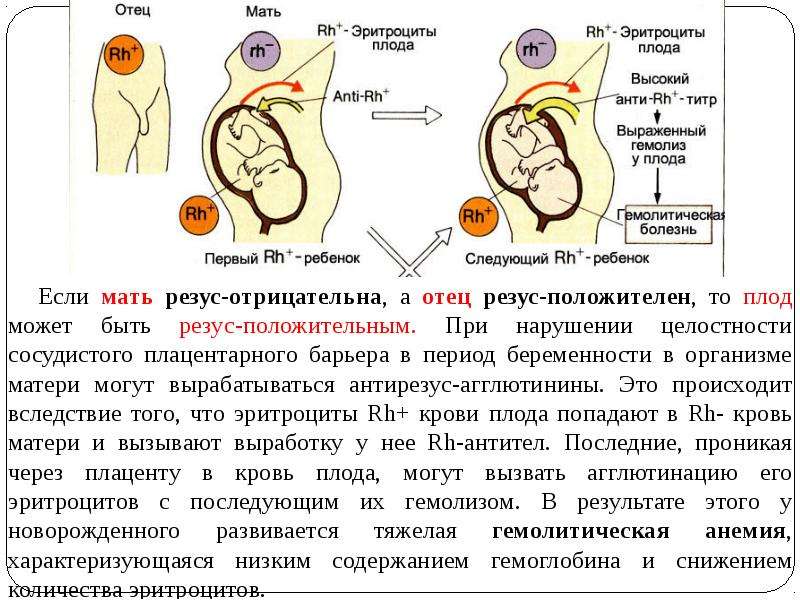
Одним из наиболее весомых факторов для успешного вынашивания ребенка, является резус-фактор родителей. В большей степени имеет значение резус-фактор женщины. Существует ряд проблем, которые могут возникнуть при беременности у женщин с отрицательным резусом.
Как нужно обследоваться на резус-фактор?
Отцу будущего ребенка также необходимо сдать анализы на определение группы крови и резус-фактора.
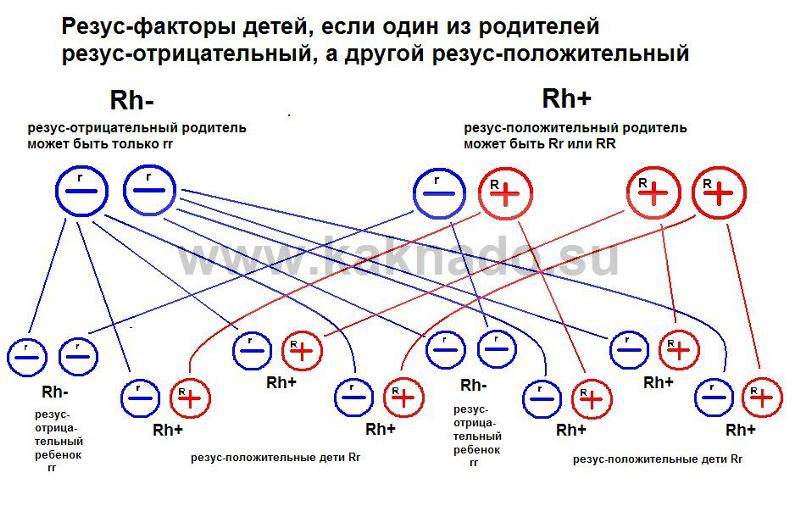
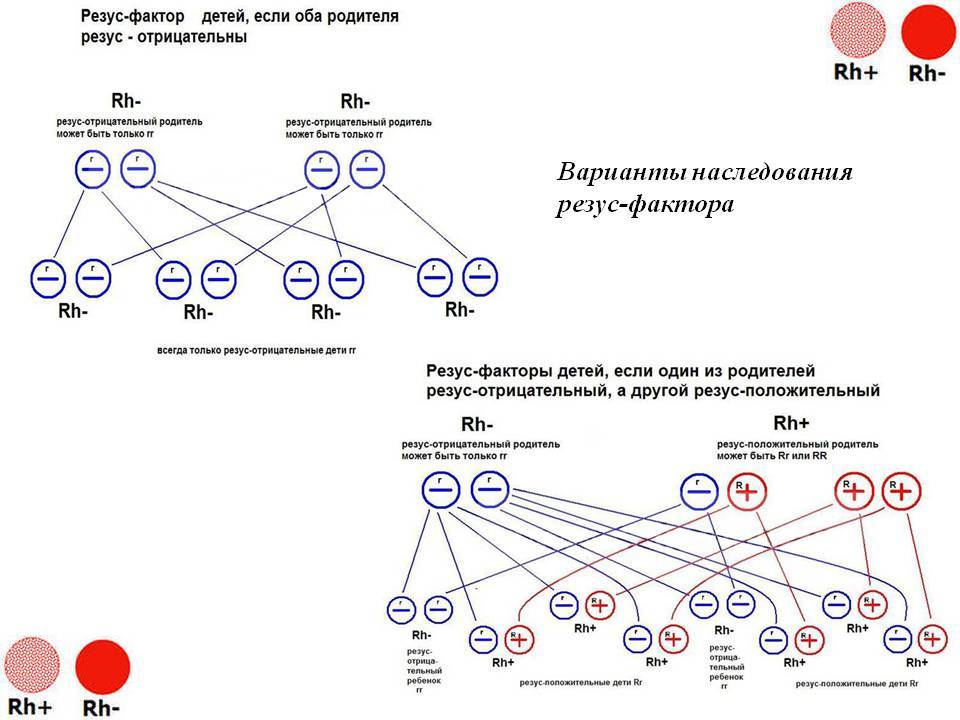
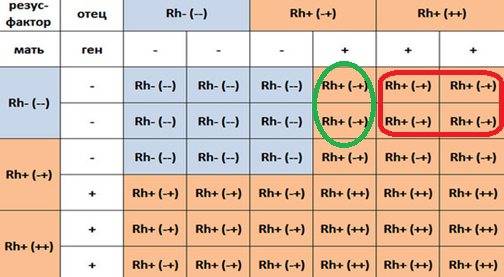
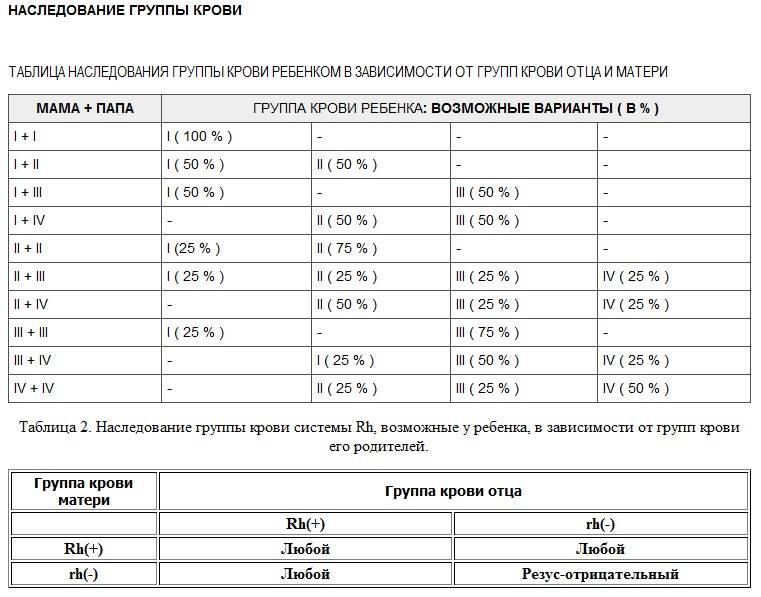
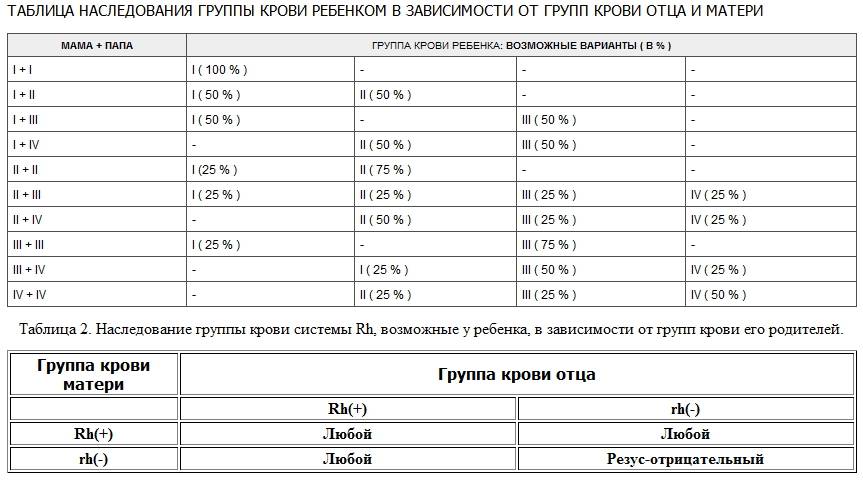
Но даже, если оба родителя имеют отрицательный резус-фактор, не исключено, что малыш возьмет положительный резус. Поэтому «отрицательным» родителям, в любом случае, стоит быть начеку.
Единственные, кому не стоит переживать, это мамам с положительным резус-фактором, даже в том случае, если их малыш возьмет отрицательный резус. А вот для резус-отрицательных мам это чревато возникновением резус-конфликта.
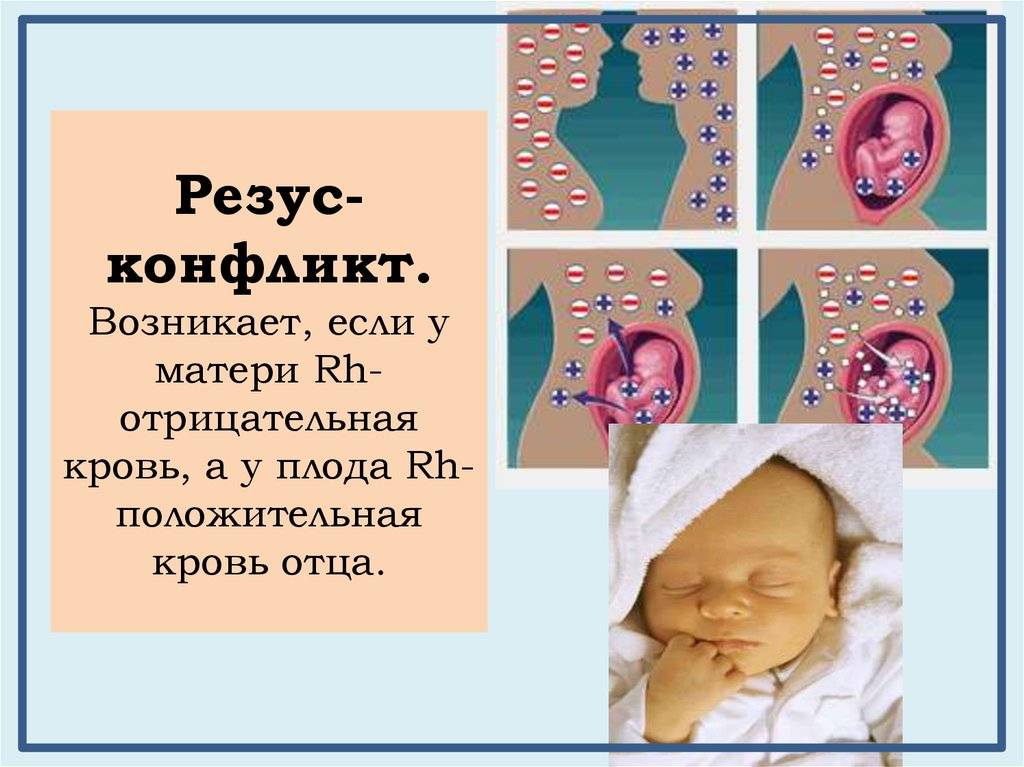
Почему может возникнуть резус-конфликт?
Организм женщины начинает отторгать эритроциты ребенка, попавшие в кровь через плаценту. Защищая организм от чужеродных эритроцитов, это вызывает своеобразную защитную иммунную реакцию.
Такая реакция организма женщины способствует появлению в ее крови антител.
Нужно постоянно следить за их концентрацией в крови, потому что малое количество антител не повлияет на здоровье малыша, а вот антитела в большом количестве, защищая женский организм, будут стараться уничтожить положительные эритроциты ребенка.
Вследствие чего, у ребенка может развиться гемолитическая болезнь; из-за сильной нагрузки и попыток восстановить потерянные клетки крови, печень и селезенка, отвечающие за кроветворную систему, могут увеличиться в разы.
Как помочь плоду при отрицательном резус-факторе
Врачи тщательно следят за резус-отрицательными женщинами и контролируют количество антител в их крови. Такие женщины в обязательном порядке должны сдавать анализ крови раз в месяц до 28 недель беременности, далее этот анализ сдается с периодичностью два раза в неделю.
Также, врачи отслеживают и внутриутробное здоровье и развитие плода, уделяя при этом большое внимание состоянию печени. В случае, если печень ребенка увеличена, врачи могут прибегнуть к внутриутробному переливанию крови. В некоторых сложных случаях, женщинам приходится прерывать беременность
В некоторых сложных случаях, женщинам приходится прерывать беременность.
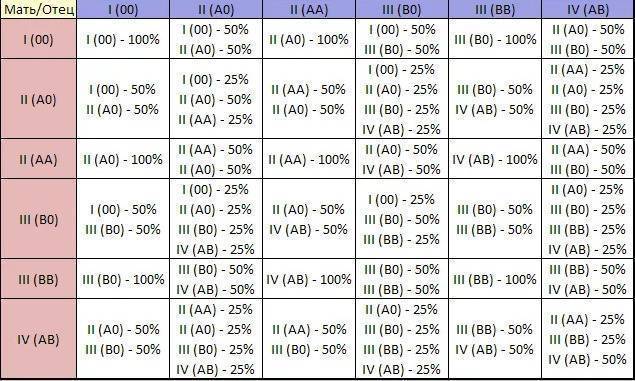
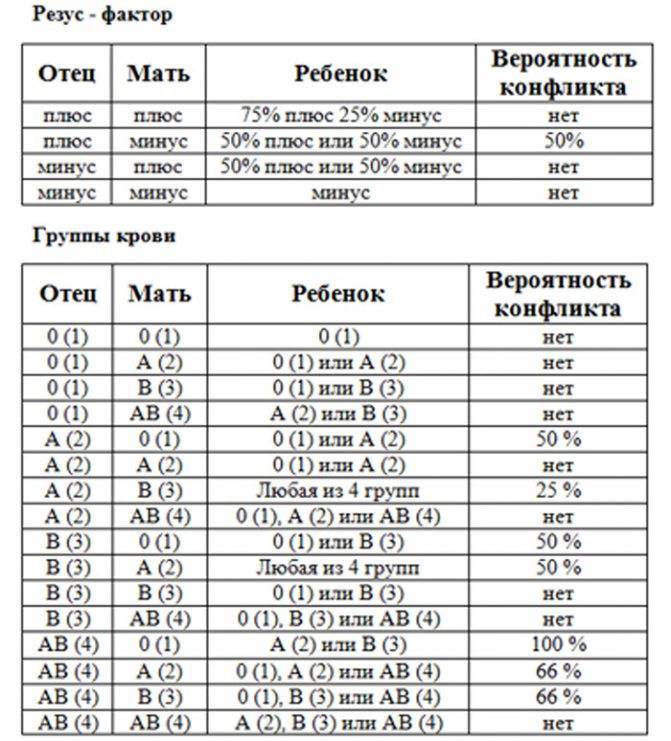
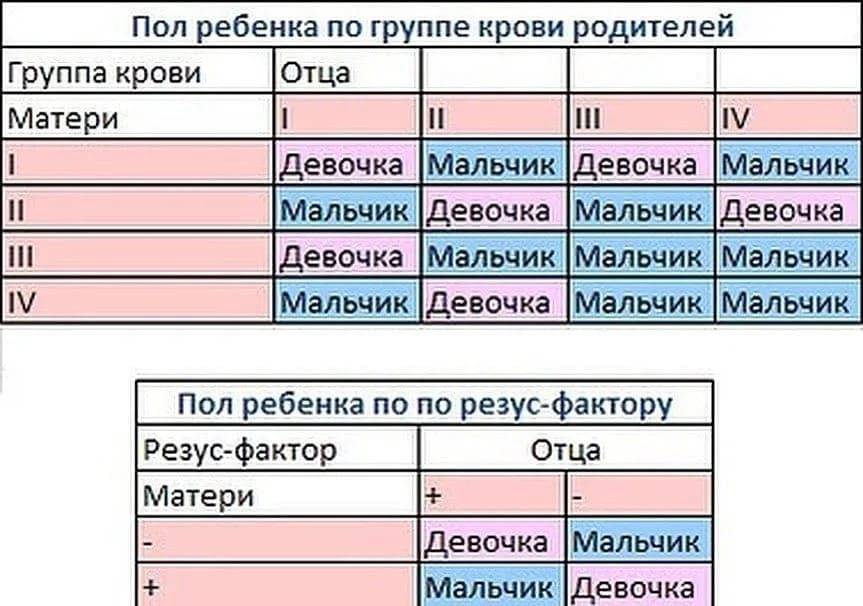
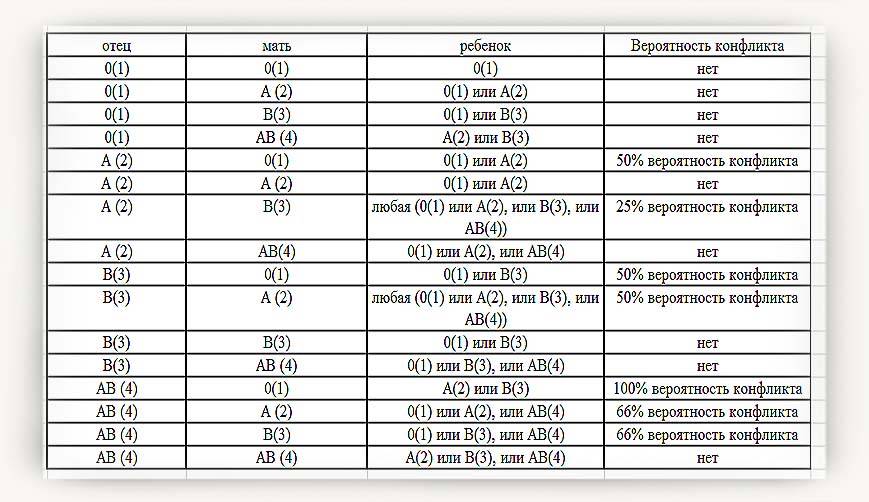
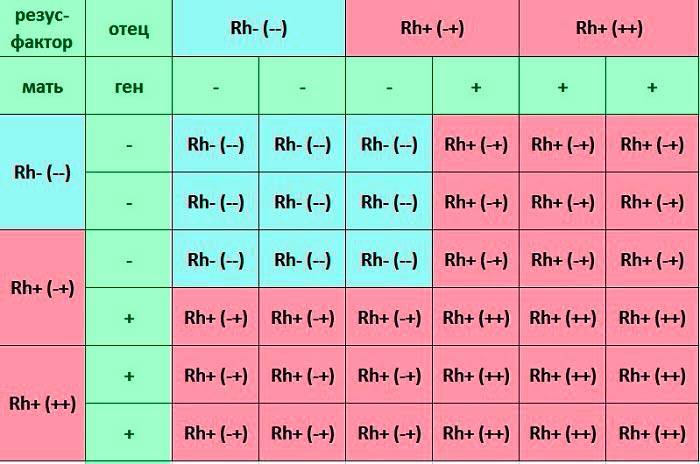
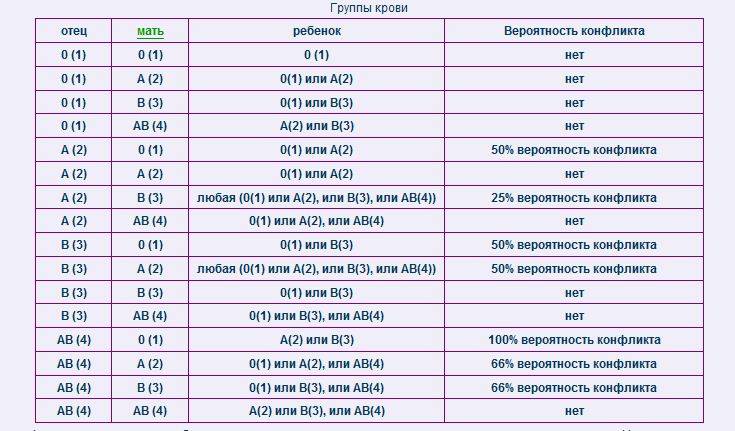
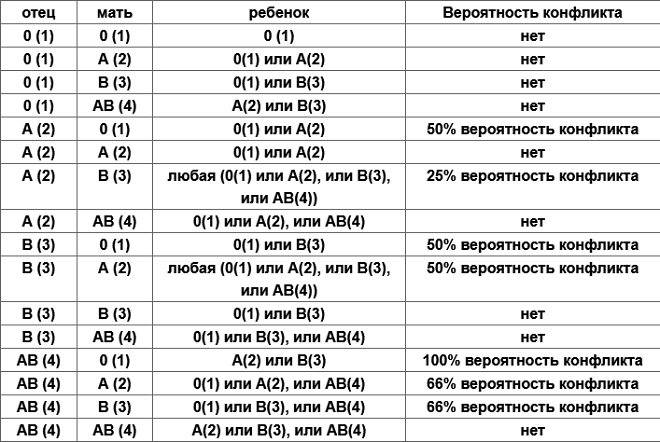
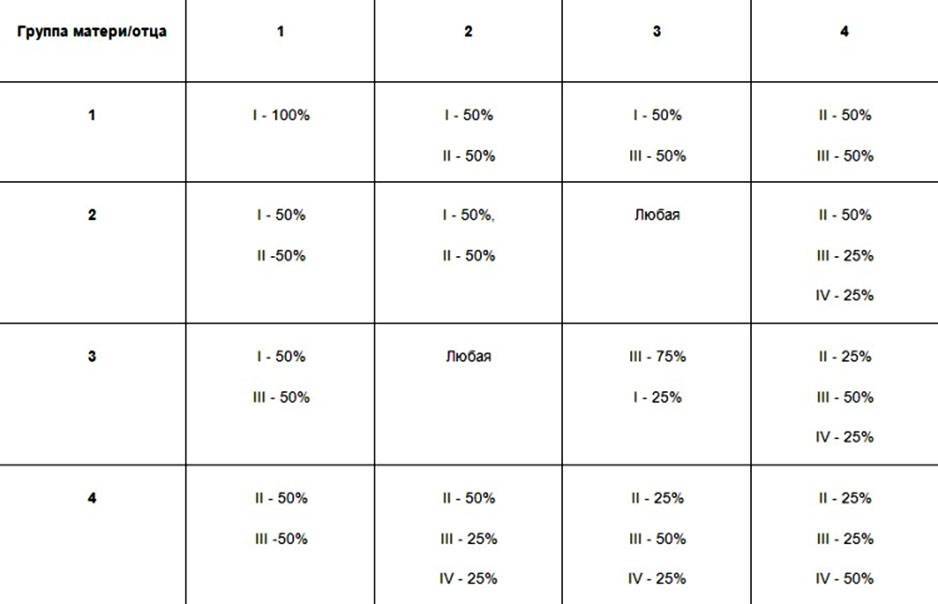
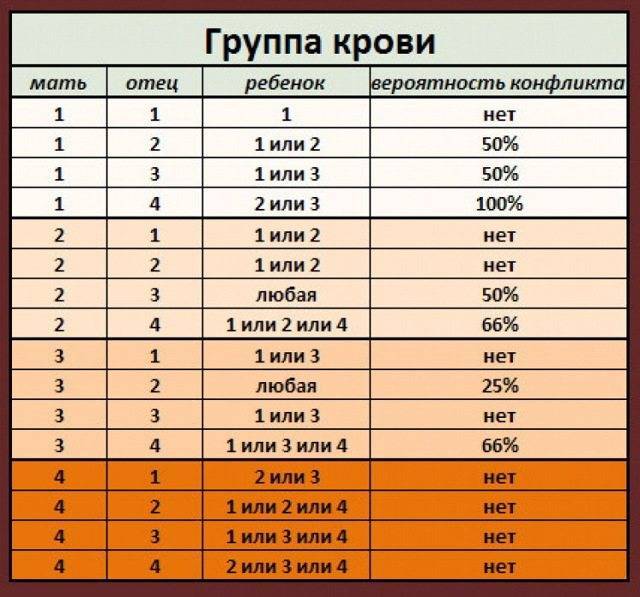
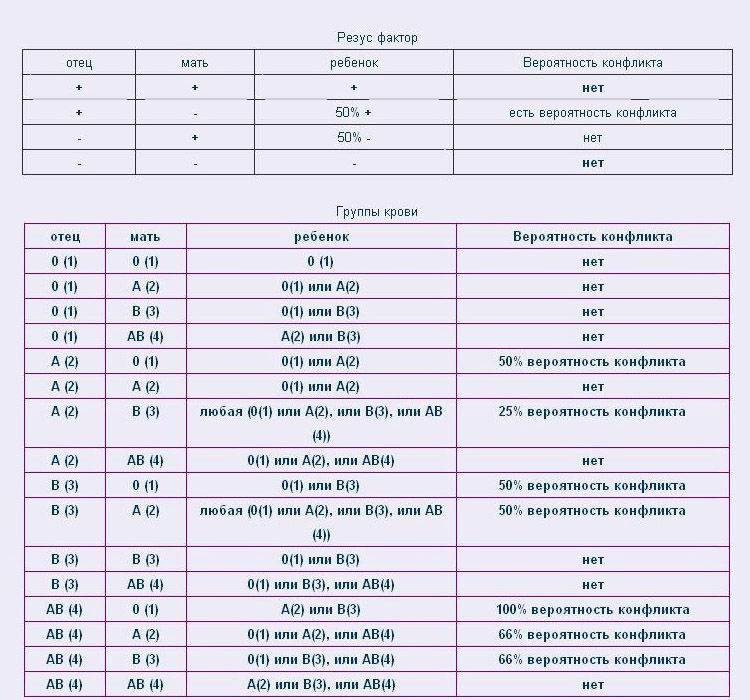
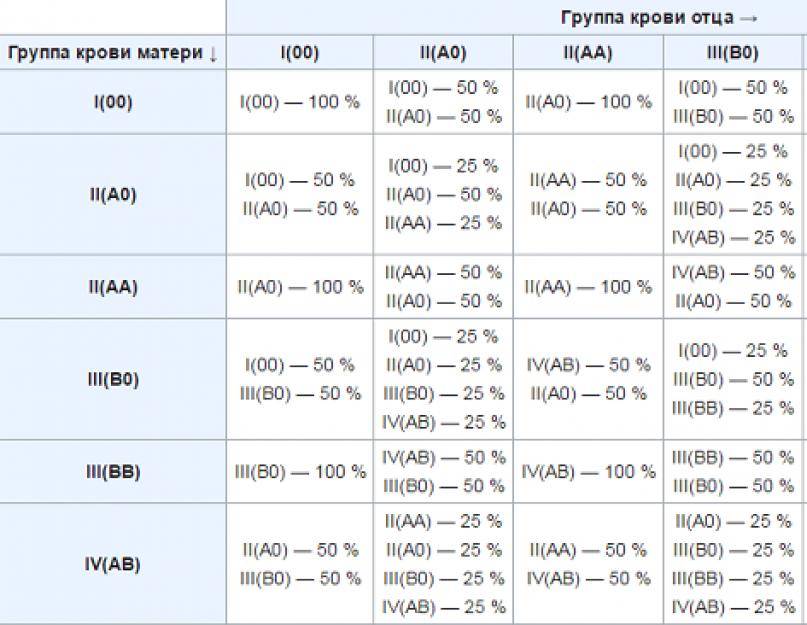
Ниже в таблице мы привели пример, какую группу крови может взять ребенок от своих родителей:
Как предотвратить появление резус-конфликта?
Для начала женщина сдает анализ на антитела, и если анализ показал отсутствие антител в крови женщины, то через две недели после забора крови женщине вводят вакцину, которая называется «антирезусный иммуноглобулин».
Делается такая вакцина на сроке 27-28 недель внутримышечно. Она блокирует появление антител в крови матери и дает 100-процентную гарантию их отсутствия на протяжении всей беременности.
После этой вакцины женщина может больше не сдавать анализ на наличие антител.
Также существует еще один способ борьбы с резус-конфликтом. Через 72 часа после родов женщине вводят иммуноглобулин. В результате чего, следующая беременность будет протекать гладко без резус-конфликта. Но, во время беременности этот препарат вводить категорически запрещено.
Но даже, если женщина сделала аборт, либо у нее случился выкидыш, ей в любом случае обязательно должны ввести вакцину «антирезусный иммуноглобулин», чтобы избежать роста антител в крови при последующих беременностях.
Научные исследования показали, что лишь 15 % населения всей планеты имеют отрицательный резус-фактор, остальные же 85% населения – люди с положительным резусом.
Кроме резус-конфликта существует также конфликт по группе крови, хотя это встречается довольно редко. Например: мать является носителем 1 группы крови, а у отца ребенка любая другая группа.
Врачи следят за этим очень тщательно, и на сроке 32 недели, практически в самом конце беременности, родители малыша сдают кровь на АВ0 на наличие конфликта и антител. При наличии антител в крови матери, у ребенка при рождении может наблюдаться сильная желтушка.
Советы специалистов
Анализ крови поможет определить наличие антигена
При обнаружении у беременной женщины антител, которые стремительно увеличиваются в количественном соотношении можно судить о том, что начался конфликтный антиген. В данном случае представительницу слабого пола направляют в специализированный перинатальный центр для прохождения курса лечения. В данном случае рекомендуется постоянное наблюдение за состоянием женщины и плода.
После рождения малыша сразу же проводится определение его антигена. При получении положительных результатов в течение 72 часов женщине осуществляется введение антирезусной сыворотки. Ее действие направлено на устранение возможных конфликтных антигенов при последующих беременностях.
Читайте: Первый прикорм – кабачковое пюре для новорожденного
Во избежание появления конфликтного антигена необходимо в обязательном порядке выполнять определенные профилактические меры:
- Беременной женщине необходимо пройти тесты на определение антигена. Если у нее был определен отрицательный резус, тогда делают анализы на резусный фактор отца.
- Если появляется риск возникновения конфликтного антигена, проводится неоднократное исследование крови представительницы слабого пола. С его помощью определяются антитела женщины к эритроцитам плода в количественном соотношении.
- Проведение анализов в течение восьми месяцев беременности проводится каждые четыре недели. После этого осуществляется проведение анализов один раз в две недели или каждую неделю.
- Уровень антител в крови представительницы слабого пола дает возможность определения начала появления конфликтного антигена. Также тест может определить резусный фактор у ребенка.
- Если у представительницы женского пола наблюдается внематочная беременность, то ей также необходимо введение сыворотки в течение 72 часов. Данная процедура проводится и при искусственном прерывании беременности или выкидыше.
- При переливании резус-положительной крови или тромбоцитарных масс также необходимо введение сыворотки.
- Процедура введения сыворотки проводится и в том случае, если у женщины отслаивается плацента.
Резусный фактор не влияет на жизнедеятельность человека. Если у беременной представительницы слабого пола наблюдается отрицательный резусный фактор, может возникнуть конфликтный антиген. При наличии резус-фактора у обоих родителей, будущая мама должна находиться под строгим наблюдением докторов.
Смотрите познавательное видео:
29 Дек 2020 Юки 535
Поделитесь записью
Рекомендуем прочитать вместе с этой статьей
- Отрицательный резус фактор при беременности: приговор или…
- Билирубин общий: норма у беременных женщин и детей
- Особенности второй беременности при отрицательном резусе
- Кесарево сечение: особенности процедуры, показания, последствия
- Подтекание околоплодных вод в первой и второй половине…
- Кесарево на 38 неделе беременности: показания и последствия
- Последствия хронической фетоплацентарной недостаточности
- Особенности расположения плаценты по передней стенке матки
- Как происходит внематочная беременность, симптоматика заболевания
Обсуждение: есть 1 комментарий
- Ольга: 07.01.2017 в 00:46
Вот и я столкнулась с этой проблемой. Малышка когда родилась, получила от отца отрицательный резус-фактор, а у меня положительный. Вот и получился резус конфликт, в результате этого в крови малышки появился очень высокий билирубин. Кожа малыша имела желтый цвет. Мы очень долго, месяц лечились в больнице, но нечего нам не помогало. Хорошие люди подсказали что надо на некоторое время малышку перестать кормить грудью, и все пройдет. Я так и сделала, за две недели почти все прошло. Потом постепенно начала снова кормить грудью.
Ответить
Причины возникновения
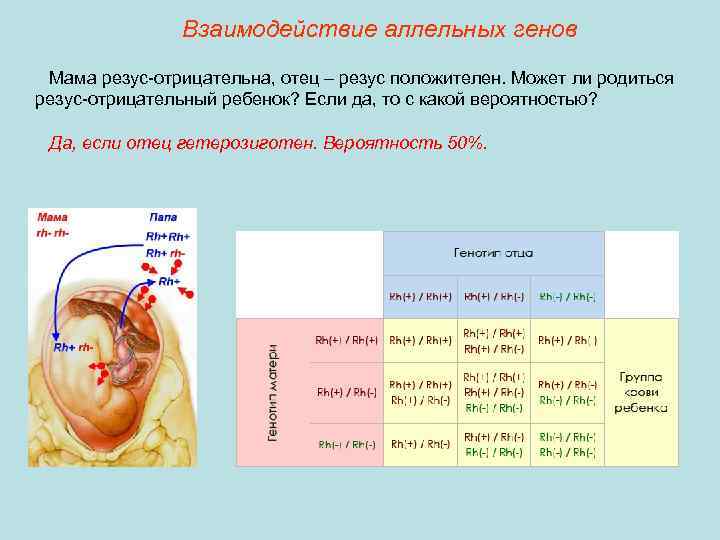
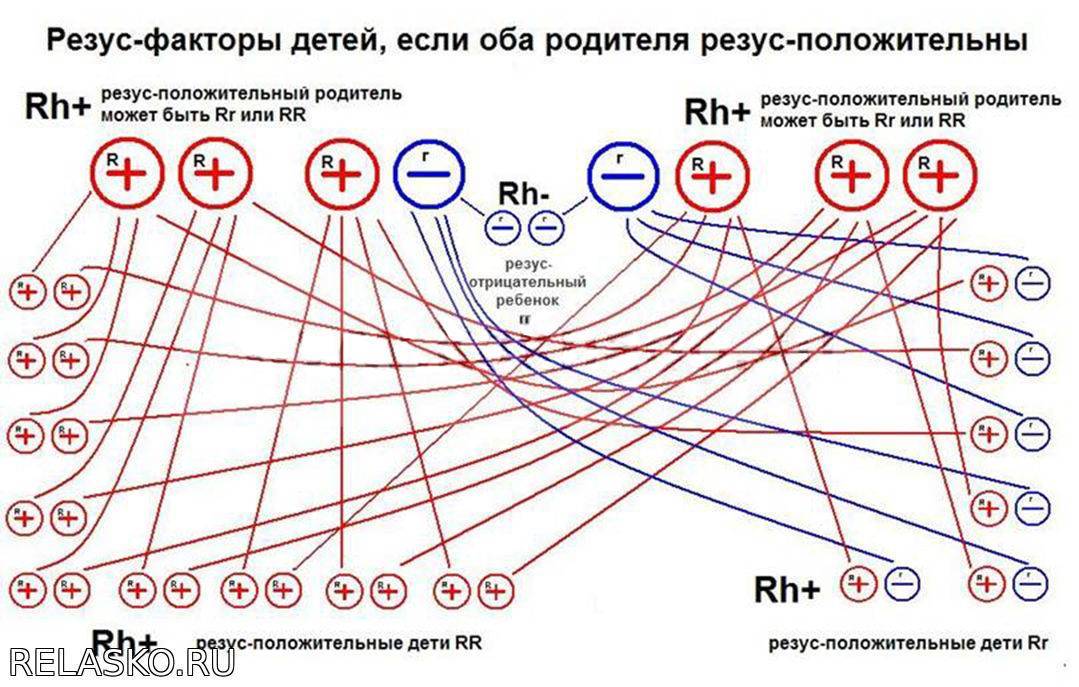
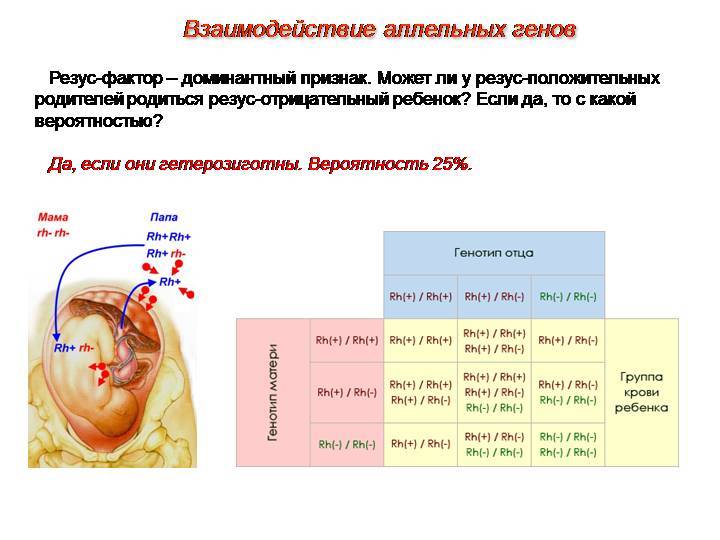
Резус-фактор определяется тремя парами генов. Главный ген у каждого человека является либо доминантным (его обозначают D), либо рецессивным (d). Гомозиготный генотип – когда от отца и матери ребенок унаследовал один и тот же резус крови. Ген обозначается сочетанием DD или dd. При гетерозиготном генотипе ребенок получает два разных гена – Dd.
При генотипе DD или Dd резус-фактор человека положителен, при генотипе dd – наоборот. Однако такие подробности выясняются только при зачатии посредством процедуры ЭКО, когда пару проверяют на различные факторы. Чаще люди знают только группу крови и резус-фактор. Бывает так, что и эти параметры не определяют. Однако уже на протяжении 30 лет анализ на группу крови и резус-фактор берут еще в роддоме.
Обычно вполне достаточно и этой информации. Резус-конфликт при вынашивании может возникнуть даже в том случае, если у обоих супругов положительный резус.
Причина всегда в том, что резус-фактор ребенка не совпадает с материнским. В этом случае иммунная система женщины принимает плод за элемент, несущий в себе чуждые гены, и стремится освободить от него организм. По этому же принципу иммунитет человека борется с вирусами.
Несовместимость проявляется не всегда. Вероятность проявления негативных симптомов во время первой беременности по одним источникам не превышает 5%, по другим – 10%. Это верно, если женщина состоит на учете по беременности и учитывает назначения.
Однако есть случаи, когда при несовпадении резуса крови у матери и плода не возникает конфликт. В таком случае не развивается гемолитическая болезнь малыша, ребенок рождается здоровым.
Кроме того, в медицине зафиксированы случаи, когда при высоком титре антител в крови матери гемолитическая болезнь у плода не развивается. Специалисты установили, что в материнской крови могут формироваться антитела двух типов. Некоторые имеют достаточно большую молекулу. Такие антитела плацентарный барьер не пропускает в систему кровообращения ребенка.
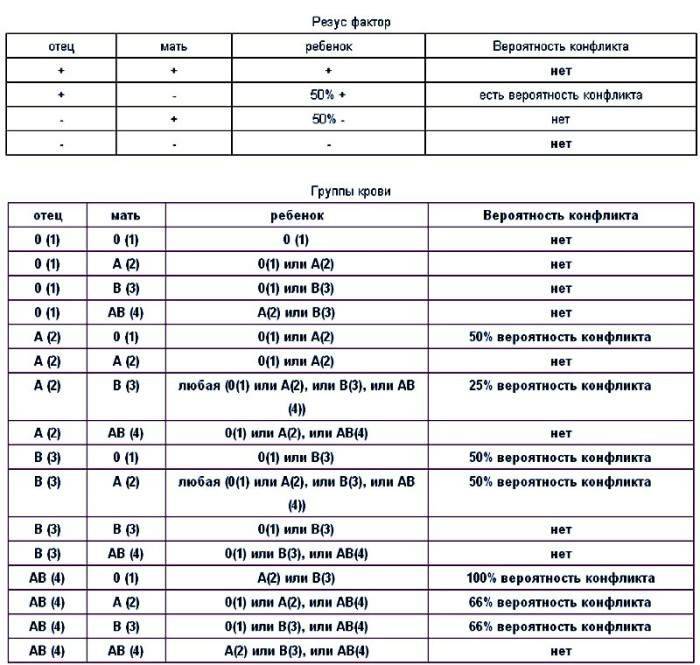
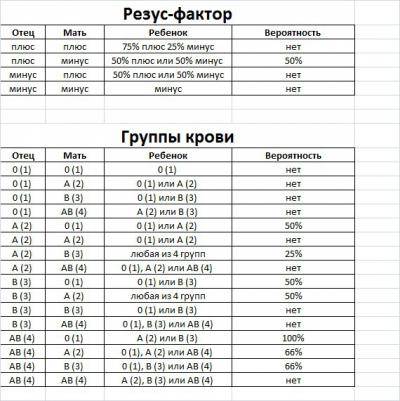
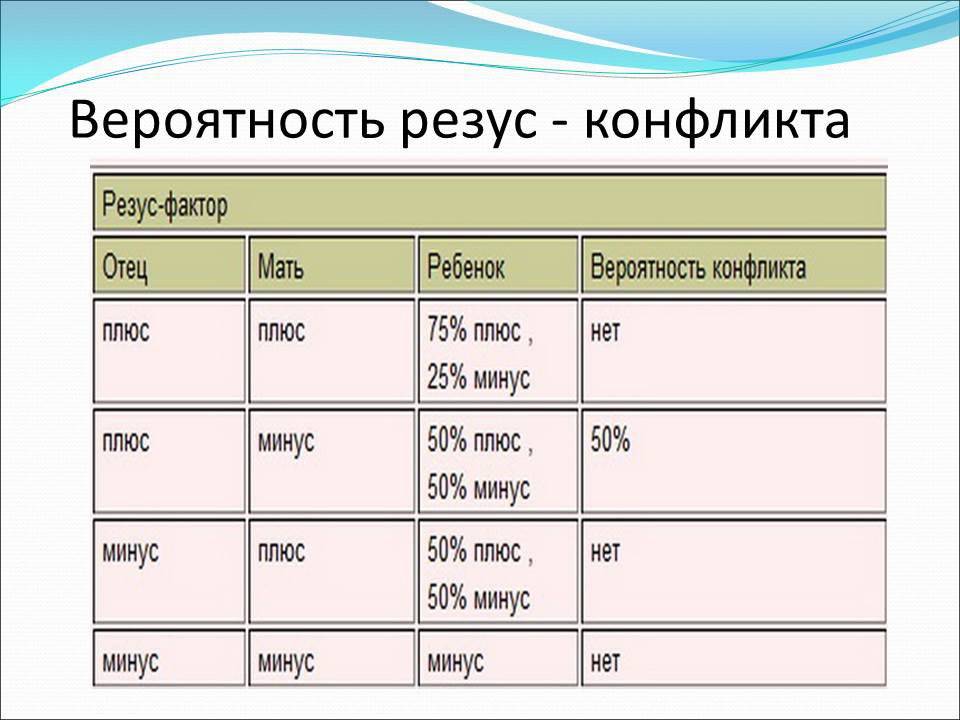
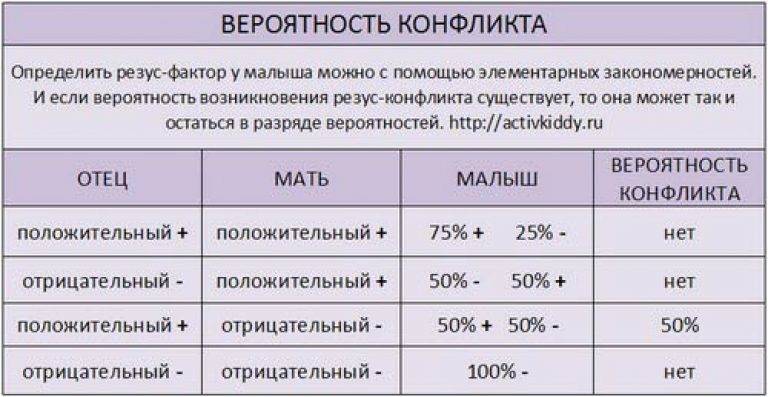
Таблица совместимости:
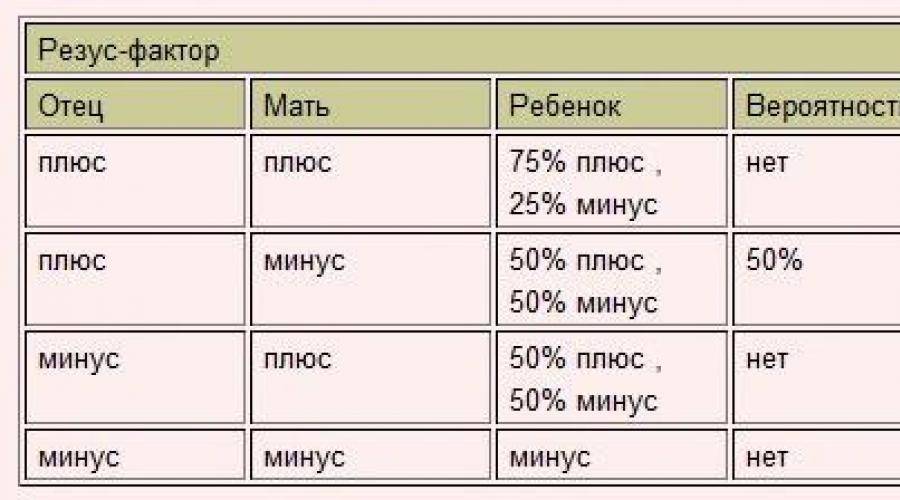
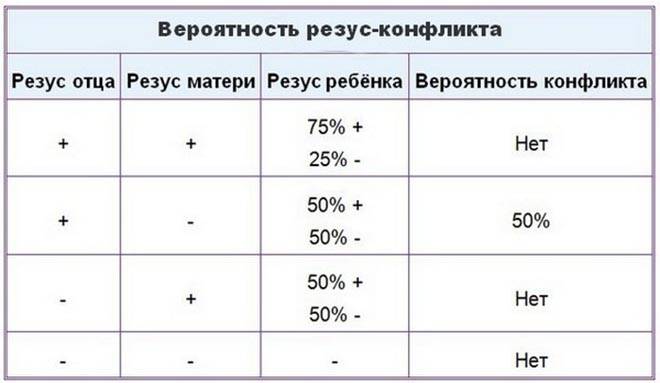
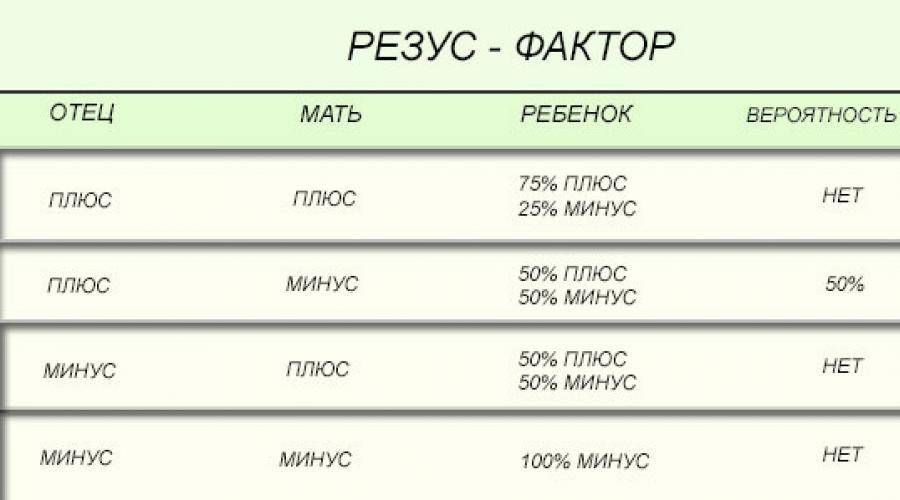
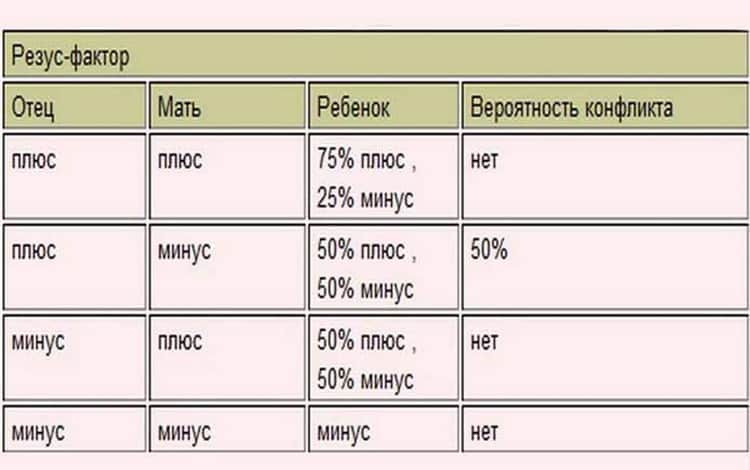
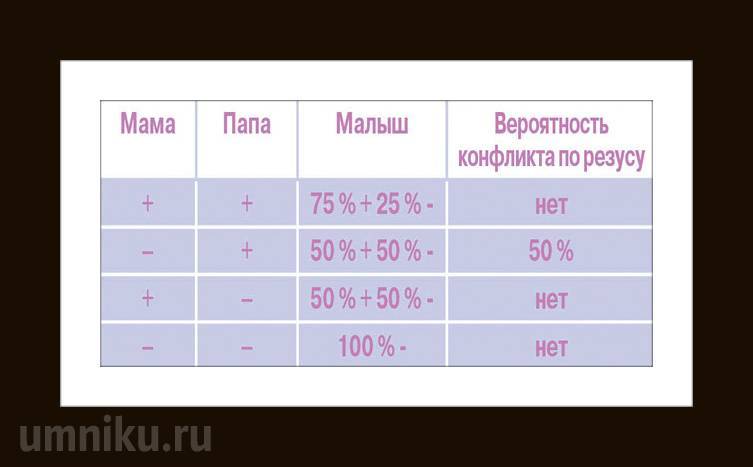
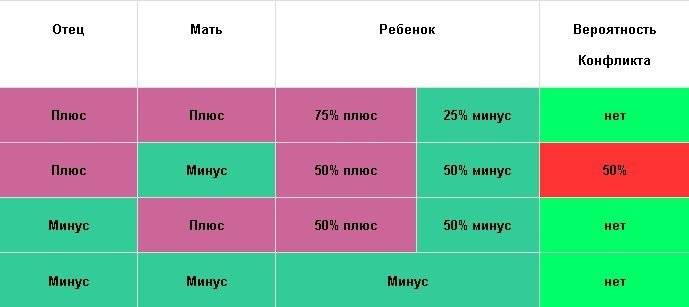
Мужчина | Женщина | Ребенок Положительный/отрицательный,% | Вероятность резус-конфликта,% |
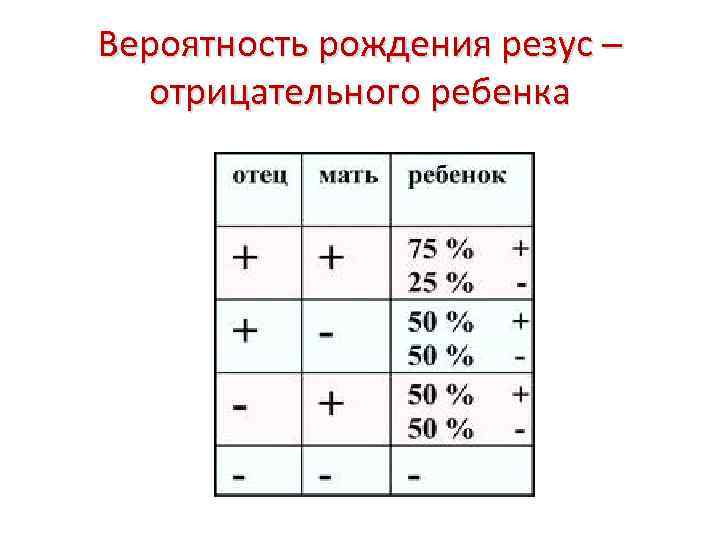
Положительный | Положительный | 75/25 | |
Положительный | Отрицательный | 50/50 | 50 |
Отрицательный | Положительный | 50/50 | |
Отрицательный | Отрицательный | 0/100 |
Существует еще один вид конфликта крови женщины и ребенка – по группе крови, когда она наследуется от мужчины или не совпадает с группой обоих родителей. Несовместимость по группе встречается гораздо реже. Для этого необходимы определенные условия: кровь плода попала в материнскую или наоборот, и при этом у ребенка и матери разные группы. В норме плацента препятствует слиянию крови, но это может произойти, например, если она частично отслаивается.
Механизм этой патологии основан на том, что эритроциты первой группы крови не содержат антигены А и В, которые есть в крови других групп. Первая группа также отличается наличием антител α и β, которые, встречаясь с «чужими» антигенами, начинают разрушать эритроциты плода. Распад клеток сопровождается выделением веществ, которые отрицательно влияют на развитие внутренних органов ребенка – печени, почек, головного мозга. Основным среди токсинов является билирубин.
Питание
Среди диетологов прошлого века была очень популярна теория, что питание должно соответствовать группе крови для того, чтобы поддерживать нормальное состояние здоровья. В основе ее лежало предположение, что люди с первой отрицательной группой крови, не имеющие антигенов — ни АВ, ни Rh, являются как бы «чистыми» предками человеческой цивилизации. При этом не отрицалась теория Дарвина — происхождения человека от приматов и постепенная его эволюция.
Эти первые человекообразные особи, населявшие планету, были охотниками и питались преимущественно мясной пищей, которая и была для них идеальной. Современным же обладателям данной группы, живущим в принципиально иных условиях, придерживаться такого питания практически невозможно. Поэтому были специально разработаны диетические рекомендации по сбалансированному питанию, которое бы приносило максимальную пользу, с учетом всех особенностей физиологии.
Важным фактором, который учитывался при составлении такой диеты, считалось повышенная склонность к ожирению, избыточному весу. А оно, как известно, не сулит здоровью ничего хорошего, провоцируя развитие атеросклероза, заболевания сердца и сосудов, сахарного диабета и других эндокринных нарушений.
Исходя из этого были составлены следующие диетические рекомендации:
- мясные блюда из нежирных сортов мяса (говядины, птицы);
- рыбные блюда также из мясистых и нежирных сортов рыбы;
- крупяные изделия из не молотых, а цельных зерновых продуктов, богатых белком (гречка, пшено, пшеница, зернистая перловая крупа, не шлифованный рис);
- среди овощей следует предпочесть виды капусты, содержащие больше белка — цветную, брокколи, брюссельскую, а также тыкву, кабачки, патиссоны, лук;
- употреблять достаточное количество зелени, способствующей усвоению мясных продуктов — петрушки, шпината, кресс-салата;
- среди напитков предпочтение следует отдавать натуральным травяным чаям, отвару шиповника, боярышника, черному чаю предпочесть зеленые сорта.
Составлен и перечень продуктов, которые не рекомендованы к употреблению:
- жирное мясо;
- жирные сорта рыбы;
- колбасы, корейка и прочие копчености из мяса;
- копченая рыба;
- слизистые и калорийные каши (овсяная, манная);
- яйца в любом виде и любые молочные продукты;
- бобовые продукты из-за их высокой калорийности — фасоль, соя, горох, чечевица;
- животные жиры — сливочное масло, смалец, сало;
- различные соусы на основе жира — майонез, кетчупы;
- картофель, белая капуста, томаты;
- напитки, содержащие кофеин, и повышающие аппетит — кофе, черный чай, кислые соки (апельсиновый, гранатовый, томатный).
Мы рекомендуем изучить статью на похожую тему «Питание по 1 группе крови» в рамках данного материала.
Эти диетические рекомендации одобряет и современная медицина, допуская небольшие отклонения. Но в целом соблюдение такого рациона будет хорошей базой для поддержания здоровья.