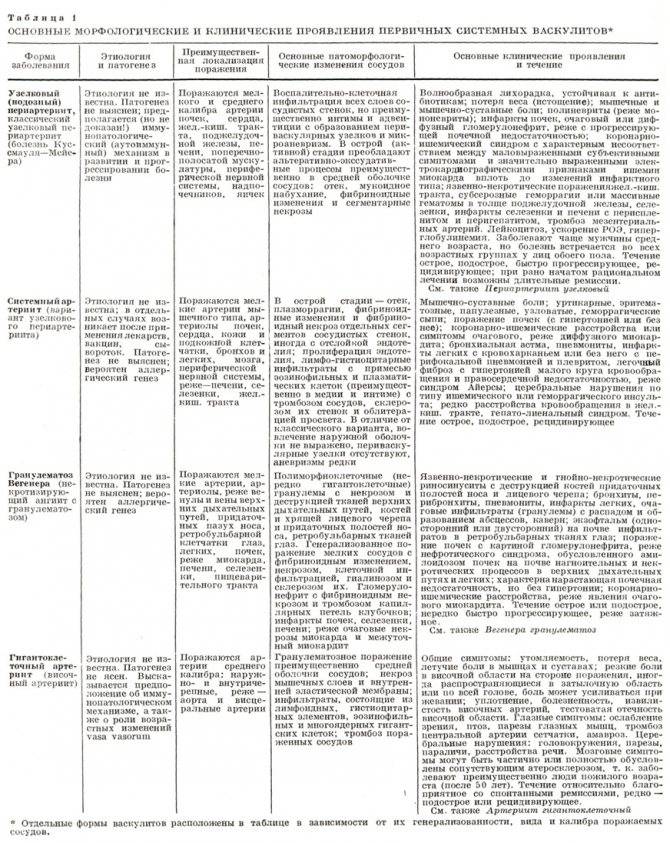
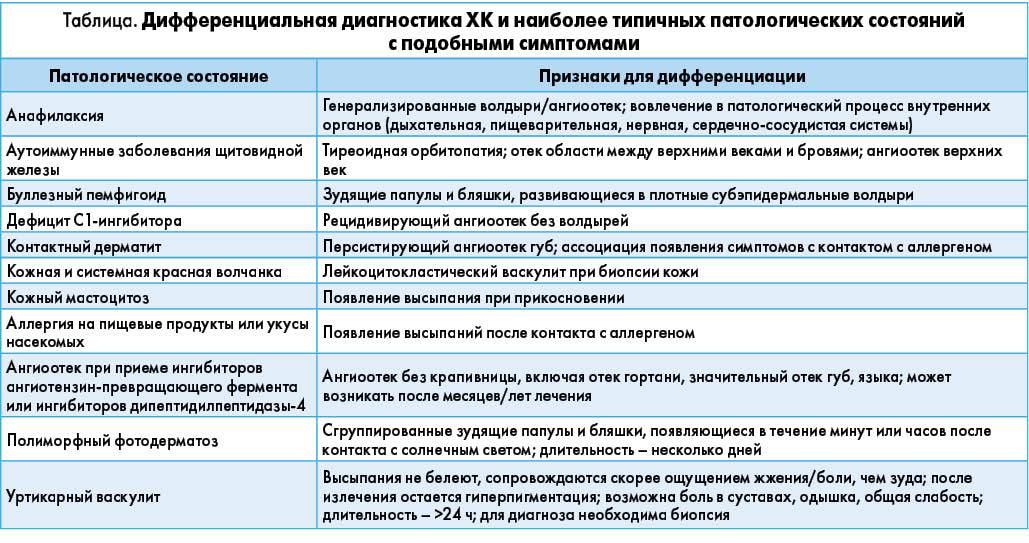
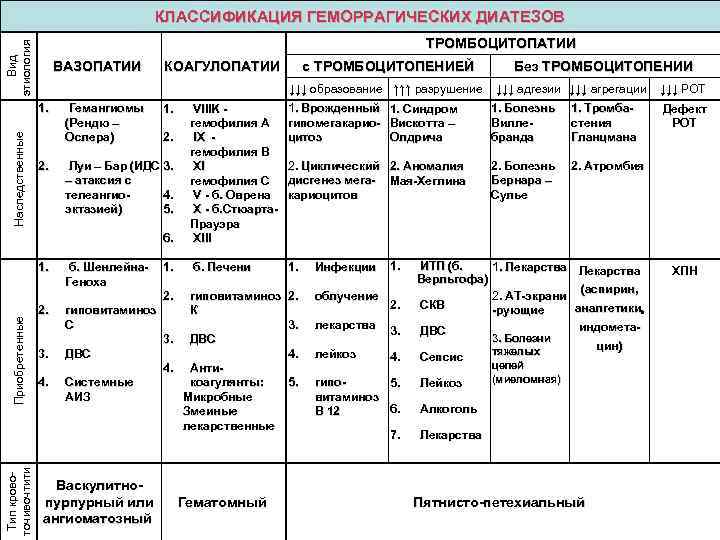
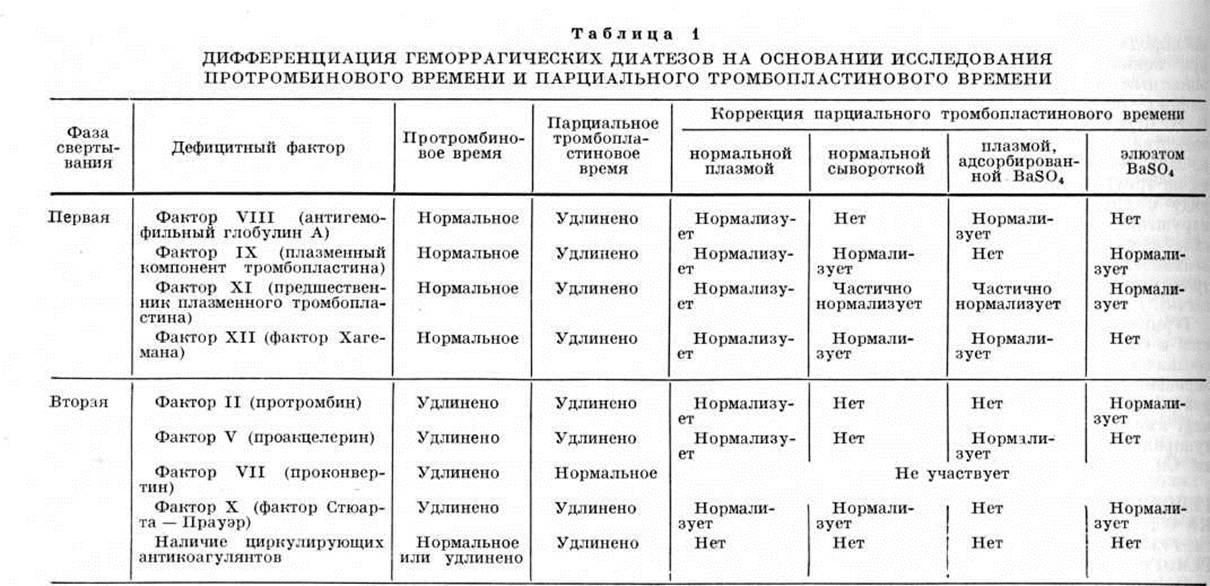
Классификация
В связи с многообразием клинических форм В. к. предложены различные варианты их классификаций, основанные на гистоморфологических различиях , на различиях клинической картины с учетом остроты процесса, течения, прогноза и последствий васкулита.
Предприняты попытки создания этиологической классификации В. к. .
В практическом отношении наиболее удовлетворяет классификация, в основе к-рой лежат гистоморфологические признаки — калибр пораженных сосудов и глубина их залегания в коже. Эта классификация включает:
I. Поверхностные васкулиты кожи.
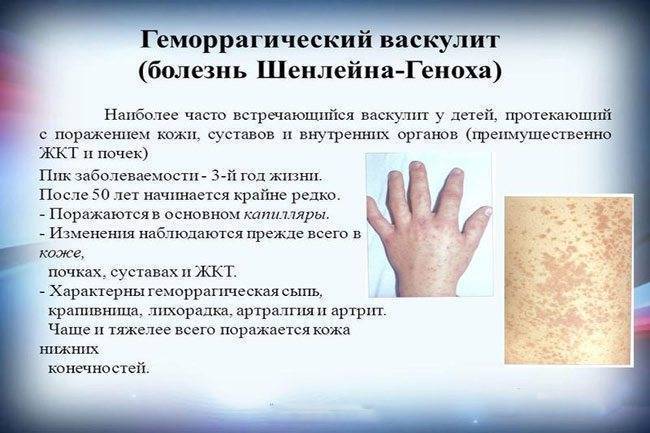
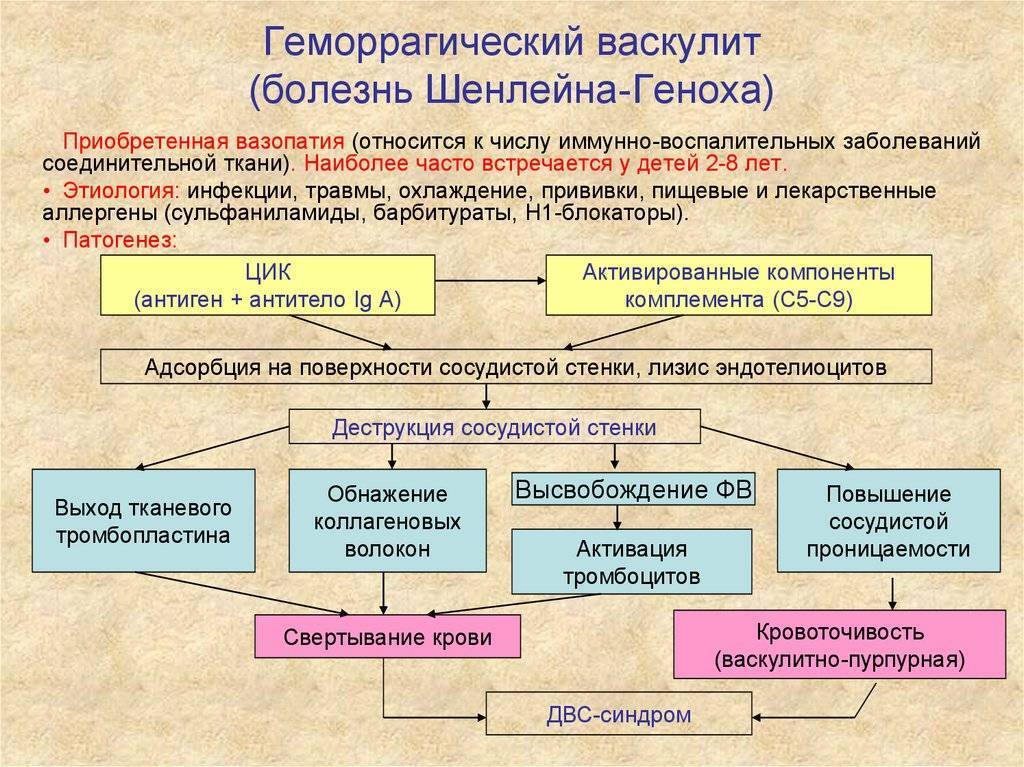
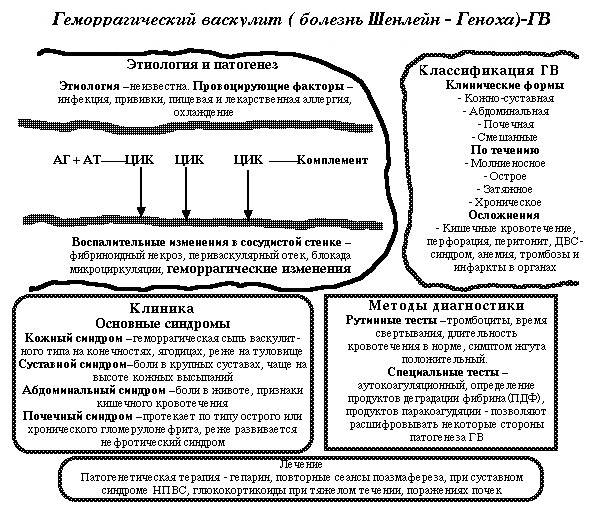
1. Геморрагический васкулит (син.: пурпура капилляропатическая, болезнь Шенлейна — Геноха, геморрагический капилляротоксикоз).
2. Геморрагический лейкокластический микробид Мишера — Шторка.
3. Узелковый некротический васкулит Вертера — Дюмлинга.
4. Аллергический артериолит Руитера. Гужеро — Дюперра трехсимптомный синдром.
5. Диссеминированные аллергоидные ангииты Роскама.
II. Глубокие васкулиты кожи.
1. Кожная форма узелкового (узловатого) периартериита.
2. Острая узловатая эритема.
3. Хрон. узловатая эритема: а) узловатый васкулит Монтгомери — О’Лири — Баркера; б) мигрирующая узловатая эритема Беверстедта; в) подострый мигрирующий гиподермит Вилановы — Пиноля.
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.
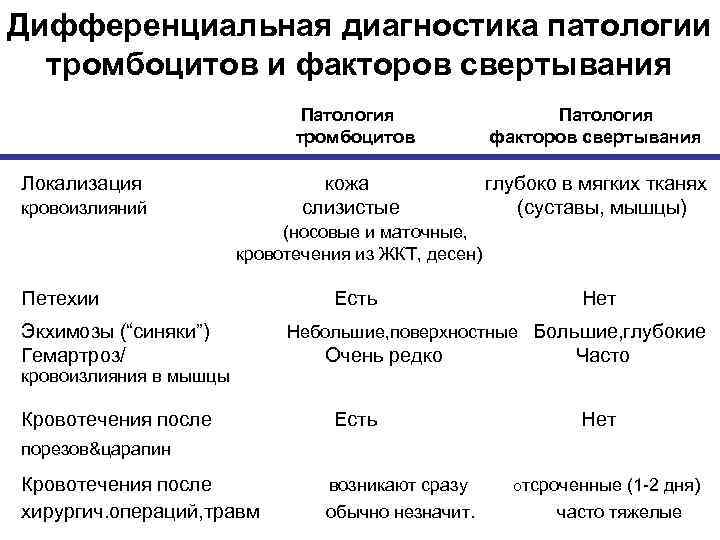
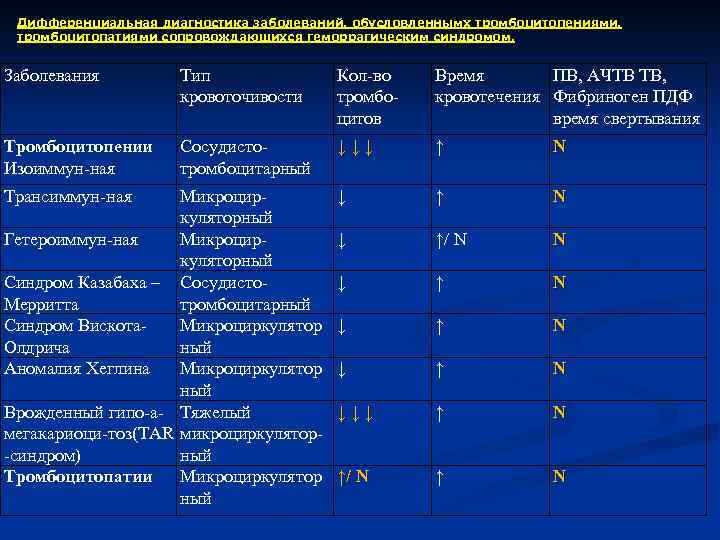
Причины геморрагического диатеза
В зависимости от причин и этиологии болезни отличают такие типы геморрагического диатеза:
- диатез, вызванный расстройством гемостаза тромбоцитов. Этот тип включает в себя такие патологии, как тромбицитопатия и тромбоцитопения. Факторами развития могут быть снижение иммунитета, заболевания почек и печени, поражения вирусами, химиотерапевтическое лечение и облучение радиацией;
- заболевание, спровоцированное нарушениями процессов сворачиваемости крови – это может быть расстройство фибринолиза, употребление антикоагулирующих и фибринолитических препаратов, различные типы гемофилии и пр.;
- нарушение проницаемости стенок сосудов, вызванное недостатком аскорбиновой кислоты, геморрагической ангиоэктазией или васкулитом;
- заболевание, вызванное гемостазом тромбоцитов – болезнью Виллебранда, тромбогеморрагическим синдромом, лучевой болезнью, гемобластозами и пр.
Патогенез геморрагического диатеза можно разделить на несколько основных разделов:
- геморрагии, возникшие вследствие расстройства сворачиваемости крови;
- геморрагии, связанные с изменениями процессов и органики формирования тромбоцитов, а также с нарушениями их свойств;
- геморрагии, развивающиеся в результате повреждения сосудов.
В нормальном здоровом организме стенка сосуда может быть отчасти проницаема для газообразных и растворимых веществ. Для элементов крови и протеинов стенка, как правило, непроницаема. Если же происходит нарушение её целостности, то запускается непростой процесс коагуляции, направленный на предотвращение кровопотери – так организм пытается не допустить возникновение состояния, опасного для жизни.
Сама по себе патологическая кровоточивость обычно происходит по двум причинам – это повышение проницаемости стенки сосуда и расстройство процесса сворачиваемости. Иногда также высказывается гипотеза о том, что механизм геморрагии может быть запущен вследствие повышения свойства эритроцитов проходить через сосудистый барьер при небольшом разжижении крови, либо при выраженной анемии. В каких случаях это может случиться?
- Авитаминозы C (цинга), рутина и цитрина.
- Инфекционные заболевания, сепсис, стрептококк, менингококк, брюшной тиф и пр.
- Интоксикации (ядами, медикаментами).
- Действие высокой температуры.
- Аллергические патологии в организме.
- Нейротрофические расстройства.
49.5. ГРАНУЛЕМАТОЗ ВЕГЕНЕРА
Гранулематоз Вегенера – заболевание из группы системных васкулитов, характеризующееся развитием некротизирующего гранулематозного воспаления и некротизирующего васкулита с преимущественным поражением верхних дыхательных путей, лёгких и почек.
Заболеваемость составляет 4 случая на 1 млн населения, распространённость – 3 случая на 100 тыс. населения. Пик заболеваемости отмечают в возрасте 40 лет. Мужчины болеют в 1,3 раза чаще женщин. Среди представителей негроидной расы заболевание практически не встречается.
ЭТИОЛОГИЯ
Этиология гранулематоза Вегенера изучена недостаточно. Предпола гается роль вирусной инфекции (цитомегаловируса, вируса Эпстайна-Барр) в развитии заболевания. Клинические данные нередко свидетельствуют о связи между развитием или обострением гранулематоза Вегенера c инфекцией верхних дыхательных путей. Отмечена корреляция рецидивов гранулематоза Вегенера с персистированием Staphylococcus aureus в полости носа. Связь с инфекцией также подтверждается эффективностью в некоторых случаях антибактериальной терапии.
ПАТОГЕНЕЗ
В основе гранулематоза Вегенера лежат разнообразные нарушения клеточного и гуморального иммунитета. В сыворотке больных гранулематозом Вегенера обнаруживают АНЦА, реагирующие с некоторыми ферментами нейтрофилов (особенно с протеиназой-3). Эти АТ рассматривают как специфический серологический маркёр и вероятный патогенетический фактор заболевания
О важном патогенетическом значении клеточных иммунных реакций свидетельствует гранулематозный характер поражения внутренних органов и наличие активированных T-лимфоцитов в воспалительном инфильтрате почек и лёгких
Важную роль в развитии васкулита и гломерулонефрита играют нейтрофилы, являющиеся основными клетками-мишенями для АНЦА. Ин фильтрация нейтрофилами клубочков – морфологический признак пора жения почек. Ферменты, освобождающиеся при дегрануляции нейтрофилов, обладают способностью повреждать базальную мембрану клубочков.
ПАТОМОРФОЛОГИЯ
Отличительный патоморфологический признак гранулематоза Вегене ра – некротизирующий васкулит артерий и вен мелкого и среднего калибра, сопровождающийся образованием гранулём как в стенке сосудов, так и в других тканях.
В типичных случаях наблюдают множественное двустороннее инфильтративное поражение лёгких с формированием полостей. Поражение бронхов в активную фазу воспаления или при фиброзном рубцевании может привести к их обструкции с последующим развитием ателектаза. При поражении верхних дыхательных путей, особенно придаточных пазух носа и носоглотки, обнаруживают воспаление, некроз и образование гранулём в сочетании с васкулитом или без него.
КЛАССИФИКАЦИЯ
Различают 3 клинических варианта гранулематоза Вегенера.
• При локальном варианте поражаются исключительно верхние дыхательные пути (язвенно-некротический ринит, синусит, ларингит); возможно поражение органа зрения (гранулёма глазницы).
• При ограниченном варианте наряду с поражением верхних дыхательных путей, органа зрения или слуха (отит) отмечаются изменения в лёгких.
• При генерализованных формах болезни присоединяется гломерулонефрит, нередко быстропрогрессирующий.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина складывается из общих проявлений заболевания и поражения отдельных органов.
• Болезнь начинается остро или подостро с общих или местных проявлений. К общим проявлениям относят лихорадку до 38-39°C, миалгии, артралгии, реже кожные изменения в виде сосудистой пурпуры или язвенно-некротического васкулита кожи.
49.7. ПУРПУРА ШЁНЛЯЙНА-ГЕНОХА
Пурпура Шёнляйна-Геноха (геморрагический васкулит) – геморрагический васкулит, характеризующийся отложением в стенках мелких сосудов иммунных комплексов содержащих АТ класса IgA, с характерными симметричными геморрагическими высыпаниями, артритом, абдоминальным синдромом и гломерулонефритом.
Распространённость составляет 14 случаев на 100 тыс. населения. В основном заболевают мужчины (в 2 раза чаще) до 20 лет (40% пациентов). Пик заболеваемости приходится на весну.
ЭТИОЛОГИЯ
В качестве провоцирующих факторов могут выступать инфекционные агенты (наиболее часто -гемолитический стрептококк группы A, микоплазмы, респираторные вирусы), пищевые аллергены, укусы насекомых, ЛС, в том числе иммунные препараты (вакцины, иммуноглобулины).
ПАТОГЕНЕЗ И ПАТОМОРФОЛОГИЯ
В основе патогенеза лежит воспаление, вызванное ЦИК. В состав иммунных комплексов, оседающих на стенках мелких сосудов, входят АТ класса IgA, компонент комплемента C3, пропердин. Фиксация иммунных комплексов на стенках сосудов вызывает активацию системы комплемента и внутрисосудистое свёртывание крови. Тромбообразование приводит к нарушению микроциркуляции. Повышение проницаемости поражённой сосудистой стенки обусловливает развитие геморрагического синдрома. Наиболее часто отмечают вовлечение почечных, брыжеечных и кожных сосудов.
Морфологические изменения в почках варьируют от очагового пролиферативного гломерулонефрита до гломерулонефрита с полулуниями. При электронной микроскопии выявляют мезангиальные, субэндотелиальные депозиты, аналогичные таковым при болезни Берже. Как и при болезни Берже, в составе депозитов выявляют IgA, поэтому было предложено рассматривать болезнь Берже как моносиндромный вариант пурпуры Шёнляйна-Геноха взрослых.
КЛИНИЧЕСКАЯ КАРТИНА
Типично острое начало с повышением температуры тела до субфебрильных значений, слабостью, недомоганием. Характерны следующие проявления заболевания.
• Кожный синдром. На разных этапах болезни кожный синдром наблюдают у всех больных. Характерны следующие особенности сыпи.
n Мелкопятнистая, реже уртикарная, симметричная.
n Диаметр пятен от 2 до 5 мм. Пятна не только видны на глаз, но и осязаемы, поэтому кожный синдром получил название “пальпируемой пурпуры”. При надавливании пятна не исчезают.
n Cыпь проходит через 2-3 сут.
n Типичная локализация сыпи – нижние конечности, ягодицы, разгибательная поверхность предплечий, плеч, область поражённых суставов.
n Характерно появление или усиление сыпи в вертикальном положении.
n Обычно наблюдают 2-4 волны высыпаний, поэтому одновременно на коже могут присутствовать как “старые”, так и “свежие” элементы.
• Поражение суставов наблюдают в 59-100% случаев. Возникает симметричное поражение крупных суставов, преимущественно нижних конечностей, чаще у взрослых, чем у детей. Появляются боли в суставах, отёчность и ограничение их функций. Обычно артрит сочетается с миалгией и отёком нижних конечностей. Длительность суставного синдрома редко превышает 1-2 нед. Поражение суставов имеет волнообразное течение. Формирование деформаций нетипично.
• Абдоминальный синдром наблюдают в 70% случаев. Характерно внезапное появление интенсивных болей в животе и диспептических расстройств (тошноты, рвоты, диареи). Боли в животе связаны с повышенной проницаемостью сосудов и пропотеванием плазмы из сосудов в стенку кишечника. У половины больных развивается желудочно-кишечное кровотечение. Перфорация кишечника вследствие ишемии возникает редко. У детей возможны инвагинации кишечника.
• Поражение почек возникает в 10-50% случаев и, как правило, определяет прогноз заболевания. Развитие гломерулонефрита чаще наблюдают у взрослых, чем у детей (нередко сочетается с кишечным кровотечением). Характерно развитие изолированной макрогематурии или её сочетание с протеинурией. Нефротический синдром и АГ возникают редко. Поражение почек рассматривают как признак вероятной хронизации заболевания. При персистирующей гематурии и протеинурии возможно развитие ХПН.
Диагностические критерии
Существуют признанные международным сообществом ревматологов классификационные критерии геморрагического васкулита, которые на протяжении многих лет (с 1990 г.) успешно используются в диагностике.
Их четыре, каждому даётся чёткое определение.
- Пальпируемая пурпура. Слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией.
- Возраст менее 20 лет. Возраст начала болезни менее 20 лет.
- Боли в животе. Диффузные боли в животе, усиливающиеся после приёма пищи. или ишемия кишечника (может быть кишечное кровотечение).
- Обнаружение гранулоцитов при биопсии. Гистологические изменения, выявляющие гранулоциты в стенке артериол и венул.
Наличие у больного 2-х и более любых критериев позволяет поставить диагноз с чувствительностью 87,1 % и специфичностью 87,7 %.
Предложены и другие системы классификационных и дифференциально-диагностических критериев.
Лечение
Во-первых, необходима диета (исключаются аллергенные продукты).
Во-вторых, строгий постельный режим.
В третьих, медикаментозная терапия (антиагреганты, антикоагулянты, кортикостероиды, иммунодепрессанты-азатиоприн, а также антитромботическая терапия).
Применяют следующие препараты:
- дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно.
- гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
- активаторы фибринолиза — никотиновая кислота.
- При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
- В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
В основном течение заболевания благоприятное, и иммуносупрессантная или цитостатическая терапия применяется редко (например, при развитии аутоиммунного нефрита).
Дети обязательно находятся на диспансерном учёте. Проводится в течение 2х лет. Первые 6 мес больной посещает врача ежемесячно, затем- 1 разв 3 месяца, затем- 1 раз в 6 месяцев. Профилактику проводят при помощи санации очагов хронической инфекции. Регулярно исследуют кал на яйца гельминтов. Таким детям противопоказаны занятия спортом, различные физиопроцедуры и пребывание на солнце.
Что такое Системные васкулиты у детей –
Системные васкулиты у детей – это гетерогенная группа заболеваний, которые проявляются иммунным воспалением и некрозом сосудистой стенки, что приводит к поражению разных органов и систем в организме ребенка.
Системные васкулиты признаны относительно редкой патологией. Эпидемиологических исследований на тему заболеваемости ювенильными формами системных васкулитов не существует. Под ювенильными формами подразумевают такие, которыми могут заразиться дети и подростки. Васкулиты традиционно описываются с другими болезнями ревматического характера в тематической научной литературе.
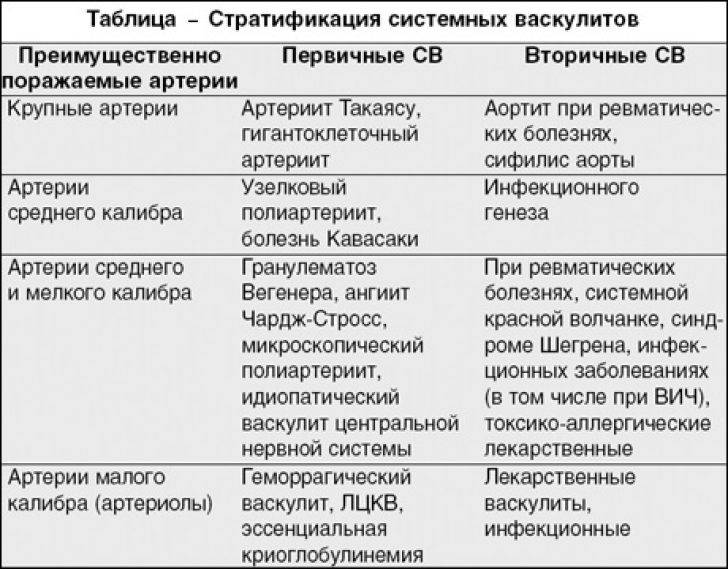
Васкулиты классифицируют по морфологическим признакам: некротизирующему или гранулёматозному характеру воспаления, калибру поражённых сосудов, наличию в гранулёмах гигантских многоядерных клеток.
Существует международная классификация болезней (МКБ-10), согласно которой васкулиты относят к рубрике «Системные поражения соединительной ткани». Единого признанного всеми деления системных васкулитов еще не разработано.
С самого начала изучения этой группы заболеваний были попытки сделать классификацию этих болезней по основным патогенетическим механизмам, клиническим особенностям и морфологическим данным. Но большинство классификаций на сегодня делят васкулиты на первичные и вторичные, а также по признаку – калибр поражённых сосудов. Вторичные васкулиты возникают при опухолях, ревматических и инфекционных болезнях, пересадке органов и пр.
В конце прошлого века была разработана унифицированная номенклатура системных васкулитов. И в 1993 году в США приняли систему названий и определений наиболее распространённых форм системных васкулитов.
Геморрагический васкулит лечение
Если у больного развился геморрагический васкулит, лечение будет напрямую зависеть от того, какие симптомы у него преобладают в большей степени. К сожалению универсального лекарства, которое бы за пару дней полностью избавило от этого недуга, не существует. Удалить из сосудов микротромбы и снизить активность воспалительного процесса медикаментозным путем тоже достаточно сложно. Поэтому, случае, когда у человека начался геморрагический васкулит, лечение проводится симптоматически различными группами препаратов.
Геморрагический васкулит у детей: лечение, необходимые лекарства
При такой болезни, как геморрагический васкулит у детей лечение проводится комплексно. Оно включает в себя обязательный постельный режим, специальную диету и определенный перечень лекарств. В каждом случае врач делает выбор индивидуально, опираясь на ведущие у конкретного больного симптомы.
Применяются следующие группы лекарств:
- средства, разжижающие кровь (гепарин, фраксипарин и др.),
- дезагреганты (дипиридамол, пентоксифиллин),
- активаторы фибринолиза (никотиновая кислота),
- короткие курсы кортикостероидов (преднизолон, метипред),
- цитостатики (метотрексат, сульфасалазин и др.,),
- обезболивающие противовоспалительные средства (ибупрофен, парацетамол), однако необходимо использовать их очень аккуратно, чтобы не спровоцировать развитие лекарственной болезни,
- при поражении почек применяют ингибиторы АПФ, блокаторы рецепторов ангиотензина 2 (у детей этот вопрос очень спорный),
- инфузионная терапия с форсированием диуреза мочегонными препаратами при вторичном поражении почек,
- обработка кожи в области сыпи при не тяжелом течении не нужна, если образовались язвы и некрозы, прибегают к ревизии раны, обработке растворами антисептиков.
У детей лечение геморрагического васкулита проводится в стационаре в обязательном порядке. Госпитализация может быть достаточно длительной, однако она необходима. При развитии осложнений со стороны сердца, легких и нервной системы есть риск для жизни и только в больнице смогут вовремя распознать их и оказать помощь.
Сотрудники Белгородского государственного университета в 2011 году описали успешный опыт применения в лечении геморрагического васкулита свежезамороженной плазмы.
Геморрагический васкулит лечение у взрослых
Говоря о болезни геморрагический васкулит, лечение у взрослых проводится по тем же принципам, что и у детей. В подавляющем большинстве случаев пациентов госпитализируют. Им также необходим строгий постельный режим, чтобы избежать дополнительного механического травмирования сосудов.
Что такое Геморрагический васкулит у детей –
Геморрагический васкулит у детей – заболевание, известное также под названием болезнь Шенлейна-Геноха, относящееся к группе распространенных геморрагических. Изменения заключаются в том, что воспаляются и ращрушаются стенки мелких сосудов, образуется большое количество микротромбов в них и поражаются сосуды кожи и внутренних органов.
На слизистой оболочке губ, щек, на мягком небе у ребенка заметно большое количество кровоизлияний красного цвета или темно-вишневого оттенка. Они чуть приподняты над слизистой, иногда могут кровоточить.
Геморрагический васкулит считается иммунопатологической болезнью, которой чаще болеют лица мужского пола.
Формы геморрагического васкулита
- простая
- ревматоидная
- молниеносная
- абдоминальная
Течение заболевания
- острое
- затяжное
- хронически-рецидивирующее
Осложнения геморрагического васкулита у детей:
- перфорация
- инвагинация
- желудочно-кишечное кровотечение
- перитонит
- острая постгеморрагическая анемия
Диагностика
У больных с развернутой клинической картиной диагноз обычно несложен, однако в связи с разнообразием форм и вариантов течения возникают трудности на ранних стадиях заболевания. Примерно 25 % больных в начальной стадии не имеют признаков поражения легких или почек.
Классификационные критерии диагностики гранулематоза Вегенера
| Критерий | Определение |
| 1. Воспаление носа и полости рта | Язвы в полости рта. Гнойные или кровянистые выделения из полости носа |
| 2. Изменения при рентгенографическом исследовании лёгких | Узелки, инфильтраты или полости |
| 3. Изменения мочи | Микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи |
| 4. Биопсия | Гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространствах |
При наличии двух и более критериев чувствительность постановки диагноза составляет 88 %, а специфичность — 92 %. Для подтверждения диагноза определяют наличие в крови классических антинейтрофильных цитоплазматических антител (кАНЦА).
3.Симптомы и диагностика
О том, что с этиопатогенезом данного заболевания ясно пока не всё, косвенно свидетельствует большое количество широко разветвленных классификаций (по стадиям, клиническим формам, факторам-провокаторам, степени тяжести и т.д.). Диагностику затрудняет также неспецифичность симптоматики.
Чаще всего поражается кожа, и эти признаки являются наиболее очевидными: наблюдается геморрагическая сыпь (мелкие кровоизлияния) с более или менее выраженным воспалительным компонентом (вплоть до крупных гнойников или участков некроза). Диагностическим критерием служит то, что сыпь не бледнеет при надавливании и является симметричной, – она обнаруживается, как правило, на конечностях и ягодицах, иногда в других зонах.
Поражение суставов по симптоматике может имитировать ревматоидный полиартрит и проявляется, как правило, перемежающимися болями в суставах. Абдоминальный синдром характеризуется сильными (иногда субъективно невыносимыми) спастическими болями в животе.
Во многих случаях доминирует симптоматика легочного или почечного сосудистого воспаления и кровотечения, реже преобладает «центральная» симптоматика (поражение ЦНС). При запоздалой диагностике может развиться тяжелая анемия; несвоевременно распознанные легочные, почечные или иные висцеральные кровотечения, эпилептиформный синдром и другие осложнения иногда приводят к летальному исходу.
Диагноз должен устанавливаться клинически, что требует от врача не столько интуиции, сколько знания и понимания патогенеза в каждом конкретном случае. Вместе с тем, необходимо отметить, что лабораторные исследования крови и мочи, равно как и инструментальные исследования, не приносят патогномоничных результатов; решающее значение имеет степень соответствия наблюдаемого симптомокомплекса диагностическим критериям геморрагического васкулита (1990), достаточно чувствительным и информативным.
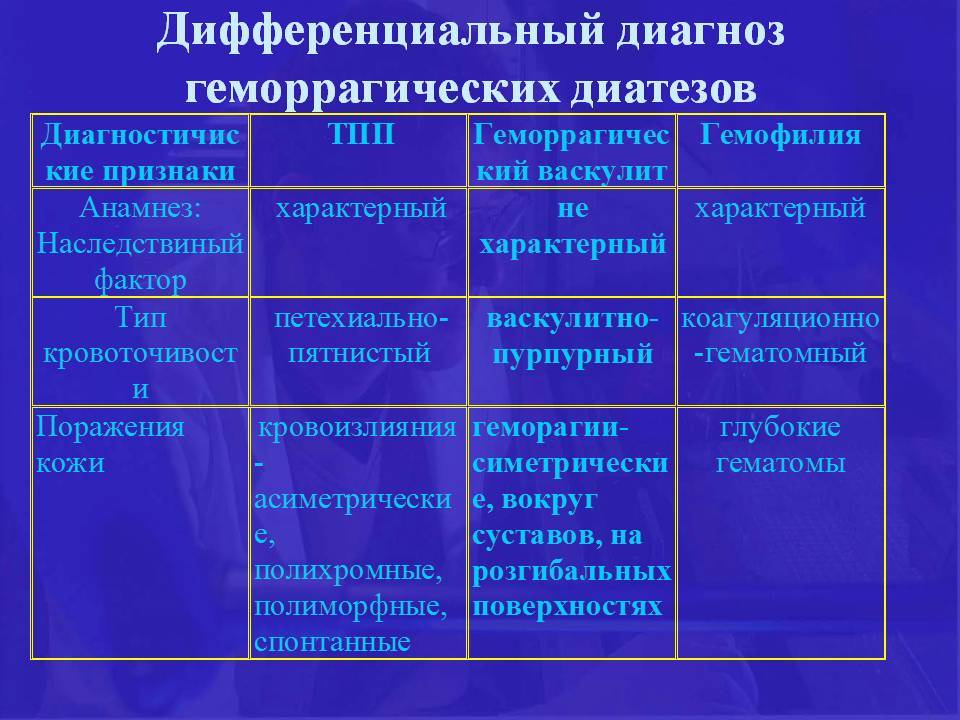
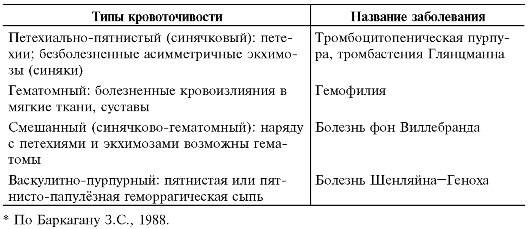
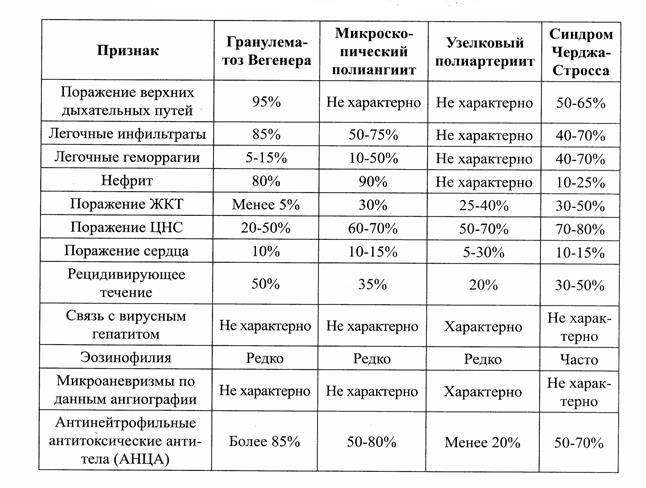
Дифференциальная диагностика
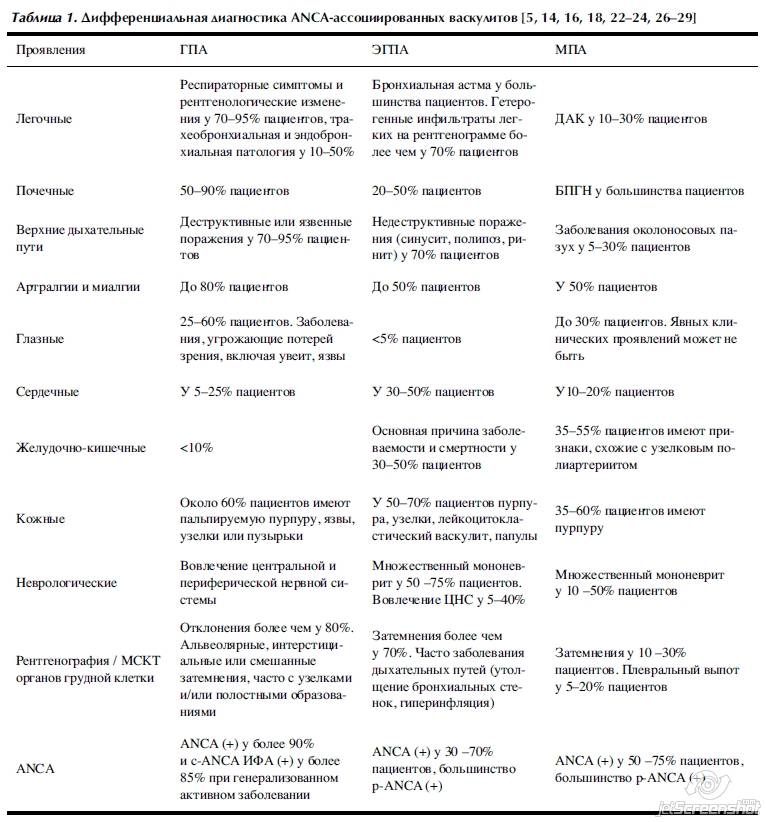
С целью правильной диагностики следует исключить заболевания, также протекающие с лёгочно-почечным синдромом: микроскопическим полиангиитом, синдромом Чарга-Стросса, узелковым периартериитом, синдромом Гудпасчера, геморрагическим васкулитом, системной красной волчанкой; редко — стрептококковой пневмоней с гломерулонефритом. Также проводят дифференциальный диагноз с другими заболеваниями: лимфоидный гранулематоз, ангиоцентрическая злокачественная лимфома, злокачественные опухоли, срединная гранулёма носа, саркоидоз, туберкулёз, бериллиоз, системные микозы, сифилис, проказа, СПИД и др. При преимущественно почечном течении дифференциальную диагностику проводят с идиопатическим быстропрогрессирующим гломерулонефритом.
Как диагностируется васкулит
Диагностика, особенно при наличии кожных проявлений геморрагического характера, не вызывает затруднений. Если же в дебюте заболевания ведущим будет суставной синдром, то он может расцениваться до появления кожных проявлений как ревматическая лихорадка. Характерная сыпь позволяет установить правильный диагноз.
 В анализах крови изменения неспецифичны, возможно снижение уровня гемоглобина, ускоренная СОЭ,СРБ, умеренный лейкоцитоз. Могут быть изменения в системе гемостаза – нарушение коагуляции, тромбоцитоз, тромбоцитопения, иммунограмме.
В анализах крови изменения неспецифичны, возможно снижение уровня гемоглобина, ускоренная СОЭ,СРБ, умеренный лейкоцитоз. Могут быть изменения в системе гемостаза – нарушение коагуляции, тромбоцитоз, тромбоцитопения, иммунограмме.
При наличии суставного синдрома возможно проведение рентген-обследования, но изменения на снимках будут неспецифичны.
При появлении признаков заболевания, подозрительных в отношении геморрагического васкулита, необходима консультация специалиста. Врач с опытом работы сможет провести дифференциальный диагноз, исключить заболевания с похожими симптомами, определиться с объемом необходимых обследований и лечебных мероприятий.
Лечение геморрагического диатеза
Медикаментозное лечение назначается индивидуально (применяются различные лекарства в зависимости от типа заболевания):
- витаминные препараты (витамины K, P, витамин C) при поражении стенок кровеносных сосудов;
- глюкокортикоидные гормоны (гормональные средства коры надпочечников) при понижении численности тромбоцитов. Чаще всего применяется преднизолон от 1 мг/кг/сутки, с возможностью повышения дозировки в 3-4 раза (курс лечения от 1 до 4-х месяцев);
- специальные препараты, так называемые свертывающие факторы, при их недостатке.
Для срочной остановки начавшегося кровотечения применяют:
- накладывание жгута;
- тампонада полостей;
- тугая повязка;
- прикладывание холодной грелки или льда на место с кровотечением.
Оперативное лечение:
- операция по удалению селезенки (спленэктомия) проводится при значительном кровотечении. Такое вмешательство позволяет увеличить продолжительность жизни кровяных клеток;
- операция по удалению пораженных сосудов, которые являлись источниками повторяющихся кровотечений. При необходимости проводят протезирование сосудов;
- пункция суставной сумки с последующим отсасыванием скопившейся крови;
- операция по замене сустава на искусственный, если произошли необратимые изменения, не поддающиеся лечению.
Гемотрансфузионная терапия (переливания донорских препаратов крови):
- трансфузия плазмы, содержащей все свертывающие факторы (свежезамороженный препарат), позволяет восстановить уровень всех факторов, а также поддержать иммунную защиту больного;
- трансфузия тромбоцитарной массы;
- трансфузия эритроцитарной массы (иногда вместо этого препарата используют отмытые эритроциты, что понижает выраженность побочных проявлений при переливании). Применяется в крайних случаях – например, при тяжелой анемии и анемической коме.
Физиотерапевтическое лечение подразумевает воздействие магнитного или электрического полей, что способствует рассасыванию кровяных сгустков и восстановлению поврежденных тканей.
ЛФК назначается в период ремиссии для разработки достаточной двигательной амплитуды в суставах, которые подверглись кровоизлиянию.
Гомеопатия: при увеличенной степени системных кровоизлияний и склонности к кровотечениям могут помочь следующие гомеопатические средства.
- Phosphorus. Применяется также при коагулопатиях, геморрагической лихорадке, авитаминозе C.
- Lachessis, Crotalus. Может использоваться при геморрагическом васкулите и гемофилии.
- Arsenicum album. Чаще всего комбинируется с вышеперечисленными препаратами.
- Bothrops. Назначается больным геморрагическим васкулитом при наличии повреждений кожного покрова, в том числе язв, трофических изменений.
Народное лечение геморрагического диатеза
Лечение травами предусматривает использование растений, стимулирующих обмен веществ, повышающих сворачиваемость крови, улучшающих заживление тканей.
Некоторые из применяемых растений могут содержать токсические вещества, поэтому лечение проводят только с одобрения лечащего врача.
Рекомендуется приготовить следующие смеси лекарственных трав:
- сбор с чистецом, тысячелистником, листьями крапивы, спорышом, листьями земляники и манжетки – 8 г сбора заваривают в 400 мл кипящей воды, настаивают четверть часа, пьют по 100 мл после приема пищи трижды в день;
- сбор с репешком, кукурузными рыльцами, соцветиями калины, листьями малины, ягодами шиповника и рябины – приготовить, как в предыдущем рецепте;
- сбор со зверобоем, крапивой, тысячелистником, ясноткой, ольхой, цветом ромашки и листом ежевики – 4 г сырья заваривают 200 мл кипящей воды, настаивают 3 ч, пьют по трети стакана 4 раза в день после приема пищи;
- лист барвинка, лесного ореха, корень калгана, лист черники, ягоды калины, рябины и шиповника – используют для заваривания 7 г на 350 мл кипящей воды, настаивают 3 ч, принимают по 1/3 стакана трижды в день после приема пищи.
Такие смеси принимают курсом в 2 месяца. Через 2 недели курс можно повторить, при необходимости сократив его до 1 мес.
При устойчивом улучшении состояния используют такие растения, как лист барвинка, манжетку, горец почечуйный, зверобой, кукурузные рыльца и ягоды рябины – компоненты можно заменять между собой с каждым новым курсом лечения.
В остром периоде важно соблюдение постельного режима на протяжении не менее 3-х недель