Этиология и патогенез
Среди разнообразных возможных микробных возбудителей ангины (кокков, палочек, вирусов, спирохет, грибов и др.) в большинстве случаев основная этиологическая роль принадлежит b–гемолитическому стрептококку группы А (БГСА). Этот возбудитель, по данным ряда авторов, обнаруживается при ангине более чем в 80%, по иным сведениям – в 50–70% случаев. Гораздо реже острый тонзиллит вызывают стрептококки группы C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Сима¬новского–Плау¬та–Вен¬сана), крайне редко – микоплазмы и хламидии. При¬чиной острого вирусного тонзиллита могут быть аденовирус, риновирус, коронавирус, вирусы гриппа и парагриппа, вирус Эпштейна–Барра, вирус Коксаки А и другие. Проникновение экзогенного возбудителя в слизистую оболочку миндалин может происходить воздушно–капельным и алиментарным путем, а также при прямом контакте. В возникновении эндогенного возбудителя большое значение придают хроническому тонзиллиту. Как отмечает Б.С. Преоб¬ра¬женский (1954), частота ангин при хроническом тонзиллите объясняется тем, что при этом заболевании имеется обычно до 75% случаев носительства БГСА, вегетирующего в криптах небных миндалин.
В патогенезе ангин определенную роль могут играть снижение общей реактивности организма к холоду, резкие сезонные колебания условий внешней среды (температура, влажность, питание, поступление в организм витаминов и др.), травма миндалин, конституциональная предрасположенность к ангинам (например, у детей с лимфатико–гиперпластической конституцией), со¬стояние центральной и вегетативной нервной системы. Предрасполагающими к ангине факторами являются хронические воспалительные процессы в полости рта, носа и околоносовых пазухах. Развитие ангины происходит по типу аллергически–гиперергической реакции, что является предпосылкой для таких осложнений, как ревматизм, острый диффузный нефрит и других заболеваний, имеющих инфекционно–аллергический характер и ассоциированных с антигеном БГСА.
Лечение и профилактика
При неосложненных формах заболевания лечение проводится амбулаторно. О том, как лечить тонзиллит у ребенка на дому, расскажет специалист, наблюдающий маленького пациента. В первую очередь больному необходимо обеспечить постельный режим и щадящую диету. Переносить на ногах ангину очень опасно из-за высокого риска развития осложнений.
Комплексная терапия включает:
- санацию очагов воспаления с помощью антисептических растворов;
- ингаляции с антисептиком и рассасывание таблеток, обладающих противомикробным действием;
- прием антибиотиков, подавляющих возбудителя болезни;
- витаминотерапию.
Физиотерапевтические методы (лазерная терапия, магнитная терапия, электрофорез, УВЧ) помогают быстрее справиться с болезнью и закрепить положительный эффект. Ознакомиться с современными услугами физиотерапии, оказываемыми нашей клиникой, можно в этом разделе.
При неэффективности консервативной терапии, частых рецидивах хронического процесса, а также декомпенсированной форме заболевания решается вопрос об тонзилэктомии – удалении гланд. Процедура может выполняться как традиционным хирургическим, так и бескровным лазерным способом.
Если заболевание протекает с осложнениями, к лечению привлекаются дополнительные специалисты: кардиологи, ревматологи, нефрологи и др.
Профилактика тонзиллита направлена на укрепление иммунитета. Повысить сопротивляемость организма к инфекциям помогают следующие факторы:
- правильное и полноценное питание;
- соблюдение правил гигиены;
- закаливание;
- налаживание режима сна и отдыха;
- прием витаминов в осенне-зимний период;
- исключение переохлаждения.
Дети с хроническими формами тонзиллита должны состоять на диспансерном учете у лор-врача или иммунолога-инфекциониста и своевременно получать противорецидивное лечение
В холодное время года важно ограничивать контакты, способные привести к очередному обострению. В помещении, где проживает ребенок, рекомендуется поддерживать оптимальную температуру (около +20 °С) и влажность (30–60 %)
Симптомы заболевания
Острый тонзиллит у детей
Ангина — заболевание, начало которого сложно пропустить. Основные симптомы острого тонзиллита у детей выражены достаточно ярко, и спутать их чем-либо другим вряд ли получится.
- Сильная боль в горле, которая усиливается при глотании. У малышей, которым еще сложно объяснить свое состояние, признаком заболевания является отказ от пищи.
- Резкое повышение температуры тела до 38-40°C. Этот показатель может сохраняться на протяжении недели.
- Головная боль, утомляемость и слабость.
- Озноб и ломота в суставах.
- Покраснение миндалин и их увеличение в размерах, появление белого налета, язвочек или гнойных пробок.
- Увеличение лимфатических узлов на шее.
- Хриплый голос, затрудненное дыхание, кашель, неприятный запах изо рта.
Первые симптомы ангины — повод немедленно обратиться к отоларингологу. Правильная диагностика и вовремя принятые меры позволят заболеванию не перейти в хроническую форму.
Хронический тонзиллит у детей
Неоднократное повторение ангин говорит о том, что воспаление поселилось в миндалинах надолго. В состоянии ремиссии симптомы хронического тонзиллита у детей выражены не столь ярко, размер гланд может быть обычным, однако определенные признаки указывают на наличие воспалительного процесса.
- Постоянно повышенная температура (37-38°C), периодические резкие повышения до 39-40°C при отсутствии других заболеваний, легкое повышение температуры к вечеру.
- Вялость, потеря концентрации, трудности с обучением, быстрая утомляемость.
- Головная боль, плохой сон и аппетит.
- Першение в горле, которое возникает часто или вообще не проходит.
- Увеличение и болезненность шейных лимфоузлов.
Тонзиллит у детей в токсико-аллергической форме приводит к нарушению работы внутренних органов. В этом случае могут наблюдаться:
- нарушение сердечного ритма, боль в грудном отделе, учащенный пульс;
- суставная боль, которая не проходит даже по завершении обострения заболевания;
- нарушения в работе органов пищеварения (желудка, кишечника) и выделительной системы (почек, мочевого пузыря).
Стоит отметить, что симптомы, наблюдаемые в органах помимо дыхательной системы, появляются уже в сильно запущенной фазе заболевания.
Осложнения ангины
У больных ангиной могут наблюдаться следующие местные осложнения: перитонзиллит и паратонзиллярный абсцесс, отит и др. Они, как правило, возникают у людей, лечение которых было начато в относительно поздние сроки – после 3–го дня с момента заболевания. Паратонзиллит и паратонзиллярный абсцесс имеют сходную симптоматику, которая включает: высокую лихорадку, преобладание односторонних болей в ротоглотке, резко усиливающихся при глотании, повышенную саливацию, тризм и болезненность при открывании рта, односторонние отеки, гиперемию мягкого неба, отек небной дужки на стороне поражения, а также смещение к центру пораженной миндалины и асимметрию небного язычка.
Кроме местных осложнений, при ангине могут возникать метатонзиллярные заболевания – ревматизм, инфекционно–аллергический миокардит и полиартрит, холецистохолангит. При современных подходах к лечению больных ангиной ревматизма и полиартрита чаще удается избежать других метатонзиллярных болезней (так, гломерулонефрит у 0,8% при первичной ангине и у 3,0% при повторной форме заболевания).
Миокардит развивается при первичной ангине в первые дни периода реконвалесценции, а при повторной – с первых дней болезни. Названное осложнение редко проявляется классическими симптомами этого заболевания. Чаще всего единственными признаками миокардита являются стойкие изменения электрокардиограммы, свидетельствующие об очаговом поражении мышцы сердца, и умеренное повышение 1–2–й фракций лактатдегидрогеназы.
Развитие гломерулонефрита соответствует времени формирования аутоиммунных (против тканей почек) и иммунопатологических факторов на 5–6–е сутки нормальной температуры тела (8–10–е сутки заболевания). Гломерулонефрит протекает без экстраренальных симптомов. Единственным его проявлением является стойкий мочевой синдром в виде умеренной протеину¬рии (0,033–0,099 г/л), лейкоцитурии (10–50 клеток в поле зрения в препарате из осадка мочи), эритроцитурии (3–20 клеток в поле зрения) и цилиндрурии.
Стоимость
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения | 2 000 руб. |
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения | 2 500 руб. |
Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин | 27 900 руб. |
Метод консервативного лечения хронического тонзиллита. С помощью шприца для промывания миндалин в лакуны струей вводится антисептик, который вымывает их механическим путем | 1 500 руб. |
Метод консервативного лечения хронического тонзиллита. С помощью специальной насадки нагнетается и отсасывается раствор антисептика, содержимое лакун удаляется | 2 000 руб. |
Меры профилактики – советы от педиатра
Грамотный уход за зараженным ребенком позволит снизить шанс развития осложнений. Он включает в себя следующие меры:
- Обеспечить больному постельный режим. В течение 3-4 дней заболевания лучше исключить подвижные игры, купание в ванне и прогулки.
- Изолировать ребенка от окружающих в целях предотвращения распространения инфекции.
- Давать обильное питье. Лучше поить малыша компотами, морсами и несладкими чаями.
- Ежедневно проветривать помещение, где находится ребенок.
- Давать диетическую пищу. Продукты подаются в теплом, пюреобразном и жидком виде. Из рациона исключают острые блюда, копчености и газировку.
Возбудители и пути передачи заболевания
Возбудителями герпетической ангины выступают вирусы Коксаки А и В типов, а также некоторые эховирусы (ЕСНО). Проникают возбудители сквозь слизистые кишечника или рта, затем вирус попадает в кровеносную систему и разносится током крови по всему организму. Характерная вирусемия возникает на 2-8 сутки после заражения.
При репликации вируса в слизистой оболочке полости рта развиваются вакуоли, превращающиеся в клеточный отек и приводящие к отмиранию клеток. При отмирании или некрозе на месте бывших клеток возникает скопление жидкости, поступающей из крови, что приводит к возникновению везикул. Когда везикулы вскрываются, их содержимое попадает в желудочно-кишечный тракт, при этом вирусные элементы гибнут либо по пути туда, либо уже в самом желудке.
Передаваться высококонтагиозные (заразные) возбудители энтеровирусного везикулярного стоматита (герпангины) могут такими путями, как:
- контактный путь – через носовую слизь человека либо слюну;
- воздушно-капельный путь – самый распространенный, прогрессирующий в детских коллективах;
- фекально-оральный путь – через еду, немытые руки, предметы быта.
Также существует гипотеза о распространении вируса Коксаки через водные источники в процессе купания в них.
Распространять подобный вирус могут заболевшие, находящиеся в активной фазе заболевания либо на стадии реконвалесценции. При выздоровлении пациент должен соблюдать карантин еще минимум 14 дней после полного завершения всех признаков заболевания.
Пиком роста заболеваемости герпетической ангиной ежегодно является период с июня по сентябрь. Данный период отличен от других сезонов заболевания различных инфекционных болезней по причине благоприятной температуры выживания клеток вируса в окружающей среде.
Обычно энтеровирусные клетки Коксаки и ЕСНО обладают свойствами выбирать для себя наиболее благоприятные места – на слизистых оболочках, в нервной ткани, мышечных волокнах степень тропизма у данных возбудителей максимально высокая.
Симптомы Ангины у детей:
Стрептококковая ангина имеет острое начало. Температура тела поднимается до уровня 38—39 °С, ребенка знобит, начинается головная боль, глотать также больно. Симптомы максимально выражены в первый день болезни. От старших детей могут поступать жалобы на общую слабость, плохой аппетит, боль в горле, которая может «отдавать» в ухо и боковые отделы шеи. Для тяжелых случаев характерны бред, повторная рвота, судороги, возбуждение.
Внешний вид больного при ангине типичный. Отмечается сухость кожи, гиперемия лица, румянец на щеках, яркость и краснота губ, а также их сухость, иногда заеды в уголках рта. Ротоглотка обычно красная (гиперемированная), также краснота распространяется на миндалины, мягкое и твердое небо, заднюю стенку глотки. Но есть случаи, когда гиперемия касается только миндалин и небных дужек. Миндалины увеличены в основном по причине инфильтрации и отечности. При лакунарной ангине в лакунах миндалин виден налет (наложения). Часто такие наложения желтовато-беловатого оттенка, их легко снять шпателем и растереть между предметными стеклами. Это значит, что они состоят из гноя и детрита.
При фолликулярной ангине на миндалине видны фолликулы беловатого оттенка, диаметр которых от 2 до 3 мм, они немного возвышаются над миндалиной. Их невозможно снять тампоном или шпателем, так как фолликулы это гнойные массы, расположенные под эпителием. Они образовываются в следствие разрушения лимфоидных фолликулов миндалин. Обычно микроабсцессы созревают и вскрываются, что вызывает новый подъем температуры тела и появление на миндалинах поверхностно расположенных гнойных наложений в виде островков.
Если ангина некротическая, на пораженных участках миндалин виден налет с изрытой, неровной, тусклой поверхностью зеленовато-желтого или серого оттенка, уходящий в глубину слизистой оболочки. В частых случаях налеты пропитываются фибрином и становятся плотными. Попытки снять их вызывают кровоточивость. После отторжения наложений образуется дефект ткани, имеющий белесоватый оттенок, неровное, бугристое дно, неправильную форму. При стрептококковой инфекции некрозы могут касаться дужек, язычка, задней стенки глотки, а не только миндалин.
Помимо типичных для ангины изменений в ротоглотке, у всех больных увеличиваются регионарные лимфатические узлы. При пальпации они плотные, возникают болезненные ощущения. Тяжесть ангины определяют по тому, насколько выражены общие и местные расстройства, решающее значение принадлежит общетоксическим нарушениям: высоте лихорадки, изменениям в сердечно-сосудистой системе, ЦНС, эндокринной системе.
Течение. Как правило, стрептококковые ангины имеют острое течение с благоприятным исходом. Если вовремя проведено адекватное лечение, симптомы интоксикации и местные изменения в ротоглотке пропадают менее чем за неделю, наступает период восстановления организма. Осложнения могут быть, если патологический процесс перенесся на близлежащие органы, что вызывает синусит, гнойный лимфоаденит, отит. Могут возникнуть, хоть и очень редко, аллергические осложнения, такие как миокардит, гломерулонефрит и т. д.
Особенности ангины у детей раннего возраста. У детей до 3-х лет стрептококковая ангина, как правило, разваиется на фоне ОРВИ. Проявляются симптомы ОРВИ и симптомы поражения ротоглотки, длительное время проявляются катаральные явления (насморк, кашель). Изменения в ротоглотке соответствуют форме ангины, но происходит медленное очищение миндалин от наложений, сохраняются стойкая гиперемия и отечность слизистых оболочек ротоглотки, а также увеличение миндалин и регионарных лимфатических узлов. У таких больных чаще развиваются осложнения.
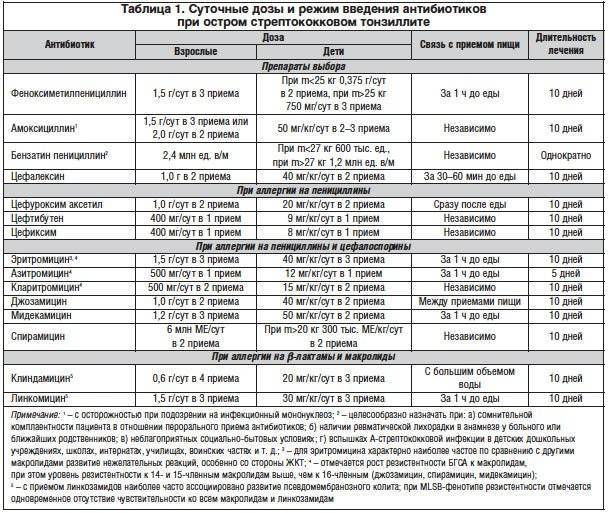
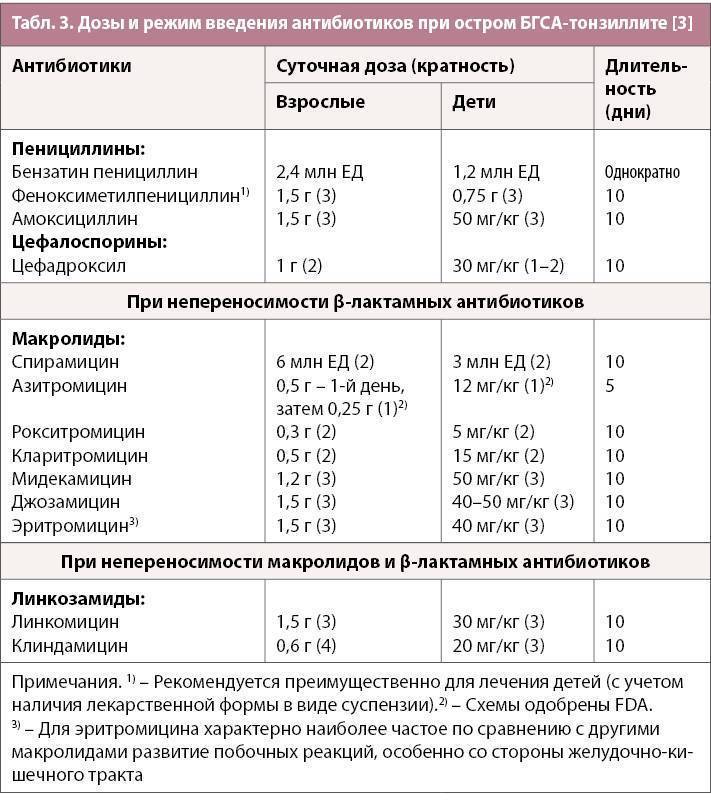
Лечение ангины антибиотиками
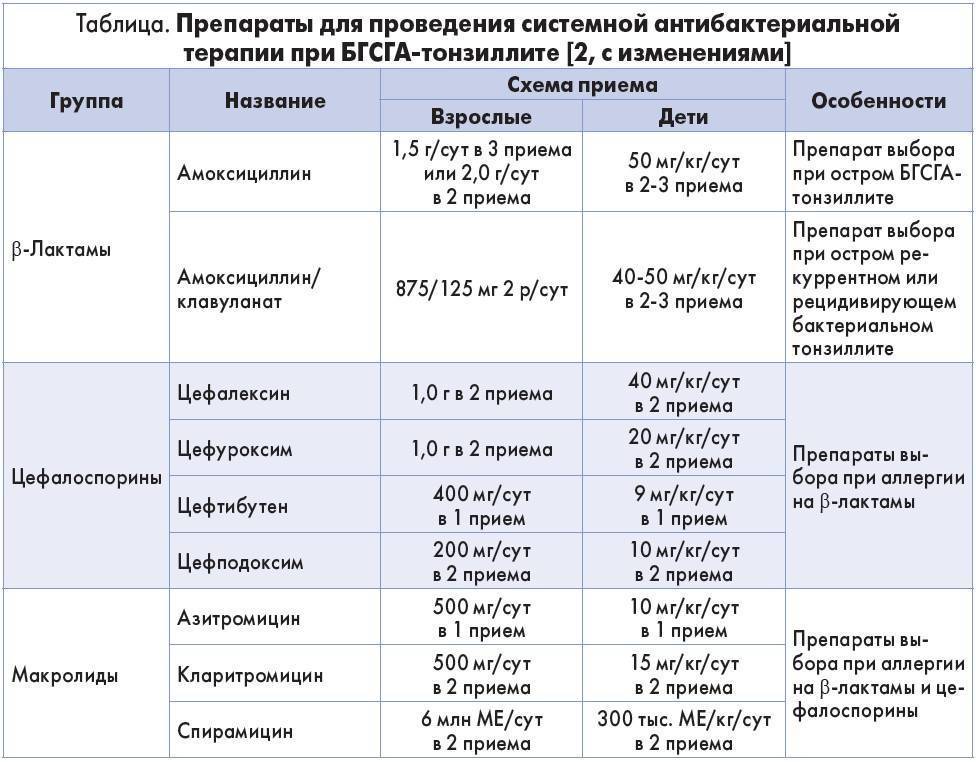
Существует несколько групп антибиотиков, которые воздействуют по-разному на заболевание.
Пенициллиновый ряд
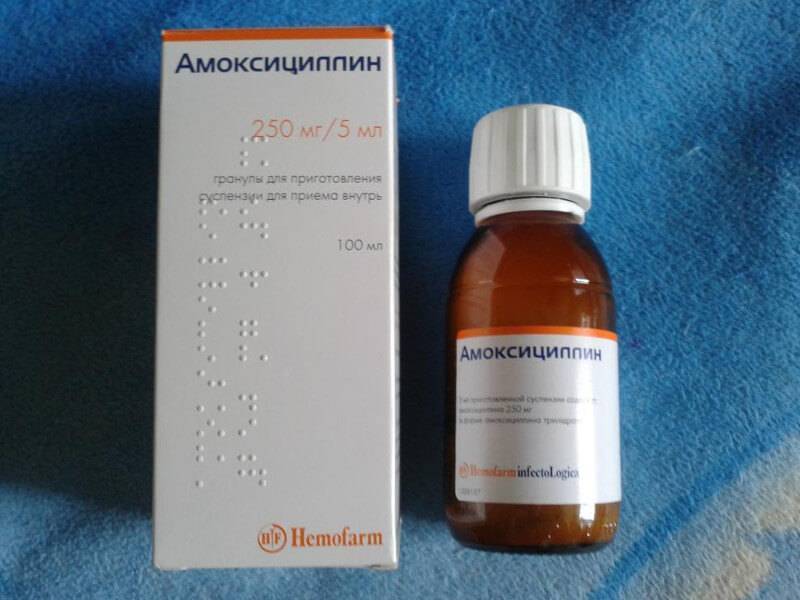
Чаще всего провоцирующим фактором тонзиллита становится стрептококк, пневмококк или стафилококк, поэтому противомикробные препараты пенициллиновой группы назначаются в большинстве случаев. Пенициллины могут разрушаться кислой средой желудка, не распространяясь с кровотоком, поэтому вещества назначаются в виде инъекций. Они обладают высокой антибактериальной активностью, но при бронхиальной астме, аллергической реакции прием запрещен.
Из-за резистентности бактерий пенициллины быстро выводятся из организма, поэтому их необходимо принимать 2-3 раза в день.
Макролиды
Чуть реже выписываются макролиды. Антибиотик этой группы в виде таблеток имеет пролонгированное действие. Он убивает бактерии, которые нечувствительные к пенициллинам.
Макролиды назначаются только взрослым пациентам, детям они противопоказаны из-за высокого риска развития побочных эффектов. Курс лечения острого тонзиллита макролидами 5-7 дней.
Цефалоспорины
Данная группа антибиотиков – вторая группа назначения, которая часто используется для лечения ангины у детей. Цефалоспорины по минимуму негативно воздействуют на неокрепший организм ребенка и очень редко приводят к дисбактериозу. Эффективны при лакунарной и фолликулярной ангине тяжелой формы. В основном назначаются антибиотики в виде инъекций или таблеток. Действующее вещество активно справляется с гнойными пробками, прекращает дальнейшее размножение бактерий.
После приема антибиотика больной отмечает улучшение состояние уже через несколько часов. Снимается головная боль, понижается температура, уменьшается местная краснота, снижается количество гнойников
Нельзя прерывать курс приема сразу после первых улучшений, важно пройти полный курс, чтобы избавиться от инфекции полностью
Стоит отметить, что прием антибиотиков сопровождается обязательным приемом пробиотиков и эубиотиков. Эти препараты предотвращают раздражение слизистой пищеварительного тракта, поддерживая естественную микрофлору и предотвращая возникновение дисбактериоза.
В «ЛОР-КЛИНИКЕ в Чертаново» оториноларингологи используют в лечении современные препараты последнего поколения для лечения острого тонзиллита. ЛОР-врач учитывает возраст больного, его вес, клиническую картину, тяжесть течения ангины и индивидуально, для каждого пациента, подбирает препарат, его дозировку, способ применения. Также в процессе реабилитации пациентам проводят физиотерапевтические процедуры, ускоряющие процесс выздоровления и снижающие риск развития ранних и поздних осложнений острого тонзиллита.
Основные рекомендации по организации режима больного
При возникновении герпетической ангины у пациентов очень сильно выражена боль в горле, благодаря чему питаться полноценно и как обычно они чаще всего не могут. Врачи не рекомендуют обильно кормить заболевших детей насильно, поскольку такое питание может приводить лишь к расстройствам желудочно-кишечного тракта и усилению болезненности в горле. Еду необходимо давать только по требованию заболевшего, предлагая ему лишь пищу кашицеобразной консистенции, жидкую пищу, поскольку твердые кусочки глотать может не получиться, и они будут еще сильнее раздражать воспаленную слизистую. Температура еды и напитков должна быть приблизительно равной комнатной, поскольку горячее, помимо того, что глотать больно, может спровоцировать генерализацию инфекции по всему организму из-за прилива крови к глотке. Слишком холодную пищу может быть также больно проглатывать.
Лечение герпангины в домашних условиях может проходить лишь в том случае, если пациент строго соблюдает постельный режим. Высокая температура приводит как к снижению качества жизни, так и к потере жидкости, чего является недопустимым в лихорадочный период. Поить больного необходимо обильно. Это касается особенно маленьких детей. Поить можно чем угодно, это не обязательно должен быть какой-то определенный напиток или вода, следует давать пить то, от чего ребенок в любом случае не откажется. Иногда некоторые медики советуют предлагать детям даже подтаявшее мороженое для восполнения водного баланса.
Основные рекомендации при домашнем лечении герпетической ангины сводятся к следующему:
- в помещении, где располагается пациент, обязательно должен быть определенный температурный режим и влажность воздуха (прохладно и влажно);
- из-за высокой температуры тела пациент должен быть одет в гигроскопичную одежду, в которой кожа не будет задыхаться и которая поможет впитывать выделяющийся пот при снижении температуры;
- больного нельзя кутать, чтобы не препятствовать процессу теплоотдачи;
- пациента необходимо обильно поить.
Касательно возможности гулять на улице следует помнить, что при любых инфекционных процессах в дыхательных путях прогулки могут быть возможны лишь на третьи сутки после полной нормализации температуры тела. При этом в случаях с ангинами при физических нагрузках часто возникают осложнения на сердце, поэтому начинать прогулки при герпетической ангине можно лишь после того, как доктор осмотрит пациента.
Принципы приема антибиотиков
Самостоятельно начинать прием антибактериальных препаратов при подозрении на острый тонзиллит крайне нежелательно, потому что неправильно подобранный препарат будет лишь негативно влиять на желудочно-кишечный тракт, не оказывая действия на бактерии, вызвавшие ангину. Если принимать препарат без диагностики вида ангины, то антибиотики снижают собственный иммунитет.
Прежде всего, оториноларингологи назначают ряд лабораторных анализов, перед тем как назначить антибиотики – экспресс-стрептатест, бактериологический посев из зева и общий анализ крови для выявления воспаления.
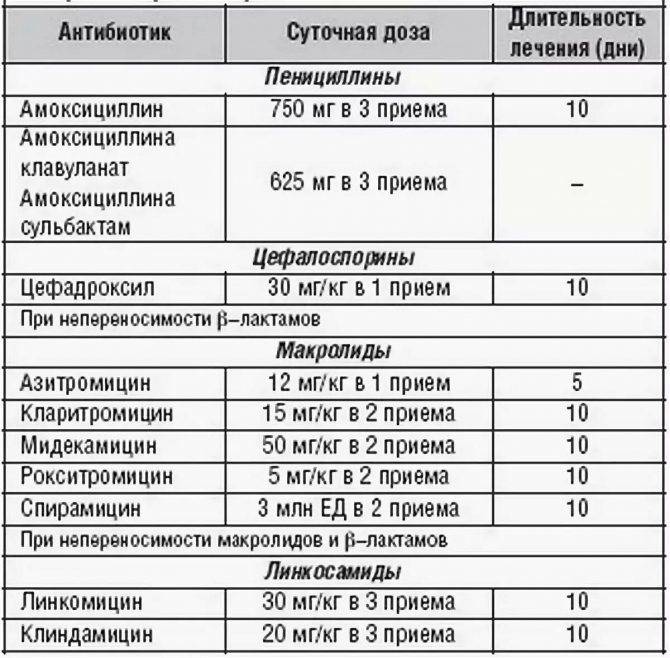
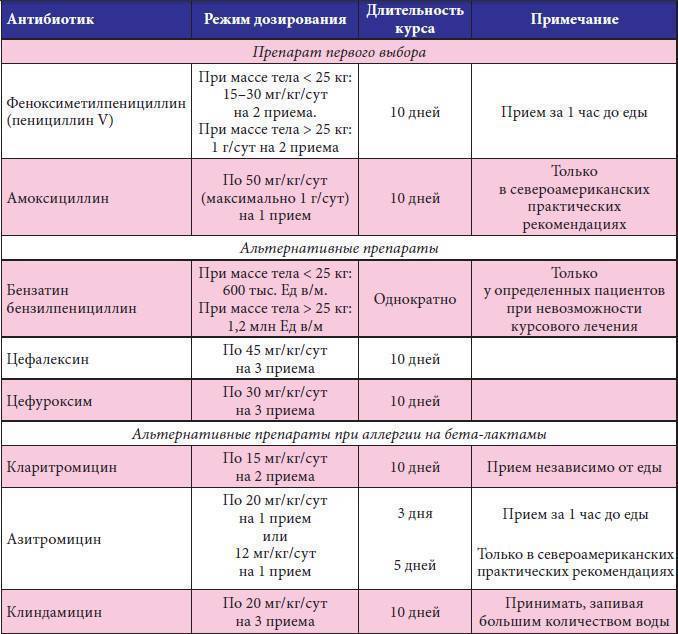
Медикаменты нужно принимать через равный промежуток времени и запивать чистой водой без газа. Нельзя во время лечения пить алкоголь. Как правило, курс приема противомикробных препаратов варьируется от 5 до 10 дней.
Лечение тонзиллита без антибиотиков
Ангины бывают первичными и вторичными. Вторичные – исход кори, дифтерии или поражения вирусом герпеса. Если вы переохладились или живете в городе, где воздух загазован, или у вас нарушено носовое дыхание, вы рискуете заболеть острым тонзиллитом больше других. Продукты жизнедеятельности бактерий нарушают терморегуляцию и работу сердца, именно поэтому при болезни горла температура может подняться до очень высоких цифр.
При катаральной форме ангины поражение миндалин поверхностное, температура может быть субфебрильной. Наблюдается дискомфорт и боль при глотании и сильный озноб. Человек выздоравливает даже без антибиотиков – достаточно компрессов, орошений и полосканий, частого кислого питья.
Общая слабость и боль в сердце характерна для более тяжелой формы ангины – лакунарной. В углублениях миндалин при осмотре можно увидеть белое содержимое в виде пленки, которая легко снимается и не кровит.
При фолликулярной ангине фолликулы возвышаются над поверхностью слизистой оболочки. Течение заболевания тяжелое.
Если ангину не лечить, возможно развитие гнойного лимфаденита, отита, синусита, ревматизма.
Больным острым тонзиллитом показана диета с увеличением количества продуктов, содержащих витамин С, нужно много пить, носить ватно-марлевую повязку на горло. При стихании процесса, снижении температуры возможно посещение физиотерапевтического отделения поликлиники для прогреваний и УВЧ.
Миндалинам в организме отведена очень важная роль. Они выполняют иммунную, кроветворную и рецепторную функции. При тонзиллите всегда нарушен тонзиллокардиальный рефлекс и, как результат, работа сердечно-сосудистой системы.
Острый тонзиллит бывает катаральным, лакунарным, фолликулярным и язвенным. Тонзиллит также может возникнуть на фоне заболевания дифтерией и брюшным тифом, лейкозом. Чаще всего причина тонзиллита – вирус (70%): риновирус, аденовирус, вирус гриппа. Среди бактерий – стрептококк, стафилококк и грибы Кандида. Спусковым крючком болезни становится интоксикация и переохлаждение.
Для полоскания хорошо подходит фурацилин, борная кислота, соль, отвар шалфея. Днем обязательно носить повязку на горло.
С антибиотиками назначают противоаллергические средства и бифидобактерии для предотвращения дисбактериоза.
Медикаментозное лечение
Вирус герпеса остается в организме человека на всю жизнь. Его нельзя побороть полностью, но возможно снизить активность. Основная цель лечения герпесной ангины – снизить вирусную нагрузку на организм и купировать неприятные симптомы.
Медикаментозные средства, которые используют, как симптоматические:
Антигистаминные препараты – уменьшают отечность слизистых и купируют зуд. Средства, которые разрешены детям: Зодак, Зиртек, Супрастинекс в форме капель. Дозировки и время приема антигистаминных оговариваются с врачом-педиатром.
Противовоспалительные препараты – Нурофен, Ибуклин
Важно, чтобы лекарства обладали комплексным действием – жаропонижающим, противовоспалительным и обезболивающим. Ребенку их дают в течение 3-5 дней.
Антибактериальные средства для местной обработки пораженных участков слизистых: Ротокан, Хлорофиллипт – в растворе; Холисал – мазь
При герпесной ангине не используют препарат Ацикловир. Он действует только против возбудителя герпеса, а на энтеровирус Коксаки лекарство не оказывает никакого влияния.
Спреи для орошения полости рта: Тантум-Верде, Мирамистин, Панавир Инлайт. Для полоскания рта подойдет травяной отвар из ромашки, раствор фурацилина.
Для обработки герпетических высыпаний во рту у детей нежелательно использовать раствор марганцовки и соли. В первом случае опасно случайное проглатывание средства и ожог слизистых при неполном растворении вещества. Солевой раствор приведет к усилению болевых ощущений, особенно после вскрытия папул.
Детям до 3-х лет вместо полосканий выполняют орошение ротовой полости. Для этого приобретают специальное средство для полоскания рта или шприц.
Препараты для снижения вирусной нагрузки
- Антибиотики. Назначаются только при запущенных стадиях ангины, если имеется риск инфекционных осложнений.
- Интерфероны. Применяют только в начале заболевания (в течение первых суток с момента появления патологических симптомов), в противном случае их эффективность будет невысокой. К препаратам данной группы относится: Вифирон, Генферон и т.д, выпускаемые в форме таблеток или свечей.
- Витамины. Поддерживают иммунитет и дают ему силы бороться с вирусом.
Для закрепления противомикробной обработки назначают физиотерапевтические процедуры – УФО и УВЧ.
Применение для детей
Детский организм заметно отличается от взрослого. Он более нежный, ведь не все жизненноважные системы у малышей еще работают на должном уровне, поэтому токсическое влияние лекарств может оказаться для них особенно разрушительным. Нарушение работы различных органов в свою очередь накладывает свой страшный отпечаток на развитие ребенка.
Слабость иммунной системы и узость носовых ходов в детском возрасте, заставляющая при малейшем насморке дышать через рот, приводит к тому, что малыши намного чаще, чем их родители болеют простудными заболеваниями инфекционного плана. При попадании в организм вирусов и бактерий слабенький иммунитет не может тормозить их размножение, а значит, требуется помощь препаратов, способных это сделать.
Антибиотики как раз и являются такими сильнодействующими препаратами. Правда, их влияние на организм не всегда ограничивается лишь уничтожением патогенов. Они разрушают микрофлору организма и оказывают токсическое действие на различные органы и системы.
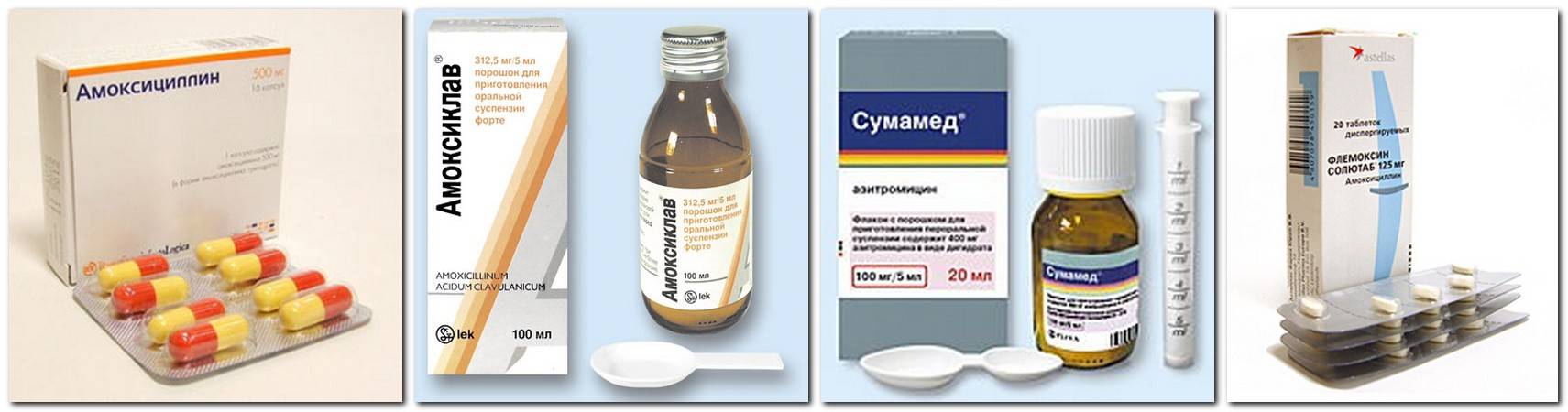
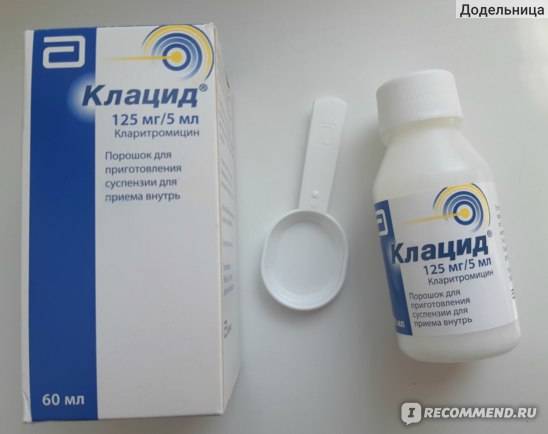
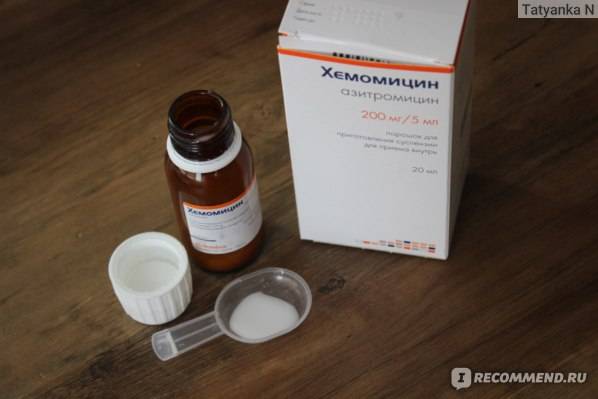
Макролиды в плане токсичности считаются более щадящим вариантом антибиотиков, поэтому при ангине у детей врачи часто назначают «Азитромицин», «Сумамед» и другие препараты этой группы. Тем не менее, для лечения малышей до полугода не рекомендуются и они. В инструкции есть указания, что препарат нельзя назначать деткам, масса тела которых менее 5 кг.
В реальности «не рекомендуются» не значит запрещены, и «Азитромицин» в серьезных ситуациях назначают грудничкам любого месяца жизни, определяя для них безопасную дозировку в каждом конкретном случае.
Деткам с полугода и до 3 лет педиатры назначают лекарственную форму в виде суспензии, а рекомендуемую суточную дозу рассчитывают как 5 мг азиитромицина на каждый килограмм веса малыша, т.е. годовалому младенцу с весом порядка 10 кг для лечения ангины достаточно будет 50 мг азитромицина в сутки. Если на 5 мл суспензии приходится 100 мг действующего вещества, то речь идет о 2,5 мл/кг и т.д. в зависимости от дозировки лекарственного средства. Курс лечения при этом будет составлять не менее 3 суток.
При необходимости дозировку препарата для деток 1-3 лет врач может увеличить вдвое, т.е. на каждый килограмм массы тела маленького пациента нужно будет брать не 5, а 10 мг азитромицина. Для нашего годовалого малыша весом порядка 10 кг это будет 100 мг (или 5 мл суспензии, содержащей 100 мг действующего вещества на каждые 5 мл готового раствора). Обычно такую дозировку назначают в первый день приема антибиотика, а далее ребенок принимает все те же 5 мг на кг. При трехдневном курсе лечения все 3 дня ребенок принимает препарат в дозировке 10 мг на кг.
Детям старше 3 лет в первый день антибиотикотерапии дают 15 мг азитромицина на кг, а далее придерживаются дозы 10 мг на каждый килограмм массы тела. Но в некоторых случаях первоначальную дозу не меняют и продолжают лечение в течение 3 дней.
Форму выпуска в виде суспензии имеют несколько препаратов с действующим веществом азитромицин. В инструкции к препаратам есть информация о приготовлении готового раствора. В зависимости от количества порошка во флаконе в него шприцом добавляют необходимый объем охлажденной кипяченой воды и тщательно взбалтывают состав. Так, во флакон «Азитромицина», содержащий 20 г порошка (порошок может содержать 300, 600 или 1,5 тыс. мг действующего вещества), добавляют 60 мл воды до отметки на флаконе.
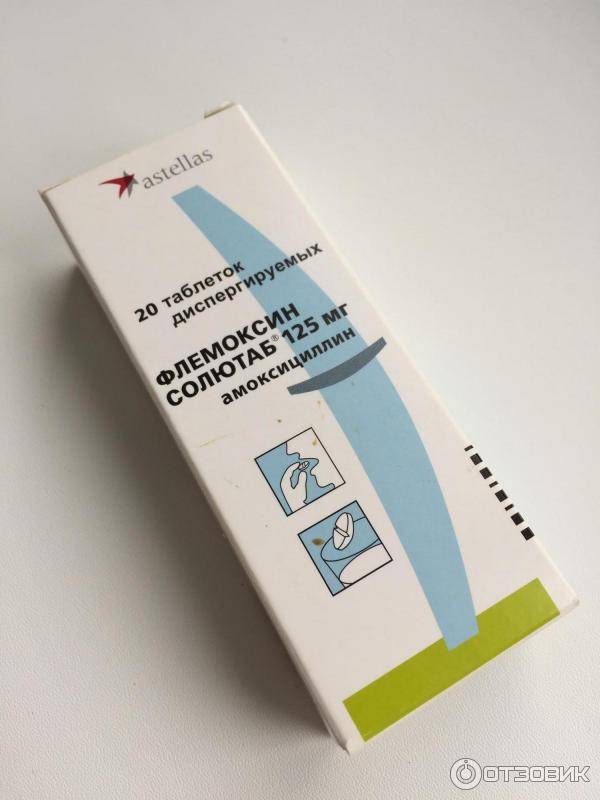
Формы выпуска в виде таблеток и капсул дозировкой 250 и 500 мг рассчитаны на взрослых пациентов, вес которых более 45 кг. Таблетки 125 мг азитромицина можно применять в лечении детей и подростков, которые могут проглотить такую форму.
Как взрослые пациенты, дети должны принимать антибиотик всего 1 раз в день.
Это все общие рекомендации, но при назначении лечения ребенку педиатр учитывает такие моменты, как вес малыша, имеющиеся врожденные и приобретенные заболевания, общее состояние, поэтому дозировка препарата и длительность курса лечения будут индивидуальными.