Мочеиспускание в ночное время суток
Часто родители отмечают, что ребенок не писает именно ночью во сне. Это бывает из-за нехватки молока. Если грудничок получает достаточное питание, то он бодр, активен, быстро растет и набирает вес.
ПОДРОБНЕЕ: Слоятся ногти на руках причины и лечение у ребенка
На мочеиспускание во сне оказывает температура окружающей среды. То есть, если в доме жарко, когда ребенок спит, то жидкость может выходить с потом, и младенец ночью во сне не будет писать.
Грудничку нужно просто давать больше воды. Если ребенок питается грудным молоком, то надо чаще прикладывать к груди. Для сна необходимо подобрать легкую одежду из натуральных тканей.
Мало писать ночью во сне малыш может во время отучения его от памперса. Редко подобная проблема возникает от обилия соленой еды в течение дня.
Бывают случаи, когда младенец не писает ночью во сне из-за обезвоживания организма при болезни. В таких ситуациях нужно незамедлительно обращаться к педиатру и лечить заболевание.
Как избавиться от частого мочеиспускания при беременности?
Самое важное, что стоит знать при лечении частых мочеиспусканий при беременности, – это то, что нельзя лечить сам симптом. Частые мочеиспускания – это лишь проявление, имеющее причину
Связывать частое мочеиспускание только с мочевым пузырем нельзя, нужно убедиться, что отсутствуют более серьезные причины. Если частые походы в туалет связаны с патологией почек или другими серьезными и требующими лечения болезнями, то важно, чтобы беременная находилась под контролем врача. При попытке устранить только симптом, можно усугубить течение основного заболевания, а это может привести к прерыванию беременности. Если же никакой патологической причины частого мочеиспускания у беременной женщины не обнаружено, то стоит соблюдать некоторые рекомендации, чтобы облегчить дискомфорт от частого мочеиспускания.
Чтобы уменьшить выраженность дискомфорта при частых мочеиспусканиях, беременным женщинам следует придерживаться следующих рекомендаций:
Правильный водный режим. Следует пить не более 2 литров жидкости в день, причем желательно пить чистую воду, а не сладкие напитки и чай. При употреблении более 2 литров жидкости в сутки могут возникнуть отеки, так как почки не успеют отфильтровать всю выпитую жидкость. Особенно это актуально на поздних сроках беременности, и, в частности, на последних ее неделях, когда почки плода начинают свою работу, повышая нагрузку на почки матери. Также не нужно пить жидкости перед отходом ко сну, если у беременной возникают частые позывы к мочеиспусканию именно ночью. Правильное питание. Не следует употреблять продукты, которые оказывают мочегонное действие (цитрусы, копчености, маринады, острую пищу, соль). Также следует нормализовать стул, чтобы не было запоров. При запорах происходит повышение давления внутри брюшной полости, а оно может давить на мочевой пузырь, способствуя частым мочеиспусканиям. Физические упражнения. Врачи рекомендуют выполнять упражнения для укрепления мышц тазового дна – упражнения Кегеля. Их суть заключается в сжимании и разжимании сфинктеров мочевого пузыря и заднего прохода. Такие упражнения можно делать сидя, стоя или лежа. Укрепление мышц, сжимающих мочеиспускательный канал, позволяет контролировать позывы к мочеиспусканию, восстановить способность мочевого пузыря накапливать мочу. Дневной сон. Если несколько часов в течение дня женщина отведет для сна, то сможет значительно уменьшить количество походов в туалет в ночное время, так как позволит почкам вывести воду уже в дневное время (как отмечалось, в горизонтальном положении к почкам поступает больше крови, и образуется больше мочи)
Однако на поздних сроках важно спать не на спине, а на боку. Дело в том, что беременная матка после 25 недели в положении лежа не спине может сильно сдавливать крупные вены брюшной полости, несущие кровь из нижних конечностей и органов брюшной полости к сердцу
Такое состояние называется синдромом нижней полой вены. При этом ночные мочеиспускания «вдруг» пропадают. Это может порадовать женщину, однако вместо ночных мочеиспусканий женщину начинают беспокоить такие симптомы как головокружение, одышка, слабость (предобморочное состояние). Чтобы дневной сон не вызвал подобных симптомов, спать рекомендуется на левом боку. Поддержка иммунитета. Беременной следует позаботиться о том, чтобы не простудиться. Малейшее переохлаждение, особенно нижних конечностей, легко может привести к инфекциям. Поэтому следует принимать витамины, препараты, повышающие иммунитет, больше гулять на свежем воздухе, а также позаботиться о лечение гнойных инфекций в организме (кариес, ангины, хронический гайморит, бронхит, инфекции, передающиеся половым путем и другие). Максимальное опорожнение мочевого пузыря. Чтобы мочиться реже, следует убедиться, что при мочеиспускании вся моча из пузыря была удалена, иначе в скором времени поступление даже небольшой порции мочи заставит беременную вновь посетить туалет. Кроме того, застойная моча чаще всего вызывает инфекции, а полное опорожнение является профилактикой развития цистита. Не следует сдерживать позывы к мочеиспусканию. Это может привести к нарушению функции мышцы мочевого пузыря и застою мочи. Чтобы полностью опорожнить мочевой пузырь, во время мочеиспускания нужно слегка наклониться вперед. Также можно открыть кран, чтобы под воздействием звука льющейся воды произошло рефлекторное сокращение мочевого пузыря (иногда он повторно сокращается, опорожняясь полностью).
3 Страдает без тесного контакта с мамой
Также причиной недержания мочи у детей может являться желание ребенка удерживать маму возле себя. Когда он был маленький, стоило ему сходить на горшок, сколько внимания сразу обрушивалось на него! Похвала, восхищение. Мама несколько раз в день обязательно была рядом, обнимала, целовала и ласкала — когда меняла мокрые пеленки.
Малыш вырос, мама перестала быть такой близкой. Теперь у нее есть свои дела, возможно, появилась сестричка или братик. Мама не принадлежит ребенку на все сто. А потребность осталась. Вот ребенок и вспоминает младенческие способы вернуть маму, регрессирует. Тогда это работало, сработает и сейчас.
И действительно, стоит ребенку обмочить кроватку, как приходит мама, меняет белье, берет на руки. Начинает водить его по специалистам
Уделяет ему внимание. И вот он снова номер один для мамы
Часто мамы берут ребенка себе в постель во избежание подобных случаев. Цель достигнута, ребенок снова неразлучен с мамой. Симптом уходит. Но стоит только отложить его в свою кроватку, как все возвращается с новой силой.
Что делать
Важно проследить, почему у ребенка такая сильная потребность в матери, где в его анамнезе что-то пошло не так, и он не получил столько любви и заботы, сколько ему было нужно
А может мама сама не может отпустить ребенка? Также в ходе беседы с родителями можно подумать, каким образом ребенок будет получать внимание без помощи данного симптома
Как видим, в детском энурезе очень много психологического, связанного с отношениями ребенка с близкими
Поэтому очень важно, чтобы специалист поддерживал и ребенка, и его родителей
2 Протестует против чрезмерного контроля
Следующая причина энуреза у ребенка, с которой ребенок может пытаться справиться, — это чрезмерный контроль со стороны родителей. В литературе встречается название данного симптома как «симптома строгой мамы».
Ребенку семь лет. Пошел в первый класс. Старается учиться хорошо, ведь за каждое замечание учителя ему приходится выслушивать долгие лекции от мамы. В комнате у ребенка должен быть идеальный порядок. Мама имеет доступ к комнате и к портфелю ребенка двадцать четыре часа в сутки. Все игрушки, одежда, продукты тщательно выбираются мамой. У ребенка есть список детей, с которыми ему можно общаться, другие почему-то ему не подходят. Так решила мама… Ребенок уже ходит в школу, однако не имеет ни миллиметра личной территории, не может принять ни одного самостоятельного решения.
Недержание может быть единственным способом контролировать хоть что-то. «Ну уж со своим телом я разберусь сам», — бессознательно решает ребенок. И тело его начинает ходить в туалет тогда, когда решит оно само. Назло маме, в знак протеста, с целью отстоять единственное свое решение, да и просто «пометить территорию», которой у него никогда не было.
Что делать
Важно разобраться, почему в семье не позволено иметь личное пространство и право выбора. За чрезмерным контролем может скрываться высокая тревожность мамы, с которой нужно работать
Начиная с раннего возраста мама может давать ребенку определенную свободу, постепенно увеличивать его права и самостоятельность. Например, позволить выбрать цвет одежды или место для прогулки. У ребенка должно быть личное пространство — комната, шкаф или просто угол, где все будет только его и так, как решил он. Куда не будет вмешиваться никто.
Если мама устанавливает запреты и ограничения, важно, чтобы они были понятны для ребенка: «Я не хочу, чтобы ты общался с Петей, потому что он часто дерется, и я боюсь, что он может сделать больно и тебе. Я люблю тебя и не хочу, чтобы тебе было больно и плохо»
1 Ребенок сдерживает слишком сильную эмоцию
Ребенок может сдерживать слишком сильную эмоцию — гнев, грусть, печаль, обиду. Это сложные эмоции даже для взрослых.
В семьях часто не принято говорить вслух о своих чувствах. Все они остаются внутри, лежат на душе нелегким грузом. В атмосфере дома словно витает напряжение. Однако никто так и не решается сказать о нем ни слова. Родители такого ребенка часто выглядят очень спокойными, интеллигентными. Только им известно, что у них на душе, и как они с этим справляются.
Ребенок живет с мамой, бабушкой и младшей сестрой. Об отце в семье не вспоминают, как будто его и не было. Ребенок помнит отца и скучает по нему. Однако говорить о нем в этом доме нельзя. Ребенок злится на маму, ведь это она не пускает к нему отца (по мнению ребенка), но открыто выражать злость тоже нельзя. В доме одни женщины. Если ребенок будет злиться, то и его могут выгнать и даже не говорить о нем, как это сейчас происходит с отцом. Тут сразу три сильные эмоции, которые приходится сдерживать малышу: грусть об отце, злость на мать, страх быть изгнанным. А ребенку всего-то пять лет. Справиться самостоятельно с такими сильными эмоциями психика ребенка не в силах. Вся его энергия уходит на то, чтобы случайно не проговориться, не продемонстрировать что-то, что может выдать его тайну. Чтобы быть образцовым сыном, братом и внуком.
Почему важно не «пропить лекарство», а справиться с психологической причиной? Симптом уйдет, а причина детского энуреза останется. Ребенок может начать выливать все накопившиеся эмоции, которые неприемлемы в его семье
А выдержат ли родители? Что будет с мамой, которая сама не справляется с обидой, злостью на отца ребенка и грустью по нему, но из последних сил сдерживается? Что будет с бабушкой, которая не переносит любое выражение злости со стороны людей, в то время как сама удерживает немало этих сложных эмоций? Где гарантия, что семья и ребенок останутся психически здоровы?
Что делать. Хорошо начать с психотерапии для мамы, ведь ей приходится справляться с возом непрожитых эмоций
Важно найти приемлемый способ выражения чувств для ребенка. Обсудить, что отец очень важен для ребенка и ребенок грустит по нему
Можно вместе с семьей решить, в какой форме разрешить выражать грусть по отцу: с помощью разговоров, просмотров фотографий или встреч по выходным. Важно, чтобы эмоция нашла свой выход.
Конечно, семье будет непросто принять новые правила. Поэтому здесь большая поддержка понадобится не только ребенку, но и его близким. Если работать только с ребенком, пока дома все остается прежним, то либо вернется энурез, либо ребенок будет регулярно устраивать эмоциональные бури для всей семьи.
Как лечится анурия?
Лечение исключительно этиологическое, то есть направлено на устранение причины анурии
Важно обратиться к врачу и вовремя выяснить причину
Пациентам, страдающим анурией из-за диабета, следует обращать внимание на контроль количества сахара в крови
Важно соблюдать диету и принимать лекарства, назначаемые при диабете.
Больным, у которых анурия вызвана камнями или опухолями почек, чаще всего проводят хирургическое вмешательство, химиотерапию или лучевую терапию для ее удаления или уменьшения.
Людям с повышенным артериальным давлением рекомендуется изменить образ жизни, чтобы уменьшить стресс
Также рекомендуется определенная диета и упражнения.
Почечную недостаточность можно лечить диализом (удаление излишков жидкости и электролиз крови) или трансплантацией почки.. Контроль количества сахара в крови
Диализ
Контроль количества сахара в крови
Диализ
Суточное потребление жидкости ограничено объемом мочи, выделенной в предыдущий день, увеличенным за счет внепочечных потерь (например, рвоты).
Успех лечения анурии также зависит от возбудителя, раннего выявления и тяжести возбудителя.
Причины ночного энуреза
Ночное недержание мочи происходит не по вине ребенка. Причин, по которым ребенок писается, может быть несколько, во многих случаях энурез передается по наследству или может быть связан с каким-либо заболеванием.
Нарушения работы мочевого пузыря. Мочевой пузырь — это полый шарообразный орган, расположенный в области таза, в котором скапливается моча. Когда он наполняется, моча выводится из организма через мочеиспускательный канал — уретру, расположенную в центре полового члена у мальчиков и у входа во влагалище у девочек.
Некоторые дети с энурезом страдают от гиперактивности мочевого пузыря, то есть мышца, опорожняющая мочевой пузырь, иногда непроизвольно сокращаются, и происходит мочеиспускание.
Избыточная выработка мочи. Моча вырабатывается в почках. Почки очищают кровь от продуктов обмена веществ, смешивая их с водой и образуя мочу, которая затем попадает в мочевой пузырь.
Чем больше жидкостей потребляет ребенок, тем больше почки вырабатывают мочи. Поэтому если вечером ребенок выпьет много жидкости, ночью может случиться недержание мочи, особенно при маленькой вместительности мочевого пузыря. Напитки с содержанием кофеина, такие как кола, чай и кофе, могут усугублять ситуацию, так как обладают мочегонным эффектом.
Иногда энурез связан с нехваткой гормона вазопрессина, из-за чего почки вырабатывают мочи больше, чем может вместить мочевой пузырь.
Слишком крепкий сон. Скапливающаяся в мочевом пузыре моча растягивает стенки мочевого пузыря. Сигналы, которые при этом пузырь посылает в головной мозг, воспринимаются нами как позыв к мочеиспусканию, из-за чего большинство людей просыпается. Однако некоторые дети спят очень крепко, и их мозг не реагирует на сигналы, посылаемые мочевым пузырем.
Либо же у ребенка еще не полностью развились нервные окончания в мочевом пузыре, поэтому их сигнал в головной мозг недостаточно силен. Иногда ребенок просыпается ночью с полным мочевым пузырем, но не идет в туалет. Это может быть обусловлено детскими страхами, например, боязнью темноты.
Заболевания. Энурез может быть вызван одним из следующих заболеваний или нарушений:
- запор — если кишечник ребенка растягивается из-за скопления твердого кала, он давит на мочевой пузырь и приводит к ночному недержанию мочи;
- сахарный диабет 1 типа — хроническое заболевание, при котором сильно повышен уровень сахара в крови, из-за чего может вырабатываться слишком много мочи;
- цистит — воспаление мочевого пузыря, которое часто сопровождается уретритом — воспалением мочеиспускательного канала и приводит к частым и неудержимым позывам к мочеиспусканию;
- патология мочевыделительной системы — например, мочекаменная болезнь;
- повреждение нервов, контролирующих мочевой пузырь, в результате травмы или врожденной патологии, например, расщепления позвоночника.
Причины анурии
Причины анурии могут быть преренальными (экстраренальными), почечными и постренальными.
- Преренальный тип – относится к проблемам вне почек, которые влияют на выведение мочи. Примеры преренальной причины анурии – сердечная недостаточность и снижение кровотока через почки – обезвоживание.
- Почечный тип связан с проблемами с почками – токсическим повреждением почек, вызывающим проблемы с экскрецией.
- Постренальный тип – анурия вызывается проблемами, которые возникают после того, как кровь покидает почки. Постренальными причинами могут быть диабет, почечная непроходимость, тромб или опухоль.
Некоторые из наиболее частых причин анурии:
- Диабет. Может привести к диабетическому кетоацидозу (тяжелому метаболическому расстройству), что, в свою очередь, может привести к анурии.
- Камень в почках. Если камень слишком большой, он может препятствовать выделению мочи, вызывая боль и другие осложнения.
- Высокое кровяное давление. Высокое кровяное давление может в конечном итоге повредить артерии вокруг почек и нарушить нормальное функционирование.
- Почечная недостаточность. Происходит, когда почки больше не могут выполнять свои ключевые функции, включая выведение мочи (снижение почечной фильтрации).
- Сердечная недостаточность. В этом состоянии сердце не может снабжать организм достаточным количеством крови. Это может замедлить функционирование организма и, следовательно, работу почек по выведению мочи.
- Новообразования. Опухоли в почках могут влиять на работу почек и препятствовать мочеиспусканию, т.е. способствовать снижению диуреза.
Мочекаменная болезнь
Лечение пиелонефрита
Большинство людей с пиелонефритом могут вылечиться дома с помощью курса антибиотиков и, возможно, обезболивающих препаратов.
Если у вас пиелонефрит, постарайтесь во время мочеиспускания не привставать над унитазом, потому что в таком положении ваш мочевой пузырь может опорожняться не до конца
Также важно употреблять много жидкостей, чтобы избежать обезвоживания и способствовать вымыванию бактерий из ваших почек. Количество выпитой жидкости можно считать достаточным, если вы ходите в туалет чаще обычного, и моча приобрела бледную окраску
Больше отдыхайте. Пиелонефрит может отнимать у вас все силы, даже если обычно вы не жалуетесь на здоровье. Для того, чтобы полностью поправиться и вернуться на работу, может потребоваться до двух недель.
Если вы лечитесь на дому, скорее всего, вам пропишут курс антибиотиков в виде таблеток или капсул, которые необходимо принимать от одной до двух недель. Существует большое количество антибиотиков, которые используются для лечения инфекций почек. Но только врач может подобрать наиболее эффективный из них в вашем случае.
К распространенным побочным эффектам антибиотиков относится тошнота и понос. Некоторые из антибактериальных препаратов могут снижать эффективность пероральных контрацептивов и контрацептивных пластырей, поэтому на время лечения, вам могут понадобиться другие противозачаточные средства.
Беременным женщинам при развитии пиелонефрита тоже необходим прием антибиотиков. Выбор лекарственного препарата основывается на его эффективности против бактерий, вызвавших почечную инфекцию, и безопасности для плода. Антибиотик и режим его приема должен назначать только врач. Вам должно стать лучше вскоре после начала лечения, и вы должны полностью поправиться примерно через 2 недели. Если спустя 48-72 часа от начала лечения состояние не улучшается, обратитесь к лечащему врачу.
Обезболивающие, такие как парацетамол, должны облегчить боль и снизить температуру. Однако, нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, для этих целей принимать не рекомендуется. Эти препараты могут ухудшить состояние почек при пиелонефрите.
Терапевт может направить вас к узкому специалисту – урологу, если считает, что у вас есть какая-то причина, которая повышает вероятность развития почечных инфекций. Уролог – это хирург, специализирующийся на лечении заболеваний моче-выводящих путей. Обычно, для дополнительного обследования к урологу направляют всех мужчин с пиелонефритом, так как у них это заболевание встречается реже, чем у женщин. Среди женщин к урологу обычно направляют лишь тех, у кого было два или более случаев пиелонефрита.
Дети, страдающие пиелонефритом, должны пройти осмотр у врача, специализирующегося на детских болезнях.
Когда нужна госпитализация при пиелонефрите
В некоторых случаях лечение должно проводиться в больнице, а не на дому. Необходимо лечь в больницу, если:
- вы сильно обезвожены;
- вы не можете глотать или все лекарства и жидкости удаляются с рвотой;
- у вас есть дополнительные симптомы, указывающие на вероятность заражения крови, например, учащенное сердцебиение или потеря сознания;
- вы беременны, и у вас высокая температура;
- ваш организм особенно ослаблен, у вас общее тяжелое состояние;
- нет улучшения через 48 часов от начала лечения антибиотиками;
- у вас ослабленный иммунитет;
- у вас в моче-выводящих путях есть инородное тело, например, почечный камень или мочевой катетер;
- у вас диабет;
- вам больше 65 лет;
- у вас есть заболевание, влияющее на работу моче-выделительных органов, например, поликистоз почек или другое хроническое заболевание почек.
Большинство детей с пиелонефритом будут проходить лечение в больнице.
Если вас положили в больницу с пиелонефритом, скорее всего, вам поставят капельницу, чтобы ваше тело получало достаточное количество жидкости. Антибиотики также могут подаваться через капельницу. У вас будут регулярно брать кровь и мочу на анализ, чтобы следить за состоянием вашего здоровья и за тем, насколько эффективно антибиотики борются с инфекцией.
Виды и формы цистита
Как и другие заболевания, цистит может быть в острой и хронической форме.
Острый цистит
Острый цистит у всех людей проявляется по-разному, он может длиться от 2-х до 10 дней и протекать с чередованием периодов обострения и ремиссии.
Острая форма цистита характеризуется повышением температуры, ознобом, общей слабостью, затрудненным и болезненным мочеиспусканием. Моча отходит маленькими порциями, для ее отхождения иногда требуется предпринимать усилие. Во время мочеиспускания больной чувствует жжение в уретре, а после него – рези в низу живота. При остром цистите может наблюдаться картина общего отравления организма (температура тела 38-40 градусов, слабость, потливость, сухость во рту, жажда). Это может говорить о том, что инфекция распространилась на ткани почек и почечных лоханок, что привело к развитию пиелонефрита. В этом случае необходима экстренная медицинская помощь.
Хронический цистит
Цистит в хронической форме характеризуется волнами обострения и спада заболевания. Имеются частые позывы к мочеиспусканию и боли во время отхождения мочи. При хроническом цистите симптомы носят постоянный характер, меняется лишь их интенсивность в ходе лечения. Микроорганизмы в моче при этой форме заболевания при лабораторном обследовании не выявляются. Особую опасность предоставляет туберкулезный цистит.
Формы цистита в хронической форме:
- латентный цистит (имеет скрытые, неявные симптомы, характеризуется отсутствием явных обострений);
- персистирующий цистит (обострения появляются чаще 3-х раз в год);
- интерстициальный цистит (постоянная, иногда необъяснимая боль в мочевом пузыре, частые обострения, деформация стенок мочевого пузыря).
Встречаются и другие формы заболевания – например, посткоитальный цистит (цистит после секса), а также «цистит медового месяца» (возникает у женщин после дефлорации). Механизм посткоитального цистита заключается в анатомической особенности женского мочеиспускательного канала. Во время сексуального контакта происходит заброс влагалищной слизи в мочеиспускательный канал, что вызывает его раздражение и воспаление. Заболевание может быть спровоцировано частой сменой половых партнеров.
«Цистит медового месяца» возникает на фоне уже имеющихся к моменту начала половой жизни нарушений микрофлоры влагалища. Та же «молочница» может вызвать у женщины острый цистит. Половой акт сопровождается обильным забросом микрофлоры влагалища в мочеиспускательный канал и мочевой пузырь, которые до сих пор не были подвержены такому «тесному» контакту с инфекцией.
1
Гинекологический осмотр при цистите
2
Лабораторная диагностика при цистите
3
УЗИ мочеполовых путей
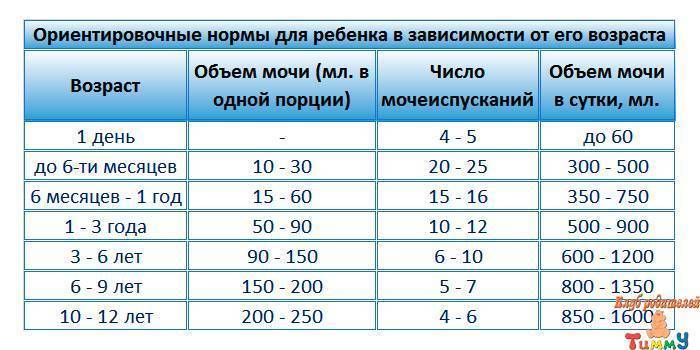
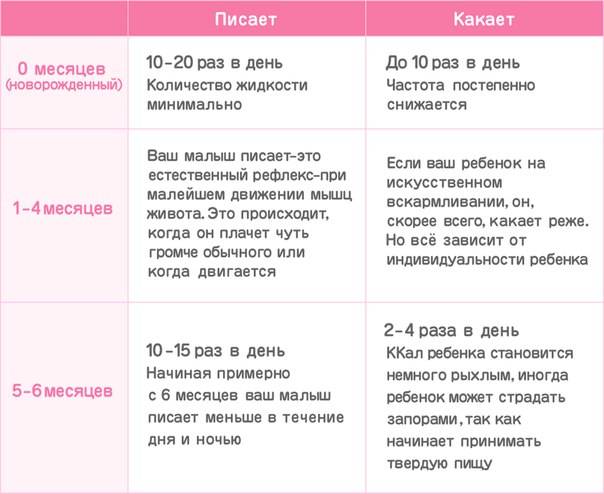
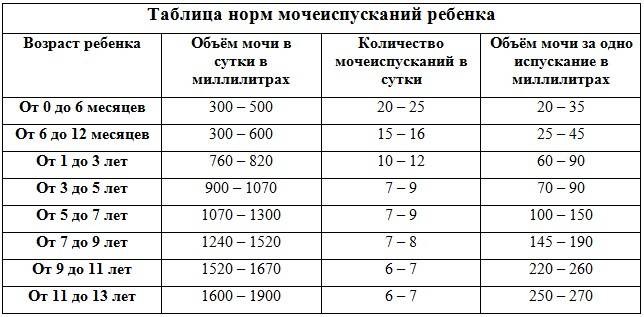
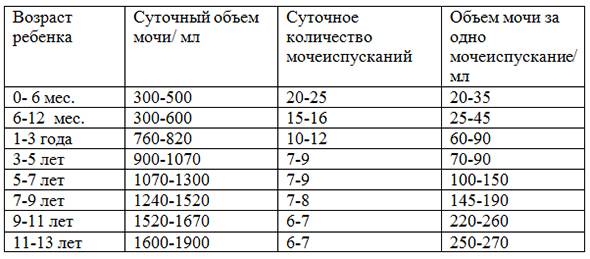
Нормы мочеиспускания для малышей
Первый раз малыш может пописать во время родов или сразу же после них, а может и спустя какое-то время – даже через сутки. Ни один из этих показателей не считается отклонением от нормы. Существуют определенные нормы, характерные для каждого возраста:
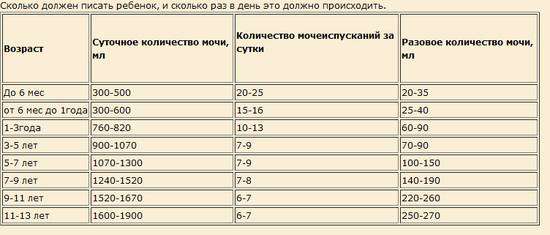
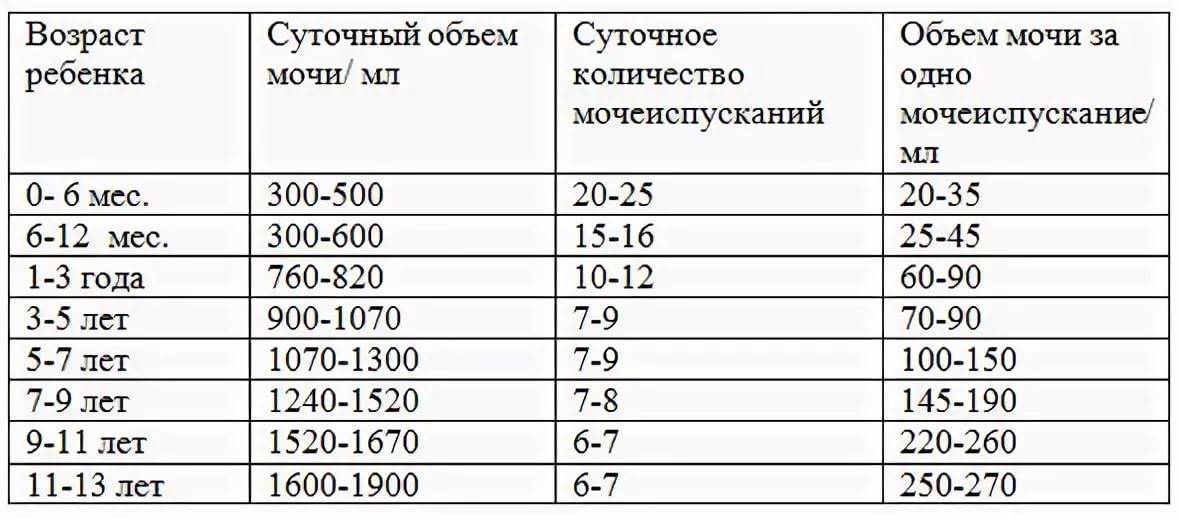
- новорожденный и малыш в возрасте до 5–6 месяцев должен выделять от 300 до 500 мл мочи;
- с 6 месяцев до 1 года – до 600 мл мочи;
- от 1 до 3 лет – в объеме от 780 до 820 мл.
https://www.youtube.com/watch{q}v=MXURDkXeruY
Эти данные дают понимание родителям, в достаточном ли количестве писает их малыш. В расчет должны браться многие нюансы, например, как ребенок питается, насколько подвижен, температура окружающей среды.
При достаточном поступлении жидкости в организм и нормальных условиях проживания цвет мочи у ребенка будет желтоватый, полупрозрачный. Большую опасность несут кровавые вкрапления в моче.

Ночная одежда для малыша должна быть из натуральных материалов и очень легкой. Следите за искусственным питанием, в нем не должно быть много соли, которая может стать причиной малого мочеиспускания.
Если есть подозрение, что у малыша проблемы с выделением мочи, то требуется несколько дней понаблюдать за его мочеиспусканием. Затем обязательно обратиться в медицинское учреждение и провести диагностические исследования.
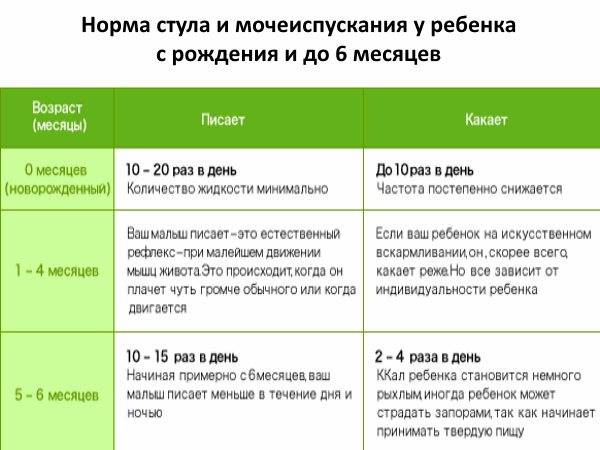
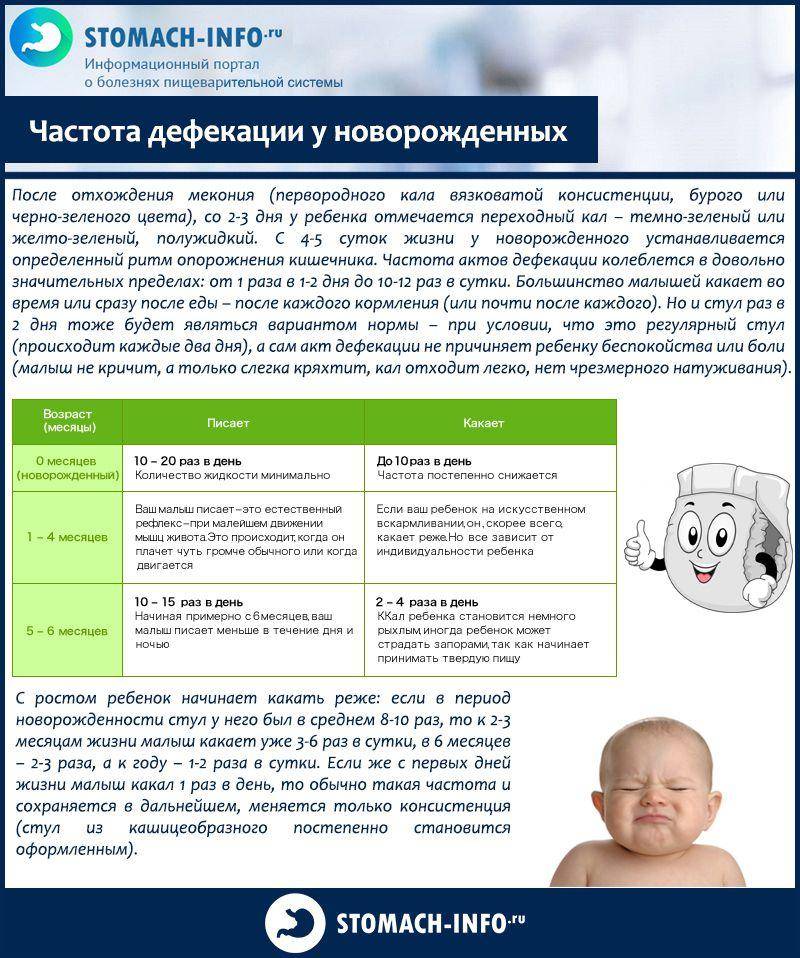
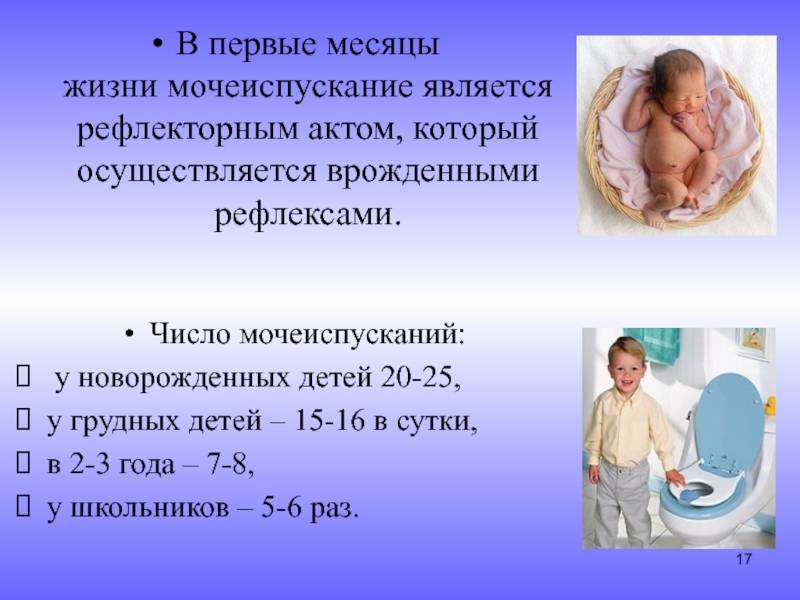
В первые дни жизни здоровые, родившиеся в срок малыши писают около пятнадцати раз за сутки, а родившиеся раньше установленного времени – до двадцати раз.
Наблюдать за мочеиспусканием грудничка нужно регулярно. При выявлении задержек, когда ребенок спит, или слишком малого количеств мочи, необходимо проверить наличие и других симптомов:
- Высокая температура. Температура выше 36.8˚С уже повод для тревоги;
- Появление повышенной капризности, сонливости, вялости;
- Темный цвет мочи при получении достаточного количества питья;
- Ребенок плачет, когда писает или тужится;
- Появление отеков на лице, под глазами;
- Ребенок писает с кровью.
Прежде чем начинать какое-либо лечение, необходимо провести обследование организма. Практически любое заболевание мочеиспускательной системы можно диагностировать с помощью анализа мочи.