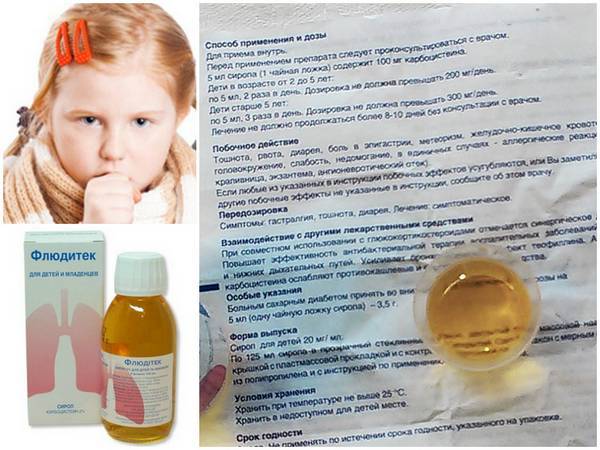
Как маме самой очищать нос ребенка?
Нельзя использовать ватные палочки без «ограничителя» или любые другие палочки, с намотанной на них ватой для очистки носовых ходов. Во-первых кусок ваты легко может застрять в носовом ходе ребенка, и при попытке его вытащить, вытаскивается только палочка, а вата остается в носовом ходу. Именно с таким «инородным телом» в носу чаще всего обращаются родители к ЛОР-врачу. Также, самой палочкой легко можно повредить слизистую оболочку носа, которая может инфицироваться.
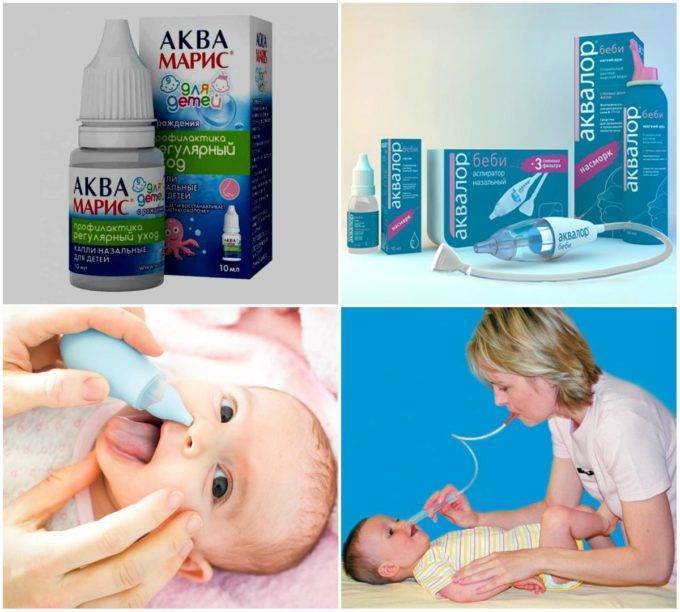
Один из самых безопасных и эффективных способов помочь избавиться от заложенности у ребенка – это промывание при помощи спрея с физиологическим раствором или соленой морской водой, которые продаются в аптеках без рецепта. Спрей распыляется в каждую ноздрю, вызывая разжижение слизи, после чего слизь отсмаркивается. Если ребенок еще не умеет сморкаться, вы можете использовать соплеотсос.
Иногда носик ребенка так сильно заложен, что его необходимо регулярно очищать для восстановления носового дыхания
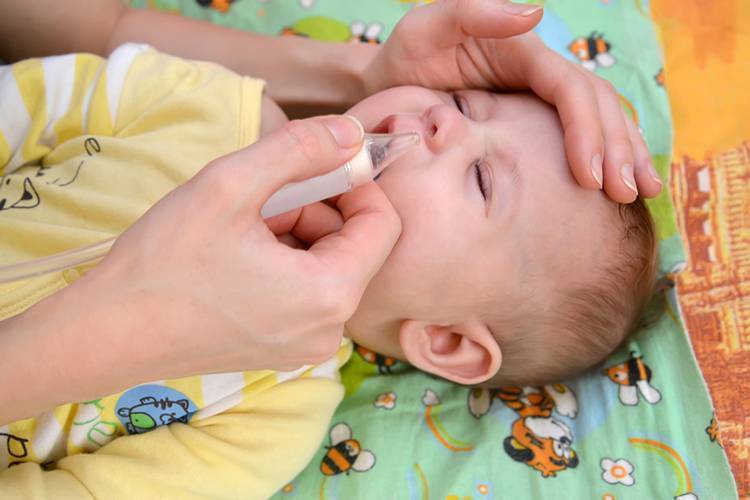
Важно обеспечить, чтобы у новорожденного был чистый нос и хорошее носовое дыхание перед кормлением грудью, чтобы ребенок мог спокойно поесть, не бросая грудь. Для этого вы можете воспользоваться детским аспиратором для носа, который выглядит как резиновая груша с прозрачной пластиковой насадкой или трубочкой с закругленным концом
Использование аспиратора помогает естественным способом дома удалить все лишние сопли из носа ребенка.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Антибиотики при остром ларингите
Зачастую ОРВИ, при неадекватном лечении, способно развиться в острую форму ларингита. Такое течение заболевания требует экстренных медикаментозных мер и постельного режима для больного. Лечебная терапия включает в себя антибиотики при остром ларингите, минимизацию речевой активности: желательно вообще молчать, а при явной необходимости говорить тихонько, без напряжения, на выдохе.
В период болезни исключить их рациона питания острые продукты питания, не принимать очень горячие или чрезмерно холодные блюда и напитки. Не следует потреблять спиртные напитки и никотин.
Высокую эффективность лечения при острой форме ларингита можно получить только благодаря комплексному лечению:
- Для разжижения очень густых мокрот доктор назначает обычно такие препараты, такие как туссин, АЦЦ-лонг, мукалтин, солвин, стоптуссин, флуимуцил, бромгексин. Стартовый график приема – одна таблетка в сутки.
- Чтобы смягчить и убрать сухость слизистой гортани очень хорошо будет попить щелочные минеральные воды, например, боржоми. Водичку пьют комнатной температуры, можно 1:1 развести молоком.
- Помогут и спиртовые аппликации на область гортани (спирт развести водой 1:1, чтобы не допустить ожога кожной поверхности).
- Эффективны будут и горчичники, поставленные на область груди и икроножных мышц.
- Ингаляции с ароматизированными маслами.
- Горячие ванночки для ног с добавлением горчицы.
Не обойтись при такой картине заболевания и без антибиотиков. В данной ситуации лекарственные средства назначаются как местного, так и системного действия.
Препараты местного воздействия, в основном приписываются в форме аэрозолей, например, биопарокс. Преимущество данной формы применения: лекарство, распыляясь, мелкодисперсными каплями равномерно покрывает всю пораженную поверхность, получается непосредственный прямой контакт активного вещества и возбудителя заболевания, наблюдается глубокое проникновение в ткани. Местное применение современных антибиотиков позволяет избежать возникновения устойчивости патогенной микрофлоры к лекарственному препарату, а так же развития кишечного дисбактериоза.
Лекарственные средства системного действия назначаются различной формы выпуска: это могут быть и таблетки, вводимые перорально, а так же растворы для внутримышечных и внутривенных инъекций. Используются медикаменты, преимущественно пенициллиновой и цефалоспориновой группы.
Если в протоколе лечения острого ларингита использовались антибиотики системного действия, по завершению лечения, обязательно следует пропить препараты, позволяющие восстановить баланс микрофлоры кишечника, который был нарушен воздействием активного вещества лекарственного средства. На этом фоне существенно выигрывают антибиотики локального действия. Но только специалист способен, получив общую картину патологии, назначить «правильное» лекарство и принять решение о необходимости местного или системного его применения.
[], [], [], [], []
В каких случаях немедленно обращаться к врачу?
- Если у ребенка в возрасте с рождения до года заложен нос, и ваши усилия по промыванию или аспирации не дали результата
- Грудной ребенок из-за заложенности носа не может нормально есть
- Вы заметили, что грудной ребенок мало ест и мало писает (признак обезвоживания)
- У ребенка держится температура выше 37,8 С в течение более трех дней
- Вы подозреваете, что у ребенка болят уши
- Помимо насморка присутствует кашель
- Зеленые или желтые сопли держатся больше двух недель
- Из носа появился неприятный запах (что может свидетельствовать об инородном теле)
Вызывайте скорую помощь, если у ребенка заложен нос и при этом:
- Он вообще отказывается пить жидкость или не берет грудь
- Помимо насморка у ребенка кашель, который вызывает рвоту
- Если при кашле у ребенка изменяется цвет лица (бледнеет, синеет)
- Если в соплях или в откашливаемой мокроте постоянно присутствуют прожилки крови
- Если вы видите, что насморк вызывает явные проблемы с дыханием
- Наблюдается синюшность губ или слизистых оболочек
У нас вы можете проконсультировать ребенка у ЛОР-врача в медицинском центре, либо вызвать его на дом. В качестве отличного способа диагностики патологий носа у детей в нашем медицинском центре применяется специальный детский гибкий ЛОР-эндоскоп, который позволяет быстро и четко поставить диагноз.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Как проявляется заболевание?
Боль в области спины, груди или другой части тела, где есть мышцы, – первые признаки появления заболевания, которые ощущаются не сразу. Она может быть спровоцирована различными раздражителями, что приводят к миозиту спины, но симптомы и лечение между собой очень схожи. Однако бывают и запущенные случаи, когда заболевание может перерасти в гнойный миозит мышц, и здесь не обойтись без хирургического вмешательства. Есть два вида заболевания, которые отличаются от обычного воспаления, в таких случаях нужна полная диагностика:
- Дерматомиозит – это женское заболевание, вызванное возрастной инфекцией в организме или постоянным стрессом. Приводит к появлению красных пятен на теле, отеканию конечностей и повышению температуры.
- Полимиозит – воздействует сразу на несколько мышц в организме после перенесения тяжелого заболевания: гриппа, бронхита, воспаления. Может привести к атрофии мышц.
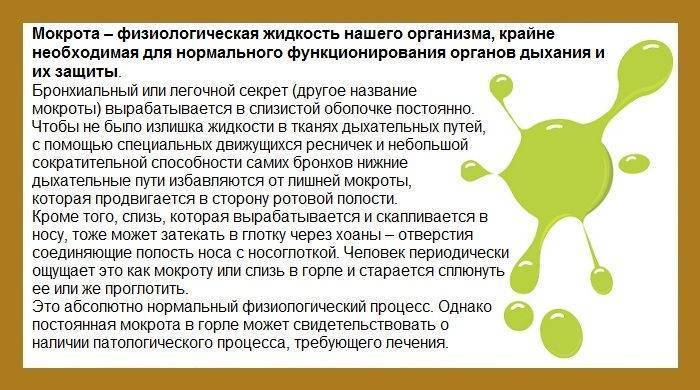
Причины скапливания слизи в носоглотке
Причин, по которым скапливается слизь, может быть несколько. В первую очередь это ОРВИ, аллергия, реже – излишне сухой воздух. Рассмотрим эти причины более подробно.
ОРВИ. Любое простудное заболевание провоцирует выработку слизистого секрета, и если вовремя не принять меры, это может быть чревато гайморитом или фронтитом. Слизь из носовых пазух попадает в легкие и бронхи, а это уже грозит тяжелыми последствиями – пневмонией и бронхитом. Воспалительный процесс происходит в результате холодного питья или воздуха, мокрых ног или сильного переохлаждения организма.
Аллергия. Многим знаком такой неприятный недуг, как аллергический ринит. И нередко бывает непросто выявить тот самый аллерген, на который отреагировал организм. Тут без специального обследования не обойтись, чтобы оперативно пройти лечение. Причиной скапливания слизи в носоглотке может быть пыль любого происхождения, лекарственные препараты, пыльца растений, шерсть животных, продукты питания (например, фрукты).
- Сухой воздух. Также слизь в носовых пазухах может собираться по причине сухого воздуха в помещении. В этом случае организм реагирует усилением выработки слизи, чтобы защитить носоглотку от пересыхания. И чтобы избежать негативных последствий, необходимо устранять излишне сухой воздух при помощи специального увлажнителя. И если возникли проблемы с дыханием – обязательно проконсультироваться с врачом.
Как помочь ребенку справиться с кашлем?
Соблюдайте правила приема муколитиков
Не давайте ребенку муколитики перед сном. 18:00 – это время последнего приема муколитического средства, так как до отхода ко сну нужно успеть провести дренаж легких.
Применять препарат непосредственно перед сном нельзя, так как в положении лежа начинается активное отхождение мокроты, появляется кашель, ночь проходит в беспокойстве как для ребенка, так и для взрослого, который ухаживает за ним.
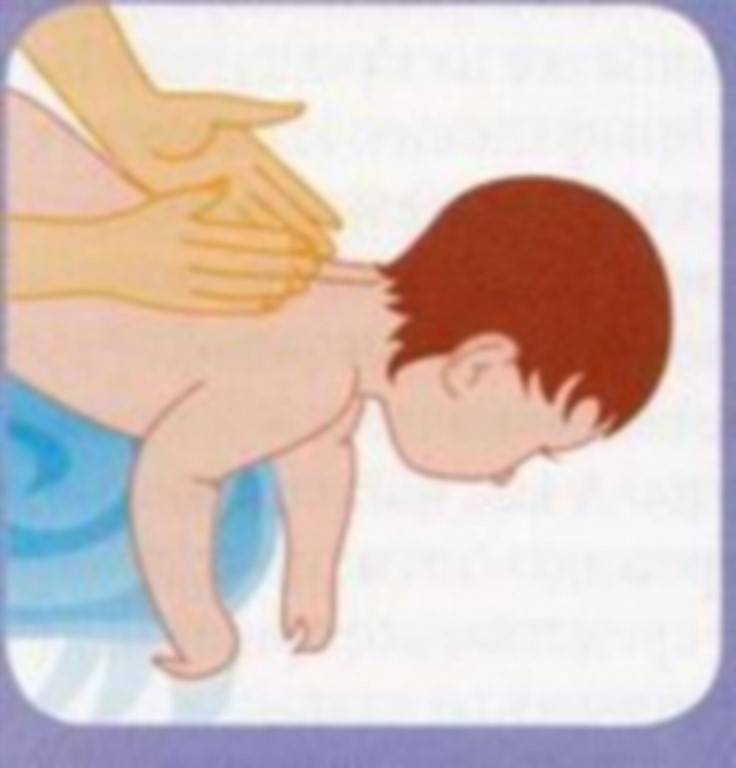
Проводите регулярный дренаж легких
Помните, кашлевой рефлекс у детей развит не так хорошо как у взрослых! Малышу нужно помочь откашляться
После приема муколитиков (через 30—60 минут) важно организовать дренаж легких. Можно попросить ребенка откашляться, сделать с ним дыхательную гимнастику, надувать воздушные шарики, пускать мыльные пузыри, громко петь, попрыгать, посмеяться, сделать ему перкуссионный массаж
Во время такого массажа возникает вибрация бронхов, мокрота отделяется от внутренней поверхности бронхов и легче откашливается.
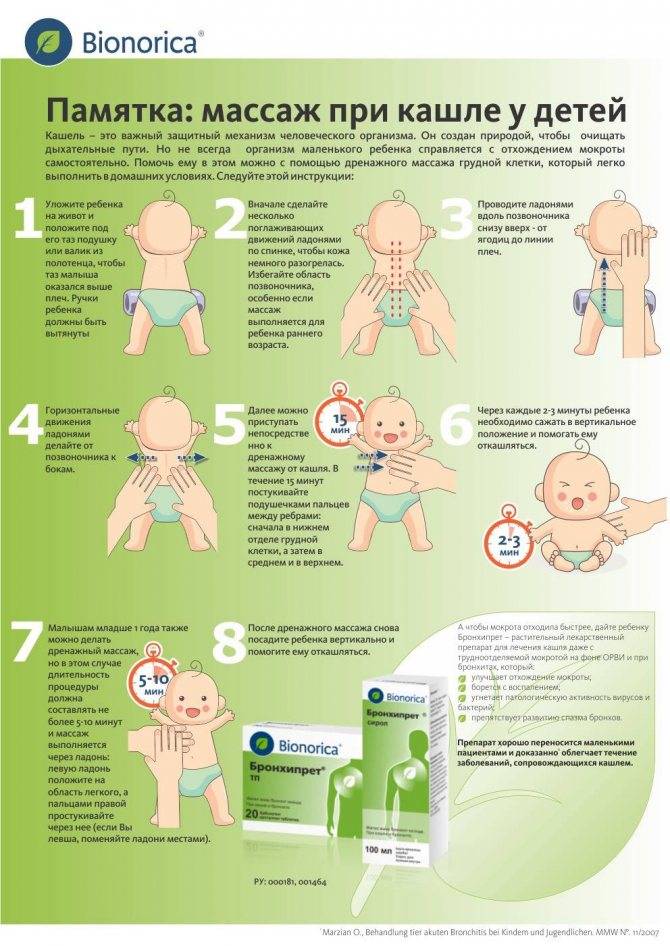
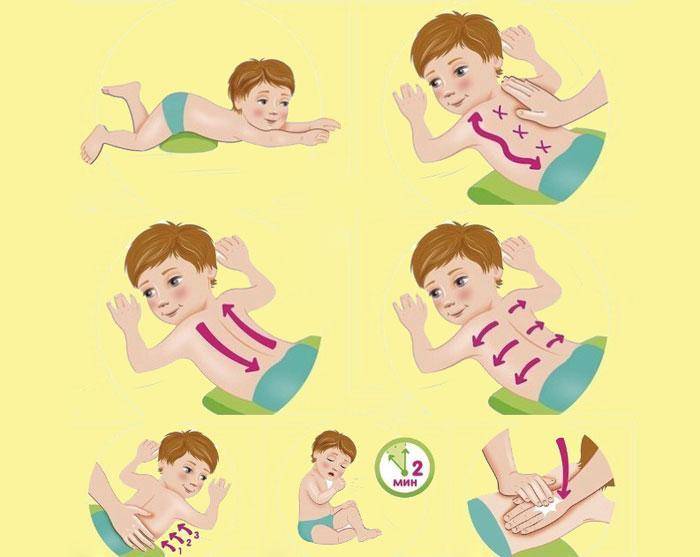
Как сделать ребенку лечебный массаж7
Легкий массаж можно начинать с самого начала болезни.
1. Положите ребенка к себе на колени вниз животом таким образом, чтобы его грудь и голова оказались опущенными относительно ног и нижней половины туловища. Можно подложить плотную подушку или валик.
2. В первую очередь массируйте спину, применяя поглаживание, растирание подушечками или костяшками согнутых пальцев, «пиление» ребром ладони. Поглаживания проводите от позвоночника по ходу ребер. После этого применяйте так называемое граблеобразное растирание, то есть массаж подушечками разведенных пальцев.
3. Когда кожа покраснеет, можно переходить к массажу груди. Массируйте грудную область легкими движениями. Поглаживания следует выполнять от центра грудной клетки в направлении надключичных ямок и от середины груди в стороны и вниз к подмышечным впадинам. Затем проведите граблеобразное растирание по межреберным промежуткам, не затрагивая при этом область грудины.
4. Применяйте вибрационные движения (похлопывания ладонью, легкие постукивания) в направлении от нижних участков грудной клетки к верхним, «выталкивая» мокроту. Постукивания нужно выполнять ритмично и быстро.
5. Чередуйте поглаживание и постукивания, старайтесь не вызывать у ребенка неприятных ощущений.
6. Общая продолжительность массажа – от 2 до 6 минут, частота — до 10 раз в день.
ВАЖНО! Противопоказаниями к проведению массажа у ребенка с ОРВИ являются высокая температура тела, сердечно-сосудистая или дыхательная недостаточность, неудовлетворительное общее состояние малыша. Помните о том, что поставить правильный диагноз и выбрать необходимое лечение может только специалист
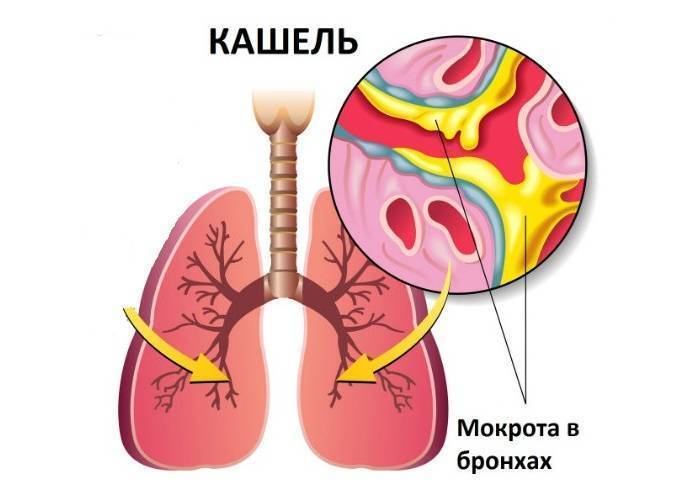
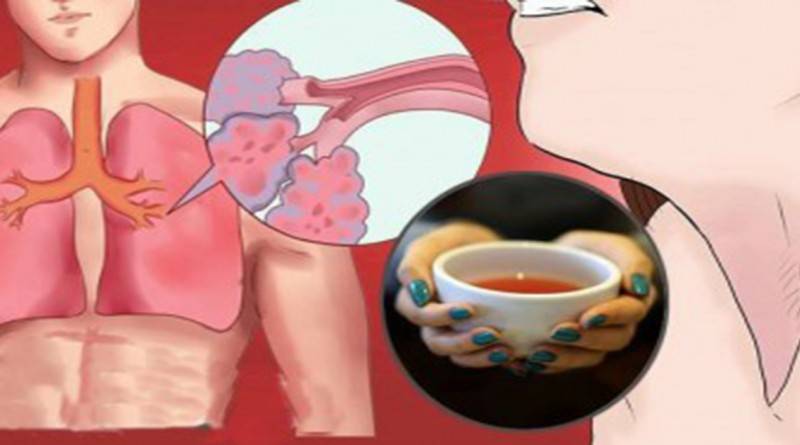
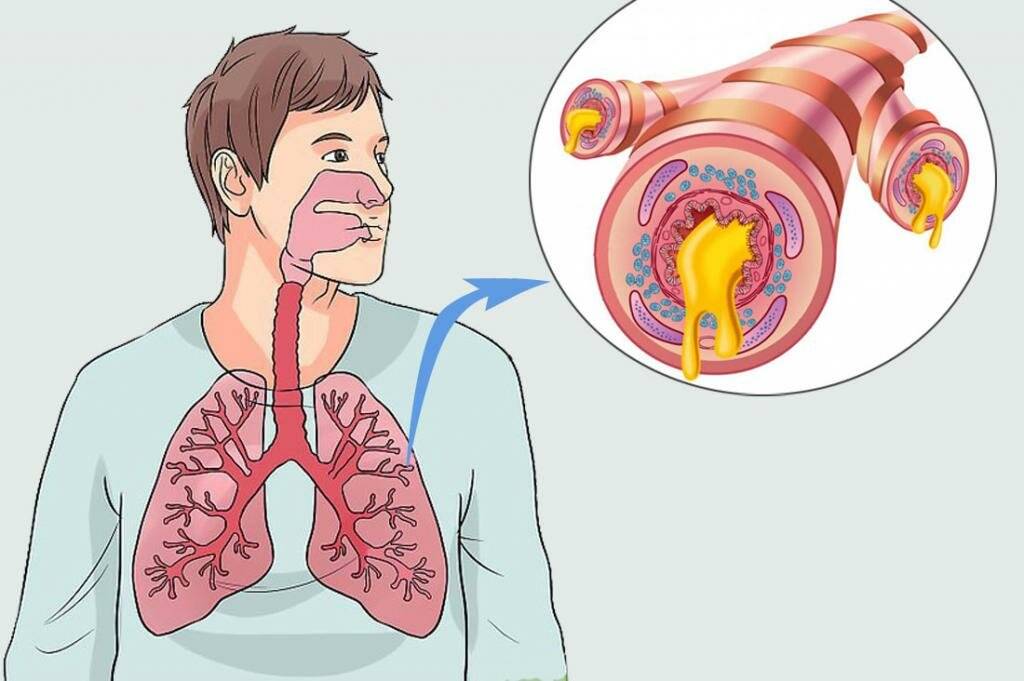
Лечение кашля с трудноотделяемой мокротой
Основные фармакологические препараты, обеспечивающие эффективное лечение кашля с трудноотделяемой мокротой, а также лечение сильного кашля с мокротой любого характера в качестве активного вещества должны иметь ацетилцистеин, карбоцистеин, бромгексин либо амброксол. Коротко – о каждом из этих веществ.
Итак, ацетилцистеин – натриевая соль N-ацетил-L-цистеин – делает бронхиальный слизистый секрет менее вязким, блокируя полимеризацию муцинов, но увеличивает ее количество за счет стимуляции клеток, продуцирующих слизь. При этом биотрансформация ацетилцистеина приводит к образованию активного метаболита – сульфатной аминокислоты цистеина, которая является мощным антиоксидантом. И благодаря этому данный препарат проявляет определенные противовоспалительные свойства.
Препараты Ацетилцистеина – АЦЦ, Ацестин, Ацетал, Флуимуцил, Мукобене и др. – взрослым и подросткам рекомендуется принимать по 0,2 г два раза в день (АЦЦ в виде шипучих таблеток – по 1-2 таблетки), детям 6-14 лет – по 0,1 г. Противопоказано применять эти средства при язвенной болезни желудка и двенадцатиперстной кишки, при кашле с кровью, бронхиальной астме без вязкой мокроты, повышенном АД и проблемах с надпочечниками.
Карбоцистеин, относящийся к секретолитикам и стимуляторам сокращения мышечных тканей дыхательной системы, входит в состав препаратов Бронкатар, Бронхокод, Мукосол, Мукодин, Мукопронт и др. Все лекарственные формы препаратов данной группы не только хорошо разжижают густую мокроту, но и нормализуют состояние поврежденных слизистых дыхательных путей. Но при воспалительных заболеваниях ЖКТ, почек и мочевого пузыря, а также при беременности эти лекарства принимать противопоказано.
При заболеваниях дыхательных путей симптоматическое лечение кашля с обильной мокротой также можно проводить лекарственными средствами, которые содержат бензиламины, это бромгексин (препараты Бромгексин, Бронхосан, Бисольвон, Лизомуцин, Мугоцил и др.) или амброксол (Бронхопронт, Бронтекс, Лазолван, Амбробене, Флавамед и др.). С точки зрения фармакодинамики, показаний и противопоказаний, побочных эффектов и прочих характеристик разницы между ними практически нет, поскольку бромгексин представляет собой синтетическое производное алкалоида листьев азиатского растения Юстиция сосудистая (Adhatoda vasica) вазицина, а амброксол – фармакологически активный продукт метаболизма бромгексина.
На разжижение густой трудноотделяемой мокроты они действуют как Ацетилцистеин, а облегчение отхождения мокроты происходит за счет стимуляции активности мерцательного эпителия дыхательных путей. Терапевтический эффект данных муколитических средств ощущается не сразу, а спустя несколько дней.
Бромгексин в таблетках по 0,0016 г принимается взрослыми и детьми старше 14 лет по одной таблетке трижды в день, детям 6-14 лет следует принимать по одной таблетке 0,008 г (или половину взрослой дозы). Среди наиболее частых побочных эффектов данных препаратов отмечены высыпания на коже, головная боль и головокружения, насморк, сухость слизистых, тошнота, расстройства кишечника, боль в животе, дизурия, озноб, увеличение интервал PQ, снижение АД, одышка.
А противопоказания Бромгексина и Амброксола включают язву желудка и двенадцатиперстной кишки и первые три месяца беременности. Хотя в инструкциях некоторых торговых названий препаратов с данными действующими веществами говорится, что исследования на животных не выявили их тератогенного воздействия. Однако, учитывая, что Бромгексин оказывает действие, подобное гормону окситоцину, применять его при беременности категорически противопоказано (тем более что алкалоид вазицин известен способностью стимулировать сокращения миометрия).
Успешно справляются с лечением продуктивного кашля таблетки Мукалтин (в их составе есть экстракт корня алтея) – по таблетке 3-4 раза вдень; таблетки для рассасывания Пектуссин (с маслом эвкалипта); сироп Бронхикум (в нем присутствует чабрец, первоцвет и мед) – по взрослым по 1 чайной ложке внутрь каждые 5-6 раз в день (взрослым) и в половинной дозе детям (трижды в день).
Насморк у новорожденных: частые причины
При возрасте ребенка до 3-х месяцев заложенность носа может возникнуть или усилиться из-за еще слабой иммунной системы. В этом возрасте насморк для ребенка критичен, так как из-за небольшого объема носовых ходов, у ребенка практически всегда нарушается носовое дыхание.
В возрасте старше трех месяцев заложенность носа и насморк, хотя и неприятны, но уже не так критичны для сохранения носового дыхания, так как внутреннее пространство носовых ходов к этому возрасту у малыша становится несколько больше. Однако и в этом возрасте насморк может существенно осложнить носовое дыхание и грудное вскармливание. Самой частой причиной является вирусная инфекция. Всего существует около двух сотен вирусов, способных вызвать простуду, при которой основной симптом — насморк. Ребенок может часто простужаться до тех пор, пока его иммунитет не «познакомится» со всеми видами вирусов. Если взрослый человек в норме переносит простуду 3-4 раза за год, то малыш может болеть 8-10 раз за год.
Однако насморк у ребенка не всегда означает простуду. Зимой или в холодную погоду нос ребенка пытается защитить себя от воздействия холода, выделяя больше слизи, чтобы очищать себя. Другой распространенной причиной насморка может быть аллергическая реакция или прорезывание молочных зубов (в этом случае также наблюдается и обильное слюнотечение). Помните, что нарушение носового дыхания может быть вызвано попаданием инородного тела (например, кусочка пищи) в носовые ходы.
Что делать, если у ребенка хрюкает нос без соплей |Комаровский
Адаптация слизистой носа ребенка к обычной воздушной среде проходит на фоне различных физиологических реакций, включая «хрюканье». Обычно характерные звуки не сопровождаются выделениями и прочей негативной симптоматикой. Хрюканье – верный признак, что приспособление организма грудничка идет нормально. И все же родители начинают беспокоиться, искать «подвохи», скрытые заболевания.
Причины физиологические
Возникают похрюкивания в первый месяц после появления ребенка на свет. Физиологические причины, в отличие от патологических, не являются поводом для начала всестороннего лечения. Механизм простой: раньше ребенок находился в водной среде, а теперь попал в воздушную. Слизистая носа быстро пересыхает, покрывается корочками, что доставляет грудничку дискомфорт.
Хрюканье появляется, если в носовые ходы при этом попадает молоко или молочная смесь. А бывает такое часто, особенно при срыгивании. Прочие распространенные физиологические причины:
До 90% случаев хрюканья, не сопровождающегося постоянными выделениями из носа, связаны с одной или сразу несколькими названными причинами. Но остаются 10%, приходящиеся на патологические и даже порой опасные ситуации. Именно их необходимо исключить в первую очередь при обнаружении симптоматики.
Как лечить
Лечение выбирается в зависимости от причин, спровоцировавших хрюканье. Если они физиологические, естественные, то особых сложных манипуляций не потребуется. Действия родителей сводятся к следующему:
- каждый день проводить влажную уборку, не применяя чистящие средства и бытовую химию;
- следить за свежестью и влажностью воздуха в комнате: регулярно проветривать помещение;
- обнаружив засохшие скопления в проходах носа, удалять их смоченной ватной палочкой;
- промывать нос, для этого подходят: простой солевой и физиологический растворы;
- не сковывать ребенка в движениях, пеленать не слишком туго;
- дольше бывать с малышом на свежем воздухе, каждый день в одно время;
- заниматься гимнастикой, проводить массаж для грудничков регулярно;
- выработать четкий режим дня, чтобы создать лучшие условия для укрепления иммунитета.
В профилактических целях нос промывают препаратами, рекомендованными в младшем возрасте. Например, подходят Долфин, Аквалор и прочие составы, основной компонент которых – соленая морская вода. В целом, на родителей ложится задача создать оптимальные условия взросления и развития малыша. Физиологические причины хрюканья пропадут сами собой, как только ребенок преодолеет критический этап роста.
Совсем иное дело – лечение при обнаружении патологических изменений и заболеваний. Какие-то рекомендации совпадают с ранее названными. Но есть и специфические, требующие особенно внимательного отношения со стороны родителей:
- посетить педиатра, ЛОРа, аллерголога (иммунолога);
- обнаружив инфекцию или аллергию, приготовить аспиратор или шприц без иглы: придется в скором времени устранять накапливающиеся выделения;
- не посещать общественные места с ребенком, реже общаться с другими людьми, особенно с потенциально опасными (чихающими, кашляющими);
- выполнять влажную уборку в комнате, где находится ребенок, каждый день; проветривать; регулярно бывать на прогулках, если позволяет погода;
- использовать сосудосуживающие средства: Отривин, ДляНос;
- препараты, останавливающие воспалительный процесс (Гриппферон);
- капли, ускоряющие регенерацию поврежденной слизистой: Сиалор, Протаргол;
- противоаллергенные препараты – Виброцил.
Независимо от выбранного средства, надо помнить об ограниченном сроке его применения. Большинство назальных капель разрешено применять на протяжении максимум пяти суток. Прекратить закапывание необходимо, когда пропадет отек слизистой, восстановится нормальное дыхание через нос.
Комаровский о том, что делать, когда соплей у ребенка нет, но хрюкает носом
Доктор придерживается традиционных взглядов и советует не злоупотреблять лекарственными препаратами. Его рекомендации:
Что нельзя делать
Причины «хрюканья» в раннем возрасте – физиологические и патологические. Первые неопасны, а «лечение» состоит в создании условий, благоприятствующих увлажнению слизистой носа и нормальному развитию малыша. С патологическими причинами и способами их устранения должен разбираться доктор. Иногда достаточно промывания и закапывания назальных капель, а порой не обойтись без хирургического вмешательства.
Обзор
Невралгия тройничного нерва — это хроническое (длительное) заболевание, которое зачастую обостряется с течением времени и характеризуется внезапной, острой болью, которая развивается в области лица и головы.
Невралгия тройничного нерва впервые встречается обычно у людей, старше 50 лет. У женщин частота невралгии составляет 5 случаев на 100 000 населения, у мужчин значительно реже — 2,7 на 100 000. В 70% случаев невралгия возникает справа, в 28% — слева, в 2% наблюдается двустороннее поражение.
Боль в лице можно описать как пронизывающую, колющую, как при ударе током. Приступ боли может продолжаться от нескольких секунд до двух минут. Чаще всего поражается одна сторона лица (односторонняя боль), как правило, правая. В редких случаях при невралгии тройничного нерва боль возникает с обеих сторон лица (двусторонняя боль). В 80–90% случаев боль возникает из-за давления на тройничный нерв — самый крупный черепно-мозговой нерв.
Данная статья посвящена невралгии тройничного нерва, редкому типу невралгии. Постгерпетическая невралгия — это довольно распространенный тип невралгии, который обычно возникает после опоясывающего лишая. Прочитайте подробнее о постгерпетической невралгии.
Невралгию тройничного нерва можно разделить на несколько категорий в зависимости от типа боли. Эти категории описаны ниже.
- Невралгия тройничного нерва 1 типа — типичная форма невралгии тройничного нерва. Пронизывающая и колющая боль возникает непостоянно и только в определенных случаях. Этот тип невралгии также называется идиопатической (когда нельзя определить ее причину).
- Невралгия тройничного нерва 2 типа также называется атипичной (нетипичной) невралгией тройничного нерва. Боль более постоянная, ноющая, пульсирующая, сопровождается чувством жжения.
- Симптоматическая невралгия тройничного нерва — боль возникает в результате другого заболевания, например, при рассеянном склерозе.
При диагностике невралгии тройничного нерва ваш врач может провести обследования, чтобы исключить другие заболевания.
В настоящее время способа полностью избавиться он нее с помощью лекарств не существует. Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве жизни человека. Однако с помощью лекарств обычно можно на какое-то время облегчить симптомы.
Как предотвратить появление приступов
Предотвратить появление подобных приступов поможет соблюдение простых правил профилактики. Они направлены на устранение причины появления такой проблемы. Среди основных профилактических мероприятий выделяют:
По возможности лучше отказаться от выкармливания грудничков искусственными смесями. Только молоко матери защитить кроху от различных болезней, в том числе и ларингоспазмов
. Показаны ингаляции с физраствором, минеральной водой, солью, отварами трав или специализированными лекарственными препаратами. Такие процедуры окажут успокаивающее действие. Питание должно быть сбалансированным. В меню должно входить достаточное количество свежих овощей, ягод и фруктов. Старайтесь есть как можно продуктов, содержащих кальций. Отличный эффект дают массажи с использованием различных эфирных масел. Такие процедуры нужно проводить регулярно. Они помогают укрепить дыхательную систему организма и укрепить иммунную систему. В квартире нудно регулярно проводить влажную уборку. Пыль и прочие загрязнения провоцируют ларингоспазм. Если воздух в помещении слишком сухой, установите увлажнитель. При любой возможности проводите время на свежем воздухе. Эффективны прогулки по лесу, вдоль рек и, особенно, по морскому побережью. Старайтесь свой отпуск проводить поближе к морю. Здоровая иммунная система может быть только у человека, который соблюдает баланс отдыха и работы. Необходимо полноценный здоровый сон не менее 8 часов в сутки.
Хорошего эффекта можно добиться при помощи дыхательной гимнастики
. Существует множество упражнений, которые помогают тренировать дыхательную систему и предотвратить появление спазмов. Лучше всего обратиться за помощью к профессионалам, которые научат вас делать подобную гимнастику самостоятельно. Регулярно необходимо проходить медицинские осмотры и своевременно лечить все лор-заболевания
Важно и нормальное психологическое состояние. Избегайте стрессовых ситуаций, психических и эмоциональных перенапряжений. Если вы занимаетесь активным умственным трудом, старайтесь больше отдыхать, например, менять сферу деятельности
Старайтесь избегать контакта с аллергенами. Их попадание в носоглотку часто провоцирует ларингоспазм.
Если вы занимаетесь активным умственным трудом, старайтесь больше отдыхать, например, менять сферу деятельности. Старайтесь избегать контакта с аллергенами. Их попадание в носоглотку часто провоцирует ларингоспазм.
Соблюдение таких рекомендаций поможет избежать появления подобных приступов. Ребенку не стоит проводить ингаляции или массажи против его воли. Это не пойдет ему на пользу. Постарайтесь показать малышу, что такие процедуры будут приятными.
При условии оказания грамотной своевременной первой помощи приступ удается быстро купировать, и он протекает без последствий. Ларингоспазму чаще всего проходят самостоятельно по мере взросления ребенка.
Появление ларингоспазмов – серьезный повод задуматься о здоровье, особенно у детей. Если простые профилактические методики не помогают полностью исключить повторение приступов, обязательно проконсультируйтесь с врачом и четко соблюдайте все его рекомендации.
Ларингоспазм представляет собой заболевание, которое характеризуется появлением судорог, провоцирующих спазм мускулатуры гортанной области. Данному недугу в большей степени подвержены дети, в особенности, груднички, чей возраст не превышает года. Ларингоспазм у детей бывает:
- Острым. Характеризуется единичным случаем, возникающим в результате испуга, сильной истерики или продолжительного плача. При таком варианте событий необходима врачебная помощь с целью выявления природы приступа. Во избежание повторных приступов рекомендуется проведение профилактических мер по предотвращению такого проявления.
- Аллергическим. Возникает вследствие раздражающего воздействия некоторых лекарственных препаратов или других сильных аллергенов.
- Постоянным. Приступы отличаются высокой продолжительностью и могут происходить несколько раз в день.
Ларингоспазм у детей — достаточно опасное заболевание, которое может привести к асфиксии и смерти. При этом частые приступы провоцируют более длительную их продолжительность.
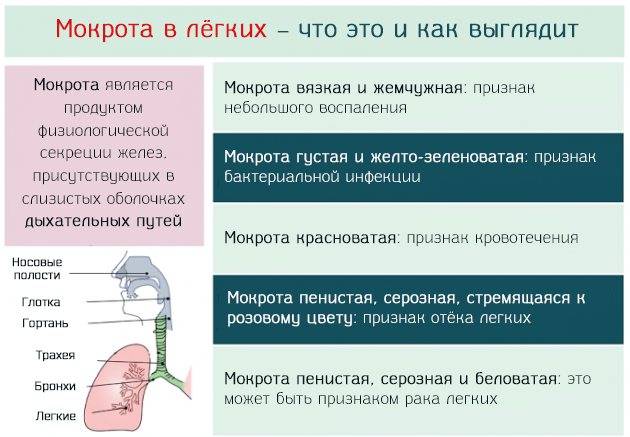
Как вывести мокроту домашним средством
Следующие методы помогут уменьшить избыток слизи и мокроты:
Поддержание влажности воздуха. Сухой воздух раздражает нос и горло, вызывая образование большего количества слизи. Размещение увлажнителя в спальне помогает улучшить сон, сохраняя нос чистым и предотвращая боль в горле.
Пить больше жидкости. Во время болезни употребление дополнительных жидкостей может разжижить слизь и помочь пазухам очиститься. Пациенты с сезонной аллергией также могут обнаружить, что употребление воды помогает избежать заложенности.
Применение теплого компресса на лицо. Это может быть успокаивающим средством от пульсирующей синусовой головной боли. Вдыхание воздуха через влажную ткань — это быстрый способ увлажнить нос и горло. Тепло поможет снять боль и давление.
Держите голову приподнятой. Когда накопление слизи особенно беспокоит, может помочь сон на нескольких подушках или в кресле с откидной спинкой. Лежание на животе может усилить дискомфорт, поскольку слизь будет собираться в задней части горла.
Не подавляйте кашель. Может возникнуть соблазн использовать препараты, чтобы избавиться от кашля. Однако кашель — это способ организма удаления выделений из легких и горла. Лучше используйте сиропы от кашля.
Избавляйтесь от мокроты. Когда мокрота поднимается из легких в горло, организм попытается ее удалить. Лучше ее выплюнуть, чем глотать.
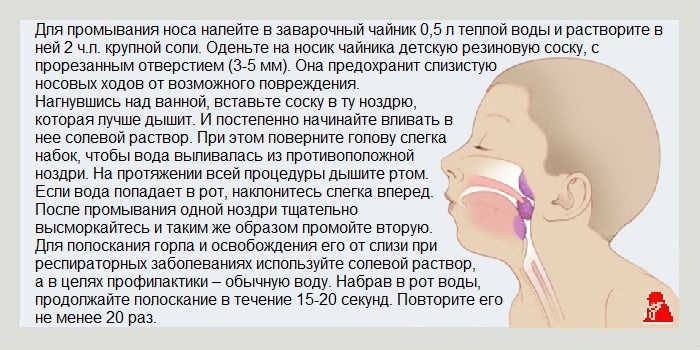
Используйте физиологический назальный спрей или полоскание. Физиологический спрей или ирригатор помогают очистить нос и пазухи от слизи и аллергенов. Ищите спреи, содержащие только хлорид натрия, и обязательно используйте стерильную или дистиллированную воду при орошении.
Полоскание горла соленой водой. Это может успокоить раздраженное горло и очистить остаточную слизь. Одну чайную ложку соли растворите в стакане теплой воды. Раствором можно полоскать горло несколько раз в день.
Использование эвкалипта. Эвкалиптовые продукты используются для подавления кашля и уменьшения количества слизи в течение многих лет. Обычно их наносят непосредственно на грудь. Несколько капель эвкалиптового масла можно добавить в диффузор или теплую ванну, чтобы очистить нос.
Не курите и избегайте пассивного курения. Курение и пассивное курение заставляют организм вырабатывать больше мокроты и слизи.
Сведение к минимуму использования противоотечных средств. В то время как они сушат выделения и могут облегчить насморк, противоотечные средства могут затруднить избавление от мокроты и слизи.
Принимайте правильные препараты. Лекарственные средства, известные как отхаркивающие средства, могут разжижить слизь и мокроту, облегчая кашель. Однако убедитесь, что эти препараты также не содержат противоотечных средств.
Держите аллергию под контролем. Сезонная аллергия может вызвать насморк или заложенность носа, а также избыток слизи и мокроты.
Избегайте раздражителей. Химические вещества, ароматы и загрязнения могут раздражать нос, горло и нижние дыхательные пути. Это заставляет организм вырабатывать больше слизи.
Отслеживание реакции на пищевые продукты. Некоторые продукты могут вызывать реакции, имитирующие сезонную аллергию. Они могут вызвать насморк и зуд в горле, что приведет к образованию избытки слизи. Запишите все продукты, которые вызывают увеличение мокроты или слизи.
Избегайте алкоголя и кофеина. Оба вещества приводят к обезвоживанию, если употреблять их в избытке. Когда слизь и мокрота являются проблемой, пейте больше теплых напитков без кофеина.
Принимайте горячую ванну или душ. Проведенное время в наполненной паром ванной комнате поможет очистить слизь в носу и горле
Горячая вода может принести облегчение от давления в пазухах.
Сморкайтесь осторожно. Может возникнуть соблазн сморкаться, пока не выйдет густая слизь
Однако, выполняя это слишком сильно, вы можете повредить носовые пазухи, что приводит к болям, давлению и, возможно, инфекции.
Есть больше фруктов. Исследование показало, что диета, богатая клетчаткой из фруктов и, возможно, сои, может привести к меньшему количеству респираторных проблем, связанных с мокротой.
Избегайте продуктов, вызывающих кислотный рефлюкс. Кислотный рефлюкс может увеличить количество слизи и мокроты. Люди, склонные к изжоге, должны избегать таких продуктов и спрашивать врача о правильном лечении.
Причины ларингита у детей
Развитию острого ларингита могут способствовать: вдыхание сильно запыленного воздуха, питье холодной воды, перенапряжение голосовых складок (сильный крик, длительная и громкая речь, особенно на морозе), а также курение, в том числе пассивное. В ряде случаев воспаление гортани связано с вирусными (грипп, корь, скарлатина, коклюш) и бактериальными инфекциями.
Симптомы острого ларингита:
- в зависимости от степени поражения гортани голос становится хриплым, грубым. Иногда наступает полная потеря звучности голоса и сохранение только шепотной речи;
- появляется кашель, вначале сухой, сопровождающийся ощущением сухости и жжения в горле, переходящий в кашель с трудно откашливаемой мокротой;
- в ряде случаев отмечается головная боль и незначительно повышенная температура.
Для детей младшего возраста (2-5 лет) характерны подскладочные ларингиты, вследствие особенностей анатомического строения (обилием рыхлой подслизистой клетчатки в подскладочном отделе гортани) и сопутствующими заболеваниями (повышенная возбудимость нервной системы, гипертрофия лимфоидной ткани, частые ринофарингиты, наличие аллергических реакций, сочетающейся с бронхиальной астмой) характеризуются следующими симптомами:
- приступ удушья у ребенка ночью при хорошем состоянии днем
- дыхание затруднено на вдохе, дыхание шумное, свистящее
- лающий кашель, иногда с рвотой
- синюшная окраска губ.
Приступ удушья можно оборвать, вызвав глоточный рефлекс (дотронуться ложкой или шпателем до задней стенки глотки) или чиханье (щекотание в носу).
Приступ длится от нескольких минут до получаса и постепенно прекращается, после чего наступает глубокий сон. Возможны рецидивы крупа в течение нескольких дней. Иногда на следующий день отмечается небольшая охриплость.