Причины желчнокаменной болезни
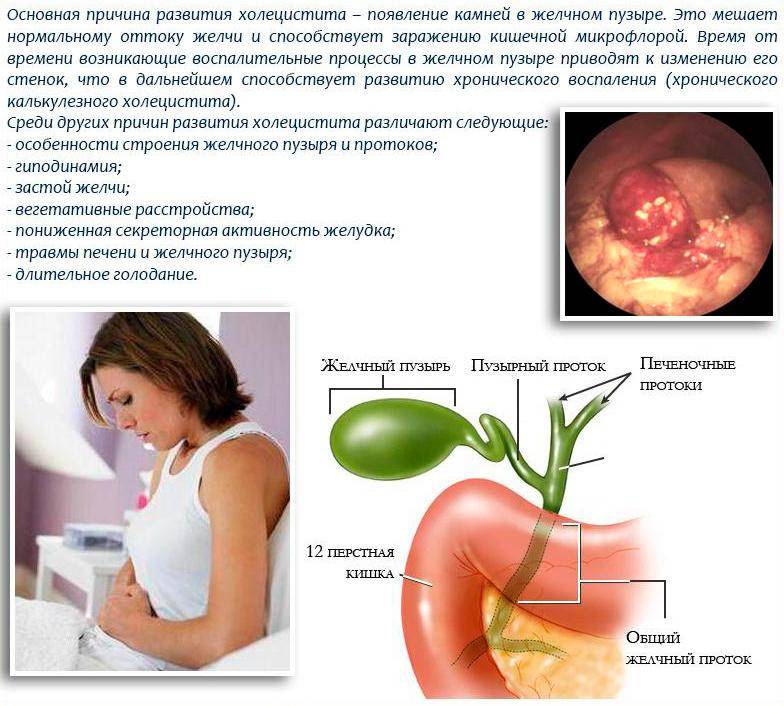
Основной причиной образования камней в желчном пузыре является сочетание двух факторов – 1) повышенное содержание в желчи некоторых веществ (в первую очередь холестерина), когда достигается предел их растворимости и начинает выпадать осадок, и 2) застой желчи. Возникновению и развитию желчнокаменной болезни могут способствовать:
- беременность (гормональная перестройка способствует выделению клетками печени повышенного количества холестерина);
- прием оральных контрацептивов (заместительная гормональная терапия);
- ожирение. Даже незначительный прирост веса за счет жировых накоплений сопровождается повышением в желчи содержания холестерина;
- быстрое похудение, например, вследствие голодания или следования несогласованной с врачами диеты, может привести к изменению состава желчи и стимулировать образование камней;
- малоподвижный образ жизни способствует развитию дискинезии желчного пузыря и желчевыводящих путей и может привести к застою желчи;
- генетическая предрасположенность;
- различные заболевания (сахарный диабет, болезнь Крона, цирроз печени, заболевания крови и др.)
С возрастом вероятность развития желчнокаменной болезни увеличивается. Лица старше 60 лет относятся к группе повышенного риска возникновения этого заболевания.
Признаки и формы холецистита
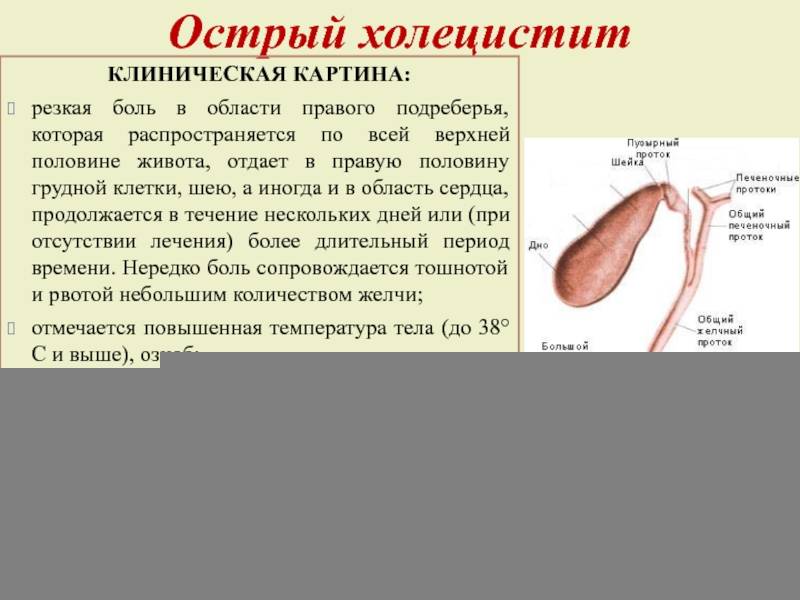
 Острый холецистит отличается сильной болью под правым ребром, имеющую приступообразный характер
Острый холецистит отличается сильной болью под правым ребром, имеющую приступообразный характер
Во время беременности женщина должна очень бережно относиться к здоровью и внимательно прислушиваться к своему телу
Так на что же стоит обратить внимание?. Заболевание имеет две формы течения: острая (случается один раз и при правильном лечении не повторяется) и хроническая (многократное проявление болезни)
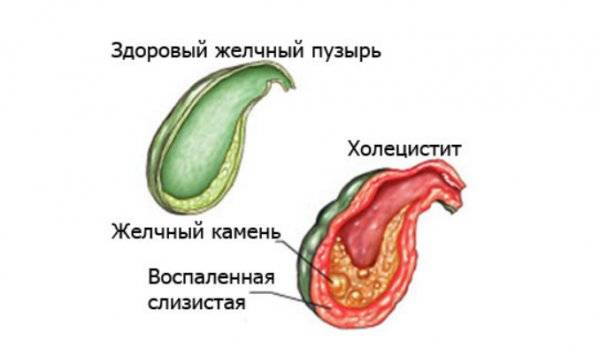
Также современная медицина выделяет калькулёзный (при наличии камней в желчном пузыре) и некалькулёзный (бескаменный) холецистит
Заболевание имеет две формы течения: острая (случается один раз и при правильном лечении не повторяется) и хроническая (многократное проявление болезни). Также современная медицина выделяет калькулёзный (при наличии камней в желчном пузыре) и некалькулёзный (бескаменный) холецистит.
Острая форма проявляется внезапно и имеет следующие симптомы:
- сильная боль под правым ребром, имеющая приступообразный характер;
- болевой синдром, который отдаёт с правой стороны в лопатку или плечо;
- повышенная температура и проявления лихорадки;
- рвота и тошнота, с примесью желчи;
- желтуха и ощущение зуда кожи. Эти симптомы возникают при поражении желчевыводящих протоков.
Хроническая форма заболевания характеризуется приступами, которые возникают периодически. В это время самочувствие женщины сильно ухудшается и имеет следующие симптомы:
- умеренная боль с правой стороны под ребром;
- горьковатый привкус во рту;
- отрыжка с горечью;
- возможное повышение температуры тела;
- ощущение тяжести после еды;
- тошнота.
Иногда у беременных женщин хронический холецистит может протекать без видимых признаков. Часто они списывают болевые ощущения под правым ребром на активность малыша.
Внематочная беременность
При внематочной беременности плод развивается не в матке, а в канале шейки матки, в маточной трубе, брюшной и тазовой полостях.
В нормальном состоянии яйцеклетка при выходе из яичника попадает в отверстие маточной трубы. Передвигаясь с помощью особых ресничек, которыми покрыта маточная труба, через несколько дней яйцеклетка достигает матки. В обычных случаях процесс оплодотворения яйцеклетки возникает в трубе, затем клетка появляется в матке.
В случае инфекционной непроходимости трубы или другой патологии яйцеклетка застывает на месте или двигается очень медленно, так и не успевая добраться до матки. Так возникает внематочная беременность.
Анализ крови на ХГЧ помогает в установлении диагноза внематочной беременности.
ХГЧ – это хорионический гонадотропин человека. В составе ХГЧ находятся альфа и бета-единицы. При помощи анализов крови по увеличению уровня ХГЧ достаточно точно определяется наличие беременности. Так, при нормальной беременности каждые два дня происходит возрастание уровня ХГЧ на 65%. А при внематочной беременности эта динамика неочевидна.
При обычной беременности ХГЧ растет до 10 недели, затем начинает снижаться. Прекращение увеличения уровня ХГЧ может быть следствием замершей или неразвивающейся беременности.
Лечение гепатоза беременных
Лечение гепатоза осложняется тем, что беременным противопоказаны практически все лекарственные средства
Многие лекарства могут вызывать у плода гипоксию и задержку внутриутробного развития, поэтому врач должен провести полное обследование пациентки и убедиться в правильности диагноза, прежде чем определиться с методикой лечения.
Очень важно понять, на какой стадии находится болезнь. В легкой стадии можно обойтись без медикаментозного вмешательства, применяя специальную диету
Будущая мама должна исключить из рациона всю тяжелую, жирную и высококалорийную пищу, а также прекратить прием витаминных комплексов и прочих лекарств (если их отмена не повредит беременности). Также нередко назначаются препараты, призванные оптимизировать работу печени (Хофитол, Эссенциале Форте Н и другие). Во многих случаях диеты бывает достаточно для того, чтобы токсины вывелись из организма, а состояние пациентки улучшилось.
При более тяжелых стадиях женщину направляют в стационар, где решается вопрос о досрочном родоразрешении. Если опасности для плода нет, то роды можно отсрочить, проводя очистку крови при помощи капельниц. Их сочетают с приемом больших доз вышеупомянутых препаратов и жесткой диетой. Если такая методика позволяет приглушить болезнь или хотя бы удерживать ее на одном уровне развития, а состояние плода не вызывает волнений, то лечение продолжают до 37-38 недель, а к этому сроку планируют роды. Если же метод не дает нужного результата (или если состояние плода ухудшается, явно прослеживается гипоксия), в срочном порядке подписывается согласие на индуцированные роды или Кесарево сечение. Часто у ребенка срабатывает защитная реакция на создавшуюся неблагоприятную ситуацию, и самопроизвольно начинаются преждевременные роды. Однако не стоит надеяться только на природу. При возникновении серьезных показаний рекомендуется запустить родовой процесс заранее, чтобы минимизировать риск осложнений.
Очень важно, чтобы беременная с сильным гепатозом находилась под постоянным контролем врачей. Также необходимо проводить расширенный анализ крови каждые два дня
Нередко бывает так, что под действием капельниц показатели крови вдруг отлично падают. Решив, что болезнь отступила, врач выписывает пациентку, а через пару дней она снова поступает в стационар с резко подскочившими трансаминазами.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
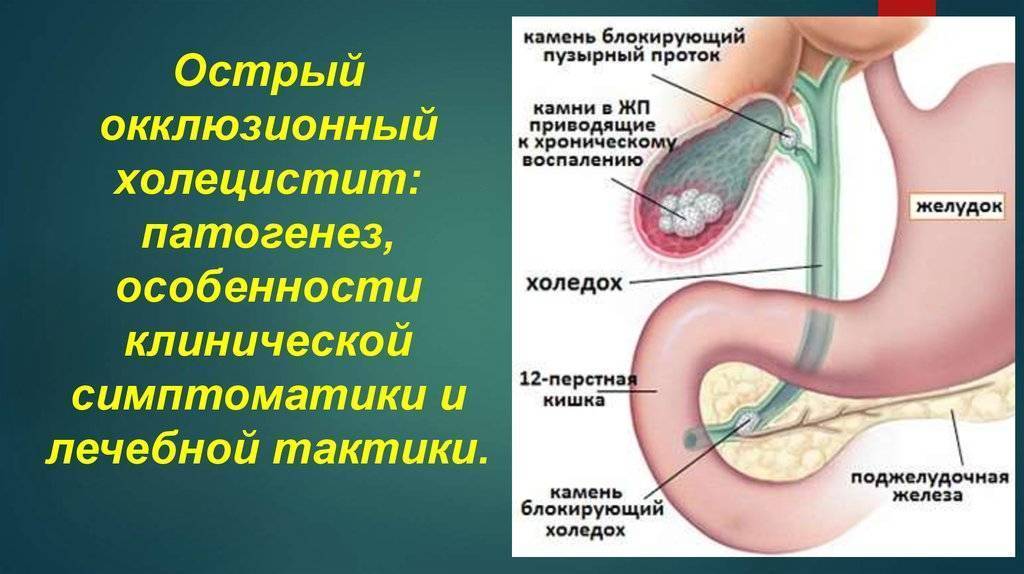
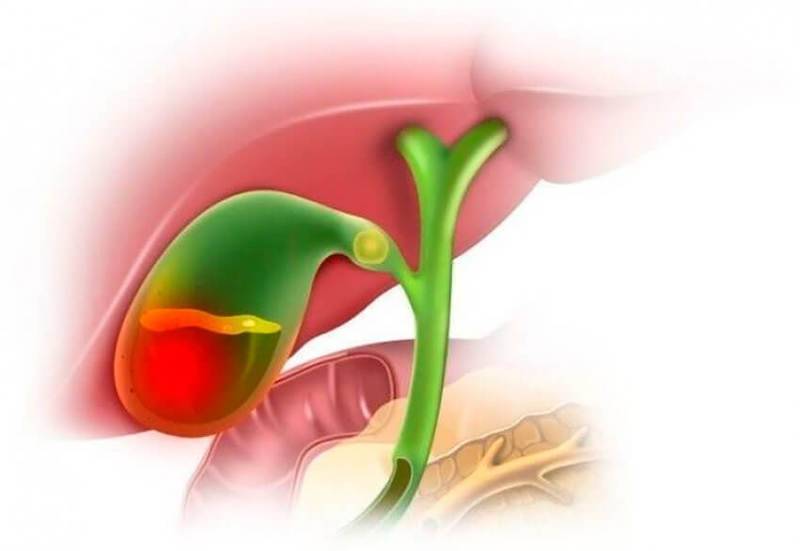
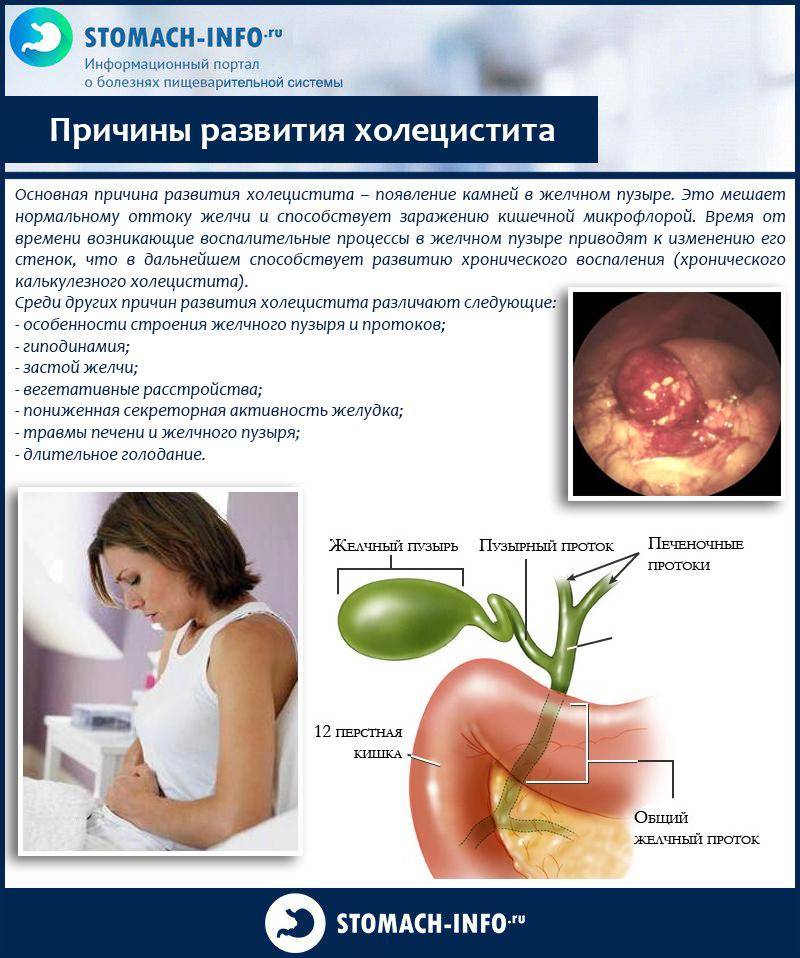
Причины холецистита
Одно из самых частых осложнений камней в желчном — это холецистит. Что делать, если нарушена работа по аккумулированию желчи, вырабатываемой печенью? О признаках острого холецистита и других его разновидностей мы расскажем ниже.
По желчевыводящим путям желчь выводится в двенадцатиперстную кишку из печени и способствует перевариванию пищи. Передвижению желчного вещества способствуют сфинктеры и общая налаженная работа парасимпатической нервной системы. Если мышцы-сфинктеры и протоки взаимодействуют несинхронно, то желчь может подолгу не выходить из пузырного мешка и вызывать в нем болевые ощущения; а также образование камней.
Главной причиной возникновения заболевания считается условно патогенная флора организма — наличие в пищеварительном тракте таких бактерий, как стрептококк, стафилококк, синегнойная палочка, эшерихия коли и других. Микроорганизмы проникают в желчный пузырь из кишечника контактным способом, вместе с кровотоком и поступлением лимфы из любого хронического очага воспаления.
Какие таблетки можно беременным при простуде?
Если лечение народными средствами было неэффективным, можно применять некоторые медикаментозные препараты, разрешенные во время беременности. Но только с разрешения врача! Какие же лекарства можно применять беременным при простуде?
| Симптом | Лечение |
| Высокая температура | Для этого подойдет парацетомол, противопоказаны аспирин, комплексные лекарственные средства (колдрекс, фервекс, терафлю и др.), ибупрофен, нестероидные противовоспалительные препараты. |
| Насморк | Сосудосуживающие капли в нос беременным противопоказаны. Они вызывают сужение сосудов плаценты, повышают артериальное давление. Для лечения насморка у беременных можно использовать пиносол, если у пациентки отсутствует аллергия на эфирные масла, а также синупрет в форме драже и таблеток. |
| Кашель | При кашле разрешается использовать мукалтин, со 2-го триместра беременности показан амброксол. |
| Боль в горле | При боли в горле у беременных безопасны спреи для горла и растворы для полоскания: Хлоргексидин, Мирамистин, Ингалипт, Аргенто Септ, Люголь, Стрепсилс Плюс, Тантум Верде, Стопангин (разрешен со 2-го триместра беременности). |
| Ослабленный иммунитет | Для лечения и профилактики простуды в течение всей беременности можно принимать Оциллококцинум. Начинать прием данного препарата необходимо при первых симптомах заболевания. Со 2-го триместра беременности можно использовать свечи Виферон, на протяжении беременности допускается прием Гриппферона (спрей назальный и капли назальные). |
Еще раз напоминаем: прежде чем назначать самолечение таблетками (даже если написано, что они разрешены при беременности), консультируйтесь со специалистом!
Методы диагностики
После появления первых признаков заболевания следует обращаться за помощью к гастроэнтерологу. Предварительный диагноз ставится лечащим врачом на основании жалоб пациента с учетом характера описываемых болей, частоты их проявления и других симптомов.
Достоверно подтвердить диагноз и определить методы лечения можно после полной диагностики:
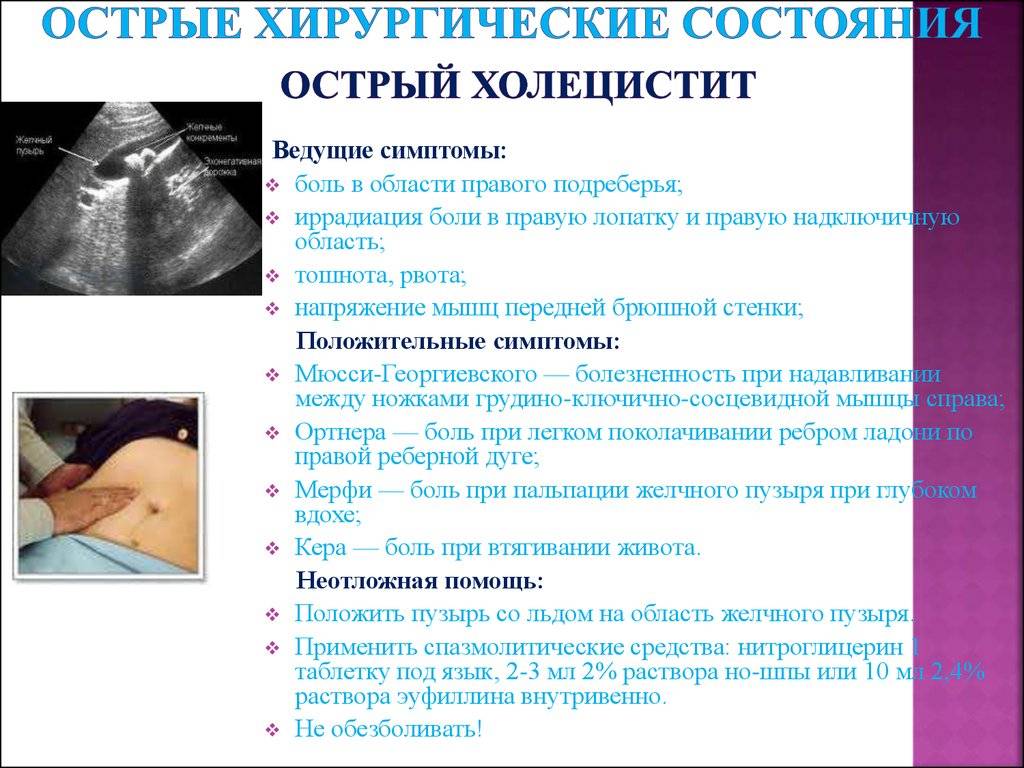
- Исследование анализа крови в лаборатории. При холецистите, в особенности в острый период, показатели уровня СОЭ будут повышены, а также выявлен нейтрофильный лейкоцитоз.
- УЗИ. Обследование позволяет визуально оценить изменения органа. Врач устанавливает форму органа, толщину стенок и его размеры, оценивает сократительную функцию и количество плотных образований при их наличии. На запущенных стадиях при холециститах можно заметить деформацию органа и утолщение стенок.
- Зондирование, в ходе которого выполняется забор трех порций желчи. С помощью дальнейшего микроскопического обследования проводят оценку консистенции желчи и ее цвета. На этой стадии также определяют возбудителя, который является причиной инфекционного процесса. От этого будет зависеть, как лечить холецистит и какие препараты будут эффективнее.
- Рентгеноконтрастный метод — позволяет оценить степень нарушений двигательной функции органа.
В сомнительных случаях пациенту могут быть назначены дополнительные диагностические обследования.
Виды
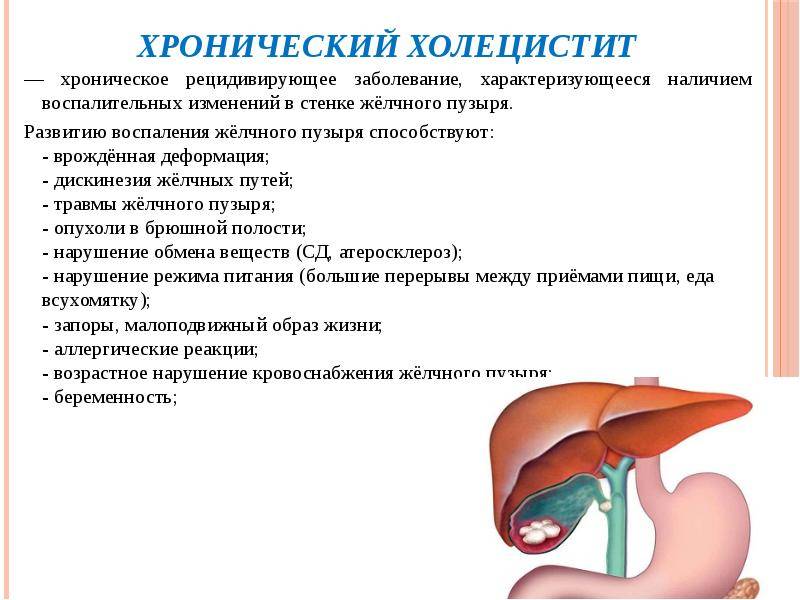
Существует несколько классификаций хронического холецистита. У него есть разные клинические формы:
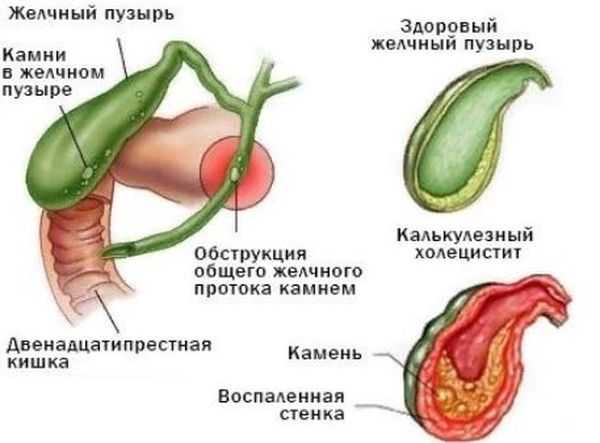
- Каменный: свойства желчи меняются, и начинается образование камней. Они перекрывают проток, и отток желчи нарушается;
- Бескаменный: причиной воспаления становится нарушение кровоснабжения, инфекция или сосудистое заболевание;
- С преобладанием воспаления или дискинетических явлений (нарушена моторика желчного пути).
Хронический холецистит классифицируют по типу течения:
- редко или часто рецидивирующий (различается частотой обострений);
- монотонного течения (с постоянным сохранением некоторых симптомов);
- атипичного течения (с появлением нехарактерных симптомов).
Разной может быть и тяжесть симптомов:
- Легкая. Заболевание обостряется не чаще, чем раз в полгода. Боли умеренные и проходят за две недели;
- Среднетяжелая: до трех приступов в год с сильными болями, сохраняющимися в течение 3-4 недель. Возможно появление тошноты, изжоги, чувства переполнения в желудке. Может нарушаться работа печени;
- Тяжелая. Больше трех обострений в год с сильными болями, с появлением панкреатита и гепатита в качестве осложнений.
Различают также несколько фаз заболевания, классификация может затрагивать характер осложнений и другие признаки.
Как инфекция попадает в жёлчный пузырь
Инфекционный агент может попасть внутрь жёлчного пузыря тремя путями: восходящим способом из кишки, поскольку проток открывается непосредственно в двенадцатиперстную кишку; нисходящим путём, мигрируя с кровью по сосудам лежащей сверху печени; или занестись с током лимфы по лимфатическим сосудам из воспалительного очага в брюшной полости или из другого органа.
Восхождению инфекции из двенадцатиперстной кишки способствует нарушение желудочно-кишечной секреции в виде уменьшения концентрации соляной кислоты, а также неполноценность замыкания сфинктера в месте впадения общего желчного протока и вялость тонуса самого пузыря. Инфекционный агент может «заползти» из печени по печёночному протоку, с которым в виде буквы «V» соединяется пузырный проток.
Нисходящим путём патогенная флора попадает с током крови по общим с печенью сосудам. Чаще всего по лимфатическим сосудам распространяется инфекция при аппендиците, но принципиально может приплыть из любого воспалительного очага, даже больного зуба или гнойной пробки в нёбной миндалине.
Примечательно, что инфекционный агент в содержимом желчного пузыря обнаруживается только у каждого третьего пациента, у двух «чистых» пациентов предполагают очищающее и обеззараживающее действие самой желчи, в которой этот агент переваривается и выносится в кишку. Возможно, в некоторых случаях просто не находят хорошо скрывающегося вредителя, к примеру, очень сложны для обнаружения простейшие микроорганизмы. В большинстве случаев из желчи высевают кишечную палочку и энтерококки.
Но не исключается и аутоиммунный механизм развития воспаления, когда бактериальный агент, запустив первичную воспалительную реакцию в слизистой желчного пузыря, сам погибает в этом желчном «котле», а иммунитет инициирует цепную реакцию против своих тканей, не в силах больше остановиться. Обнаруживаются в пузырном содержимом и бактериальные аллергены, которые способствуют поддержанию иммунитета против собственных тканей организма.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
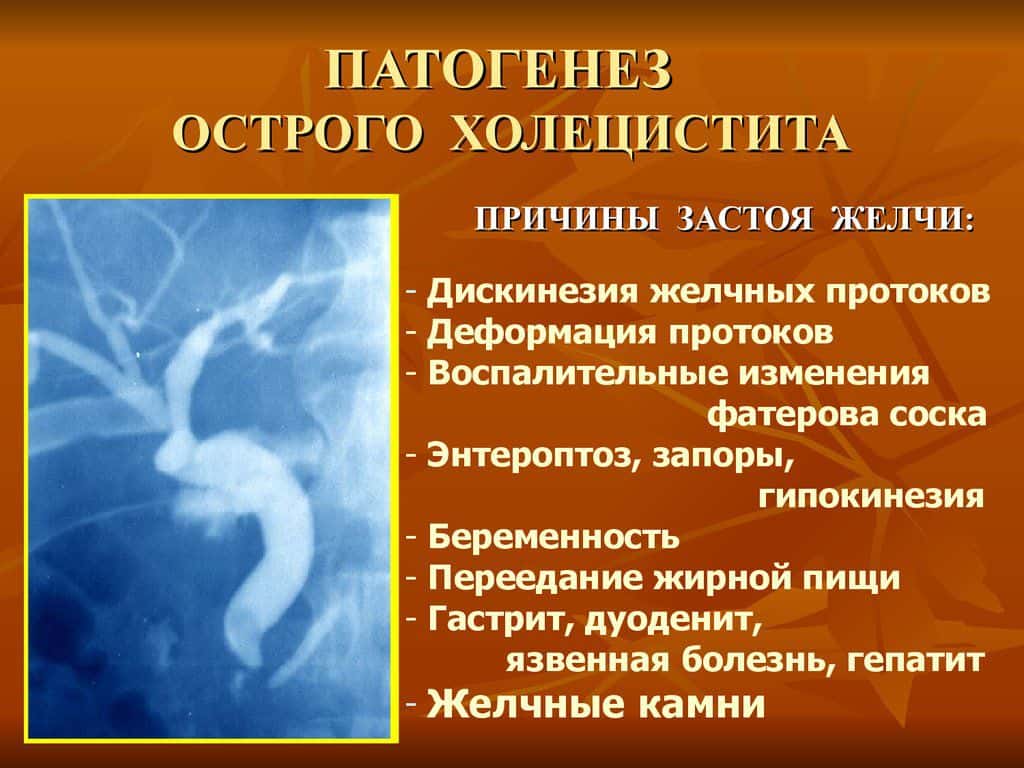
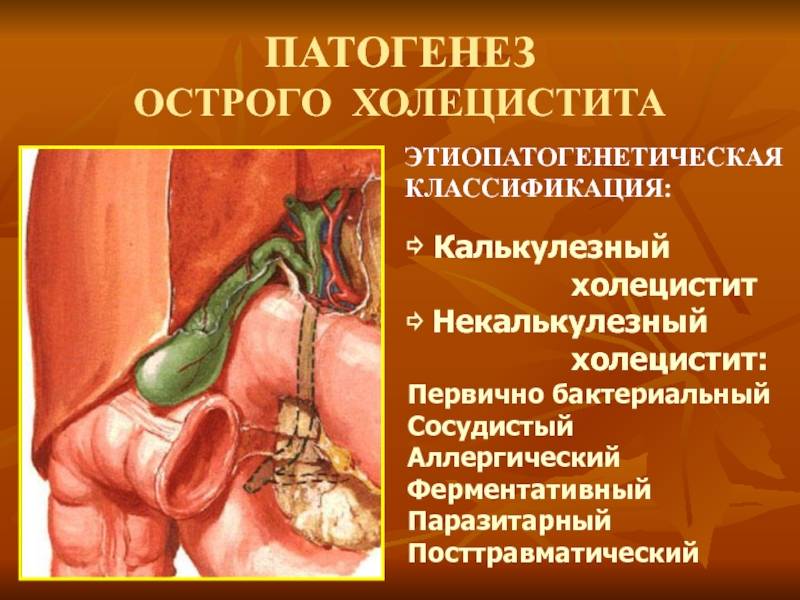
Патогенез
Патогенез – процесс зарождения и развития болезни. Причиной холецистита чаще всего становятся гормональные сбои, способствующие изменению состава желчи, инфекция.
В желчный пузырь вредоносные бактерии способны попадать разными способами:
| Восходящий (энтерогенный) путь | Проникновение происходит из кишечника. |
| Гематогенный путь | Инфекция попадает по печёночной артерии, вследствие поражения носоглотки или ротоглотки. |
| Лимфогенный путь | Болезнь приходит от соседних органов (при пневмонии, аппендиците). |
Также холецистит возникает из-за неправильной работы моторной функции желчного пузыря в совокупности с дисхолией. Это даёт начало асептическому воспалению слизистой оболочки, после чего инфекция набирает обороты.
У беременных это может произойти из-за смещения органов печени и желчного пузыря, в результате сильного увеличения матки. Желчь не может пройти через желчевыводящие пути, образуется застой.
Беременность и работа за компьютером: ищем компромисс. Работа беременных за компьютером
Однозначно сказать, что компьютер очень вреден для организма беременной нельзя, так как поколение детей, зачатых и выношенных в условиях технического прогресса, ещё не выросло. А вопрос излучения электромагнитных волн изучен не до конца. Так что, можно только предполагать, но не утверждать.
Принято считать, что беременность и работа за компьютером сочетаются плохо. И дело не только в облучении, которое может получить будущая мать. К тому же, это явление до сих пор считается спорным. А вот реальную угрозу долгое времяпровождение за компьютером несёт для органов зрения, суставов и сосудов.
Беременность и так считается стрессом для организма, а обездвиженный образ жизни не лучшим образом сказывается на здоровье малыша. Долго засиживаясь за компьютером, будущая мать рискует «заработать» близорукость, развитие которой, прямо пропорционально времени, проведённому у монитора.
Также увеличивается риск появления или обострения геморроя. Это заболевание и так не редкость во время беременности, а сидячая работа только ускорит процесс.
Было замечено, что беременность и работа за компьютером дают усиленную нагрузку на позвоночник. Поэтому, не удивляйтесь, если после трудового дня, не сможете разогнуть поясницу.
Ещё влияние компьютера на беременность иногда выражается в проблемах с работой желудочно-кишечного тракта и венами. А нарушенное кровообращение мешает малышу получить достаточное количество кислорода.
Сколько времени можно проводить у компьютера во время беременности?
Любой врач, услышав этот вопрос, ответит однозначно: тем меньше, тем лучше. Ведь есть множество других, более полезных занятий: прогулка по парку, прослушивание классической музыки, лёгкая гимнастика, общение с друзьями, поход в кино и т. д.
Во время беременности крайне важно зацикливаться на своём состоянии и не выпадать из социума. Положительные эмоции очень важны для развития здорового малыша
Если времяпрепровождение за компьютером – необходимая мера (работа, учёба) – не забывайте делать перерывы. Пройдитесь, разомнитесь, сделайте гимнастику для глаз. Вот увидите – это отразиться на вашей продуктивности самым лучшим образом.
Данные стандарты включают:
требования, предъявляемые к монитору:
- размер по диагонали экрана – минимум 15 дюймов;
- средняя частота регенерации – не менее 85 Гц;
- разрешение экрана, составляющее 800 на 600 точек, при условии отсутствия мерцания;
- общее количество цветов на цветном экране – не менее 256;
- средний размер зерна – не более 0, 28 мм, чем меньше, тем и лучше.
правильная организация рабочего места:
- грамотное и соответствующее заземление для компьютерной техники;
- правильная ориентировка монитора по отношению к источнику света: лучше сидеть к окну спиной; бликов на экране монитора не должно быть;
- к ноутбуку необходимо подключить обыкновенную мышь и клавиатуру и мышь;
- расположение экрана – на 2 – 4 см ниже линии взгляда, расположение стола – немного ниже линии талии;
- использование подлокотников в случае, если в качестве создания опоры для рук рабочая поверхность не может использоваться;
- использование стула с возможностью регуляции в высоту сиденьем и спинкой, которая может регулироваться по наклонному углу;
- спинка и сиденье стула должны быть изготовлены из полумягких и нескользящих материалов, не электризующихся и воздухопроницаемых;
- наличие специальной рифленой подставки для ног, оборудованной на переднем крае бортиком;
- ноги желательно должны касаться поверхности подставки/пола полностью всей плоскостью стопы.
правильная организация режима работы за компьютером для беременной:
- ограничение допустимого времени работы за компьютером – до 3 – ех часов в сутки; организация перерыва на 10 – 15 минут через каждые полчаса;
- в течение перерыва – хождение по комнате, выполнение элементарных упражнений для глаз (крепко «зажмурить» глаза – открыть – движение глазных яблок , вниз, влево, вправо; и так несколько раз – 10 – 15 циклов);
- желательно при работе за монитором работать в полноэкранном режиме;
- в качестве фона при работе с текстом рекомендуется использование белого цвета с расположением на нем черных символов.
Назад к статьям Следующая статья
Уважаемые пользователи!
Перед использованием информации, предоставляемой сайтом medportal.org, пожалуйста, ознакомьтесь с условиями пользовательского соглашения.
Стоматологические болезни, которые нужно обязательно лечить при беременности
От стоматологических проблем не застрахован никто, а в период вынашивания ребенка, когда и без того измотанный женский организм начинает перестраиваться и готовиться к родам – риск осложнений зуба гораздо выше. Время, когда врачи советовали перетерпеть, давно в прошлом, и теперь гинекологи настоятельно рекомендуют лечить зубы во 2 триместре.
Заболевания, которые ни в коем случае нельзя игнорировать:
Кариес – даже в стадии пятна кариозное поражение может причинить немало хлопот. Главная задача пациентки – не допустить воспаления пульпы, и вовремя запломбировать «дырку». Ограничений в пломбировочном материале нет, главное – не пользоваться мышьяком и другими токсичными соединениями, чтобы не навредить будущему ребенку.
Кариес
Пульпит – прямое последствие поздно диагностированного кариеса. Вылечить его просто так не удастся, потому что потребуется серьезное обследование с рентгеном и многократные визиты в кабинет врача с обезболиванием, бормашиной и установкой временных пломб.
Пульпит
Периодонтит – здесь опасность подстерегает тех женщин, у кого обнаружилась хроническая форма. В зависимости от типа заболевания, его придется лечить долго, до нескольких месяцев, и не всегда просто. Самый большой «подводный камень» – частые рецидивы, из-за которых может осложняться течение беременности.
Периодонтит
Гингивит – воспаление десен, хоть и протекает практически безболезненно по сравнению с пульпитом и даже кариесом, но оно может принести куда больше неприятных последствий. На фоне общей интоксикации и ослабления иммунитета начинаются сильнейшие отеки мягких тканей, вплоть до дефектов речи и затрудненного глотания.
Гингивит
Пародонтит – как и в случае с пульпитом, он является осложнением. Первые несколько дней болезнь проявляет себя как небольшое кровотечение, но позже начинает разрушаться ткань пародонта, и поражение происходит в несколько раз быстрее, чем вне беременности. Генерализованная форма особенно опасна – помимо риска потерять все зубы, она сопровождается аритмией, обмороками и общим ухудшением самочувствия.
Пародонтит
Стоматит – на фоне других заболеваний афтозные язвочки не вызывают такого беспокойства, но и здесь есть свои проблемы. Даже во втором триместре у большинства пациенток фиксируется повышенная чувствительность, потому маленькая язва может вызывать сильнейшую боль, сравнимую с поражением пульпы
Тут нужно быть осторожной и тщательно подбирать обезболивающие гели – в них не должно быть лидокаина
Стоматит
Также в период вынашивания ребенка пациентки часто жалуются на обострение налета и камня – зубы могут почернеть буквально в течение недели, и нужно срочно принимать меры. Здесь стоматологи смотрят по ситуации – как правило, используется только ручной инструмент с повторным прохождением ультразвуковой насадкой.
Беременным пациенткам на период лечения зубов категорически запрещено пользоваться ароматизированными зубными пастами и ополаскивателями. В их состав входят отдушки, которые практически гарантировано вызывают рвоту с последующим токсикозом. Чтобы укрепить зубы во время терапии, рекомендуются фтористые пасты и реминерализующий гель.
Симптомы
При возникновении и развитии шейного остеохондроза при беременности симптомы могут носить ярко выраженный характер и доставлять сильный дискомфорт. У женщин может часто болеть голова, случаться головокружения, появляться боли и прострелы в шее. В особо сложных случаях шейный остеохондроз сопровождается тошнотой и рвотой, а также перепадами давления, бледностью и онемением кожных покровов.
Боли в руках и плечах
Болевой синдром в руках и плечах, который иногда может носить пульсирующий характер, вызван сдавливанием или защемлением нервных корешков. При этом может появляться онемение в плечевом отделе и снижение чувствительности кожи.
Ломота и онемение в руках
Снижение чувствительности, онемение пальцев, а также ощущение «мурашек» в руках появляются из-за нарушений в строении позвонков шеи, а также если остеохондроз развился до стадии появления межпозвонковых грыж.
Затруднения некоторых движений
В зависимости от того, из-за чего возникла болезнь и как она развивалась, могут возникать затруднения с поворотом головы (иногда сопровождается хрустом), а также с глотанием и вдохом. Иногда пациентки жалуются на ком в горле и невозможность сделать полный вдох.
Головная боль
Возникновение головной боли при шейном остеохондрозе связано со сдавливанием позвоночной артерии, что также может привести к постоянным головокружениям и нарушению слуха и зрения.
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
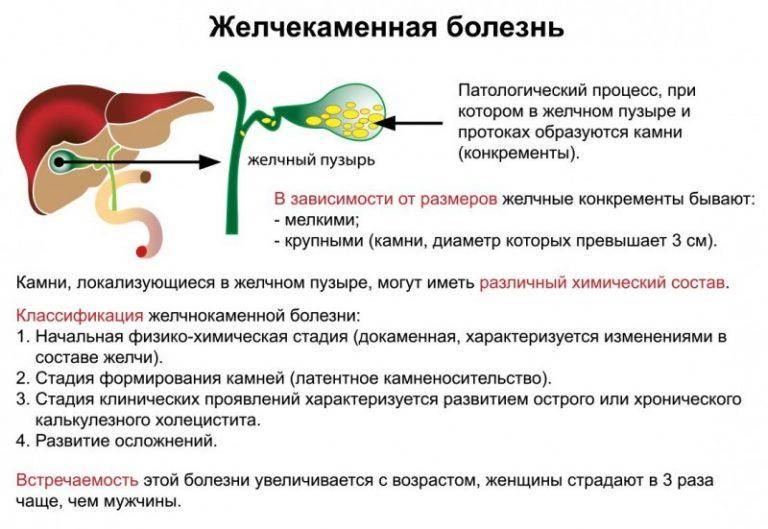
Методы лечения желчнокаменной болезни
Лечение желчнокаменной болезни консервативными методами может быть эффективно только на ранней стадии – до появления камней. К сожалению, на этой стадии редко кто обращается к врачу. Если камни уже сформировались, то лечение возможно, как правило, лишь хирургическими методами. Поиски консервативных методов лечения желчнокаменной болезни, зачастую, – лишь попытка уклониться от необходимости принять решение об операции. Между тем, оперативное лечение не следует откладывать, так как желчнокаменная болезнь является серьёзным заболеванием.
Если выявлены множественные камни или камни значительного размера рекомендуется лечение желчнокаменной болезни оперативным методом, а именно:
Консервативное лечение на начальной стадии
Если процесс камнеобразования ещё не начался (болезнь находится физико-химической стадии), его можно избежать. В этом случае лечение направлено на нормализацию состава желчи и предотвращение ее застоя. Уже образовавшиеся камни, как правило, не рассасываются (в незначительном числе случаев рассасываются мелкие, недавно образовавшиеся холестериновые камни). Поэтому при обнаружении камней в желчном пузыре необходимо особенно береженое отношение к своему здоровью.
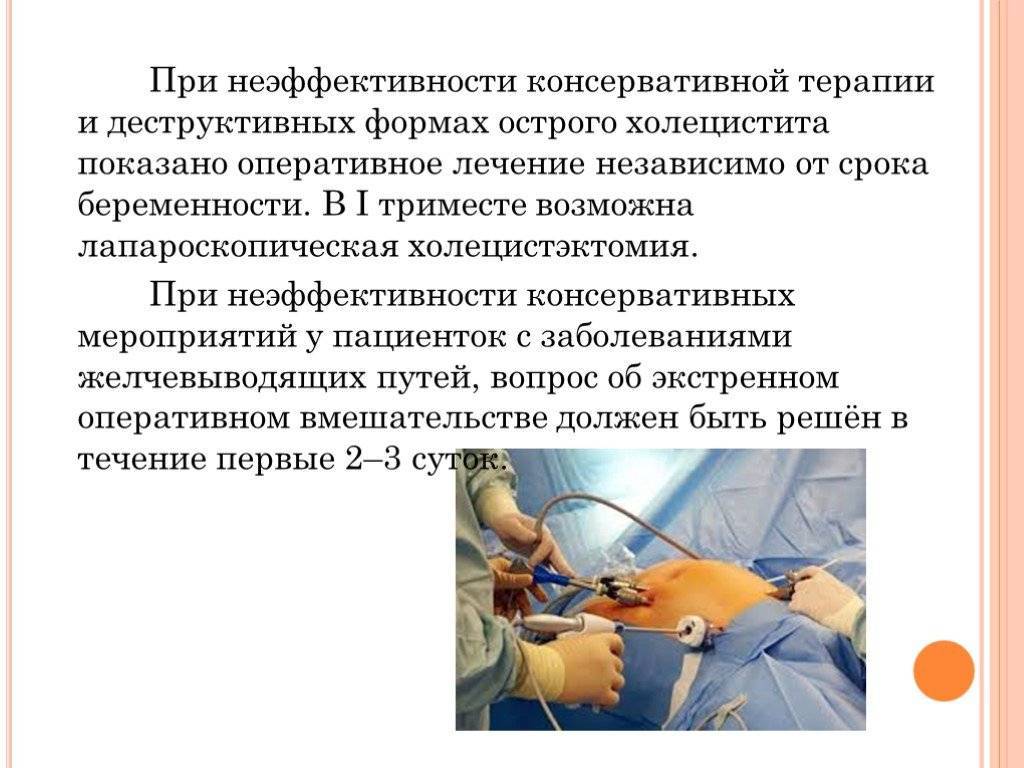
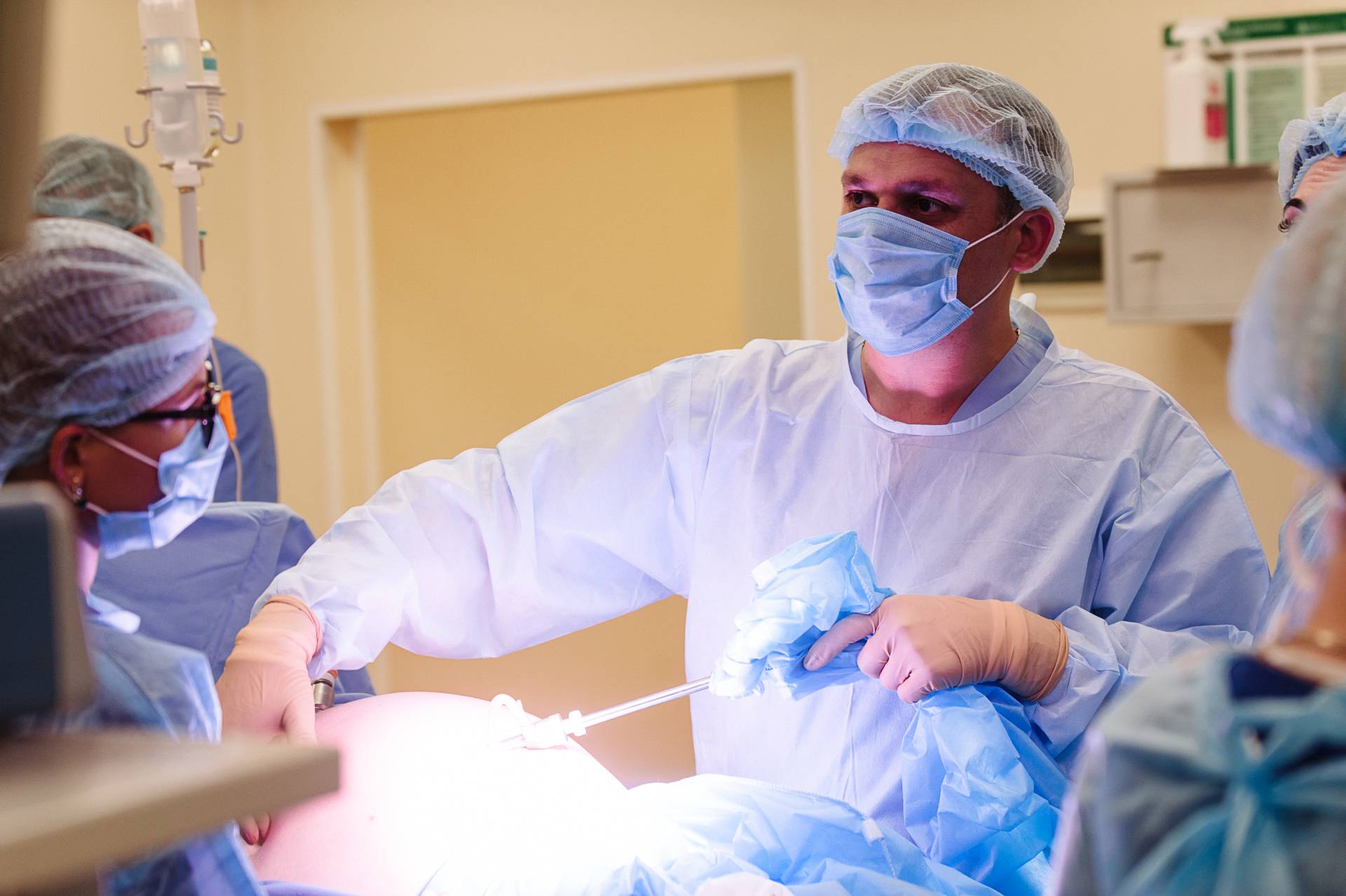
Холецистэктомия
Если выявлены множественные камни или камни значительного размера рекомендуется лечение желчнокаменной болезни оперативным методом, а именно – холецистэктомия (удаление желчного пузыря). Показанием к проведению холецистэктомии является воспалительный процесс в желчном пузыре (калькулезный холецистит).
В «Семейном докторе» операция холецистэктомии проводится лапароскопическим методом.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Все заболевания