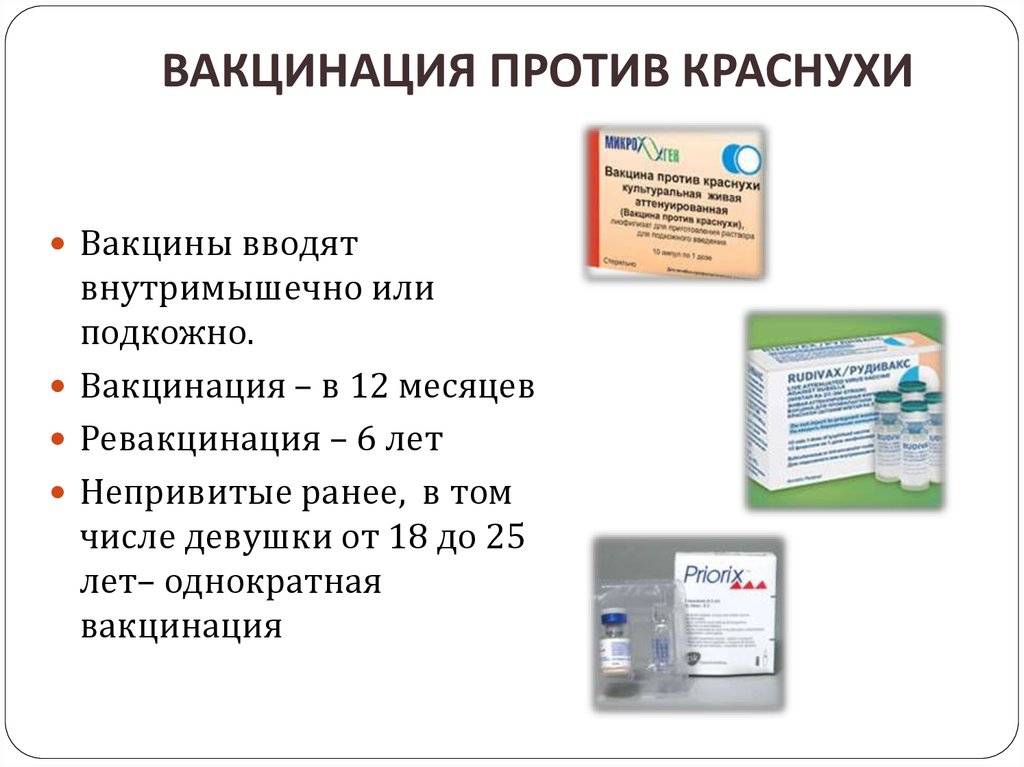
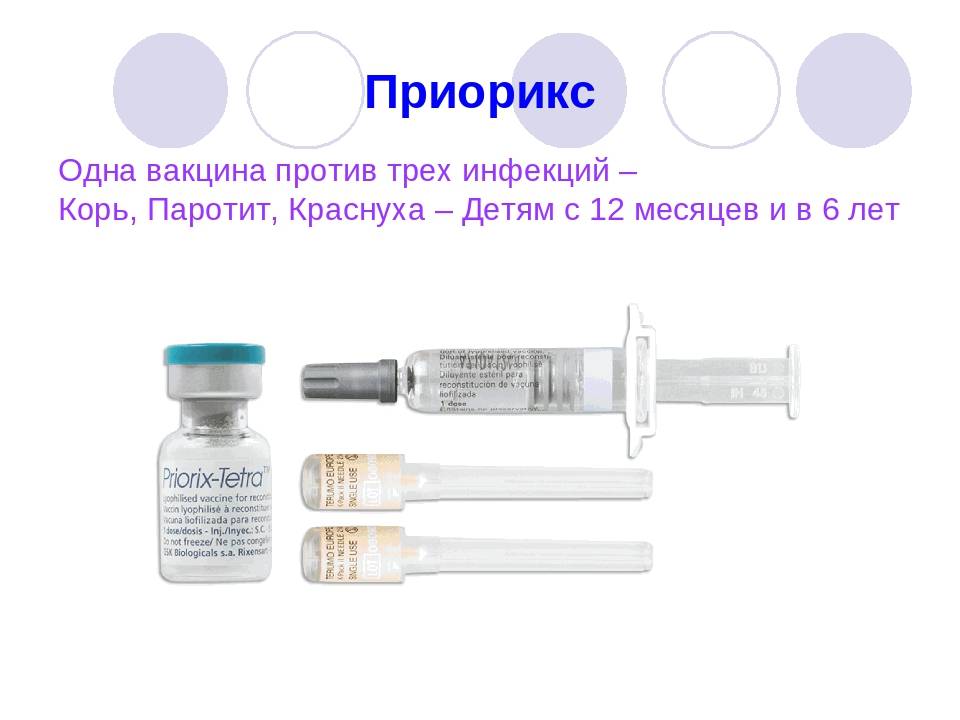
СХЕМА ВАКЦИНАЦИИ MMRII
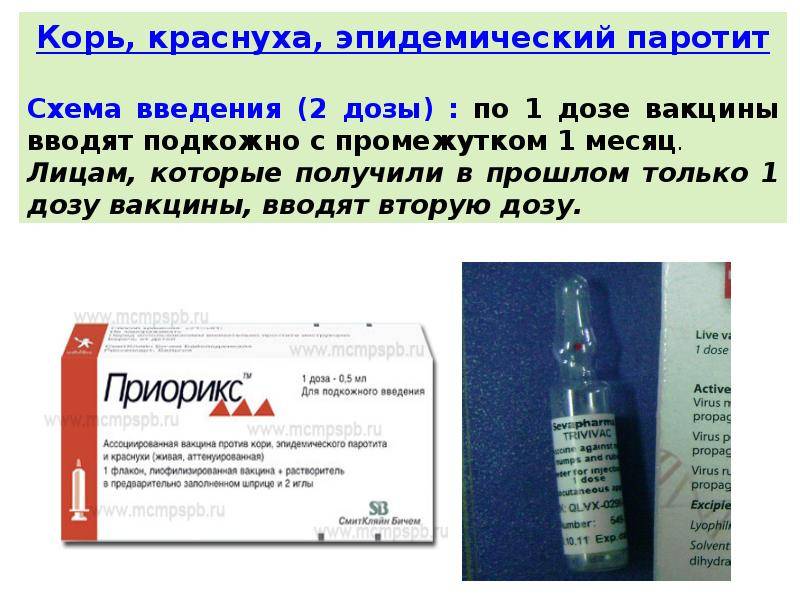
Вакцинация от кори, краснухи и паротита проводится в течение жизни два раза.
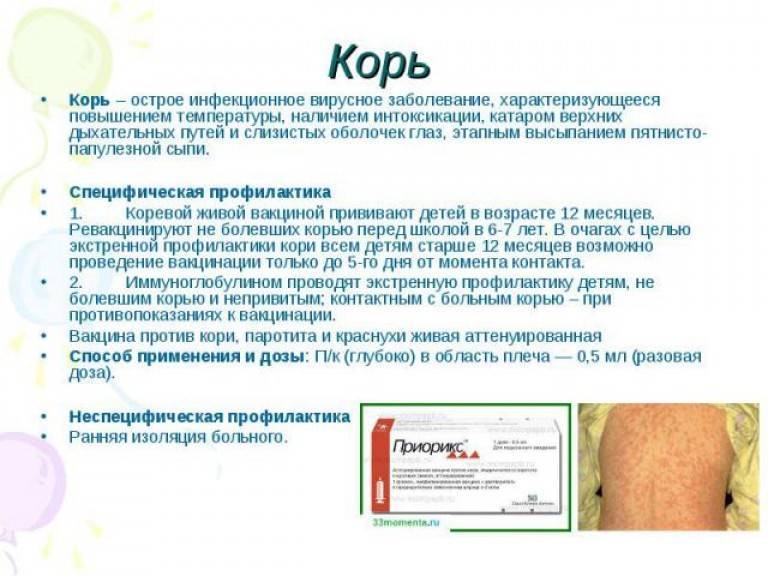
Первую прививку делают в возрасте 12 месяцев. 93% привитых имеют стойкий иммунитет.
Вторая вакцинация проводится в 6 лет. Мы рекомендуем повторную вакцинацию уже с 4 лет в связи с тем, что в настоящее время в мире неблагоприятная эпидемиологическая обстановка. Международная медицина этому не возражает.
В случае если ребенку нет и 4 лет, также допускается проведение MMRII. Основное условие: после первой вакцинации должен пройти 1 месяц. При проведении двукратной вакцинации эффективность – 97%.
Когда сроки введения вакцинации нарушены, первая прививка может быть сделана ребенку в любом возрасте, вторая прививка – не ранее чем через 1 месяц после первой.
Противопоказания
Только врач может решить, подходит ли «Корь» для вакцинации
Вакцина «Корь» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины, и в следующих случаях:
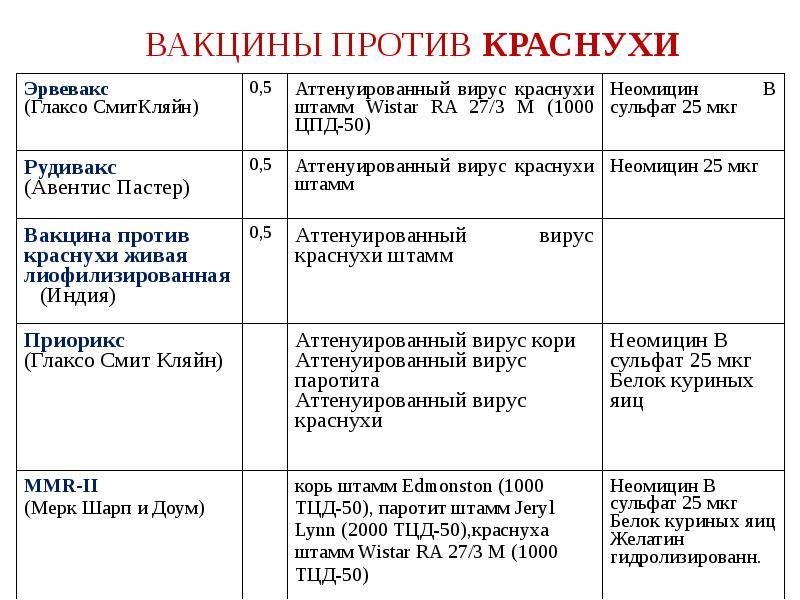
- Тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат и др.), куриные и/или перепелиные яйца.
- Первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой или паротитно-коревой вакцин.
- Беременность.
Вакцинация от гриппа
Грипп – это острая вирусная инфекция верхних дыхательных путей, которая легко и быстро
передается от человека к человеку, в связи с чем, ежегодно регистрируются случаи его эпидемии.
Часто данное заболевание сопровождается развитием серьезных осложнений вплоть до летального
исхода. В масштабах мира ежегодно от гриппа погибает около полумиллиона человек.
Эффективной мерой профилактики гриппа является вакцинация. Вакцина против гриппа является
безопасной, разрешена к применению беременным женщинам во II и III триместрах, а также детям
с 6-месячного возраста.
Вакцинация против гриппа проводится ежегодно, рекомендуемый сезон – с августа по
ноябрь.
Перед проведением вакцинации в нашем медицинском центре проводится осмотр
терапевта. После проведения вакцинации медицинским сотрудником в Прививочный
сертификат вносится необходимая запись. В случае отсутствия сертификата выдается
справка о постановке вакцины.
Стоимость вакцины составляет 500 рублей.
Информацию о наличии вакцины необходимо уточнять по телефону 8(343)363-01-49.
Какие вакцины используются для проведения прививок
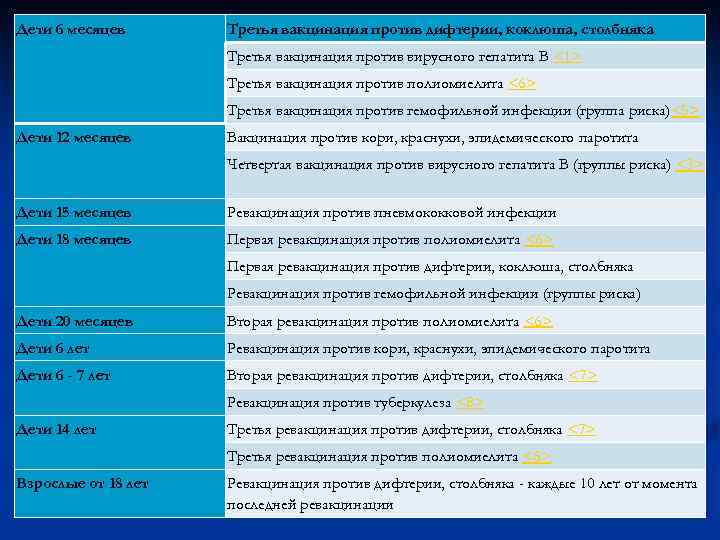
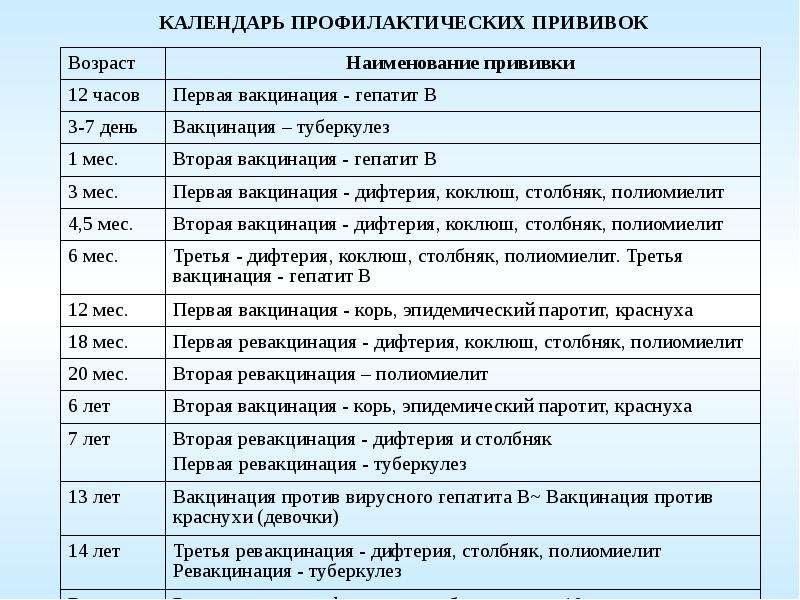
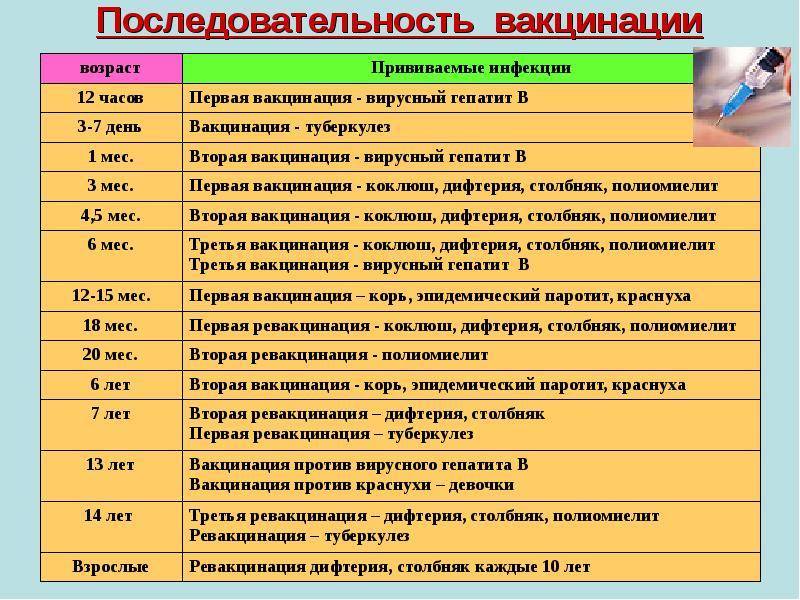
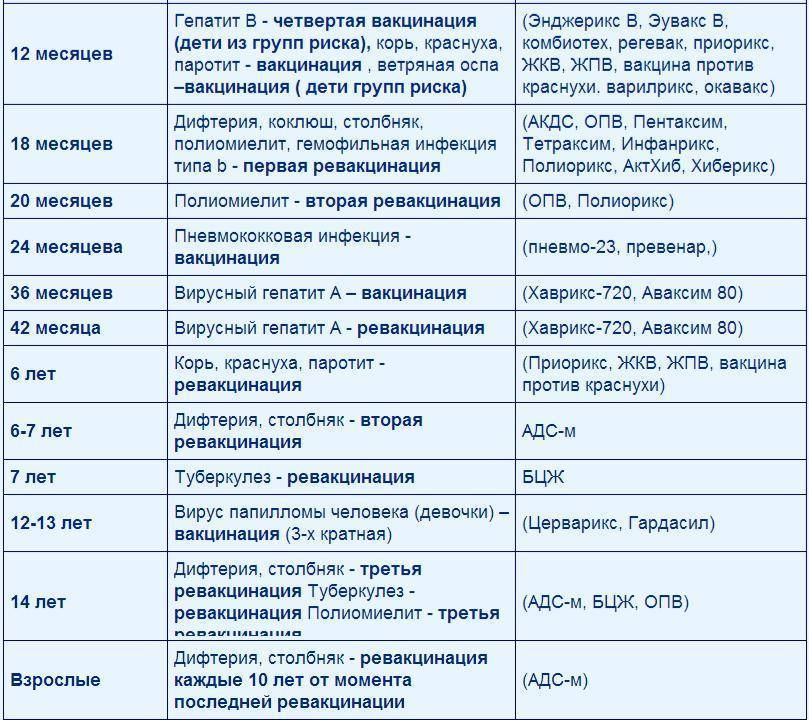
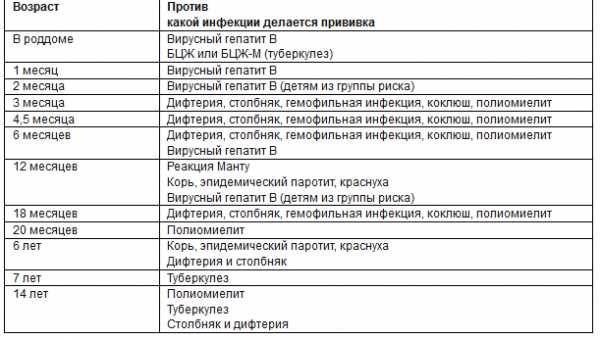
Утвержденная таблица вакцинации детей до года по месяцам в 2020 году в России пересмотрен специалистами. Какие прививки делать, какими вакцинами, доведено до всех детских медицинских учреждений. Вакцинация дает активную защиту детям от перечисленных ниже заболеваний.
- Вирусный гепатит В. Минздрав России утвердил к использованию иммунопрофилактические вакцины: Регевак В, Н-В-VAX II, Энджерикс-В, Эбербиовак НВ и Sci-B-Vac. Регевак – рекомбинантный очищенный антиген вируса гепатита В, относится к серотипу ayw. Содержит вспомогательные компоненты: сорбент – алюминия гидроксид; консервант – тиомерсал, воду, компоненты буфера. Вакцина Н-В-VAX II – от гепатита В, в рекомбинантном виде, MSD. Неинфекционное вещество, содержащее антиген HBsAg против вируса, продуцируется дрожжевыми клетками. Энджерикс-В содержит рекомбинантное действующее вещество Hepatitis b vaccine. Это форма HBS-протеина, являющаяся основным антигеном вируса HBsAg. Эбербиовак НВ содержит основное действующее вещество – Vaccine hepatitis B, относится к группе МИБП-вакцин.
- Туберкулез. Вакцинируется введением бациллы Кальметта–Герена, находящейся в ампуле.
- Дифтерия, коклюш, столбняк. Российское Министерство здравоохранения утвердило к использованию вакцины: препараты Д.Т.Кок и Тетракок, АКДС, бельгийскую вакцину Тританрикс-HB, Д.Т.Вак, АДС, Имовакс Д.Т. Адюльт, АДСМ, АС (Т), АД-М (D).
- Гемофильная инфекция, от которой делают прививку Hib-вакциной Хиберикс. Действующее вещество – средство от гемофильной палочки, конъюгированное с анатоксином от столбняка, Haemophilus influenzae conjugate vaccine.
- Полиомиелит, против которого делают инъекции Имовакс Полио. Часто используется в виде капель. Имовакс Полио содержит действующий компонент – инактивированную полиомиелитную вакцину Poliomyelitis vaccine.
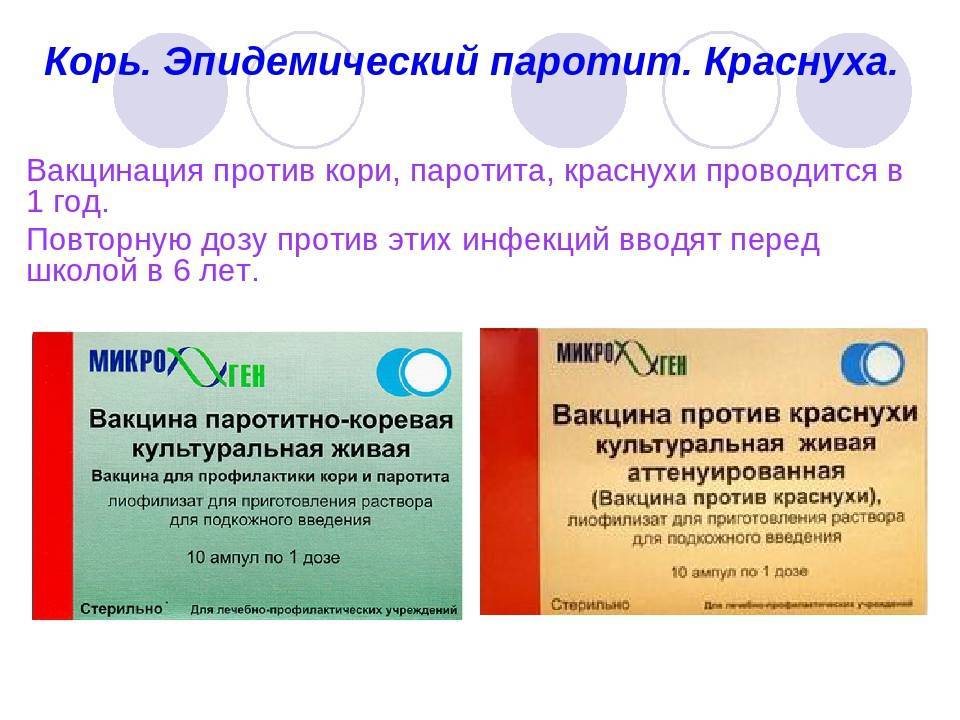
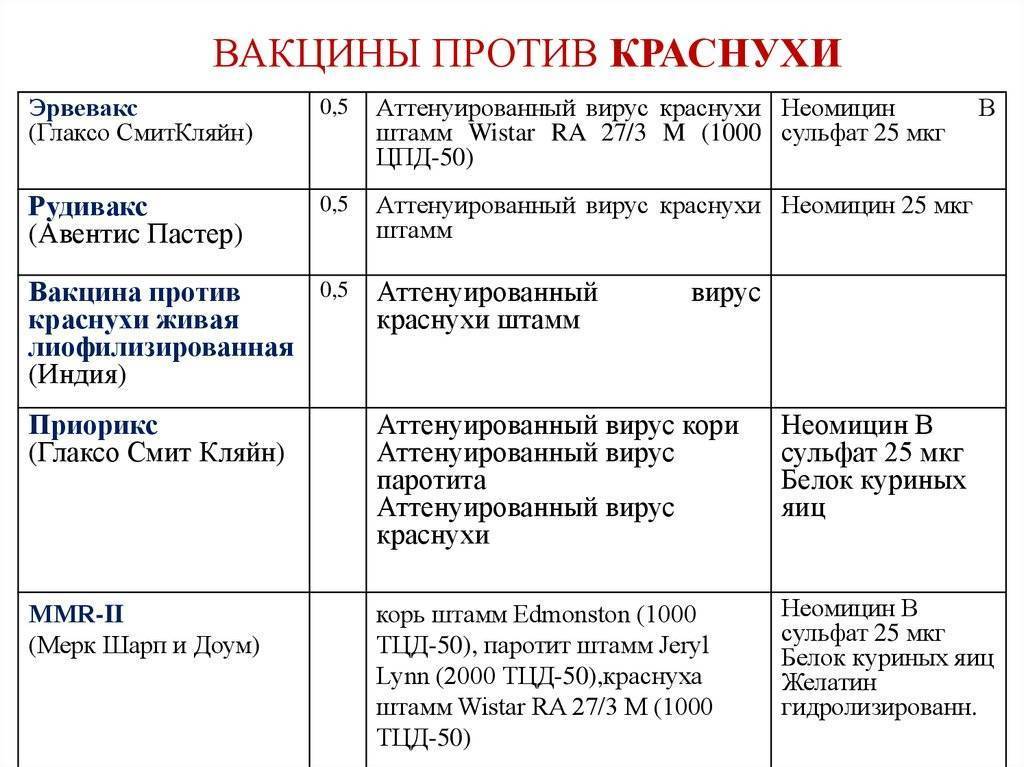
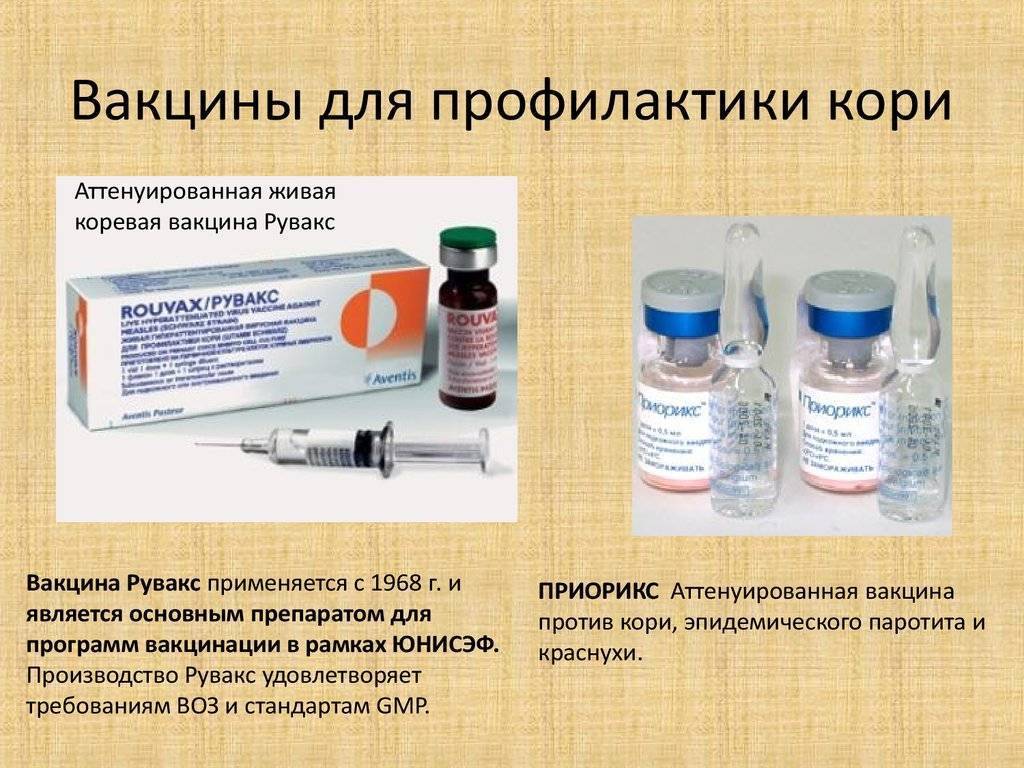
- Корь, краснуха, эпидемический паротит. В России утверждены к использованию индийские и отечественные препараты – Рувакс, Эрвевакс, Приорикс, ММР-II.
Все вакцины проходят лабораторное исследование, безопасны для применения детям первого года жизни.
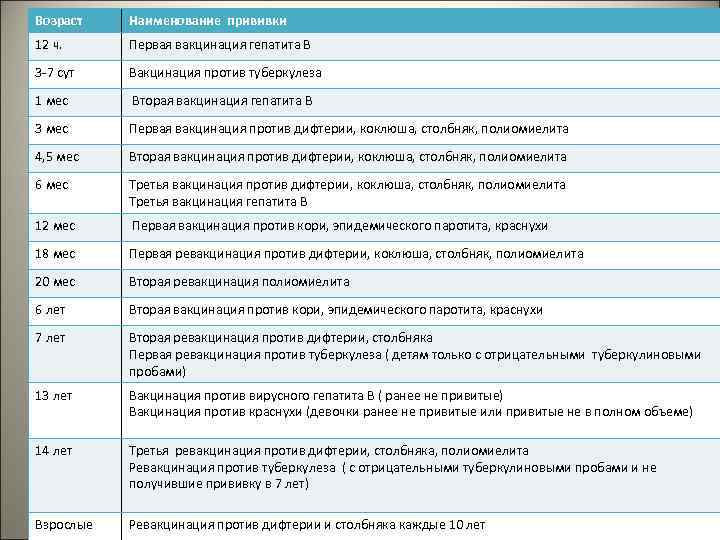
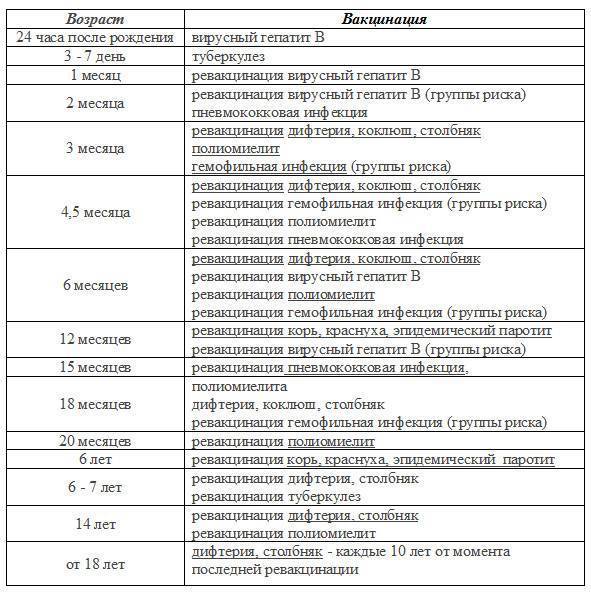
Прививание ребенка после рождения происходит в регламентированном порядке, это делается из соображений, что при рождении у грудничка может быть понижен иммунитет. Схему, по которой проводится данная процедура, принято называть графиком вакцинаций (календарь прививок), который для удобства и предотвращения риска пропустить прививку можно завести и дома.
Регионально, в график могут вноситься изменения, если есть подозрение на вспышку инфекции. Помимо стандартных вакцин, врач, у которого наблюдается ребенок, может порекомендовать дополнительные прививки. Это происходит в тех случаях, когда врач замечает нарушение состояния некоторых органов.
Родителям важно помнить, что данная процедура не является обязательной и для принятия решения делать прививку или нет следует выяснить ее целесообразность, по причине того что введение любо вакцины, является стрессом для неокрепшего организма ребенка. Какие прививки детям в 1 месяц после рождения может порекомендовать лечащий врач:
Какие прививки детям в 1 месяц после рождения может порекомендовать лечащий врач:
Возраст новорожденного
Каким правилам стоит следовать перед процедурой вакцинации:
- Одним из обязательных условий, перед процедурой вакцинации – является осмотр у педиатра. Это позволит уменьшить риск того, что вакцина будет введена в организм во время текущего заболевания.
- Необходимо следить за температурой тела ребенка после вакцинации, она не должна превышать 37,5 градусов. В случае отклонения по данному показателю, следует немедленно обратиться к врачу.
- Оградить ранку от внешних воздействий (вода, расчесывание).
- Проконтролировать, нет ли у ребенка даже малейших признаков аллергии.
Не успевает молодая мамочка прийти в себя от счастья после встречи с новорожденным малышом, как ей тут же задают вопрос о согласии на первую прививку малютке. А, дальше больше, на протяжении 12 первых месяцев малыша – ему предстоит часто бывать на приеме в детской больнице, где кроху будут осматривать разные специалисты и, конечно, педиатр направит вас делать вакцинации от различных болезней. Поэтому родителям стоит заранее узнать, какие прививки делают детям до года, а также изучить информацию о противопоказаниях и рекомендациях по их проведению.
Также в разделе
| Чума (pestis) Чума – острая, особо опасная зоонозная трансмиссивная инфекция с тяжёлой интоксикацией и серозно-геморрагическим воспалением в лимфатических узлах, лёгких и… | |
| Лейшманиозы (leishmanioses). Причины. Симптомы. Диагностика. Лечение. Лейшманиозы – протозойные трансмиссивные заболевания, характеризующиеся преимущественным поражением внутренних органов (висцеральные лейшманиозы) или кожи… | |
| Легионеллез – причины, симптомы, диагностика, лечение Легионеллёз – бактериальная инфекция, проявляющаяся тяжёлой пневмонией, выраженной интоксикацией, а также нарушениями функций ЦНС и почек. Краткие… | |
| Парагрипп (infectio paragripposa). Этиология. Клиническая картина. Осложнения. Лечение. Профилактика. Парагрипп – антропонозное острое вирусное заболевание, поражающее верхние дыхательные пути (особенно гортань) и протекающее с синдромом интоксикации (выражен… | |
| Рожа (erysipelas). Клиническая картина. Лечение. Профилактика. Рожа – инфекционное заболевание, характеризующееся появлением на коже или слизистых оболочках очагов чётко отграниченного острого серозного или… | |
| Воспаление миндалин Воспаление миндалин — процесс, который характеризует ряд инфекционных болезней, при которых патологический процесс касается верхних дыхательных путей…. | |
Брюшной тиф (typhus abdominalis). Этиология. Эпидемиология. Клиническая картина. Диагностика. Лечение. Профилактика. Брюшной тиф – антропонозное острое инфекционное заболевание с фекально-оральным механизмом передачи. Характеризуется поражением лимфатического… | |
| Виды туберкулеза Согласно классификации МСКХ (Международная статистическая классификация болезней и проблем здоровья X пересмотра) туберкулез относят к классу инфекционных и… | |
| Внелегочный туберкулез Большинство больных с внелегочными формами туберкулеза лечатся в нетуберкулезных стационарах или в областных туберкулезных больницах. Фтизиатр лечит больных,… | |
| Иммунитет при туберкулезе Иммунитет — специфическая реактивность, способ защиты организма от живых тел и веществ, несущих признаки генетической чужеродности; способность высших… |
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Можно ли заболеть после прививки
В основном, вакцина хоть и содержит живые вирусы, но они настолько ослаблены, что не способны спровоцировать полноценное заболевание. Часто прививка может вызывать некое подобие кори в очень слабой форме, такие реакции протекают легко и проходят сами по себе, спустя неделю после инъекции. Человек в таком состоянии не является заразным для окружающих.
Однако иногда прививка не вызывает формирование иммунитета против болезни, и человек может полноценно заболеть корью, будучи привитым. Такое явление в медицине именуется несостоятельностью прививочного иммунитета и может наблюдаться у небольшого процента от всех вакцинированных.
Вакцинация против Клещевого энцефалита
Клещевой энцефалит – природно-очаговая вирусная инфекция,
характеризующаяся повышением температуры тела и поражением головного
мозга (энцефалит) и/или оболочек головного и спинного мозга (менингит и
менингоэнцефалит). Заболевание может привести к стойким неврологическим и
психиатрическим осложнениям и даже к смерти больного.
Носителями вируса по статистике являются шесть клещей из ста (при этом заболеть от
заражённой особи могут от 2 до 6 % укушенных людей).
На сегодняшний день прививка от клещевого энцефалита является единственной
эффективной мерой профилактики развития данного заболевания. Вакцина содержат не
опасную для человека дозу ослабленного возбудителя болезни. После ее введения
организм начинает выработку антител, которые распознают и быстро уничтожают
компоненты вируса, в случае их поступления в организм.
Вакцинация показана лицам, проживающим на эндемичных по клещевому вирусному
энцефалиту территориях; лицам, выезжающие на эндемичные по клещевому вирусному
энцефалиту территории, а также прибывшим на эти территории лицам, а также лицам,
подверженным профессиональному риску заражения. Традиционные районы
распространения клещевого энцефалита — Сибирь, Урал, Дальний Восток.
Первичный курс плановой вакцинации состоит из двух вакцин с интервалом в 1-7
месяцев. Прививки можно проводить в течение всего года, в том числе в эпидсезон.
Посещение очага клещевого энцефалита допускается не раньше, чем через 2 недели после
проведения второй вакцинации.
По эпидемическим показаниям может проводится экстренная вакцинация. В этом случае
вакцину вводят двукратно с интервалом 2 недели.
Первую ревакцинацию при обеих схемах проводят однократно через 1 год после
завершения первичного курса вакцинации. Последующие отдаленные ревакцинации
проводят каждые 3 года однократно.
Перед проведением вакцинации в нашем медицинском центре проводится осмотр
терапевта. После проведения вакцинации медицинским сотрудником в Прививочный
сертификат вносится необходимая запись. В случае отсутствия сертификата выдается
справка о постановке вакцины.
Стоимость вакцины составляет 850 рублей.
Информацию о наличии вакцины необходимо уточнять по телефону 8(343)363-01-49.
Противопоказания к проведению прививки от кори, краснухи и паротита
Противопоказания к вакцинации против кори, краснухи и паротита следующие:
- иммунодефицитные состояния (первичные и как следствие иммуносупрессии), лейкозы, лимфомы, другие злокачественные болезни, сопровождающиеся снижением клеточного иммунитета;
- тяжелые формы аллергических реакций на аминогликозиды, яичный белок;
- для паротитной вакцины – анафилактическая реакция на коревую вакцину и наоборот (общий субстрат культивирования);
- беременность (ввиду теоретического риска для плода).
Прививки проводят по окончании острого заболевания или обострения хронического. Вакцинируемых женщин следует предупредить о необходимости избегать беременности в течение 3 мес. (в случае применения Рудивакс – 2 мес); наступление беременности в этот период, однако, не требует ее прерывания. Кормление грудью не является противопоказанием к прививке.
[], [], [], [], [], [], [], [], []
Противопоказания к вакцинации
Среди противопоказаний для вакцинации у взрослого человека выделяют острые респираторные вирусные инфекции либо обострение хронических заболеваний. При данных симптомах вакцинацию откладывают, в среднем, на месяц.
У взрослых существуют также абсолютные противопоказания для вакцинации, среди которых врачи называют все ту же аллергию на птичьи яйца, аллергические реакции на антибиотики, ранее проведенную вакцинацию, беременность и время кормления ребенка грудью.
У малышей противопоказаниями для инъекций против вирусных инфекций служат:
- любые заболевания в острой стадии;
- первичный иммунодефицит;
- СПИД;
- применение накануне препаратов крови, иммуноглобулина;
- осложнения, связанные с предыдущей вакцинацией;
- непереносимость аминогликозидов, белка;
- онкологические заболевания.
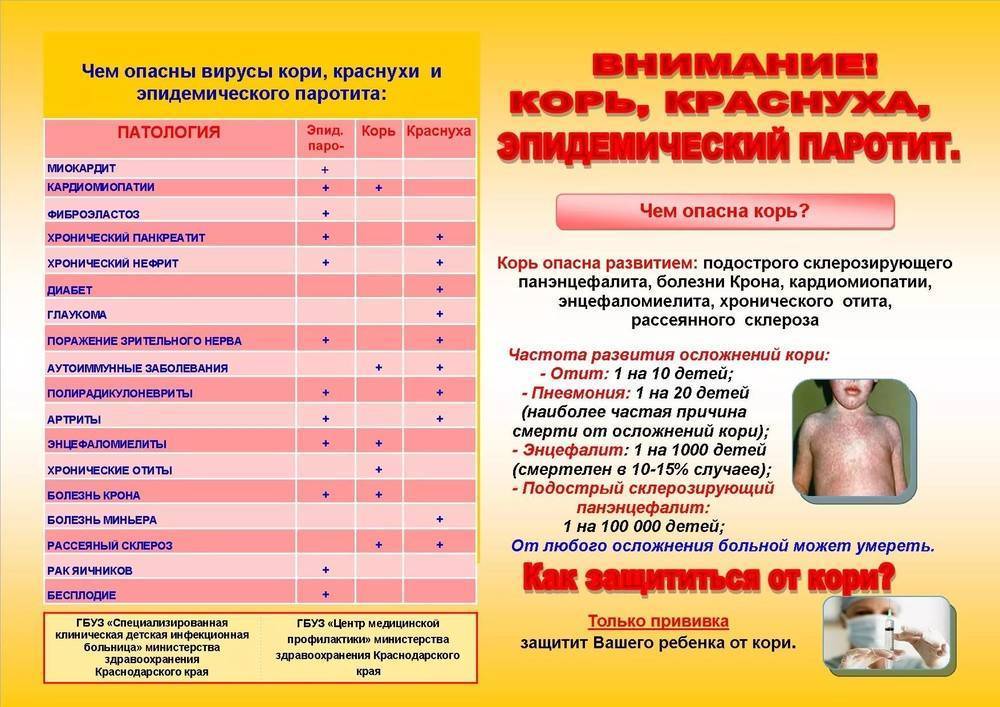
Чем опасны корь, краснуха и паротит
Главной проблемой данных инфекций является возможность внутриутробного заражения плода во время болезни матери, когда последствия могут быть очень серьезными как для здоровья малыша, так и для жизни еще неродившегося ребенка. Тяжелые симптомы у заболевшего также доставляют массу неудобств и неприятностей. Стоит рассмотреть подробнее, как проявляется и чем грозит каждая из данных инфекций.
Раньше корью болели почти все дети. Дело в том, что данное заболевание очень заразно, при возникновении контакта с больным, корь передается в 95% случаев. В особо тяжелых вариантах течения болезни возможны осложнения в форме гепатита, пневмонии и энцефалита, редко, но корь может приводить даже к смертельному исходу. Для беременных женщин опасность переболеть корью выражается в том, что на ранних сроках вынашивания заболевание повышает вероятность развития слабоумия или олигофрении. Страдает дыхательная система, что может приводить к воспалению и гибели плода. На позднем сроке беременности заболевание может спровоцировать ранние роды, и ребенок заражается от матери через родовые пути. В итоге на его кожном покрове и на слизистых оболочках появляются характерные высыпания. Так как иммунитет ребенка еще ослаблен, на этом фоне могут развиваться осложнения в виде энцефалита и пневмонии.
Касательно паротита следует отметить, что инфекция способна поражать оболочки головного и спинного мозга примерно в 15% случаев развития заболевания, у одного человека на 20000 заболевших паротитом может возникать глухота, у мужчин и мальчиков наиболее часто паротит вызывает воспаления яичка и его придатков, у взрослых мужчин – простатит. Редкими, но возможными осложнениями паротита врачи называют панкреатит, нефрит, оофорит, мастит и артриты.
Главными проявлениями краснухи являются мелкая сыпь, воспаление лимфатических узлов, лихорадка. Но это – лишь верхушка айсберга в вопросе сложности данного заболевания. Если женщина в первом триместре беременности переболеет краснухой, с вероятностью в 80% у ее ребенка при рождении обнаружатся пороки сердца, умственная отсталость, глухота или катаракта. Но доносить беременность тоже будет для нее проблемой – очень часто краснуха может быть причиной внутриутробной гибели плода или мертворождения.
Во взрослом возрасте течение болезней может быть очень тяжелым, с большим количеством возникающих осложнений. Но и в детстве данными инфекциями лучше не болеть. Иммунитет от матери (врожденный иммунитет) нестойкий и его длительность – всего несколько недель после рождения.
Общие правила для родителей
Накануне любой предполагаемой прививки, ребенка необходимо оберегать от сторонних контактов, во избежание заражения любыми инфекциями. Кроме того не рекомендуется, переохлаждать ребенка, облучать под солнечными лучами, а также перегревать либо подвергать акклиматизации перед прививками. Иммунная система очень остро реагирует на любые стрессы, которыми являются все вышеперечисленные воздействия, и вакцинация также относится к стрессовым факторам для иммунитета. При сочетании стрессовых реакций возможен сбой в работе антителообразования и нарушение выработки желаемого иммунитета.
Сколько прививок от кори необходимо
Количество вакцинаций от кори в течение жизни определяется возрастом, когда человеку впервые сделали такую прививку. При начале вакцинации в 9 месяцев, человек вынужден будет перенести 4-5 введений вакцины в жизни: в 9 месяцев, в 15 месяцев, в 6 лет, в 16 лет и в 30. При первоначальной вакцинации в год количество последующих введений снижается на 1.
При отсутствии вакцинации в годовалом возрасте первую прививку нужно постараться произвести как можно раньше – в 2-4 года, а следующую сделать по плану в шестилетнем возрасте накануне школы. При первичной вакцинации человека в возрасте, превышающем 6 лет, ему вводят двойную дозу препарата с промежутком в 1-6 месяцев.
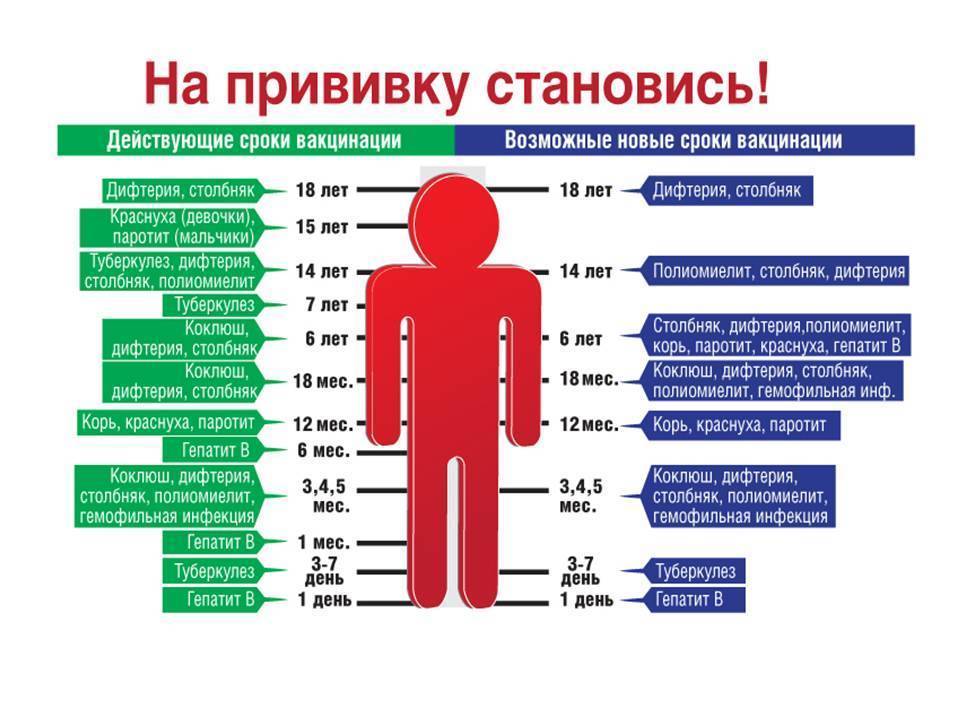
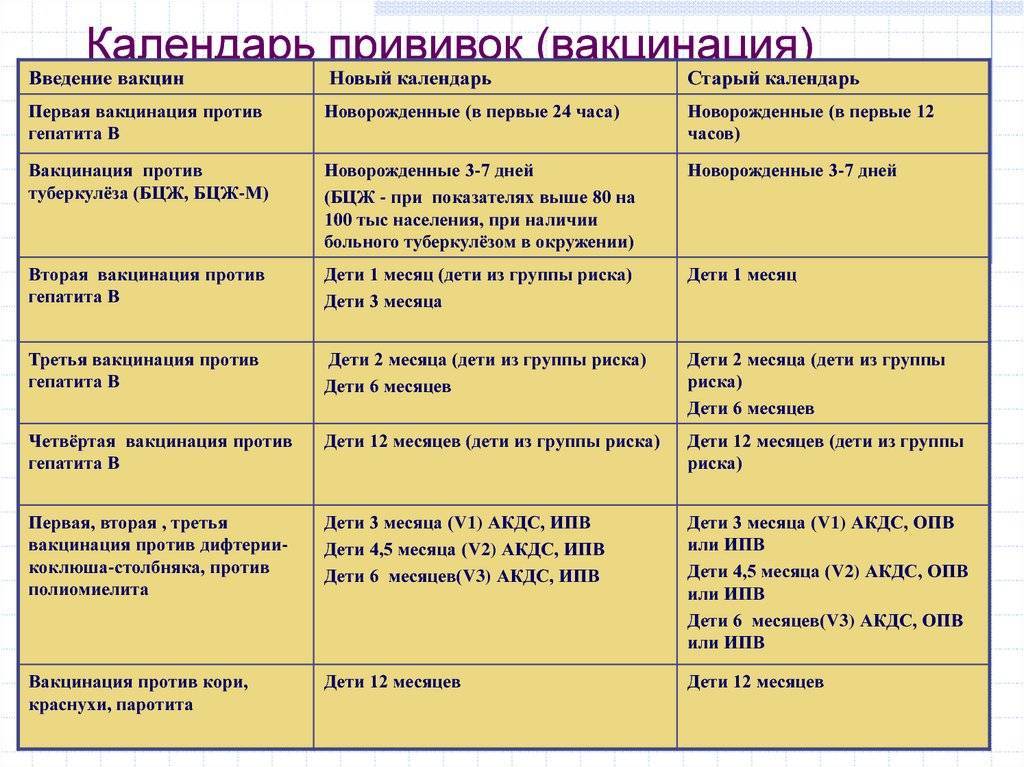
Календарь прививок
Современные вакцины против рассматриваемых инфекционных заболеваний являются комплексными, позволяющими сразу сформировать в организме иммунитет против вирусов данных заболеваний. Однако существуют и моновакцины, которые также иногда применяются. График вакцинации предусматривает первое введение комплексной вакцины в возрасте 1 год. Далее ревакцинацию проводят в 6 лет, затем в период с 15 до 17 лет, с 22 до 29 лет и впоследствии каждые 10 лет.
В случае, если график прививок случайно по объективным причинам был нарушен, следует:
- Сделать прививку, максимально приближенно к нужному графику, соблюдая временной интервал между ревакцинациями не менее 4 лет.
- В случае необходимости экстренной профилактики, после контакта с больным, можно провести вакцинацию соответствующей моновакциной. Трехкомпонентной вакциной можно будет провести ревакцинацию через 1 год после введения подобных вакцин.
Важно понимать, что многочисленные отзывы о вреде прививок для нервной системы привели к тому, что в некоторых регионах резко увеличился процент невакцинированных детей. Однако по медицинским данным, опасность вышеназванных заболеваний значительно превышает крайне редкие осложнения от проведенной иммунизации
Например, в слаборазвитых странах Африки до сих пор ежегодно умирает от кори около 745 тысяч не привитых детей.
Паротит после вакцинации: можно ли заболеть
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Поствакцинальный паротит встречается довольно редко. Тем не менее полностью его исключить нельзя. Вакцина против паротита является высокоэффективной, но в некоторых случаях ранее привитые взрослые и дети могут заболеть. Болезнь обычно протекает у них легче, чем у непривитых людей.
Возможно также инфицирование после вакцинации вследствие применения некачественных вакцин, нарушения процедуры выполнения вакцинации и иммунных нарушений.
Кроме того, если непривитый ребёнок контактировал с больным, и экстренная вакцинация проводилась уже после контакта, есть вероятность что малыш заболеет паротитом, но после прививки он перенесет его легче.
Обычно люди в возрасте старше 40 лет, даже непривитые, паротитом не болеют.
Обязательно ли нужно вакцинировать ребенка? Стоит ли прививаться взрослому? Безусловно, существует некоторый риск, что после вакцинации, даже если она проделана в соответствии со всеми правилами, и вакцина является качественным продуктом, у человека всё равно появятся опасные осложнения. Остается также низкая вероятность, что непривитый человек вообще никогда не столкнется с возбудителем паротита. Решая вопрос “вести ли ребёнка на прививку” следует помнить не только о возможных осложнениях процедуры, но и об опасных последствиях самого паротита – об орхите, бесплодии, глухоте, менингите. В развитых странах включение эффективных паротитных вакцин в национальные программы иммунизации является крайне полезным с точки зрения перспектив развития здорового общества.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Возможные побочные эффекты
У большинства привитых поствакцинальный процесс протекает бессимптомно.
После введения вакцины редко могут наблюдаться следующие побочные реакции различной степени выраженности:
В период с 5 по 15 сутки возможно кратковременное незначительное повышение температуры тела, катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит).
Повышение температуры тела выше 38,5 С в поствакцинальном периоде является показанием к назначению антипиретиков (препаратов, понижающих температуру)
Крайне редко в период с 5 по 18 суток после вакцинации могут появляться покашливание, конъюктивит, кореподобная сыпь, продолжающиеся 1-3 дня. Редко в первые 2 суток после прививки возникают местные реакции, выражающиеся в гиперемии кожи и слабо выраженном отеке в месте введения вакцины, которые проходят без лечения. В период с 5 по 42-е сутки – кратковременное незначительное увеличение околоушных слюнных желез продолжающееся 2 – 3 дня, беспокойство, вялость и нарушение сна.
Очень редко в первые 24-48 часа у лиц с измененной реактивностью возникают аллергические реакции. Через 6-10 сут — судорожные реакции, возникающие после прививки на фоне высокой температуры. В единичных случаях крайне редко через 2-4 недели – возможен доброкачественно протекающий серозный менингит, энцефалит, боли в животе, абдоминальный синдром, болезненный кратковременный отек яичек.
Учитывая возможность развития аллергических реакций немедленного типа (анафилактический шок, отек Квинке, крапивница) у особо чувствительных лиц, для привитых организуют медицинское наблюдение в течение 30 минут после вакцинации.
Приходите на прививки в «ВИРИЛИС». Полный спектр вакцин для детей и взрослых, семейная вакцинация — по специальной цене!
Вакцинация детей против кори, краснухи и паротита с хронической патологией
Иммунодефициты
Живые вакцины детям с первичными формами противопоказаны Инфицированных ВИЧ детей (с симптомами и бессимптомным течением), но без выраженной иммуносупрессии (по показателю СD4-лимфоцитов) прививают в возрасте старше 12 мес. После лекарственной или радиационной иммуносупрессии живые вакцины вводятся не ранее, чем через 3 мес, после применения кортикостероидов в высоких дозах (более 2 мг/кг/сут или 20 мг/сут в течение 14 дней и более) – не ранее чем через 1 мес. после окончания курса лечения.
Туберкулез
Хотя корь нередко провоцирует обострение туберкулезной инфекции, такого влияния вакцинации не отмечено; введение ЖКВ и других вакцин не требует предварительной постановки туберкулиновой пробы.
Больные, получающие препараты крови
Больные, получающие препараты крови, прививаются против кори, краснухи и паротита не ранее, чем через 3 месяца. При введении препаратов крови менее чем через 2 недели после введения этих вакцин, вакцинацию следует повторить.
Последствия иммунизации
Под последствиями иммунизации прививкой корь-краснуха-паротит Всемирная организация здравоохранения имеет в виду возникновение реактивного артрита. Данная аномалия чаще развивается в более позднем возрасте при иммунизации. Предрасположенностью к такой болезни может служить перенесенный в раннем возрасте ревматизм или другие системные заболевания соединительной ткани.
Послепрививочный артрит обостряется в холодные сезоны, а в весенне-летний период больной о нем забывает. Такой артрит поддается лечению с помощью противовоспалительных препаратов, он не приводит к заметному ограничению функциональной активности суставов человека.
Особенности подготовки к вакцинации
Прививка корь краснуха паротит входит в список обязательных. Однако вопрос о проведении вакцинации рассматривается строго индивидуально для каждого ребенка. Это связано с тем, что прививка КПК, как и любая другая, имеет ряд общих и специфических противопоказаний или временных ограничений к проведению. Поэтому перед вакцинированием ребенок обязательно должен обследоваться у педиатра и сдать общие анализы (общий анализ крови и мочи).
Без предварительного обследования, сдачи анализов и получения разрешения педиатра на вакцинирование, прививку ставить нельзя.
Соблюдение этих мер безопасности позволит минимизировать риск развития осложнений после вакцинирования.
ПРОТИВОПОКАЗАНИЯ
- Гиперчувствительность к любому компоненту вакцины;
- Беременность (см. разделы «Особые указания», «Применение при беременности и в период кормления грудью»);
- Анафилактические и анафилактоидные реакции на неомицин (каждая доза восстановленного раствора вакцины содержит около 25 мкг неомицина);
- Лихорадочные заболевания дыхательной сие темы или другие острые инфекции, сопровождающиеся лихорадкой;
- Острый нелеченый туберкулез;
- Болезни крови, лейкозы, лимфомы всех типов другие злокачественные новообразования, поражающие костный мозг и лимфатическую систему;
- Первичные и вторичные иммунодефициты , включая пациентов с иммуносупрессией в результате СПИДа или с другими клиническими проявлениями инфицирования вирусом иммунодефицита человека; нарушения клеточного иммунитета; гипогаммаглобулинемия и дисгаммаглобулинемия;
- Наличие врожденных или наследственных иммунодефицитов у родственников (до тех пор, пока не будет до доказана достаточная иммунокомпетентность пациента);
- Анафилактические или анафилактоидные реакции на куриные яйца в анамнезе.
Вакцинация против Гепатита В
Гепатит В – это вирусное заболевание, вирус гепатита В мало уязвим к неблагоприятным
условиям и может долгое время сохраняться в окружающей среде.
Гепатит В является опасным инфекционным заболеванием, поражающим печень,
способное привести к тяжелым последствиям – циррозу печени и злокачественным
новообразованиям печени. На сегодняшний день, хронический вирусный гепатит В
является неизлечимым заболеванием.
Проведение курса вакцинации приводит к образованию специфических антител к вирусу
гепатита В более, чем у 90% вакцинированных в защитном титре.
Взрослых, не привитых ранее, вакцинируют по схеме: 0-1-6 (1-ая доза – в момент
вакцинации, 2 доза – через 1 месяц после 1-ой прививки, 3 доза – через 6 месяцев от
начала иммунизации).
Не привитым пациентам, которым планируются хирургические вмешательства,
рекомендуется экстренная схема вакцинации 0-7-21 день, и последующая ревакцинация
одной дозой вакцины через 12 месяцев.
Лица из группы риска, в силу профессиональных обязанностей имеющие постоянный
контакт с кровью, должны ежегодно проходить обследование на содержание антител к
HBsAg. В случае снижения титра антител ниже 100 МЕ/л рекомендуется ревакцинация
одной дозой вакцины.
Перед проведением вакцинации в нашем медицинском центре проводится осмотр
терапевта. После проведения вакцинации медицинским сотрудником в Прививочный
сертификат вносится необходимая запись. В случае отсутствия сертификата выдается
справка о постановке вакцины.
Стоимость вакцины составляет 690 рублей.
Информацию о наличии вакцины необходимо уточнять по телефону 8(343)363-01-49.