Симптомы детской розеолы
Инкубационный период обычно составляет от одной до двух недель. Избегание контакта с остро заболевшим ребенком может предотвратить заболевание детской розеолой, однако проблема в том, что далеко не всегда заболевание течет ярко и заметно даже для родителей больного ребенка.
Симптомы детской розеолы могут включать в себя:
Лихорадку. Болезнь обычно начинается с внезапного повышения температуры, нередко до 39-40 С градусов. У некоторых детей может также отмечаться легкая боль в горле, насморк или покашливание, возникающие до начала лихорадки или одновременно с ней. У ребенка могут увеличиваться лимфатические узлы в области шеи до или во время лихорадки. Лихорадка обычно продолжается от трех до пяти суток.
Сыпь. После того, как лихорадка спадает, как правило, появляется сыпь. Однако следует знать, что иногда сыпь при детской розеоле не появляется даже после сильной лихорадки. Сыпь состоит из множества мелких розовых пятен. Эти пятна, как правило, не ощущаются пальцами, но иногда могут быть и приподняты над уровнем кожи. Вокруг некоторых элементов сыпи могут быть белые кольца. Первые элементы сыпи обычно появляются на груди, затем сыпь распространяется на шею, лицо и конечности. Нередко сыпь ограничивается только туловищем, и пропадает, не успевая достичь лица и конечностей. Она не причиняет дискомфорта или зуда, длится от нескольких часов до нескольких суток, а затем исчезает, не оставляя за собой пигментации или шелушения.
Только эти два симптома: лихорадка и сыпь, являются для детской розеолы типичными. Остальные признаки – неспецифические, и являются еще более непостоянными и необязательными:
- Усталость, разбитость, слабость
- Раздражительность и плаксивость
- Легкая диарея
- Насморк
- Снижение аппетита
- Отекшие (опухшие) веки
Когда обращаться к врачу
Если ваш ребенок высоко лихорадит, обратитесь за помощью врача немедленно. Есть масса иных, гораздо более опасных заболеваний, которые могут вызывать высокую лихорадку. Однако если врач осмотрел ребенка, не нашел никаких симптомов иных заболеваний, заподозрил внезапную экзантему и назначил лишь жаропонижающие и отпаивание – слушайтесь его и не давайте ребенку других лекарств.
Обратитесь к врачу повторно, или вызовите «скорую помощь», если:
- Ваш ребенок имеет лихорадку выше 39,4 С
- Ваш ребенок болен детской розеолой, но лихорадка длится более семи суток
- Сыпь не имеет положительной динамики через три дня после появления.
Сообщите своему врачу, если Вы имеете иммунодефицит (ВИЧ-инфекцию, получаете химиотерапию и тд), поскольку в таком случае детская розеола может быть весьма опасна для Вас.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 – 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Как выглядит корь?
В первые 3–4 дня корь очень похожа на ОРВИ, это: температура 38 градусов и выше, сильный насморк, покраснение и рези в глазах, слезотечение, осиплость голоса, першение в горле и сухой кашель. Чтобы в этот период отличить корь от аденовируса или других ОРЗ, чаще заглядывайте больному в рот: на 2–3 день болезни на слизистой щек, около коренных зубов появляются белые пятна, похожие на манку, окруженные красным ободком. Пятна заметны около суток, а затем бесследно исчезают.
На 4–5 день болезни температура спадает, и жизнь вроде как налаживается, но тут же приходит вторая волна болезни: температура до 39–40 градусов и сыпь. Каждый элемент сыпи выглядит как красный прыщик около 2 мм в диаметре мягкий на ощупь. С него как бы сползает краска, расплываясь на коже пятном. Первую сыпь можно обнаружить за ушами, по границе роста волос, на лице. Пятна сливаются, образуя яркие причудливые фигуры. На следующий день сыпь сползает на верхнюю часть туловища и руки, а затем — ниже. Сыпь и температура обычно держатся 3–4 дня, затем наступает выздоровление. На коже еще какое-то время сохраняются буроватые пятна и шелушение. Длительно, иногда месяц и более сохраняется общая слабость.
Симптомы и признаки кори у детей
| Симптом | Механизм развития | Как выглядит |
| Катаральный период у детей длится 3-5 дней | ||
| Лихорадка | Повышение температуры – первый симптом болезни. Температура – это защитная реакция организма на появление вируса кори в крови. | |
| Психомоторное возбуждение | Ребенок становится капризным, плаксивым, раздражительным, плохо спит. Это результат поражения вирусом клеток коры и других структур головного мозга. | |
| Насморк | Через стенки поврежденных вирусом капилляров вытекает жидкость из крови. А слизистая носа вырабатывает особые белки для защиты от вируса. Поражение слизистой оболочки носа, горла вызывает зуд в носу, чихание, боли в горле. Выделения из носа чаще прозрачные слизистые, но могут быть и желтоватые – слизисто-гнойные. | |
| Кашель | Кашель «лающий» громкий. Голос у ребенка становится осиплым. Это результат воспаления в глотке, которое распространяется и на голосовые связки. Отек и воспаление могут вызвать у ребенка спазм гортани (ларингоспазм). Если малышу стало трудно дышать, немедленно вызывайте скорую! | |
| Конъюнктивит | Внутренняя оболочка век отекает и пропитывается жидкостью, выходящей сквозь стенки сосудов. Это создает благоприятные условия для развития вирусов и бактерий. Появляются гнойные выделения из глаз. | |
| Светобоязнь | Ребенка раздражает яркий свет. Он жмурится, глаза слезятся. Это проявление воспаления во внутренней оболочке век. | |
| Одутловатость лица | Лицо выглядит отечным в результате воспаления шейных лимфатических узлов, которые поражаются вирусом. Отечность вызвана аллергической реакцией и застоем лимфы и крови в сосудах лица. | |
| Коревая энантема | На 2-4 день болезни на слизистой оболочке твердого и мягкого неба появляются красные пятна. Они не возвышаются над остальной тканью и достигают 0,5 см в диаметре. Через 1-2 дня у ребенка горло становится красным, и пятна сливаются на этом фоне. | |
| Пятна Вельского – Филатова – Коплика | На слизистой оболочке щек возле жевательных зубов появляются небольшие белые пятна. Они плотно фиксированы, немного возвышаются над остальной тканью и окружены узкой красной каймой, напоминают крупинки манной каши. Пятна – участки омертвления пораженных клеток слизистой в очаге размножения вируса. Они являются характерным симптомом кори и появляются на 3-5 день болезни. У детей до года они могут отсутствовать. | |
| Боли в животе | Ребенок отказывается от еды, жалуется на боли в животе. Стул становится учащенным, может появиться рвота. Такие проявления болезни связаны с поражением слизистой оболочки кишечника и его лимфоузлов. | |
| Период высыпаний продолжается 4-5 дней | ||
| Сыпь на коже | Сыпь появляется на 3-4 день после начала болезни. Первые высыпания на лице и за ушами. Постепенно они распространяются на шею, верхнюю часть груди и спины. На 2-й день сыпью покрывается туловище, а на 3-й день ноги и пальцы на руках. Сыпь при кори называется пятнисто-папулёзной экзантемой. На фоне здоровой неизмененной кожи появляются розовые узелки неправильной формы, возвышающиеся над кожей. Папулы кори имеют плоскую поверхность и окружены красноватыми пятнами. Они быстро увеличиваются в размерах и сливаются между собой. Новые высыпания и сопровождаются высокой температурой, кашлем, насморком. С четвертого дня сыпи состояние начинает улучшаться, и ребенок считается незаразным. | |
| Период реконвалесценции (пигментации) длится 7-10 дней | ||
| Пигментация “грязная кожа” | Через пять дней после начала высыпаний, на месте папул остаются пятна светло-коричневого цвета. Это результат отложения на пораженных участках кожи большого количества пигмента меланина. | |
| Шелушение кожи | Кожа на месте высыпаний шелушится – это скопления отмерших клеток рогового эпителия. Чешуйки при кори мелкие, напоминающие муку. | |
| Улучшение состояния | Температура нормализуется, уменьшается кашель и насморк. Освобождение организма от вируса происходит благодаря появлению в крови противокоревых антител. |
Корь истощает иммунную систему и на протяжении нескольких месяцев после болезни защита от инфекций ослаблена. В этот период ребенок часто болеет. Поэтому постарайтесь не посещать с малышом массовые скопления людей. Кормите его белковой и витаминной пищей, больше гуляйте на свежем воздухе.
В России небывалая вспышка кори: так ли это?
Нет, пока все штатно. Официально заболеваемость корью равна 17,3 случая на 1 млн человек. Это в 50 раз меньше, чем на Украине, в 15 раз меньше, чем в Греции и в 2,5 раза меньше, чем во Франции. По ситуация с корью в нашей стране стабильная.
В 2016 году число заболевших корью в России было рекордно низким, а в последние два года постепенно растет, но это вполне нормально. Раньше вспышки кори наблюдались каждые 2–3 года. После поголовной вакцинации благополучные периоды удлинились до 8–10 лет, но за каждым из них закономерно следует пик заболеваемости. Почему так происходит, и что с этим делать — пока не известно!
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
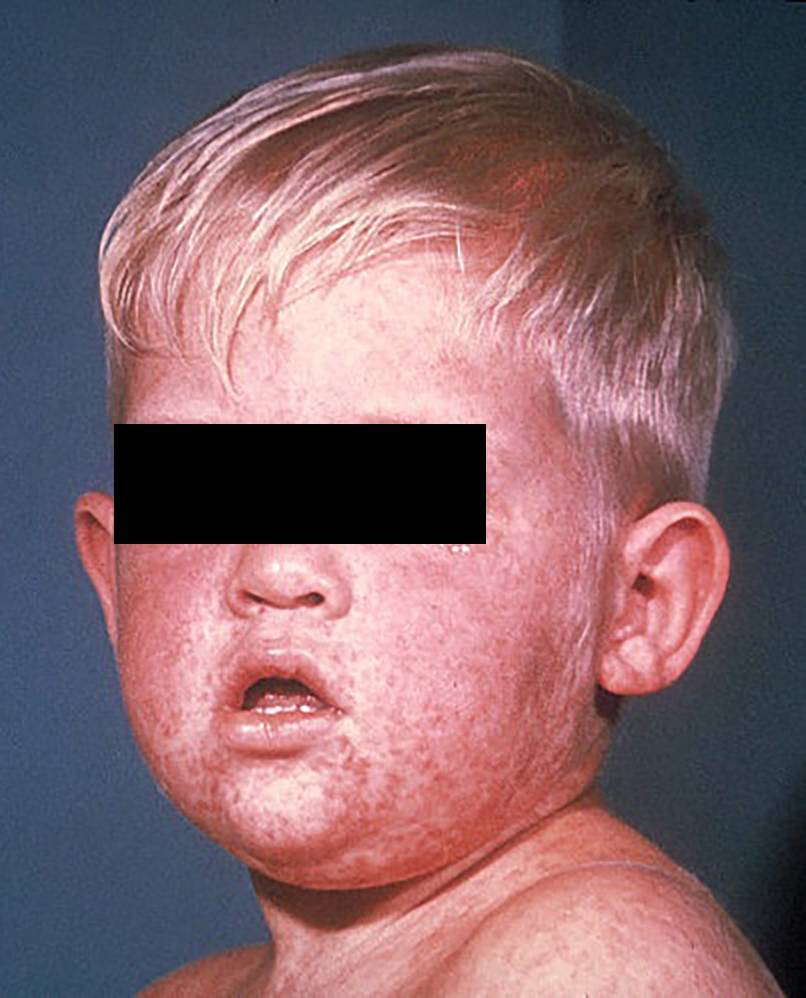
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Диагностика кори
Если вы подозреваете, что заразились корью, то необходимо обращаться к врачу-инфекционисту. Лечением кори у детей занимается врач-педиатр. Часто врач ставит диагноз на основе осмотра. Но необходимо провести еще ряд анализов, чтобы не спутать корь с краснухой, инфекционной эритемой или скарлатинойОбщий анализ крови При кори в крови выявляют такие изменения:
- снижение уровня лимфоцитов, лейкоцитов, моноцитов и нейтрофилов;
- снижение уровня эозинофилов (могут отсутствовать полностью);
- скорость оседания эритроцитов (СОЭ) умеренно повышена.
Иммуноферментный анализ на антитела к вирусу кори Для исследования берут кровь из вены, отделяют ее сыворотку и обрабатывают с помощью специальных ферментов. Для изучения титра антител широко используют – реакцию торможения гемагглютинации (РТГА) и реакцию нейтрализации (РН), реже реакцию радиального гемолиза (РРГ) и реакцию иммунофлюоресценции (РИФ).Иммуноглобулины М (IgM) – вещества, которые вырабатываются в организме для борьбы с вирусом кори с 3-4 дня болезни. Диагноз кори подтверждают такие результаты:
- 0,12 – 0,18 МЕ/мл – сомнительный результат. Антитела еще не выработались, возможно, с начала болезни прошло недостаточно времени. Необходимо повторить анализ через 10 дней.
- >0,18 МЕ/мл – положительный результат. Организм распознал вирус кори и начал с ним борьбу.
Если титр антител меньше 0,12 МЕ/мл, то организм никогда не встречался с вирусом кори и причиной плохого самочувствия стал другой микроорганизм.Иммуноглобулины G (IgG) – антитела для борьбы с вирусом кори, которые начинают выделяться со второго дня высыпаний или на 10-14 день после инфицирования. Они сохраняются на всю жизнь, обеспечивая защиту от повторного заражения.При заражении корью возможны такие результаты:
- 0 – 0,12 МЕ/мл – антител к кори не обнаружено. Болезнь вызвана другим вирусом.
- 0,12 – 0,18 МЕ/мл – сомнительный результат.
- >0,18 МЕ/мл – положительный результат. В организме выработалось достаточно антител для защиты от вируса.
Дополнительные анализы хотя и не могут выявить причину болезни, но много говорят о состоянии организма и возникших осложнениях.Общий анализ мочиПри кори в моче наблюдается:
- примесь белка (микропротеинурия);
- повышение уровня лейкоцитов (лейкоцитурия).
Рентген органов грудной клетки Тени, соответствующие участкам воспаления в легких, свидетельствуют, что корь осложнилась воспалением легких.
Возможны ли побочные эффекты прививки от кори ребенку?
Реакция на прививку: может ли она принести неприятные последствия? Таким вопросом задается каждый любящий родитель. Нина Яндрайкина соглашается с тем, что вакцина от кори детям, как и остальные, может давать побочные эффекты:
Самые неприятные последствия прививки от кори детям — это высокая температура (особенно опасная для детей, склонных к фебрильным судорогам) и аллергические реакции на компоненты вакцины, в частности, на белок куриного или перепелиного яйца. Этих неприятных реакций можно избежать путем соблюдения противопоказаний к вакцинации и приемом жаропонижающих или противоаллергических препаратов.
Как лечить сыпь
Если на коже новорожденного появились угри, потница или симптомы акне, требуется срочно обратиться к детскому дерматологу. Поверхностное самолечение исключено, иначе проявления станут еще обильней. После определения провоцирующего фактора и полного его устранения лечение консервативное, можно дополнительно привлекать альтернативные методы народной медицины.
По всему телу
Если мелкая сыпь зудящего характера распространена по всему телу, не исключено, что это потница
Для ее продуктивного устранения важно контролировать теплообмен новорожденного организма, правильно прикладывать кроху к груди в время кормления, при этом утром и каждый вечер организовывать купание с добавлением в воду отвара ромашки, чистотела или череды
На щеках
Это красноречивый признак диатеза. Поэтому, прежде чем убрать сыпь у новорожденного, необходимо пересмотреть свой рацион и исключить из него потенциальные аллергены. Раздражитель проникает в детский организм с грудным молоком, доставляет неприятности мамочке и ребенку. Чтобы убрать неприятные симптомы, врач назначает легки антигистаминные средства или попить слабый отвар ромашки.
На шее
Это может быть проявление контактного дерматита, когда нежная кожа соприкасается с синтетическими материалами одежды
Важно исключить соприкосновение неврожденного с потенциальным аллергеном, дополнительно использовать мазь Судокрем. Препарат не жирный, не содержит в составе спирт, снимет воспаление, отечность и покраснение, при этом не сушит кожу, сокращает очаги кожной сыпи
На лбу
В такой клинической картине пострадавшему ребенку не рекомендуется надевать головной убор, при этом показано наружно использовать слабый раствор марганцовки, а внутрь – капли Фенистил, детям от 1 года жизни
Важно, чтобы раствор не попадал в ухо, смачивать ватку и качественно обрабатывать каждую ранку. Лечиться до полного исчезновения характерной сыпи
На животе
Это характерный признак атопического дерматита, склонного без своевременного лечения к хроническому течению. Новорожденному положено давать антигистаминные средства и пробиотики, согласно возрастной категории и рекомендациям педиатра, ежедневно купать кроху в ромашке и череде, при этом обязательно контролировать питание кормящей мамочки.
В промежности
Это характерный признак пеленочного дерматита у новорожденного. Чтобы быстро избавиться от характерной сыпи промежности, необходимо тщательно соблюдать правила личной гигиены крохи, обследовать все складки, пользоваться присыпкой и подгузниками только из гипоаллергенных материалов, купить крем Бепантен для регулярной обработки проблемных зон.
На руках
Когда сыпь появляется на руках, важно исключить детское инфекционное заболевание. Для этого вместе с новорожденным обратиться к педиатру, пройти обследование, дифференцировать диагноз. Если появлению сыпи предшествует не инфекционный процесс, явление временное, самостоятельно проходит после устранения из организма аллергена
В противном покачано лечиться медикаментозно, порой с привлечением антибиотиков
Если появлению сыпи предшествует не инфекционный процесс, явление временное, самостоятельно проходит после устранения из организма аллергена. В противном покачано лечиться медикаментозно, порой с привлечением антибиотиков.
Вокруг глаз
Не исключено, что это результат использования влажных салфеток, которые содержат ароматизаторы и спирт. Необходимо сразу отказаться от такой ухаживающей косметики, иначе характерная сыпь станет в скором времени для новорожденного привычным явлением. Чтобы устранить симптомы аллергии, можно использовать некрутую заварку чая в качестве примочек или ромашковый отвар перорально
Что такое Корь –
Корь (лат. Morbilli) – острое инфекционное вирусное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100 %), которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Корь известна со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).
Диагностика Кори:
Лабораторные данные при кори:
лимфопения, лейкопения, в случае бактериальных осложнений – лейкоцитоз, нейтрофилез. При коревом энцефалите – повышенное содержание лимфоцитов в спинномозговой жидкости. Через 1-2 дня после высыпаний повышается специфический IgM. Через 10 дней IgG. Для выявления специфических противокоревых антител используется реакция гемагглютинации. В ранние сроки болезни вирус обнаруживается методом иммунофлюоресценции.
Выделение вируса из носоглоточных смывов и постановку серологических реакций (РТГА, РСК и РН в парных сыворотках) в клинической практике применяют редко, поскольку их результаты носят ретроспективный характер.
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Корь отличает комплекс основных клинических проявлений в катаральном периоде: интоксикация, насморке обильными выделениями, навязчивый грубый, «лающий» кашель, осиплость голоса, выраженный конъюнктивит с отёчностью век, инъекцией сосудов склер и гнойным отделяемым, фотофобия, появление кардинального клинического диагностического признака – пятен Филатова-Коплика-Вельского на 3-5-й день болезни. Затем возникает яркая пятнисто-папулёзная экзантема, имеющая тенденцию к слиянию. Очень важным дифференциально-диагностическим признаком, характерным для кори (за исключением митигированной), является нисходящая последовательность высыпаний.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Раньше корью болели легче, чем в наше время?
Раньше корью болели также, как и сейчас, только чаще. Это была обычная детская инфекция, которую знали в каждом доме. Педиатры того времени считали саму корь не опасной болезнью, но очень боялись осложнений — прежде всего: пневмонии, туберкулеза и сифилиса, которые в те времена не умели лечить. Особенно тяжело болели малыши до 2–3 лет и дети, ослабленные хроническими болезнями и плохим питанием, что и сегодня подтверждается сводками ВОЗ.
После введения всеобщей вакцинации, корь перестала быть поголовной детской болезнью, соответственно и число умирающих ежегодно от кори многократно снизилось. Теперь корью болеют очень редко, но люди всех возрастов. Плюс — появились антибиотики для борьбы с осложнениями. Сам по себе вирус не стал страшнее или, наоборот, безобиднее. Просто теперь появилась вакцина, которая сильно облегчает жизнь.
Корь, клиническая картина и течение заболевания
Заболевание начинается с инкубационного периода, который в среднем у детей составляет от 10 до 14 дней. В этот период происходит скрытое развитие вируса в организме, поэтому единственный критерий, по которому можно заподозрить, что ребенок мог заразиться, это если в школе или детском саду был объявлен карантин по кори. В этом случае Вы можете уберечь других детей и не привитых от кори членов своей семьи, разобщив их с ребенком после 8-9-го дня инкубационного периода на неделю (или больше, если ребенок заболел).
Начальный период заболевания кори – катаральный. Поскольку в этот период болезнь начинается остро с повышения температуры тела до 39 градусов С, появляется сухой, навязчивый кашель в сочетании с выраженным конъюнктивитом – покраснением слизистых оболочек глаз и «светобоязнью». Яркий свет сильно раздражает больного корью. Кашель в начальном периоде кори имеет свойство усиливаться в течение 3 – 4х дней, у детей до 5 лет высока вероятность появления осиплости голоса, что является первым признаком обструктивного ларингита (в старой терминологии – ложный круп). Кашель у больного корью сопровождается насморком с обильными слизистыми, а затем слизисто-гнойными выделениями из носа, выраженной общей интоксикацией: слабостью, нарушенным сном и сниженным аппетитом.
Лицо больного корью к 3 – 4-му дню заболевания приобретает отечный вид с «набухшими» веками, красными конъюнктивами, слезотечением и возможным гнойным отделяемым из глаз.
Описан типичный симптом кори, так называемые пятна Филатова-Коплика, которые появляются в конце катарального периода и за 1 -2 дня до первых кожных высыпаний. Пятна Филатова-Коплика представляют собой мелкие беловато-серые точки, окруженные венчиком гиперемии. Располагаются они во рту, на слизистой оболочке щек, напротив коренных зубов. Помимо пятен Филатова-Коплика во рту на мягком небе возможно появление красных пятен, которые носят название коревой энантемы.
Период высыпаний начинается на 4 – 5-е сутки болезни с появлением на коже пятнисто-папулезных элементов сыпи. В этот период интоксикация, как правило, усиливается, температура после некоторого снижения в конце катарального периода вновь повышается до высоких цифр. Для кори характерна «этапность высыпаний». Первые элементы сыпи появляются за ушами, на волосистой части головы, а также на лице и шее. На 2-е сутки сыпью покрывается туловище и руки, на третий день от начала первых высыпаний коревая экзантема распространяется на нижнюю часть туловища и на ноги. Коревую сыпь можно описать как ярко-розовую, имеющую тенденцию к слиянию в крупные очаги. Угасание элементов сыпи происходит также постепенно в том же порядке, в каком они появлялись. На случай поздней диагностики надо иметь в виду, что старые элементы коревой экзантемы сначала бледнеют, затем приобретают коричневый цвет, и держатся в таком виде довольно долго, до 10 дней. В этот заключительный период течения кори – период пигментации на коже отмечается также мелкое шелушение.
В заключительном периоде кори симптомы интоксикации и лихорадки спадают, наступает выздоровление.
Патоморфология
Типичным в патоморфологии кори является поражения эпителия слизистых оболочек и кожи с образованием симпластов, выявляемых на ранних этапах заболевания. Иммуно-опосредованный цитолиз пораженного эпителия приводит к деструктивным и воспалительным процессам. Для кори характерно серозно-эксудативное (катаральное) воспаление слизистых оболочек носо- и ротоглотки, гортани, трахеи, бронхов, а так же желудочно-кишечного тракта — полнокровие, отёк с вакуолизацией клеток эпителия, небольшие лимфогистиоцитарные инфильтраты.
Патогномоничная для начального периода кори энантема на слизистых оболочках ротовой полости представлена участками серозного воспаления с поверхностными некрозами эпителия; при их локализации на слизистой щёк — напротив нижних моляров — их называют пятнами Бельского-Филатова- Коплика.
В периоде разгара на коже больного появляется экзантема — гнёздный инфекционный дерматит, представленный очагами экссудативного периваскулярного воспаления с гистио-лимфоцитарной инфильтрацией, преимущественно в мальпигиевом слое. Диапедез эритроцитов в воспалительный очаг, их последующий гемолиз с накоплением гемосидерина, объясняют последующую пигментацию сыпи. Очаги деструкции эпителия слизистых и кожи обусловливают последующее отрубевидное шелушение.
В лёгочной ткани отмечается клеточная инфильтрация межуточной ткани, продуктивно-инфильтративная реакция перибронхиальной и междольковой соединительной ткани, нарушение лимфо- и кровообращения.
Изменения со стороны ЦНС могут проявляться коревой энцефалопатией, обусловленной дисциркуляторными нарушениями (стазы) с последующим развитием дистрофических изменений нервных клеток невоспалительного характера. Крайне редко (1 на 10000 заболевших) наблюдается развитие серозного менингита, энцефалита, менингоэнцефалита с очаговой пролиферацией глии, периваскулярной лимфоплазмоцитарной инфильтрацией, очагами демиелинизации. Вирус кори способен проникать в нервные клетки, в которых обнаруживается в составе эозинофильных включений.
Коревая инфекция может служить примером вирусной персистенции. В одном из 300000 случаев через 5-10 лет после перенесенной кори развивается прогрессирующее неврологическое заболевание — подострый скперозирующий панэнцефалит (ПСПЭ), квалифицируемый как медленная вирусная инфекция. Гистологически и вирусологически в нейронах и астроцитах больных, умерших от ПСПЭ, выявлены внутриядерные и цитоплазматические включения, из которых выделен вирус кори. При жизни у них выявлялись высокие титры антитела к антигенам вируса кори.