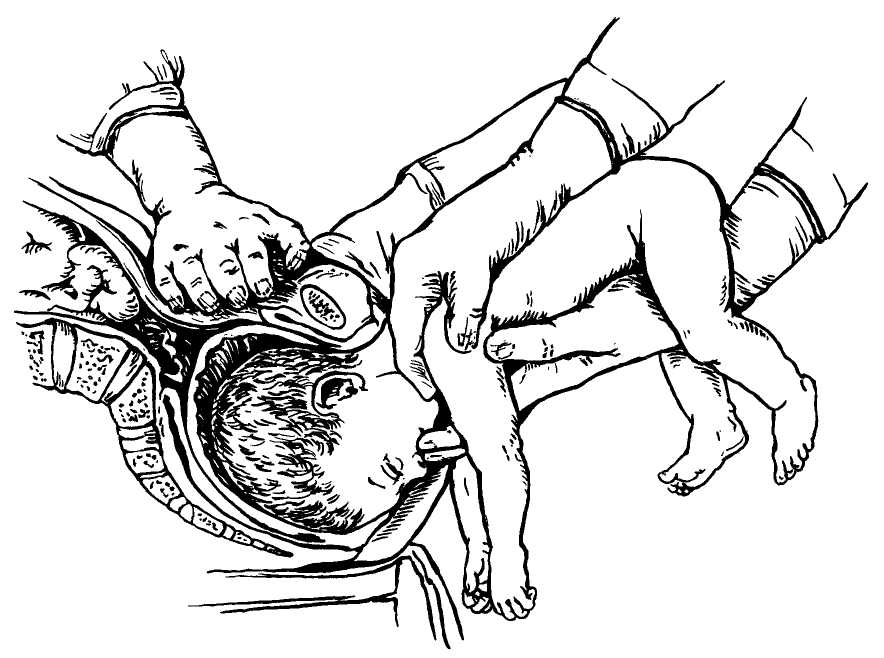
Каковы причины?
Причины возникновения тазового предлежания достаточно многообразны. Расскажу. что относят к основным факторам, повышающим вероятность такого расположения плода:
- многоплодная беременность – как правило, один ребенок занимает головное предлежание, а другой тазовое;
- наличие у плода различных патологий (водянка, анэнцефалия и прочие пороки развития);
- патологическое состояние матки (тонус, миома и т.д.) или плаценты;
- аномалии матки (седловидная, двурогая, наличие перегородки внутри матки);
- избыток или наоборот недостаток околоплодных вод. При первом варианте наблюдается чрезмерная активность плода, а при втором наоборот ограниченная подвижность.
Однако хочу вас успокоить, до наступления 32 недели беременности причин для волнения нет. Расположение малыша ножками ко входу в малый таз женщины – это нормально на сроке до 7 месяцев. Связано это с наличием в матке достаточного пространства для свободного движения малыша. При приближении к родам плод стремится занять положение головой вниз. Поэтому, не переживайте заранее.
Факторы, влияющие на тазовое предлежание
Существуют определенные условия, вследствие которых малыш занимает неправильное положение. Выделяют следующие факторы:
- материнские (аномалии развития матки, ограничивающие подвижность плода и возможность его поворота головкой вниз в конце беременности; опухоли матки, рубец на матке, узкий таз, препятствующие установлению головки во входе в малый таз; матка и плод недостаточно зафиксированы, что также оставляет малышу возможность маневра; многочисленные беременности и, как следствие этого, слабость мышц брюшного пресса; предыдущие роды в тазовом предлежании);
- плодовые (врожденные аномалии развития плода; недоношенность; нейромускулярные и вестибулярные расстройства плода; многоплодие, неправильное членорасположение плода);
- плацентарные (предлежание плаценты, много- и маловодие, за счет чего ребенок свободно перемещается, его головка не может закрепиться в тазовом дне мамы или, наоборот, не имеет возможности активного движения, обвитие и короткость пуповины, также ограничивающие подвижность).
При этом обладающий инстинктом самосохранения ребенок занимает для себя наиболее удобное положение. Не оставляют врачи без внимания и наследственный фактор: если мама родилась в ягодичном предлежании, то существует риск, что и ее малыш займет то же положение.
Возможные осложнения
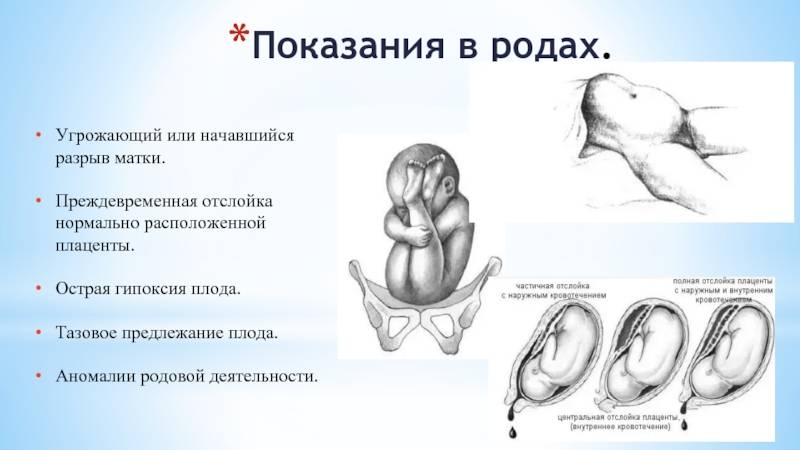
При производстве наружного акушерского поворота возможны следующие осложнения:
1. Начавшаяся асфиксия плода. Операцию следует прекратить. Провести лечение внутриутробной асфиксии плода.
2. Преждевременная отслойка нормально расположенной плаценты. Акушерский поврот следует прекратить, тщательно следить за состоянием беременной и плода. При нарастании явлений — срочное кесарево сечение.
3. Появление признаков разрыва матки. Манипуляции следует прекратить. При установлении диагноза разрыва матки показано срочное чревосечение.
При выполнении наружно-внутреннего (комбинированного) поворота плода также возможны осложнения:
1. При вскрытии плодного пузыря может выпасть петля пуповины. При этом осложнении поворот продолжают, стараясь не прижать пуповину. Вслед за поворотом (при полном раскрытии зева) тут же извлекают плод.
2. Введению руки в полость матки препятствует спазм внутреннего зева. Это осложнение может возникнуть и после того, как рука введена в матку. В данном случае необходимо руку оставить в матке без движения, углубить наркоз и ввести под кожу роженицы 1 мл 0,1% раствора сульфата атропина. Если эти мероприятия не помогают и спазм продолжается, акушер должен вывести руку из матки и отказаться от дальнейших попыток произвести поворот.
3. Вместо ножки выведена ручка. В таком случае на выпавшую ручку надевают петлю из марлевого бинта. Помощник отводит ручку с петлей в сторону головки, а акушер вторично вводит руку в матку, разыскивает и захватывает ножку и производит поворот.
4. Поворот не совершается вследствие недостаточной подвижности плода. В таком случае прекращают все манипуляции во избежание разрыва матки и роды ведут в дальнейшем в зависимости от особенностей их течения.
5. Самым опасным осложнением во время производства акушерским поворотом является разрыв матки (см. Роды), который обычно наступает, когда операцию совершают при недостаточной подвижности плода или извлечение его производят при неполном раскрытии наружного зева шейки матки. Профилактика этого тяжелого осложнения должна заключаться в точном соблюдении условий, необходимых для производства операции поворота.
См. также Акушерские операции, Беременность, Роды.
ВАКУУМ-ЭКСТРАКЦИЯ ПЛОДА
Вакуум-экстракция плода (лат. vacuum– пустота; extrahere – вытягивать) –
извлечение
живого плода во время родов с помощью вакуум-экстрактора, чашечка
которого присасывается к предлежащей части плода (головке) в результате
разрежения воздуха – создание вакуума.
В нашей стране
вакуум-экстракция используется в 0,12-0,20% всех родов, а в последнее
время ее применяют все реже. Это объясняется расширением показаний к
кесареву сечению в интересах плода.
Вакуум-экстрактор состоит из чашечки, соединенной с гибким шлангом и с вакуумным насосом.
В нашей стране имеются вакуум-экстракторы двух типов:
1.
Вакуум-экстрактор Мальстрёма (рис. 30.23), состоящий из металлических
чашечек диаметром от 7,6 до 15,2 см и устройства для создания вакуума с
помощью электронасоса;
2. Вакуум-экстрактор системы
Kiwi, состоящий из двух чашечек. Одна пластиковая плотная чашечка имеет
внутри поролон, вторая – мягкая, гибкая, защищена колпачком, который
снимают перед использованием. Вакуум создает ручной насос, есть также
индикатор разрежения и клапан сброса разрежения. Первая чашечка является
универсальной (рис. 30.24). Вторая чашечка является менее травматичной,
но она не так сильно фиксируется на головке. Более эффективно применять
“плотный” вариант чашечки.
Рис. 30.23. Вакуум-экстрактор Мальмстрома
Рис. 30.24. Вакуум-экстрактор Kiwi
Отрицательное
давление сначала 100 мм рт. ст., а затем до 400-600 мм рт. ст.
создается правой рукой акушера, воздействуя на насос. Контроль за
давлением обеспечивает индикатор разрежения (зеленый цвет соответствует
достаточному разрежению).
Более щадящим, менее травматичным является вакуум-экстрактор системы KIW.
Показания к вакуум-экстракции плода:
Что лучше — физиологические роды или кесарево сечение?
Роды через естественные родовые пути имеют ряд преимуществ:
- нет существенной кровопотери;
- нет риска повреждения или инфицирования;
- нет осложнений, связанных с оперативным вмешательством, поэтому пациентка меньше времени находится в больнице и быстрее выздоравливает.
Однако в некоторых случаях препочтительнее получить направление на плановое кесарево сечение.
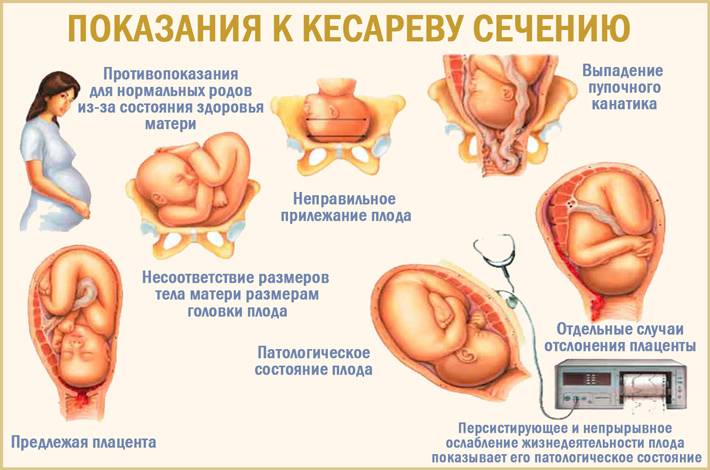
Показания к плановому кесареву сечению:
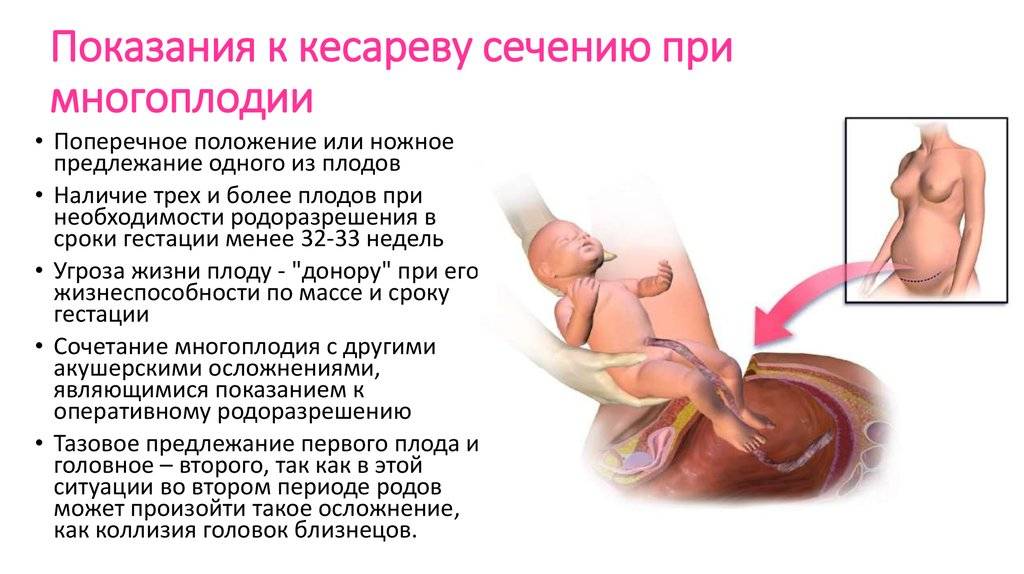
- если при многоплодной беременности дети лежат неправильно. К примеру, при плановом кесаревом сечении с двойней кто-то из детей может лежать поперек. Либо может назначаться плановое кесарево сечение при тазовом предлежании одного малыша.
- если роды приостанавливаются либо их прогресс происходит очень медленно;
- ухудшается состояние ребенка (сдавление пуповины или длительное нарушение сердечного ритма);
- угроза здоровью матери из-за осложнений (преэклампсия) или заболеваний (сердечно-сосудистых, угроза отслойки сетчатки и др.);
- некоторые инфекции матери (ВИЧ, герпес и др.);
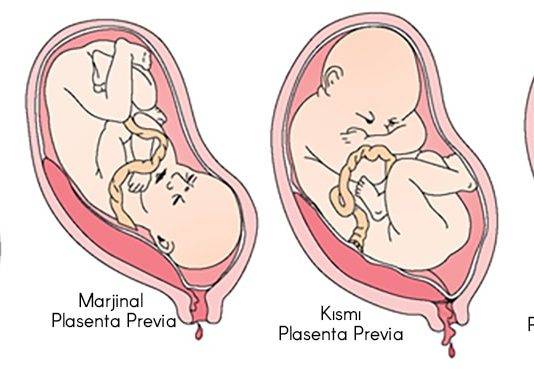
- предлежание плаценты, когда плацента закрывает выход из матки;
- преждевременная отслойка нормально расплолженной плаценты;
- несоответствие размеров таза и головки плода;
- угрожающий разрыв матки (по рубцу от кесарева сечения или миомэктомии);
- механические препятствия для рождения ребенка (к примеру, миома в области шейки матки).
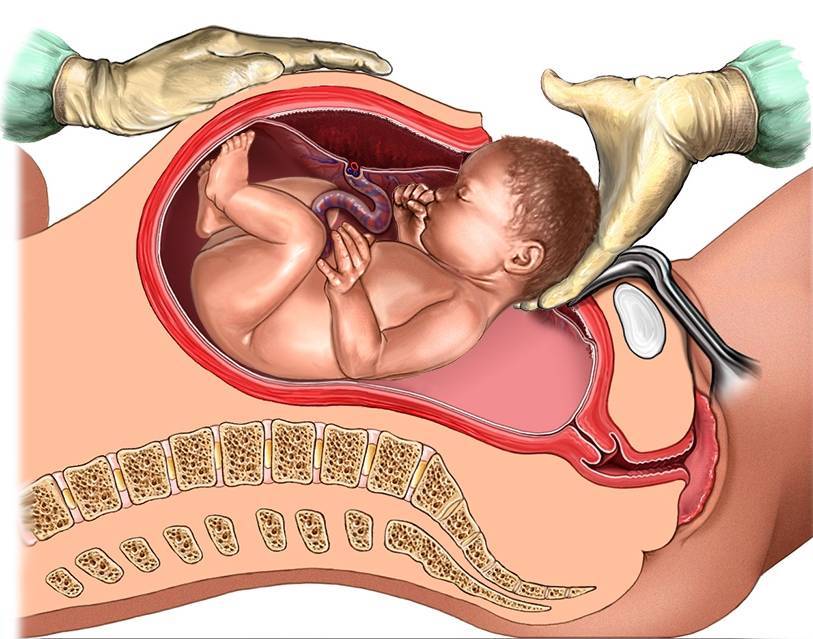
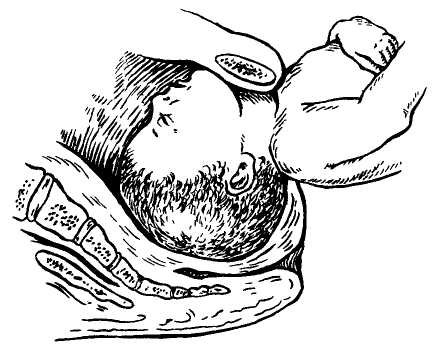
Биомеханизм родов при тазовом предлежании
Вставление ягодиц во входе в малый таз происходит межвертельной линией в
косом или поперечном размерах.
Первый момент биомеханизма родов – внутренний поворот ягодиц – состоит в том, что при переходе из широкой части таза в узкую, ягодицы поворачиваются в прямой размер таза. Поворот ягодиц заканчивается в плоскости выхода из малого таза. Одновременно с поворотом передняя ягодица опускается ниже задней, подходит своей подвздошной костью под нижний край лонного сочленения, где фиксируется. Вокруг этой точки фиксации происходит второй момент биомеханизма родов.
Второй момент биомеханизма родов – сгибание позвоночника в пояснично-крестцовом отделе и рождение задней ягодицы, вслед за которой через вульварное кольцо окончательно рождается передняя ягодица, и плод с
выпрямленным позвоночником появляется до пупочного кольца. Ягодицы
поворачиваются из прямого в косой размер таза, т.к. в это время плечики вступают своим биакромиальным размером в косой размер входа в таз и
поступательными движениями опускаются в полость таза.
Третий момент биомеханизма родов – внутренний поворот плечиков начинается при переходе из широкой части в узкую и заканчивается на тазовом дне установлением плечиков в прямом размере выхода таза. Переднее плечико опускается и фиксируется под лоном на границе верхней и средней трети.
Четвертый момент биомеханизма родов – сгибание позвоночника в шейно-грудном отделе, в результате чего заднее плечико выкатывается над промежностью, а затем
рождается полностью переднее плечико и ручка.
Пятый момент биомеханизма родов – внутренний поворот головки. Головка вступает в таз стреловидным швом в поперечном или косом размере, противоположном тому, в котором проходили ягодицы и плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого стреловидный шов устанавливается в прямой размер выхода таза, а опустившаяся головка фиксируется подзатыльем под лоном.
Шестой момент биомеханизма родов — сгибание головки — происходит на тазовом дне вокруг точки фиксации подзатылья о нижний край лона. Вначале над промежностью рождается подбородок, затем лицо, лоб и теменная часть и последним затылочный бугор.
Головка прорезывается малым или средним косым размером. Конфигурации головки при этом механизме не происходит.
Травматизация промежности и влагалища при тазовых предлежаниях значительная, т.к. последующая головка имеет большие размеры за счет отсутствия конфигурации и рождении её в большинстве случаев средним косым размером (диаметр – 10 см, окружность – 33-34 см).
АКУШЕРСКИЕ ЩИПЦЫ
Акушерские щипцы (forcepsobstetrician)
предназначены для извлечения живого доношенного или почти доношенного
плода за головку при необходимости срочно закончить второй период родов.
Акушерские
щипцы были изобретены П. Чемберленом (P. Chamberlen, Англия) в конце
XVI столетия. Изобретение долго держалось в большом секрете. Спустя 125
лет (1723), щипцы были созданы вторично Пальфином (J. Palfyn, Франция) и
немедленно обнародованы Парижской медицинской академией, поэтому
изобретателем щипцов справедливо считается Пальфин.
В
России щипцы впервые применил в Москве И.В. Эразмус в 1765 г. В
повседневную практику наложение акушерских щипцов внедрил основоположник
русского научного акушерства Нестор Максимович Максимович-Амбодик.
Русский
акушер Н.Н. Феноменов внес принципиальные изменения в английские щипцы
Симпсона, благодаря чему их ветви стали более по-движными (щипцы
Симпсона-Феноменова). Эти щипцы используются до настоящего времени.
В течение почти двух столетий наложение акушерских щипцов во всех развитых странах мира было широко распространенным.
В
России в конце XX века резко снизилась частота наложения акушерских
щипцов и в настоящее время она составляет 0,56-0,40%. Эта операция более
травматична для плода, чем своевременно проведенное кесарево сечение.
Плановое кесарево сечение: на каком сроке делают?
Срок планового кесарева сечения обычно назначается после 39 недель беременности, если состояние матери и ребенка не требует произвести операцию раньше. В это время ребенок уже досточно зрелый и может хорошо адаптироваться к внеутробным условиям существования.
Требуется ли специально готовиться к плановому кесаревому сечению?
Это серьезная операция, поэтому медсестра или акушерка проводит подготовку к кесареву сечению. Плановая операция требует 1-2 часовой подготовки. Подготовка к экстренному кесареву сечению происходит значительно быстрее.
В стандартных ситуациях:
- производится очистительная клизма;
- в вену на руке женщины устанавливается катетер, чтобы роженица получала жидкости и лекарства во время операции;
- по показаниям может быть проведена антибиотикопрофилактика;
- в мочевой пузырь ставят катетер, чтобы он был опорожненным на протяжении всей операции (это снижает риск его повреждения).
Выбор метода родоразрешения
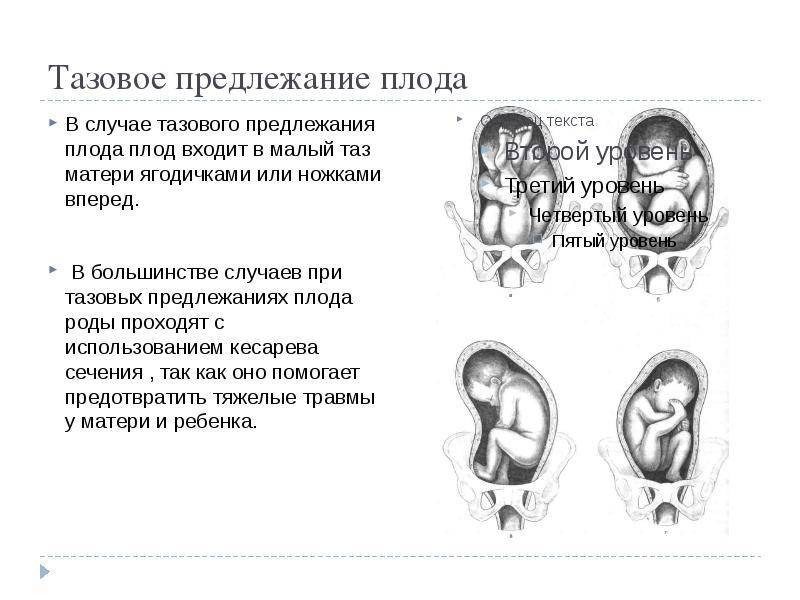
Женщине с тазовым предлежанием плода необходимо лечь в стационар в 38-39 недель для обследования и выбора рациональной тактики ведения родов. Метод родоразрешения определяется исходя из количества родов, возраста матери, акушерского анамнеза, срока беременности, готовности женского организма к родам, размеров таза и других факторов. Тазовое предлежание плода не является абсолютным показанием к кесареву сечению, однако в случаях, когда оно сочетается с различными осложняющими факторами, вопрос решается в пользу оперативного родоразрешения.
Показаниями к кесареву сечению в плановом порядке при доношенной беременности являются возраст первородящей более 30 лет; тяжелая форма нефропатии; экстрагенитальные заболевания, требующие выключения потуг; выраженное нарушение жирового обмена; сужение размеров таза; предполагаемая масса плода свыше 3600 г у первородящих и свыше 4000 г у повторнородящих; гипотрофия плода; признаки гипоксии плода по данным кардиотокографии; нарушение кровотока при доплерометрии; резус-конфликт; разгибание головки 3-й степени по данным УЗИ; неподготовленность родовых путей в сроки гестации 40-41 неделя; перенашивание; ножное предлежание плода; тазовое предлежание первого плода при многоплодной беременности и другие факторы.
Роды ведутся через естественные родовые пути при хорошем состоянии будущей мамы и плода, доношенной беременности, нормальных размерах таза, средних размерах плода, при согнутой или незначительно разогнутой головке, наличии готовности родовых путей, при чисто ягодичном или смешанном ягодичном предлежании.
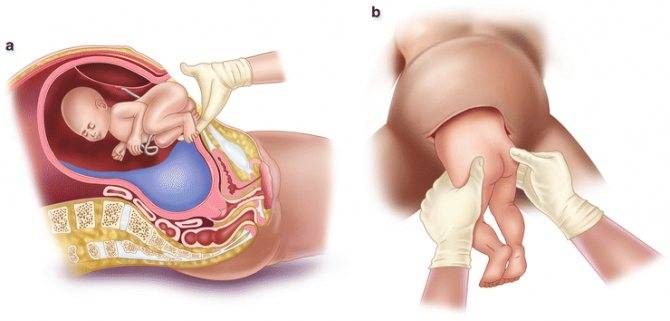
Лучше всего, чтобы при тазовом предлежании плода родовая деятельность начиналась самопроизвольно. В первом периоде родов роженице необходимо соблюдать постельный режим и лежать на том боку, в сторону которого обращена спинка плода, чтобы избежать осложнений (преждевременное излитие вод, выпадение ножки плода или петель пуповины). Роды ведутся под мониторным контролем за сердцебиением плода и сократительной деятельностью матки. Во втором периоде родов оказывается акушерская помощь в виде пособия, цель которого — сохранить членорасположение плода (ножки вытянуты вдоль туловища и прижаты к груди ручками плода). Сначала ребенок рождается до пупка, потом — до нижнего края угла лопаток, потом — ручки и плечевой пояс, а затем — головка. При рождении ребенка до пупка его головка прижимает пуповину, и развивается недостаток кислорода, поэтому до полного рождения ребенка должно пройти не более 5-10 минут, иначе последствия кислородного голодания окажутся весьма негативными. Также производится разрез промежности, чтобы ускорить рождение головки и сделать его менее травматичным.
Роды при ножном предлежании через естественные родовые пути ведутся только у повторнородящих при хорошей родовой деятельности, готовности родовых путей, доношенной беременности, средних размерах (масса до 3500 г) и хорошем состоянии плода, согнутой головке, отказе женщины от кесарева сечения. При этом проведение акушерского пособия заключается в следующем: стерильной салфеткой покрывают наружные половые органы и ладонью, обращенной к вульве, препятствуют преждевременному выпадению ножек из влагалища. Удержание ножек способствует полному раскрытию маточного зева. Плод во время потуги как бы садится на корточки, при этом образуется смешанное ягодичное предлежание. Противодействие рождающимся ножкам оказывают до полного открытия маточного зева. После этого обычно плод рождается без затруднений.
Состояние детей, рожденных в тазовом предлежании через естественные родовые пути, требует особого внимания. Гипоксия, перенесенная в родах, может неблагоприятно отразиться на нервной системе ребенка, возможна такая патология, как вывих тазобедренного сустава. На родах обязательно должны присутствовать неонатолог и реаниматолог. При соблюдении этих мер предостороженности малыши, рожденные таким образом, не отличаются в развитии от других деток.
Как проходит плановое кесарево сечение и экстренное
На первый взгляд, последовательность операции проста.
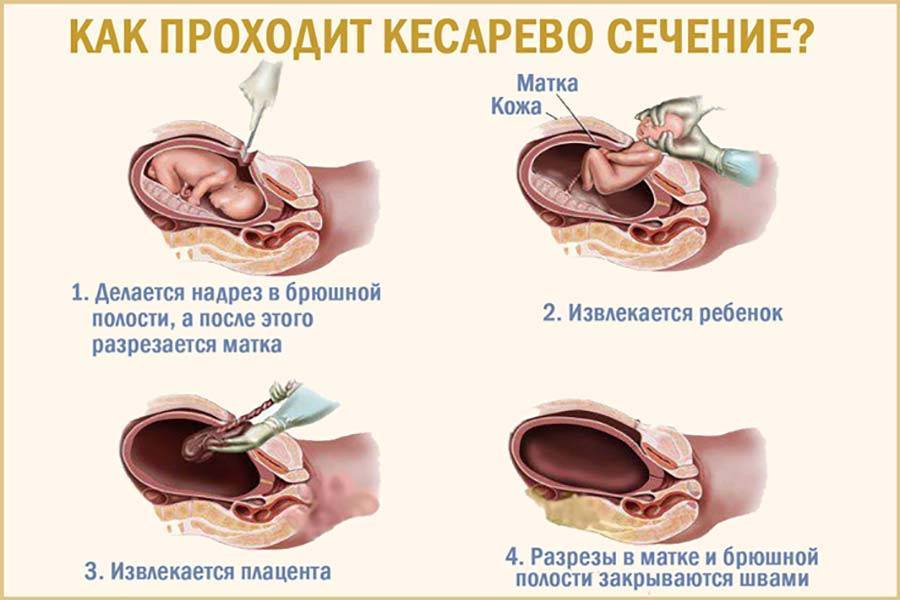
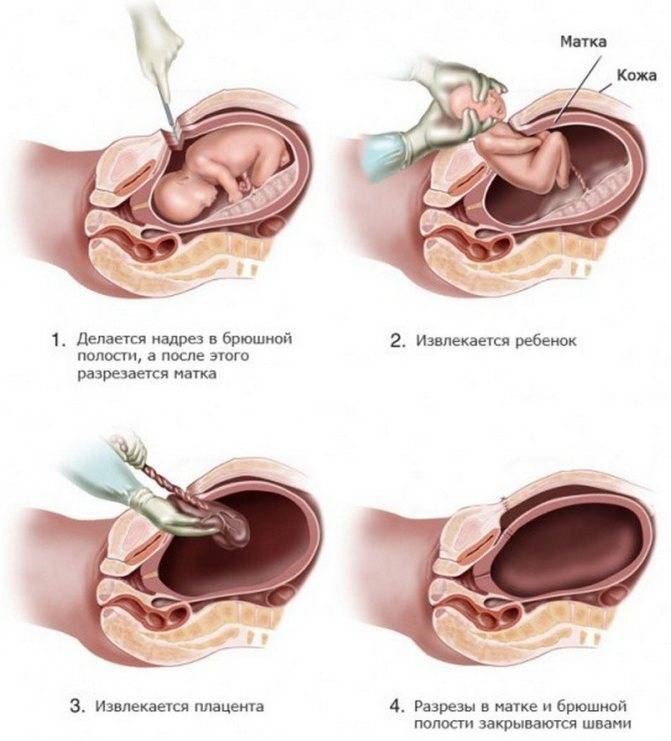
Плановое кесарево сечение, как все происходит:
- Производится разрез кожи и брюшной стенки. Он может быть горизонтальным, то есть в нижних отделах живота (достаточно косметичный разрез, спустя время он становится незаметным) либо вертикальным (при экстренном кесаревом сечении). Если для женщины это уже второе плановое кесарево сечение, то разрез обычно производится в том же месте, с предварительным иссечением старого рубца.
- Мышцы на животе (которые находятся под кожей) обычно разводятся без разреза.
- Затем производится разрез стенки матки (горизонтальный или вертикальный), и ребенка достают через этот разрез. При головном предлежании ребенка достают за головку, при тазовом — за ножку или паховый сгиб.
- Плацента удаляется, а разрез на матке зашивают нитками, которые позже самостоятельно рассасываются.
- На кожу накладывают швы или скобки, мочевой катетер удаляется.
- Если женщина находится под регионарным обезболиванием, возможно, она сможет подержать ребенка и приложить его к груди.
Грудное вскармливание после кесарева сечения
Многие мамы боятся, что после операции молоко пропадет или вообще не придет
И здесь раннее прикладывание очень важно в первый час после рождения малыша. И хотя в случае операции это не всегда возможно, маме не следует паниковать, ведь младенцы сохраняют высокую сосательную активность в течение 6-12 часов после рождения
Поэтому достаточно, чтобы первое прикладывание произошло в эти часы.
Кроме того, дети, рожденные путем кесарева сечения, иногда имеют ослабленный сосательный рефлекс в течение часа после рождения. Поэтому для них более позднее прикладывание даже рекомендуется.
Если ослабленный сосательный рефлекс сохраняется и дальше, матери стоит прикладывать ребенка к груди как можно чаще, пока он не начнет проявлять достаточную активность. Также маме необходимо найти удобную позу для кормления, так как некоторые позы могут давить на шов, вызывая болезненность.
Если мама и ребенок вынуждены после операции находиться раздельно, женщине следует каждые три часа регулярно сцеживаться (кроме ночного времени), чтобы поддержать лактацию.
Иногда после операции молоко у женщины приходит поздно (на 9-10 день). В таком случае ребенку будет необходим докорм специальной смесью. А по приходу молока можно и нужно перейти на грудное вскармливание. Докармливать лучше не из бутылочки с соской, а из маленькой ложечки, пипетки или шприца без иглы — тогда ребенку будет проще научиться сосать грудь, когда придет молоко. Если ребенок испытывает трудности с сосанием груди — это не повод переходить на искусственное вскармливание. Надо научить ребенка брать грудь, быть настойчивой, попросить помощи у специалиста по ГВ.
АМНИОТОМИЯ
Основные показания для амниотомии (искусственного разрыва оболочек плодного пузыря) во время беременности:
• необходимость родовозбуждения;
• чрезмерное перерастяжение матки при многоводии.
Показания к разрыву оболочек плодного пузыря во время родов:
• многоводие;
• плотные плодные оболочки, которые не вскрываются при полном раскрытии шейки матки;
• краевое предлежание плаценты, не сопровождающееся кровотечением.
Условия в зависимости от показаний: шеечный канал пропускает 1-2 пальца; или почти полное раскрытие шейки матки.
Плодный пузырь вскрывают либо пальцем, либо, что более бережно, браншей пулевых щипцов.
При
использовании бранши пулевых щипцов необходимо два пальца правой руки
ввести во влагалище и подвести острый крючок к плодным оболочкам, а
затем рассечь их под контролем пальцев. Во время излития околоплодных
вод руки акушера должны оставаться во влагалище с целью контроля за
возможным выпадением пуповины или мелких частей плода (ручки, ножки).
ПЛОДОРАЗРУШАЮЩИЕ ОПЕРАЦИИ
Плодоразрушающие
операции (эмбриотомия) направлены на искусственное уменьшение размеров
плода или его части для обеспечения рождения внутриутробно погибшего
плода. Операцию можно производить и на живом плоде при уродстве,
несовместимом с жизнью, или в экстремальных ситуациях для спасения жизни
матери.
Типичные плодоразрушающие операции:
– краниотомия предлежащей и последующей головки – рассечение черепа с целью уменьшения его размера;
– декапитация – отделение головки от туловища;
– клейдотомия – пересечение ключиц;
– эвисцерация – удаление внутренних органов;
– спондилотомия – рассечение позвоночника.
Любой
вид эмбриотомии весьма травматичен для матери. Все варианты
плодоразрушающих операций применяют только при крайней необходимости
(роды мертвым плодом представляют угрозу здоровью матери).
Наименее
травматична краниотомия, которую используют до настоящего времени. Все
остальные плодоразрушающие операции имеют больше историческое значение
или применяются при малых размерах мертвого плода.
Краниотомия. Операция
при головном предлежании состоит из трех этапов: прободение головки
(перфорация), разрушение и удаление мозга (эксцеребрация) и извлечение
плода при помощи краниокласта (краниоклазия). При тазовом предлежании
производятся краниотомия и экцеребрация.
В настоящее время операцию проводят только тогда, когда возникают дополнительные осложнения при мертвом плоде.
Показания к краниотомии:
– несоразмерность таза и головки;
– тяжелое состояние матери (сердечная, легочная недостаточность);
– невозможность извлечь последующую головку плода при тазовом предлежании;
– гидроцефалия.
Условия для краниотомии:
– раскрытие маточного зева не менее чем на 5-6 см;
– таз женщины не должен быть абсолютно узким;
Антибиотикопрофилактика при кесаревом сечении: действительно ли она необходима?
Если у женщины высок риск развития инфекции — назначение антибиотиков не вызывает сомнений.
Что касается назначения антибиотиков в других случаях:
- существуют исследования, в которых показано, что антибиотикопрофилактика у всех женщин снижает частоту эндометрита, раневой инфекции и лихорадки после КС;
- другие специалисты утвержадют, что антибиотики можно применять только у женщин с риском инфекционных осложнений (при этом назначаются только те антибиотики, при которых разрешено кормить грудью);
- большинство исследований показывают, что применение антибиотиков перед операцией или сразу после пересечения пуповины несет больше пользы, чем рисков.
ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ НЕПРАВИЛЬНЫЕ ПОЛОЖЕНИЯ ПЛОДА (АКУШЕРСКИЙ ПОВОРОТ)
Акушерский поворот (versioobstetrica) направлен на изменение неправильного положения плода на продольное.
Различают
наружный поворот и комбинированный наружно-внутренний поворот, который в
свою очередь делится на поворот на ножку при полном раскрытии шейки
матки – классический и поворот на ножку при неполном раскрытии шейки
матки – поворот по Брекстон-Гиксу.
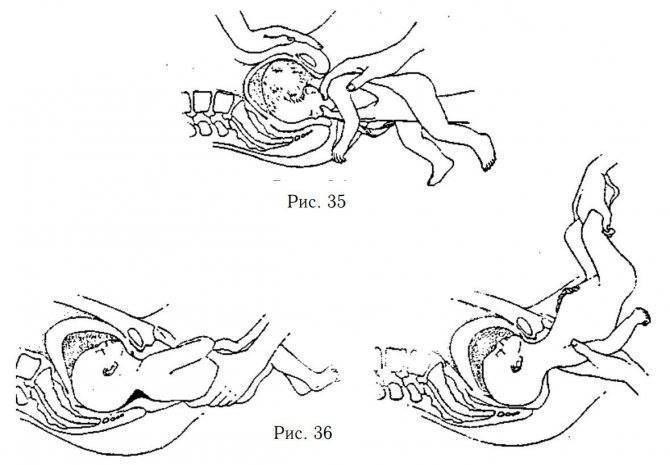
Наружный акушерский поворот
плода производится при поперечном или косом его положении на головку
или тазовый конец. При тазовом предлежании поворот производится на
головку.
Наружный акушерский поворот на головку при
тазовом предлежании предложен Б.А Архангельским (1941) и обрел сначала
сторонников, а затем противников, так как при этом наблюдались
осложнения – преждевременная отслойка нормально расположенной плаценты,
преждевременные роды.
В последние годы в связи с
внедрением в практику УЗИ и b-адреномиметиков возродился интерес к
наружному акушерскому повороту на головку. УЗИ дает возможность
проследить за перемещением плода, а введение b-адреномиметиков
способствует расслаблению мускулатуры матки.
При
выполнении наружного акушерского поворота необходимо четко определить
расположение плода в матке с помощью УЗИ и убедиться в:
– удовлетворительном состоянии беременной и плода;
– подвижности плода в матке;
– наличии одного плода;
– нормальном расположении плаценты;
– нормальных размерах таза.
Методика В.В Фомичевой
Вводная часть: ходьба обычная, на носках , на пятках, ходьба вперед и назад с вращением согнутых в суставах рук, ходьба с высоким подниманием колен сбоку от живота.
Основная часть:
И.п.(исходное положение) – стоя, ноги на ширине плеч, руки опущены. Наклон в сторону – выдох, и.п. – вдох. Повторить 5-6 раз в каждую сторону.
И.п – стоя, руки на поясе. Наклон назад – вдох, медленный наклон вперед , прогнувшись в поясничном отделе- выдох.
И.п – стоя, ноги на ширине плеч, руки на поясе. Развести руки в стороны – вдох, с поворотом туловища в сторону свести ноги вместе – выдох. (3-4 раза).
И.п – стоя лицом к гимнастической стенке, держась вытянутыми руками за рейку на уровне талии. Поднять ногу, согнутую в коленном и тазобедренном суставе сбоку живота с доставанием коленом руки, лежащей на рейке – вдох; опуская ногу, прогнуться в поясничном отделе позвоночника – выдох. Повторить 4-5 раз каждой ногой.
И.п – стоя боком к гимн. Стенке, нога на 2 перекладине снизу, руки на поясе. Развести руки в стороны – вдох, поворот туловища и таза наружу, медленный наклон туловища с опусканием руки вниз перед собой – выдох. Повторить 2-3 раза в каждую сторону.
И.п.- стоя на коленях, опираясь на локти. Поочередное поднимание прямой ноги вверх. 5-6 раз каждой ногой.
И.п – лежа на правом боку. Сгибание левой ноги в коленном и тазобедренном суставах- вдох. И.п – выдох. 4-5 раз.
И.п. то-же. Круговые движения левой ногой 4 раза в каждую сторону.
И.п. на четвереньках. “сердитый кот”. 10 раз
На левом боку упр. 6, 7.
И.п – на четвереньках, ноги с опорой на переднюю часть стопы. 4-5 раз выпрямить ноги в коленных суставах, поднимая таз вверх.
И.п. – лежа на спине, опора на пятки и затылок. Поднять таз вверх – вдох, и.п – выдох. 3-4 раза. Заключительная часть – 3-5 медленных упражнения сидя и лежа.
Методы диагностики
В 21 веке основным и наиболее достоверным методом диагностики предлежания плода является ультразвуковое исследование (УЗИ). В частности, получить точную картину положения ребенка в утробе матери позволяет трехмерная эхография.
Также есть и другие методы исследования, при которых мы, акушеры-гинекологи, можем диагностировать тазовое предлежание малыша:
- Наружное акушерское. Проводится путем прощупывания живота беременной. При тазовом положении в нижней части ощущается малоподвижная часть плода неправильной формы. При этом в области дна матки можно различить голову малыша.
- Влагалищное. Предполагает осмотр женщины в гинекологическом кресле. При ягодичном предлежании четко различается мягкая часть с крестцом, копчиком и паховым сгибом. Если плод размещен ножками вниз (или смешанным способом), то врач сможет нащупать стопы и пальчики.
Запомните – тазовое предлежание диагностируется только в конце беременности. Делать это раньше 32 недели не имеет смысла, так как малыш внутри мамы постоянно меняет позиции.
Как правильно дышать и расслабляться в родах,
чтобы родить легко без осложнений?Зарегистрируйтесь на наш бесплатный мастер-класс
и сразу после регистрации получите в подарок
видеоурок «Как обезболить роды?»Получить бесплатно
Результаты и выводы
При анализе состояния новорожденных в тазовом предлежании родившихся через естественные родовые пути , выявлено, что из 149 новорожденных родовая травма(РТ) диагностирована у троих – два случая перелома ключицы у новорожденных от первородящих матерей и один случай внутричерепной родовой травмы от повторнородящей, что составляет 2,2 % от общего числа родов в тазовом предлежании, проведенных через естественные родовые пути. Средняя оценка состояния новорожденных по шкале Апгар 7-9 баллов. Случаев детской смертности детской смертности во время самопроизвольных смертности во время самопроизвольных родов при тазовом предлежании не наблюдалось.
Анализируя полученные данные, можно седлать следующие выводы:
- Средняя оценка состояния новорожденных, родившихся через естественны родовые пути при тазовом предлежании, по шкале Апгар идентична оценкам новорожденных при головном предлежании;
- Процент родовых травм у новорожденных при родах в тазовом предлежании через естественные родовые пути не превышает процент родовых травм при головном предлежании, т. е. роды в тазовом предлежании не являются более травматичными, чем в головном.
- Повышение количества кесаревых сечений при тазовом предлежании плода не влияет на показатели детской смертности и родового травматизма, что может является резервом снижения частоты кесаревых сечений при тазовом предлежании плода.
Таким образом, анализируя многочисленные данные литературы и обобщая собственный клинический опыт, можем констатировать, что тазовое предлежание плода изначально не является показанием для кесарева сечения и в каждом конкретном клиническом случае залогом успешного родоразрешения как через естественные родовые пути, так и путем кесарева сечения, является индивидуальный подход и реальная оценка ожидаемого результата и степени риска.
2007—2021 «РОЖДЕНИЕ» http://naturalbirth.ru