Механизм развития
Никто достоверно не может объяснить патогенез панической атаки. Но существует теория, согласно которой пусковым механизмом являются негативные мысли, когда они случайно посещают человека. Их действие, сродни объективной угрозе, провоцирует выделение адреналина и ему подобных веществ. Они сужают сосуды, вызывают учащение сердцебиения и дыхания. Повышается АД, причем даже у тех, кто в принципе этим не страдает, показатели достигают 200 мм рт. ст.
В крови уменьшается количество углекислого газа, нарастают симптомы гипервентиляции, то есть нарушения дыхания. Стимулируются рецепторы, вызывающие возбуждение, и блокируются те, которые отвечают за торможение. Таким образом, происходит нарастание тревожных и панических симптомов, чувства страха.
Многие пациенты, страдающие данным недугом, очень боятся потерять сознание. Но при паническом кризе это маловероятно. Все его механизмы развития говорят об обратном. В этом состоянии активизируется безусловный рефлекс «бей или беги», сопровождающий пугающую ситуацию. К тому же повышенное давление и интенсивное сердцебиение просто не дадут вам этого сделать.
Боязнь обморока вызывают у пациента онемение конечностей и головокружение. Они-то и сбивают с толку.
Этапы медицинской помощи при ОНМК
Основным принципом ведения больных с ОНМК является этапность организации медицинской помощи.
Выделяют следующие этапы:
I. Диагностика инсульта и неотложные мероприятия на догоспитальном этапе.
II. Максимально ранняя госпитализация всех больных с ОНМК.
III. Диагностика характера инсульта.
IV. Уточнение патогенетического подтипа ОНМК.
V. Выбор оптимальной лечебной тактики.
VI. Реабилитация и мероприятия по вторичной профилактике инсульта.
Этапы медицинской помощи при ОНМК и цели её оказания:
1. Догоспитальный (врач, семейный или участковый врач, фельдшер скорой помощи или ФАПа)
- Диагностика ОНМК
- Проведение неотложных лечебных мероприятий
- Госпитализация
Диагностика: Анамнез (наличие цереброваскулярной патологии, высокие цифры АД и другие факторы риска). Острое развитие неврологической симптоматики (слабость в конечностях, нарушение речи, дыхания, сознания, асимметрия лица и др.).
Основной задачей на догоспитальном этапе является правильная и быстрая диагностика ОНМК как такового. Точное определение характера инсульта (геморрагический или ишемический) не требуется, оно возможно только в стационаре после КТ или МРТ исследований головного мозга. Клиническая картина развития ОНМК характеризуется, как правило, внезапным (в течение минут, реже часов) возникновением очаговой (или общемозговой, а в случае субарахноидального кровоизлияния (САК) – менингиальной симптоматики.
Для правильной и своевременной диагностики инсульта необходимо знать характерные для данного заболевания очаговые, общемозговые и менингеальные симптомы.
Если остановилось дыхание и кровообращение
При остановке кровообращения и дыхательных функций главное:
- по мере возможности, освободить дыхательные пути. Если есть подозрение на то, что у ребёнка травмирован шейный отдел позвоночника, следует обездвижить шею. С помощью груши или пальца рот глотку ребёнка очищают от рвотных масс или других выделений. При западении языка надо выдвинуть нижнюю челюсть пострадавшего вперёд либо приподнять подбородок;
- для того, чтобы дыхательные пути не теряли проходимости голова ребёнка должна быть расположена «по средней линии»;
- главное отличие от оказания помощи взрослому человеку — не запрокидывайте голову ребёнка слишком сильно. Это может вызвать повторную обструкцию дыхательных путей. Сложите полотенце в несколько слоёв и поместите его под голову.
Искусственную вентиляцию лёгких у детей следует проводить с длительностью каждого входа от секунды до полутора, с частотой надавливания на область груда от 120 в течение минуты. Что касается соотношения частоты между обоими действиями, она должна составлять 1 к 3.
Если пострадавший школьного возраста, надавливать на грудную клетку нужно, как минимум, 100 раз в минуту.
Одно из основных правил: поверхность, на которой лежит пострадавший, должна быть твёрдой и ровной. Это обеспечит правильное и действенное проведение реанимационных мероприятий.
Для грудных детей существуют определённые правила проведения непрямого массажа сердца. Надавливать на область грудной клетки надо двумя пальцами (указательный и средний). Другой способ: обхватите грудь ребёнка так, чтобы положение больших пальцев обеих рук пришлось на среднюю треть грудины. Остальными пальцами нужно поддерживать спину.
Независимо от того, какой вид непрямого массажа сердца вы используете, надавливать следует на низ грудины: это расстояние приблизительно на один палец, если считать от сосков.
Антибиотики при остром ларингите
Зачастую ОРВИ, при неадекватном лечении, способно развиться в острую форму ларингита. Такое течение заболевания требует экстренных медикаментозных мер и постельного режима для больного. Лечебная терапия включает в себя антибиотики при остром ларингите, минимизацию речевой активности: желательно вообще молчать, а при явной необходимости говорить тихонько, без напряжения, на выдохе.
В период болезни исключить их рациона питания острые продукты питания, не принимать очень горячие или чрезмерно холодные блюда и напитки. Не следует потреблять спиртные напитки и никотин.
Высокую эффективность лечения при острой форме ларингита можно получить только благодаря комплексному лечению:
- Для разжижения очень густых мокрот доктор назначает обычно такие препараты, такие как туссин, АЦЦ-лонг, мукалтин, солвин, стоптуссин, флуимуцил, бромгексин. Стартовый график приема – одна таблетка в сутки.
- Чтобы смягчить и убрать сухость слизистой гортани очень хорошо будет попить щелочные минеральные воды, например, боржоми. Водичку пьют комнатной температуры, можно 1:1 развести молоком.
- Помогут и спиртовые аппликации на область гортани (спирт развести водой 1:1, чтобы не допустить ожога кожной поверхности).
- Эффективны будут и горчичники, поставленные на область груди и икроножных мышц.
- Ингаляции с ароматизированными маслами.
- Горячие ванночки для ног с добавлением горчицы.
Не обойтись при такой картине заболевания и без антибиотиков. В данной ситуации лекарственные средства назначаются как местного, так и системного действия.
Препараты местного воздействия, в основном приписываются в форме аэрозолей, например, биопарокс. Преимущество данной формы применения: лекарство, распыляясь, мелкодисперсными каплями равномерно покрывает всю пораженную поверхность, получается непосредственный прямой контакт активного вещества и возбудителя заболевания, наблюдается глубокое проникновение в ткани. Местное применение современных антибиотиков позволяет избежать возникновения устойчивости патогенной микрофлоры к лекарственному препарату, а так же развития кишечного дисбактериоза.
Лекарственные средства системного действия назначаются различной формы выпуска: это могут быть и таблетки, вводимые перорально, а так же растворы для внутримышечных и внутривенных инъекций. Используются медикаменты, преимущественно пенициллиновой и цефалоспориновой группы.
Если в протоколе лечения острого ларингита использовались антибиотики системного действия, по завершению лечения, обязательно следует пропить препараты, позволяющие восстановить баланс микрофлоры кишечника, который был нарушен воздействием активного вещества лекарственного средства. На этом фоне существенно выигрывают антибиотики локального действия. Но только специалист способен, получив общую картину патологии, назначить «правильное» лекарство и принять решение о необходимости местного или системного его применения.
[], [], [], [], []
В чем заключаются минусы гиперопеки над ребенком?
Хочется начать с хорошего, но положительных сторон здесь как таковых нет. Гиперопека обеспечивает не решение проблем, а только лишь самоуспокоение. Полностью контролировать все вокруг невозможно. Дети могут пораниться на ровном месте или, наоборот, выйти «сухими» из воды. Да, загнав малыша в тесные рамки, родители смогут обеспечить ему относительную безопасность. Но разве можно лишать ребенка свободы? Сверхопека имеет массу недостатков:
Ребенок растет ограниченным и беспомощным.
С рождения пребывающий в сковывающих условиях малыш не имеет возможностей учиться решать проблемы самостоятельно. А ведь человеческая жизнь полна трудностей и препятствий! Только представьте: ребенок вырос, и совершенно не понимает, кто он, что ему делать со своей жизнью, как преодолевать препятствия и делать правильные выводы из совершаемых ошибок; мамы и папы рядом нет, подстраховать некому, есть только безумный страх опасности, который ему постоянно прививали.
Чадо может выйти из-под родительского контроля и стать неуправляемым.
Если малыш изначально имел волевой характер, но его побуждения постоянно подавляли, то высока вероятность того, что в старшем возрасте ребенок будет выражать протесты против установленных правил. Подросток может бунтовать, отрекаясь от своей семьи и обрывая контакты с родителями. И винить его в этом будет неправильно, ведь такое поведение с его стороны станет результатом жажды полноценной жизни.
Вероятность формирования у ребенка потребительского отношения к людям.
Привыкший жить в окружении чрезмерной заботы малыш может вырасти в эгоистичного, излишне требовательного к окружающему миру взрослого человека. Он будет постоянно ждать «обслуживающий персонал», который сделает его жизнь комфортной. Разумеется, такой человек будет испытывать существенные трудности при выстраивании дружеских и романтических отношений.
Вероятность формирования у ребенка стойкого стремления быть угодным.
Сломленные гиперопекой дети, привыкшие во всем полагаться на решения старших, нередко становятся тихими спутниками, жертвами без права голоса, которых постоянно подавляют другие люди. Сложно поверить, что на такую судьбу их обрекли любящие родители!
Всем известно, что успешная личность — это лидер; тот, кто не боится падать и подниматься вновь; человек, который верит в себя и свои силы. У жертвы родительской гиперопеки мало шансов стать сильной и уверенной личностью, ведь такому ребенку буквально прививается чувство беспомощности перед целым миром наряду с неспособностью постоять за себя, добиться хоть какого-нибудь успеха без посторонней помощи.
Вопросы пользователей (5)
Елена
2018-03-20 00:04:23Здравствуйте! Мне 63 года. Сколько помню себя, у меня были и есть спазмы гортани. Не могу в это время ни вздохнуть, ни выдохнуть. Бегаю по комнате, стучу ногами, хриплю – пытаюсь вдохнуть. Где то 1… т. елена
2017-04-11 23:10:30У меня происходит ночью удушье во время сна. Не могу не вздохнуть не выдохнуть, муж хлопает по спине, пытаюсь пить воду, отпускает секунд через 30, ощущение что при открывается щель для дыхания… олег
2016-12-15 23:02:39Мужу 45 лет ранее все было хорошо. 3 месяца назад бросил курить.
За последнюю неделю 2 раза происходит спазм горла не может вдохнуть(1 раз не мог дышать с последующей потерей сознания, произошло на…Евгения
2016-05-25 07:48:54Добрый день.
Меня зовут Евгения, мне 29 лет.
Активный о.ж, без вредных привычек.
Месяц назад поставили о.ларингит, затем о.фарингит. Пролечили.
Симптомы на сег день: затрудненное дыхание…Татьяна
2015-04-19 19:23:59мне 40 лет у меня диагноз острый отечно-инфильтративный ларингит ,затяжное течение осложненный стенозом гортани II степени .3 раза лежала в стационаре в г.Улан-Удэ улучшений никаких.Что мне делать
Как предотвратить появление приступов
Предотвратить появление подобных приступов поможет соблюдение простых правил профилактики. Они направлены на устранение причины появления такой проблемы. Среди основных профилактических мероприятий выделяют:
По возможности лучше отказаться от выкармливания грудничков искусственными смесями. Только молоко матери защитить кроху от различных болезней, в том числе и ларингоспазмов
. Показаны ингаляции с физраствором, минеральной водой, солью, отварами трав или специализированными лекарственными препаратами. Такие процедуры окажут успокаивающее действие. Питание должно быть сбалансированным. В меню должно входить достаточное количество свежих овощей, ягод и фруктов. Старайтесь есть как можно продуктов, содержащих кальций. Отличный эффект дают массажи с использованием различных эфирных масел. Такие процедуры нужно проводить регулярно. Они помогают укрепить дыхательную систему организма и укрепить иммунную систему. В квартире нудно регулярно проводить влажную уборку. Пыль и прочие загрязнения провоцируют ларингоспазм. Если воздух в помещении слишком сухой, установите увлажнитель. При любой возможности проводите время на свежем воздухе. Эффективны прогулки по лесу, вдоль рек и, особенно, по морскому побережью. Старайтесь свой отпуск проводить поближе к морю. Здоровая иммунная система может быть только у человека, который соблюдает баланс отдыха и работы. Необходимо полноценный здоровый сон не менее 8 часов в сутки.
Хорошего эффекта можно добиться при помощи дыхательной гимнастики
. Существует множество упражнений, которые помогают тренировать дыхательную систему и предотвратить появление спазмов. Лучше всего обратиться за помощью к профессионалам, которые научат вас делать подобную гимнастику самостоятельно. Регулярно необходимо проходить медицинские осмотры и своевременно лечить все лор-заболевания
Важно и нормальное психологическое состояние. Избегайте стрессовых ситуаций, психических и эмоциональных перенапряжений. Если вы занимаетесь активным умственным трудом, старайтесь больше отдыхать, например, менять сферу деятельности
Старайтесь избегать контакта с аллергенами. Их попадание в носоглотку часто провоцирует ларингоспазм.
Если вы занимаетесь активным умственным трудом, старайтесь больше отдыхать, например, менять сферу деятельности. Старайтесь избегать контакта с аллергенами. Их попадание в носоглотку часто провоцирует ларингоспазм.
Соблюдение таких рекомендаций поможет избежать появления подобных приступов. Ребенку не стоит проводить ингаляции или массажи против его воли. Это не пойдет ему на пользу. Постарайтесь показать малышу, что такие процедуры будут приятными.
При условии оказания грамотной своевременной первой помощи приступ удается быстро купировать, и он протекает без последствий. Ларингоспазму чаще всего проходят самостоятельно по мере взросления ребенка.
Появление ларингоспазмов – серьезный повод задуматься о здоровье, особенно у детей. Если простые профилактические методики не помогают полностью исключить повторение приступов, обязательно проконсультируйтесь с врачом и четко соблюдайте все его рекомендации.
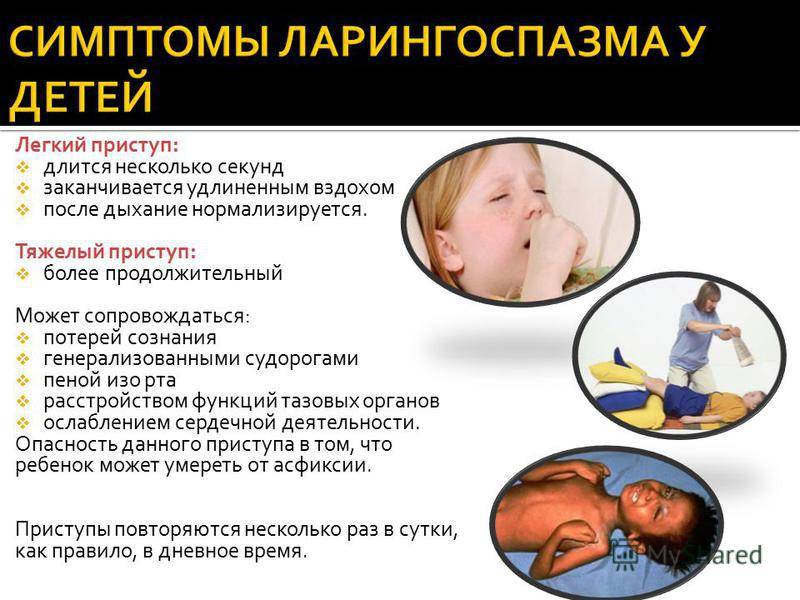
Ларингоспазм представляет собой заболевание, которое характеризуется появлением судорог, провоцирующих спазм мускулатуры гортанной области. Данному недугу в большей степени подвержены дети, в особенности, груднички, чей возраст не превышает года. Ларингоспазм у детей бывает:
- Острым. Характеризуется единичным случаем, возникающим в результате испуга, сильной истерики или продолжительного плача. При таком варианте событий необходима врачебная помощь с целью выявления природы приступа. Во избежание повторных приступов рекомендуется проведение профилактических мер по предотвращению такого проявления.
- Аллергическим. Возникает вследствие раздражающего воздействия некоторых лекарственных препаратов или других сильных аллергенов.
- Постоянным. Приступы отличаются высокой продолжительностью и могут происходить несколько раз в день.
Ларингоспазм у детей — достаточно опасное заболевание, которое может привести к асфиксии и смерти. При этом частые приступы провоцируют более длительную их продолжительность.
Как нужно поступать при судорогах?
Если у ребёнка начались судороги, не стоит пытаться прекращать их самостоятельно и, тем более, удерживать конечности больного. Прекращение судорожного состояния в таких случаях, обычно, наступает самопроизвольно, спустя три-пять минут. Чаще всего судорожный синдром сопровождает заболевания с высокой температурой тела. При эпилептическом статусе (в данном случае судорожные приступы длятся постоянно и продолжаются от 10 до 15 минут) врачебная помощь требуется незамедлительно.
Главное — чтобы ребёнок лежал на ровной поверхности, а место было безопасным, и он не получил травму при возобновлении судорожного состояния. Предметов, имеющих острые края, избегайте или вообще уберите их из комнаты. Нужно снять с ребёнка одежду, стесняющую движения, и расстегнуть воротник, и повернуть набок, чтобы запавший язык не спровоцировал удушье. Под голову надо положить какой-нибудь мягкий или плоский предмет. Находиться с ребёнком следует постоянно, до момента прибытия бригады «Скорой».
Причины
Причины ларингоспазма разнообразны. Это может быть нарушение обмена веществ, патология нервной системы. Но чаще всего удушье развивается при инфекционном ларингите, вызванном вирусом парагриппа.
Воспаление гортани бывает настолько выраженным, что её просвет сужается. Это проявляется лающим кашлем, осипшим голосом.
Такие приступы развиваются не у всех. Некоторые малыши генетически предрасположены к спазмам гортани. Провоцировать круп при ОРВИ могут особенности строения горла в виде избытка жировой клетчатки в гортани.

Причины ларингоспазма у детей связаны с какими-либо отклонениями развития или сопутствующими заболеваниями:
- подвержены малыши, получившие травмы при родах;
- способствует приступу недостаток кальция и витамина D в организме;
- искусственное вскармливание;
- спазму гортанных мышц подвержены слишком активные, подвижные ребята;
- склонность к аллергическим реакциям проявляется нередко ларингоспазмом;
- хорея;
- малыши, страдающие эпилепсией;
- спазмофилия;
- высокая нервно-мышечная возбудимость провоцирует спазм гортани;
- хронический бронхит;
- пневмония в анамнезе.
Приступ удушья может наступить у психически неуравновешенных детей. Ларингоспазм возникает после приёма лекарства, которое не переносит ребенок. Круп может развиться после сильного испуга, стресса, истерического плача или приступа смеха.
Инородные тела, попавшие в гортань, также провоцируют спазм гортани. Особенно опасны в раннем детском возрасте воспалительные заболевания – бронхит и пневмония.
Как искоренить недуг
Лечение ПА начинается с признания своего состояния и осознания того, что человеку действительно нужна медицинская помощь. После обращения к врачу и исключения им реальных заболеваний, он может назначить консультацию невролога, психолога или психиатра.
Терапия состояния объединяет в себе медикаментозное и психотерапевтическое лечение.
Из лекарственных средств назначают:
Седативные средства. Они довольно эффективны, но только в случае легкой степени приступа. Основаны на травах и имеют небольшую концентрацию активных веществ. Быстрее начинают действовать настойки, чем таблетированные формы.
Антидепрессанты (ингибиторы обратного захвата серотонина) в течение 6 месяцев.
Транквилизаторы. Проявляют несколько эффектов: антитревожный, успокаивающий, снотворный, противосудорожный, спазмолитический, вегетостабилизирующий, устраняют страх. Курс лечения – 2 недели, не более, чтобы не вызвать зависимость.
Нейролептики. Используются как дополнительная терапия. Снимают психомоторное возбуждение, устраняют страх, уменьшают чувствительность по отношению к раздражителям.
Ноотропные препараты. Стимулируют работу ЦНС, активизируют мыслительную деятельность
Улучшают когнитивные функции: память, внимание. Назначаются в комплексе с основной терапией.
Из методов психотерапии наиболее эффективна когнитивно-поведенческая терапия. В ходе ее сеансов психотерапевт поможет своему клиенту воссоздать в безопасной обстановке симптомы ПА, и через некоторое время они не будут казаться человеку такими угрожающими. Страх нахождения в определенной ситуации или месте тоже удастся преодолеть.
Кроме этого, пациент сможет осознать причины своей тревоги и страхов, научиться контролировать их. Например, бывает так, что пациент получает так называемую вторичную выгоду из своего состояния
То есть подсознание специально выделывает подобные фокусы, чтобы не работать, привлечь внимание, получить заботу и т.д. Причин может быть масса
Помимо когнитивно-поведенческой терапии, также применяют семейную и психоанализ.
Оба метода, как медикаментозное лечение, так и психотерапия, по-своему эффективны. Чем раньше начата терапия панических атак, тем более велика вероятность избавиться от них раз и навсегда.
Существуют некоторые хитрости, которые позволят сократить частоту приступов, став своего рода профилактикой процесса. Во-первых, избегайте приема веществ, возбуждающих нервную систему: крепкий чай, кофе, алкоголь, наркотики. Во-вторых, необходимо привести в гармонию вашу нервную систему, нормализовать режим дня: высыпаться, заниматься спортом, гулять на свежем воздухе, правильно питаться. Посещайте группы поддержки, созданные для людей с данным типом расстройства.
И самое последнее, но самое важное: соблюдайте лечение, назначенное врачом. Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование
Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства
Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование. Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства.
Лечение
Первую помощь оказывают родители или окружающие люди (если приступ развился вне дома). Обеспечивается широкий доступ воздуха, желательно прохладного. Лежащему придают удобную позу, убирают предметы, которые могут привести к травматизации. При размашистых движениях необходимо бережное сдерживание рук и ножек. Нужно повернуть на бок голову, захватить салфеткой и удерживать пальцами язык при его западении и нарушении дыхания. Вложить любой плотный предмет между челюстями (ложку), чтобы малыш не прикусил язык и не захлебнулся рвотными массами или слюной. При необходимости очистить полость рта от этих выделений. Параллельно вызвать бригаду скорой помощи.
Все необходимые противосудорожные препараты находятся на строгом учете, отпускаются только по рецептам на специальных бланках. Поэтому ввести лекарственный препарат в экстренной ситуации может только медработник стационара или приехавшей бригады (седуксен, сибазон, реланиум, ГОМК).
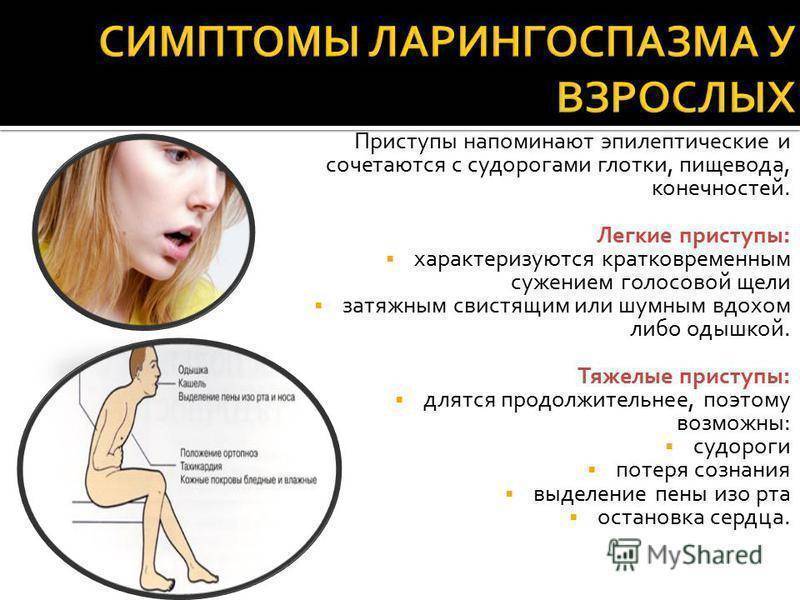
Признаки синдрома
Приступ паники, как правило, развивается внезапно. И может застать больного в любом месте, в любое время суток. Его проявления различны: от безудержного, мучительного чувства страха и тревоги до внутреннего дискомфорта. Паническую атаку с неярко выраженными симптомами называют «паникой без паники». При этом доминируют физиологические симптомы.
Продолжительность приступа может быть всего несколько минут, в других случаях он длится несколько часов. Но в среднем его длительность составляет 20–30 минут. ПА повторяются в одной ситуации с периодичностью 1–2 раза в день, в других – несколько раз за месяц. Впервые испытав подобные ощущения, человек сохраняет о них память на всю жизнь.
Бывает невероятная случайность, когда больной подвергается приступам всего пару раз за всю жизнь. Они бесследно исчезают, предположительно, после прекращения действия стрессового фактора.
Приступ панической атаки сопровождается следующими симптомами:
Психологические | Физиологические (вегетативные) |
|
|
Первый случай панической атаки выражается сверхсильным страхом умереть. Его сила настолько мощная, что может доводить пациента до состояния аффекта. В последующих случаях чувство неизбежной смерти трансформируется в определенную фобию. Это может быть боязнь сойти с ума, задохнуться и др.
Бывают ситуации, когда состояние не сопровождается тревожно-фобическим комплексом. На первый план выходят эмоциональные симптомы: апатия, чувство ненужности, агрессия, нервозность.
После пароксизмы больные ощущают себя обессиленными и разбитыми.
Чаще всего панические атаки встречаются в возрасте 25–50 лет. От патологии страдает примерно 5% человечества. И что интересно, в основном жители крупных городов. В пожилом возрасте такие пароксизмы возникают редко, имеют стертый характер и становятся пережитками атак, случавшихся в молодости.
Те, кто хоть раз в жизни пережил подобное состояние, описывают его с ужасом и волнением.
Например, девушку приступ застал, когда она ехала в машине с мужем и ребенком. Появилось ощущение нехватки воздуха, нереальный ужас пробирал с головы до пят. В одно мгновение появилось желание открыть дверь и выскочить из салона. Сдержала оживленная трасса.
Другого пациента охватывал страх при появлении определенных звуков. Ощущалось противное покалывание в ладонях. Накатывает волнение, от которого путаются мысли и отнимается язык.
Женщина описывала проявления панической атаки у своего мужа, когда они гуляли в парке и говорили о родственнике, у которого недавно случился инфаркт. Она заметила, что внезапно у мужа начали трястись руки и плечи. Он покрылся потом, он даже стекал каплями. Лицо побледнело, практически перестал дышать (не мог сделать вдох), взгляд был блуждающий и неосознанный. Мужчина был уверен, что умирает. Домой добирались почти 2 часа, тогда как обычно на это уходило 20 минут. Он постоянно останавливался, садился на землю, и приступ повторялся.
Почему случается приступ панической атаки
До конца причины этого состояния не выяснены. Существует множество предпосылок и провоцирующих факторов, которые теоретически способны вызвать такое гипертрофированное чувство тревоги.
Их разделяют на биологические, психологические и физиологические.
К биологическим причинам относят:
- гормональные изменения в период полового созревания, климакса, родов;
- начало сексуальной жизни;
- нарушение менструального цикла;
- наследственность.
Панические атаки развиваются на фоне некоторых расстройств:
- феохромоцитома – гормональная опухоль;
- психосоматические расстройства;
- фобии;
- депрессии;
- посттравматическое стрессовое расстройство;
- эндокринные заболевания;
- патологии сердца.
Из психологических предшественников состояния выделяют:
- острый стресс – смерть близкого человека, развод, любая негативная внезапная ситуация;
- идентификация или противопоставление себя какому-либо субъекту – герою фильма, книги и т.д.;
- изоляция от социума;
- особенности характера;
- детский опыт.
Что касается особенностей характера, то чаще всего панические атаки сопровождают женщин с истероидным, демонстративным типом личности
Они постоянно привлекают к себе внимание и жаждут признания. Такие женщины часто являются обладательницами экстравагантной внешности, жеманничают и очень экспрессивны
Если они замечают, что не вызывают интереса у «жертвы», очень быстро переключаются на другой объект.
Мужчины, страдающие от данного недуга, проявляют черты под названием «ипохондрия здоровья». Они очень пекутся о своем внешнем виде и стремятся всегда выглядеть идеально.
Стрессы, перенесенные в детстве, также способствуют развитию приступов страха уже в осознанном возрасте. Одной из частых причин становится алкоголизм в семье, провоцирующий ситуации агрессии. Это может быть драка, риск убийства. Ситуация становится настолько острой, что приходится бежать из дома, часто ночью. При этом происходит фиксация страха, и во взрослом возрасте при похожих ситуациях он повторяется в такой нелицеприятной манере, усиленный в несколько раз.
Другой пример – это семьи, где дети растут в условиях эмоциональной бедности и холодности. Когда родители или родитель (если речь идет о неполной семье) настолько увлечены собой, своей работой, что до ребенка у них просто не доходят руки. Или в том случае, когда кто-то из близких страдает тяжелым заболеванием – все крутится вокруг болящего, а о ребенке просто забывают.
Эмоциональная холодность к ребенку присутствует там, где к нему проявляют слишком большие требования. При этом родители могут держать ребенка под сверхконтролем, но, одновременно, не проявлять по отношению к нему тепла и доброты. Взрослые люди, выросшие при таких обстоятельствах, постоянно стремятся получить одобрение и эмоциональную поддержку. Их стрессоустойчивость значительно снижена.
Третья модель семейного поведения противоположна предыдущей и основывается на гиперопеке над чадом. При этом родители постоянно тревожатся о его состоянии, расценивая любую ситуацию как потенциально опасную. Они контролируют буквально все сферы своей «кровиночки», стараются везде его сопровождать. Этим они поддерживают инфантилизм ребенка, приводящий к сложностям в социальной адаптации.
Постоянные конфликты в семье воспитывают в ребенке эмоциональную лабильность. Невозможность повлиять на ситуацию провоцирует уверенность в своей беспомощности.
Любые из перечисленных моделей приводят к тому, что из такого ребенка вырастает взрослый, эмоционально нестабильный, неуверенный в себе, с трудом взаимодействующий с социумом. Это снижает его противостояние стрессам, подвергая его всевозможным психическим расстройствам.
Кроме семейных конфликтов, развитию синдрома панической атаки способствует насилие, пережитое в детстве, сексуальное или физическое.
К физиологическим факторам, провоцирующим приступ, относят злоупотребление алкогольными напитками и психостимулирующими средствами, физическое переутомление, погодные изменения, избыток солнечного излучения.
Невероятно талантливый актер Джонни Депп страдает паническими атаками. По его словам, еще с детства он испытывает тревожность в любой нестандартной ситуации. И выбор его эксцентричных ролей – это не что иное, как попытка утаить свою сущность перед миллионами зрителей.
Первая помощь при ларингоспазме до приезда «скорой»
Первое и главное правило, которое следует соблюсти в любой экстренной ситуации – не паниковать! Паника и хаотичные действия не помогут справиться с проблемой и даже могут навредить.
Наш эксперт Олег Мазаник предлагает следующий порядок действий для оказания неотложной первой помощи при ларингоспазме до приезда врачей:
Помните: в некоторых случаях лучше знать теорию, но не иметь возможности применить ее на практике, чем однажды оказаться в экстренной ситуации и беспомощно опустить руки.
Детские заболевания и их симптомы обычно пугают родителей, особенно если они проявляются у ребенка первых лет жизни. Одним из немногих пугающих родителей симптомов считается ларингоспазм, который предоставляет собой опасное состояние, порой опасно для жизни ребенка. Родителям необходимо знать, что такое ларингоспазм, каковы его причины, симптомы и как оказать первую доврачебную помощь ребенку.
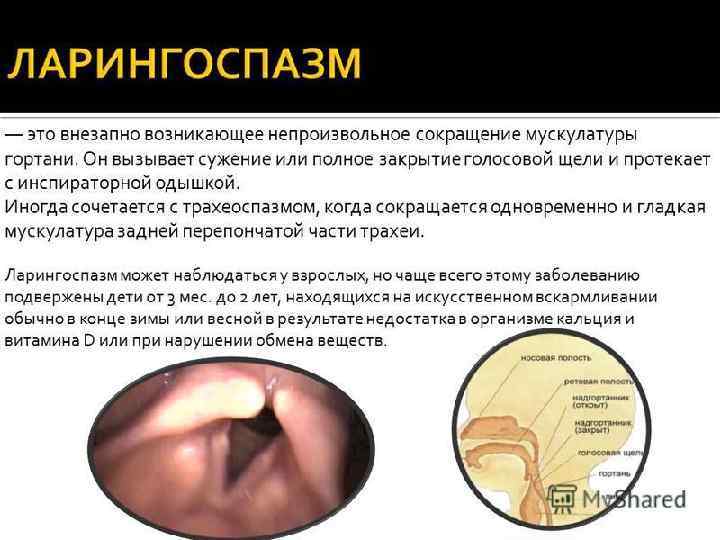
Ларингоспазм — это приступообразный судорожный спазм мускулатуры гортани, который вызывает сужение или полное закрытие голосовой щели. Такое состояние чаще встречается у детей в возрасте от трех месяцев до двух лет, особенно при наличии факторов риска. Это обусловлюется тем, что именно в возрасте до 2-х лет физиологический просвет голосовой щели очень мал, а нервная система слишком лабильна и неустойчива, что с легкостью может спровоцировать внезапный приступ ларингоспазма. Приступы ларингоспазма могут длиться от нескольких секунд до одной-двух минут, и провялятся несколько раз в сутки.
В первую очередь причины ларингоспазма у детей проявляются из-за повышенной возбудимости нервно-мышечного гортанного аппарата. Спровоцировать приступ ларингоспазма могут негативные факторы внешней или внутренней среди, такие как:
- нарушение обменных процессов;
- дефицит Ca и в организме ребенка.
- внутренние болезни: бронхопневмония, рахит, спазмофилии, гидроцефалия.
- послеродовые травмы;
- вдыхание воздуха, в котором содержится пыль или другие раздражающие вещества;
- кашля, плач, смеха, испуг;
Иногда ларингоспазм может возникнуть рефлекторно при патологических изменениях в гортани, трахеи, глотке, легких. Или при введений в нос лекарственных препаратов, например, адреналина.
Признаки ларингоспазма у детей может быть весьма разнообразны, и часто отличаются друг от друга. Но существуют определенные критерии, которые позволяют диагностировать ларингоспазм у ребенка.