Почему не проходят кашель и сопли у ребенка?
В норме простуда и ее проявления проходят за 7-14 дней. Если спустя 2 недели симптомы сохраняются, нужно искать причины этого. Рассмотрим основные из них.
- Неправильное лечение. Чаще всего кашель и насморк у ребенка не проходят из-за неграмотной терапии. Некоторые мамы считают простуду пустячной болезнью. Они поят детей отварами трав и кормят цитрусами. Такая тактика лечения помогает бороться с симптомами, но не воздействует на причину ОРВИ. Зачастую нельзя победить вирусы народными рецептами. В борьбе с ними гораздо эффективнее противовирусные препараты.
- Присоединение бактериальной инфекции. Мало кто задумывается, что после длительного насморка могут быть осложнения. Зеленые сопли, примеси гноя в выделениях из носа могут быть симптомами бактериального ринита или гайморита у ребенка. Помимо насморка заболевания сопровождаются кашлем, т.к. мокрота раздражает глотку. Защитный рефлекс направлен на очищение дыхательных путей.
- Повторный случай ОРВИ. Если у ребенка долго не проходит насморк, возможно, простуда развилась повторно. Вторичное инфицирование распространено среди детсадовцев и школьников. Ребята часто приходят на занятия с насморком или кашлем. После ОРВИ иммунитет у ребенка ослаблен, поэтому вирусам легче пробить оборону. В результате болезнь начинается заново.
Как лечить кашель без повышения температуры
Лечить кашель у детей нужно только после того, как будет правильно определен диагноз. Чтобы избавиться от кашля, в первую очередь нужно избавиться от причины, которая вызвала его у ребенка.
Тем не менее, доктор еще раз подчеркивает, что лечить детей от кашля с помощью интернета не нужно. В интернете вы можете только узнать основные симптомы того заболевания, которое вы подозреваете. А назначать лечение, особенно детям, только специалист в области здравоохранения.
Чтобы более подробно ознакомиться с рекомендациями доктора Комаровского, советуем вам прослушать видео урок, из которого каждый из вас может взять много полезного для себя. Во-первых, вы узнаете, может ли вызвать осложнение систематическое покашливание ребенка, при этом никаких симптомов простуды не наблюдается: отсутствует высокая температура, насморк и головная боль. При этом кашель не прекращается больше недели. Нужно ли лечение в этой ситуации?
Видео консультация с доктором Комаровским позволит вам узнать много нового и полезного в вопросе сохранения здоровья детей.
Младенец перестал
Одно из самых ярких и долгожданных событий для родителей — первые самостоятельные звуки, произнесённые ребёнком. Радостные ощущения часто сопровождаются переживаниями, ведь детское агуканье может прекратиться так же быстро и неожиданно, как появилось.
Причин у такого своеобразного бойкота может быть несколько. Если ребенок перестал агукать в 4 месяца, не стоит оставлять без внимания это событие.
В большинстве случаев это норма в речевом развитии, но иногда молчание является признаком физиологических и эмоциональных отклонений.
Умение агукать — о важности навыка в развитии ребёнка
Речь развивается от простого к сложному. Агуканье — это одна из разновидностей речевой деятельности, которую дети осваивают в 3–4 месяца.
Первые тренировки по звукоизвлечению происходят произвольно. В 2–3 месяца этот процесс развит слабо и у крохи получается произносить только гласные. Это становится любимым развлечением, никакого осознанного управления звуковыми цепочками в этом возрасте не наблюдается.
Активное, сознательное и эмоционально окрашенное агуканье отмечается в 4-месячном возрасте. Звуки становятся способом общения со взрослыми и любимыми игрушками. В этот период формируется способность управлять мышцами нёба. Малыш осваивает первые согласные «г» и «х», и в сочетании с гласными выстраивается традиционное и долгожданное для родителей «Агу».
Набор произносимых звуков всегда индивидуален и комбинаций может быть сколько угодно. Не стоит переживать, если лепетания вашего малыша на привычное агуканье непохожи, и он произносит меньше звуков, чем сверстники. Радуйтесь ещё одной маленькой победе и будьте внимательны к любым переменам в этот период.
Ребенок не агукает в 4 месяца — стоит ли опасаться
Дети в хорошем настроении агукают часто и очень эмоционально. В четыре месяца они уже активно двигаются и громко смеются.
Когда подгузники сухие, малыш сыт, здоров, а мама рядом, он с удовольствием общается на языке знакомых ему звуков.
Причиной такого внезапного молчание могут быть психологические проблемы. У детей тоже бывают стрессы. Любой негатив в семье отражается на речевом развитии. Спровоцировать молчание может недостаток внимания. Если родители всегда заняты и уделают ребёнку мало времени, он может отреагировать молчанием. Есть и физиологические факторы:
- Незрелость речевого аппарата.
- Проблемы со слухом.
- Неразвитость мимических мышц.
- Неврологические расстройства.
- Последствия перенесённых заболеваний.
Чтобы исключить вероятность отклонений и успокоиться, посетите педиатра. Специалисты помогут выявить и своевременно устранить проблемы со здоровьем.
Нередки случаи, когда ребенок не агукает в 4 месяца и даже не пытается произносить новые звуки. Такое поведение тоже должно насторожить. Что касается непривычного и неожиданного для родителей молчания малыша, по мнению педиатров, такая перемена считается одним из вариантов нормы.
Это всего лишь подготовительный этап к освоению новых речевых навыков. Дети всегда делают то, что им нравится и доставляет удовольствие. В какой-то момент им скучно просто агукать.
Они подключают внимание, прислушиваются, к тому, что говорят родители, впитывают информацию, мимику и движения. Им просто некогда отвлекаться на агуканье в процессе детального изучения окружающих людей и пространства
Выводы
Первые звуки — это предшественники слов. Умение агукать считается одним из важных и необходимых этапов в предречевом развитии. Не переживайте, если ваш ребёнок взял паузу и в 4 месяца перестал произносить привычные и уже полюбившиеся вам звуки. Пройдет время, и он вернётся к агуканью, но это уже будет более интересный и богатый ассортимент детских звуков и эмоций.
От автора
Я рада что вы дочитали данную статью до конца. Могу предположить, что она вам понравилась, а отсутствие рекламы, которая постоянно отвлекает от чтения, создало комфортные условия для вашего времяпрепровождения на моем канале.
Поставьте “Лайк” если статья удовлетворила ваш интерес или поставьте “Дизлайк” если вам было совершенно не интересно читать. Ваши оценки будут мне подспорьем писать более интересный материал.
Я буду благодарна, если вы подпишитесь на мой канал. Обещаю радовать вас только качественным контентом!
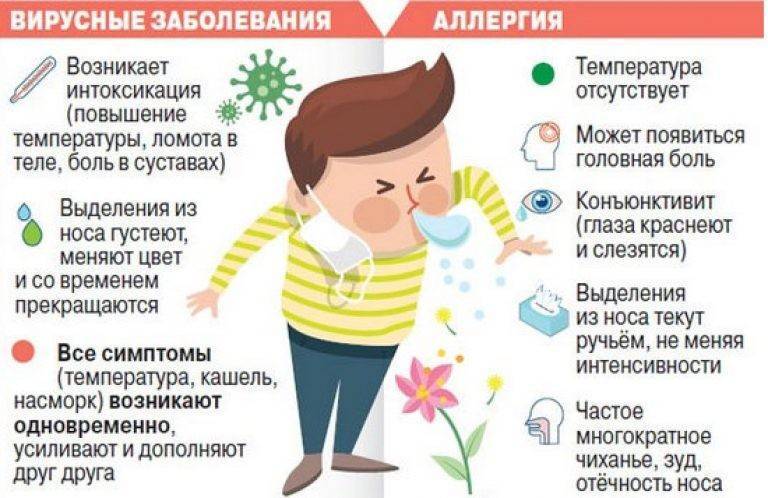
Особенности заболевания
Природа заболевания – раздражение слизистой аллергеном. Аллергический насморк имеет следующие отличия от простудного:
- жидкие бесцветные выделения, реже с желтоватым оттенком;
- аллергия возникает при контакте с аллергеном;
- как правило, сочетается с аллергическим конъюнктивитом;
- протекание заболевания сопровождается зудом;
- характерна периодичность;
- незначительное повышение температуры в пределах 37,3-37,5;
- не вызывает хрипоты – только гнусавость.
Самый опасный аллерген – холод. Холодовой ринит практически невозможно отличить от ОРВИ. Жидкие выделения из носа чередуются с сухостью слизистой, что вызывает сильное жжение в носоглотке.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
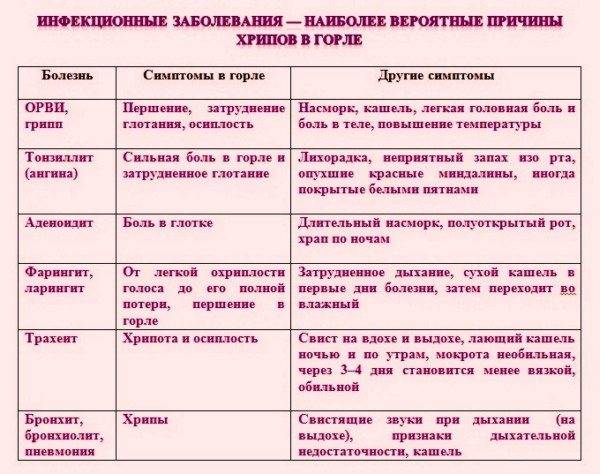
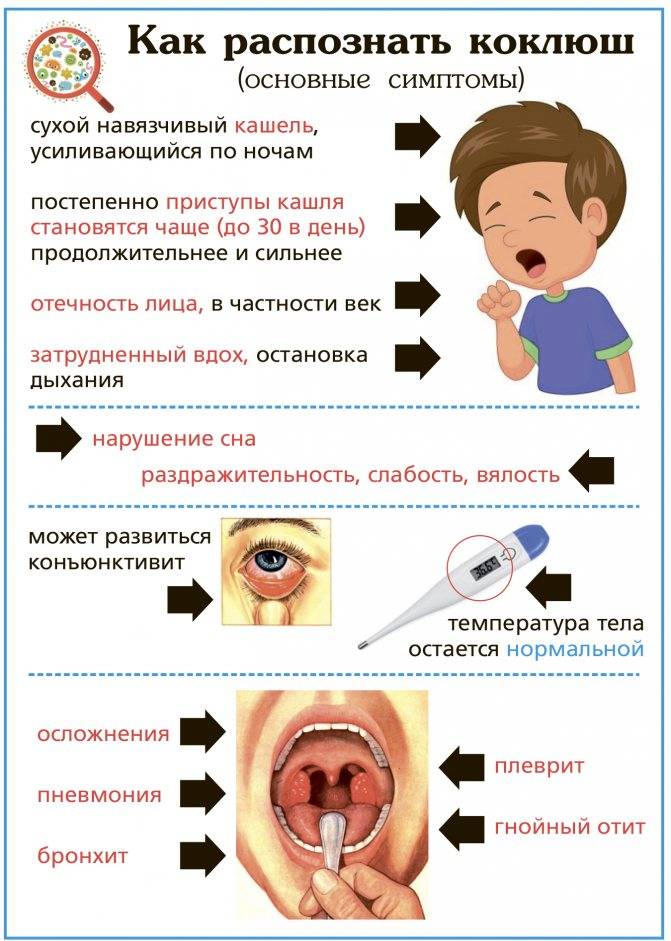
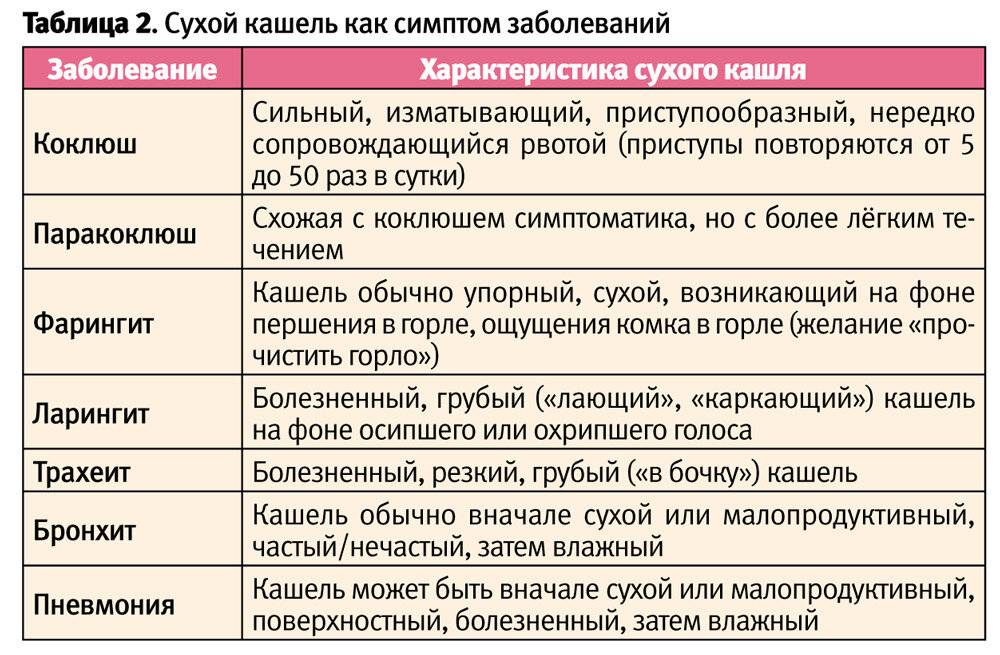
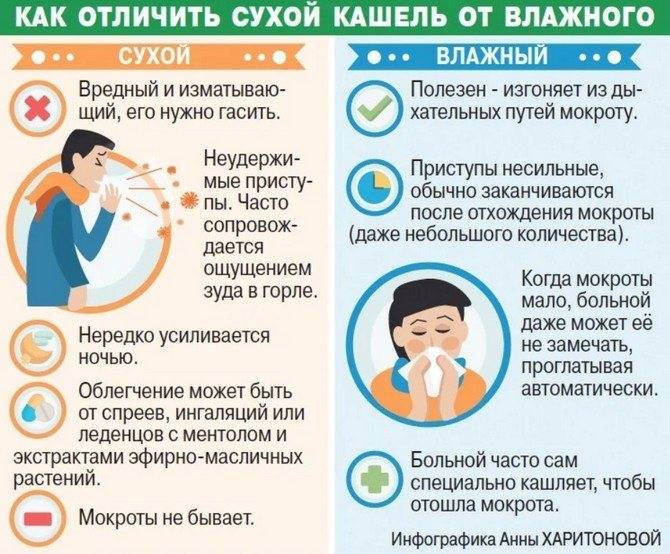
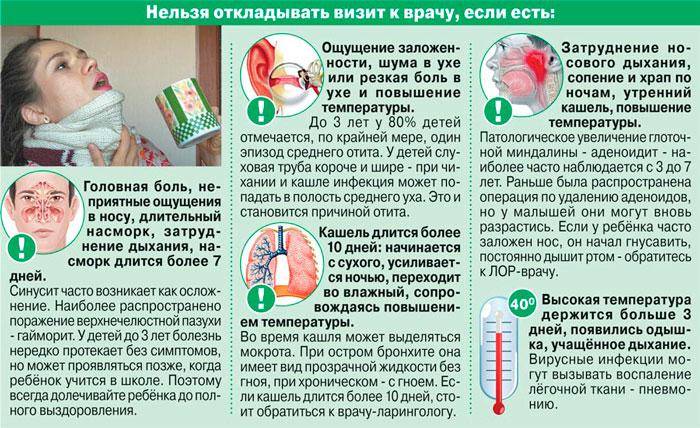
Особенности кашля у ребенка
По своей сути кашлем является форсированный выдох через рот в ответ на безусловный рефлекс. Таким образом организм спешит очистить дыхательные пути от раздражающего их компонента. Кашель может развиваться вследствие воспалительного, инфекционного или неинфекционного процесса в дыхательных путях, быть проявлением аллергии, результатом химического или механического повреждения дыхательного тракта.
Заботливому родителю пригодится информация об основных разновидностях кашля у ребенка, их проявлениях и причинах:
Разновидность | Проявление | Причины |
Остро возникший кашель | Кашель вначале сухой и непродуктивный, ощущается как навязчивый мокрота не отделяется. При ларингите и трахеите может приобретать лающий характер или металлический обертон. Сопровождается першением в горле и прочими признаками острой респираторно-вирусной инфекции При пневмонии кашель может быть влажным с первых часов болезни, такой описывают как глубокий. | катар верхних дыхательных путей, воспаления в гортани (ларингит, круп), воспаления в трахее (трахеит), воспаления в бронхах (бронхит) и легких (пневмонии) |
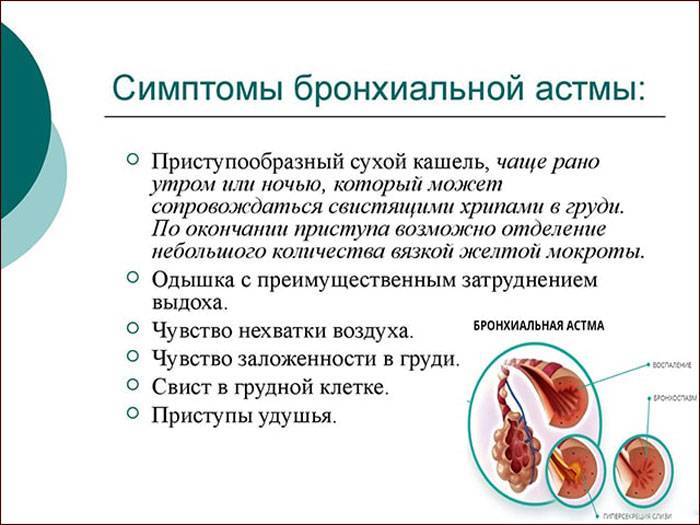
Спастический кашель | Хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон. | бронхиальная астма, острый обструктивный бронхит или бронхиолит в первые годы жизни, коклюш, попадание инородного тела в дыхательные пути |
Затяжной кашель (более 2 недель) | Наблюдается часто, но обычно после острого бронхита. Провоцируется не столько наличием очага воспаления, сколько чрезмерной постинфекционной продукцией мокроты и сверхчувствительностью кашлевых рецепторов. | аспирация пищи вследствие дисфагии, затекание слизи в гортань из носоглотки при длительных назофарингите, аденоидите, гипертрофии аденоидов |
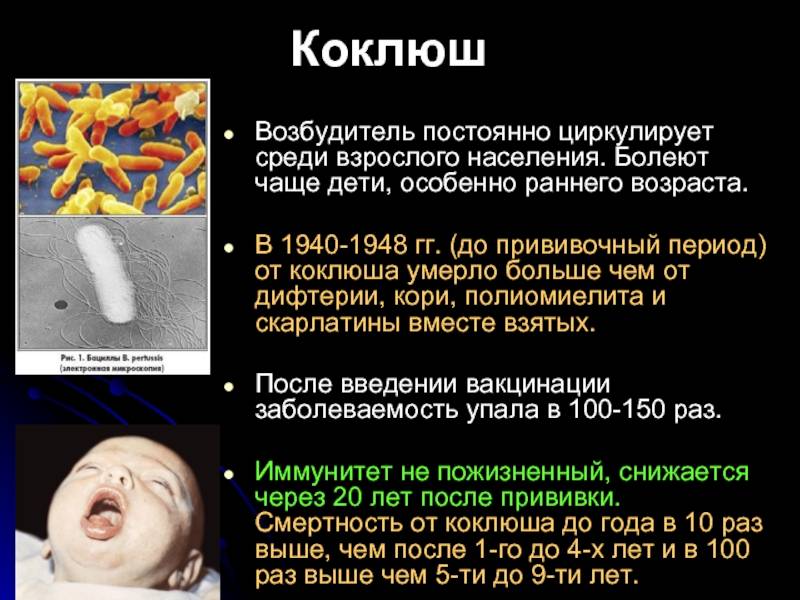
Затяжной сухой кашель | Кашель часто болезненный, приступообразный, приступ заканчивается отхождением комочка плотной слизи. Затяжной кашель у подростков при коклюше отличается отсутствием хрипов в легких, он обычно не усиливается и не приобретает специфического характера, как у не привитых. Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах. | при трахеите или трахеобронхите, некоторые респираторно-вирусных инфекциях (рино-, парагриппозные вирусы), коклюш |
Рецидивирующий кашель | Кашель, сопровождающий почти каждый эпизод ОРВИ, обычно влажный, затяжной, его длительность превышает 2 недели, не сопровождается явными признаками бронхоспазма. Обструктивный кашель с течением времени способен перерасти в астматический. | бронхиальная астма, рецидивирующий бронхит, рецидивирующий обструктивный бронхит |
Длительный, постоянный кашель | Кашель может усиливаться или ослабевать в отдельные периоды времени, однако присутствует всегда. Влажный постоянный кашель наблюдается при большинстве нагноительных заболеваний легких, сопровождающихся скоплением мокроты. Более сильный по утрам, редеет после отделения мокроты. Более глубокий на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов, также может иметь спастические обертона. | хронические болезни органов дыхания |
Ночной кашель | Возникаетобычно ближе к утру вследствие усиления бронхоспазма; нередко он указывает на аллергию, например, к перьевым подушкам. Может быть эквивалентом астмы, или же развиваться при желудочно-пищеводном рефлюксе, вместе с чувством изжоги. | бронхиальная астма, желудочно-пищеводный рефлюкс, синусит или аденоидитом при дыхании ртом ночью |
Аллергический кашель | Легкий обрывистый кашель у ребенка развивается на фоне нормальной температуры тела, горло не болит, однако першит. | аллергия на пищу, домашнюю пыль, корм для рыбок, шерсть животных, перьевые подушки |
Психогенный кашель | Сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4-8 раз в минуту), прекращение во время еды и разговора. | следствие стрессовых ситуаций, однако вспыхивает на фоне ОРЗ, обсцессивно-компульсивное расстройство |
Способы лечения кашля
Если кашель долго не проходит у ребенка, то схему его лечения подбирают, исходя из причины возникновения недуга. В данном случае речь может идти о нескольких вариантах терапии.
- Медикаментозное лечение. В зависимости от возбудителя и причины возникновения кашля, врач может рекомендовать наиболее эффективные препараты для его устранения. Например, если кашель возник в качестве ответной реакции организма на аллерген, то устранить его позволит прием антигистаминных препаратов (они блокируют чувствительность рецепторов). При бронхите самый эффективный вариант лечения – это назначение антибиотиков. Чем раньше начать прием лекарств, тем быстрее удастся победить болезнь.
- Ингаляции. Когда у ребенка долго не проходит сухой кашель, то облегчить состояние помогают ингаляции парами влажного воздуха. Их можно проводить с использованием лекарственных растворов, которые проникают непосредственно в трахею и легочные пути, способствуют отхождению мокроты, либо с настойками трав, добавлением эфирных масел – они смягчают и увлажняют слизистую горла, эффективно снимают отек, заживляют мелкие трещины.
- Полоскания горла. Если речь идет о сухом кашле, который возникает вследствие воспаления гортани на фоне ларингита или фарингита, облегчить течение болезни помогут разнообразные полоскания. Например, с отварами трав, с морской водой или содой. Спиртовые препараты в данном случае лучше не использовать, поскольку они могут вызвать дополнительно раздражение и усугубить проблему. Также для облегчения состояния можно рекомендовать пастилки и таблетки для рассасывания, содержащие растительные масла (например, эвкалипта).
- Массаж. Маленьким деткам для снятия приступов кашля и облегчения состояния рекомендуется проводить массаж. Будет достаточно даже легких поглаживающих круговых движений по спине. Это существенно ускорит отхождение мокроты, поможет малышу успокоиться и уснуть.
Поскольку в большинстве случаев кашель является сопутствующим симптомом ОРВИ или гриппа, то педиатры в программу восстановления детей нередко включают капли или спрей Деринат. Это препарат комплексного действия, который:
- борется с вирусами, препятствуя их размножению;
- укрепляет и восстанавливает поврежденную слизистую носа и горла, благодаря чему уменьшается вероятность проникновения вторичной инфекции в организм и развития осложнений;
- поддерживает естественный иммунитет ребенка, помогает укрепить природную защиту организма.
Важное значение капель Деринат состоит в том, что они помогают облегчить выздоровление и вместе с тем снижают вероятность развития осложнений. Принимать их можно и детям с рождения, и взрослым, схема приема достаточно простая и подробно описана в инструкции
Полезные статьи:
Лечение
Тактика лечения выбирается ЛОР-врачом, исходя из причины, спровоцировавшей неприятный симптом и дискомфорт в горле.
Воспалительные заболевания (простуда, ларингит, фарингит и т.п.) лечатся при помощи антибиотикотерапии, противовирусных или противогрибковых препаратов. Пациенту также назначают антисептические средства местного действия («Мирамистин», «Ингалипт», «Гексорал» и т.п.). При простудном кашле хорошо помогают специальные противокашлевые препараты в виде сиропов, таблеток, пастилок и леденцов. Привести в порядок слизистую оболочку горла помогут полоскания. В качестве раствора для полоскания можно использовать таблетку фурацилина, отвары лекарственных трав. Ускорить процесс выздоровления помогут ингаляции и физиопроцедуры.
Аллергические реакции требуют немедленного устранения контакта с аллергеном и приёма антигистаминных препаратов. Параллельно нужно проконсультироваться с аллергологом.
Если голос пропадает не из-за проблем с ЛОР-органами, а из-за болезней других систем человека, необходимо пройти лечение под контролем соответствующих смежных специалистов: эндокринолога, невролога, онколога или гастроэнтеролога.
Представителям речевых профессий стоит посетить врача-фониатра — ЛОР-врача более узкой направленности, который занимается проблемами голосового аппарата. Врач-фониатр подберёт необходимые упражнения и даст практические рекомендации, позволяющие избежать проблем с голосовыми связками в будущем.
Помимо основных рекомендаций врача в каждом конкретном случае необходимо также выполнять общие рекомендации:
- Соблюдайте голосовой покой. Воспалённым связкам нужен отдых. Рекомендуется некоторое время провести в тишине, при этом шептать категорически запрещается. Шёпот ещё больше напрягает связки.
- Соблюдайте щадящую диету. Избегайте слишком твёрдой, слишком горячей или острой пищи. Откажитесь от кофе и газированных напитков. Всё это будет раздражать и без того воспалённое горло.
- Откажитесь от вредных привычек. Алкоголь и сигареты под запретом! (хотя бы на время лечения).
- Пейте больше жидкости комнатной температуры: чаи, морсы, компоты, минеральную воду.
ОРЗ
С диагнозом «острое респираторное заболевание» у ребёнка сталкивалась каждая мама. В быту мы чаще называем это состояние простудой. В дошкольном возрасте ОРЗ может случаться до десяти раз в год. Болезнь передаётся воздушно-капельным путём
Основные симптомы ОРЗ:
- боль и першение в горле;
- сильный кашель у ребёнка;
- повышенная температура тела;
- насморк;
- осипший голос;
- боль в мышцах;
- потеря аппетита, вялость, плохой сон.
Интенсивность симптомов зависит от возбудителя заболевания.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Всем известный грипп, который протекает с очень высокой температурой тела (до 40℃) и осипшим горлом — это разновидность ОРВИ, которая входит в группу ОРЗ.
Лечение кашля у ребенка
Лечение кашля у ребенка должно проводиться под строгим контролем специалиста-медика, который вследствие качественного обследования обладает представлением о том, что побудило недомогание. Осложняются обстоятельства тем, что ребенок не всегда в точности может выразить свои жалобы, анамнез его жизни и воздействие негативных факторов не богаты.
Родителям необходимо понимать, что кашель у ребенка – это всего лишь защитная реакция на раздражитель, симптом заболевания. Эффективное воздействие на кашель заключается в том, чтобы устранить раздражитель и преодолеть именно заболевание, а не конкретный симптом.
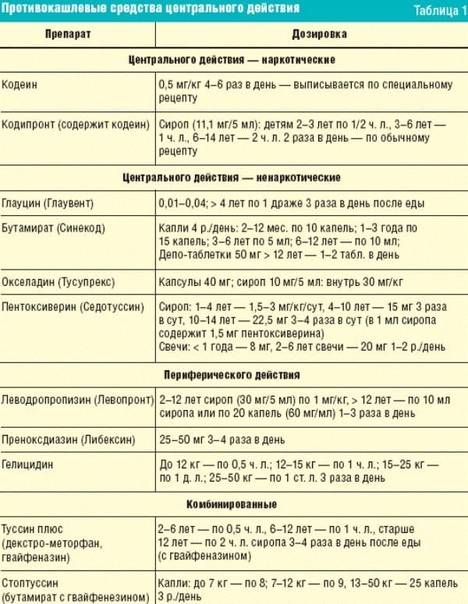
Детям крайне редко назначаются противокашлевые, тормозящие кашлевой центр в мозгу или периферийные звенья медикаменты. Симптоматическое лечение кашля назначается лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного, а традиционно в преобладающем числе случаев лечение кашля у ребенка производится комплексно. Для этого назначаются:
- Антибиотики. Назначаются при доказанной бактериальной инфекции верхних дыхательных путей (отит, синусит, стрептококковая ангина) и поражении легких (пневмония, в т. ч. хроническая, муковисцидоз, пороки развития легких). Сегодня при бронхитах антибиотики применяются все реже, и тем более для маленьких пациентов. Антибактериальное лечение коклюша способно оборвать клинические проявления и прекратить бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Применяется Эритромицин (50 мг/кг/сут), Кларитромицин (15 мг/кг/сут), Азитромицин (10 мг/кг/сут) 5 дней, Биопарокс местно.
- Противовоспалительные. Это обычно ингаляционные кортикостероиды, которые подавляют воспаление слизистой в бронхах и которые применяются местно при среднетяжелой и тяжелой бронхиальной астме. Используются дозированные ингаляторы (Беклометазон, Будесонид, Флутиказон), и растворы для небулайзера Пульмикорт. Могут применяться и при респираторных инфекциях более тяжелого течения, если доктор свяжет наличие кашля с воспалительным процессом в слизистой оболочке бронхов. Примером противовспалительных средств для детей может быть Эреспал (в дозе 4 мг/кг/сут, у детей старше 1 года – 2–4 ст.л. в сутки).
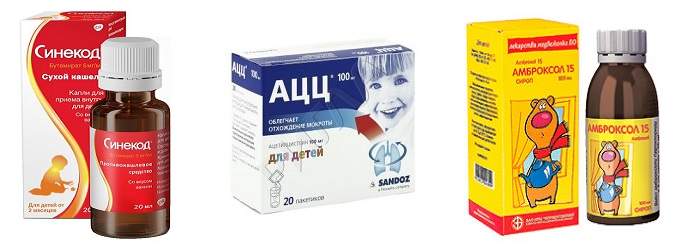
- Противокашлевые. Назначаются крайне редко, когда возникает необходимость облегчить протекание болезни, а этиотропная терапия носит более длительный характер. Это непременно ненаркотические вещества. Однако для успокаивания сухого кашля у ребенка порой достаточно ложечки гречишного меда или горячего молока. Альтернативой могут быть такие препараты как Бутамират, Декстрометорфан, Глауцин, Окселадин, Пентоксиверин (дозировка определяется сугубо индивидуально).
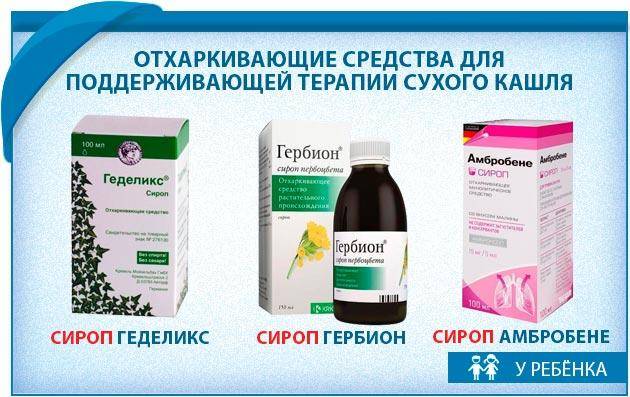
- Отхаркивающие. Назначаются при затрудненной эвакуации мокроты. В раннем детском возрасте может сопровождаться рвотой или аллергией. Следует отдавать предпочтение фитопрепаратам на основе традиционных для нашего климатического пояса растений: мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца, хвойных.
- Муколитики. Предпочтительнее, чем вышеуказанные отхаркивающие средства. Способствуют разжижению вязкой мокроты после того, как сухой кашель был переведен в продуктивный. Наиболее выражено муколитическое действие у N-ацетилцистеина, который в детской практике применяется, в основном, при муковисцидозе и хронических легочных нагноениях. При острых и рецидивирующих бронхитах улучшение мукоцилиарного транспорта максимально обеспечивается Карбоцистеином и Амброксола. Многие муколитические препараты для детей выпускаются в форме аэрозолей, что обеспечивает местное воздествие.
Лечение кашля с трудноотделяемой мокротой
Основные фармакологические препараты, обеспечивающие эффективное лечение кашля с трудноотделяемой мокротой, а также лечение сильного кашля с мокротой любого характера в качестве активного вещества должны иметь ацетилцистеин, карбоцистеин, бромгексин либо амброксол. Коротко – о каждом из этих веществ.
Итак, ацетилцистеин – натриевая соль N-ацетил-L-цистеин – делает бронхиальный слизистый секрет менее вязким, блокируя полимеризацию муцинов, но увеличивает ее количество за счет стимуляции клеток, продуцирующих слизь. При этом биотрансформация ацетилцистеина приводит к образованию активного метаболита – сульфатной аминокислоты цистеина, которая является мощным антиоксидантом. И благодаря этому данный препарат проявляет определенные противовоспалительные свойства.
Препараты Ацетилцистеина – АЦЦ, Ацестин, Ацетал, Флуимуцил, Мукобене и др. – взрослым и подросткам рекомендуется принимать по 0,2 г два раза в день (АЦЦ в виде шипучих таблеток – по 1-2 таблетки), детям 6-14 лет – по 0,1 г. Противопоказано применять эти средства при язвенной болезни желудка и двенадцатиперстной кишки, при кашле с кровью, бронхиальной астме без вязкой мокроты, повышенном АД и проблемах с надпочечниками.
Карбоцистеин, относящийся к секретолитикам и стимуляторам сокращения мышечных тканей дыхательной системы, входит в состав препаратов Бронкатар, Бронхокод, Мукосол, Мукодин, Мукопронт и др. Все лекарственные формы препаратов данной группы не только хорошо разжижают густую мокроту, но и нормализуют состояние поврежденных слизистых дыхательных путей. Но при воспалительных заболеваниях ЖКТ, почек и мочевого пузыря, а также при беременности эти лекарства принимать противопоказано.
При заболеваниях дыхательных путей симптоматическое лечение кашля с обильной мокротой также можно проводить лекарственными средствами, которые содержат бензиламины, это бромгексин (препараты Бромгексин, Бронхосан, Бисольвон, Лизомуцин, Мугоцил и др.) или амброксол (Бронхопронт, Бронтекс, Лазолван, Амбробене, Флавамед и др.). С точки зрения фармакодинамики, показаний и противопоказаний, побочных эффектов и прочих характеристик разницы между ними практически нет, поскольку бромгексин представляет собой синтетическое производное алкалоида листьев азиатского растения Юстиция сосудистая (Adhatoda vasica) вазицина, а амброксол – фармакологически активный продукт метаболизма бромгексина.
На разжижение густой трудноотделяемой мокроты они действуют как Ацетилцистеин, а облегчение отхождения мокроты происходит за счет стимуляции активности мерцательного эпителия дыхательных путей. Терапевтический эффект данных муколитических средств ощущается не сразу, а спустя несколько дней.
Бромгексин в таблетках по 0,0016 г принимается взрослыми и детьми старше 14 лет по одной таблетке трижды в день, детям 6-14 лет следует принимать по одной таблетке 0,008 г (или половину взрослой дозы). Среди наиболее частых побочных эффектов данных препаратов отмечены высыпания на коже, головная боль и головокружения, насморк, сухость слизистых, тошнота, расстройства кишечника, боль в животе, дизурия, озноб, увеличение интервал PQ, снижение АД, одышка.
А противопоказания Бромгексина и Амброксола включают язву желудка и двенадцатиперстной кишки и первые три месяца беременности. Хотя в инструкциях некоторых торговых названий препаратов с данными действующими веществами говорится, что исследования на животных не выявили их тератогенного воздействия. Однако, учитывая, что Бромгексин оказывает действие, подобное гормону окситоцину, применять его при беременности категорически противопоказано (тем более что алкалоид вазицин известен способностью стимулировать сокращения миометрия).
Успешно справляются с лечением продуктивного кашля таблетки Мукалтин (в их составе есть экстракт корня алтея) – по таблетке 3-4 раза вдень; таблетки для рассасывания Пектуссин (с маслом эвкалипта); сироп Бронхикум (в нем присутствует чабрец, первоцвет и мед) – по взрослым по 1 чайной ложке внутрь каждые 5-6 раз в день (взрослым) и в половинной дозе детям (трижды в день).