Особенности строения наружного уха
Ушная раковина и слуховой проход покрыты кожей, переходящей на барабанную перепонку. В НСП два отдела: хрящевой и костный, на границе этих отделов определяется физиологическое сужение — перешеек, из-за чего трёхмерная модель наружного слухового прохода напоминает песочные часы. Под кожей ушной раковины и хрящевого отдела наружного слухового прохода расположен эластичный хрящ, за счет которого эта часть слухового прохода подвижна при жевании и артикуляции. В костном отделе под кожей – надкостница и кость. Кожа наружного слухового прохода отличается от любой другой тем, что в её толще находятся церуменозные железы, продуцирующие ушную серу (церумен). Функция церумена состоит в защите кожи от постоянной влажности и микроорганизмов, а наличие плёнки церумена является важным фактором нормального функционирования наружного уха. Размеры наружного слухового прохода могут заметно отличаться в зависимости от индивидуальных особенностей. Часто в области перешейка присутствуют остеофиты — костные выступы, уменьшающие просвет НСП, а иногда полностью его перекрывающие. Кпереди, кзади и книзу от ушной раковины в подкожной клетчатке расположены лимфатические узлы, которые могут воспаляться при наружном отите.
Острый наружный отит – это воспаление наружного уха, возникшее в срок до 1 мес.
Формы наружного отита:
- диффузный наружный отит;
- локальный наружный отит или фурункул НСП;
- острый буллезный (геморрагический) наружный отит;
- мирингит;
- дерматит ушной раковины;
- рожистое воспаление ушной раковины;
- злокачественный (некротический) наружный отит;
- хондроперихондрит ушной раковины.
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Что такое золотистый стафилококк (MRSA)?
Стафилококки – распространенное семейство бактерий. Они присутствуют у большинства людей и являются частью нормальной микрофлоры кожных покровов, слизистых оболочек и нижнего отдела кишечника. Носительство стафилококка часто встречается и у медицинского персонала.
Заражение стафилококком в больницах и роддомах происходит воздушно-капельным путем и через загрязненные руки медиков. Заразиться можно через открытые раны, ожоги, глаза, кожу, кровь. Возможна передача инфекции с инструментами, катетерами, перевязочным материалом, предметами ухода, а также пищей.
MRSA – это «модификация» золотистого стафилококка (Staphylococcus aureus), устойчивая к одному или более антибиотикам. На сегодняшний день исследователи обнаружили 17 видов MRSA, отличающиеся разной степенью устойчивости к антибиотикам.
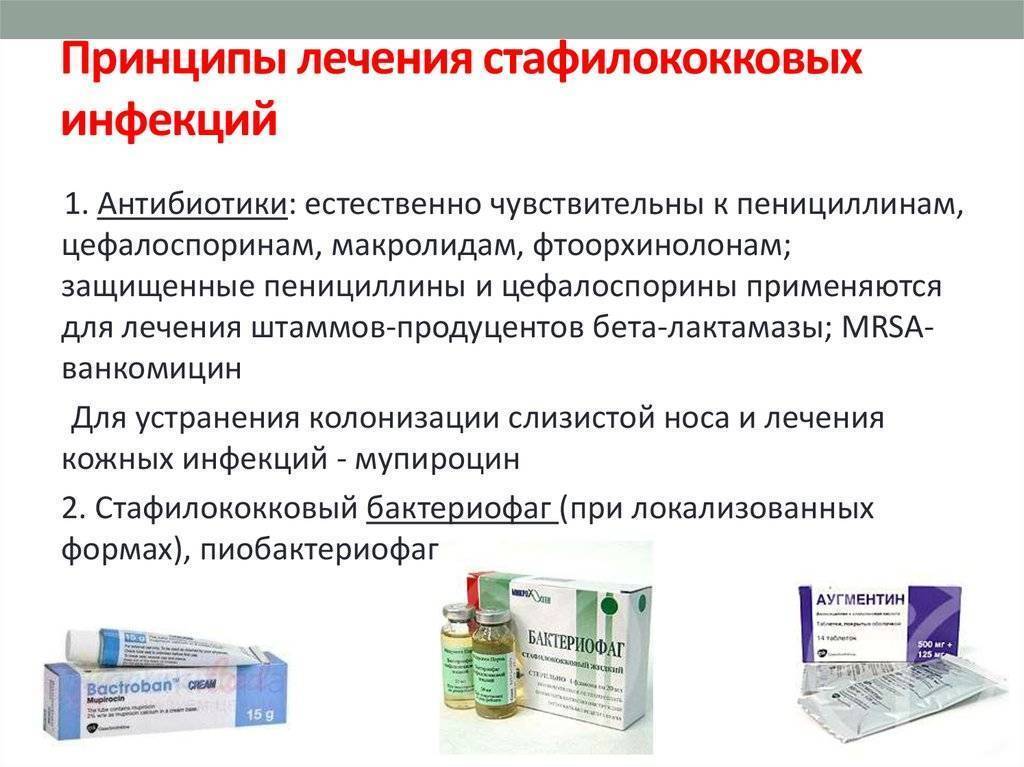
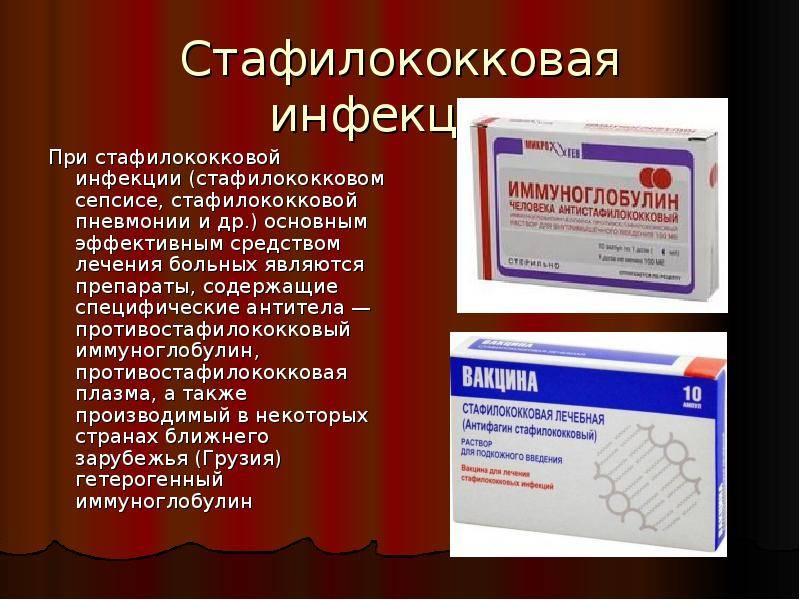
Для лечения MRSA необходимо применение более высокой дозы препаратов, увеличение длительности лечения или использование альтернативного антибактериального средства, к которому данный вид MRSA все еще чувствителен.
Инфицированность MRSA может вызывать широкий спектр симптомов в зависимости от органа, подвергшегося заражению. Признаками заражения являются краснота, отечность и болезненность инфицированного участка. Клинические проявления стафилококковых болезней многообразны – от заболеваний кожи и пневмонии до менингита и сепсиса.
Диарея и другие симптомы стафилококковой инфекции
Стафилококк в кишечнике начинает быстро размножаться, от заражения до проявления первых симптомов может пройти всего 6-12 часов. Бактерия становится причиной острого колита или энтероколита. Проявляются заболевания следующими симптомами:
- Диарея. Стул жидкий, иногда с примесями крови и слизи, 5-7 раз в день, при сильном заражении чаще.
- Боли в области живота, без точной локализации — некоторые пациенты жалуются на резь внизу, других беспокоит дискомфорт в левом боку. При этом боль может мигрировать.
- Потеря аппетита, тошнота, рвота. Рвота не зависит от приема пищи и не приносит длительного облегчения.
- Температура в пределах субфебрильных показателей — не выше 37,5°С. Жар может говорить о распространении стафилококка по организму. Самым опасным является попадание бактерии в кровь, поскольку это может вызвать сепсис.
- Признаки интоксикации организма — могут проявляться миалгии и мышечная слабость, головная боль, головокружения.
- Учащенное сердцебиение, падение артериального давления.
- Кожные высыпания. У некоторых пациентов это один из первых симптомов наряду с диареей.
Инфекция нуждается в обязательном лечении, а пациент должен находиться под наблюдением врача. Стафилококк в кишечнике в процессе жизнедеятельности выделяет опасный экзотоксин, который отравляет организм и может привести к таким осложнениям, как:
Местные стафилококковые инфекции
При местном инфицировании в основном поражаются кожные и подкожные ткани, для которых характерны гнойные выделения.
Наиболее распространенные стафилококковые заболевания:
- импетиго;
- фолликулит;
- фурункулы;
- эритематоз (множественные фурункулы);
- абсцессы;
- воспаление потовых желез;
- воспаление молочных желез.
Воспаление молочных желез
Реже золотистый стафилококк вызывает воспаление подкожной клетчатки и фасции. Особенно опасная форма инфекции подкожной клетчатки – некротический фасциит, который требует немедленного хирургического вмешательства и дренирования, поскольку заболевание может быть молниеносным и часто смертельным. Штаммы, вызывающие это заболевание, часто продуцируют токсин, ответственный за острую клиническую картину.
Золотистый стафилококк является наиболее распространенной причиной бактериального конъюнктивита. Также Staphylococcus aureus вызывает различные респираторные инфекции, такие как отит и синусит, особенно хронические. Staphylococcus aureus может вызывать периневральные абсцессы, и в этом случае требуется хирургическое вмешательство.
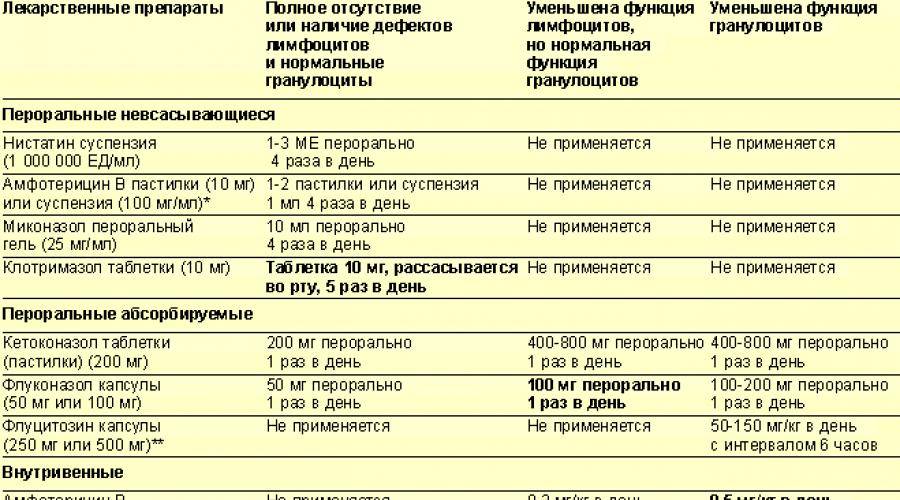
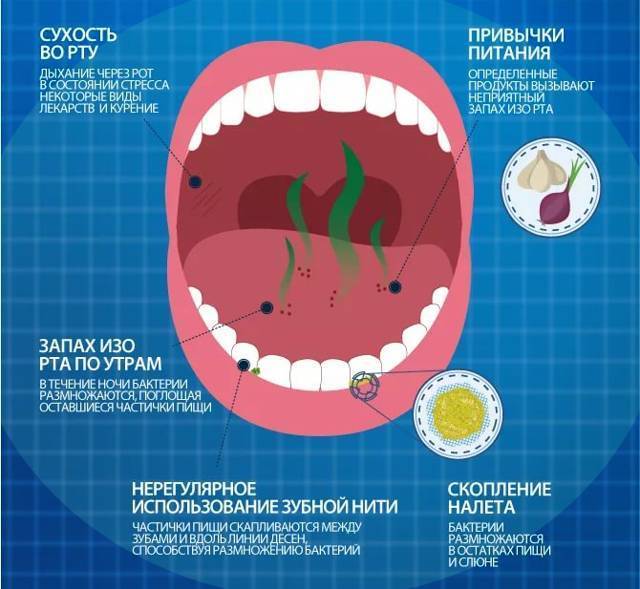
Как лечить молочницу во рту
Кандидоз полости рта успешно лечится курсом противогрибкового препарата, который следует принимать в течение 7-14 дней. Противогрибковые средства от молочницы доступны в следующих формах:
- гели;
- таблетки;
- пастилки;
- порошки;
- кремы;
- ополаскиватели.
Пастилки подходят людям, страдающим от сухости во рту, которые не могут проглатывать противогрибковые таблетки. Если вы носите вставную челюсть, наносите противогрибковый крем на пораженные участки на нёбе и под протезом. Противогрибковые пастилки также эффективны.
Существуют следующие противогрибковые препараты для лечения молочницы во рту:
- миконазол;
- нистатин;
- флюконазол;
- клотримазол;
- эконазол.
Если есть основания полагать, что причиной развития кандидоза стали антибиотики или кортикостероиды, возможно, вам потребуется сменить препарат или его форму или уменьшить дозировку. Вам также рекомендуется соблюдать гигиену полости рта и воздерживаться от курения.
Некоторые противогрибковые препараты против молочницы не следует принимать во время беременности, грудного вскармливания или при приеме других лекарств. Перед употреблением противогрибковых средств обязательно проконсультируйтесь с врачом.
Возможные побочные эффекты противогрибковых препаратов включают в себя:
Как правильно принимать антибиотики
В инструкции по применению или в рецепте от врача для каждого антибиотика обычно указано, как его принимать — во время приема пищи или после. Следование правилам — ключ к эффективности препаратов и хорошему самочувствию — некоторые антибиотики необходимо принимать с едой, чтобы избежать побочных реакций как тошнота или рвота.
Кроме того, некоторые продукты плохо сочетаются с антибиотиками:
Мякоть и сок грейпфрута влияют на работу ферментов, отвечающих за расщепление антибиотиков. В результате эффективность препаратов снижается или, наоборот, увеличивается, а побочные реакции усиливаются. Следует полностью избегать употребление этого фрукта в любом виде во время приема.
Избегайте употребление грейпфрута и сока из него во время приема антибиотиков
Продукты, обогащенные кальцием, снижают эффективность антибиотиков. Проконсультируйтесь с врачом и следуйте инструкциям к препаратам, чтобы избежать этого.
Алкоголь ассоциируется с тремя потенциальными рисками при приеме антибиотиков. Препараты могут вызвать усиленное всасывание алкоголя и привести к более сильному опьянению. Увеличивается риск побочных реакций: тошноты, рвоты, сонливости. Сочетание алкоголя с некоторыми видами антибиотиков, например изониазидом, разрушает здоровые клетки печени.
Некоторые соки и кофеиносодержащие напитки могут вступить во взаимодействие с лекарствами, что может снизить их эффективность, либо вызвать дополнительные побочные реакции. Запивать антибиотики рекомендуется водой.
Причины кандидоза во рту
Специалисты утверждают, что носителем грибков Candida могут быть и здоровые люди. Данные микроорганизмы имеются примерно у половины людей на Земле, при этом человеческий организм способен на мирное сосуществование с грибками. Но в случае нарушения химического баланса или снижения иммунитета начинается развитие кандидоза (молочницы) во рту.
Специалисты выделяют следующие факторы активизации грибков и развития кандидоза рта:
- Иммунодефицит, ослабленная иммунная система, недостаток иммунных клеток;
- Наличие сопутствующих недугов, туберкулеза, ВИЧ-инфекции, заболеваний желудочно-кишечного тракта и надпочечников. Зачастую кандидоз слизистой оболочки рта у взрослых считается одним из первых признаков сахарного диабета;
- Прием медикаментов, угнетающих работу иммунной системы, например, цитостатических и кортикостероидных препаратов;
- Долговременные курсы антибиотического лечения. Антибиотики при длительном применении вызывают нарушение нормальной микрофлоры организма, изменяют соотношение в ней микроорганизмов. При этом грибки, не подверженные влиянию антибиотиков, начинают активное размножение в условиях отсутствия конкурентов;
- Лучевая терапия, проводимая для пациентов со злокачественными опухолями;
- Дисбактериоз, недостаток витаминов C, PP и группы B. Синтезируются в человеческом организме бактериальными микроорганизмами;
- Алкоголизм, наркомания. Снижают иммунитет и разрушают баланс в организме;
- Небольшие травмы слизистой оболочки полости рта. Возникают при наличии зубных повреждений или при неправильном прикусе;
- Прием средств оральной контрацепции. Вызывает нарушение гормонального фона, формирует идеальные условия для появления грибковой инфекции;
- Ношение зубных протезов. Это касается случаев, когда протезы наносят травмы слизистой оболочке рта либо неправильно подогнаны. Протезы из акрила способны вызвать аллергию, что позволяет грибку проникать в клеточные структуры.
Кандидоз полости рта взрослых или детей может передавать от зараженного человека другим людям, например, во время родов, когда грибки, обитающие во влагалище женщины, передаются ее ребенку. Данный недуг способен распространяться путем поцелуев и половых контактов, при пользовании нескольких человек одной зубной щеткой, общей посудой и столовыми приборами. Не исключается заражение людей от животных, например, во время игры с котенком или щенком.
ВАЖНО: Для лечения кандидоза во рту необходимо обратиться к врачу-пародонтологу (специалисту по мягким тканям полости рта) или стоматологу. При поражении грибком слизистых оболочек и внутренних органов в процесс лечения включается такие специалисты, как инфекционист и миколог
Этиология бактериальных кожных инфекций
Самыми распространёнными возбудителями кожных инфекций являются стафилококки и стрептококки:
| Бактерия | Описание, провоцируемых инфекций |
|---|---|
| Стафилококки | |
| Стрептококки |
Наши врачи

Котова Лариса Константиновна
Врач – дерматовенеролог, кандидат медицинских наук
Стаж 25 лет
Записаться на прием

Тараторкин Валентин Валентинович
Врач – дерматовенеролог
Стаж 22 года
Записаться на прием

Бурцев Олег Анатольевич
Врач – дерматовенеролог, кандидат медицинских наук
Стаж 24 года
Записаться на прием
Виды бактериальных инфекций кожи
| Вид | Инфекция кожи и её особенности |
|---|---|
| Стафилококковые инфекции | Поверхностный фолликулит — характеризуется воспалительными процессами на кожи с белой гнойной серединой. Чаще всего инфекция поражает области волосяных покровов на руках, голенях и бёдрах, как правило, после эпиляции, проведённой без соблюдения гигиенических норм. Может перейти в хроническую форму. |
| Фурункулы — разновидность глубокого фолликулита, характеризуемая острым гнойно-некротическим воспалительными процессом фолликулов, сальных желёз, соединительной ткани вокруг них. Чаще всего инфекция обнаруживается в шейной, затылочной, бедренной области, на спине и даже на лице. В последнем случае может стать причиной серьёзных осложнений и виде сепсиса или менингита. | |
| Сибирская язва — ещё одна разновидность глубокого фолликулита. Является особо опасной инфекцией, характеризующейся очень быстрым развитием и острым течением. Она проявляется интоксикацией, воспалительными процессами кожи и лимфоузлов, внутренних органов. | |
| Панариций — инфекция, характеризующаяся острым гнойным процессом, поражающим пальцы верхних, реже — нижних конечностей. Проявляется болевой симптоматикой, отёками, покраснением, повышением температуры. На поздних стадиях развития требует хирургического вмешательства. | |
| Стрептококковые инфекции | Рожистое воспаление — инфекция, провоцируемая стрептококком группы «A». Она характеризуется развитием воспалительных процессов серозного или серозно-геморрагического характера, проявляющих себя очаговым поражением кожи ярко-красного цвета с отёком, общей интоксикацией организма и повышением температуры. Является одной из самых распространённых бактериальных инфекций. |
| Стрептодермия — инфекция, характеризующаяся развитием серозных воспалительных процессов без нагноений, резким отёком поражённого участка, быстрым формированием пузырьков или пятен, склонных к шелушению. | |
| Абсцесс — характеризуется формированием полости в подкожной жировой клетчатке или мышцах, заполненных гноем. Инфекция проявляет себя отёком, гиперемией, болевой симптоматикой. |
Диагностика и лечение бактериальных инфекций в ЦЭЛТ
Перед тем, как приступить к лечению, наши специалисты проводят диагностические исследования инфекции, позволяющие установить её вид, точную локализацию гнойника (если он имеется) и причины, вызвавшие появление проблемы. В зависимости от ситуации проводится объективный осмотр и дополнительные исследования в виде ультразвукового сканирования мягких тканей, пункции, лабораторных анализов.
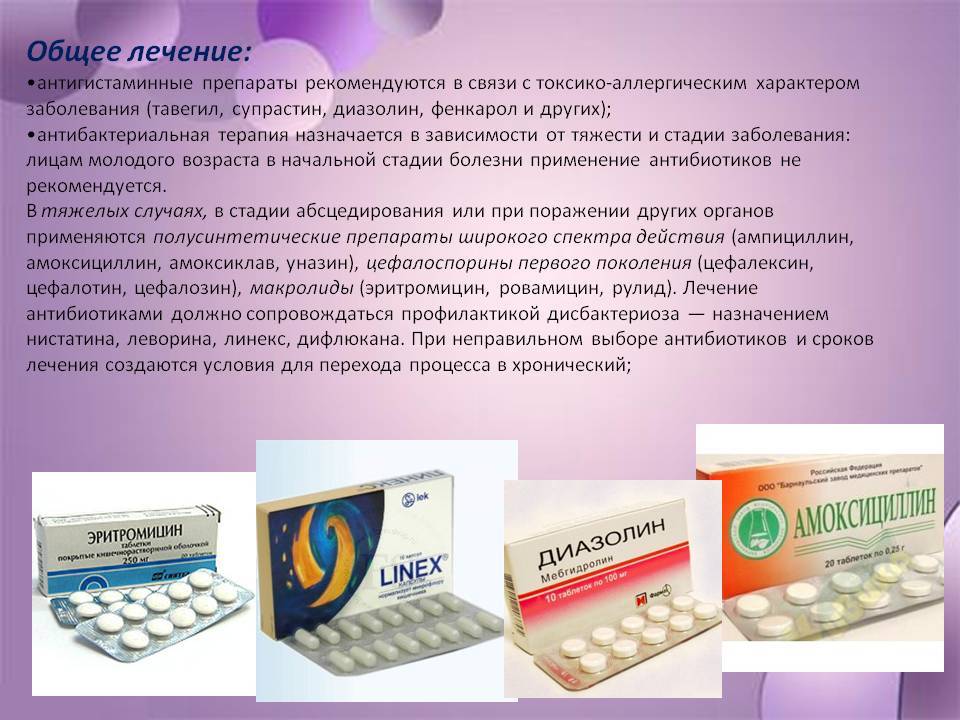
Тактика лечения зависит от результатов исследований и индивидуальных показаний пациента. Как правило, она заключается в антибиотикотерапии, которую подбирают исходя из того, каким возбудителем была вызвана инфекция. Так, заболевания кожи, вызванные стафилококком, хорошо поддаются лечению макролидами. Они считаются наименее токсичными антибиотиками и сравнительно легко переносятся человеческим организмом. Что касается стрептококковых инфекций, то против них возможно использование пенициллина. Курс лечения им предусматривает инъекции в течение восьми дней, после чего пациенту назначают его пероральным приём. Важный момент — проверка индивидуальной переносимости препарата.
Наилучших результатов позволяет добиться комплексное лечение бактериальных инфекций. Помимо приёма антибиотиков оно должно предусматривать:
- изменение рациона и правильное питание;
- физиотерапевтические мероприятия;
- повышение иммунитета организма с целью исключения рецидивов.
- Лекарственная токсикодермия
- Аутоиммунные заболевания (дискоидная красная волчанка, склеродермия, васкулиты)
Также в разделе
Туберкулез мочеполовой системы Туберкулез мочеполовой системы – многогранный и до сих пор актуальный вопрос
В немалой степени из-за сложности диагностики, обусловленной в первую очередь…
Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) – природно-очаговые, трансмиссивные, передающиеся клещами заболевания с…
Лекарственная профилактика СПИДа Важно знать , что антиретровирусеая терапия может быть использована для профилактических целей. Экстренная противовирусная профилактика (РЕР) – это…
Дифтерия: симптомы, осложнения, диагностика, лечение При дифтерии, как и при любом другом заболевании, при несвоевременном лечении или отсутствии терапии возникают определенные осложнения
Специфические…
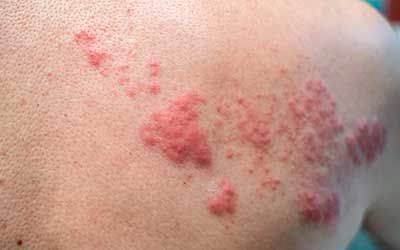
Опоясывающий герпес (herpes zoster) (опоясывающий лишай)
Опоясывающий герпес (опоясывающий лишай) – вирусная инфекция человека, поражающая кожные покровы и нервную систему, имеющая общую этиологию и тесную…
Вирусный гепатит D. Причины. Симптомы. Диагностика. Лечение. Вирусный гепатит D – острая или хроническая вирусная инфекция из условной группы трансфузионных гепатитов, характеризующаяся поражением печени и протекающая…
Осложнения туберкулеза: ателектаз, амилаидоз, свищи Осложнения являются дополнением к основному диагнозу. В классификации туберкулеза приведен перечень осложнений, которые регистрируют наиболее часто. Под…
Микоплазменная респираторная инфекция. Причины. Симптомы. Диагностика. Лечение. Микоплазменная респираторная инфекция – острое антропонозное инфекционное заболевание с поражением верхних дыхательных путей и развитием пневмонии….
Очаговый туберкулез легких: симптомы, лечение Очаговый туберкулез легких характеризуется наличием различного генеза и давности небольших (до 10 мм в диаметре, преимущественно продуктивного характера),…
Длительный субфебрилитет Под длительным субфебрилитетом обычно подразумевают колебания температуры тела в пределах от 37 до 38 °С в течение более 2 нед ., нередко в течение многих месяцев и…
Инвазивные стафилококковые инфекции
Наиболее тяжелые инвазивные инфекции с высокой смертностью включают сепсис и эндокардит, относящиеся к естественным клапанам или связанные с наличием сосудистых протезов сердца, а также различных типов сосудистых катетеров. Бактерии могут попадать в кровяное русло непосредственно во время травмы или операции или путем преемственности локализованных первичных инфекций.
Инфицирование крови может вызвать вторичные инфекции в различных органах и системах, в первую очередь в легких, почках, центральной нервной системе, опорно – двигательном аппарате. Смертность может достигать 50% случаев.
Стафилококковая пневмония встречается редко, но является одной из наиболее серьезных инфекций этого типа. Такое осложнение чаще наблюдается во время эпидемии гриппа, а также у госпитализированных пациентов, особенно находящихся на респираторной терапии.
Staphylococcus aureus является важным этиологическим фактором острого первичного остеоартроза во всех возрастных группах, кроме новорожденных. У взрослых инфекция чаще всего поражает кости позвоночника, а у детей длинные кости.
Острый первичный остеоартроз
Staphylococcus aureus также является основным этиологическим фактором хронического остеита. Особенно распространены стафилококковые инфекции при протезировании и инфекции суставных капсул.
Инфицирование Staphylococcus aureus центральной нервной системе обычно происходит через кровоток, через преемственность из инфицированных тканей или в результате прямого проникновения микроорганизма, например, в результате нейрохирургических процедур.
Золотистый стафилококк редко отвечает за инфекции мочевыводящих путей, включая абсцессы почек.
Применение антибиотиков при стафилококке
Симптомы стафилококковой инфекции могут сохраняться на протяжении нескольких недель. Но, как правило, если подобрано эффективное лечение, быстро уменьшаются после начала курса лекарств. Основу терапии бактериального колита и энтероколита составляют антибиотики. Выбор препарата зависит от предыдущих анализов, в частности, проверяется чувствительность к медикаментам
При приеме антибиотиков важно соблюдать такие правила:
- Не заниматься самолечением. Подбор препарата осуществляется исключительно врачом.
- Четко следовать прописанному графику — принимать таблетки на протяжении указанного срока, в нужной дозе и с нужной частотой.
- Не прекращать и не прерывать курс, даже если исчезли симптомы.
- Если пропущен прием даже одной дозы, нужно сообщить об этом врачу.
Неправильное лечение антибиотиками часто приводит к возникновению устойчивых штаммов стафилококков. После они размножаются в новую колонию и вызывают болезнь, которая с трудом поддается лечению.
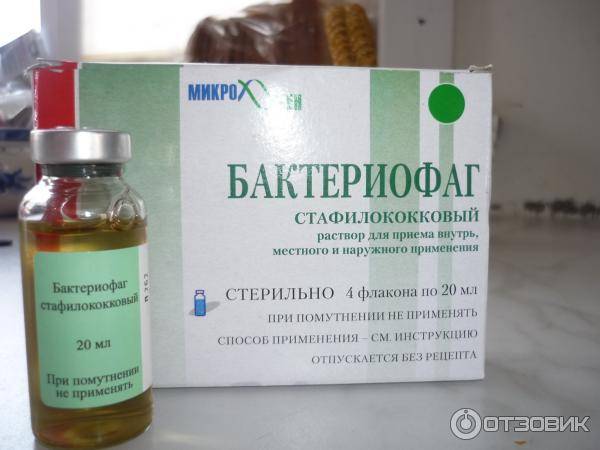
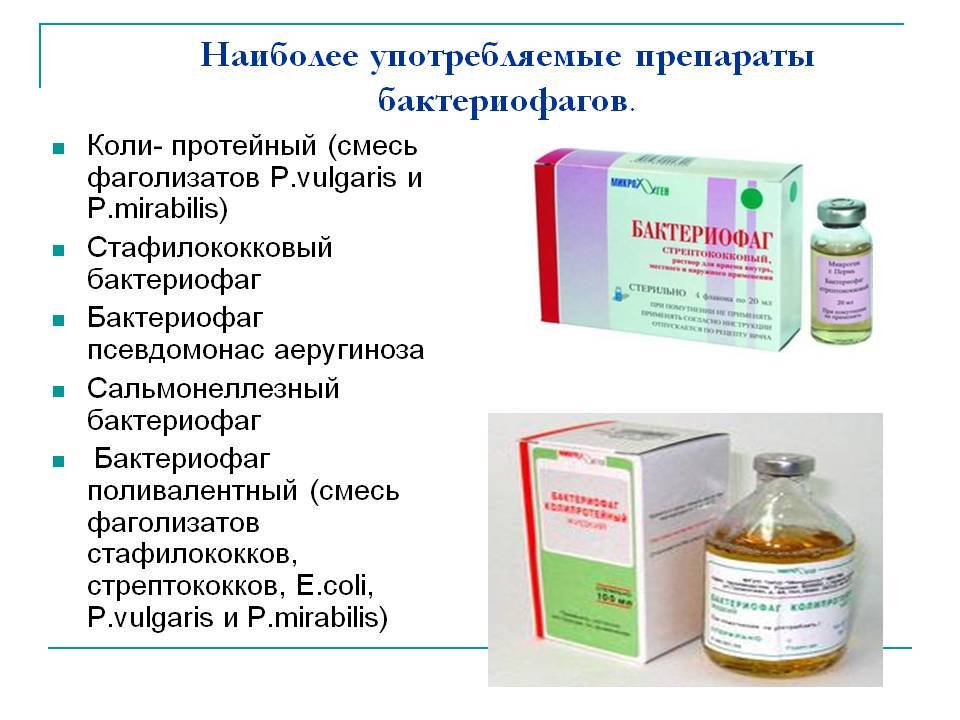
Альтернативой антибиотикам выступают бактериофаги — специальные вирусы, которые поражают конкретные бактерии. Сегодня именно стафилококковый бактериофаг считается одним из самых эффективных.
Лечение бактериального конъюнктивита
капли без рецепта в аптеках и салонах оптики, но без консультации лучше не использовать никакие лекарственные средства, даже если они не имеют противопоказаний и не сопровождаются побочными эффектами, как перечисленные увлажняющие растворы. Для промывания глаз назначаются фурацилин, «марганцовка», борная кислота.
Лечение бактериального конъюнктивита всегда проводится с применением антибактериальных капель местного действия: «Флоксал», «Ципромед». Используются и антисептики: «Окомистин», «Сульфацил-натрий». Обычно применяются глазные капли или мази. При гонобленнорее выписывается рецепт и на какой-нибудь системный препарат: «Пенициллин» назначается внутримышечно, а «Хинолон» в таблетках. Дифтерию лечат при помощи противодифтерийных сывороток, дезинтоксикационных препаратов. Лечение конъюнктивита, вызванного диплобациллами, проводится с применением сильных противовоспалительных лекарственных средств.
витаминов, укрепляющих иммунитет. Кроме того, больному следует отказаться от алкоголя, табакокурения, вредной пищи. Общее улучшение состояния здоровья способствует более быстрому лечению конъюнктивита. Ни в коем случае нельзя пренебрегать гигиеной. Во-первых, больной опасен для окружающих. Во-вторых, следует принять все меры для того, чтобы предотвратить распространение инфекции на второй глаз. Нужно промывать глаза несколько раз в день.
При остром протекании болезни рекомендуется делать это не менее 6-8 раз в сутки. Руки с мылом можно мыть еще чаще. Используйте только одноразовые салфетки. Пипетки должны каждый день подвергаться кипячению. Это же относится к палочкам, предназначенным для закладывания мазей на конъюнктиву. Не прерывайте лечение после снятия симптомов местными препаратами. Острый стафилококковый и другой бактериальный конъюнктивиты лечатся примерно две недели. Если Вы не завершите курс терапии, может развиться хроническое заболевание, которое будет часто рецидивировать.
Из-за чего возникает стафилококковый конъюнктивит?
Конъюнктивитами называются заболевания соединительной оболочки, которые имеют воспалительный характер. Существует множество причин развития данных недугов. Условно можно разделить их на две группы: прямые и косвенные. В первую входят бактерии, грибки, вирусы,
В этой статье
аллергены. От них зависит форма протекания и способ лечения болезни. Вторая группа причин включает в себя располагающие факторы, наличие которых значительно повышает риск развития офтальмологического заболевания бактериальной этиологии. К этим факторам относятся:
- слабый иммунитет;
- травмы глаз и попадание в них инородных предметов;
- синдром «сухого глаза»;
- дефекты рефракции: миопия, гиперметропия, пресбиопия, астигматизм;
- контактными линзами;
- блефарит;
- бактериальные инфекции ЛОР-органов.
Очень часто конъюнктивит развивается у людей с нарушением оттока слезной жидкости. Она выполняет несколько функций, одна из которых — антибактериальная. Попадающие в глаза микробы смываются слезами. При недостаточной выработке слезной жидкости и постоянной сухости в глазах риск заражения инфекциями возрастает. Нередко бактериальный конъюнктивит диагностируется у беременных на фоне гормональных сбоев и ослабления иммунной системы.
Несмотря на наличие большого числа располагающих факторов, болезнь возникает только вследствие непосредственного воздействия на слизистую возбудителя, например, бактерии стафилококк, если говорить о бактериальном конъюнктивите. Занести же микроб в глаз человек может грязными руками, используя чужие полотенца, купаясь в водоеме с водой, которая не отвечает санитарно-гигиеническим требованиям. Иными словами, в большинстве случаев инфицирование является следствием несоблюдения правил гигиены. Слабый иммунитет усугубляет ситуацию и дает возможность бактериям атаковать организм агрессивнее. По этим же причинам возникают стрептококковые, пневмококковые, гонококковые и другие разновидности конъюнктивитов бактериальной этиологии.