Что повышает риск белокровия?
Есть триггеры заболевания, на которые мы имеем возможность влиять, и есть те, которые можно только учитывать. Знать надо обе группы – чтобы снизить риск или чтобы принять профилактические меры и вовремя заметить симптомы.
Генетика как фактор риска детского лейкоза
Ребенок может наследовать генетические аномалии, повышающие риск. Мутации также могут появляться спонтанно – по неизвестным причинам или под воздействием внешних факторов.
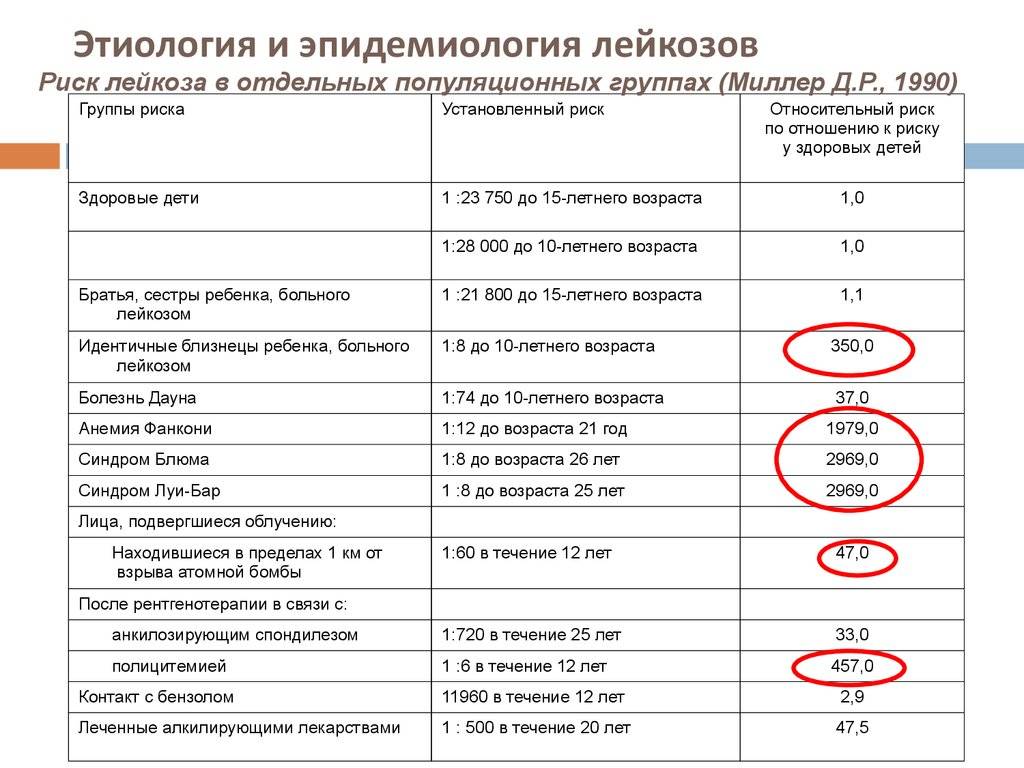
Если у ребенка есть родственник первой степени, родитель или брат/сестра с лейкозом, это фактор риска хронического лимфолейкоза. В 2019 году было опубликовано исследование, в котором выявили, что такие мутации, как FLT3-ITD и NRAS, чаще регистрируются у тех людей, у которых есть AML-M5, тип AML, образующийся в незрелых лейкоцитах. То есть была выявлена связь между определенной генетической последовательностью и опасностью развития лейкоза.
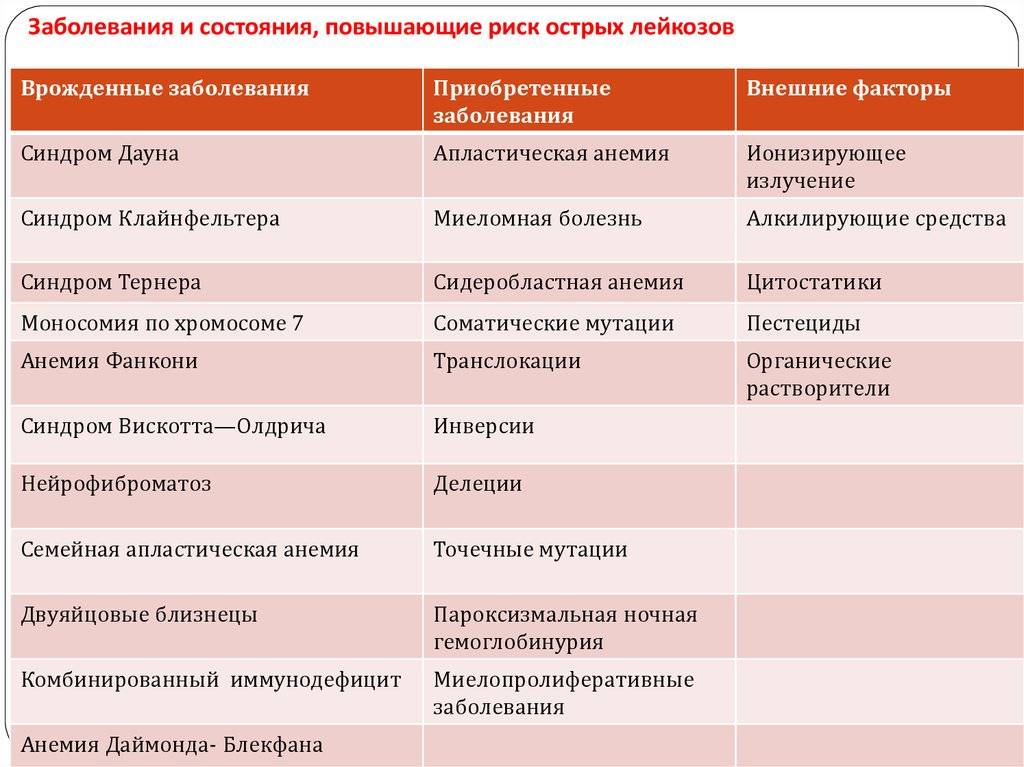
Следующие наследственные генетические заболевания также способны увеличить риск всех форм лейкемии:
- синдромы Дауна, Блума, Клайнфельтера, Ли-Фраумени;
- атаксия, телеангиэктазия;
- нейрофиброматоз;
- малокровие Фанкони.
Возраст и пол
От такой формы лейкемии, как острый лимфоцитарный лейкоз, намного чаще страдают дети до 15 лет. У мальчиков лейкемия встречается чаще, чем у девочек.
Воздействие окружающей среды
Окружающая среда, влияние химических веществ и нездоровые привычки способствуют генетическим мутациям. Это мутагенные факторы, которые способны вызывать аномалии ДНК или провоцировать манифестацию болезни при наличии склонности. Образ жизни также может увеличить риск. К таким триггерам, «спусковым крючкам» болезни относятся воздействие токсических соединений, сигаретный дым в том помещении, где находится ребенок, и курение матери во время беременности.
Промышленные химпрепараты, а также избыток бытовой химии вокруг ребенка могут стать триггерами заболевания.
Причины и факторы риска
Конкретную взаимосвязь между определёнными воздействиями и появлением рака крови обнаружить пока не удалось, однако факторы риска, повышающие вероятность возникновения болезни, хорошо известны онкологам.
- Наследственность. Если в семье имеются случаи заболевания, то риск возрастает в 3-5 раз. Кроме того, существенным фактором риска являются генетические болезни.
- Радиация. Значительно чаще, чем обычно, симптомы лейкоза возникают у людей, подвергшихся радиационному воздействию.
- Химические вещества. Патогенным воздействием, провоцирующим мутацию клеток крови, обладают десятки химических соединений, с которыми люди контактируют в процессе профессиональной деятельности. В частности, к ним относятся пары бензина.
- Курение. У курящих людей в несколько раз возрастает риск острого миелобластного лейкоза.
Присутствие одного и даже нескольких перечисленных факторов не означает, что человек обязательно заболеет, однако вероятность онкопатологии крови у них существенно повышена.
Последствия (ремиссия и рецидив)
Еще несколько десятилетий назад острые лейкозы приводили к смерти пациента в течение 2-3 месяцев после постановки диагноза. На сегодняшний день ситуация кардинально изменилась благодаря появлению новых препаратов для лечения.
На данный момент в клинике острых лейкозов выделяют следующие стадии:
- Первая атака — в этот период происходит активное размножение опухолевых клеток в костном мозге и выход их в кровь. Именно на данном этапе происходит постановка диагноза. Симптомы заболевания будут определяться тем, какой кроветворный росток поражен. Как правило, это упорные инфекции, анемии, общая слабость, увеличение лимфатических узлов и др.
- Период ремиссии. Если острый лейкоз ответил на химиотерапию, опухолевые клетки уничтожаются, и кроветворение восстанавливается. Количество бластов в костном мозге приходит в норму и не превышает 5% от общего количества клеток. Выделяют несколько видов ремиссии, в зависимости от того, насколько полно подавлен опухолевый клон. В настоящее время целью лечения является достижение полной ремиссии в течение 5 лет. По истечении этого срока, пациент считается полностью здоровым.
- Рецидив. У некоторых пациентов возникает рецидив, при котором опять увеличивается количество бластов. Они опять выходят в кровоток и могут образовывать внекостномозговые очаги инфильтрации. Рецидивов может быть несколько, и с каждым разом их все сложнее ввести в ремиссию. Тем не менее, у многих пациентов удается добиться полной пятилетней ремиссии, даже после нескольких рецидивов.
- Терминальная стадия. О ней говорят, когда все используемые методы лечения острых лейкозов теряют свою эффективность и сдерживать опухолевый рост уже невозможно. Происходит полное угнетение кроветворной системы организма.
Диагностика лейкоза в Медицинском центре “Парацельс”
Лечением лейкемий занимается онкогематолог в специализированном гематологическом отделении. Туда дети попадают по направлению педиатра или неонатолога (дети до 1 месяца)
Очень важно, чтобы эти специалисты имели онконастороженность и были знакомы с международными рекомендациями по диагностике лейкозов.
Специалисты клиники “Парацельс” работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Также в нашем медицинском центре разработаны и применяются Годовые программы наблюдения за детьми. Это всесторонний подход наших детских врачей к наблюдению за состоянием здоровья вашего ребёнка.
Программы включают в себя комплексное обследование ваших детей, а также всю необходимую аппаратную и лабораторную диагностику рекомендованную Министерством Здравоохранения РФ. В рамках программ ваш ребёнок получит качественное медицинское обслуживание с применением высокоточного оборудования экспертного класса.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
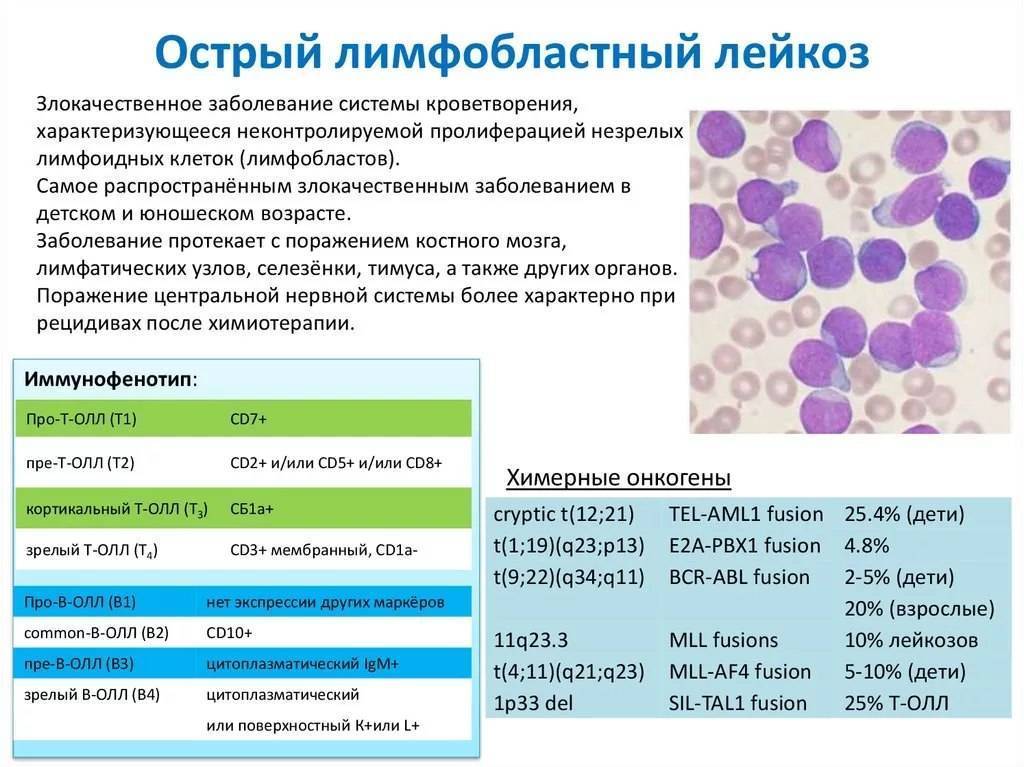
Острые лейкозы
– обширная гетерогенная группа опухолевых заболеваний системы крови, возникающие в результате мутаций (поломок) в генах, отвечающих за пролиферацию, дифференцировку и созревание нормальных кроветворных клеток. В результате этих событий в костном мозге происходит накопление лейкемических (бластных) клеток, что вызывает «вытеснение» нормального кроветворения опухолевым. В результате нарушается выработка форменных элементов крови и развивается цитопения. При развитии тромбоцитопении часто наблюдаются кровотечения; при снижении числа гранулоцитов – инфекции, эритроцитов – анемия.
Острые лейкозы распространены повсеместно, заболеваемость в разных странах составляет от 2 до 4 случаев на 100 000 населения в год. У взрослых 75-80% всех острых лейкозов составляют ОМЛ, 20-25% приходятся на долю ОЛЛ. Заболеваемость ОМЛ увеличивается с возрастом. Медиана возраста больных ОЛЛ – 14 лет, 60% заболевших моложе 14 лет, 24% – старше 45 лет. Мужчины и женщины заболевают с равной частотой.
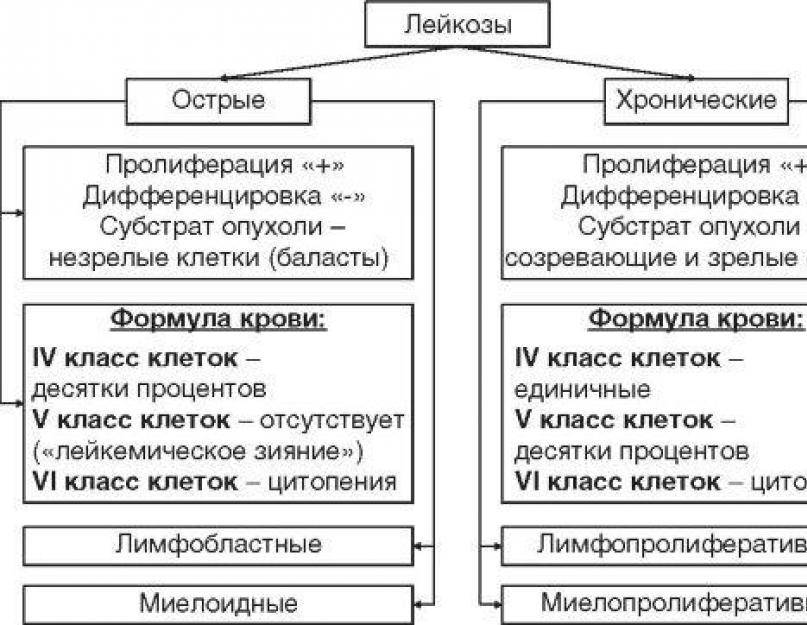
Выделяют две большие принципиально различающиеся группы острых лейкозов: острые миелоидные лейкозы (ОМЛ) и острые лимфобластные лейкозы (ОЛЛ).
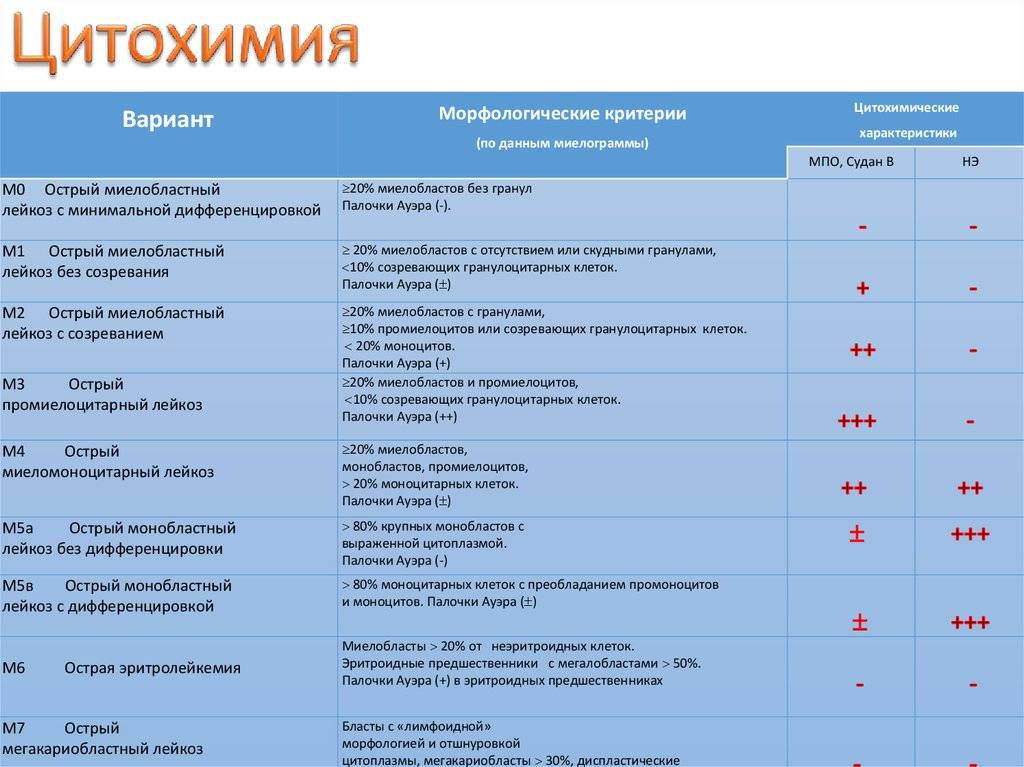
Диагноз острого лейкоза устанавливается только на основании обнаружения в периферической крови и костном мозге (иногда только в костном мозге) бластных (опухолевых) клеток. Пункцию костного мозга необходимо выполнять во всех случаях, независимо от процентного содержания бластных клеток в крови. При этом обязательными в диагностике является комплексное исследование костномозгового кроветворения: морфоцитохимическое, иммунофенотипическое, цитогенетическое. Такой комплекс диагностических исследований позволяет установить точный диагноз и определить вариант лейкоза. Это имеет принципиальное значение, поскольку различаются не только программы лечения ОЛЛ и ОМЛ, но и есть существенные, а иногда принципиальные отличия в терапии разных подвариантов как ОЛЛ, так и ОМЛ.
Острые лейкозы – являются потенциально излечимым заболеванием. Современная терапия позволяет получить полные ремиссии у 65-75% больных ОМЛ и у 75-90% больных ОЛЛ, но лишь в том случае, если лечение начато непосредственно после установления диагноза и проводится по программе, которая в настоящее время признается оптимальной для данного варианта лейкоза. При правильном лечении в среднем от 25 до 45% взрослых больных, у которых достигнуты полные ремиссии, остаются в этом статусе 5 лет и более, что для большинства случаев может расцениваться как выздоровление. Кроме того, острые лейкозы остаются основным показанием для выполнения аллогенной трансплантации гемопоэтических стволовых клеток, являющейся в большинстве случаев самым эффективным методом их лечения.
Диагностика Лейкоза у детей:
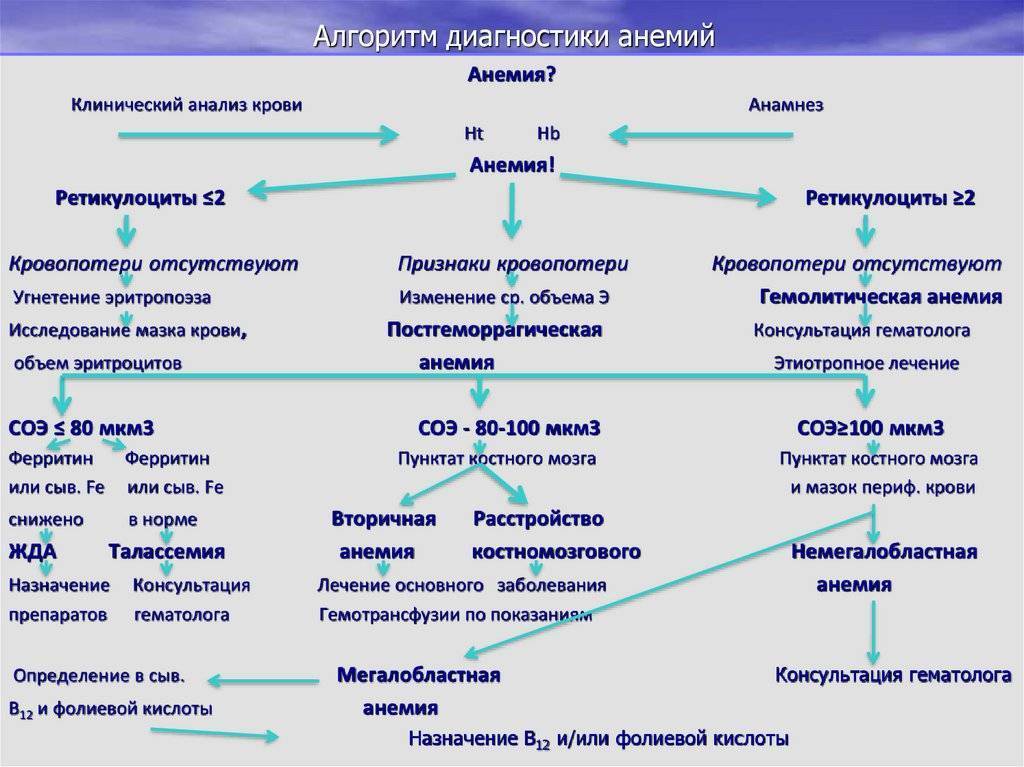
При подозрении на лейкоз ребенка должен исследовать педиатр, а потом детский онкогематолог. Основной диагностики являются лабораторные методы: исследование периферической крови и костного мозга.
При остром лейкозе у ребенка выявляют в общем анализе крови типичные изменения:
– тромбоцитопения
– анемия
– высокая СОЭ
– ретикулоцитопени
– бластемия
– лейкоцитоз различной степени или лейкопения
– исчезновение базофилов и эозинофилов
Типичным признаком служит так называемый феномен «лейкемического провала»: между зрелыми и бластными клетками нет промежуточных форм.
Лейкоз диагностируют обязательно с проведением стернальной пункции и миелограммы. О болезни говорит содержание бластных клеток 30% и более. Если исследования костного мозга не дали четких результатов, ребенку делают трепанобиопсию. Чтобы определить вариант острого лейкоза, проводят такие исследования: иммунологические, цитохимические, цитогенетические.
Подтверждение диагноза проводится при участии детского офтальмолога и детского невролога. Также проводится в некоторых случаях рентгенография черепа, люмбальная пункция и исследование цереброспинальной жидкости, офтальмоскопия.
Вспомогательные методы диагностики лейкоза у детей:
- УЗИ слюнных желез
- УЗИ лимфоузлов
- УЗИ мошонки у мальчиков
- УЗИ печени и селезенки
- компьютерная томография у детей
- рентгенография органов грудной клетки
Лейкоз при диагностике врачи отличаются от лейкозоподобной реакции, которая бывает при коклюше, тяжелых формах туберкулеза, цитомегаловирусной инфекции, инфекционном мононуклеозе, сепсисе. При таких заболеваниях проявления лейкоза могут иметь обратимый характер.
Как установить стадию лейкоза?
Лейкозы стадируются не так, как большинство случаев рака. С самого начала болезни поражена периферическая кровь и костный мозг. Нужно выявить проникновение клеток лейкоза в селезенку, печень, лимфоузлы, ЦНС, яички, яичники.
Если в центральной нервной системе лейкозные клетки есть в большом количестве, то их фиксируют при помощи исследования спинномозговой жидкости под микроскопом. Если клетки выявлены, ребенку нужно более интенсивное лечение.
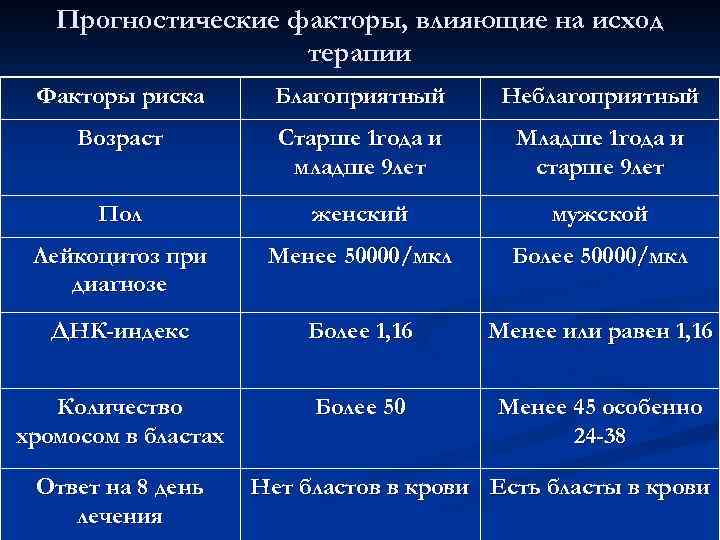
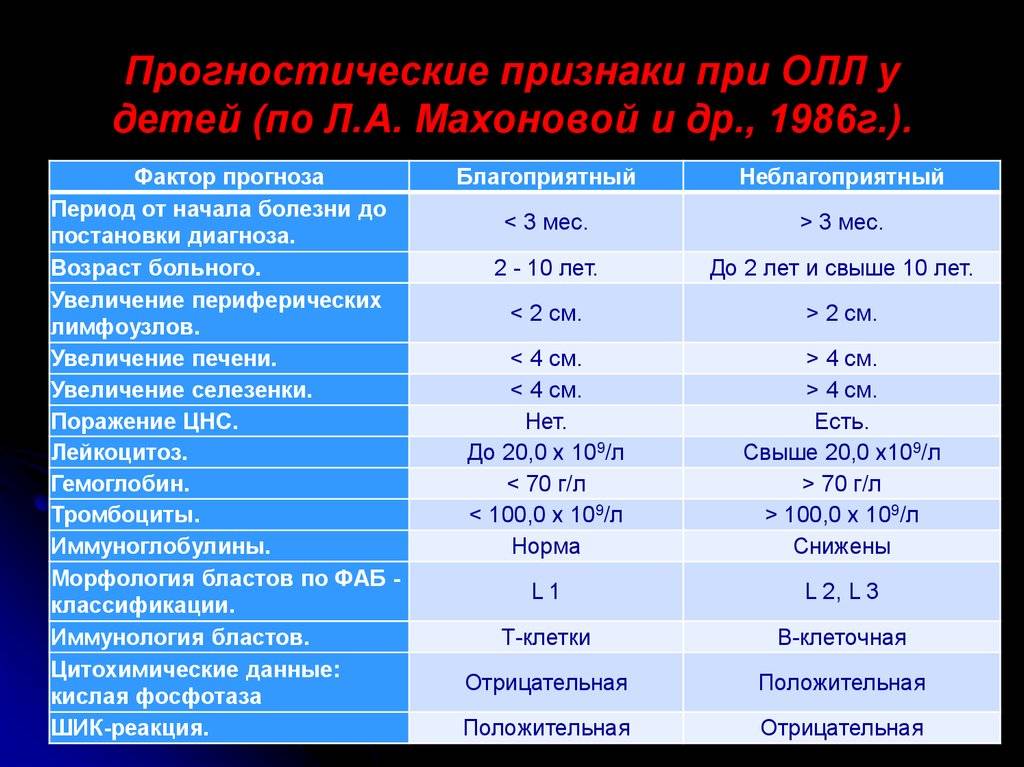
Прогностические факторы при лейкозе (лейкемии) у детей:
- Возраст на момент обнаружения болезни
- Возраст больного и исходное количество лейкоцитов
- Пол
- Количество лейкоцитов
- Раса
- Количество хромосом
- Иммунофенотипирование лейкозных клеток
- Ответ на лечение
- Хромосомные транслокации
К каким докторам следует обращаться если у Вас Лейкоз у детей:
Педиатр
Гематолог
Детский онкогематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лейкоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
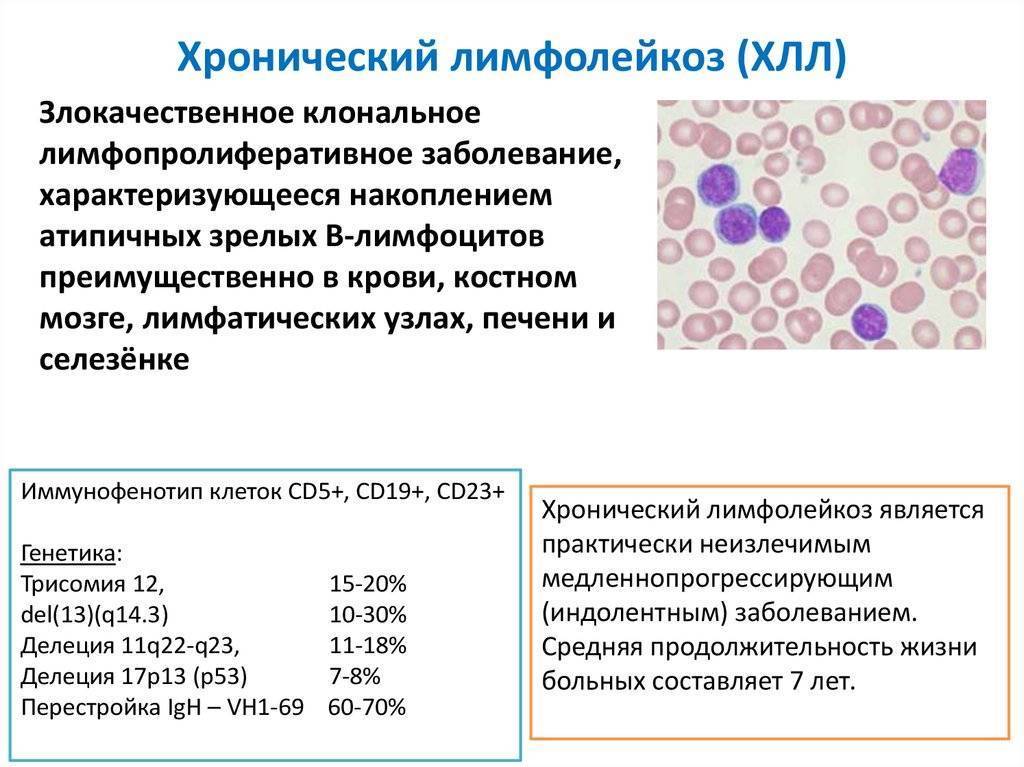
Лейкоз общие сведения
Лейкозы ー системные злокачественные заболевания крови, при которых происходит неконтролируемое бесконечное деление клеток-предшественников лейкоцитов. Онкология ассоциируется с опухолями, но при лейкозах новообразования, как такового нет – в патологический процесс втягивается весь костный мозг (основной орган кроветворения).
Лейкемии подразделяют на острые и хронические. Это устанавливается не на основании длительности течения заболевания, как при других патологиях, а на основании степени созревания и дифференциации клеток – определяется микроскопией.
Обе формы болезни подразделяют на лимфобластный и миелобластный варианты. В обоих случаях в крови появляются клетки-предшественники, которое в норме есть только в костном мозге. Различия между клетками при лимфо- и миелобластном лейкозах определяются в лаборатории.
Причины возникновения острого лейкоза
Лейкозы возникают из-за мутации ГСК. При этом разные мутации проявляются на разных этапах гемопоэза. Следует сказать, что одного факта наличия мутации недостаточно. Вообще генетические поломки в клетках, в том числе и гемопоэтических, возникают регулярно, но существуют механизмы, которые либо уничтожают такие клетки, либо блокируют ее дальнейшее развитие. Чтобы развился лейкоз, нужны особые обстоятельства:
- Повторные мутации в уже мутировавшей ГСК.
- Ослабление иммунной защиты, при которой мутировавшая клетка остается нераспознанной и начинает активно размножаться. Такие промахи иммунитета могут возникнуть как в период внутриутробного развития, так и в процессе жизни взрослого человека.
Таким образом, к факторам риска развития острого лейкоза относят следующие:
- Наследственная предрасположенность.
- Вторичные и первичные иммунодефициты.
- Воздействие ионизирующего излучения — рентген, лучевая терапия и др.
- Некоторые химикаты.
- Некоторые лекарственные препараты, например, цитостатики, которые применяются для лечения злокачественных новообразований.
- Вирусы. В частности, доказана этиологическая роль вируса Эпштейна-Барр.
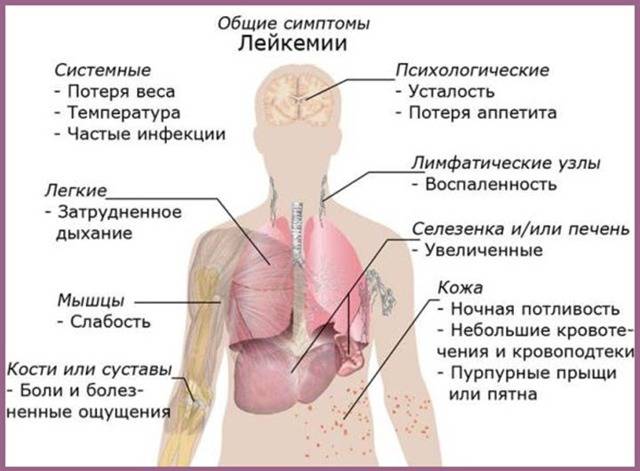
Симптомы лейкоза
Выделяют такие синдромы (симптомокомплексы) при лейкозах:
- Гиперпластический ー вызван массовым проникновением лейкозных клеток во все органы. Характерен увеличением лимфоузлов, печени, селезенки, появление на коже бугорков ー лейкемидов. Часто развивается стоматит, гингивит.
- Геморрагический ー обусловлен дефицитом тромбоцитов и факторов свертывания крови. Наблюдаются носовые, желудочно-кишечные, легочные, маточные кровотечения, кровоизлияния под кожей, на слизистых оболочках, в суставах.
- Анемический ー связан со снижением уровня эритроцитов в крови. Бледность, слабость, нарушение сна, потеря аппетита, высыпания на коже, язвы в углах рта и на слизистой оболочке.
- Интоксикационный ー длительное повышение температуры тела, ночная потливость, головные боли, боли в мышцах.
- Иммунодефицитный ー вызван тем, что незрелые лейкоциты не выполняют своего прямого назначения (защиты организма от микроорганизмов). Наблюдается присоединение бактериальной инфекции (отиты, синуситы, менингиты, гнойные поражения кожи и т.д.).
Важно: Следует отличать жар при инфекции от температуры при лейкемии. Последняя характеризуется стабильностью (не колеблется), продолжается более 14 дней и не реагирует на лечение антибиотиками и жаропонижающими, симптомы сохраняются.
Профилактика лейкемии
Хотя у нас нет контроля над определенными факторами риска, такими как возраст и пол, но можно снизить риск лейкемии. Что может помочь:
- изучение семейной истории;
- отказ от курения всей семьей;
- избегание контакта с бензолом, формальдегидом и другими токсичными химическими веществами;
- поддержание здоровой массы тела путем регулярных физических упражнений и здорового питания для ребенка и взрослых;
- регулярные профилактические осмотры у всех специалистов.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Что такое лейкоз
К лейкозам относят многочисленные виды онкологических процессов, первично формирующихся в кроветворной ткани, представленной костным мозгом, и лимфатической системе. Чаще всего это приводит к изменению функции и числа белых клеток крови, основной задачей которых является защита организма человека от чужеродных микроорганизмов.
Для того, чтобы понять, в чем заключаются основные изменения в организме при развитии лейкоза, следует понимать, как в норме функционирует механизм возобновления форменных элементов крови и клеточного компонента иммунной защиты. Кровь человека является жидкой средой организма, обеспечивающей доставку необходимых для нормальной жизнедеятельности субстанций и метаболитов к органам и тканям. У позвоночных и, в частности, человека, кровь состоит из плазмы (55%) и форменных элементов (45%). Плазма на 92% состоит из воды и является сложным раствором, обеспечивающим оптимальные условия для протекания всех физиологических процессов. Форменные элементы, находящиеся в крови, представлены следующими группами клеток: эритроцитами, тромбоцитами, моноцитами, эозинофилами и базофилами, представляющими миелоидный ряд, а также лимфоцитами, представляющими лимфоидный ряд. Эти клетки имеют непродолжительный период существования, в связи с чем существует потребность в их регулярном обновлении. Источником форменных элементов является красный костный мозг. Именно там, при нарушении контроля за регенерацией клеток крови происходит злокачественное перерождение с развитием лейкоза. В связи с этим наиболее часто лейкоз у детей и взрослых сопровождают симптомы, связанные с изменением работы кроветворной системы.
Существует большое количество разновидностей этой онкологической патологии, однако некоторые виды лейкозов встречаются у детей намного чаще, чем в более старшем возрасте. В то же время у взрослых лейкоз определенного типа может иметь более широкое распространение, чем у детей. Это обусловлено, как правило, особенностями функционирования и регулярного преобразования на протяжении всей жизни иммунной и кроветворной систем в соответствии с возникающими потребностями организма.
Лейкоз у детей
Согласно результатам исследований, проведенных учеными из Индии в сентябре 2015 года, именно злокачественные новообразования являются одной из важнейших причин смерти у детей младше 15 лет. При этом было отмечено, что в структуре онкологической заболеваемости в период до полового созревания лейкоз у детей встречается с частотой 30-40%, что является достаточно высоким показателем. Также частыми злокачественными новообразованиями, которые встречаются у детей, являются опухоли мозга и мезенхимальной ткани. Большую роль имеет своевременность проводимого лечения, что позволяет существенно снизить тяжесть развития тяжелых осложнений и обеспечить высокую вероятность и продолжительность ремиссии.
Наибольшее распространение у детей получил лейкоз следующих подтипов – острый миелобластный и острый лимфобластный. Однако, также могут встречаться ювенильный миеломоноцитарный и хронический миелоидный лейкозы. Вне зависимости от подтипа, обычно сопровождают лейкоз симптомы, не имеющие специфических проявлений, что значительно затрудняет выявление болезни на начальных стадиях.
Лейкоз у взрослых
Организм взрослых нередко подвергается влиянию различных вредных факторов внешней среды, что становится причиной ответных изменений в кроветворной и лимфатической системах организма. Однако, несмотря на это, согласно результатам эпидемиологических исследований лейкоз у взрослых развивается реже, чем в других возрастных группах. Вероятнее всего, это в наибольшей степени обусловлено наименьшей выраженностью структурных преобразований, происходящих в костном мозге и лимфатических структурах.
В структуре онкологических поражений среди трудоспособного населения наиболее часто можно встретить хронический миелоидный лейкоз, который у взрослых развивается в среднем в возрасте 45-55 лет. Несколько реже встречается острый миелобластный лейкоз, поражающий людей в возрасте от 20 до 25 лет. Таким образом, опираясь на данные, собранные Международным фондом исследования рака, можно сказать, что злокачественные процессы, в основе которых лежит поражение кроветворной системы, занимают 11 позицию среди всей онкологической патологии у трудоспособного населения.
Методы лечения острых лейкозов
Лечение острых лейкозов проводится в соответствии с утвержденными протоколами и проходит в несколько стадий. Целью лечения является достижение стойкой полной ремиссии. В среднем, полный курс лечения занимает около 2-х лет. При развитии осложнений этот срок может увеличиваться.
Для подбора оптимальной схемы терапии, необходимо знать вид острого лейкоза, его молекулярно-генетический профиль и группу риска для пациента. При стандартной группе риска, лечение проводится в соответствии со следующей схемой:
- Индукция ремиссии — это самый сложный этап, который предполагает назначение многокомпонентных химиотерапевтических схем, чтобы уничтожить как можно больше лейкозных клеток. При этом организм испытывает мощное токсическое действие. С одной стороны, его оказывают химиотерапевтические препараты, а с другой — продукты распада опухолевых клеток. В этот период пациент должен находиться под круглосуточным наблюдением врачей, поэтому требуется госпитализация в стационар.
- Консолидация ремиссии. Индукционная терапия, какой бы мощной она не была, не может полностью уничтожить опухолевые клетки, поскольку часть из них находится в «спящем» состоянии и активируется через некоторое время. Чтобы уничтожить и их, проводится консолидация ремиссии. Для этого могут использоваться те же препараты, что и на первом этапе или другие схемы химиотерапии. Это зависит от вида лейкоза.
- Реиндукция ремиссии. По сути этот этап представляет собой повторение индукционного этапа — интенсивные курсы химиотерапии с высокими дозами цитостатиков. Цель этого этапа уничтожить оставшиеся злокачественные клетки, которые на момент лечения могли находиться в неактивном состоянии. Этот этап длится от нескольких недель до нескольких месяцев.
- Поддерживающая терапия. Это заключительный этап. Его цель — уничтожение оставшихся опухолевых клеток. С этой целью длительное время назначаются низкие дозы цитостатиков, которые уничтожат клетки, оставшиеся после курса лечения. Этот этап проходит амбулаторно, и, если состояние здоровья пациента позволяет, он может работать или получать образование.
В ряде случаев при неблагоприятном прогнозе или возникновении рецидива, обычных курсов химиотерапии бывает недостаточно. В связи с этим, используются дополнительные методы лечения.
Профилактика нейролейкоза — поражение головного и спинного мозга лейкозными клетками. С этой целью в спинномозговой канал вводят цитостатики и проводят лучевую терапию на область головного мозга.
Трансплантация гемопоэтических стволовых клеток. В ряде случае пациентам требуется проведение высокодозной полихимиотерапии. Ее назначают для преодоления опухолевой резистентности, при возникновении многократных рецидивов и др. Такое лечение очень мощное и позволяет уничтожить даже устойчивые опухолевые клетки. Однако такая терапия опустошает костный мозг (фабрику кровяных клеток), и он не может в быстрые сроки полноценно восстановить кроветворение. Чтобы преодолеть это состояние, производят трансплантацию гемопоэтических стволовых клеток. Их могут взять у пациента после этапа индукции или консолидации ремиссии. В этом случает трансплантация называется аутологичной. Если стволовые клетки берутся от донора, это называется аллогенной трансплантацией. В этом случае пациент получает иммунитет другого, здорового человека. Иммунные клетки будут атаковать оставшиеся опухолевые клетки, оказывая дополнительный лечебный эффект. Недостатком аллогенной трансплантации является риск развития реакции трансплантат против хозяина, когда иммунные клетки начинают атаковать организм реципиента, приводя к развитию различных осложнений.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Лечение лейкоза

Вне зависимости от того, какой у пациента выявлен лейкоз, лечение должно проводиться под строгим контролем врача. В первую очередь, это связано с возможными осложнениями, обусловленными ухудшением кроветворной функции костного мозга, что и становится в большинстве случаев причиной обращения за медицинской помощью. В основе всех видов лечения этого заболевания лежит подавление пролиферации патологически измененных стволовых клеток и возобновление нормальной работы кроветворной и иммунной систем.
Лечение лейкоза осуществляется с помощью следующих методик:
- химиотерапии;
- биологической терапии;
- таргетной терапии;
- радиации;
- трансплантации стволовых клеток.
То, какой вид лечения лейкоза будет использован у конкретного пациента, определяется врачом в соответствии с видом, стадией болезни и состоянием компенсаторных систем организма. Чаще всего используется сразу несколько методов лечения, что позволяет влиять на кроветворение комплексно.
Химические и биологические методы
Химиотерапия является одной из основных форм лечения лейкозов. Эти препараты позволяют приводить к гибели патологически измененных клеток. Для того, чтобы наиболее эффективно влиять на лейкоз, лечение может осуществляться как в монорежиме, так и в комбинации химиопрепаратов.
Биологическая терапия направлена на модификацию работы иммунной системы. Это позволяет активировать иммунную защиту в уничтожить патологически измененные клетки, составляющие морфологическую основу лейкоза.
Особый интерес представляет таргетная терапия, которая направлена на те механизмы жизнедеятельности опухолевых клеток, которые отсутствуют в здоровом организме. Примером является препарат “иматиниб”, который останавливает действие измененного белка в стволовых клетках у пациентов с хроническим миелобластным лейкозом.
Физические методы лечения
К физическим методам относят использование ионизирующего излучения, а также других методик, которые связаны с непосредственным воздействием на костный мозг.
Радиация
Лечение с помощью радиации заключается в воздействии на самые быстро делящиеся клетки, ДНК-материал которых, необходимый для нормальной жизнедеятельности организма, наиболее подвержен воздействию ионизирующего излучения. Нередко именно с помощью облучения подготавливают организм к пересадке костного мозга.
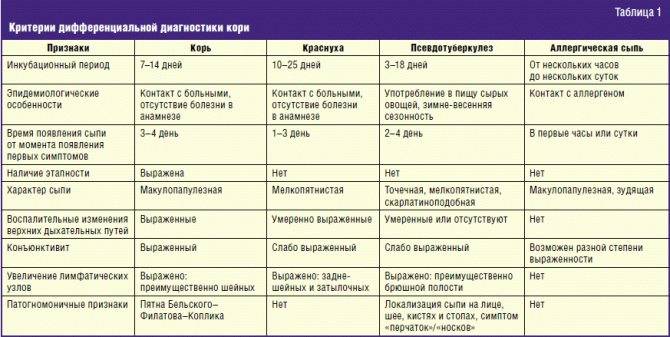
Лейкоз под маской ОРВИ у детей. Диагностика в Медицинском центре «Парацельс»
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Лейкоз (лейкемия, рак крови, белокровие) ー это злокачественное поражение ткани костного мозга, одно из онкологических заболеваний крови. Оно характеризуется появлением большого количества молодых форм лейкоцитов (белых кровяных телец – иммунных клеток) в крови. Лейкоз чаще развивается у детей возрастом 3-5 лет и пожилых людей. Раннюю стадию, острой формы болезни легко спутать с ОРВИ, так как клиническая картина неспецифична.
Долгое время диагноз “лейкоз” приравнивался к смертному приговору, но современные принципы лечения позволяют успешно справиться с болезнью при своевременном обращении за медицинской помощью.
Маски лейкоза
Дети, заболевшие лейкозом, начинают часто болеть простудными, инфекционными заболеваниями, с признаками интоксикации: боли в суставах и костях, в животе, в горле, в ушах, бывают головные боли.
У ребенка повышается температура, появляется кашель, насморк, он становится вялым, бледным. Это симптомы скрывают лейкоз под «маской» ОРВИ, пневмонии, бронхита, ангины, отита, тонзиллита и даже аппендицита. Так может проявляться острый лейкоз у детей. Инфекция в большинстве случаев сопровождает лейкемию, тем самым надежно прячет ее за собой.
Такие пациенты могут получать лечение в инфекционном отделении, в ЛОР-отделении, у пульмонолога, детского хирурга, невролога, офтальмолога либо амбулаторно проходят лечении под наблюдением участкового педиатра. Такое лечение не приводит к улучшению, а иногда, даже усугубляет течение лейкемии.
По причине “маскировки” лейкоза под другие заболевания и отсутствия явных признаков теряется драгоценное время. Доказано, чем раньше начать лечение лейкоза, тем более высока вероятность его успешности.
Огромная роль в ранней диагностике лейкоза принадлежит родителям. От того насколько родители внимательно следят за здоровьем ребёнка, насколько правильно смогут описать его состояние врачу, зависит в каком направлении будет проводиться предварительное обследование.
Лихорадка длительностью более 5-7 дней без других признаков инфекции ー повод обратится за медицинской помощью и записаться к врачу. Такие проявления, как беспричинная слабость, сонливость, потеря аппетита и апатия также не должны оставаться без внимания врача.
Если ребёнок получает лечение, а должного эффекта нет, стоит проявить онконастороженность – попросить доктора, сделать более широкое обследование, чтобы не упустить время.
Рекомендации родителям:
- своевременно обращайтесь за медицинской помощью;
- внимательно относитесь к здоровью детей – наблюдайте и верно описывайте все симптомы;
- не бойтесь брать ответственность, за жизнь и здоровье своего ребёнка – проявляйте онконастороженность;
- не бойтесь спрашивать и переспрашивать, если не поняли, у доктора всё что касается здоровья ребёнка;
- выполняйте все рекомендации и назначения врача, это может быть жизненно важным.