Трофическая венозная экзема – диагностика
Диагностика венозной экземы в государственных и частных городских медицинских учреждениях нередко начинается в кабинете дерматолога, где специалист оценивает локальные изменения кожного покрова
Здесь очень важно, чтобы пациент был вовремя направлен к хорошему флебологу. Если экзематозные изменения связаны с венозной патологией, то лечение только кожных проявлений, скорее всего, будет малоэффективно
Даже визуальный осмотр флеболога с применением всевозможных функциональных проб, часто не выявляет истинную причину патологии. На данном этапе лучшим решением будет хорошее ультразвуковое исследование вен нижних конечностей.
Невроз лицевого нерва
Неврит (невроз N. Facialis) или паралич Белла происходит из-за воспаления нервного волокна. Причины, приводящие к данному состоянию:
- ущемление нерва в результате сужения канала, по которому он проходит. Это может быть врожденным явлением или стать следствием воспаления;
- переохлаждение;
- другие заболевания и инфекции: герпес, паротит, отит, инсульт, онкозаболевания, инфекции ЦНС;
- травма N. Facialis.
Начало заболевания обычно постепенное. Проявляется болью в заушной области. Через пару дней появляются неврологические лицевые симптомы:
- сглаживание носогубной складки, опущение угла рта;
- лицо становится асимметричным с перекосом в здоровую сторону;
- веки не опускаются. При попытке это сделать, глаз подкатывается;
- любая попытка проявить хоть какую-то эмоцию заканчивается неудачей, так как больной не может шевелить губами, улыбаться, манипулировать бровями. Такие проявления способны обостряться вплоть до пареза и паралича мышц лица, то есть до частичной или полной обездвиженности пораженной части лица;
- снижается вкусовая чувствительность, появляется слюнотечение;
- глаза сухие, но наблюдается слезотечение во время еды;
- обостряется слух на пораженной стороне.
Выраженность патологических симптомов зависит от степени и участка поражения нервного волокна. Если заболевание лечилось неадекватно, возможно появление осложнения в виде мышечных контрактур (обездвижения).
Так как болезнь носит воспалительный характер, то и лечение ее направлено на его устранение. Для этого больному прописывают гормональные противовоспалительные препараты – глюкокортикоиды, а также противоотечные средства.
К другим методам относят:
- назначение сосудорасширяющих и анальгезирующих препаратов, витаминов группы В;
- антихолинестеразные средства для повышения нервной проводимости;
- препараты, улучшающие метаболизм в нервной ткани;
- физиотерапия;
- массаж, ЛФК в стадии выздоровления.
И только в крайних случаях, когда консервативная терапия недейственна, прибегают к нейрохирургическому вмешательству.
Причины
Причины разрыва или перфорации:
- Воспаление среднего уха (средний отит). Инфекция среднего уха часто приводит к накоплению жидкости в среднем ухе. Давление этой жидкости может спровоцировать перфорацию.
- Баротравма. Баротравма – это стресс, воздействующий на барабанную перепонку, когда давление воздуха в среднем ухе и давление воздуха снаружи выходят из равновесия. Если давление тяжелое, то тимпанальная мембрана может разорваться. Баротравма чаще всего вызывается изменениями давления воздуха, связанными с авиаперелетами. Другие события, которые могут вызвать внезапные изменения давления – и, возможно, разрыв мембраны – включают подводное плавание и прямой удар в ухо, например, воздействие автомобильной подушки безопасности.
- Громкие звуки или взрыв (акустическая травма). Громкий звук, как от взрыва или выстрела, взрыв – по существу, непреодолимая звуковая волна – могут вызвать разрыв перепонки.
- Инородные предметы. Маленькие предметы, такие как ватная палочка или шпилька, могут проколоть или разорвать тимпанальную мембрану.
- Тяжелая травма головы. Тяжелая травма, такая как перелом черепа, может вызвать дислокацию или повреждение структур среднего и внутреннего уха, включая барабанную перепонку.
Диагностика
Опытный специалист не будет долго сомневаться в диагнозе и быстро определит экзему наружного уха. С первыми признаками заболевания необходимо посетить отоларинголога или дерматовенеролога в поликлинике по месту жительства. Эти специалисты по анамнестическим сведениям, жалобам пациента, клинической картине разработают план лечения
Во время проведения опроса доктор уделяет внимание патологиям эндокринного характера, наличию иммунодефицита, рабочим условиям заболевшего, а также узнает, есть ли у него аллергические реакции, диатез

Как правило, диагностика включает в себя такие действия врачей:
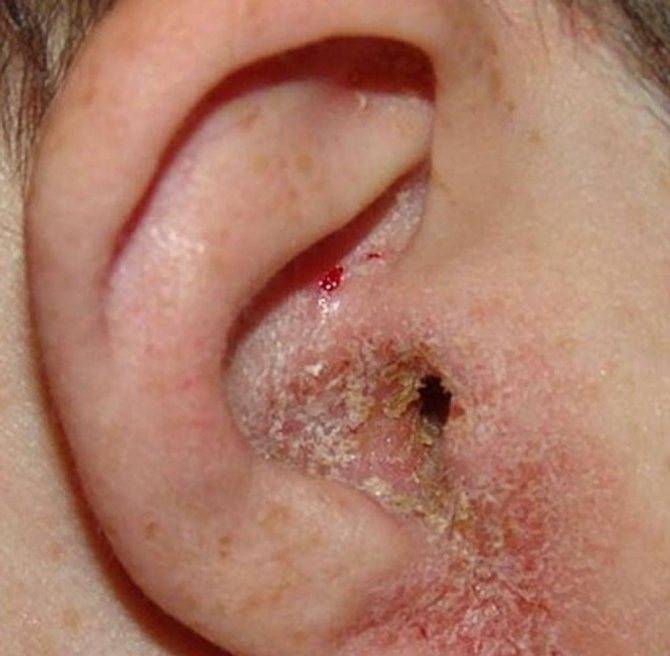
- Осматривают кожные покровы на наличие сыпи, мокнущих эрозий, корочек.
- С помощью дерматоскопа определяют очаги неравномерного распределения сосудов.
- Применяют отоскопию, если есть признаки поражения слухового канала, в котором тоже может наблюдаться воспаление и мокнущие эрозии.
- Делают аллергопробы, чтобы определить, к каким веществам может быть чувствителен пациент.
- Берется биопсия кожи, если доктор не способен отличить экзему от прочих патологий. В основном это случается из-за схожести развития кожных проблем на эритематозном этапе.
Специалистами разработана классификация ушного заболевания, включающая 4 разновидности:
- Абортивный (экзематид). Для этого типа характерны многочисленные, очень редко одиночные, сильно зудящие и шелушащиеся пятна, при расчесывании мокнут. Чаще эта сыпь проявляется при ангине или ОРЗ. У детей она больше выражена, их беспокоит сильное желание чесаться и экссудация.
- Истинный. Эта форма выражена в виде наличия микровезикул. Вскрываются они очень быстро, сразу же образуются многочисленные эрозии. Бывает, что пузыри сохнут, предварительно не лопаясь. Это способствует появлению корочек и новых пузырьков. Данный вид отличается от других тем, что сразу на ушах могут присутствовать несколько различных образований.
- Профессиональный. Экзема этого типа появляется после контакта с химикатами на производстве. С течением времени у некоторых людей развивается сильная чувствительность к таким веществам.
- Микробный вид. Получает развитие, если пациент постоянно расчесывает сыпь на коже. Этим он заносит в трещинки инфекцию. Ранки повторно воспаляются, появляется гной. Врачи категорически запрещают механически воздействовать на высыпания и советуют держать уши в чистоте.
Причины кожных воспалений
Провоцирующих развитие заболевания данного типа факторов довольно много. Влажность за ушами, зуд, может появиться вследствие различных факторов и их сочетания. Клиницисты выделяют следующие основные комплексы причин:
- влияние аллергии;
- золотуху;
- экзему;
- воспалительные процессы;
- дерматиты.
Особенности данных процессов следует рассматривать подробно, так как различным причинам присущи исключительно индивидуальные свойства и признаки.
Появление влажности за ушными раковинами связано с определенными явлениями в организме человека. В подавляющем большинстве случаев дисбаланс в организме связан с тем, что человек обычно проявляет минимум внимания к собственному здоровью. У взрослых обычно это проявляется на фоне инфекционных заболеваний, расстройств пищеварения и обмена веществ.
Основные причины, экземы ушей:
- следствия неправильного рациона, употребление большого количества острых, пряных блюд, увлечения консервированными продуктами;
- снижение иммунитета, низкий уровень защитных функций организма после перенесенных заболеваний и при осложненной наследственности;
- отсутствие должного ухода за кожей около ушей и ушной раковины;
- дефицит витаминов, микроэлементов, разбалансированный набор продуктов;
- большое количество сладкого – избыток конфет, меда, выпечки, пирожных;
- подверженность психоэмоциональным расстройствам, частым стрессам и нервным срывам;
- влияние пищевой, бытовой, медикаментозной аллергии;
- загрязненная окружающая среда, нарушение экологической обстановки;
- гиподинамия, минимальная физическая активность, неправильный режим сна и бодрствования;
- гипертоническая болезнь, эндокринные расстройства;
- наследственная предрасположенность к развитию кожных заболеваний и воспалительных процессов дерматологического направления.
Изначально безобидный синдром – мокнущие пятна на коже за ушами и достаточно смазанные симптомы могут быть спровоцированы тяжелыми аллергическими реакциями и хроническими инфекционными заболеваниями, вплоть до туберкулеза и ВИЧ. Инфекционный фактор может привести к глубоким поражениям кровеносной системы, суставов, лимфатических узлов, центральной нервной системы и мозга.
Опухла мочка уха — причины
Воспаление мочки ушей может быть результатом ряда обстоятельств:
Пирсинг
Фото: www.healcure.org
Прокол уха может вызвать отек мочки уха. Пирсинг — это открытая рана, а отек является естественной реакцией организма на повреждение. У большинства людей, которым прокалывают уши, возникает боль и отек, который может длиться больше недели.
Аллергическая реакция или контактный дерматит
Контактный дерматит — еще одна распространенная причина отека мочки уха. Обычно он происходит из-за аллергической реакции кожи на некоторые виды украшений. Никелевые серьги, как и другие негипоаллергенные металлы могут вызвать отек мочки уха.
Кожа на ушах может также реагировать на лосьон, духи или другие парфюмерные продукты. Эти реакции вызывают покраснение, воспаление, зуд и шелушение кожи.
Повреждение
Небольшой травмы достаточно, чтобы вызвать раздражение и воспаление мочки уха. Травмы могут возникнуть:
- если сильно потянуть за серьгу;
- носить очень тяжелые серьги;
- серьги слишком велики;
- имеются порезы и царапины на мочке уха;
- попадание в ухо мячом или другим предметом во время занятий спортом.
При травме уха мочка может опухнуть и быть болезненной.
Укус насекомого
Отек мочки уха, который появляется в одночасье, может быть причиной укуса насекомого. В некоторых случаях видимый укус или точка видны в центре отека. Укусы клопов могут вызвать другие симптомы, включая зуд, боль и красноту.
Антигистаминные препараты или крема кортизола могут облегчить симптомы укуса. Если симптомы утяжеляются или распространяются на шею, лицо или горло, человек должен немедленно обратиться к врачу, поскольку это может быть аллергическая реакция.
Целлюлит
Целлюлит является одним из видов бактериальной инфекции кожи. Он может быть болезненным и вызвать покраснение и отек. Мочка уха, пораженная целлюлитом, может быть горячей на ощупь. Целлюлит может распространяться в кровоток или другие ткани, поэтому требуется медицинская помощь.
Абсцесс
Абсцесс — это образование под кожей, которое заполнено гноем или другими жидкостями. Как правило, причиной тому является бактериальная инфекция. Другие симптомы абсцесса — лихорадка и тошнота.
Фурункул или карбункул
Фурункул — это инфекция вокруг волосяного фолликула под поверхностью кожи, которая заполняется гноем. Группа фурункулов — это карбункул. Фурункулы болезненны при прикосновении и могут вызвать:
- отек;
- боль;
- лихорадку;
- слабость.
Киста
Сальная киста также может вызвать опухание мочки уха. Кисты вызывают дискомфорт и требуют проведения дренажа.
Кисты образуются при размножении клеток кожи.
Ядовитое растение
Контакт с ядовитым растением, таким как ядовитый плющ, ядовитый дуб и сумах, также может вызвать отек мочки уха.
Ядовитые растения могут вызывать другие симптомы в зоне поражения, в том числе:
- сыпь;
- язвы;
- зуд.
Гематома
Цветное ухо или гематома ушной раковины появляется после тупой травмы уха. Травма обычно встречается у боксеров и у мастеров боевых искусств, которые регулярно принимают удары по голове.
Эти типы травм вызывают кровоизлияние во внешнем ухе. Если травму не лечить, ухо может деформироваться и принять грубый, бугристый вид.
Ухо пловца
Наружный отит, широко известный как ухо пловца, является инфекцией слухового прохода. Она может распространиться к мочке уха и вызвать отек. Дополнительные симптомы включают: воспаление, боль, красноту, а также зуд внутри уха.
Мастоидит
Фото: img.tfd.com
Сосцевидная кость — это губчатая кость внутреннего уха. Мастоидит — инфекция в этой кости, которая может вызвать опухание уха.
Другие симптомы включают:
- лихорадку или озноб;
- головную боль;
- сонливость;
- боль;
- раздражительность и перепады настроения;
- покраснение за ухом;
- потерю слуха.
В некоторых случаях из уха могут появиться выделения.
Мастоидит требует неотложной медицинской помощи.
Возможные причины зуда в промежности у мужчин
Существует целый спектр состояний, которые характеризуются зудом в промежности у мужчин. В первую очередь к ним относятся:
- Инфекционно-воспалительные урологические заболевания. Если зуд локализуется на слизистой головки полового члена, то, с высокой долей вероятности, его вызывает какие-то патогенные микроорганизмы, передающиеся при половом контакте, или же условно-патогенные бактерии.
- Заболевания прямой кишки. Если зуд ощущается возле анального отверстия и в перианальной области, то его могут вызвать различные заболевания: воспаление слизистой, трещины прямой кишки, геморрой, и так далее. Также подобное проявление имеют многие паразитарные заболевания, к примеру, энтеробиоз. В подобных случаях зуд, как правило, усиливается к ночи.
- Грибковые поражения кожи. В паховой области созданы оптимальные условия для грибковых заболеваний: затруднен доступ свежего воздуха и солнечного света, поддерживается постоянная температура и влажность.
- Аллергические реакции. Кожа в паховой области достаточно нежная и чувствительная, она может реагировать на некоторые средства гигиены, которые попадают на неё.
- Паразитарные заболевания. Особый подвид вшей селится преимущественно на волосяном покрове в паховой области.
- Механические повреждения. Слишком тугое или неудобное белье, жесткие швы могут раздражать кожу и натирать её, вызывая раздражение и зуд в паховой области у мужчин.
- Потница.
Ношение слишком тугой одежды, не пропускающей воздух и не отводящей тепло, может привести к появлению потницы – раздражения кожи на фоне длительного воздействия пота. - Дерматологические заболевания. Многие заболевания кожи могут локализоваться в том числе и в паховой области, вызывая её зуд.
- Психологические факторы. В некоторых случаях физиологических причин для зуда нет, но появляется снова и снова. Вызвать его может невроз, состояние психологического дискомфорта, стрессы и другие факторы.
- Диабет.
Это эндокринное заболевание вызывает серьезное нарушение обмена веществ, что сказывается на всем организме, в частности вызывая зуд кожи.
Разумеется, не всегда зуд в промежности у мужчин вызвать подобными заболеваниями. Но если он продолжается дольше нескольких часов, не зависит от типа белья и одежды или мучает постоянно, к врачу все же следует обратиться. В зависимости от локализации это может быть уролог, проктолог или же дерматолог. Если же вы затрудняетесь определить, к кому именно обращаться, решить эту проблему поможет терапевт.
Полезная информация по теме кожный зуд:
- Дерматолог
- Зуд при кожных заболеваниях
- Кожный зуд без проявлений на коже
- Кожный зуд в паху
- Кожный зуд на ногах
- Кожный зуд на руках
- Кожный зуд на спине
- Кожный зуд при беременности
- Кожный зуд при заболеваниях печени
- Кожный зуд у детей
- Кожный зуд у пожилых
- Лечение кожного зуда
- Ночной кожный зуд
- Причины кожного зуда
Основные схемы лечения патологии уха*
| Патология | Основные методы лечения |
|---|---|
| Серная пробка | Удаление промыванием или инструментально. |
| Наружный отит | Туалет наружного слухового прохода, обработка лекарственными препаратами, ушные капли, сосудосуживающие назальные спреи, системная антибактериальная или противогрибковая терапия, ФТЛ**. |
| Тубоотит | Сосудосуживающие назальные спреи, продувание евстахиевых труб по Политцеру, пневмомассаж барабанной перепонки, ФТЛ**, при необходимости катетеризация слуховых труб. |
| Средний отит | Сосудосуживающие назальные спреи, системная антибактериальная терапия, ушные капли, продувание ушей по Политцеру, пневмомассаж барабанной перепонки, ФТЛ**, при необходимости катетеризация слуховых труб, промывание назальной полости методом перемещения.При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез.Дополняется лечением заболеваний лор-органов. |
| Гнойный средний отит | Сосудосуживающие назальные спреи, системная антибактериальная терапия, ушные капли, продувание по Политцеру, при необходимости транстимпанальное нагнетание лекарственных препаратов, катетеризация слуховых труб, промывание носа методом перемещения.При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез и др. операции, ФТЛ**. Дополняется лечением патологии полости носа, носоглотки и околоносовых пазух, если есть показания. |
| Экссудативный отит | Сосудосуживающие спреи в нос, муколитики, продувание по Политцеру, катетеризация слуховых труб. При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез, ФТЛ**. Дополняется лечением патологии полости носа, носоглотки и околоносовых пазух. |
| Нейросенсорная тугоухость | Катетеризация слуховых труб, системная сосудистая и витаминотерапия. |
*Данные схемы лечения не являются рекомендацией для самостоятельного лечения и служат для ознакомления пациентов с основными методами лечения. Окончательное решение о методах лечения и обследования принимает врач после осмотра!
** ФТЛ – физиотерапевтическое лечение.
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Мокнут уши — лечение
После выявления всех симптомов и признаков, а также точного диагностирования воспаления назначается индивидуальный курс лечения. В зависимости от причины, которая вызывает мокроту в ушах, а также при наличии температуры и зуда, специалист назначает медикаментозную терапию и физиотерапевтические процедуры.
В особо тяжелых случаях, в случае неэффективности медикаментозного лечения, врач может назначить хирургическое вмешательство. Однако, данные случаи на сегодняшний день редки.
Во время курса лечения пациенту необходимо принимать большое количество воды, а также следить за питанием. В рационе должно быть большое количество минералов и витаминов.
Лечение экзем
Итак, в случае образования излишней влаги в ушах из-за экзем, пациенту назначаются следующие процедуры:
- Ликвидирование раздражающего фактора.
- После этого необходимо восстановить нервную систему с помощью медикаментозных препаратов, массажей и травяных чаев.
- Врач назначает специальную диету, в которую входит только здоровая пища. Больному запрещается употреблять жирную и острую пищу, а также сладости. Кроме этого, в процессе лечения необходимо полностью отказаться от алкогольной продукции.
- Затем необходимо снять зудящие ощущения с помощью противовоспалительных капель и мазей.
- На стадии выздоровления, в момент образования пузырьков с секретов пациенту необходимо воспользоваться смягчающими кремами и мазями.
Если в процессе лечения в больном ухе образовываются корочки, которые выделяют сильный экссудат необходимо пройти обследование на предмет наличия грибка. В случае подтверждения диагноза пациенту назначаются антибиотики и противогрибковые мази.
К медикаментам, которые разрешены при лечении экзем и грибков относятся:
- подсушивающие средства;
- растворы нитрата серебра;
- антигистаминные медикаменты – «Супрастин», «Фенистил», «Эбастин».
В процессе терапии не прикасайтесь к ушам грязными руками, следите за чистотой уха. Не расчесывайте уши и не провоцируйте усугубление воспаления. В процессе всего курса лечения необходимо принимать витамины и активные добавки, так как организм подвергается сильным препаратам, которые разрушают иммунную систему.
Отит
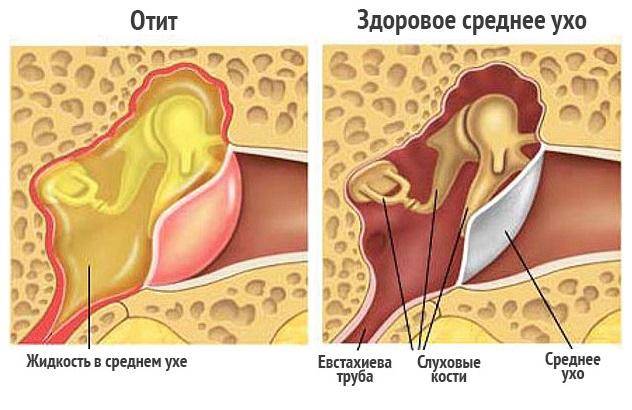
Если причина излишней влаги кроется в отите наружного, среднего или внутреннего уха необходимо комплексное лечение. В случае острого воспаления пациенту назначаются антибиотики. Кроме этого, больному необходимо принимать следующие препараты:
Антибиотики — «Ампициллин», «Оксациллин» или «Аугментин».
В случае поражения наружного уха назначается мазь «Левомеколь», «Флуцинар».
В случае появления отита из-за грибка больному необходимы противогрибковые препараты — «Экзодерил», «Никтроунгин» или «Ламизил».
В процессе лечения важно снизить температуру жаропонижающими.
В курс комплексного лечения входят капли, в состав которых входят антибиотики — «Кандибиотик», «Ципромед» или «Отофа».
В случае неострого воспаления без гнойных выделений больному прописываются капли «Отипакс» или «Отинум».
Когда пациент уже пошел на поправку необходимо провести физиотерапию, которая включает в себя УВЧ, лазерное лечение, теплолечение и применение различных спиртовых компрессов.
Общие симптомы тубоотита у взрослых
Существует острая (до месяца) и хроническая (3-6 месяцев и более) форма тубоотита. При любой форме состояние человека в целом стабильное, этой болезни не свойственны сильная боль и высокая температура. Поэтому формы тубоотита принципиально различаются только продолжительностью своего развития. Подъем температуры свидетельствует о начале гнойного процесса и развитии осложнения заболевания. Рекомендуется начинать лечение воспаления ещё в острой форме, так как хроническая форма тяжелее поддается терапии.
Симптомы тубоотита:
- заложенность ушей;
- ухудшение слуха, которое может улучшаться после глотания или зевания;
- тяжесть в голове;
- головокружения;
- проблемы с координацией движений;
- шум и гул в ушах;
- аутофония — отзвук собственного голоса в голове;
- треск в ушах;
- болезненность, дискомфорт в области шеи;
- болезненность, дискомфорт в ушах;
- чувство переливающейся в ушах жидкости при наклонах головы.
Эти неприятные проявления могут наблюдаться в одном ухе или в обоих сразу.
Есть специфическая форма тубоотита – аэроотит, развивающаяся из-за резких перепадов атмосферного давления (например, при частых полетах на самолетах). Именно при этой форме заболевания характерна боль в ухе, а также ощущение давления и распирания.
Что такое мокнутие
Отделение серозного экссудата через дефекты кожи называется мокнутием. Появление жидкости за ушами негативно отражается на общем состоянии. Нарушается сон, повышается нервная возбудимость, снижается трудоспособность. Патология при отсутствии лечения переходит на волосяную часть головы. От этого явления чаще страдают грудные дети.
Не всегда помогают соблюдения правил личной гигиены, обработка пораженных мест антисептическими растворами. Для лечения недуга необходимо узнать причины. Механизм развития патологии:
- Наблюдается покраснение и уплотнение кожи за ушами.
- Появляется зуд.
- Возникают высыпания – пузырьки с экссудатом, проницаемость которых со временем снижается.
- Затем они лопаются, высвобождая жидкость с неприятным запахом (экссудация).
- На месте повреждений образуются корочки.
Сопутствующие симптомы
Влага за ушами возникает параллельно с другими симптомами. К ним относятся:
- покраснение кожи, зуд;
- везикулы за ушами, шелушение, раздражение;
- жжение, отечность;
- неприятный запах;
- общее недомогание;
- раздражение за ушами;
- снижение трудоспособности;
- повышение температуры тела;
- воспаление лимфатических узлов;
- затруднение дыхания;
- образование корочек.






