Кишечник и мозг
Есть мнение, что наше настроение и психологический настрой способны повлиять на пищеварительный процесс. Причем же здесь эмоции? Если приём пищи превращается в стресс, это может влиять и на сам процесс пищеварения1. Многим известно отсутствие аппетита в стрессовом состоянии, когда мозг угнетает пищеварение и распределяет ресурсы организма для бегства или нападения с целью защиты.
Иногда переедание может стать способом снятия стресса. Перееданием может обернуться привычка съедать всё до последней крошки не от голода, а для получения похвалы и разрешения съесть сладкое.
Ребёнок до двух лет набирает вес очень быстро. С 2 до 5 лет его рост замедляется, потребность в пище пропорционально его весу уже не так велика1
Родителям важно не путать эти два понятия и следить за тем, чтобы питание было оптимальным, а не избыточным.
Даже если родители не перекармливают ребёнка, это может случиться на праздниках, в гостях, на отдыхе. Пищеварительная система может оказаться не готовой к внезапной перегрузке.
Противоположная ситуация – отказ ребёнка от еды. Это может быть не просто каприз, а попытка избежать неприятных ощущений, которые возникают после употребления тех или иных продуктов. Не все детки могут подробно объяснить родителям свои ощущения и просто отказываются от того, что доставляет им дискомфорт. Так «нелюбовь» к определенным продуктам или блюдам может сформироваться и сохраниться на всю жизнь. Так может проявляться недостаток пищеварительных ферментов для переваривания какого-либо компонента пищи, например, жиров.
Основные симптомы “несварения” желудка у ребёнка:
- тяжесть в животе;
- дискомфорт после еды;
- вздутие, урчание;
- метеоризм;
- тошнота;
- боли.
Длительные нарушения процессов пищеварения могут приводить к диарее и даже потере веса вследствие нарушения поступления питательных веществ2.
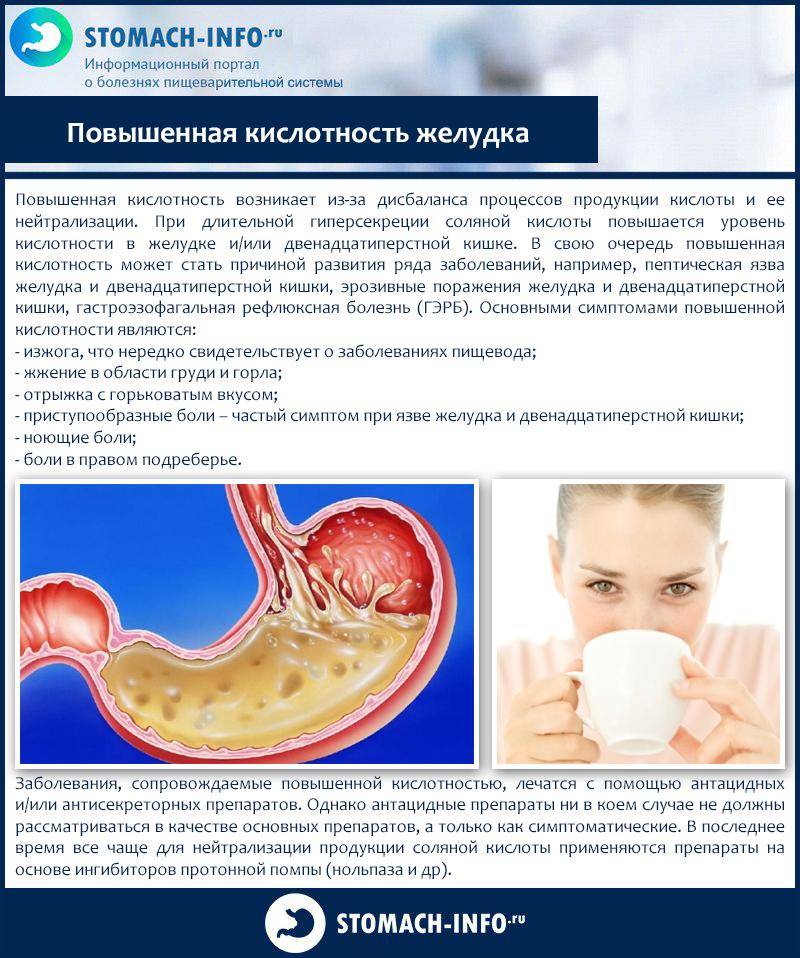
Почему возникает тяжесть после еды?
Приём пищи с рождения занимает важное место в жизни каждого человека. Сначала нас кормят, потом мы учимся есть сами
Не все периоды проходят гладко, поскольку почти с рождения у пищеварительной системы могут появляться проблемы. У малыша всегда есть риск получить кишечную инфекцию, так как он всё тянет в рот, изучая окружающий мир.
Ещё одной причиной проблем с животиком может быть непереносимость лактозы или других продуктов, которые определить, а тем более предугадать бывает очень сложно. Всё это может отражаться на пищеварении ребёнка.
Большое влияние на пищеварение у ребёнка оказывает не только, что он ест, но и как это происходит. Порой чтобы уговорить малыша спокойно поесть, не вертеться и не отвлекаться за столом, идут в ход разные установки: «Когда я ем, я глух и нем», «Не балуйся». Приём пищи превращается в статусное мероприятие, где все должны вести себя чинно, смирно, благородно. А что же ребёнок? Он ищет выход из ситуации. Можно заглотить ненавистную пищу и вернуться к игре. Или начать тянуть время, играть за столом, клянчить сладости.
На подростков наваливается стресс, школьные оценки, контрольные, экзамены, секции. Все нужно успеть, а на размеренный правильный приём пищи никак не хватает времени. Кроме того, в подростковом возрасте, а иногда и с началом посещения школы, родители уже не могут так чётко контролировать всё, что ест ребёнок.
Большую часть времени ребёнок питается вне дома. Качество продуктов в школьной столовой может подойти не всем, особенно, если есть ограничения. Всюду маячит реклама фастфуда, снеков и газированных напитков. Перекус на бегу становится привычным. Что уж говорить о детях, если у взрослых может преобладать желание обойтись бутербродом между делами вместо полноценного обеда. В результате у детей могут появляться неприятные ощущения в животе: дискомфорт, тяжесть после еды, нарушения стула и т. д. Что же может помочь?
На удивление, полезным советом может стать привычка хорошо пережёвывать пищу
Немногие знают, что пищеварение начинается уже в ротовой полости, а пережёвывание важно не только для измельчения пищи. Дело в том, что во время пережёвывания пища обрабатывается слюной, которая содержит ферменты – вещества, которые помогают расщеплять и в дальнейшем усваивать пищу.
Указание ребёнку есть медленно и всё тщательно пережевывать редко дает эффект. В первую очередь малыш смотрит, как едят за столом родители. Можно вовлечь ребёнка в приготовление пищи, а сам приём пищи будет завершающим этапом всей игры. Так дети могут познакомиться ближе с продуктами, потрогать их. Пусть лучше трогают сырую картошку, чем вылавливают варёную из супа руками. Дети могут охотнее есть приготовленное своими руками. Тщательному пережевыванию пищи нужно учиться самому и прививать этот навык детям.
На подростков запретительные меры часто не действуют. Простой запрет не есть шоколадные батончики и не пить газировку вряд ли поможет. У ребёнка должна быть доступная альтернатива: еда, взятая с собой из дома, возможность купить готовые полезные продукты.
Влияние углеводов на симптомы ФД
Лишь небольшое число исследований было посвящено поиску взаимосвязи между симптомами ФД и употреблением углеводов, и результаты их противоречивы. В одной работе сообщалось, что более низкое потребление углеводов было связано с появлением симптомов. В другом исследовании показано, что ежедневное потребление углеводов у пациентов с ФД мало отличалось от такового в контрольной группе (230 г против 199 г/сутки). Наконец, еще одни авторы сообщили об отсутствии связи между симптомами ФД и приемом пищи с высоким содержанием углеводов.

В связи с противоречивостью научных данных, в настоящее время невозможно сделать заключение о необходимости снижать или увеличивать количество углеводов в рационе пациентов с ФД.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
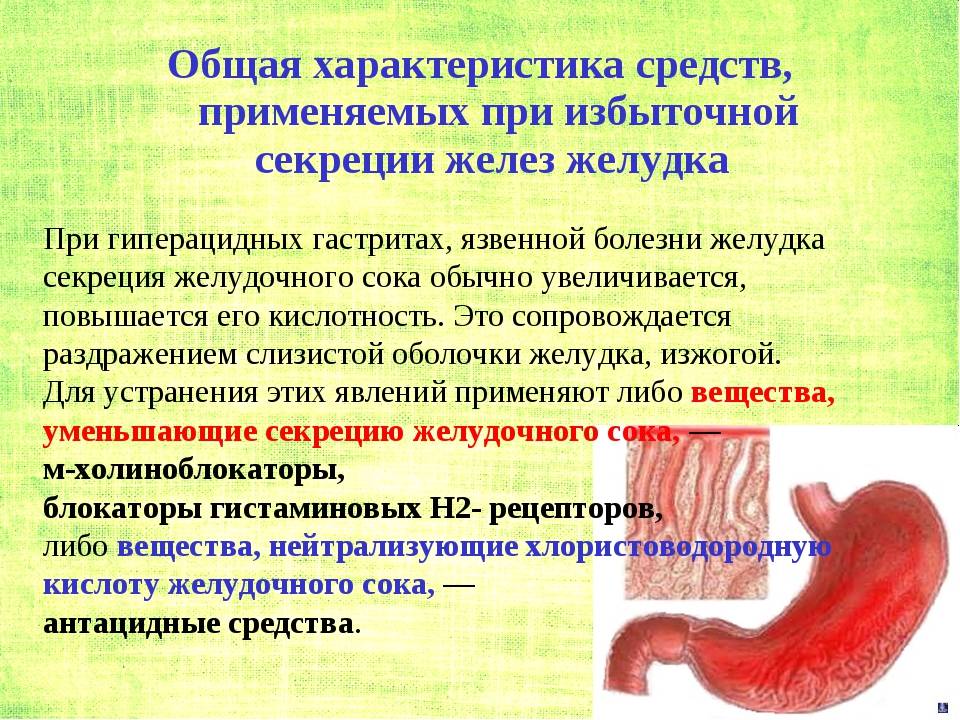
Причины “несварения желудка”
Среди наиболее распространенных причин «несварения желудка»1:
- переедание: употребление большого количества еды за один прием приводит к появлению тяжести, боли и вздутия живота;
- низкое содержание в рационе растительной клетчатки;
- спешка во время приема пищи: плохо пережеванная пища недостаточно размачивается слюной, а крупные кусочки еды, попадая в желудок, затрудняют пищеварение;
- постоянные стрессы и психоэмоциональные перегрузки, которые могут запускать патологические процессы во внутренних органах и системах и снижать иммунитет;
Иногда сбои в работе пищеварения могут спровоцировать даже такие факторы, как смена климата. Резкие перемены в окружающей обстановке, употребление новых непривычных блюд — частая причина неприятных ощущений несварения.
Препарат Креон® 10000 от «несварения желудка»
Креон 10000 – ферментный препарат, разработанный специально для поддержания пищеварения. Препарат выпускается в форме капсул, содержащих действующее вещество (панкреатин) в виде сотни маленьких частиц. Эти частицы получили название минимикросфер и по размеру не превышают 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах4,5. В отличие от таблетированных препаратов минимикросферы Креон 10000 равномерно перемешиваются с пищей в желудке и охватывают ее максимальный объем6.
Узнать больше
Это важно, поскольку ферментный препарат работает только в контакте с едой: чем больше пищи охватил своими частицами, тем больше помогает переваривать. Таблетированные препараты нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке
Капсулы Креон удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком7. Также можно индивидуально подбирать дозу, что особенно важно для маленьких детей, которым Креон 10000 разрешен с рождения7. Подробнее о препарате Креон 10000 и правилах его приема можно узнать здесь.
Влияние алкоголя на симптомы ФД
Алкоголь влияет на работу желудка. Он может повышать секрецию соляной кислоты, а также влиять на моторику желудка. Известно, что низкие дозы алкоголя способствуют небольшому ускорению опорожнения органа, высокие дозы опорожнение замедляют. При обсуждении влияния алкоголя на симптомы ФД ученые сталкиваются с противоречивыми данными исследований. Некоторые из них не продемонстрировали взаимосвязи между употреблением алкоголя и появлением симптомов диспепсии и болей в эпигастрии. В то же время по данным большого когортного исследования, включавшего почти 4,5 тыс. пациентов с ФД и СРК, употребление алкогольных напитков в количестве более 7 алкогольных единиц в неделю, повышало риск появления диспептических симптомов (в 2,3 раза) и боли в животе (в 1,5 раза). Напомним, что алкогольная единица (или стандартная доза алкоголя) соответствует 10 г чистого этанола или 30 мл крепких алкогольных напитков (водка, коньяк и т.д.) или 250 мл 5% пива или 100 мл 12% вина.
Чтобы рассчитать количество алкогольных единиц используется формула:
Количество единиц алкоголя = количество (литры) х крепость (%) х 0,789
Таким образом, противоречивость научных данных в отношении влияния алкоголя на симптомы ФД не позволяет исключить алкогольные напитки из рациона при этой болезни. Однако с учетом неблагоприятного влияния алкогольных напитков на другие органы и системы, следует ограничить объем употребляемого алкоголя. Вероятно, оптимальным будет недельное количество алкоголя, не превышающее 7 алкогольных единиц в неделю, с обязательным наличием не менее 2 дней, свободных от употребления алкоголя.

Влияние режима питания на симптомы ФД
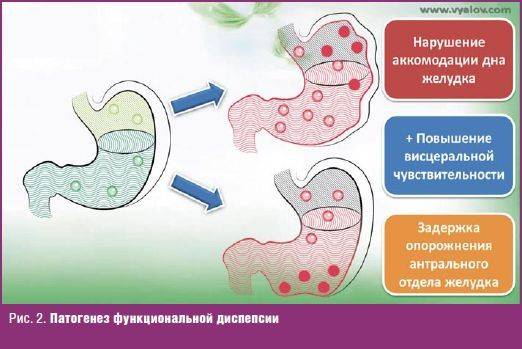
Известные многим «народные» рекомендации не есть торопливо, тщательно прожевывать, питаться регулярно, чтобы не «заработать гастрит», оказывается, имеют под собой научное обоснование. Правда, только в отношении все той же ФД, а не хронического гастрита. Научными исследованиями доказано, что быстрое употребление большого количества пищи и нерегулярное питание может усилить симптомы ФД. Это связано с нарушением процессов сокращения и расслабления различных отделов желудка во время приема пищи или жидкости. Существует даже так называемый быстрый питьевой тест («rapid drinking test»), который воспроизводит типичные симптомы ФД при употреблении за короткое время большого объема жидкости и может подтверждать этот диагноз.
Известно, что в основе появления симптомов ФД может быть нарушение аккомодации мышц желудка, т.е. нарушение способности мышц дна желудка расслабляться после приема пищи. В результате пища быстро попадает в выходной (антральный) отдел желудка и это может вызвать появление тяжести, переполнения, боли в животе. В исследованиях показано, что быстрый прием большого количества пищи и нерегулярный прием пищи одинаково повышали риск развития симптомов диспепсии – в 1,42 раза.
Известны работы, посвященные влиянию температуры пищи и напитков на сокращение мышц желудка. Так, употребление холодной жидкости способствует сокращению гладких мышц желудка, что может усилить не только болевые ощущения, но и чувство тяжести/переполнения в желудке.
Таким образом, следует избегать употребления холодной пищи/напитков, а также быстрого приема пищи у лиц с ФД, особенно с преобладанием таких диспептических явлений как тяжесть/переполнение в эпигастрии после еды. Следует избегать больших перерывов в еде (не более 4 часов), поскольку выраженное чувство голода к моменту очередного приема пищи может способствовать перееданию.
Влияние жирной пищи на симптомы ФД
Пищевой жир употребляется в различных видах, в зависимости от характера употребляемой пищи и температуры пищи. Продукты с высоким содержанием жиров часто связана с одновременным высоким содержанием углеводов (например, кондитерские изделия) или белка (мясо и продукты их переработки). Известно, что у здорового человека прием пищи с высоким содержанием жиров связан со снижением скорости опорожнения желудка.
А как же влияют пищевые жиры на симптомы ФД? Исследование, проведенное в 2008 году, показало, что употребление пищи, содержащей большое количество жиров в большей степени вызывало развитие таких симптомов ФД как боль в эпигастрии, тошнота, вздутие живота и раннее насыщение при сравнении с высокоуглеводистым рационом. при этом оба рациона (с высоким содержанием жиров и с повышенным содержанием углеводов были сопоставимы по энергетической ценности (калорийности).
Известно также влияние когнитивных факторов на усиление или появление симптомов ФД при употреблении жирных продуктов. Так, в одной из работ в очередной раз было показано, что употребление продуктов с высоким содержанием жира достоверно чаще вызывало появление симптомов ФД, по сравнению с продуктами с низкой жирностью. Однако, если пациенты употребляли продукты с низкой жирностью, будучи уверенными, что содержание жиров в них высоко, у них также возникали диспепсические симптомы.
Таким образом, пациентам с ФД можно рекомендовать диету с ограничением продуктов, содержащих большое количество жиров.
Почему он возникает
Чтобы понять, чем можно помочь желудку при хроническом гастрите, рассмотрим несколько фактов из анатомии и физиологии желудка.
| Схема пищеварительного тракта Источник рисунка (с изменениями) – www.cancer.gov |
Желудок – это полый мешок объемом всего 80 мл. Когда в него поступает пища, он может увеличиться в 50 раз до 4 литров. Внутренний слой стенки желудка, который контактирует с пищей, называется слизистой оболочкой. Толщина ее составляет всего 0,5 – 2,5 мм. Для увеличения площади соприкосновения слизистая оболочка образует многочисленные складки.
| Складки слизистой оболочки желудка Источник рисунка: ru.wikipedia.org |
Механическая функция желудка впечатляет. Cложно скоординированные движения и сокращения стенки желудка измельчают твердые компоненты пищи до частичек размером менее 0,25 мм.
Другими словами, когда мы едим наспех и заглатываем пищу недостаточно прожеванной, перетирает все это слизистая оболочка желудка.
Химическая функция желудка удивляет еще больше. В сутки железы слизистой оболочки выделяют 2-3 литра желудочного сока. Он содержит прежде всего соляную кислоту и фермент пепсиноген. Пепсиноген под влиянием соляной кислоты в полости желудка превращается в активную форму – пепсин.
| Железы желудка активно работают Источник рисунка: medbook.medicina.ru |
Вдумайтесь: в год через желудок проходит около полутонны разнообразной пищи. Продукты питания отнюдь не стерильны. Вместе с ними поступает огромное количество микробов, вирусов, паразитов, токсинов и аллергенов.
Благодаря сверхагрессивной среде в желудке пища под влиянием соляной кислоты обеззараживается, а в результате действия фермента пепсина крупные и прочные белковые молекулы животного и растительного происхождения расщепляются на мелкие фрагменты.
Простой вопрос. Как в таких чудовищно экстремальных условиях не повреждается сама слизистая оболочка желудка? Почему 100% людей не имеют гастритов?
Оказывается, клетки слизистой оболочки постоянно выделяют слизь и щелочь (бикарбонат).
| Клетки слизистой оболочки желудка, укутанные слоем слизи Источник рисунка (с изменениями): www.science.org.au |
Благодаря защитному слою слизи имеет место следующая ситуация: в полости желудка среда резко кислая (pH составляет 2,0), а под слизью, которой укутаны клетки, среда нейтральная (pH составляет 7,0).
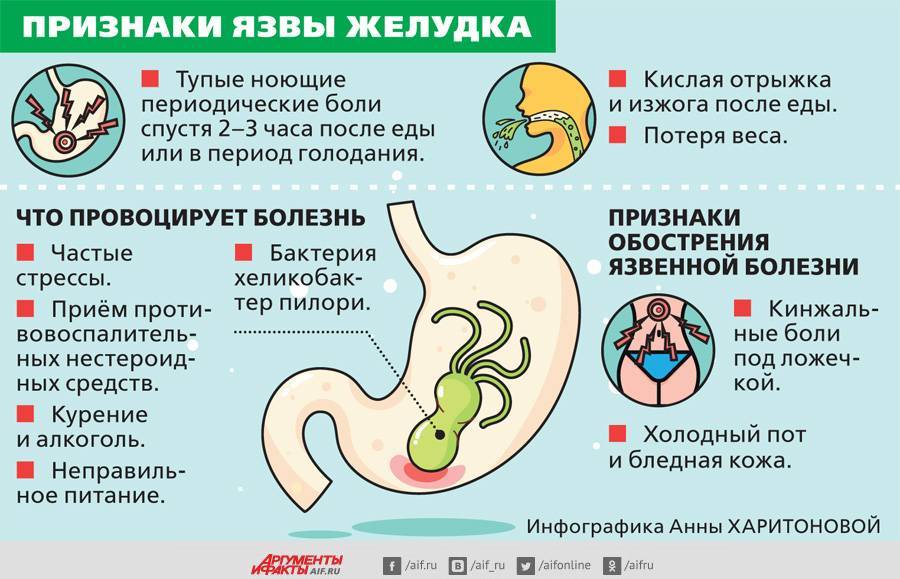
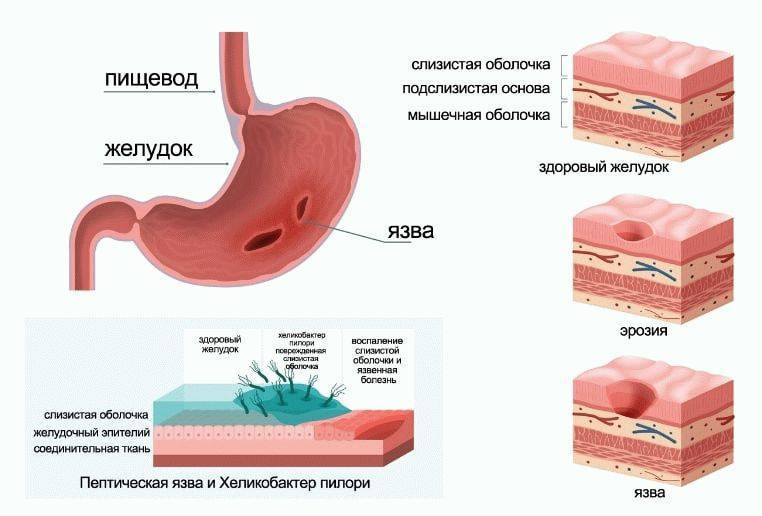
При нарушении защитного барьера слизистая оболочка под действием соляной кислоты и пепсина повреждается. Клетки слизистой оболочки гибнут, в стенке желудка развивается хроническое воспаление (хронический гастрит).
| Гастрит – это воспаление слизистой оболочки желудка в месте перехода в 12-перстную кишку Источник рисунка: jkms.kams.or.kr |
Нарушению защитных свойств слизистой оболочки и развитию гастрита способствуют грубая и острая пища, курение, прием алкоголя, нестероидные противовоспалительные препараты (типа аспирина, индометацина), желчные кислоты, попадающие в желудок из кишечника. Одним из самых главных и распространенных агрессивных факторов является бактерия Helibacter pylori, – способная выжить в кислой среде желудка. Поэтому очень много людей (по различным оценкам от 20 до 50% взрослого населения) страдают хроническими гастритами.
Желудок – это начало пищеварительного тракта, он запускает и организует процессы переваривания и усвоения пищи. Когда он плохо справляется со своими обязанностями, срабатывает принцип домино. Одна костяшка падает и опрокидывает все другие. При хроническом гастрите. пищеварение нарушается и в кишечнике.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу – более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Как и чем кормить ребёнка при “несварении” желудка?
Есть целый ряд рекомендаций, которые могут помочь при проблемах с пищеварением у детей3,4:
- Постоянный режим дня и приёма пищи, когда организм привыкает и своевременно вырабатывает ферменты для переваривания пищи.
- Дробное питание – приём пищи маленькими порциями до 5 раз в день, чтобы не допустить переедания и соблюдать режим.
- Тщательное пережёвывание и размеренный приём пищи.
- Сбалансированный состав пищи или соблюдение рекомендаций врача при наличии таковых.
- Постепенный ввод новых продуктов.
- Достаточное количество воды.
Естественно, выполнить всё это удается далеко не всегда. Но лучше постараться следовать этим правилам, чтобы наладить пищеварение у ребёнка.
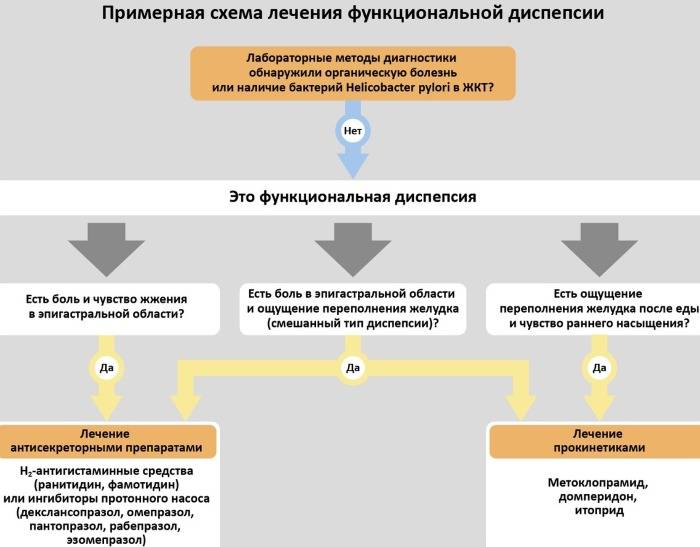
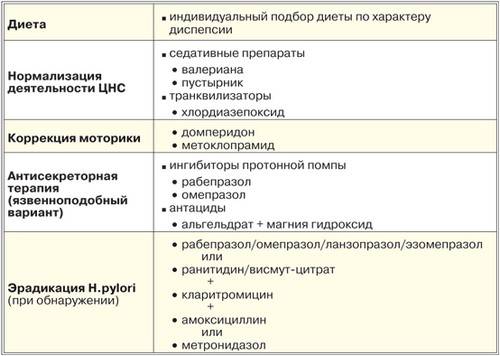
Лечение Функциональной диспепсии у детей:
Прежде всего, нужно нормализовать образ жизни ребенка, режим питания. При ведении дневника выявляются погрешности в питании и режиме дня, которые нужно учесть и скорректировать. Лучше питаться чаще небольшими порциями – 5-6 раз в день. При составлении рациона учитывайте индивидуальную непереносимость продуктов. Лучше исключить из диеты жареные и жирные блюда, острые приправы, копчености, полуфабрикаты, газированные напитки. Сладкое можно, но в умеренных количествах и не на ночь. Часто такой простой корректировки хватает, чтобы избавить ребенка от симптомов функциональной диспепсии.
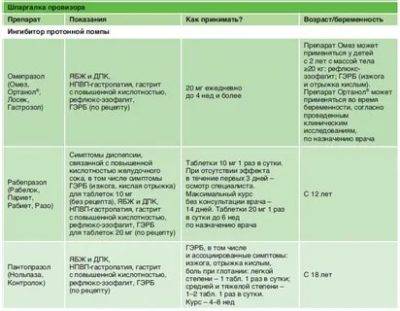
В зависимости от варианта заболевания назначается терапия медикаментами. Язвенноподобный вариант лечат антисекреторными препаратами: H2-гистаминоблокаторами (эффективен фамотидин, принимать по 2 мг/кг в день в 2 приема или ранитидин – принимать по 8 мг/кг в день в 2 приема) или ингибиторами протонного насоса (ИПН): омепразолом, рабепразолом – принимать по 0,5-1 мг/кг в день однократно, курс лечения составляет 10-14 дней.
При наличии HP проводят лечение при помощи эрадикационной терапии. Дискинетический вариант лечится при помощи прокинетиков. Ребенку дают мотилиум из рачета 1 мг на 1 кг тела ребенка или цизаприд по 0,5-0,8 мг/кг в сутки, разделить дозу на 3 приема и принимать за 30 минут до еды. Цизаприд нельзя давать детям с нарушениями внутрижелудочковой проводимости. Крайне редко применяется метоклопромид, потому что препарат вызывает побочные реакции во многих случаях. Прокинетики ребенку дают курсом от 2-3 недель по назначению врача.
Для неспецифического варианта функциональной диспепсии у детей патогенетические терапия не разработана. Если не наступает улучшений после коррекции диеты и стиля жизни, ребенка отправляют к психотерапевту. Прогноз благоприятный, если нет органической патологии. Тем не менее, данное заболевание влияет на качество жизни ребенка, доставляя ему дискомфорт и накладывая некоторые ограничения.
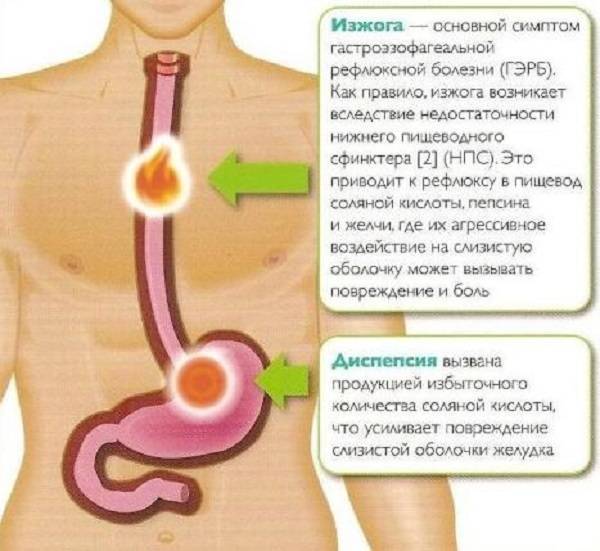
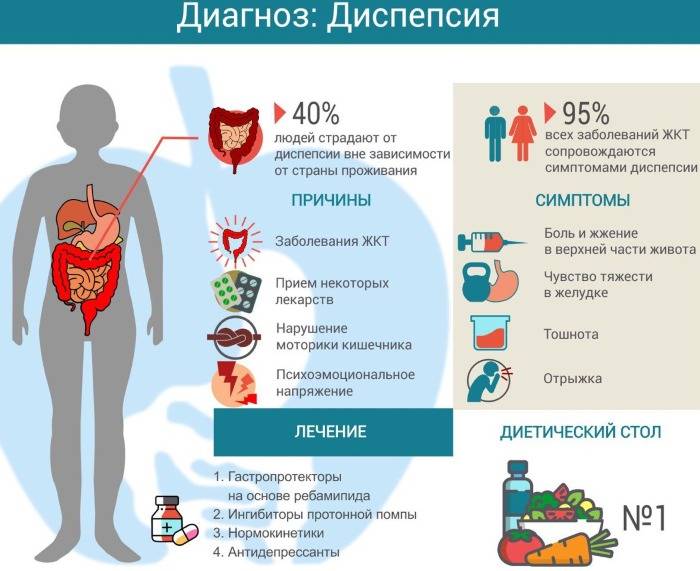
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
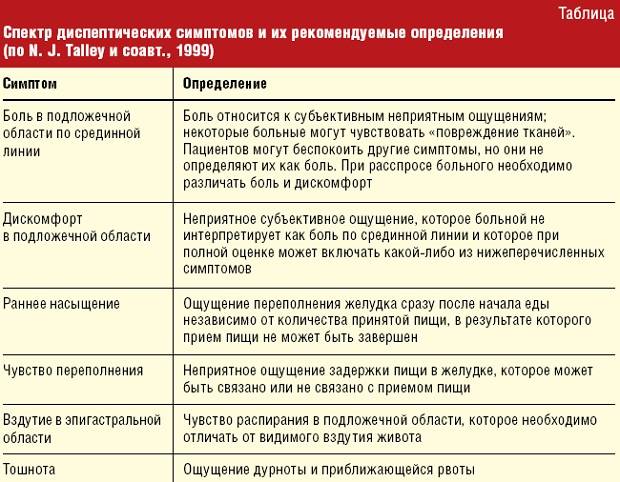
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.