Ответы на вопросы про ОРВИ и детский сад
13.02.202114:04
1. Ребенок до сада болел редко или не болел вообще. Но как только пошел – болезни одна за другой. С чем это связано?Со знакомством иммунитета с новыми для него вирусами и бактериями. Каждая такая встреча сопровождается болезнью.2. Как уберечь ребенка от частых заболеваний?Озаботиться, чтобы в детском саду часто проветривали помещения и мыли руки детям.Чтобы температура воздуха в группе детского сада была не выше 21 градусов, а влажность – не ниже 50%Отучить ребёнка от привычки трогать свое лицо.Промывать носоглотку солевым раствором после посещения детского коллектива.3. Можно ли вести ребенка в детский сад с насморком?Если насморк не мешает самому ребёнку, не требует особого лечения, кроме высмаркивания, не сопровождается другими симптомами ОРВИ, то с разрешения медработника детского сада ребёнка можно допустить к посещению.4. Стоит ли вообще отказаться от детского сада?Если ребёнок болеет ОРВИ тяжело с применением кучи лекарств, развиваются осложнения, требующие приёма антибиотиков, то такому стоит подрасти и пойти в сад с более зрелым иммунитетом.Без его тренировки не обойтись.Если ребёнок не посещает детский сад, то частые ОРВИ будут в школе. А пропуски в ней совсем уже не то.5.Частые ОРВИ в детском саду приводят к росту аденоидов. Можно ли этого избежать? Рост аденоидов является нормальной реакцией на знакомство иммунитета с вирусами и бактериями детских коллективов. Эти миндалины выполняют защитную роль, так что избежать невозможно. Другое дело, что увеличенные аденоиды могут создавать собственные проблемы, но это бывает не у всех детей.
Народные методы
Кормящим матерям запрещается принимать несколько лекарственных препаратов, эффективных от диареи. Исключение, вероятно, составляют активированный уголь и другие сорбенты. Повысить их эффективность можно народными методами. Лечение диареи будет эффективным, если делать отвары из трав — черемухи, коры дуба, ромашки — и использовать:
- Черный перец горошком.
- Домашний поцелуй.
- Настой риса.
- Итальянские орехи.
Отвар из грецких орехов также хорошо помогает при диарее.
Отвар из подорожника и граната также может помочь предотвратить обезвоживание. О правильном лечении и рецептах приготовления вышеперечисленных отваров при грудном вскармливании смотрите в любом справочнике народной медицины.
Первая помощь
Независимо от причины диареи у кормящей матери лечение следует начинать немедленно. Это будет неотложная первая помощь перед обращением к врачу. Первое, что должна сделать кормящая мама после родов — исключить из рациона все жирные, острые, соленые и маринованные продукты, а также сладости, десерты, молоко и кисломолочные продукты. В таком состоянии ей нужна строгая диета. Затем нужно начать прием энтеросорбентов, можно использовать активированный уголь и Энтеросгель, причем делать это нужно сразу.
Следует помнить, что основная опасность диареи любой этиологии — обезвоживание. После выхода с калом он значительно разбавляется водой из тонкого кишечника. Поэтому кормящей маме рекомендуется постараться обеспечить нормальный питьевой режим. Лучшим решением будет использование фармацевтических растворов для регидратации, таких как Регидрон и т. д. Вы можете приготовить их самостоятельно, используя теплую воду, пищевую соду, сахар и соль. Эти растворы также восстанавливают солевой баланс в организме и помогают быстро вылечиться от диареи, которую необходимо вылечить как можно скорее.
Активированный уголь — сорбент, рекомендуемый при диарее (после очищения желудка).
Пищевое отравление — частая причина диареи у кормящей матери. Алгоритм того, что делать до того, как приедет врач, который конкретно скажет вам, как лечить диарею, должен быть следующим:
- Промыть желудок слабым раствором марганца или простой кипяченой водой.
- Постарайтесь обеспечить постельный режим, оставив малыша семье.
- Пейте как можно больше воды или раствора для регидратации (в идеале не менее 1,5 литров в день).
- Откажитесь от еды на 12 часов и ешьте только панировочные сухари и черный чай, чтобы утолить голод.
- Принимайте активированный уголь или другой одобренный сорбент для кормления грудью.
Диарея во время кормления грудью, сопровождающаяся тошнотой, рвотой, лихорадкой и другими неприятными симптомами, следует немедленно обратиться к врачу. Вне зависимости от того, планируете ли вы принимать лекарства, которые запрещены или просто нежелательны в период лактации, это строго запрещено. Они могут негативно повлиять на ребенка.
О бешенстве
20.01.202118:48
В мире ежегодно более 50 тыс. человек умирают от бешенства Треть случаев связаны с заражением от диких животных и 70% – от домашних Опасными зонами для укусов и развитии бешенства являются голова, шея и руки Бешенство поражает центральную нервную систему и в 100% случаев заканчивается летальным исходом Иммунитет после вакцинации сохраняется не менее года Плановая вакцинация детей не предусмотрена, только экстренная при укусах животных Современные прививки против бешенства предусматривают курс до 6 инъекций Все случаи болезни связаны с необращением за медицинской помощью, либо отказом от прививок
Другие способы лечения и рекомендации
В самом начале развития поноса необходимо купировать возможность обезвоживания. Для этого в профилактических целях применяются электролиты: Педиалайт, Натуралайт. Это оральные растворы. Используют их таким образом:
- При искусственном вскармливании электролиты заменяют рацион питания наполовину.
- При грудном вскармливании растворы вводятся небольшими дозировками.
Полезные рекомендации:
- В процессе выздоровления, особенно при кишечном инфицировании, малышу, который не сосет грудь, необходимо давать безлактозные смеси. Связано это с тем, что во время восстановления микрофлоры, зачастую, возникают аллергические реакции на лактозу.
- Пока понос не прекратится, нельзя давать коровье молоко ни в чистом, ни в разбавленном виде. Его заменяют натуральными йогуртами.
- Привычный рацион питания после выздоровления вводится постепенно. В этот период желательно давать бананы, рисовые каши.
- Нельзя поить ребенка слишком перекипяченными жидкостями.
- Полностью исключать пищу запрещено. В противном случае возникнет диарея голодающего.
Обязательно обратитесь в клинику, сдайте все необходимые анализы, что позволит своевременно обнаружить серьезные патологии (инфицирование). Строго придерживайтесь врачебных рекомендаций и не занимайтесь самостоятельным лечением. Помните – здоровье малыша в Ваших руках.
Предыдущая запись Как принимать Стопдиар при диарее у взрослых и детей?
Следующая запись Как принимать Полисорб при диарее?
Кишечные инфекции
Изменение в обычном состоянии 2-месячного ребенка может быть вызвано заболеванием. Родителей должно насторожить, если:
- ребенок постоянно, надрывно плачет, отказывается от пищи, сучит ножками, подтягивая их к животику;
- наблюдается учащение стула – более 10 раз в сутки;
- изменился внешний вид кала – водянистая консистенция, наличие кровянистых прожилок, гноя, примесей слизи;
- резкий запах;
- каловые массы с громким хлопком выплескиваются наружу;
- кожа вокруг заднего прохода гиперемирована, отечна, покрыта сыпью;
Это может сопровождаться повышением температуры, тошнотой, рвотой. Ребенок плачет от болей в животе, резко теряет в весе.
Причина такого состояния – инфекции. Самая распространенная у малышей в 2-месячном возрасте – ротавирусная.
Паразитировать в кишечнике могут бактерии, гельминты, грибы. Понос при таких инфекциях обязательно сопровождается повышенной температурой.
Родителям следует проявить беспокойство в случае, когда стул ребенка черного или темно-коричневого цвета с многочисленными прожилками крови.
Это может быть признаком тяжелых внутренних повреждений. Ситуация требует обращения за медицинской помощью.
Понос у ребенка – выделение разжиженных, обильных каловых масс. В отдельных случаях наблюдаются примеси слизи. Понос с кровью указывает на наличие бактериальной инфекции.
Антибиотики и дисбактериоз
10.02.202118:15
Покупая в аптеке антибиотик можно услышать предложение продавца взять пробиотик В сознании людей укоренилось, что нарушение состава микрофлоры неизбежно при антибактериальном лечении Тем временем антибиотик может вызвать куда более опасные состояния, например псевдомембранозный колит, который непременно уложит в больничку Прием пробиотика оправдан при антибиотик-ассоциированной диарее, то есть при явном побочном эффекте Нарушения кишечной микрофлоры при домашнем лечении чаще всего незначительны и микробиота отлично восстанавливается сама после окончания курса антибиотика
Пищеварение грудного ребенка
Новорожденный постоянно находится в состоянии адаптации к новым условиям жизни. Его органы и системы продолжают развиваться, совершенствуются и физиологические механизмы дефекации.
У взрослого человека удержание кала в прямой кишке обеспечивают непроизвольные и произвольные, то есть подвластные воле, сокращения ее мышц – сфинктеров.
Позыв к дефекации возникает при соприкосновении кала с нижними отделами кишки. Взрослый человек способен сдержать позыв, а новорожденный ребенок – нет.
Молоко попадает в желудок и запускает желудочно-кишечный рефлекс, порождающий волну перистальтики во всем желудочно-кишечном тракте. Кал опускается в прямую кишку и вызывает позыв к дефекации. Не осознавая, что условия для дефекации, мягко сказать, не подходящие, кроха поджимает ножки и натуживается. Опорожнение кишечника освобождает место для новой порции еды.
Частота стула у новорожденного часто совпадает с частотой кормлений, но может быть и два раза сутки3. Кал при этом имеет желтый или желто-коричневый цвет, иногда с зеленоватым оттенком, кашицеобразную консистенцию с примесью пены и включений, напоминающих творог, и запах кислого молока.
Начиная примерно с 2 месяцев, частота стула начинает постепенно уменьшаться. К моменту введения прикорма (к 4-6 месяцам) большинство грудничков опорожняют кишечник 2 раза в сутки, а некоторые – и раз в 2 дня3. Кал уплотняется и приобретает колбасовидную форму – таким он должен быть у всех маленьких детей.
Антибиотик не излечивает
08.02.202115:57
С инфекцией в организме борется иммунитет Он атакует микробы клетками и антителами Зачищает поле боя от трупов Антибиотик же просто помогает в убийстве бактерий, либо останавливает их размножение Всю остальную работу делает иммунитет Чем он сильнее, тем быстрее излечение Антибиотики спасают от осложнений бактериальных инфекций При ангине не дают развиться ревматической лихорадке, при отите-менингиту, при пневмонии – абсцессу лёгкого Уже развившиеся осложнения тоже лечат антибиотиком, правда более сильным и чаще всего в больничке Уже отмечал, что назначить никогда не поздно, но в крайность впадать тоже не нужно На иммунитет нужно рассчитывать, но и вовремя помочь тоже
Антибиотик не назначают при водянистом поносе
04.02.202115:01
Водянистый частый понос без примесей в кале слизи и крови на 90% вызван вирусной инфекцией Антибиотики на вирусы не действуют На слуху ротавирус, но возбудителей много – норавирус, астровирус, реовирус, энтеровирус..
Часто водянистая диарея сопровождается рвотой Для лечения совершенно не важно название вируса Основой является выпаивание специальными солевыми растворами Дополнительно врач может назначить смектит и “Энтерол” Если стул стал скудным, а в кале появились примеси слизи и крови, то это основание для назначения антибиотика В домашних условиях это азитромицин или пероральные цефалоспорины 3 поколения Однако, чаще всего из-за выраженного токсикоза детей приходится госпитализировать для внутривенного введения жидкости и антибиотика
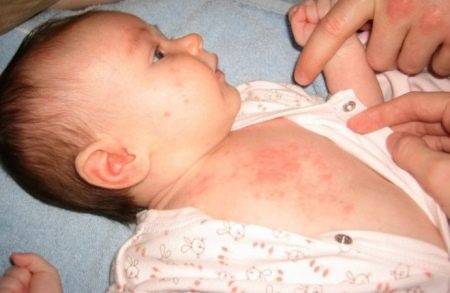
Об аденоидах
14.02.202117:07
Нет ни одного ребёнка, который посещает детский сад без роста аденоидов Но у одних этот рост незначимый и проблем не доставляет, а у других наоборот Частые отиты, нарушения слуха, храп, затруднения носового дыхания вплоть до остановок во сне, хронический постназальный затек слизи… Анатомически носоглоточная аденоидная миндалина находится в переходе носа в глотку Увеличиваясь в вертикальном размере, она постепенно перекрывает место перехода, препятствуя движению воздуха Разрастаясь в стороны перекрывает устья слуховых труб, которые соединяют глотку и ухо Отсюда проблемы со слухом и частые отиты Предотвратить рост аденоидов невозможно Уменьшить размер можно либо длительным приёмом назальных стероидов, либо хирургическим путем
Почему у новорожденного может быть запор при грудном вскармливании
Затрудненное опорожнение кишечника и отсутствие стула у грудных детей в 95% случаев вызвано разными функциональными нарушениями в работе кишечника1,5. Остальные 5% приходится на заболевания, нарушающие формирование, продвижение и выведение каловых масс наружу1,5.
Органические запоры
Этот вид нарушений дефекации чаще обнаруживается в первые дни или месяцы жизни малыша1,3. Его причиной становятся аномалии развития кишечника и прямой кишки в частности, различные неврологические заболевания, сопровождающиеся замедлением и дискоординацией перистальтики желудочно-кишечного тракта, обменные нарушения на фоне сниженной функции щитовидной железы и мозговых центров регуляции эндокринной системы, муковисцидоз, болезнь Гиршпрунга1,3.
Чтобы не пропустить эти заболевания, при запоре у детей от рождения до 3 месяцев лучше сразу обращаться к врачу. Если обследование не выявляет никакой органической патологии, речь идет о функциональном запоре3.
Функциональные запоры
В регуляции стула большое значение имеет нервная система, а поскольку она у новорожденного пока недостаточно развита, почва для возникновения запора есть всегда. Функциональные запоры на фоне дискинезии кишечника, сопровождающиеся ослаблением перистальтики или спастическими сокращениями кишки, которые нарушают ее проходимость, – самая частая разновидность нарушений3.
Другие причины функциональных запоров у грудничков:
- незрелость ребенка и его пищеварительной системы, сопровождающаяся поздним «стартом» пищеварительных ферментов, длительной задержкой пищевых масс в желудке и кишечнике, несовершенством рецепторного аппарата прямой кишки, который запускает дефекацию3;
- последствия внутриутробного кислородного голодания, сказывающиеся на работе центральной нервной системы и регуляции перистальтики кишечника;
- общая мышечная слабость малыша на фоне недоношенности, дефицита железа или активного лечения рахита витамином D3;
- кишечный дисбиоз, возникающий, к примеру, при воздействии антибиотиков и болезнетворных микробов на слабую и неустойчивую микрофлору детского кишечника3;
- аллергия на белки коровьего молока: она может проявляться уже при грудном вскармливании, если мама любит молочные продукты и часто употребляет их4.
Грудное вскармливание
Все преимущества грудного вскармливания очевидны даже для не посвященных в эту тему людей. Врачи — как гинекологи, так и педиатры — давно и прочно доказали, как важен для ребенка и мамы именно такой способ кормления. К груди новорожденного прикладывают сразу, рекомендовано до 6 месяцев не давать ему ничего, кроме материнского молока, которое содержит все необходимые для полноценного развития и роста витамины. При кормлении между ребенком и матерью возникает совершенно особая духовная связь, это высшее проявление любви. Однако грудное вскармливание имеет и свои недостатки, из-за которых многие женщины, даже если они имеют возможность кормить таким способом, отказываются от него. Это:
- негативное отношение в обществе к кормящим мамам — как известно, дети едят по часам. Бежать домой с прогулки или поликлиники, чтобы без посторонних глаз покормить ребенка, невозможно. Такая же проблема возникает перед мамой, едущей, например, в поезде, общественном транспорте, находящейся в другом месте скопления людей. В этой ситуации можно понять всех — окружающие не желают созерцать такой интимный процесс, и их возмущения и осуждения вполне понятны. В России долгое время данная проблема не признавалась вообще, в отличие от западных стран, где она возникает регулярно. Сегодня отношение к кормящим грудью мамам стало более толерантным, однако негатива по-прежнему много, к чему нужно быть морально готовой;
- необходимость подстраивать свой рацион под ребенка — эти опасения вполне оправданы: конечно, кормящая мама не выпьет вина за столом,не съест килограмм клубники либо другого сильного аллергена. Придется терпеть и головную, зубную боль, так как ограничения касаются и лекарственных препаратов;
- невозможность надолго отлучиться из дома — кормящая мама целиком подчинена расписанию кормлений;
- деформация груди — беременность и роды в целом не проходят бесследно для женского организма, как и грудное вскармливание: грудь может потерять форму;
- необходимость ношения специального белья и одежды — молоко может подтекать, поэтому нужны специальные прокладки для груди.
Аргументы за грудное вскармливание:
- уникальный состав материнского молока, который не может восполнить смесь;
- развитие естественного иммунитета у ребенка;
- благотворное влияние на нервную систему;
- не требует материальных затрат;
- снижение риска возникновения аллергии, кишечных расстройств;
- более быстрое восстановление организма после родов.
Действия родителей
Взволнованные родители часто не знают, что делать, если маленький ребёнок почувствовал недомогание. Первым делом мама должна обратиться к врачу. Когда доктор выслушает жалобы, сделает первичный осмотр, то назначит лечение либо даст направление на обследование для уточнения диагноза. До визита педиатра нужно предпринять меры:
- Если понос со слизью у ребёнка старшего возраста – ограничить приём пищи. На грудничков рекомендация не распространяется.
- Увеличить объем питья. Рекомендована чистая минеральная вода без газа, травяные чаи.
- Разрешается дать малышу сорбенты. Для маленьких подойдёт Смекта. Детки постарше примут активированный уголь.
Главное – не допустить обезвоживания. Для восполнения водно-солевого баланса родители могут дать ребёнку раствор для регидратации, приобретённый в аптеке. Внимательно следить за состоянием больного. Сухость губ, кожных покровов, отсутствие мочи – все перечисленное считается признаками обезвоживания. При подозрении нужно вызвать скорую помощь.
После стабилизации состояния малыша необходимо придерживаться щадящей диеты некоторое время, чтобы пищеварительная система восстановилась полностью.
Норма или патология?
Первый стул новорожденного имеет густую, вязкую консистенцию и зеленый, почти черный цвет. Но уже через 2–3 дня первородный меконий полностью выходит. Начинается адаптация пищеварительной системы малыша.

Вместе с грудным молоком в кишечник попадают различные микроорганизмы и бактерии, которые формируют собственную флору. Стул новорожденного становится похож на жидкую желтую кашицу. Иногда кал имеет зеленоватый или коричневатый оттенок. В норме запах нейтральный, кисловатый. Постепенно стул грудничка меняется:
- Норма 1–3 день жизни: темно-зеленый вязкий кал от 2 до 7 раз в сутки.
- Норма 2–7 день жизни: желто-зеленый, желто-коричневый или зеленый водянистый кал с небольшим количеством слизи или белых крупинок непереваренного молока. Частота — от 4 до 10 раз, практически после каждого кормления. Испражнения не имеют резкого запаха.
- Норма 1–6 недель: кашицеобразный кал желтого цвета, допустимы зеленые и коричневые оттенки, могут присутствовать белые комочки, но не постоянно. Частота опорожнения кишечника — от 4 до 8 раз в сутки, запах кала ненавязчивый, кисловатый.
- Норма для 6 недель – 3 месяцев. Если ребенок ест исключительно грудное молоко, то с этого момента опорожнять кишечник он может 1 раз в 5 дней. Максимальная частота — до 8 раз за сутки. Консистенция, цвет и запах остаются такими же.
- Норма 3–6 месяцев: стул становится менее частым — от 1 до 5 раз в день, по консистенции он более однородный, густой.
- Стул после введения прикорма. С этого момента ребенок начинает опорожнять кишечник регулярно, от 1 до 2 раз ежедневно. Каловые массы становятся более темными, ближе к коричневому цвету. Меняется и запах, теперь он практически не отличается от «взрослого».
Примечание. Стул у детей на искусственном вскармливании имеет свои особенности. Такие малыши опорожняют кишечник реже — от 1 до 3 раз в сутки. При этом цвет кала обычно зеленоватый или коричневатый, а консистенция более густая, плотная. Испражнения почти всегда резко пахнут.
Диагностика срыгиваний
Помимо клинической картины, для диагностики срыгиваний большое значение имеют и лабораторно-инструментальные методы обследования. В ряде случаев, только с их помощью можно поставить правильный диагноз и определить дальнейшую тактику лечения.
24-часовая внутрипищеводная рН-метрия. Является наиболее информативным методом при данном заболевании. Данный метод позволяет выявить общее число эпизодов рефлюкса, их длительность, уровень кислотности в пищеводе. По данным рН-метрии, при функциональных срыгиваниях (регургитациях) рН в дистальном отделе пищевода может быть ниже 4, но не более 1 ч ежедневно (менее 4% от общего времени мониторирования), при ГЭР рН в дистальном отделе пищевода достигает 4, превышая 4,2% общего времени мониторирования, а при патологическом рефлюксе его продолжительность превышает 5 мин .
– Эзофагогастродуоденоскопия (ЭГДС) с прицельной биопсией слизистой оболочки пищевода. Это обследование позволяет оценить характер слизистой оболочки, состоятельность кардиального сфинктера и др. Гистологическое исследование позволяет в максимально ранние сроки определить степень выраженности воспалительного процесса.
– Эзофаготонокимография. Позволяет проводить анализ тонуса нижнего пищеводного сфинктера и состояния моторной функции желудка, амплитуды сокращений.
– Сцинтиграфия. Позволяет оценить замедление эзофагеального клиренса.
– Рентгенография. Является методом, позволяющим диагностировать такую патологию, как грыжа пищеводного отверстия диафрагмы, являющуюся причиной упорных срыгиваний и рвот.
Отсутствие своевременного и правильного лечения, в первую очередь диетологической коррекции, при данной патологии может приводить к выраженным изменениям в состоянии здоровья детей:
– нарушение массово-ростовых показателей; – рефлюкс-эзофагит; – железодефицитная анемия;– аспирационная пневмония;– синдром внезапной смерти.