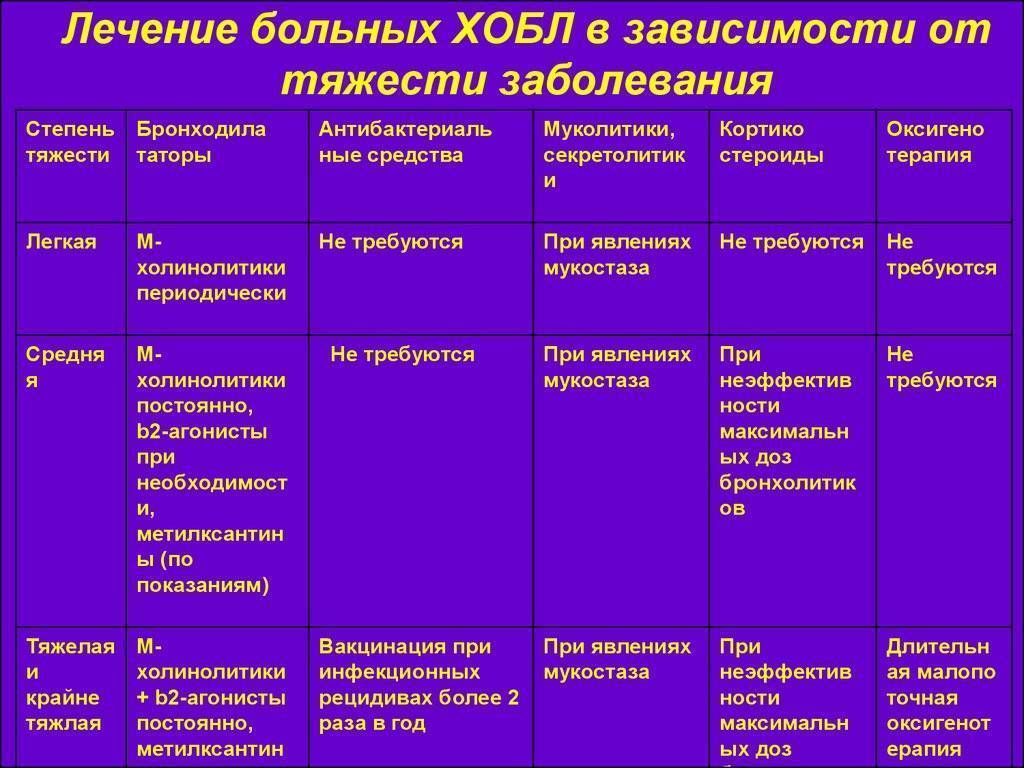
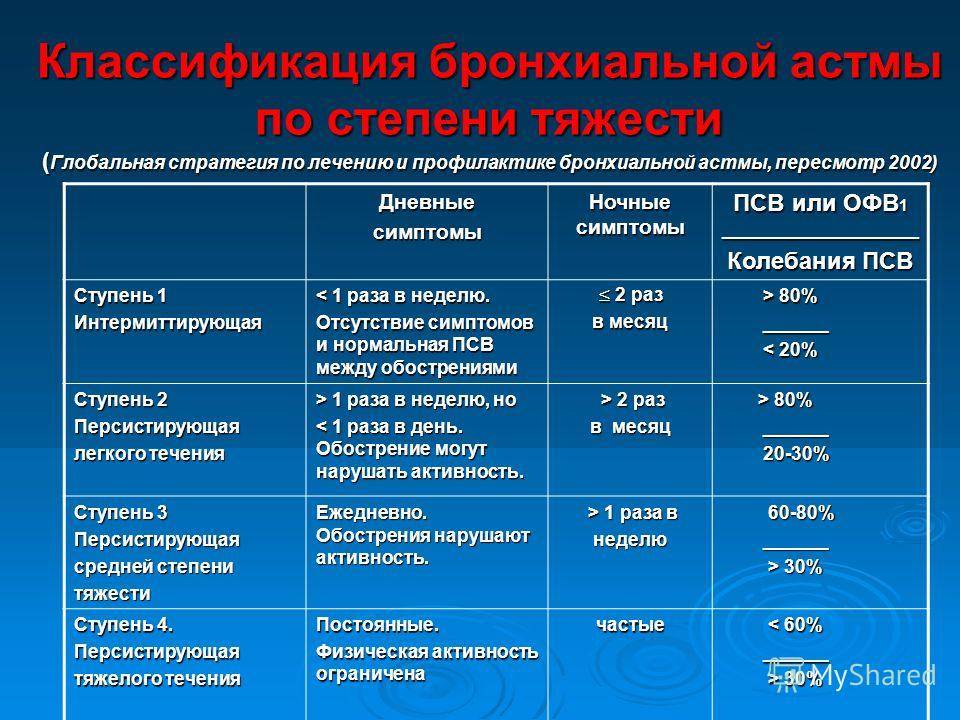
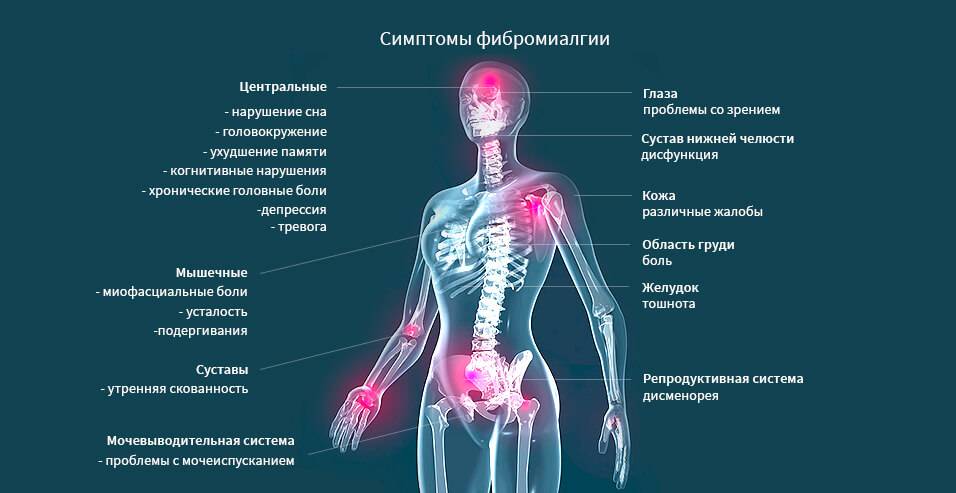
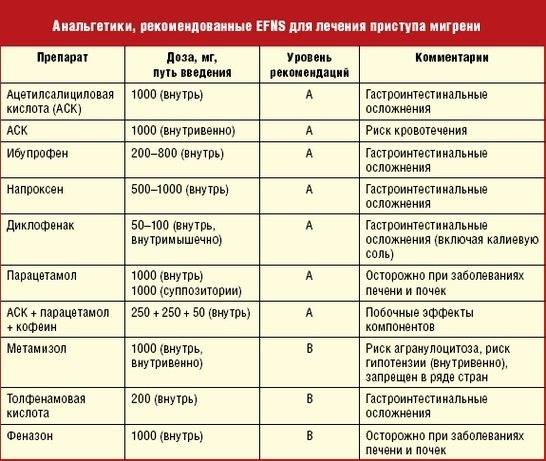
Классификация
Формы миастении:
- врожденная
- приобретенная
Врожденная миастения может быть обусловлена генетическими мутациями. Так же плод может получить антитела к рецепторам постсинаптической мембраны от матери, в этом случае речь идет о неонатальной миастении.
Приобретенная миастения может развиться у пациентов любого возраста. Данный диагноз ставят подросткам, молодым людям и пенсионерам. Наиболее часто недуг встречается в активном возрасте, от 20 до 30 лет. Причины могут быть внешними (инфекционные агенты) и внутренними (хронические заболевания, наследственность).
Условно, по распространенности мышечной слабости, миастения подразделяется на следующие виды:
- Генерализованная, когда поражаются нервно-мышечные синапсы по всему организму.
- Глазная, бульбарная, когда поражаются преимущественно мышцы, локализованные на голове и шее.
- С преимущественным поражением мышц конечностей.
Данное деление относительно, так как при углубленном исследовании чаще всего выявляется поражение всех мышц, но клинические проявления миастении могут возникать только в отдельных группах мышц определенной локализации.

По характеру течения различают:
- Прогрессирующее течение миастении – когда проявления заболевания со временем становятся все тяжелее, вовлекается все большее количество мышц, терапия становится все менее эффективной.
- Ремиттирующее течение – эпизодические миастенические состояния. При данной форме состояния улучшения чередуются с обострениями.
- Миастенический криз, характерен для генерализованной формы болезни. Подобные состояния требуют срочной помощи. У больного резко нарастает слабость, возникают затруднения глотания и дыхания, что может потребовать реанимацинного пособия в виде искусственной вентиляции легких.
Симптомы
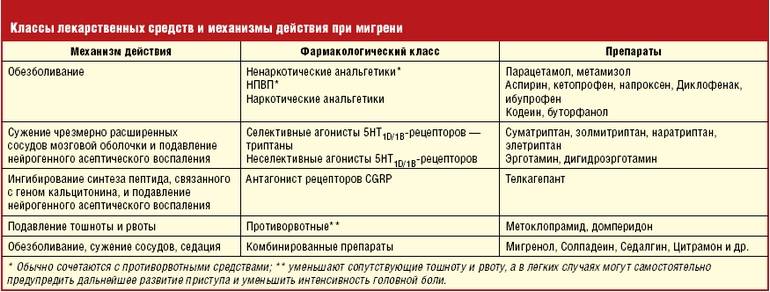
Симптомы головной боли напряжения включают в себя:
- Тупая, ноющая головная боль
- Ощущение «стянутости» или давление в области лба или по бокам головы и в затылке
- Болезненность кожи головы, шеи и мышц плеча
Головные боли напряжения делятся на две основные категории – эпизодические и хронические.
Эпизодические головные боли напряжения
Эпизодические головные боли напряжения могут длиться от 30 минут до недели. Эпизодические головные боли напряжения бывают менее 15 дней в месяц в течение, по крайней мере, трех месяцев. Частые эпизодические головные боли напряжения могут стать хроническими.
Хронические головные боли напряжения
Этот тип головной боли напряжения продолжается несколько часов и может быть непрерывным. Если головные боли возникают 15 или более дней в месяц в течение, по крайней мере, трех месяцев, они считаются хроническими.
Головные боли напряжения и мигрень
Головные боли напряжения иногда бывает трудно отличить от мигрени. Кроме того, если у пациента частые эпизодические головные боли напряжения, то у него также может быть и мигрень.
В отличие от некоторых форм мигрени, головная боль напряжения, как правило, не сопровождается нарушением зрения, тошнотой или рвотой. И если при мигрени физическая нагрузка усиливает интенсивность головной боли, то при головной боли напряжения нагрузки не оказывают такого действия. Повышенная чувствительность к любому свету или звуку может иногда возникать при головных болях напряжения, но эти симптомы встречаются нечасто.
Лечение при синдроме раздраженного кишечника
Важным компонентом лечения СРК является корректировка питания и назначение диеты с исключением ряда продуктов (молока, газированных напитков, капусты, бобовых, животных жиров, алкоголя). Исключаются напитки, продукты и лекарственные средства, содержащие сорбитол и фруктозу, необходимо ограничить прием кофеина.
Если синдром раздраженного кишечника сопровождается запорами, то больным рекомендовано включать в рацион овощи и фрукты, семя подорожника, нерафинированные продукты, хлеб с отрубями, пшеничные отруби, морскую капусту. Эти продукты способствуют нормализации объема кишечного содержимого, внутрикишечного давления и активизируют продвижение каловых масс по толстому кишечнику.
Лекарственная терапия при СРК кишечника зависит от особенностей функциональных расстройств работы кишечника, наличия сопутствующих заболеваний, возраста и общего состояния больного.
Лечение синдрома раздраженного кишечника
Лечение синдрома раздраженного кишечника в основном медикаментозное и предполагает прием:
- миотропных спазмолитиков и холиноблокаторовы (при гипертонусе толстой кишки);
- прокинетиков (при гипотонусе толстой кишки);
- средств от диареи;
- эубиотиков;
- ферментных препаратов.
Синдром раздраженного кишечника у детей
Заболевание органов ЖКТ у детей проходят остро. Ребенок жалуется на боли в животе, остальные симптомы для него не так очевидны
Родители сами могут отметить частоту похода в туалет, обязательно нужно обращать внимание на то, как часто ребенок опорожняет кишечник, узнавать характер стула. Нужно показаться врачу если:
- ребенок периодически жалуется на боль в животе (особенно после еды, отметьте для себя, чем он перед этим питался);
- бежит в туалет сразу после приема пищи (особенно после завтрака);
- опорожняет кишечник слишком часто (3-4 раза в сутки не норма, как правило, имеет место жидкий стул, необходимо спрашивать);
- опорожняет кишечник слишком редко (3-4 дня без дефекации не норма здорового ЖКТ).
Синдром раздраженного кишечника у детей спровоцирован факторами питания, стресса, ненормированного распорядка дня. Ребенок будет здоров, если много двигается, гуляет на свежем воздухе, ест 4-5 раз в день, не перекусывает без причин, в рационе обязательно полезная для ЖКТ пища, отсутствуют раздражающие продукты питания, он высыпается, атмосфера дома и в образовательном учреждении благополучная.
Лечение болезни Шёгрена
Основной специалист, проводящий диагностику и лечение болезни Шёгрена – это ревматолог. Однако в процессе лечения нередко требуется помощь других узких специалистов, таких как стоматолог, офтальмолог, гинеколог, нефролог, пульмонолог и др.
В лечении болезни Шёгрена основное место занимает терапия гормональными и цитостатическими препаратами иммуносупрессивного действия.
При язвенно-некротическом васкулите, гломерулонефрите, полиневрите и других системных поражениях при лечении болезни Шёгрена эффективен плазмаферез.
Рекомендуется проводить профилактику вторичных инфекций. Для устранения сухости глаз применяются искусственная слеза, промывание глаз растворами с антисептиками.
Также назначаются местные лекарственные аппликации для снятия воспаления околоушных желез и др.
Для уменьшения сухости рта можно применять искусственную слюну. Также хорошо помогают аппликации с облепиховым и шиповниковым маслами, которые способствуют регенерации слизистых полости рта. Для профилактики кариеса нужно наблюдение у стоматолога.
Также пациентам с болезнью Шёгрена может потребоваться консультация врача-гастроэнтеролога. Пациентам с секреторной недостаточностью желудка назначают длительную заместительную терапию соляной кислотой, натуральным желудочным соком, пациентам с недостаточностью поджелудочной железы показана ферментная терапия.
При отсутствии лечения Болезнь Шёгрена существенно снижает качество жизни. Оставленные без внимания патологические процессы могут вызвать осложнения, которые нередко приводят к инвалидности.
Лечение синдрома раздраженного кишечника
Лечение СРК представляет собой своеобразную «программу» по коррекции образа жизни и питания, физической активности, подбору лекарственных препаратов и нелекарственных методов воздействия.
Изменение режима работы и отдыха, нормализация ночного сна, борьба со стрессовыми факторами является важным моментом в лечении СРК.
Усиление симптомов после приема пищи свидетельствует о важной роли изменения режима питания. Рекомендуется ограничение напитков с кофеином (они являются стимуляторами кишечной моторики), газированных напитков, свежих фруктов (не запрещены, но количество их ограничено)
Дополнительно по назначению врача можно использовать диету с ограничением некоторых плохо всасываемых углеводов, которые могут способствовать вздутию живота и послаблению стула (диета low FODMAP). Важно помнить, что усиление симптомов СРК при приеме пищи не всегда говорит о непереносимости продуктов, обычно это следствие повышенной чувствительности рецепторов кишки к раздражению. Не стоит сильно ограничивать рацион, это очень часто ведет к потере массы тела и появлению дефицита питательных веществ.
Умеренная физическая активность (ходьба, фитнесс, медленный бег, езда на велосипеде, плавание) достоверно улучшает общее самочувствие пациентов с СРК, а при преобладании запоров может быть дополнительным фактором для стимуляции стула.
Медикаментозная терапия включает в себя назначение препаратов, уменьшающих спазм (спазмолитики), слабительных препаратов у пациентов с запорами, лоперамида и других лекарств для уменьшения диареи, а также вспомогательных средств (невсасывающиеся антибиотики, пробиотики).
В чем причина болезни СРК
СРК относится к соматоформным расстройствам, главной особенностью которых является предъявление пациентами соматической симптоматики одновременно с настойчивыми требованиями медицинских обследований, несмотря на отрицательные их результаты и заверения врачей, что симптомы не имеют соматической природы (МКБ-10).
Даже если у человека имеются какие-либо соматические заболевания, они не объясняют природы и степени выраженности симптомов или страдания или жалоб пациента. СРК подразумевает психическое происхождение соматических феноменов.
Согласно психопатологической модели соматоформных расстройств А. Б. Смулевича и его учеников, разработанной в Научном центре психического здоровья РАМН «нарушения организма, имитирующие телесную патологию, представляют собой парные поражение двух уровней организации психики: связанной собственно с нервно-психической системой и тем, как в психике отражается тело (то есть как наш мозг интерпретирует сигналы, которые получает от внутренних органов)».
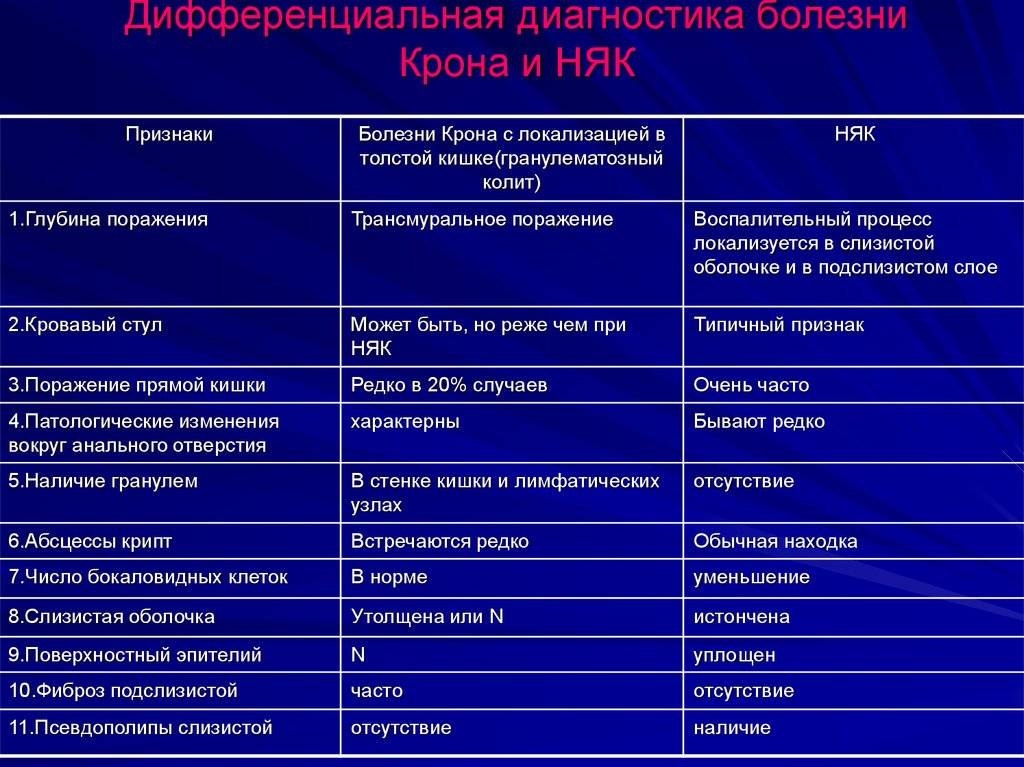
Иногда в жалобах пациентов с соматоформным расстройством присутствует некая «вычурность» или «странность» ощущений, которая обычно не используется для описания болевого переживания у людей с органическими поражениями (болезнь Крона, неспецифический язвенный колит). Это может помочь грамотному гастроэнтерологу заподозрить психосоматическую природу диареи и вовремя подключить к процессу лечения психиатра. Увы, некоторые гастроэнтерологи будут продолжать упорно лечить «поверхностный гастроэнтерит», а не синдром раздраженного кишечника. Но в ряде случаев симптомы СРК будут проявляться, и пациенты будут рассказывать от них точно так же, как при соматической патологии. Тогда сигналом того, что пора обратиться к психиатру, будет отсутствие положительной динамики лечения гастроэнтерологическими препаратами.
Симптомы СРК

Всю возможную симптоматику делят на три большие группы – кишечные симптомы; симптомы, связанные с другими отделами ЖКТ; негастроэнтерологические симптомы.
Выделяют ряд характерных гастроэнтерологических симптомов:
- Спастическая боль в животе, которая обычно проходит после дефекации. Нередко пациент не может точно указать на локализацию боли.
- Запоры и/или диарея на протяжении длительного времени, изменение формы кала.
- Метеоризм и вздутие живота, повышенное газообразование.
- Нерегулярные и неэффективные позывы к дефекации, которые могут возникать и проходить внезапно.
- Необъяснимый дискомфорт в животе, неприятные ощущения, тошнота.
- Слизь в каловых массах.
Часто наблюдается сочетание нескольких симптомов у одного пациента. СРК отличается от других кишечных заболеваний высокой изменчивостью жалоб, отсутствием прогрессирования или угрозы жизни, наличием взаимосвязи между проявлением симптомов и психологическим состоянием больного. При нарушении диеты все признаки СРК также становятся более явными.
Как проявляет себя раздраженный кишечник
Все симптомы при синдроме раздражённой кишки весьма неспецифичны, но всё-таки имеют некоторые особенности, позволяющие поставить именно этот диагноз. Главное, все клинические проявления не имеют под собой патологической основы, а вызываются исключительно изменением сокращений и расслаблений кишечника. Все жалобы при СРК можно объединить в три группы:
- кишечные,
- гастроэнтерологические,
- негастроэнтерологические.
Боль в брюшной полости локализуется в нижнем этаже справа, но чаще бывает слева — в подвздошных областях, но не обязательно внизу, может быть и слева под рёбрами, но не за рёбрами, а в районе селезёнки. Эта боль почти проходит лёжа. Боль весьма разнородна по характеру и тупая, и острая, как удар кинжала или ожог, может «крутить» кишки, возможно и просто тупое нытьё. После еды боль может усиливаться, обязательно уменьшаясь после дефекации и отхождения газов. Боль при СРК не бывает постоянной и по ночам не беспокоит.
Диарея преимущественно утренняя, ночью не бывает, от двух раз за небольшой временной период. Часто диарея не оставляет ощущения полноценности акта, и очень настойчиво гонит человека в туалет. Консистенция стула может изменяться, так в первый подход она несколько плотнее, чем в последующие. А вот объём стула нормальный, не как при инфекционных болезнях, а всего не более 200 грамм.
При запоре кал овечий или первая порция — как плотная пробка, далее кашицеобразный, без каких-либо примесей, но слизь бывает часто. Метеоризм развивается к вечеру. Эти симптомы могут возникать при органических повреждениях кишечника.

Что совсем не характерно для обычных кишечных болезней, так группа негастроэнтерологические проявлений, формируемых нестабильной вегетатикой:
- головные боли,
- боли в спине,
- боль в суставах и мышцах,
- внутренняя дрожь,
- затруднённый вдох.
Нередко пациенты отмечают частое ночное мочеиспускание и ощущение недостаточного опорожнения мочевого пузыря, боли во время полового акта. А ещё возможно нарушение сна. Но все эти симптомы зиждутся как бы на нервной почве, без объективной анатомической основы.
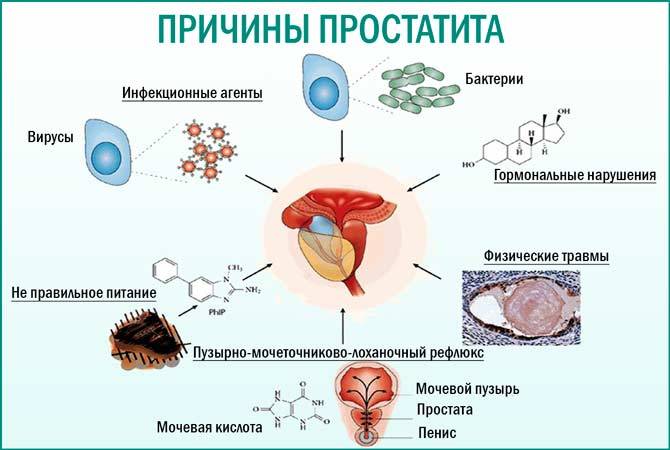
Причины синдрома раздраженного кишечника
В настоящее время нет четкого представления о точных причинах возникновения СРК. Предполагается роль психоэмоционального фактора (острый и хронический стресс, тревожные состояния, депрессия), наследственной предрасположенности (выявлены несколько генов, ассоциированных с СРК), перенесенной кишечной инфекции или воспалительного заболевания кишечника. Известно, что у пациентов с СРК нередко выявляются признаки слабо выраженного воспаления в слизистой оболочке толстой кишки и повышенная активность некоторых клеток, продуцирующих активные вещества (например, серотонин).
Несмотря на отсутствия понимания точной причины возникновения СРК, медицинской науке известен ключевой механизм развития боли при этом заболевании – повышенная чувствительность рецепторов толстой кишки к растяжению.
В норме в толстой кишке постоянно происходит стимуляция чувствительных нервных окончаний, однако эти воздействия не приводят к развитию неприятных симптомов. У больных СРК даже нормальный уровень растяжения толстой кишки газами и каловыми массами вызывает появление боли. Болевой сигнал передается в центральную нервную систему (головной мозг), что в свою очередь может вызывать стимуляцию кишечника, усиливая его моторику и боль в животе, нарушая частоту и консистенцию стула. Лица, длительно находящиеся в состоянии стресса или тревоги, имеют повышенное восприятие чувства боли, у них долгое время сохраняется «память» о болевых ощущениях.
Плазмаферез
Используется для очищения крови от антител к ацетилхолиновым рецепторам. Процедура эффективна не при всех формах миастении. Используется в сочетании с медикаментозным лечением. Процедура замены плазмы (плазмаферез) на донорскую плазму или аналогичные жидкости требует взвешенного подхода, проводится в течение нескольких часов. Требует предварительной консультации врача-трансфузиолога, так как имеется целый ряд противопоказаний.
Таким образом, существуют различные алгоритмы консервативного лечения миастении, которые используются лечащим врачом индивидуально, в зависимости от клинического случая.
Самолечение, самостоятельная коррекция назначенной врачом терапии может привести к ухудшению и даже к смерти. Избыточный прием препаратов может привести к жизнеугрожающему состоянию, развивается холинергический криз. По своим симптомам он схож с миастеническим кризом, который возникает при недостаточно эффективном лечении. Оба состояния требуют наблюдения в условиях реанимации.
Как искоренить недуг
Лечение ПА начинается с признания своего состояния и осознания того, что человеку действительно нужна медицинская помощь. После обращения к врачу и исключения им реальных заболеваний, он может назначить консультацию невролога, психолога или психиатра.
Терапия состояния объединяет в себе медикаментозное и психотерапевтическое лечение.
Из лекарственных средств назначают:
Седативные средства. Они довольно эффективны, но только в случае легкой степени приступа. Основаны на травах и имеют небольшую концентрацию активных веществ. Быстрее начинают действовать настойки, чем таблетированные формы.
Антидепрессанты (ингибиторы обратного захвата серотонина) в течение 6 месяцев.
Транквилизаторы. Проявляют несколько эффектов: антитревожный, успокаивающий, снотворный, противосудорожный, спазмолитический, вегетостабилизирующий, устраняют страх. Курс лечения – 2 недели, не более, чтобы не вызвать зависимость.
Нейролептики. Используются как дополнительная терапия. Снимают психомоторное возбуждение, устраняют страх, уменьшают чувствительность по отношению к раздражителям.
Ноотропные препараты. Стимулируют работу ЦНС, активизируют мыслительную деятельность
Улучшают когнитивные функции: память, внимание. Назначаются в комплексе с основной терапией.
Из методов психотерапии наиболее эффективна когнитивно-поведенческая терапия. В ходе ее сеансов психотерапевт поможет своему клиенту воссоздать в безопасной обстановке симптомы ПА, и через некоторое время они не будут казаться человеку такими угрожающими. Страх нахождения в определенной ситуации или месте тоже удастся преодолеть.
Кроме этого, пациент сможет осознать причины своей тревоги и страхов, научиться контролировать их. Например, бывает так, что пациент получает так называемую вторичную выгоду из своего состояния
То есть подсознание специально выделывает подобные фокусы, чтобы не работать, привлечь внимание, получить заботу и т.д. Причин может быть масса
Помимо когнитивно-поведенческой терапии, также применяют семейную и психоанализ.
Оба метода, как медикаментозное лечение, так и психотерапия, по-своему эффективны. Чем раньше начата терапия панических атак, тем более велика вероятность избавиться от них раз и навсегда.
Существуют некоторые хитрости, которые позволят сократить частоту приступов, став своего рода профилактикой процесса. Во-первых, избегайте приема веществ, возбуждающих нервную систему: крепкий чай, кофе, алкоголь, наркотики. Во-вторых, необходимо привести в гармонию вашу нервную систему, нормализовать режим дня: высыпаться, заниматься спортом, гулять на свежем воздухе, правильно питаться. Посещайте группы поддержки, созданные для людей с данным типом расстройства.
И самое последнее, но самое важное: соблюдайте лечение, назначенное врачом. Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование
Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства
Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование. Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства.
Диагностика заболевания
Диагноз ставится при отсутствии органических причин, способных вызвать данные симптомы, и является “диагнозом исключения”. Врач имеет основание сформулировать диагноз при болях или дискомфорте в животе не менее трех раз в месяц на протяжении не менее полугода. При возрасте пациента более 50 лет и отсутствии симптомов, настораживающих лечащего врача, диагноз “СРК” ставится с проведением минимума лабораторных и инструментальных исследований.
Выполняются анализы:
- клинический анализ крови;
- кал на скрытую кровь (проба Грегерсена);
- кал на яйца глист, простейших.
При лабораторной диагностике у больных “СРК” не выявляется каких-либо патологий, а результаты анализов находятся в пределах референсных значений (в пределах нормы). При осмотре оценивается общее состояние пациента, которое, как правило, остается удовлетворительным. На основании клинической картины определяется форма заболевания:
- СРК с запорами — частота твердого стула более 25 %;
- СРК с диареей — частота жидкого/мягкого стула более 25 %;
- СРК, смешанный вариант — частота твердого и мягкого стула более 25 %.
К симптомам, способным насторожить врача, относятся:
- начало заболевания у людей старше 50 лет;
- случаи злокачественных образований ЖКТ в семье;
- появление крови и гноя в кале;
- повышение температуры тела;
- потеря массы тела без видимой причины;
- ночные боли в животе;
- усиление болевого синдрома с течением времени;
- кровотечения из заднего прохода;
- изменения в стандартном клиническом анализе крови (повышение уровня лейкоцитов и СОЭ, снижение уровня гемоглобина, тромбоцитов).
В таком случае проводятся дополнительные лабораторные и инструментальные исследования, позволяющие исключить другие возможные патологии.
Лабораторная диагностика
Биохимический анализ крови (АЛТ, АСТ, общий белок, билирубин, амилаза, С-реактивный белок) позволяет оценить работу печени, поджелудочной железы, а также выявить наличие общей воспалительной реакции в организме.
Инструментальные исследования
- УЗИ органов брюшной полости — с помощью него оценивается структура, форма внутренних органов, наличие воспалительных и дистрофических изменений.
- Ирригоскопия — введение контрастного вещества через задний проход и последующее рентгенологическое исследование толстого кишечника. Метод применяется для оценки рельефа слизистой оболочки кишечника.
- ФГДС (фиброгастродуоденоскопия) — эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки. В ходе процедуры врач осматривает поверхность желудочно-кишечного тракта и проверяет его на наличие изменений или новообразований слизистой оболочки.
- Колоноскопия — оценка состояния внутренней поверхности толстой кишки посредством эндоскопа.
Лечение синдрома раздраженного кишечника у детей
Иногда этой болезнью могут страдать также дети и подростки. В последнее время лечение синдрома раздражённого кишечника у детей проводится всё чаще и чаще. Это связано с тем, что современные школьники очень загружены учёбой и дополнительными кружками и секциями. В результате этого многие из них постоянно испытывают стресс и не могут нормально питаться. Кроме того, некоторые из нынешних детей излишне злоупотребляют фастфудом и прочей вредной и тяжёлой пищей. В таком случае педиатр после подтверждения диагноза рекомендует таким подросткам и детям регулярные физические нагрузки, правильное распределение времени на учёбу и отдых, а также диету и регулярное питание с отказом от газированных напитков, сладостей с заменителями сахара и тому подобных продуктов. В этой возрастной категории лечение синдрома раздражённого кишечника в домашних условиях не рекомендуется. Ведь для быстрорастущего организма ограничение в потреблении витаминов и микроэлементов может быть губительным. А некоторые лекарственные средства могут нанести ему непоправимый вред. Поэтому заниматься подбором терапии и диеты должен только врач.
Препараты для лечения синдрома раздраженного кишечника
Медикаментозная терапия и приём лекарственных препаратов при этом заболевании также может сочетаться с некоторыми домашними методиками. Их применение не должно заменять основную терапию и должно быть согласовано с лечащим врачом. Лечение синдрома раздражённого кишечника народными средствами может включать в себя акупунктуру и рефлексотерапию. Кроме того, многие диеты и ограничения в потреблении некоторых видов пищи также вполне можно отнести к народным методикам.
Лечение синдрома раздраженного кишечника в домашних условиях
Также лечение синдрома раздражённого кишечника возможно и травами. При этом хороший эффект даёт потребление алоэ вера. Кроме того, могут помочь улучшить самочувствие и некоторые другие травы или травяные сборы. Отличаются эффективностью многие виды народных слабительных и противодиарейных средств, созданных на основе трав. Такие лекарства есть сейчас во многих аптеках. Их отличает дешевизна и минимальное количество побочных эффектов. Но при этом при их приёме также следует проконсультироваться с врачом. Такие методики обычно используются лишь как вспомогательные и не могут заменять профессионального лечения, назначенного специалистами.
Считается, что полностью и навсегда избавиться от этой проблемы даже при правильном лечении и соблюдении диеты практически невозможно. Но терапия в большинстве случаев помогает снизить количество обострений и улучшить их течение. В период между приступами лечение синдрома раздражённого кишечника вполне возможно и в домашних условиях. Оно включает в себя правильную диету и соблюдение пищевых ограничений. Кроме того, избежать обострений помогает и профилактика травами.
Людям, которым диагностировано это заболевание, следует избегать стрессов и правильно организовывать своё время. Им следует заботиться о регулярном питании и не ограничиваться перекусами. Некоторым больным рекомендуется сменить работу на более спокойную и менее интенсивную. Хороший результат дают активные занятия спортом и отдых на природе. Уменьшить проявление болезни помогает и здоровый психологический климат в семье. Поэтому лечение синдрома раздражённого кишечника в домашних условиях может быть не только проблемой самого больного, но и задачей всех членов его семьи.
Медикаментозное лечение компульсивного обсессивного расстройства
При патологии рекомендовано применение лекарственных препаратов, с помощью которых снимается выраженность симптоматики и устраняются причины болезни. Пациентам рекомендовано применение:
- Успокоительных лекарств. Пациентам делают назначение ноотропных препаратов. Они улучшают концентрацию внимания и стимулируют умственную активностьь. Больным рекомендуется прием Глицина и его аналогов.
- Растительных препаратов. Эти лекарства характеризуются не только эффективностью, но и безопасностью. Они разрабатываются на основе экстрактов целебных растений, которые характеризуются успокаивающим эффектом. Основными компонентами лекарств являются валериана, пустырник, шалфей, ромашка, мелисса.
- Витаминов и минералов. При нехватке этих компонентов в организме человека усиливается тревожность и стресс. При легкой степени патологии пациентам подбирается правильный комплекс лекарств, который обладает антистрессовым эффектом, что позволяет улучшить ситуацию. В состав таких комплексов входят витамины в повышенной дозировке, которые положительно влияют на работоспособность нервной системы. Больным рекомендовано прием витамина С для поддержки иммунитета, витаминов группы В, витамина Е, магния, кальция, калия.
- Гомеопатических лекарств и биологически активных добавок. Для борьбы со стрессом рекомендовано использовать различные средства. В состав препаратов входят вытяжки женьшеня, электерококка, которые обладают тонизимрующим действием. Также они характеризуются успокаивающими свойствами, которые обеспечиваются благодаря наличию вытяжек ромашки, мелиссы. БАДы и гомеопатические препараты применяются в качестве основного лечения или в комплексе с другими лекарствами.
- Анксиолитиков. Препараты рекомендовано использовать для борьбы с проявлениями стресса. Наиболее часто больным делают назначение Афобазола, который обладает селективным действием. С помощью лекарства проводится борьба с напряженностью и тревожностью, а также соматическими и вегетативными нарушениями. Во время приема медикамента восстанавливается полноценная работа нервной системы. Анксиолитимки не способны вызывать привыкания и нежелательные эффекты. Они противопоказаны только при гиперчувствительности к компонентам.
- Антидепрессантов и нейролептиков. Применяются лекарства этих групп в особо тяжелых случаях. Они применяются по назначению врача. Приобрести такие лекарства в аптеке можно только по рецепту. Препараты обладают накопительным действием. С помощью нейролептиков обеспечивается снижение реакции на внешние раздражительности и снятие раздражения. Препараты характеризуются наличием большого количества противопоказаний и приводят к нежелательным эффектам, поэтому их прием должен проводиться под контролем врача.
Существует большое количество лекарств, действие которых направлено на борьбу с тревожностью, стрессом и улучшение деятельности нервной системы. Лекарства должны подбираться доктором в соответствии со степенью тяжести патологии, а также индивидуальными особенностями пациента.
Клиническая картина болезни Шёгрена
Все симптомы болезни Шёгрена можно условно разделить на железистые и внежелезистые.
Железистые симптомы болезни Шёгрена
Железистые симптомы болезни проявляются в снижении выработки секретов желез.
Одним из основных признаков болезни Шёгрена является воспаление глаз, связанное с уменьшением секреции глазной жидкости. Больных беспокоит чувство дискомфорта: жжение, царапанье, «песок» в глазах. Вместе с этим люди часто ощущают отек век, покраснение, скопление в углах глаз белой вязкой жидкости. На следующем этапе заболевания пациенты начинают жаловаться на светобоязнь, ухудшение остроты зрения.
Второй постоянный признак болезни Шёгрена – воспаление слюнных желез, которое переходит в хроническую форму. Больной жалуется на сухость во рту и увеличение слюнных желез. В начале болезни отмечается небольшая или непостоянная сухость во рту, которая появляется только в результате волнения или физической нагрузки. Затем сухость во рту становится постоянной, слизистая оболочка и язык чрезмерно сохнут, приобретают ярко розовый цвет и часто воспаляются, быстро прогрессирует зубной кариес.
Иногда до появления этих признаков у больного может появиться «беспричинное» увеличение лимфатических узлов.
Поздняя стадия болезни характеризуется сильной сухостью во рту, человеку становится очень сложно разговаривать, проглатывать твердую пищу, не запивая ее водой. На губах появляются трещины. Может появиться хронический атрофический гастрит с недостаточностью секреции, которая сопровождается отрыжкой, тошнотой, снижением аппетита. У каждого третьего больного на поздней стадии отмечается увеличение околоушных желез.
Наблюдается поражение желчных путей (холецистит), печени (гепатит), поджелудочной железы (панкреатит).
На поздней стадии заболевания становится очень сухой носоглотка, в носу образуются сухие корочки, может развиться отит и снижение слуха. Из-за сухости в гортани появляется осиплость голоса.
Появляются вторичные инфекции: часто рецидивирующие синуситы, трахеобронхиты, пневмонии. У каждой третьей больной наблюдается воспаление половых органов. Слизистая оболочка красная, воспаленная.
1
ЭХО-КГ
2
Гастроскопия
3
Рентген органов грудной клетки
Внежелезистые симтомы
Внежелезистые симптомы болезни Шёгрена достаточно разнообразны, имеют системный характер. Это боли в суставах, скованность по утрам, боли в мышцах, мышечная слабость.
Большая часть пациентов отмечает увеличение подчелюстных, шейных, затылочных, надключичных лимфатических узлов.
У половины пациентов наблюдается воспаление дыхательных путей: сухость в горле, першение, царапание, сухой кашель и одышка.
Болезнь Шёгрена может проявляться кожным васкулитом, высыпаниями на коже голени, затем на коже живота, бедер, ягодиц. Это сопровождается раздражением кожи, чувством жжения и повышенной температурой.
У каждого третьего больного возникают аллергические реакции на некоторые антибиотики, витамины группы В, на стиральный порошок, пищевые продукты.
При болезни Шёгрена возможно развитие лимфом. Ситуация усугубляется тем, что болезнь Шёгрена нередко развивается на фоне других (в первую очередь, ревматических) заболеваний.