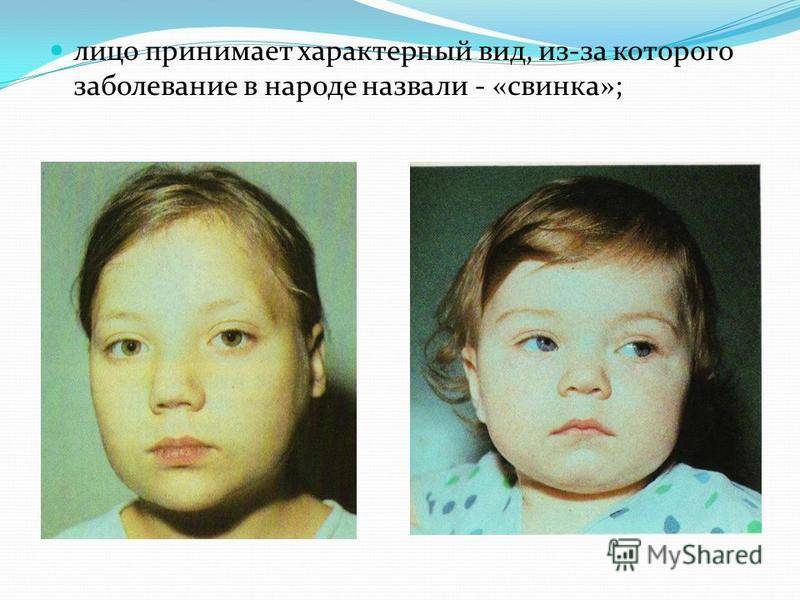
Последние эпидемии
В 2004–2010 гг. произошли вспышки паротита в Англии, США и Молдове, болели чаще всего подростки. Во время вспышки в США в школах для детей-ортодоксальных евреев (3500 случаев) среди заболевших 89% были полностью привиты. Считается, что тесные контакты способствуют преодолению иммунной защиты. Вспышка была погашена введением 3-й дозы вакцины.
В 2006 г. в России был зарегистрирован самый низкий показатель заболеваемости эпидемическим паротитом за всю историю наблюдений — 1,64 на 100 тыс. населения. По сравнению с 1981 г. заболеваемость уменьшилась в 294 раза. Заболеваемость эпидемическим паротитом за последние пять лет неуклонно снижалась, что явилось следствием высокого уровня охвата детей вакцинацией и особенно ревакцинацией с 72% в 1999 году до 96,5% в 2006 году. По состоянию на 01.01.2014 в нашей стране заболеваемость составила 0,2 на 100 тыс. человек.
Краткие исторические данные
Описания массовых заболеваний, протекающих с клинической картиной сыпного тифа, встречаются уже в трудах врачей древнего времени, затем о них сообщалось в сочинениях по медицине, относившихся к средним векам и новому времени. Сложившаяся в первой половине XIX века клиническая характеристика болезней позволила в 1856 г. установить нозологическую самостоятельность сыпного и брюшного тифов и выделить их из неопределенной группы горячечных заболеваний.
 Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека).
Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека).
Классические исследования (1916-1921) видного советского ученого И.В. Давыдовского были завершены всесторонним описанием патологической анатомии сыпного тифа. С 1916 г. в лабораторной диагностике сыпного тифа применяется серологическая реакция Вейля – Феликса. В 1939 г. Дюраном была получена вакцина для прививок против сыпного тифа. Подробно изучены биологические свойства возбудителя, эпидемиология, патогенез, иммуногенез, детально описана клиника во всех ее вариантах. С 1950 г. для лечения сыпного тифа стали с успехом применять антибиотики (синтомицин, левомицетин, биомицин, тетрациклин). В Росси сыпной тиф ликвидирован.
Противопоказания
Только врач может решить, подходит ли «Паротитная» для вакцинации
Вакцина «Паротитная» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины а также в случаях если у пациента:
- Ранее наблюдались анафилактические реакции или тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат), куриные и/или перепелиные яйца.
- Имеетются первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Наблюдалась ранее сильная реакция (подъем температуры выше 40 С, гиперемия и/или отек более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение паротитной или паротитно-коревой вакцин.
- Беременность и период грудного вскармливания.
- Острые заболевания или обострение хронических заболеваний.
Вакцинация по экстренным показаниям: данные для родителей
Стоит отдельно отметить, что даже если родители ранее не вакцинировали своих детей от паротита, в случае возникновения вспышки и контакта малыша с больным, за счет экстренной иммунизации можно предотвратить заболевание. По эпидемическим показаниям прививка от паротита проводится всем детям или подросткам, кто не имеет иммунитета к болезни или получил только одну дозу вакцины
Особенно это важно у подростков, именно у них паротит протекает более тяжело и дает осложнения на многие железы организма
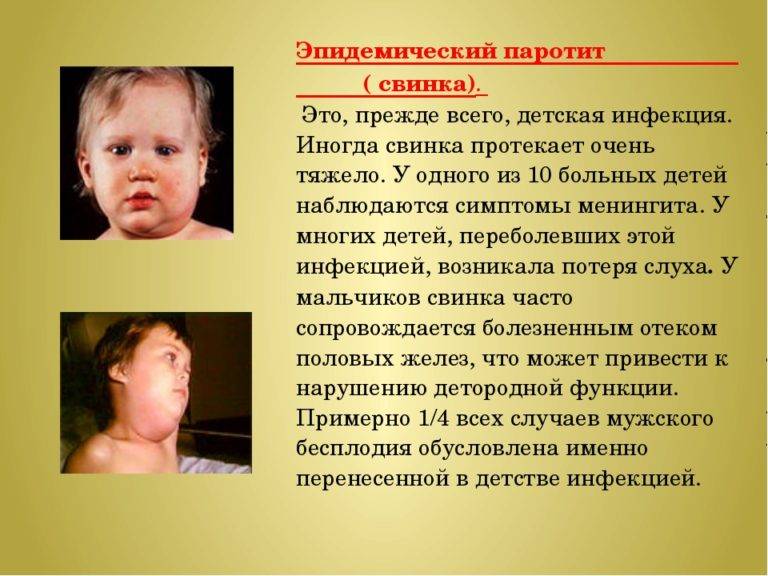
Особенное внимание надо обратить родителям на иммунизацию мальчиков, так как паротит может у них грозить осложнениями на яички, и формированием бесплодия.
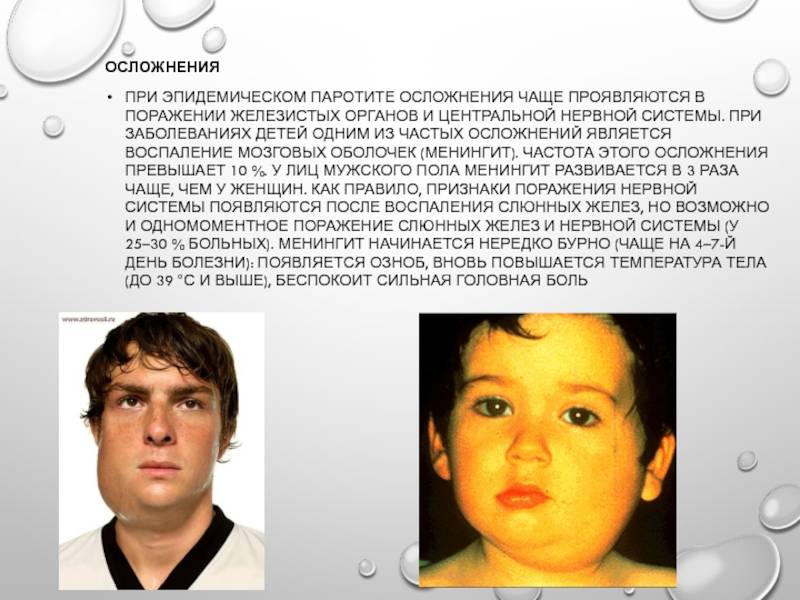
Осложнения при свинке
Свинка может вызывать ряд осложнений. Они могут беспокоить вас, но редко бывают серьезными и обычно проходят по мере выздоровления.
Воспаление яичек
У одного из четырех больных мужчин, достигших половой зрелости, появляется боль и воспаление (опухание) яичек – орхит. Воспаление обычно появляется неожиданно и распространяется только на одно яичко. При этом кожа мошонки может быть горячей на ощупь и болезненно чувствительной. Орхит обычно начинается через 4-8 дней после опухания околоушных желез. В отдельных случаях осложнение может появиться вплоть до шести недель после опухания околоушных желез.
Боль можно снять обезболивающими, которые продаются без рецепта, например, парацетамолом или ибупрофеном. Если боль очень сильная, обратитесь к врачу, он может прописать более сильное обезболивающее. Также боль поможет облегчить холодный или теплый компресс яичек и специальное нижнее белье. У чуть менее половины мужчин с орхитом наблюдается небольшое уменьшение размеров яичек, а у одного из десяти мужчин уменьшается количество выделяемой спермы. Однако это почти никогда не приводит к бесплодию.
Воспаление яичников
У одной из 20 больных женщин, достигших половой зрелости, происходит воспаление яичников (оофорит), что может вызывать:
- боль в нижней части живота;
- высокую температуру;
- рвоту.
Симптомы оофорита обычно проходят после выздоровления от свинки.
Вирусный менингит
Если вирус проникает в оболочки головного мозга, может развиться вирусный менингит. Это происходит примерно в одном из семи случаев свинки. В отличие от бактериального менингита, который считается потенциально опасным для жизни, заболеванием и требует неотложной медицинской помощи. Вирусный менингит вызывает умеренные симптомы, как при простуде, и риск тяжелых осложнений невысок. Распространенные симптомы вирусного менингита – повышенная чувствительность к свету и рвота. Симптомы обычно проходят в течение 14 дней.
Панкреатит
Примерно в одном случае из 20 свинка вызывает кратковременное воспаление поджелудочной железы (острый панкреатит). Наиболее распространенный симптом – резкая боль в середине живота. Прочие симптомы острого панкреатита:
- тошнота;
- рвота;
- понос;
- отсутствие аппетита;
- высокая температура;
- болезненная чувствительность в области живота;
- пожелтение кожи и белков глаз (желтушность) — менее распространённый признак.
Хотя вызываемый свинкой панкреатит обычно протекает в легкой форме, вас могут положить в больницу для поддерживающего лечения и восстановления функции поджелудочной железы.
Редкие осложнения при свинке
Редкое, но потенциально смертельное осложнение свинки – воспаление головного мозга, которое называется энцефалит. Считается, что заболевание энцефалитом происходит у одного из 1000 больных вирусным менингитом, вызванным свинкой. Энцефалит может привести к смерти и требует лечения в отделении реанимации и интенсивной терапии.
Принцип распространения
Вирус паротита находится в капельках слюны больного человека, попадающей в ротоглотку и верхние дыхательные пути. Вирусные частицы проникают в клетки органов дыхания, размножаются и накапливаются там, а затем выходят в кровь. Током крови они разгоняются по всему организму, попадая в слюнные железы и другие железистые органы. Пребывание вирусов в железах приводит к развитию воспалительного процесса, который и проявляется в форме паротита (негнойного инфекционного поражения слюнных желез, поджелудочной железы, семенников), орхита (воспаления яичка у мужчин), субмаксиллита (воспаления поднижнечелюстной железы), оофорита (инфекционного воспаления яичников) , панкреатита (воспаления поджелудочной железы) и т.д.
Кроме того, вирус поражает и нервную систему, так как проникает в цереброспинальную жидкость.
Возбудитель паротита может привести к поражению плода у беременной, которая заболела паротитом. Например, обусловить появление микроцефалии (значительному уменьшению размеров черепа головного мозга) и гидроцефалии (водянке головного мозга), злокачественной опухоли. Может спровоцировать выкидыш.
Через 7-9 дней от начала заболевания вырабатываются защитные антитела, а секреты слюнных желез подавляют активность вирусов. После перенесенного заболевания у выздоровевшего вырабатывается стойкий иммунитет.
Совместимость с другими вакцинами
Вакцинация против паротита может быть проведена одновременно (в один день) с другими прививками, входящими в Национальный календарь прививок (прививки против кори, краснухи, полиомиелита, гепатита В, коклюша, дифтерии, столбняка, гриппа, гемофильной инфекции) при условии введения в разные участки тела или не ранее, чем через 1 месяц после предшествующей прививки. После введения препаратов иммуноглобулина человека прививки против паротита проводятся не ранее, чем через 2 месяца. После введения вакцины «Паротитная» препараты иммуноглобулина можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против паротита следует повторить.
Последствия паротита
Несмотря на то, что с изобретением и внедрением вакцины от эпидемического паротита случаи смерти регистрируют крайне редко, данную инфекцию все равно относят к категории опасных заболеваний. В основном это связано с рядом осложнений и остаточных явлений, которые могут наблюдаться после перенесенной свинки. Они встречаются довольно редко, но в некоторых случаях могут повлечь необратимые последствия и даже стать причиной инвалидности.
Эпидемический паротит при своевременном выявлении и правильном лечении в большинстве случаев имеет легкое течение и не приводит к осложнениям. Тем не менее, при снижении защитных сил организма или при наличии сопутствующих заболеваний органов и систем, которые являются мишенями для возбудителя эпидемического паротита, возможно появление осложнений, описанных выше. После некоторых из них могут остаться серьезные остаточные явления, которые будут давать о себе знать на протяжении всей жизни.
К остаточным явлениям после перенесенного паротита относятся:
- бесплодие;
- глухота;
- сахарный диабет;
- синдром сухого глаза;
- нарушения чувствительности.
Бесплодие
Бесплодие как остаточное явление после свинки встречается преимущественно у мужчин. Прежде всего, это касается тех, кто не был привит в детстве и не имеет специфического иммунитета. Для таких людей во взрослом возрасте высок риск развития орхита или эпидидимита с необратимым поражением половых желез. У женщин бесплодие вследствие оофорита на фоне свинки наблюдается очень редко. Из-за угрозы данного остаточного явления всех больных паротитом с признаками поражения яичек и яичников необходимо лечить в условиях стационара под бдительным наблюдением специалистов.
Глухота
Глухота может развиться вследствие поражения слухового нерва или внутреннего уха (последствие перенесенного лабиринтита). Потеря слуха в запущенных случаях является необратимой. Однако подобные осложнения встречаются крайне редко, и стандартная схема лечения инфекции обычно предотвращает глухоту даже при очевидных признаках поражения органа слуха.
Сахарный диабет
Из-за массивного воспалительного процесса на уровне поджелудочной железы могут оказаться поврежденными островки Лангерганса. Это участки клеток в ткани железы, вырабатывающие гормон инсулин. Он необходим для понижения уровня глюкозы в крови и ее отложения в клетках в качестве запаса энергии. Если паротит осложнился острым панкреатитом, появляется риск необратимых нарушений в образовании инсулина. Клетки, вырабатывающие данный гормон, умирают, что ведет к его нехватке. Такой механизм повышения сахара в крови характерен для сахарного диабета первого типа
Несмотря на редкость этого остаточного явления, врачи относятся к его своевременной диагностике с большим вниманием. Упущение времени или ошибки в лечении могут привести к тому, что больной всю жизнь будет страдать от нехватки инсулина
В случае роста уровня глюкозы в крови у больных паротитом необходимо пройти консультацию эндокринолога.
Синдром сухого глаза
Синдром сухого глаза может наблюдаться в течение некоторого времени после перенесенного дакриоаденита. Воспаление слезных желез сопровождается уменьшением выделения их секрета и нарушением питания глаза. Это приводит к быстрому высыханию слизистой оболочки, постоянным резям в глазах и дискомфорту. Для решения данной проблемы необходимо обратиться к врачу-офтальмологу. Как правило, данные нарушения являются обратимыми и сохраняются в течение нескольких недель (редко – месяцев) после перенесенной инфекции.
Нарушения чувствительности
Нарушения чувствительности являются результатом перенесенного серозного менингита или менингоэнцефалита. При данных осложнениях свинки поражаются оболочки и ткани головного (реже спинного) мозга. Непосредственно во время течения болезни могут наблюдаться вяло текущие параличи и парезы. Чувствительность при тяжелых формах восстанавливается долго, что и объясняет остаточные явления после, казалось бы, полного выздоровления. Как правило, чувствительность все же восстанавливается по прошествии некоторого времени (месяцы, годы). Пожизненное сохранение этих остаточных явлений наблюдается крайне редко.
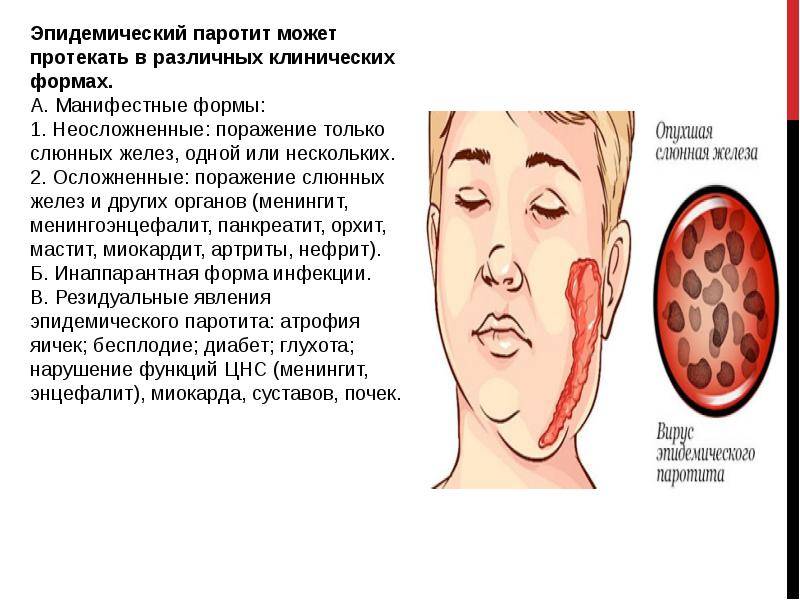
Формы течения заболевания и виды паротитов
Инфекционный паротит по МКБ 10 (Международной классификации болезней 2010 года) классифицируется кодом В 26. В зависимости от степени тяжести заболевания, выделяют следующие формы паротита:
- лёгкую;
- среднюю;
- тяжёлую.
При лёгкой форме у заболевшего наблюдается субфебрильная температура, а также слабо выраженные проявления интоксикации организма. Заболевание, как правило, протекает без осложнений. Средняя, или среднетяжелая форма сопровождается температурой до 38-39 градусов, а также продолжительной выраженной лихорадкой с симптомами интоксикации. Возможно развитие двустороннего паротита с осложнениями. Тяжелая форма характеризуется высокой температурой тела (выше 40 градусов), на протяжении недели и более, сопровождается резко выраженными симптомами интоксикации (астенизация, резкая слабость, тахикардия, снижение артериального давления, нарушение сна, анорексия). Паротит в тяжелой форме, как правило, двусторонний, а осложнения множественные.
В зависимости от наличия или отсутствия осложнений болезни различают такие виды паротита:
- осложнённый;
- неосложнённый.
В зависимости от этиологии паротита определяют следующие разновидности:
- неинфекционный, или неэпидемический паротит: он может формироваться на фоне травмы, некоторых заболеваний или длительного переохлаждения, с последующим воспалением слюнных желёз, а также после специфического оперативного вмешательства (послеоперационный паротит);
- инфекционный (эпидемический): формируется после проникновения возбудителя в организм;
- аллергический паротит: развивается вследствие реакции организма на аллергены.
В зависимости от клинической картины течения патологии различают:
- специфический паротит: эпидемический, туберкулёзный, актиномикотический;
- неспецифический: неэпидемический и гнойный паротиты.
Все известные типы паротитов могут приобретать:
- острую;
- хроническую форму (к ним относится интерстициальный паротит).
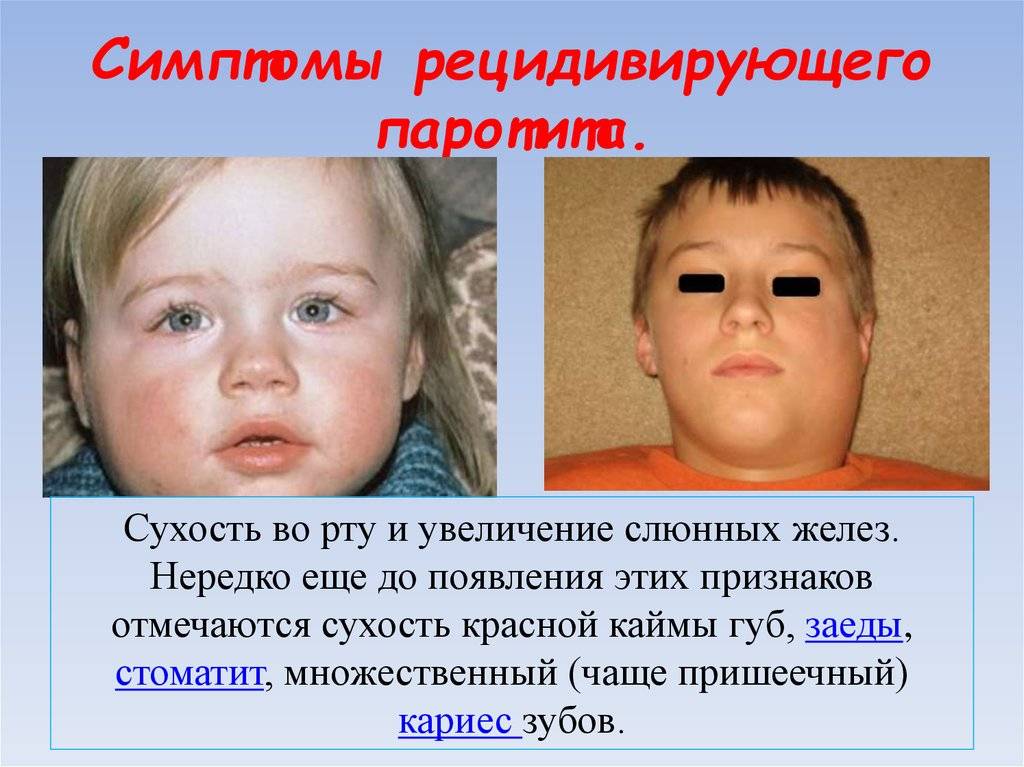
Хроническая форма может быть рецидивирующей, то есть периодически давать о себе знать появлением незначительного воспаления и болей. Такой тип заболевания не является инфекционным.
Общее описание
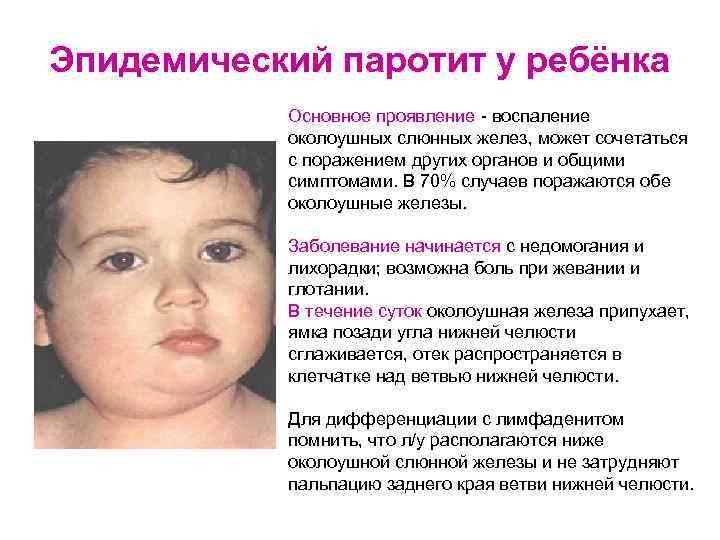
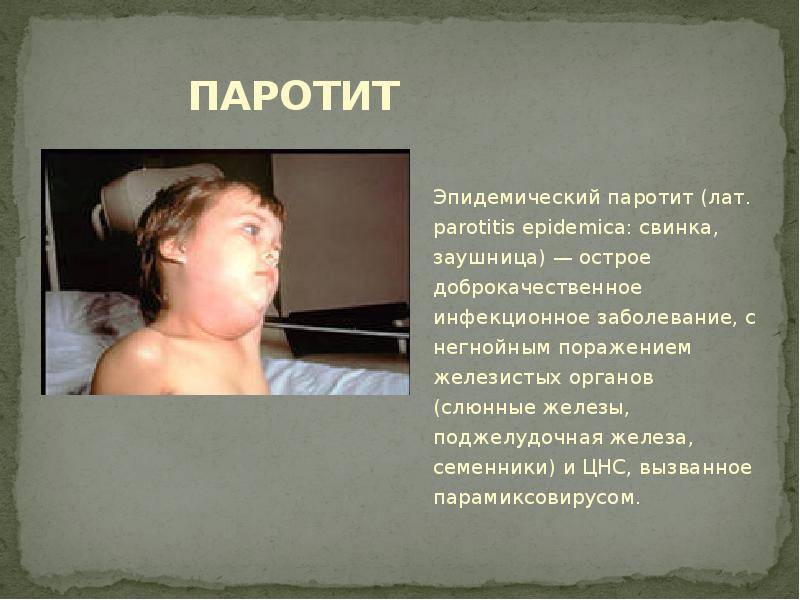
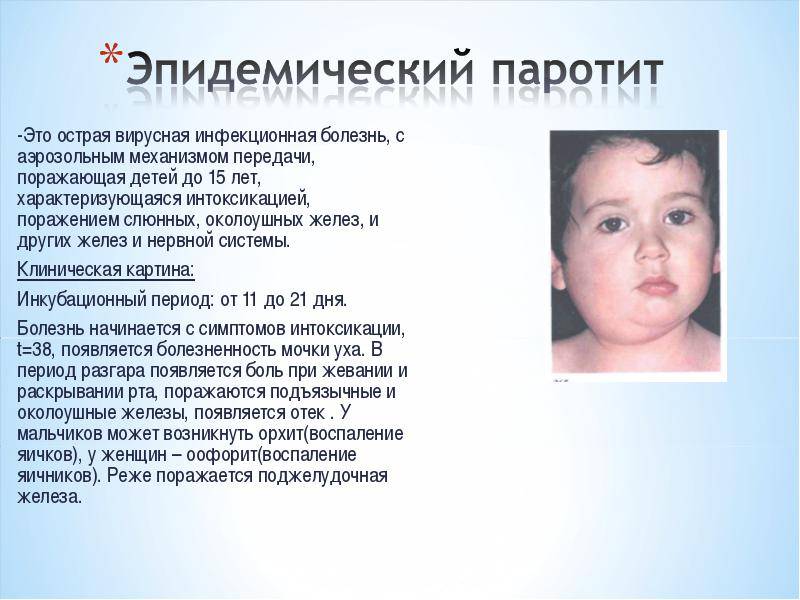
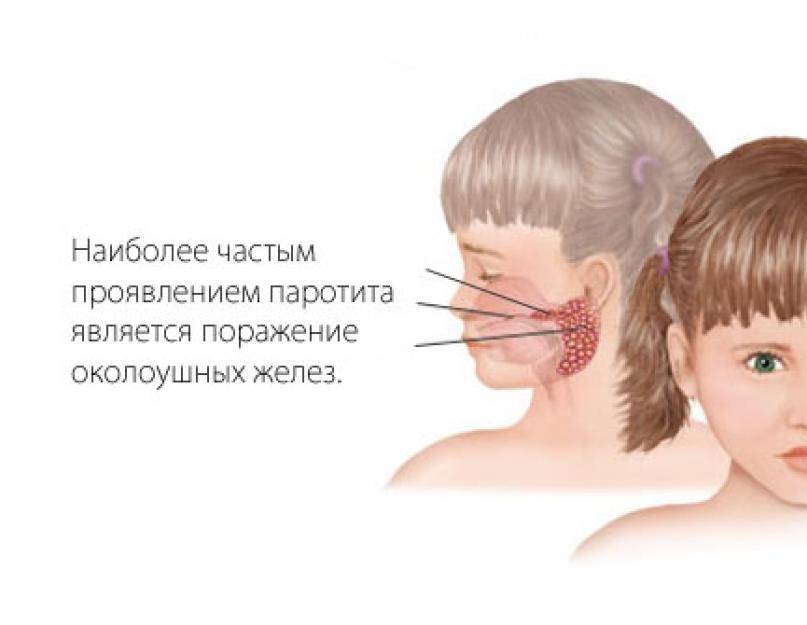
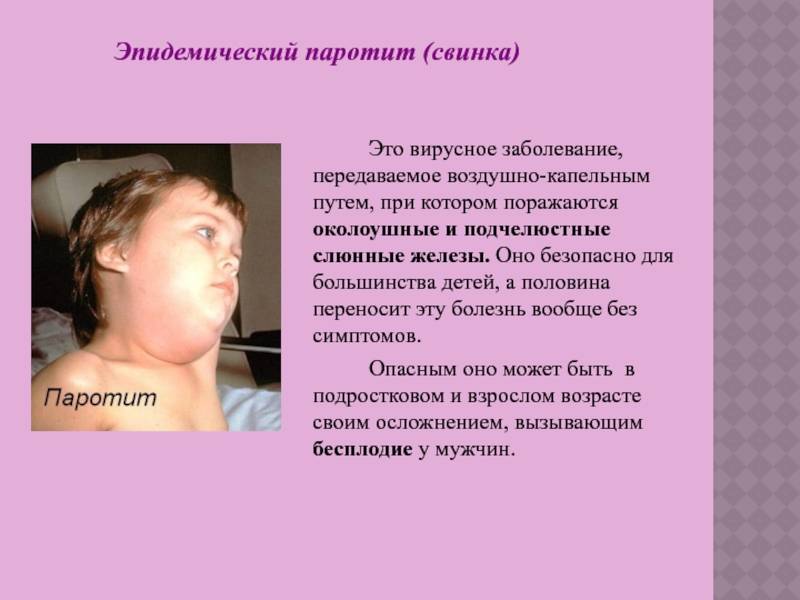
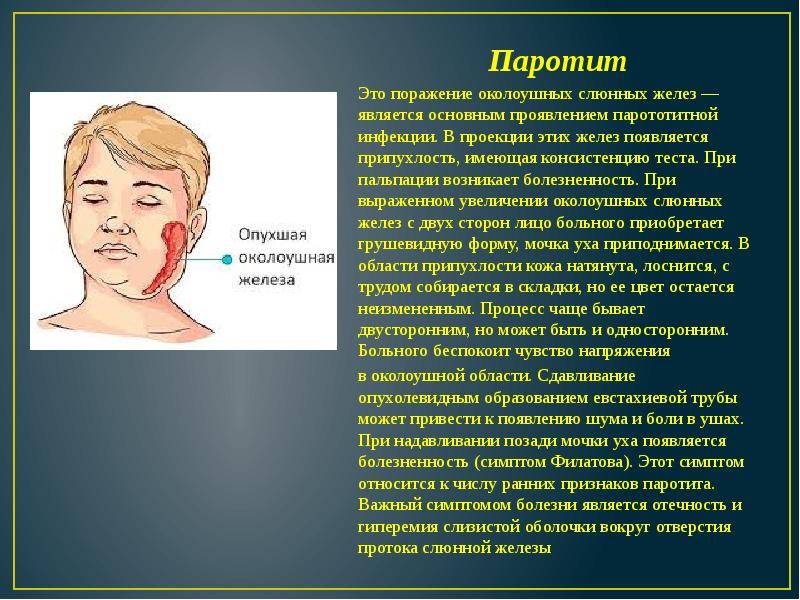
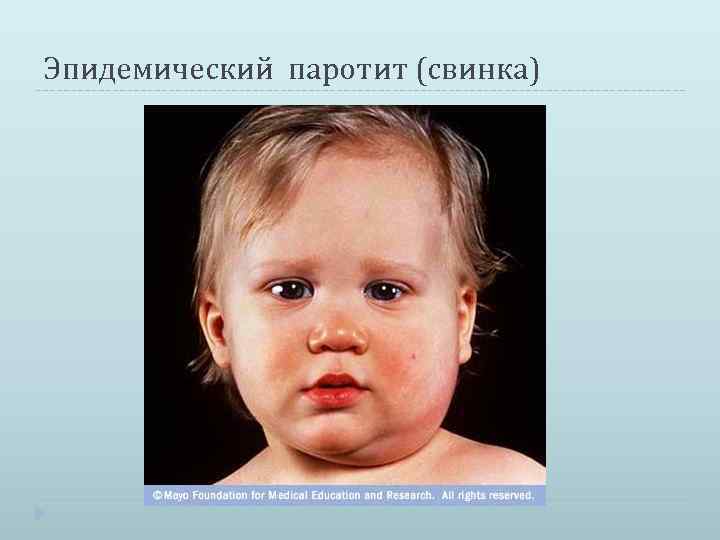
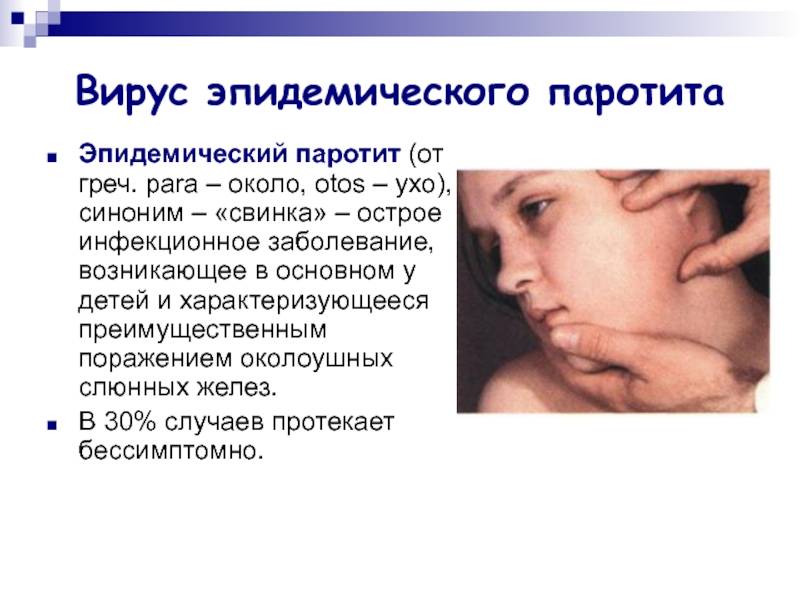
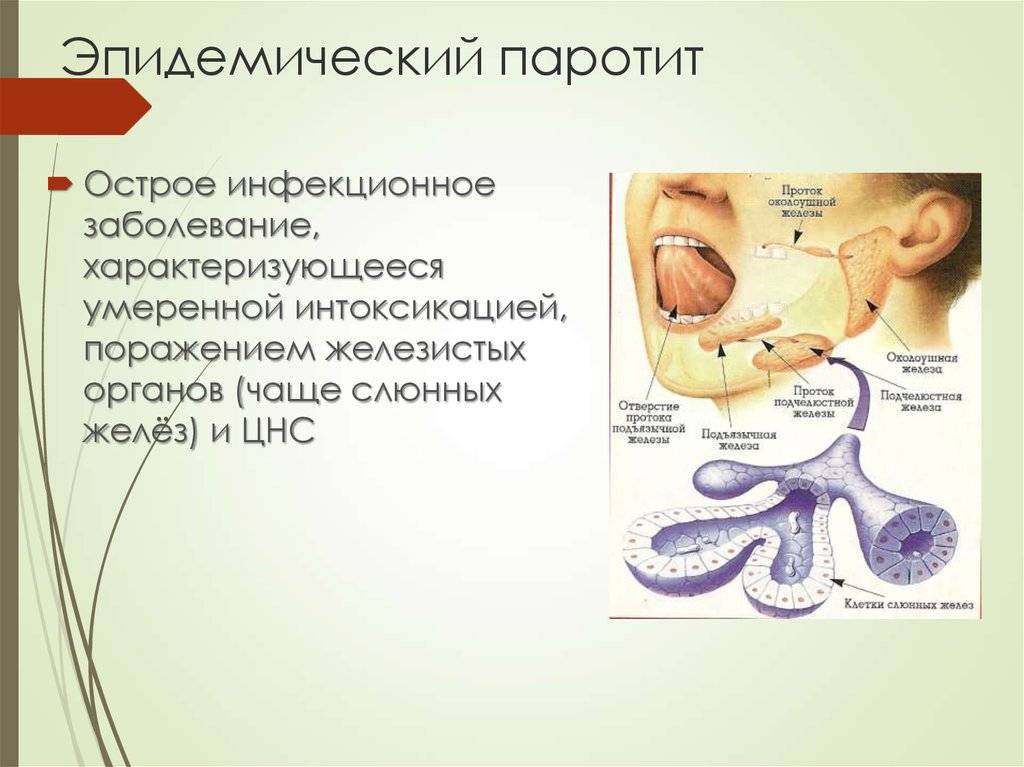
Эпидемический паротит (паротитная инфекция) — это острое заболевание вирусной этиологии, при котором в первую очередь поражаются слюнные и иногда другие железы. Эта патология является распространенным заболеванием с высоким уровнем восприимчивости детей и подростков.
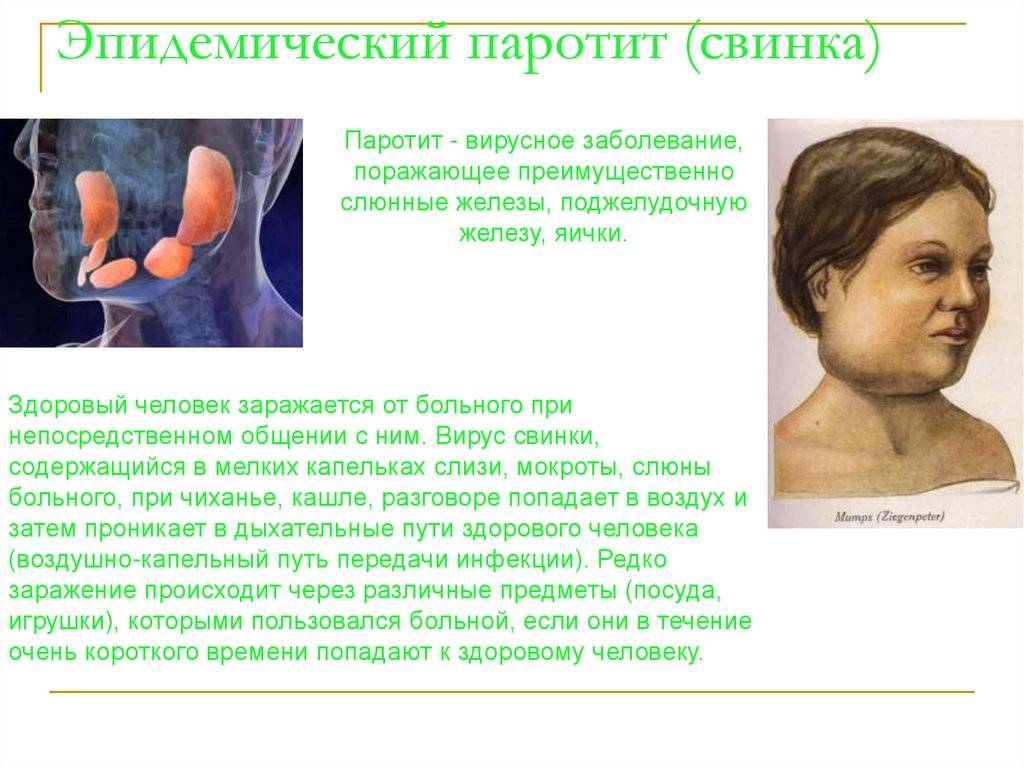
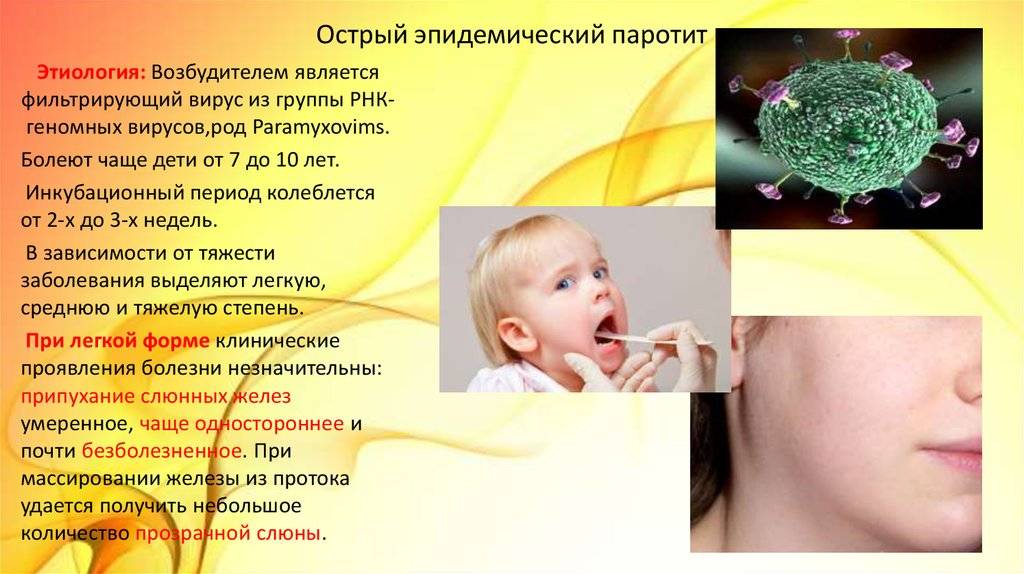
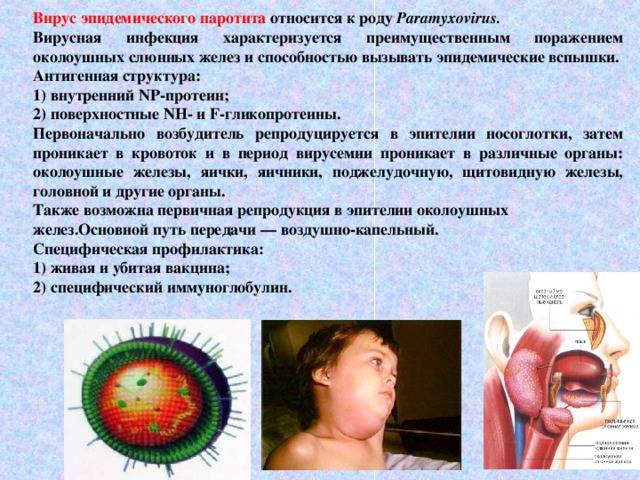
Возбудителем инфекции является РНК-вирус. В роли источника заражения выступает человек с типичной или стертой картиной заболевания, слюна которого содержит возбудитель. Передается вирус воздушно-капельным путем при условии расположения источника инфекции в 1–2 метрах от здорового человека. Возможна передача заболевания с предметами повседневного пользования, постельным бельем и игрушками, инфицированные слюной больного человека.
Первичное размножение вируса осуществляется в полости рта, носа, глотки и верхних дыхательных путях. Типичная локализация вируса — слюнные железы, где осуществляется его репродукция, и в дальнейшем вирус повторно поступает в кровоток. Это вызывает воспалительные и дегенеративные изменения в тех органах, в которые на этот раз попадал вирус.
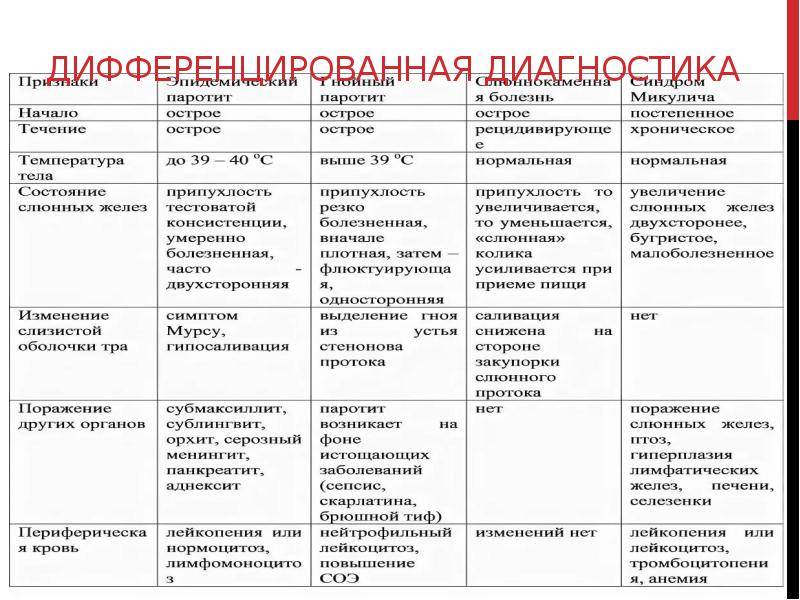
Диагностика эпидемического паротита
Клиническая диагностика эпидемического паротита основывается на клинико-эпидемиологических данных и в типичных случаях больших трудностей не представляет.
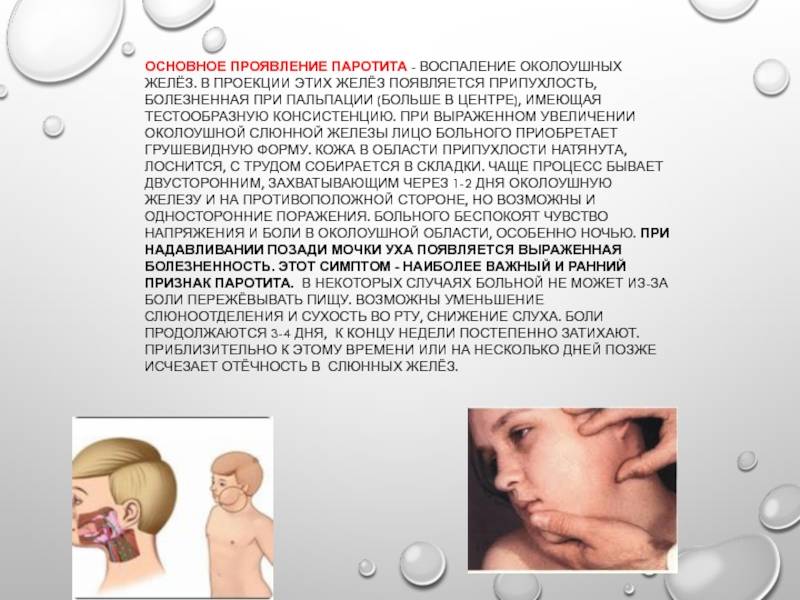
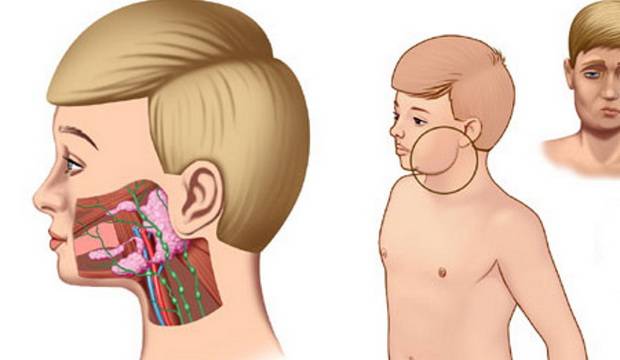
Ключевыми клиническими признаками является острое поражение слюнных желёз, прежде всего, околоушных, развивающееся на фоне интоксикационного синдрома. В эпидемиологическом анамнезе диагностически значимой является информация о возможном контакте с больным паротитом в течение максимально возможного инкубационного периода; отсутствие в анамнезе жизни сведений о перенесенной эпидемического паротита и вакцинации против неё. Этиологическая верификация диагноза эпидемический паротит возможна только по лабораторным показателям.
Потенциально вирус паротита в течение первых 5 дней болезни может быть выделен из различных клинических образцов (слюны, крови, мочи, спинномозговой жидкости). Однако в рутинной практике выделение вируса не применяется, а используется исключительно в научных целях.
Наиболее распространённым направлением диагностики эпидемического паротита являются серологические методы. Серодиагностика обычно основывается на постановке реакции связывания комплемента (РСК) или иммуноферментном анализе (ИФА). Использование нейтрализационных и гемагглютинационных тестов в настоящее время практически не используется. Для постановки РСК используются как растворимый антиген, так антиген вириона и по классическим представлениям антитела к растворимому антигену вырабатываются раньше, чем к антигену вириона. Полученные в РСК результаты, могут быть ложно положительными в связи с перекрёстным реагированием с антителами против вирусов парагриппа.
Наиболее высокую диагностическую надежность продемонстрировал метод ИФА, особенно при атипичных формах заболевания. Антитела класса 1дМ обычно обнаруживаются в ИФА уже с первых дней болезни, достигают пика примерно через неделю от начала заболевания. Сроки инфицирования ВП пациента возможно установить по определению классов специфических иммуноглобулинов или (в поздних сроках обследования) по нарастанию титров IgG антител в интервале 1-3 недель.
В последние годы стали доступны молекулярно-генетические методы (ПЦР), которые позволяют осуществлять диагностику с первых дней заболевания.
В рутинных общеклинических анализах не обнаруживается диагностически значимых изменений.
Патогенез и патологическая анатомия
Проникнув из испражнений зараженной вши через расчес, трещину кожи или место укуса в кровь человека, риккетсии разносятся ею по всему организму. Будучи внутриклеточными паразитами, они поражают эндотелий артериол и капилляров, вызывая здесь развитие характерных гистологических изменений. Наряду с эндоваскулитами и с образованием тромбов наблюдаются деструкция мелких сосудов, стазы и кровоизлияния. Характерны также специфические сыпнотифозные гранулемы – скопления клеток, окружающие мелкий кровеносный сосуд наподобие муфты.
Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни.
Вследствие аналогичных изменений в мелких кровеносных сосудах, питающих узлы симпатической и парасимпатической нервной системы, нарушается ряд вегетативных функций, включая обмен веществ и периферическое кровообращение. Развитием специфического тромбоэндоваскулита и стазов крови в артериолах и капиллярах объясняется образование на коже розеол и петехий, появляющихся с 4-5-го дня болезни.
Все эти нарушения в организме больного усиливаются вследствие специфической интоксикации, вызванной продуктами обмена возбудителей болезни: токсины риккетсии Провачека угнетают деятельность нервной системы и вызывают парез кровеносных сосудов. Под влиянием токсинов возбудителя у больных сыпным тифом дезорганизуется кровообращение в артериолах и капиллярах, что особенно резко выражено в центральной нервной системе.
Почему необходимо проводить прививку в возрасте одного года?
До года ребенок защищен антителами полученным от переболевшей или вакцинированной матери. К годовалому возрасту защитный эффект этих антител заканчивается, поэтому минимальный возраст для вакцинации установлен в 1 год.
Если у матери ребенка подтверждено отсутствие антител (например, если мама не болевшая и не вакцинированная), то минимальный срок введения вакцины регламентируется инструкцией к вакцине. Для некоторых препаратов указан минимальный возраст 8 месяцев.
Вторая доза вакцины вводится перед началом школьного периода и увеличивает шансы ребенка получить поствакцинальный иммунитет.
Профилактика
Больного изолируют на дому, госпитализация проводится по клин, показаниям (поражение половых органов, поджелудочной железы и ц. н. с.). Срок изоляции — 9 дней от начала болезни. Детей, бывших в контакте с больным и ранее не болевших П. э., изолируют на 21 день, а при точном установлении времени контакта с 11-го по 21-й день (см. Изоляция инфекционных больных).
Дж. Эндерсом и сотр. (1946); А. А. Смородинцевым и Н. С. Клячко (1954); О. Г. Анджапаридзе и сотр. (1971) разработан метод активной иммунизации живой вакциной. Испытания вакцины выявили ее высокую эффективность (снижение заболеваемости в 10 и более раз и низкую реактогенность). В СССР прививки против П. э. проводят однократно детям в возрасте 1 год 3 мес.— 1,5 года одновременно с вакцинацией против кори.
Разновидности предлагаемых вакцин
На сегодняшний день в медицинских учреждениях родителям могут предложить для вакцинации детей против паротита несколько различных видов вакцин. Это могут быть как однокомпонентные вакцины, типа отечественной живой паротитной вакцины, так и вакцины многокомпонентного характера. Наиболее популярными сегодня являются многокомпонентные вакцины Приорикс (бельгийский препарат от кори, краснухи и паротита), MMR II (аналогичная Приорикс, но американского производства), лиофилизат живой аттенуированной вакцины против трех инфекций и живая паротитно-коревая вакцина. Воздействуют все вышеназванные вакцины на возбудители паротита одинаково, разница состоит лишь в том, что многокомпонентные вакцины более удобны в использовании и они, как правило, вызывают меньше побочных эффектов в организме привитого.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Важно помнить, что даже после полной иммунизации заболеть паротитом все равно возможно. Однако у привитых людей болезнь протекает значительно легче, без осложнений
Это особенно важно, если ребенка прививают экстренно после контакта с зараженным человеком, ведь в данном случае вероятность заболеть практически равна 100%, и следует обязательно позаботиться о том, чтобы болезнь не перешла в тяжелую стадию.
Существует вероятность заболевания паротитом даже в случае проведенной ранее иммунизации. В таком случае, течение заболевания будет в легкой форме при отсутствии осложнений. Во взрослом возрасте при контакте с ребенком больным паротитом, рекомендуется сделать соответствующий анализ на наличие антител во взрослом организме. При низком показателе антител лучше пройти иммунизацию снова, чтобы избежать осложнений заболевания и приобрести вновь иммунитет к вирусу паротита.
В целом, иммунизация против паротита показана абсолютно всем детям, поскольку побочные эффекты от прививок переносятся гораздо проще, нежели те осложнения, которые влекут за собой данное заболевание.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Где можно узнать о ситуации с заболеваемостью корью и текущими вспышками кори в нашем регионе?
О текущей ситуации с заболеваемостью корью можно узнать в управлении Роспотребнадзора. Если Вы не нашли информацию на сайте данной организации, то следует позвонить в отдел эпидемиологического надзора.
По данным Федеральной службы Роспотребнадзора (Решение Коллегии от 25.07.2014 “О мероприятиях по предупреждению распространения кори в субъектах РФ” )
Наиболее высокие уровни заболеваемости зарегистрированы в Курской и Астраханской областях, республиках Дагестан, Адыгея, Северная Осетия-Алания, Алтай, Карачаево-Черкесской и Чеченской республиках, Ставропольском крае.
В структуре заболевших по-прежнему преобладает взрослое население – 52%, среди которого наибольшее число заболеваний приходится на возрастные группы 20-29 и 30-39 лет (77,6%).
Заболеваемость корью поддерживается контингентом не привитых против кори лиц и лиц с неизвестным прививочным анамнезом:
- на долю не привитых против кори детей приходится около 82%
- на долю не привитых взрослых – около 70% (из числа заболевших)
Основной причиной отсутствия прививок у детей являются отказы от прививок (около 40%). Не привито по возрасту около 29% заболевших детей (дети до года) и в связи с медицинскими отводами – около 14% детей. Остальные дети не прививались по неустановленным причинам.
Среди причин непривитости заболевших взрослых отказы составляют 27% и около 70% не получили прививки по неустановленным причинам.
Указанное свидетельствует об имеющихся недостатках в организации плановой прививочной работы среди населения.
В 2014 г. продолжают регистрироваться групповые заболевания в медицинских учреждениях с внутрибольничным распространением инфекции. При этом в эпидпроцесс были вовлечены дети, взрослые, медицинские работники. Наибольшее число случаев зарегистрировано в г. Москве, в Республике Северная Осетия-Алания, в Краснодарском крае, в Московской области, в республиках Дагестан, Адыгея, Ставропольском крае, Астраханской области, в Карачаево-Черкесской Республике.
В числе причин групповой заболеваемости в медицинских организациях остаются: поздняя диагностика заболевания, позднее начало профилактических и противоэпидемических мероприятий в очагах, отсутствие прививок у медицинских работников.
Также особенностью текущего периода является регистрация вспышек кори среди мигрирующего непривитого цыганского населения, а также среди членов религиозных общин и других трудно доступных для иммунопрофилактики групп населения
Возбудитель
РНК-содержащий вирус из рода Rubulavirus семейства парамиксовирусов (Paramyxoviridae). Возбудитель паротита был впервые выделен и изучен в году Э. Гудпасчером и К. Джонсоном.
Вирионы полиморфны, округлые вирионы имеют диаметр 120—300 нм. Однонитевая и нефрагментированная «минус»-РНК кодирует 8 белков, в том числе Н-, N- и F-белки суперкапсидной оболочки.
Вирус обладает гемагглютинирующей, нейраминидазной и гемолитической активностью. Вирус агглютинирует эритроциты кур, уток, морских свинок, собак и др. В лабораторных условиях вирус культивируется на 7 — 8-дневных куриных эмбрионах и клеточных культурах. К вирусу чувствительны первично-трипсинизированные культуры клеток почки морской свинки, обезьян, сирийского хомяка, фибробласты куриных эмбрионов. Лабораторные животные малочувствительны к вирусу паротита. Только у обезьян удается воспроизвести заболевание, сходное с паротитом человека. Вирус нестоек, инактивируется при нагревании, ультрафиолетовом облучении, контакте с жирорастворителями, 2 % раствором формалина, 1 % раствором лизола. Аттенуированный штамм вируса (Л-3) используют в качестве живой вакцины. Антигенная структура вируса стабильна. Он содержит антигены, способные вызвать образование нейтрализующих и комплементсвязывающих антител, а также аллерген, который можно использовать для постановки внутрикожной пробы.
Вирус свинки
Лечение
Как правило, больных паротитом лечат на дому (если не возникло серьезных осложнений). Специальных средств лечения нет. Антибактериальные препараты неэффективны. Больному нужно соблюдать постельный режим (если он не хочет этих самых осложнений). Острый период болезни длится около 7-10 дней. Вызванный врач назначает препараты, направленные на устранение симптомов паротита, а в случае возникновения осложнений – препараты, направленные на их устранение.
Прогноз для жизни, как правило, весьма благоприятен, но в качестве осложнений могут возникнуть глухота, атрофия яичек и диабет.
Причины свинки
Возбудителем свинки является вирус эпидемического паротита, который относится к семейству вирусов, которое называется парамиксовирусы. Эти вирусы часто вызывают различные заболевания, особенно у детей.
При свинке вирус перемещается из дыхательных путей (нос, рот и горло) в околоушные слюнные железы, расположенные по бокам головы, и начинает там размножаться. Из-за этого железы опухают. Вирус может также попасть в спинномозговую жидкость, которая окружает и защищает ваш головной и спинной мозг. После этого вирус может распространиться на другие части вашего тела, например, в ваш мозг, поджелудочную железу, яички (у мальчиков и мужчин) и яичники (у девочек и женщин).
Вирус передается воздушно-капельным путем, например:
- больной кашляет или чихает и распространяет капельки зараженной слюны, которую затем может вдохнуть другой человек;
- больной дотрагивается до своего носа или рта, затем переносит вирус на какой-нибудь предмет, например, дверную ручку или рабочую поверхность, и, если вскоре после этого кто-то дотрагивается до этого предмета, он может перенести вирус в свои дыхательные пути;
- через общие бытовые предметы, например, кружки, столовые приборы или тарелки.
Возможные реакции на прививку или осложнения
Обычно прививка от паротита переносится хорошо, дети не страдают от каких-либо серьезных осложнений. Однако заранее предсказать реакции на введение чужеродного вещества сложно, поэтому родители сразу после прививки должны строго следить за состоянием детей. Примерно через неделю после вакцинации дети могут ощущать недомогание, нарушения сна и аппетита, легкие респираторные явления. Это нормальная и ожидаемая реакция на введение, которая вероятна с 8-ых до 16-ых суток. Подобные изменения типичны для нормального иммунного процесса, организм моделирует слабую болезнь и борется с нею, формируя иммунитет. Такие реакции не требуют вмешательства и лечения, они длятся не более трех суток и проходят сами.
Возможна в крайне редких случаях аллергия на препарат, выявляющаяся в виде местной реакции с краснотой в зоне введения, зудом и общим недомоганием в пределах первых нескольких суток.
Что делать, если произошел контакт с больным корью?
Данная ситуация регламентируется Санитарно-эпидемиологическими правилами СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.