Признаки варикоцеле
В большинстве случаев диагноз варикоцеле ставится в подростковом возрасте. На начальных стадиях заболевание может протекать бессимптомно. Иногда пациенты жалуются на ноющую боль в яичке. У них возникает ощущение, как будто кто-то тянет за семенной канатик.
Затем развиваются визуальные признаки заболевания. Вокруг яичка образуется расширенное венозное сплетение, которое сначала не видно при внешнем осмотре. Варикозно расширенные вены видны на семенниках только тогда, когда подросток стоит в вертикальном положении. Со временем вены гроздевидного сплетения расширяются ещё больше и их можно увидеть и в лежачем положении пациента.
Мошонка становится увеличенной в размерах. Вены семенного канатика свисают ниже семенников. В большинстве случаев патологический процесс развивается на левом яичке, варикоцеле справа встречается гораздо реже. Это происходит по причине анатомических особенностей венозной системы половых органов.
При осмотре пациента в начале заболевания не видно никаких изменений. Варикозно расширенные вены яичка становятся видны во второй стадии патологического процесса. При третьей и четвёртой стадии расширенные вены видны невооружённым глазом. Иногда увеличивается в размерах и яичко.
В связи с тем, что при варикоцеле нарушается венозный отток от семенников, происходит обратный заброс крови в вены яичка и застой в половых железах. Это приводит к гипотрофии или атрофии яичка. После варикоцеле тестикулы могут уменьшаться в размерах, их железистые клетки перестают функционировать и вырабатывать мужские половые клетки.
По той причине, что варикозно расширенные вены яичка «укутывают» орган, температура в нём повышается. В таких условиях не вырабатываются нормальные сперматозоиды. После варикоцеле многие мужчины становятся бесплодными.
Правильный диагноз в начальной стадии заболевания можно поставить только при помощи ультразвукового исследования половых органов. Построить прогноз в плане репродуктивной функции можно, выполнив взрослому мужчине спермограмму. Для диагностики варикоцеле иногда используют термограмму.
Причины варикоцеле:
- Врожденная слабость сосудистой стенки и недостаточность клапанов яичковой вены. Нормой считается отток крови от левого яичка только вверх по венам гроздевого сплетения. Обратному току крови препятствует специальная система клапанов венозной стенки. Когда клапаны не могут нормально функционировать или отсутствуют с рождения – идёт обратный отток крови (рефлюкс) и к яичку интенсивно притекает венозная кровь, вместо артериальной, что приводит к нарушению его функций.
- Повышенное давление крови в венах малого таза или мошонки. В качестве провоцирующих факторов могут выступить опухоли, тяжелые спортивные тренировки, запоры и другие заболевания.
Факторы развития бесплодия при варикоцеле
Патология сама по себе не является опасной для здоровья мужчины, но при отсутствии своевременного лечения может стать причиной атрофии яичка с нарушением процесса формирования сперматозоидов.
Бесплодие у мужчин при варикоцеле может быть спровоцировано:
- Повышенной температурой яичка, которая соответствует температуре тела (при здоровом состоянии она не должна быть выше).
- Забросом в яички биологически активных веществ из надпочечников и почек.
- Недостаточным уровнем кислорода в тканях яичка.
- Появлением свободных радикалов, которые влияют на целостность кровеносных сосудов яичка.
Лечение
Консервативные методы и физиопроцедуры при лечении варикоцеле показали на практике неэффективность, поэтому врачи назначают проведение операции. При 1 степени хирургические манипуляции не требуются. При второй и третьей степени патологии назначается операция. Ее основная задача – изоляция пострадавшей вены и перенаправление потока крови в здоровые. Для лечения варикоцеле врач может назначить:
- Операцию Мармара. Сопровождается минимальными рецидивами и осложнениями. Врач делает небольшой разрез в основании полового члена. Используя микроскоп, перевязываются вены, сохраняя целостность нервных окончаний, артерий и лимфоузлов.
- Операцию по Иваниссевичу. Хирургический метод, при котором врач делает разрез в подвздошной области, перевязывает вены, которые ведут к яичку.
- Эндоскопический лапароскопический метод. Врач выполняет прокол в области пупка, куда вставляет оптику. Через два других прокола выделяет вены яичка и артерии.
- Микрохирургическую реваскуляризацию яичка. Операция подразумевает эмболизацию варикозной вены, которая помогает восстановить кровоток в нерасширенных венах.
Варикоцеле у взрослых
У взрослых мужчин, кровь, поставляющая питательные вещества к яичкам движется по направлению к сердцу. Расположенные в здоровых сосудах клапаны, не дают ей застаиваться, способствуя организации постоянного движения по венам.
Варикозное расширение значит, что клапаны не справляются со своей задачей, и нарушается отток крови от яичек, что приводит к застойным проявлениям, способствующим снижению работоспособности всей репродуктивной системы.
Наличие варикоцеле у мужчин, свидетельствует о неправильной циркуляции крови вокруг яичка, что приводит к повышению температуры и последующему прогрессированию заболеванию, способному привести к бесплодию и полной атрофии.
У взрослых выделяется несколько факторов, которые не могут стать причинами образования патологии, но существенно способствуют ускорению ее развития:
- регулярные запоры;
- чрезмерные физические нагрузки, связанные с поднятием тяжелых предметов;
- постоянное перенапряжение брюшных мышц.
Всем мужчинам рекомендуется периодически посещать уролога в профилактических целях и делать УЗИ мошонки не реже чем один раз в год. Соблюдение данных рекомендаций способствует своевременному диагностированию венозных расширений яичек и семенного канатика, что позволяет начать лечение на первой стадии варикоцеле, исключив опасность возникновения осложнений.
Степени варикоцеле
Варикозное расширение вен семенного канатика развивается поэтапно. На каждой стадии развития патологии отмечаются определенные признаки проявления и характерные симптомы, благодаря которым становится возможным диагностировать наличие заболевания.
В урологии выделяют три степени прогрессирования варикоцеле:
- На начальном этапе, болезни развивается практически бессимптомно. Пациент может ощущать незначительный дискомфорт в интимной зоне, при сильных физических нагрузках. В спокойном состоянии, патология не проявляется. На приеме у уролога, методом пальпации и визуального осмотра определить расширение вен невозможно. Диагностировать наличие варикоцеле первой степени удается лишь путем аппаратного исследования мошонки.
- Болезнь прогрессирует и переходит на следующий этап с проявлением характерных симптомов. У пациента возникают болевые ощущения внизу живота и в районе почек, снижается чувствительность при сексуальных контактах, нарушается сперматогенез. При визуальном осмотре, расширение вен практически незаметно, но хорошо фиксируется методом пальпации. Размеры яичек и их консистенция остаются неизменны.
- На последней стадии усиливается проявление всех симптомов. Боль и дискомфорт становятся постоянными и не проходят в спокойном состоянии. Образуется асимметрия яичек, начинается процесс полного изменения их консистенции. Патологическое расширение вен становится заметно при визуальном осмотре. Снижается эрекция, и появляются проблемы с мочеиспусканием.
Следует отметить, что варикоцеле в запущенной форме способствует образованию серьезных осложнений, способных нанести непоправимый урон мужской репродуктивной системе. Поэтому при проявлении минимальных симптомов и ощущении нехарактерного дискомфорта в паховой области, следует обратиться за помощью к урологу.
Механизм влияния варикоцеле на половую функцию
Лечение варикоцеле только хирургическое. Цель операции состоит в пересечении всех расширенных вен, по которым происходит рефлюкс крови в гроздевидное сплетение.
Применяются несколько типов хирургических вмешательства из разных доступов (забрюшинный, ингвинальный, субингвинальный) – операция Иваниссевича, Паломо, Мармара, микрохирургические и лапароскопические операции, перкутанная эмболизация.
Больные быстро восстанавливаются и выписываются из стационара в течение одних суток после операции.
По статистике, после операции улучшение показателей спермы наблюдается в среднем в 66% случаев, а процент спонтанного наступления беременности составляет 43%.
Лечение варикоцеле
При обнаружении патологии, лечение проводится исключительно посредством хирургического вмешательства. Медикаментозных способов терапии не существует. Выделяется несколько способов проведения операции, которые применяются в зависимости от характера заболевания:
- микрохирургическая реваскуляризация органа подразумевает замену расширенной вены на здоровую, выполняется с использованием специального микроскопа;
- открытая операция посредством разреза кожного покрова, клетчатки, сухожилий и мышц с последующей перевязкой вен идущих к яичку, выполняется под наркозом и отличается длительным реабилитационным периодом;
- эндоскопическое вмешательство с использованием маленькой камеры и проколами в определенных местах;
- способ Мармара заключается в миниатюрном разрезе у основания полового члена.
Метод лечения будет подбираться на основании индивидуальных особенностей анатомического строения пациента и симптоматики заболевания.
Часто встречающиеся симптомы и манипуляции в урологии:
- Боль при мочеиспускании
- Выделения из уретры
- Зуд в уретре
- Короткая уздечка крайней плоти
- Массаж простаты
- Профилактика случайных половых связей
- Пластика уздечки
- Обрезание
- Боль в почках
- Боль в промежности
- Камни в почках
- Гной в моче
- Удаление катетера на дому
- Бужирование уретры
- Задержка мочи
- Урологический осмотр
- Папилломы на крайней плоти
- Эректильная дисфункция
- Записаться на прием к урологу
Техника проведения
Операция клипирования яичковой вены при варикоцеле проводится через три небольших прокола на передней брюшной стенке. Процесс занимает около 10-15 минут. Пациенту делают общий наркоз и вводят интубационную трубку в дыхательные пути.
Применение лапароскопического метода позволяет интраоперационно оценить число ветвей внутренней яичковой вены и пересечь их, сохранив артерию для исключения рецидива патологии.
- Основной инструмент хирургического метода лечения – лапароскоп с многократным увеличением на одном конце и окуляром на противоположном.
- Для введения инструментов в проколы брюшной полости используются специальные полые трубки – троакары.
- Прокол над пупком для введения углекислого газа делается с помощью иглы Вереша. Расширенное пространство позволяет легче маневрировать инструментами для защиты от повреждений соседних органов.
- Мелкие клипсы на вену накладываются специальными клипаторами.
- Проколы сшиваются иглой с нитью.
В операционной, где врач выполняет лапароскопическое клипирование яичковой вены, установлен монитор, на который передается изображение с оптики лапароскопа. Камера позволяет хирургу получить реальную картинку брюшной полости для определения участка с узловым венозным скоплением, выделения вены и ее перевязки.
Операция выполняется в течение 60-ти минут, после чего пациент находится 3 дня в стационаре под контролем специалиста. При отсутствии осложнений больного выписывают для амбулаторного лечения дома под наблюдением лечащего врача.
Лапароскопическое клипирование не проводится при остром, гнойном воспалении, опухолях брюшной полости, малого таза.
Лечение варикоцеле
Варикоцеле лечится только оперативным способом (задача – изолировать пострадавшую вену и перенаправить поток крови в здоровые вены). Консервативных методик лечения варикоцеле, к сожалению, не существует. Операция при варикоцеле назначается по показаниям.
Показания к операции при варикоцеле требуется в следующих случаях:
- сильные боли в паху, мошонке;
- видные невооруженным глазом венозные сплетения в мошонке;
- уменьшение размера яичка при половом созревании;
- ухудшение показателей спермограммы;
- бесплодие у мужчин из-за изменения качества и подвижности сперматозоидов.
Методы лечения варикоцеле
Лечение варикоцеле проводится следующими способами:
- классическая операция варикоцеле по Иванисевичу;
- эндоскопическое вмешательство;
- микрохирургическая реваскуляризация яичка;
- операция Мармара.
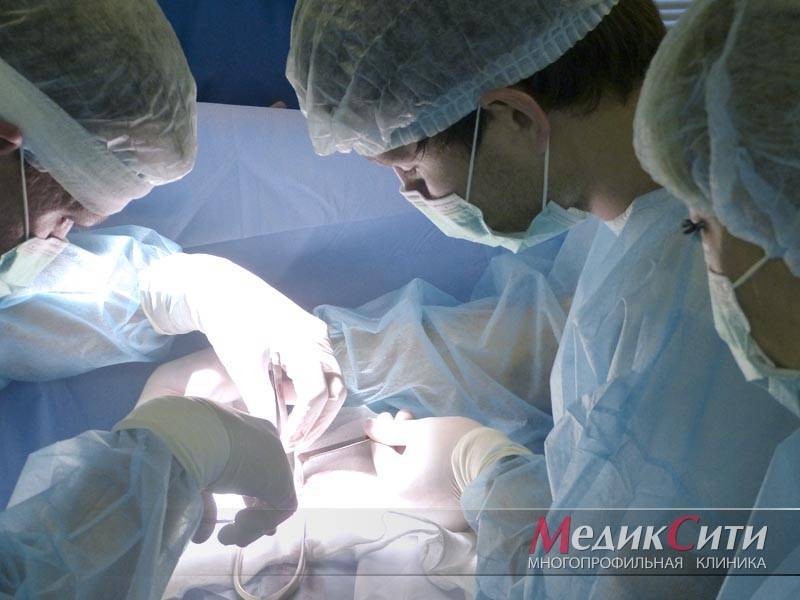
1
Хирургическая операция при варикоцеле

2
Хирургическая операция при варикоцеле
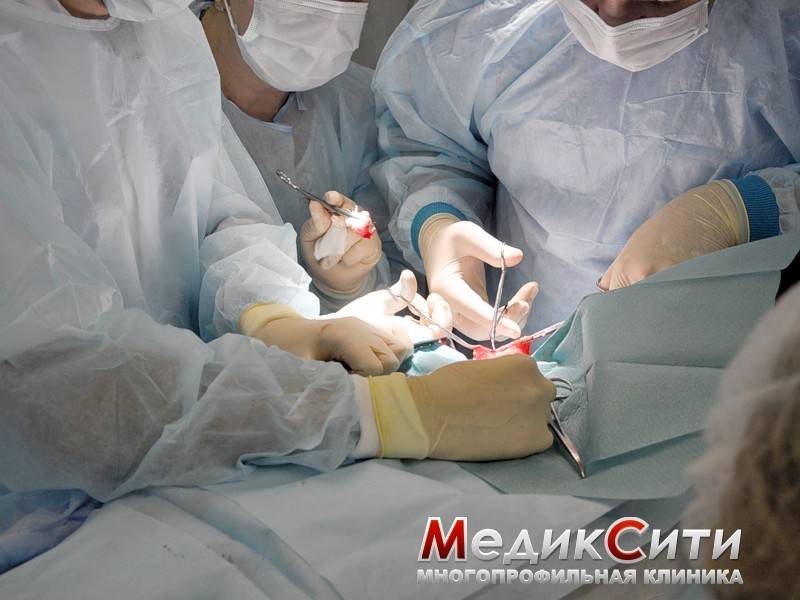
3
Хирургическая операция при варикоцеле
Открытая операция по Иванисевичу
Хирург делает разрез в повздошной области, рассекает кожу, клетчатку, сухожилия, мышцы и только потом перевязывает вены, ведущие к яичку. Для такой операции требуется серьезный наркоз и длительный период восстановления.
Эндоскопическое вмешательство
Врач делает прокол в области пупка и вставляет в разрез мини-камеру. В другие 2 прокола вставляются мини-ножницы и зажимы, с помощью которых происходит выделение артерий и вен яичка. 10-кратное увеличение позволяет провести операцию практически ювелирно. Из минусов операции – наличие трех проколов.
Микрохирургическая реваскуляризация яичка
При микрохирургической реваскуляции происходит замена варикозной вены яичка на здоровую надчревную вену, что приводит к нормализации кровотока. Операция при варикоцеле проводится с помощью специального микроскопа.
Операция Мармара
Суть операции заключается в том, что врач делает миниатюрный разрез длиной в 1 см в основании пениса. Чтобы найти необходимую вену, урологу понадобится сделать только один небольшой разрез. При помощи микроскопа врач имеет возможность аккуратно перевязать вены, сохраняя целостность артерий, нервных окончаний, лимфоузлов.
Преимущество этого вида операции варикоцеле
Операция считается достаточно малоинвазивной, через четыре часа пациент уже может отправляться домой. Полное восстановление после операции Мармара наступает через 2 суток, однако требуется воздерживаться от сексуальных контактов в течение недели.
Отзывы о лечении варикоцеле с помощью операции Мармара говорят о том, что у мужчин могут возобновиться репродуктивные функции. Еще одним плюсом является то, что после операции при варикоцеле больные могут навсегда избавиться от боли и дискомфорта.
Лечение
Лечение в зависимости от степени В. бывает консервативным или оперативным. Консервативные методы: хорошо подогнанный суспензорий, прохладные ванночки, ограничение тяжелого физ. труда в зависимости от степени В., нормализация функции кишечника и половой жизни. В. I степени чаще не требует никакого лечения. Больным с В. II степени применяют консервативное лечение и при неэффективности его (относительно редко) — оперативное. Больные с III степенью В. нуждаются в оперативном лечении. Общее число методов операции превышает 50.
Все оперативные методы, направленные на подшивание яичка, иссечение расширенных вен, резекцию мошонки, оставлены как травматичные и неэффективные.
Учитывая патогенез В., наиболее оправданными операциями следует считать операции, направленные на улучшение венозного оттока от яичка. К таким операциям относят вмешательства, укрепляющие фасциальные оболочки семенного канатика, а также устраняющие ретроградный ток крови по яичковой вене.
Рис. 2. Операция Парона в модификации Нечипоренко (схема): 1 — элементы семенного канатика погружены в вывернутую влагалищную оболочку яичка; 2 — края оболочки подтянуты к поверхностному отверстию пахового канала. Накладкывается первый ряд швов; 3 — края влагалищной оболочки яичка подшиваются к краям поверхностного отверстия пахового канала.
Операция Парона и ее модификации (рис. 2). Обнажают и мобилизуют яичко и семенной канатик. Рассекают и выворачивают париетальный листок влагалищной оболочки яичка (lamina parietalis tunicae vaginalis testis), как это делают при операции Винкельманна (см. Гидроцеле). Элементы семенного канатика погружают в созданный мешок, а края этого мешка циркулярно пришивают к краям поверхностного пахового кольца. Такая операция трудно выполнима у больных с В. III степени, у которых влагалищная оболочка яичка очень мала из-за атрофичности яичка, а семенной канатик чрезмерно велик из-за сильно расширенных вен.
Рис. 3. Операция Макара (схема): 1 — рассечение и растягивание внутренней семенной фасции, обнажены элементы семенного канатика; 2 и 3 — окутывание элементов семенного канатика фасцией с фиксацией края ее лигатурами.
Операция Макара (рис. 3). Обнажают яичко и семенной канатик. Продольно по семенному канатику рассекают внутреннюю семенную фасцию и освобождают элементы канатика. Последние окутывают на всем протяжении одной половиной внутренней семенной фасции с пришиванием ее свободного края к средней линии. Другой половиной фасции окутывают канатик с противоположной стороны и свободный ее край фиксируют швами. Благодаря такому вмешательству восстанавливается нормальное анатомическое положение вен семенного канатика и предупреждается дальнейшее их расширение.
Операция Иванисевича. Иванисевич (О. Ivanissevich, 1960) причину В. видит в ретроградном кровотоке по яичковой вене. Ввиду этого рекомендует перевязку яичковой вены. Поперечным разрезом длиной 5—6 см, отступя на 2 см от передне-верхней ости подвздошной кости, обнажают и отслаивают париетальную брюшину до мочеточника; рядом с последним обнажают, перевязывают и пересекают яичковую вену. Иногда она представлена двумя стволами. Рану ушивают наглухо.
Н. А. Лопаткин (1973) предлагает накладывать анастомоз между яичковой и общей подвздошной венами. Бернарди (Bernardi) рекомендует перевязывать яичковую артерию через вскрытый паховый канал.
Больные с Варикоцеле II и III степени, не подвергшиеся операции, у которых имеется рецидив болезни, нуждаются в трудоустройстве, ограничивающем тяжелый физ. труд и длительное нахождение в вертикальном положении.
Механизм влияния варикоцеле на функцию яичек
Расширение яичковых вен запускает ряд патологических механизмов, нарушающих функцию сперматогенеза (созревания сперматозоидов) в яичках.
- Гипертермия (высокая температура) вокруг яичек. Природа не зря вынесла яички за пределы тела. Нормальное созревание сперматозоидов происходит при температуре 34-35°С. При варикоцеле температура яичек повышается до температуры тела и процесс созревания сперматозоидов нарушается.
- Гипоксия (недостаточный приток кислорода) в расширенных, застойных венах гроздевидного сплетения. Недостаток кислорода приводит к замедлению тканевого питания, замедлению метаболических процессов и, как следствие, замедлению созревания сперматозоидов.
- Ренальный и адренальный рефлюкс (обратный заброс крови из почечной и надпочечниковой вен). Из почек и надпочечников оттекает кровь с высоким содержанием гормонов. В такой концентрации они обладают токсическим действием. При попадании в крупные вены их концентрация падает и становится безвредной для организма. При забросе их в яички ткань яичка подвергается воздействию высокотоксичной крови, что приводит к ее повреждению.
Степени и симптомы патологии
В большинстве случаев варикоцеле не сопровождается дискомфортом и характерными признаками. Заболевание выявляют случайно при консультации у врача касательно другой патологии. Например, при проблемах с зачатием ребенка в паре. Однако у некоторых мужчин проявляются некоторые симптомы: есть припухлость яичка, мошонка увеличена в размерах в положении стоя. Иногда беспокоят незначительные тянущие боли в яичке.
Разделяют три степени варикоцеле в зависимости от выраженности расширения:
- I степень. В положении стоя вены прощупываются. В паху и яичках есть тянущая боль, которая проходит в лежачем положении.
- II степень. Измененные вены прощупываются в положении лежа и стоя. При поднятии тяжелых предметов или другой нагрузке возникает боль.
- III степень. Варикозно-расширенные вены видны без прощупывания. При запущенной патологии пациент чувствует дискомфорт даже в состоянии покоя.
Клиническое распределение заболевания по степеням не всегда соответствует выраженности изменений в результатах спермограммы. Точное заключение устанавливает специалист.
Часто задаваемые вопросы
Бывают ли осложнения после эмболизации варикоцеле?
Осложнения возникают крайне редко. Возможные последствия операции – гематома в месте прокола сосуда, небольшая тошнота (так проявляется индивидуальная реакция на рентгеноконтрастное вещество, которое используют при ангиографии), а также боли в пояснице. Все эти осложнения не опасны для здоровья и проходят за 2-3 дня.
Эмболизация – это больно?
Внутри сосудов нет нервных окончаний, поэтому движения катетера совершенно безболезненны. В месте прокола кожу обрабатывают анестетиком. Поэтому операция по эмболизации – это не больно.
Можно ли провести эмболизацию при рецидиве?
Да, это эффективное лечение, показанное при рецидиве после полостной операции. В ходе вмешательства можно установить причину повторного развития болезни и устранить ее.
Какова вероятность, что после эмболизации наступит рецидив?
Не более 2%. Это обусловлено тем, что во время операции хирург сразу же проводит диагностику и контролирует состояние сосудов в режиме реального времени. В случае проведения обычной полостной операции вероятность рецидива повышается в несколько раз.
Как быстро нужно делать операцию после постановки диагноза?
Варикоцеле – это прогрессирующее заболевание. Даже при отсутствии симптомов оно вызывает ухудшении функции яичка. Развитие патологии легко отследить по спермограмме. Со временем может развиться атрофия – это уже необратимое состояние. Поэтому желательно не затягивать с операцией.
После успешной операции, когда пройдет бесплодие?
Для контроля репродуктивной функции необходимо наблюдаться у или андролога и регулярно делать спермограмму. Как правило, улучшение появляется на третий месяц.
Почему не все клиники предлагают этот метод лечения?
Эмболизация изобретена в мире давно – более 25 лет назад. Однако применение этого метода требует тесного взаимодействия опытных эндоваскулярных хирургов и урологов, специализированного оборудования. Метод является высокотехнологичным, и его могут предлжить своим пациентам только специализированые клиники. В то же время такая операция – это очень эффективный и безопасный способ избавиться от варикоцеле.
Методы диагностики
При диагностике врач проводит осмотр мошонки на наличие расширения вен. При пальпации может прощупываться клубок червеобразных, варикозно измененных вен. Яичко на пораженной части чаще имеет уменьшенный размер.
Одним из методов диагностики является проведение пробы Вальсальвы, когда пациент находится в положении лежа, делает вдох и задерживает дыхание, а врач прощупывает мошонку, оценивая состояние вен семенного канатика.
Так как заболевание протекает в большинстве случаев бессимптомно, точно определить наличие отклонений можно с помощью спермограммы. Лабораторный анализ чаще всего выявляет следующие видоизменения сперматозоидов в составе спермы:
- Уменьшение их количества.
- Появление патологических форм.
- Снижение двигательной активности.
Помимо спермограммы при диагностике варикоцеле эффективны следующие методы:
- Цветная эходопплерография. Позволяет выявить патологию, когда в яичковой вене есть нарушения, но визуальных проявлений нет.
- УЗИ мошонки. Информативный метод диагностики помогает определить патологические изменения размеров органа. Нередко проводится вместе с допплерографией для распознавания степени увеличения вены и выраженности извилистости.
Всегда ли нужно лечить и как?
Лечение варикозного расширения вен семенного канатика – только оперативное. Других эффективных методов нет. Всегда ли оно показано? Если у мужчины нет проблем со сперматогенезом и его никак не беспокоят неприятные проявления заболевания, то можно ограничиться наблюдением у врача-уролога.
Показания к хирургическому лечению:
- выявленные патологии сперматогенеза,
- уменьшение объемов яичка на стороне поражения,
- выраженные болевые ощущения.
Назначению операции обязательно предшествует обследование мужчины. Оно включает:
- прием уролога с осмотром пациента и изучением анамнеза,
- УЗ-исследование органов мошонки,
- спермограмму.
Существует несколько способов хирургического вмешательства для устранения варикоцеле: методы Яковенко, Иванисевича, лапароскопическая варикоцелэктомия и операция по Мармару. Последняя признана золотым стандартом оперативной урологии.
Микрохирургическая субингвинальная варикоцелэктомия по Мармару
Операция названа по имени врача, предложившего этот метод лечения варикоцеле. Она представляет собой малоинвазивное вмешательство с минимальным риском травм и осложнений. Щадящий характер и небольшой объем вмешательства – главные преимущества метода.
Как проходит операция по Мармару?
Подготовка к варикоцелэктомии аналогична подготовке к другим хирургическим вмешательствам. Подробные инструкции и направление на необходимые анализы пациент получает от уролога.
Что происходит непосредственно в операционной? С помощью микрохирургических инструментов врач делает маленький, не более 3 сантиметров, разрез в районе пахового кольца. Разрез делается под наружным отверстием пахового канала, рядом с корнем полового члена. Во время манипуляции врач использует специальные микрохирургические очки. Благодаря этому специалист видит в деталях все элементы семенного канатика. Визуальный контроль позволяет устранить расширенные вены, не задев яичковую артерию, нервы, лимфатические сосуды, семявыносящий проток.
Операция не требует госпитализации, проводится под местным обезболиванием или внутривенным легким наркозом.
После операции
Уже через несколько часов после вмешательства мужчина может покинуть клинику. Восстановление после микрохирургического вмешательства занимает от 3 до 5 дней. То есть, через считанные дни мужчина возвращается к обычному образу жизни.
Риск осложнений вроде водянки яичка и пр. после операции по Мармару близок к нулю. Особенно когда вмешательство проведено высококвалифицированным хирургом-урологом.
Плюсы и минусы субингвинальной варикоцелэктомииПо сравнению с другими методами хирургического лечения варикоцеле субингвинальная варикоцелэктомия обладает следующими преимуществами:
- малый объем вмешательства,
- нет необходимости в госпитализации,
- низкий риск рецидива,
- низкая вероятность осложнений,
- практически незаметный разрез.
Минусов у операции меньше, чем у других методов, но они все-таки есть. Во-первых, при тяжелой степени варикоцеле даже такая передовая операция может оказаться неэффективной. Во-вторых, сперматогенез после успешной операции восстанавливается не сразу.
Лечение бесплодия – варикоцелэктомия или ЭКО?
В некоторых случаях наши специалисты рекомендуют пациентам с бесплодием в результате варикоцеле не операцию Мармара, а сразу ЭКО. Вопрос для каждой пары решается в индивидуальном порядке.
В целом ЭКО перед (или вместо) варикоцелэктомии показано, если:
- по оценке уролога и репродуктолога шансы на восстановление мужской фертильности невелики;
- супруги не могут ждать, пока восстановится репродуктивная функция мужчины (например, в силу возраста женщины);
- варикоцеле – лишь одна из причин бесплодия в паре.
Что такое эмболизация варикоцеле
Эмболизация варикоцеле – это эндоваскулярная операция, малоинвазивное вмешательство, которое выполняется через сосуды. Провести такую процедуру могут только специализированные сосудистые хирурги. В отличие от хирургических способов лечения варикоцеле, эмболизация выполняется под местной анестезией.
Эмболизация варикоцеле без учета стоимости эмболизируещего материала – 65 000 – 120 000 руб.
Эмболизация варикоцеле югулярным доступом без учета стоимости эмболизируещего материала – 75 000 – 135 000 руб.
30-40 минут
(продолжительность процедуры)
1-2 дня в стационаре
Показания
- варикоцеле любой степени тяжести
- нарушение фертильности (нарушение сперматогенеза)
- субъективные жалобы на боли (дискомфорт) в области яичка
- уменьшение размеров яичка
Противопоказания
- воспалительные или инфекционные заболевания – острые или хронические в период обострения
- индивидуальные анатомические особенности
- непереносимость рентгенконтрастных препаратов
- коагулопатия
- выраженное снижение азотовыделительной функции почек (уровень креатинина выше 300 мкмоль/л)
Послеоперационный период
Преимущество лапароскопическогоклипирования яичковой вены в минимальном реабилитационном периоде, который позволяет пациенту вернуться к привычному образу жизни уже на следующий день. Кроме того, отсутствие больших разрезов гарантирует благоприятный косметический эффект.
Операция лапароскопическим методом гарантирует отличные результаты и минимальный риск осложнений. Швы снимают уже через 1 неделю. Через месяц пациенту делают контрольное УЗИ для определения сброса крови по венам.
При лапароскопии минимально травмируется мышечно-апоневротический слой, поэтому после операции нет жесткого ограничения физических нагрузок.
Лапароскопическая методика – единственная, допускающая проведение одномоментного клипирования двустороннего варикоцеле. Операция также проводится при рецидивах патологии, потому что создает максимально качественную визуализацию операционного поля и позволяет обнаружить коллатерали, которые могли быть незамеченными при предыдущем хирургическом вмешательстве.
Лапароскопический метод лечения актуален при бессимптомном протекании варикоцеле и резко выраженном болевом синдроме в яичках.
Какие методы хирургического лечения применяются в настоящее время?
- Операция Иванисевича – один из наиболее распространенных методов лечения. Перевязка ветвей семенной вены из пахового доступа. Эффективность 85-95%. Недостатки – сравнительно невысокая эффективность высокий процент водянки оболочек яичка после операции от 3 до 30% и риск повреждения яичковой артерии.
- Микрохирургическое иссечение и перевязка вен – операции Мармара, Гольдштейна (современные модификации операции Иванисевича) –относятся к эффективных способов хирургического лечения варикоцеле. Позволяет получить более 95% положительных результатов лечения и значительно снизить риск развития водянки яичка и лимфостаза по сравнению с операцией Иванисевича. Недостатки – большая продолжительность операции и риск повреждения артерии яичка.
- Антеградная склеротерапия из микрохирургического доступа. Комбинированный метод лечения. 90-97% положительных результатов, минимальная травматичность лечения из всех хирургических методов и более высокая эффективность по сравнению с эндоваскулярным леченим.
- Операция Паломо-Ерохина – перевязка внутренней семенной вены с контрастированием лимфатических сосудов яичка. Наиболее простая и достаточно эффективная методика, широко применявшаяся в России до 2000 года. Предполагает прокрашивание лимфатических сосудов яичка, для предупреждения их повреждения. При рецидивах варикоцеле позволяет снизить риск водянки яичка. Часто при выполнении этой операции для профилактики рецидива варикоцеле перевязывается внутренняя семенная артерия, что снижает артериальный приток к яичку, и составляет один из недостатков метода. Другой минус состоит во введении красящего вещества иглой непосредственно в ткань яичка. Эффективность 90-95% при перевязке яичковой артерии и 80-85 % без перевязки артерии.
- Лапароскопическое лечение варикоцеле – наложение клипс на внутреннюю семенную вену при лапароскопии. Современная модификация операции Паломо. Результаты лечения аналогичны. Эффективность 85-95%. Гидроцеле 4-16%. Это наиболее рискованная процедура из-за риска повреждений органов брюшной полости. Кроме того более сложный и длительный наркоз, более продолжительное хирургическое вмешательство (вместе с наркозом 30-60 минут в процедуру) у опытных специалистов. Все это снижает ценность метода.
- Эндоваскулярное склерозирование – ангиографическое введение склерозирующих веществ во внутренюю семенную вену без открытой операции – внутрисосудистая манипуляция вызыающая слипание стенок вены (эндоваскулярная окклюзия, склеропластика, эндосклерозирование и др.). Метод выполняется у подростков и взрослых под местной анестезией и позволяет получить около 80% положительных результатов лечения. Склерозирующие вещества доставляются во внутреннюю яичковую вену по катетеру, который помещают в венозную систему чрезкожно (перкутанно) путем пункции (прокола) кожи и правой бедренной вены. Далее катетер под контролем рентгеноскопии проводят в нижнюю полую и левую почечную вены.
Неудачи эндоваскулярных вмешательств встречаются в 15-20% наблюдений и связаны в первую очередь с анатомическими препятствиями при продвижении катетера во внутреннюю семенную вену вызванными индивидуальными особенностями венозных сосудов. Применение окклюзирующих эмболов приводит к появлению риска их миграции в легочные артерии, хотя ввиду малого размера, они не создают серьезных проблем. - Шунтирующие операции – предполагают создание шунта – обходного пути оттока крови от яичка, минуя левую почечную вену. Семенную вену вшивают в бедренную, подвздошную или гипогастральную вену. Эти операции сложны и не всегда эффективны из-за риска тромбоза шунта, возникающего вследствие низкого градиента давления между сшиваемыми венами и слабого кровотока.
Как проводится эмболизация варикоцеле
- Через прокол бедренной или локтевой артерии хирург вводит катетер – тонкую полую трубку, толщина которой не превышает полутора миллиметров.
- Катетер проводят по сосудам до тех пор, пока он не достигнет яичка.
- Трубку подводят к нужной вене (чаще всего это левая яичковая).
- Выполняют ангиографию – исследование сосудов с контрастным веществом. Это исключает вероятность ошибки при проведении дальнейших манипуляций.
- После обнаружения места дилатации сосуда к нему подводится специальное эмболизирующее вещество, которое устраняет расширение яичковой вены, восстанавливая естественное кровоснабжение.






