Популярные вопросы
Мне 47 лет, у меня множественная миома матки, две миомы большая и средняя (76 мм и 40 мм) были с кровотоком по периферии, вчера прошла узи на том же аппарате и тем же врачом, оказалось, что большая миома в размерах не изменилась, но нет кровотока, может ли такое быть, до вчерашнего дня проходила узи там же 2 раза, раз в полгода и кровоток был ИР 0,5 и ИР 0.55 по периферии, чем это чревато, не может ли быть некроза из за нарушения питания? и может ли она уменьшиться в размерах без кровотока?
Уменьшение кровообращения в узлах миомы матки свидетельствует о процессах завершения роста образования. Это требует УЗИ контроля через 3 месяца. При отсутствии болевого синдрома, повышения температуры , УЗИ изменений в узле , описанных как некроз, предположить данный процесс не возможно.
Мне 31 год, у меня миома. Назначили спрей Бусерелин на 2 мес. Скажите при проявлении побочных эффектов существуют ли какие либо препараты. Очень боюсь т.к по отзывам очень страшный препарат. И через сколько примерно начинают проявляться побочные эффекты.
Вам следует придерживаться рекомендаций лечащего врача. При применении данного препарата возникает медикаментозная менопауза. Это может сопровождаться вегетативными проявлениями – жаром, приливами, колебанием настроения, нарушением сна и генитоуринарным синдромом – сухостью в половых путях. Самочувствие поможет улучшить применение Климафемина Гинокомфорт, а справится с сухостью гель Гинокомфорт с экстрактом мальвы.
Что такое миома и почему она кровит?
Опухоль, которую называют миомой, состоит из клеток соединительной ткани и гладкой мускулатуры. Она зарождается глубоко в тканях и до определенного момента представляет собой небольшой узел, никак не выделяющийся на внутренней или внешней поверхности пораженного органа. Как только размер начинает увеличиваться, опухолевое образование может оказаться как в полости матки, так и за ее пределами — на внешней стороне. Ее расположение определяет вероятность развития маточного кровотечения. Выделения появляются, как правило, если миома «ушла» в матку. Помимо локализации опухоли, на появление кровяных выделений влияют:
- размеры лейомиомы — при небольших размерах до 2,5 см, появление крови маловероятно, только если речь не идет о подслизистых образованиях на ножке;
- разнообразие патологии в анамнезе, например, развитие эндометриоза, наличие полипов или гиперпластических процессов эндометрия;
- состояние здоровья и самочувствие пациентки, заболевания крови.
Требующим экстренной госпитализации и вмешательства маточным кровотечением признается кровопотеря в объеме более 80 мл.
Скорая медицинская помощь при кровотечении
Что нормально, а что нет?

Обильные менструальные кровотечения причиняют дискомфорт и могут приводить к железодефицитной анемии. Однако не во всех случаях они указывают на патологии. Нередко это — индивидуальная особенность (хотя это стоит подтвердить врачебным мнением).
А какие признаки указывают, что не все в порядке? Как понять, месячные или кровотечение?
- Кровотечение начинается значительно раньше обычного срока менструации.
- Выделения длятся дольше семи дней.
- Они очень обильные: гигиенические средства нужно менять чаще, чем один раз в два часа.
- Появляется сильная ноющая боль в области живота, сильнее или не похожая на менструальные ощущения.
- Развивается слабость, появляются приступы головокружения, тошноты.
Имплантационное кровотечение: определение и суть этого процесса
Кровяные выделения из женских половых путей, вызванные внедрением в матку оплодотворенной яйцеклетки, называются имплантационным кровотечением. Они не являются патологией и относятся к норме.
Такие выделения настолько скудны, что не подходят под определение кровотечения. А у некоторых — и вообще отсутствуют.
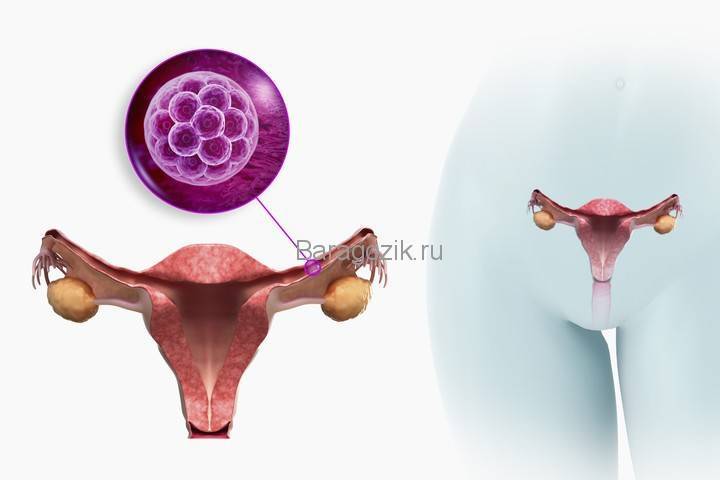
Почему же выделяется кровь?
Оплодотворенная яйцеклетка передвигается в область матки — и, прикрепляясь к слизистой оболочке, нарушает ее целостность. В результате такого присоединения повреждаются кровеносные сосуды, что и влечет за собой выход крови.
Сколько длится имплантационное кровотечение?
Обычно кровяные выделения наблюдаются на 6-12 день после незащищенного полового акта — именно столько времени требуется яйцеклетке, чтобы добраться до полости матки и прикрепиться к ней. Получается, что они бывают задолго до запланированного прихода менструации.
День имплантации легко поддается вычислению. При стандартном цикле в 28-30 дней овуляция наступает на 14 день. Если произошло зачатие, имплантационное кровотечение начнется не позднее 10 дня с момента наступления овуляции и примерно за 7 дней до предполагаемого срока менструации.
Кровянистые выделения могут прекратиться на какое-то время, а потом снова продолжиться. Но их длительность никогда не превышает двух дней.
Нередко такое кровотечение длится всего лишь в течение двух часов.
Нормы по цвету
Чаще всего такие выделения очень скудны, и женщины их могут даже не заметить.
Они бывают в виде:
- Кровяных прожилок в слизи, выделяемой из половых органов.
- Маленьких капелек крови.
- Мажущих выделений розоватого, коричневатого или кремового оттенка.
Никаких сгустков быть не должно!
Имплантационное кровотечение — это такие выделения, которые зачастую даже сложно определить, и замечает их только врач-гинеколог на приеме.
Признаки и симптомы
Чтобы не спутать эти кровянистые выделения с менструальными или определяющими патологию, важно знать их основные признаки и симптомы:
- Тянущие и давящие боли внизу живота. Похожи скорее на неприятные ощущения и дискомфорт, несильные. Вызваны спазмами мускулатуры при внедрении яйцеклетки в матку.
- Снижение базальной температуры. Незначительное и едва заметное. Буквально на 1 день.
- Слабость, вялость, постоянное чувство усталости и сонливости.
- Головокружение.
Имплантационное кровотечение, что это такое?
Первые симптомы беременности могут дать о себе знать спустя всего лишь 10 дней после половой близости. О том, что женщина беременна, она может узнать еще до задержки. А намекнуть ей об этом может появление имплантационного кровотечения.
Имплантационное кровотечение — это кровянистые выделения в небольших количествах, которые могут возникнуть в момент вживления (имплантации) плодного яйца в слизистую стенки матки.
Само по себе имплантационное кровотечение может наступить только у женщин, у которых произошло зачатие. Однако в момент оплодотворения женщину еще нельзя считать беременной, так как яйцеклетка должна проделать нелегкий путь к матке и закрепиться в ней. Чтобы вжиться в маточный эндометрий, плодное яйцо готовит себе место имплантации — углубление, в котором оно «пустит корни» для дальнейшего развития. Во время имплантации возможны микроскопические повреждения, именно их незначительным размерам и обязано малое по количеству выделение крови. Данный вид кровотечения наблюдается не у всех беременных женщин, по данным медицинской статистики их может наблюдать примерно одна из пяти будущих рожениц.
Имплантационное кровотечение со сгустками
Кровяные сгустки с вкраплением
слизи, появившиеся во время менструации, считаются тревожным признаком. Они
характерны для ряда гинекологических заболеваний. Их возникновение является
серьезным поводом для обращения к женскому доктору. К возможным причинам таких
выделений относят:
- Гормональные отклонения;
- Воспалительные процессы в малом тазу;
- Механические повреждения слизистой половых органов;
- Риск прерывания беременности на раннем этапе;
- Половые инфекции;
- Загиб матки;
- Эндометриоз;
- Патологии микрофлоры влагалища;
- Внематочная беременность.
 Внематочная беременность
Внематочная беременность
При загибе матки патологические
выделения сопровождаются схваткообразной болью, отдающей в прямую кишку. Их
появление обусловлено скоплением крови в матки из-за ее нетипичного
расположения. Вероятность беременности при загибе матки существенно снижается.
 Загиб матки
Загиб матки
При эндометриозе кровянистые
выделения могут давать о себе знать в любой день менструального цикла. Они
имеют мажущий характер и коричневый оттенок. Заболевание характеризуется
нарастанием эндометрия на органах брюшной полости. В норме эндометрий должен
выстилать внутреннюю поверхность матки. Недуг имеет гормональную природу
происхождения.
 Эндометриоз
Эндометриоз
При половых инфекциях, помимо
нетипичных выделений, появляется зуд и неприятный запах из половых органов. В
запущенных случаях инфекция распространяется на мочевой пузырь, что чревато
проблемами с мочеиспусканием и болевыми ощущениями внизу живота.
Кровяные сгустки, появление которых
спровоцировано патологическими процессами, сопровождаются и другими симптомами.
У женщины может нарушиться цикл, возникнуть болевой синдром и неприятный запах
из половых органов. При внематочной беременности аномальные выделения
появляются, как на фоне задержки, так и сразу после менструации. Характерным
признаком аномального расположения плодного яйца является боль. Если не принять
меры вовремя, возможно повреждение внутренних органов с обильным
кровоизлиянием. Поэтому при появлении подозрительных симптомов следует
обратиться к врачу.
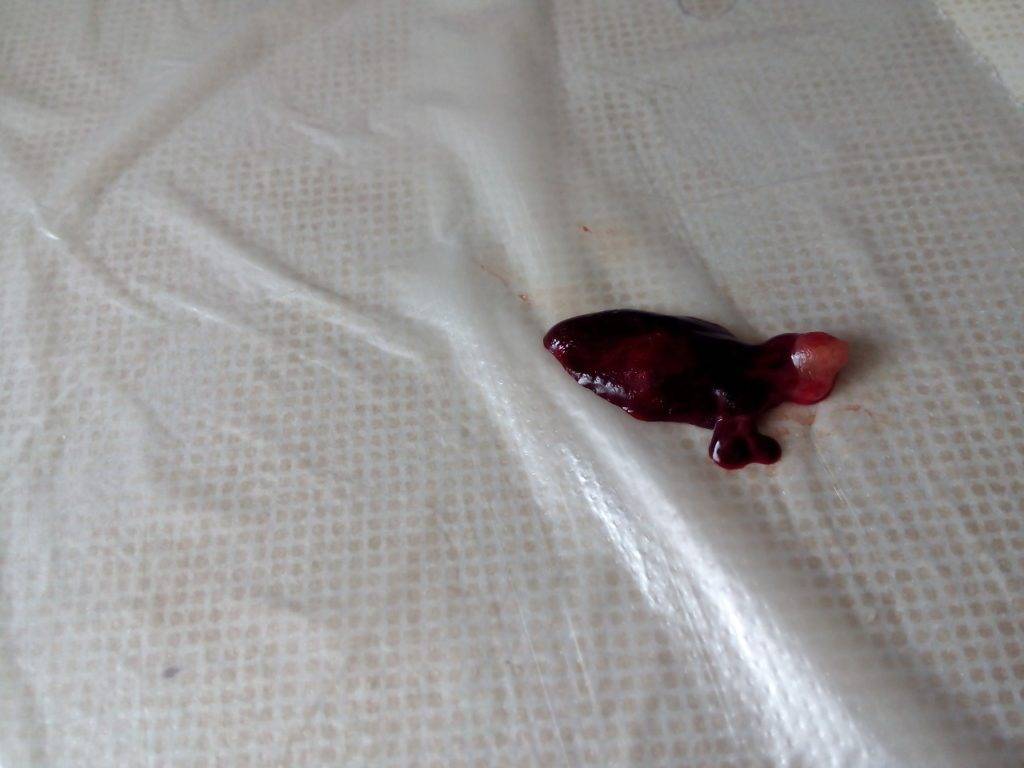 Имплантационное кровотечение со сгустками
Имплантационное кровотечение со сгустками
На какой день происходит имплантация эмбриона
Развитие нормальной беременности возможно только после правильной имплантации.
Для того, чтобы узнать на какой день произошла имплантация, следует выяснить дату овуляции, так как с этого времени и проводят расчет. Считается, что сроком внедрения эмбриона в слизистую матки является 9 день после овуляции и предполагаемого оплодотворения. Почти в половины случаев такие расчеты являются верными.
Из этих 9 дней после оплодотворения и до имплантации, 6 дней яйцеклетка перемещается по фаллопиевым трубам, где параллельно происходит ее деление. За этот промежуток времени яйцеклетка проходит три стадии развития – зиготу, морулу и бластоцисту, а остальное время эмбрион «плавает» в полости матки, до завершения процессов приготовления к имплантации. То есть, средние сроки – 9 дней, но имплантация может произойти как после этого срока, так и раньше.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Сильное кровотечение при менструации
Не всегда месячные в разных циклах проходят одинаково. Может изменяться цвет выделений, их консистенция и объем. Во время менструации вполне возможны кровотечения.
Если же сильное кровотечение наблюдается на протяжении всей менструации, то, скорее всего, в организме развивается патологический процесс, диагностировать который способен только врач.
Причинами таких обильных кровопотерь могут быть:
- Миомы матки – доброкачественные опухоли, развивающиеся из мышечной ткани стенок матки. Они не несут угрозу для жизни, но могут негативно сказываться на репродуктивной функции, а также способны проявляться рядом неприятных симптомов. Среди них болевые ощущения в нижней части живота, спине и пояснице. При миомах больших размеров у девушек может расти живот до размеров, сравнимых с беременностью на шестом месяце. При этом матка начинает давить на мочевой пузырь, возникают частые позывы к мочеиспусканию, а иногда и неконтролируемое выделение мочи. Такие явления доставляют не только физический дискомфорт, то и наносят удар по психологическому здоровью и уверенности в себе;
- Эндометриоз;
- Полипы;
- Патологический загиб шейки матки;
- Аборты и гинекологические выскабливания;
- Длительное использование внутриматочных спиралей и пр.
Кровотечения во время менструации разграничивают на несколько понятий:
- Метроррагия – это нерегулярные кровянистые выделения, возникающие в промежутке между менструациями;
- Меноррагия – продолжительные и обильные менструации;
- Менометроррагия – это длительные, но нерегулярные, возникающие время от времени кровянистые выделения;
- Полименорея – это возникновение менструации ранее, чем спустя три недели после предыдущей.
Когда боль в животе после ЭКО является патологией?
В некоторых случаях болевой синдром после экстракорпорального оплодотворения свидетельствует о нарушениях процесса зачатия или функционирования внутренних органов. От нормальной «физиологической» боли он отличается высокой интенсивностью, серьезно мешающей жизнедеятельности пациентки, большей продолжительностью и часто сопровождается следующими симптомами:
- обильными кровянистыми выделениями из влагалища;
- вздутием живота, нарушениями пищеварения (тошнотой, запорами, поносом);
- значительным повышением локальной или общей температуры тела.
Причинами патологической боли в животе при ЭКО являются следующие нарушения гестации или репродуктивной системы организма.
Синдром гиперстимуляции яичников. Это патологическое состояние возникает при введении чрезмерных доз гормональных препаратов для увеличения числа созревших яйцеклеток. Из-за этого яичники достигают в размере десятков сантиметров, что приводит к сдавливанию соседних органов, сосудов и нервов, что сопровождается выраженной болью. Также синдром гиперстимуляции может сопровождаться такими симптомами, как повышение температуры, тошнота, рвота, нарушения стула, потеря аппетита, помрачнение сознания, обмороки и т. д. Легкая и средняя степень этой патологии не угрожают жизни и здоровью пациентки и в специализированной терапии не нуждаются – достаточно прекратить курс гормональных инъекций и соблюдать режим дня и питания, предписанный врачом. Тяжелая форма гиперстимуляции яичников способна нанести серьезный ущерб женскому организму и даже спровоцировать летальный исход, поэтому при нем назначается симптоматическое лечение, направленное на устранение опасных симптомов.
Травмы. Травматизация матки и яичников свойственна процедуре экстракорпорального оплодотворения, однако в норме ущерб здоровью пациентки от них невелик и полностью устраняется в течение нескольких дней. Однако, при некорректном проведении ЭКО могут возникнуть более обширные травмы органов репродуктивной системы и брюшной полости, которые сопровождаются обильными кровотечениями, воспалениями, развитием вторичных инфекций, занесенных недостаточно чистыми медицинскими инструментами и т. д. В таких случаях болевой синдром усиливается и не проходит самостоятельно – для ее устранения требуется медикаментозное и/или хирургическое лечение.
Выкидыш. Даже правильно проведенная процедура ЭКО не дает полной гарантии успешного зачатия. У многих пациенток после переноса эмбрионов может возникнуть самопроизвольное прерывание беременности еще на стадии имплантации или после нее. В таких случаях симптоматика выкидыша аналогична таковой при естественном зачатии и включает спазматические боли в нижней части живота и пояснице, обильное маточное кровотечение.
Многоплодная беременность. Это состояние рассматривается в медицине не как патология, требующая обязательного лечения, но как осложнение, при котором женщина нуждается в особом уходе. Оно развивается в связи с тем, что при ЭКО в некоторых случаях пациентке подсаживают сразу несколько эмбрионов, чтобы повысить шансы на успешное зачатие. Как правило, из всех пересаженных зародышей успешно приживается только один, но иногда их количество может быть и большим. Из-за этого матка существенно увеличивается в своих размерах, возникает растяжение поддерживающих ее связок, что также сопровождается болезненными ощущениями. Помимо болевого синдрома, симптоматика многоплодной беременности может также включать артериальную гипертензию, анемию, рвоту, предлежание плаценты, многоводие и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Кровотечения из половых путей в послеродовом периоде
Вполне нормальным физиологическим процессом считаются кровянистые выделения из влагалища после перенесенных родов (лохии). К сожалению всех представительниц прекрасного пола, длиться они могут намного дольше, чем привычные менструации – до восьми недель, и вызваны такие выделения отделением плаценты. В данном случае патологию можно заподозрить при наличии следующих факторов:
- Лохии имеют неприятный запах;
- Кровотечения слишком сильные, прокладку приходится менять каждый час-полтора;
- Выделения длятся более восьми недель и обретают ярко-красный оттенок;
- Появляется сильная слабость, головокружение, понижение артериального давления крови;
- Выделения имеют слишком жидкую консистенцию, без сгустков крови.
Поздняя имплантация эмбриона: сроки, причины и признаки
Сроки поздней имплантации начинаются с 10 суток после предполагаемой овуляции. Иными словами, если прикрепление эмбриона к эндометрию матки происходит на десятые сутки после овуляции и более, это поздняя имплантация. При физиологический вступившей беременности она бывает редко, а вот поздняя имплантация при ЭКО – весьма частое явление.
На какой день случается самая поздняя имплантация эмбриона?
Самым поздним днем имплантации считается 12 день. Статистические данные гласят, что процент наступления беременности на 10 день составляет 27, 7%, на 11 дней шансы снижаются до 7%, а на 12 день шансы составляют всего лишь 2,7%.
Причины поздней имплантации
- Выполнение этапа переноса эмбриона в протоколе экстракорпорального оплодотворения.
- Позднее самостоятельное удаление блестящей оболочки оплодотворенной яйцеклетки в отличие от физиологической нормы.
- Недостаточные секреторные преобразования эндометрия по причине гормональной дисфункции (недостаточного количества прогестерона).
Поздняя овуляция и поздняя имплантация
Поздняя овуляция – это выход зрелой яйцеклетки из фолликула на 16-18 день овариально-менструального цикла и позднее. Это процесс абсолютно не связан с поздней имплантацией — поздняя инвазия эмбриона в полость матки далеко не всегда следует после задержавшейся овуляции.
Чтобы четко идентифицировать эти процессы женского организма, необходимо следить за моментом овуляции — погрешность в несколько дней может дать неправильные выводы об имплантации.
Одним связующим звеном поздней овуляции и поздней имплантации может быть гормональный дисбаланс как причина и позднего выхода яйцеклетки, и поздней инвазии бластоцисты в эндометрий маточной полости.
Признаки поздней имплантации эмбриона
Не существует признаков, характеризующие позднюю имплантацию эмбриона – при имплантации в любой день цикла симптомы и ощущения будут одни и те же:
- Имплантационное кровотечение — мажущие скудные выделения из половых путей в объеме не более 10-15 миллилитров на протяжении трех дней. Его особенность при поздней инвазии – это время появления — на 10 – 11 сутки после предполагаемой даты овуляции.
- Тянущие боли внизу живота минимальной интенсивности также могут указывать на успешный процесс прикрепления эмбриона к матке.
- Субфебрильная температура тела — повышение температурных показателей до 37,1-37,2 градусов.
- Также может беспокоить общая слабость вплоть до чувства головокружения. Такая симптоматика объясняется растущим уровнем прогестерона при развивающейся беременности.
ХГЧ и поздняя имплантация: нормы по дням

Уровень ХГЧ при поздней имплантации несколько отличается от такового при ее нормальных показателях.
| Дата предполагаемой овуляции | Минимальные значения | Средние значения | Максимальные значения |
| 10 | 2 | 4 | 10 |
| 11 | 3 | 7 | 18 |
| 12 | 5 | 11 | 21 |
| 13 | 8 | 18 | 26 |
| 14 | 11 | 28 | 45 |
| 15 | 17 | 45 | 65 |
| 16 | 22 | 73 | 105 |
| 17 | 29 | 105 | 170 |
| 18 | 39 | 160 | 270 |
| 19 | 68 | 260 | 400 |
| 20 | 120 | 410 | 580 |
Когда тест покажет беременность при поздней имплантации?
Тесты на определение беременности могут быть маркированы цифрами 10, 20, 25, 30. Именно эти показатели являются средними цифрами количественного содержания ХГЧ в моче, при котором тест способен распознать беременность.
Если вы воспользуетесь тестом с маркировкой 30 за пару дней до задержки менструации, то Вы увидите только одну полоску, так как ХГЧ при поздней имплантации на этом сроке ниже 30.
Но если в это же время воспользоваться тестом с маркировкой 10, то вторая линия проявится уже четко Таким образом, тест на наличие беременности с маркировкой 10 может вам сообщить радостную новость уже на 14 день после дня предполагаемой овуляции.
Месячные при поздней имплантации эмбриона
Казалось бы, как могут быть взаимосвязаны поздняя имплантация и месячные при беременности? На самом деле при поздней имплантации появление менструальноподобного кровотечения при имеющейся беременности не является редкостью.
Месячные могут характеризоваться меньшим объемом и длительностью, но беременность все же пролонгируется в полости матки. Причина этого — более поздние гормональные сдвиги, характерные для беременности, при поздней имплантации.
Влияет ли поздняя имплантация на течение беременности?
Запоздалая инвазия эмбриона в эндометрий никак не влияет на качество самой беременности и ее течение. На течение беременности может влиять только лишь локализация имплантации. Низко прикрепленный эмбрион может стать причиной диагнозов центрального, краевого предлежания плаценты, а также низкой плацентации, которые чреваты повышенным риском кровотечений во время периода вынашивания.
Информативность теста на беременность в 1-ю неделю
Каким же образом можно подтвердить или опровергнуть собственные предположения о свершившемся зачатии? К сожалению, в первые семь дней сделать это невозможно ни с помощью теста на беременность, ни на консультации врача.
Делать тест на беременность сейчас пока не стоит: он не будет информативным. Использовать тест имеет смысл только в случае задержки менструаций. Если месячные не начинаются, это может свидетельствовать о наступлении беременности. И тест станет дополнительным тому подтверждением.
Также уже после задержки стоит обратиться к врачу. Срок беременности в этот период уже будет составлять примерно три-четыре недели. И консультация специалиста в этот момент будет полезной. Первые этапы развития малыша важны не меньше, чем последующие. Именно сейчас закладываются органы и системы будущего крохи, а потому он нуждается в определенном наборе питательных веществ. На консультации врач подскажет, как изменить рацион будущей маме, какие витаминные комплексы начать принимать. А также порекомендует обследования, которые необходимо пройти в первом триместре для исключения патологий развития плода.
pixabay.com  / 
Подведем итоги
Причин возникновения маточных кровотечений на фоне миомы, как мы уже выяснили, может быть довольно много. Явная симптоматика и большой выбор вариантов лечения позволяют эффективно бороться с болезненным состоянием, но только при условии своевременного обращения за медицинской помощью к специалистам. Никакого самолечения в таком состоянии допускать нельзя! Ни самостоятельный прием препаратов для улучшения свертываемости крови, ни траволечение, ни гормонотерапия, проводимая без тщательного контроля врача не дадут положительных результатов.
Любое промедление в диагностике и лечении маточных кровотечений может привести к потере здоровья и даже стать опасным для жизни. Не стесняйтесь регулярно обращаться в женскую консультацию для планового осмотра. Своевременное выявление миоматозных узлов и контроль состояния помогут избежать проблем и предотвратить обильную кровопотерю.
- Айламазян Э.К. Неотложная помощь при экстремальных состояниях в акушерской практике. – СПб, 2003.
- Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство. – М.: Медицина,1986. – 496 с.
- Гинекология: Учебник / Под ред. Г.М. Савельевой, В.Г. Бреусенко. – М.: ГЭОТАР-МЕД, 2004. – 480 с..
- Бохман Я.В. Руководство по онкогинекологии, – Л.: Фолиант, 2002.
- Малевич К.И., Русакевич П. Лечение и реабилитация при гинекологических заболеваниях. – Минск, 1994. – 367 с.
Популярные вопросы
Мне 47 лет, у меня множественная миома матки, две миомы большая и средняя (76 мм и 40 мм) были с кровотоком по периферии, вчера прошла узи на том же аппарате и тем же врачом, оказалось, что большая миома в размерах не изменилась, но нет кровотока, может ли такое быть, до вчерашнего дня проходила узи там же 2 раза, раз в полгода и кровоток был ИР 0,5 и ИР 0.55 по периферии, чем это чревато, не может ли быть некроза из за нарушения питания? и может ли она уменьшиться в размерах без кровотока?
Уменьшение кровообращения в узлах миомы матки свидетельствует о процессах завершения роста образования. Это требует УЗИ контроля через 3 месяца. При отсутствии болевого синдрома, повышения температуры , УЗИ изменений в узле , описанных как некроз, предположить данный процесс не возможно.
Мне 31 год, у меня миома. Назначили спрей Бусерелин на 2 мес. Скажите при проявлении побочных эффектов существуют ли какие либо препараты. Очень боюсь т.к по отзывам очень страшный препарат. И через сколько примерно начинают проявляться побочные эффекты.
Вам следует придерживаться рекомендаций лечащего врача. При применении данного препарата возникает медикаментозная менопауза. Это может сопровождаться вегетативными проявлениями – жаром, приливами, колебанием настроения, нарушением сна и генитоуринарным синдромом – сухостью в половых путях. Самочувствие поможет улучшить применение Климафемина Гинокомфорт, а справится с сухостью гель Гинокомфорт с экстрактом мальвы.
Доброго времени суток. Обнаружили миому 45мм (субмукозная), идут кровяные выделения после месячных. Уже 2 недели. Врач говорит про операцию. Жду комиссии. Какая операция делается в этом случае? Меня напугали что возможно удаление матки. Мне 38 еще хочу родить.
Здравствуйте! О своих репродуктивных планах Вам следует сказать лечащему врачу. Это позволит решить вопрос в пользу органосохраняющей операции- консервативной миомэктомии. Метод – гистероскопический или полосная операция решается коллегиально с учётом технических возможностей, врачебной практики, типа субмукозного узла, его локализации и т.д.
Добрый день, мне 31 год, у меня миома. Назначили спрей Бусерелин на 2 мес. Скажите при проявлении побочных эффектов существуют ли какие либо препараты. Очень боюсь, т.к. по отзывам очень страшный препарат. И через сколько примерно начинают проявляться побочные эффекты?
Здравствуйте! Вам следует придерживаться рекомендаций лечащего врача. При применении данного препарата возникает медикаментозная менопауза. Это может сопровождаться вегетативными проявлениями – жаром, приливами, колебанием настроения, нарушением сна и генитоуринарным синдромом – сухостью в половых путях. Самочувствие поможет улучшить применение климафемина Гинокомфорт, а справится с сухостью гель Гинокомфорт с экстрактом мальвы.






