Диагностика
Диагностика инфекции мочевыводящих путей у грудничков основана прежде всего на выявлении бактериурии. Лейкоцитурия не относится к специфическим параклиническим симптомам инфекции мочевыводящих путей. Посев мочи с целью идентификации возбудителя и определения его чувствительности к антибиотикам следует провести до назначения антибактериальной терапии. Мочу для первого посева желательно взять катетером или при надлобковой пункции.
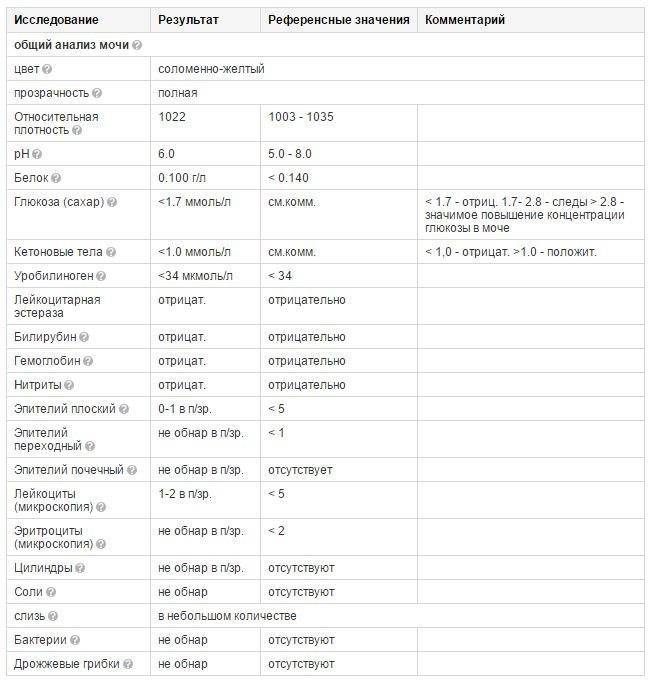
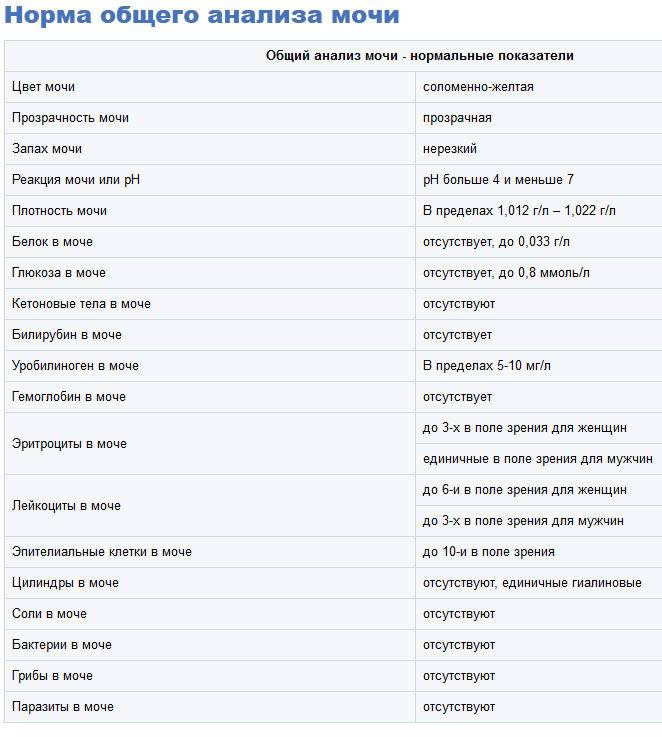
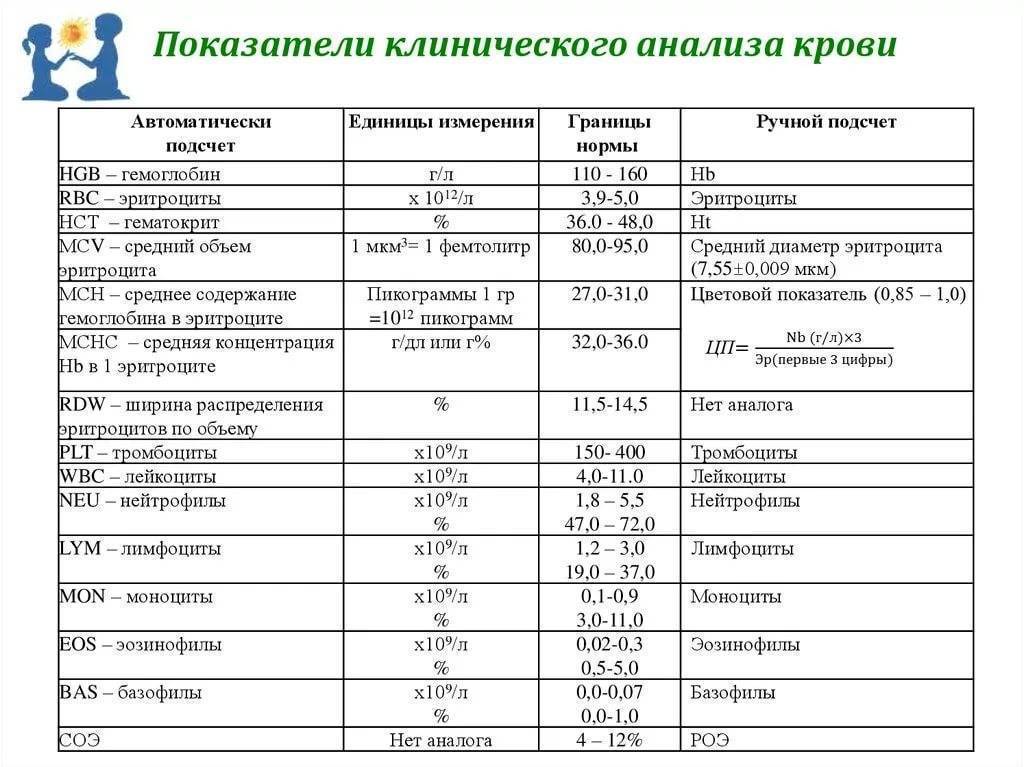
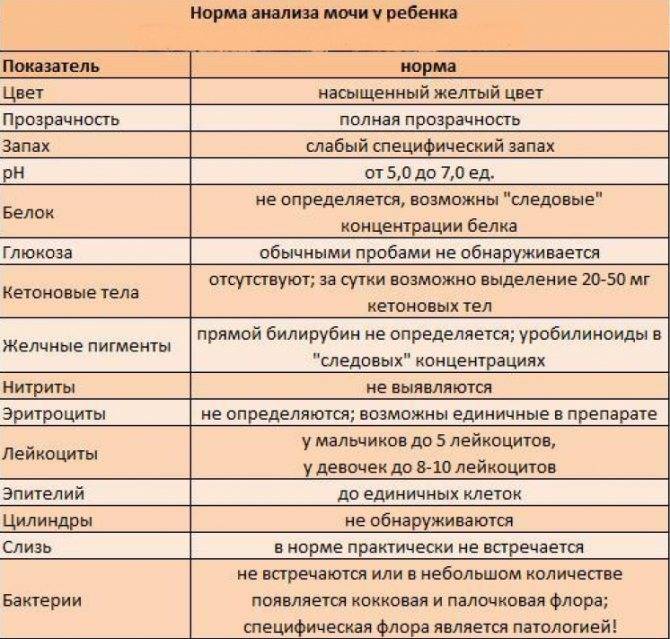
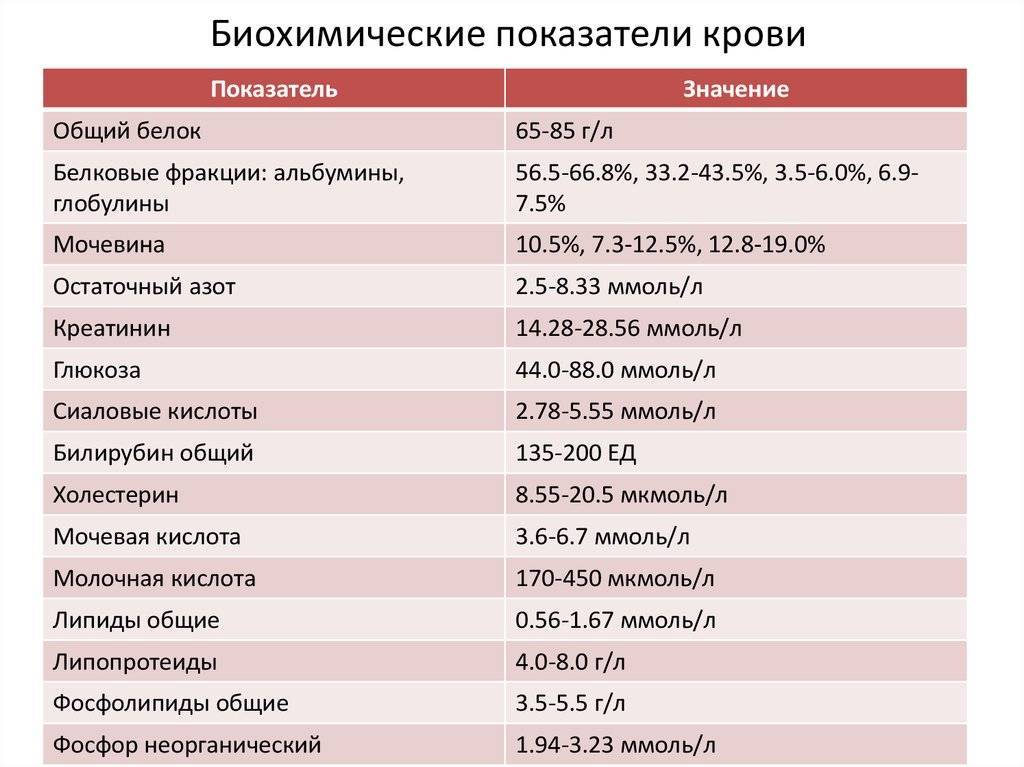
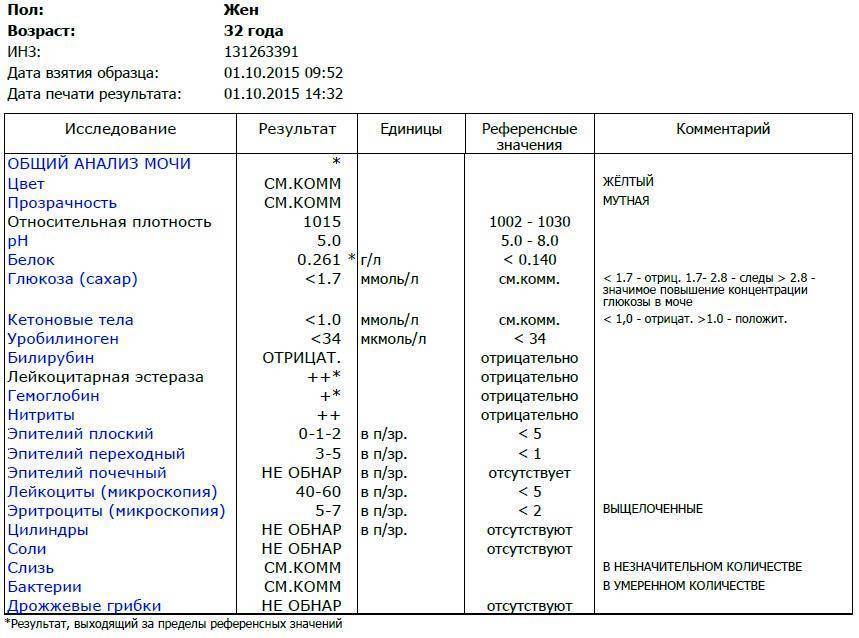
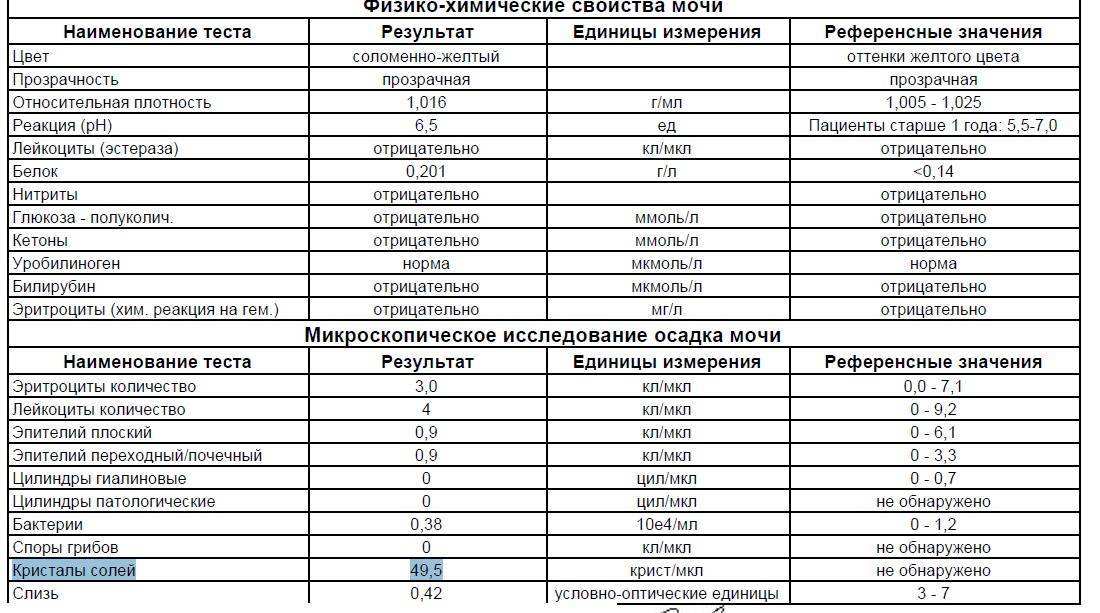
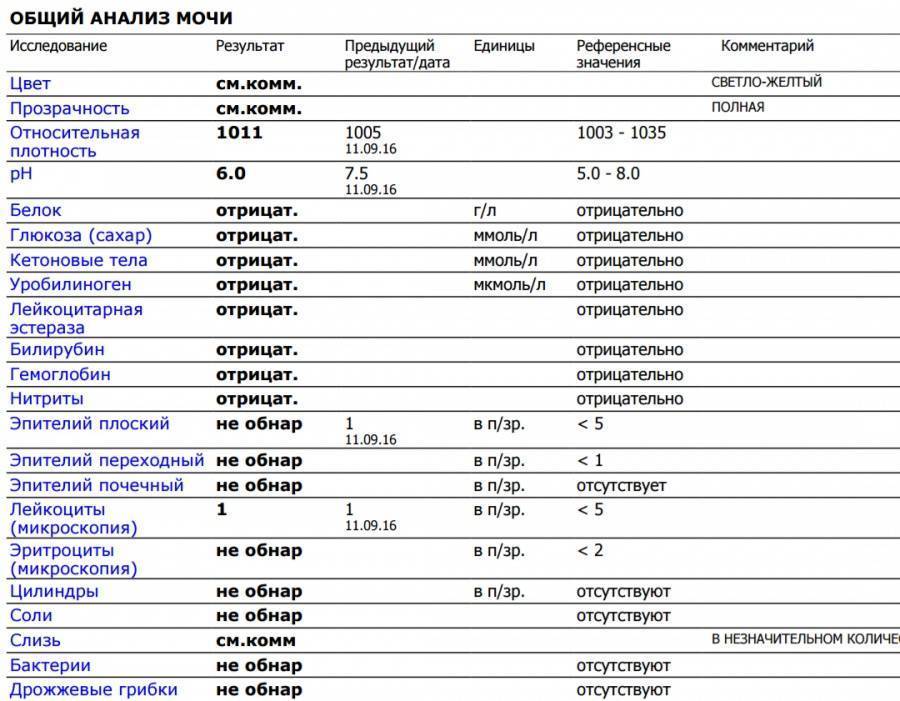
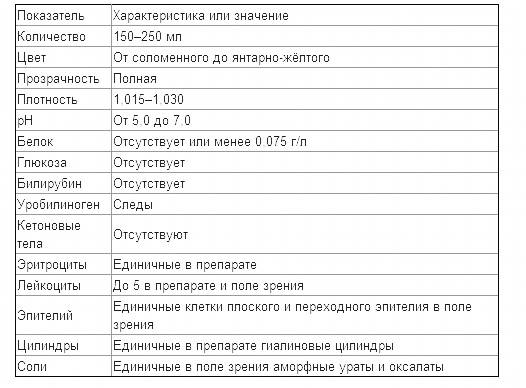
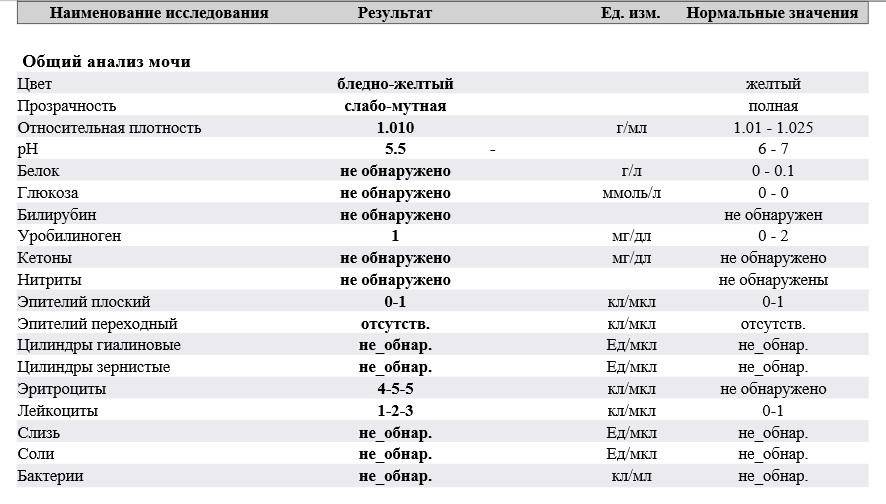
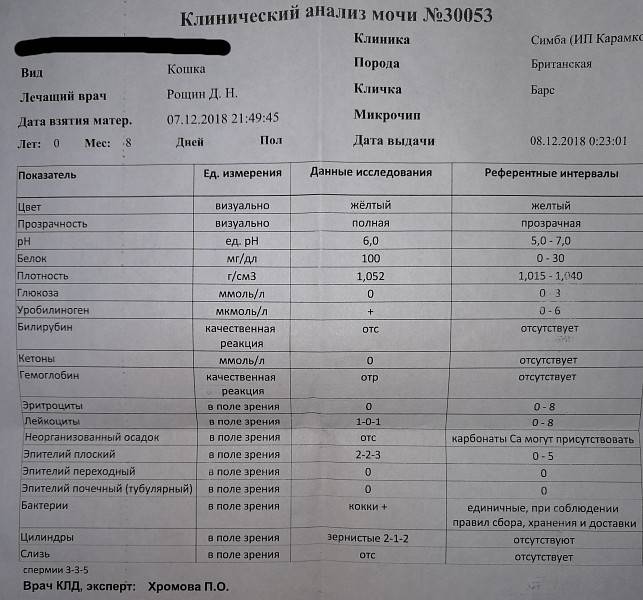
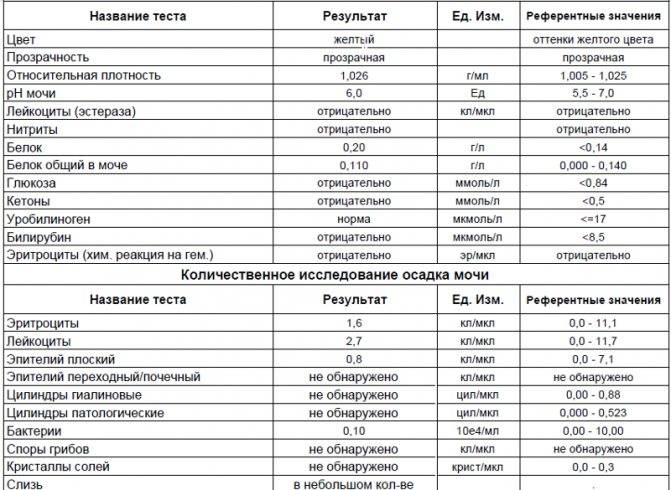
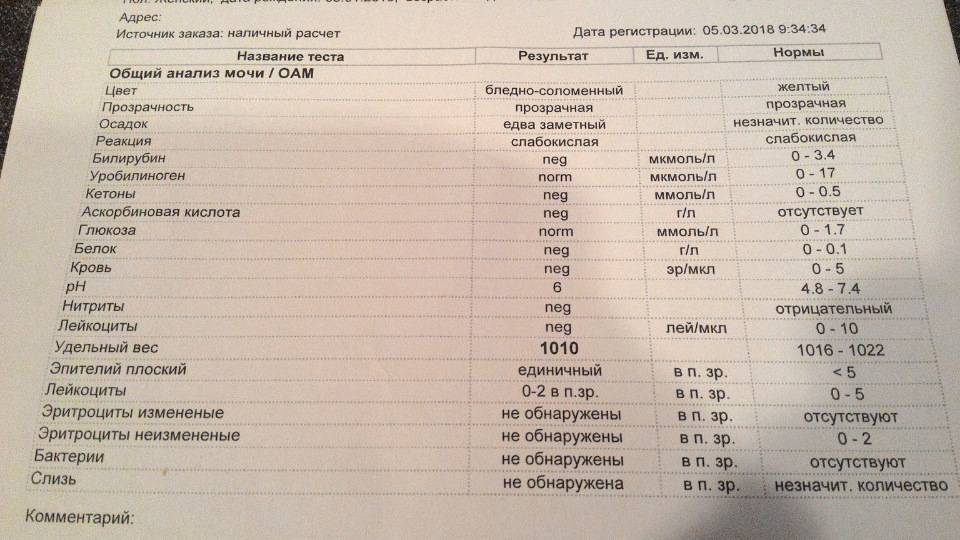
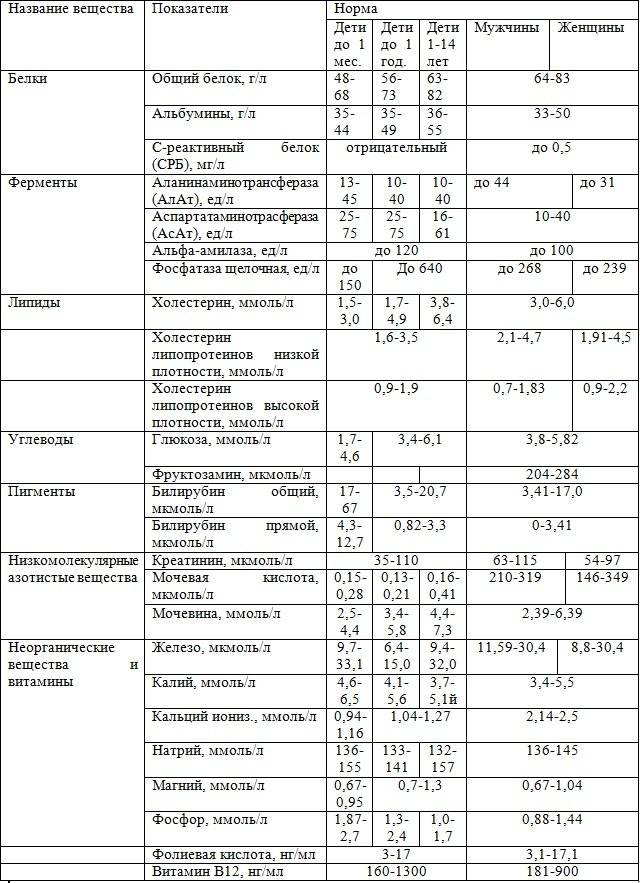
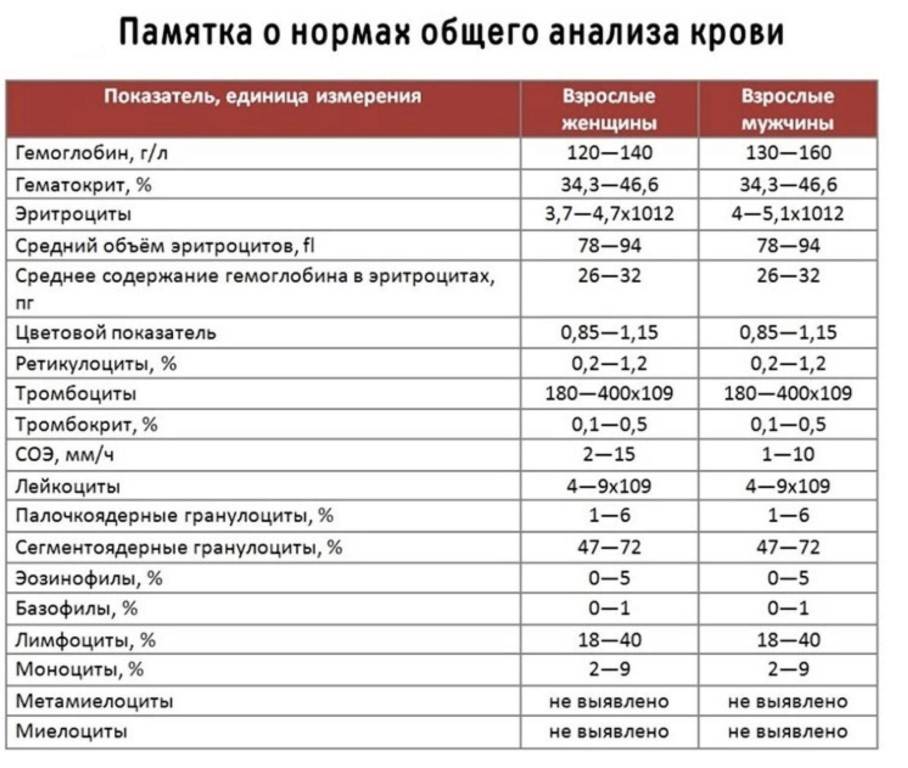
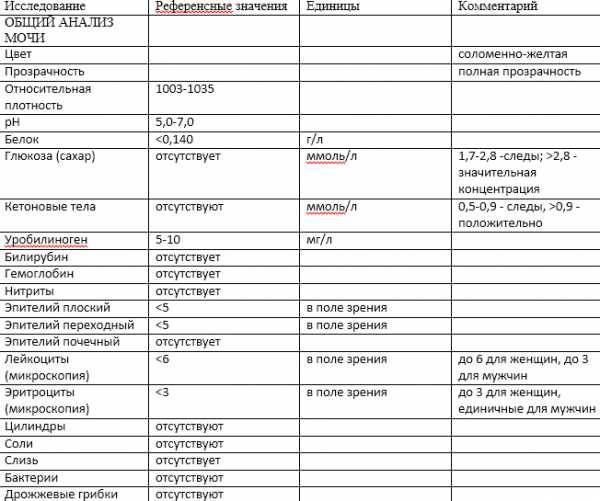
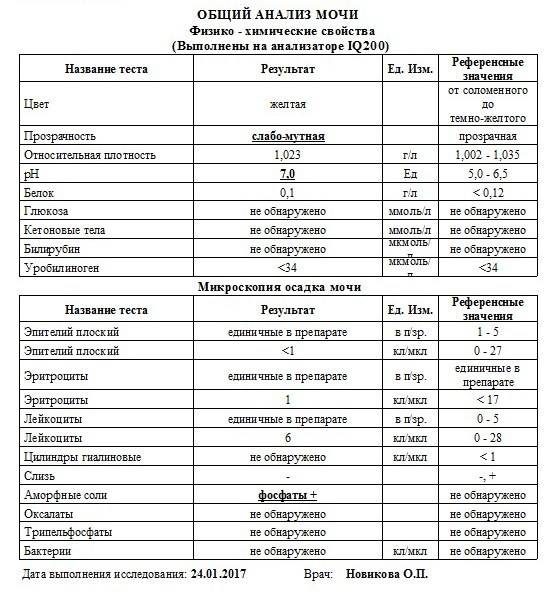
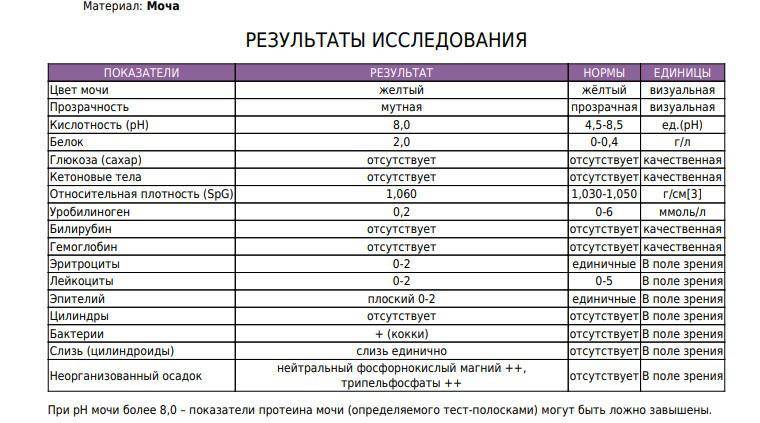
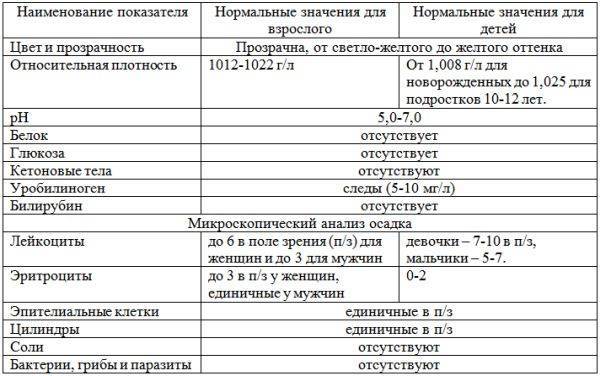
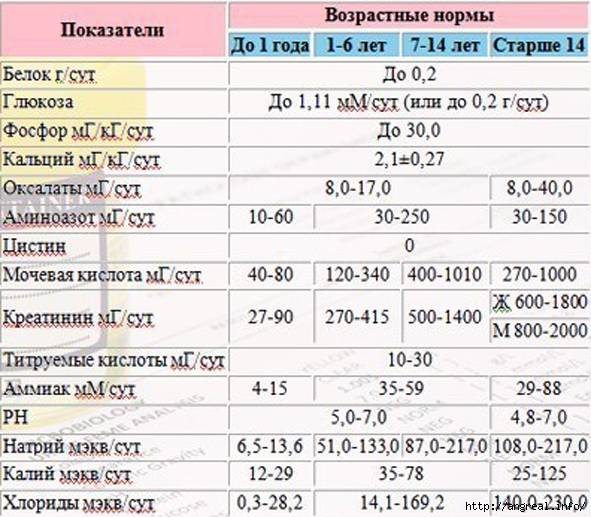
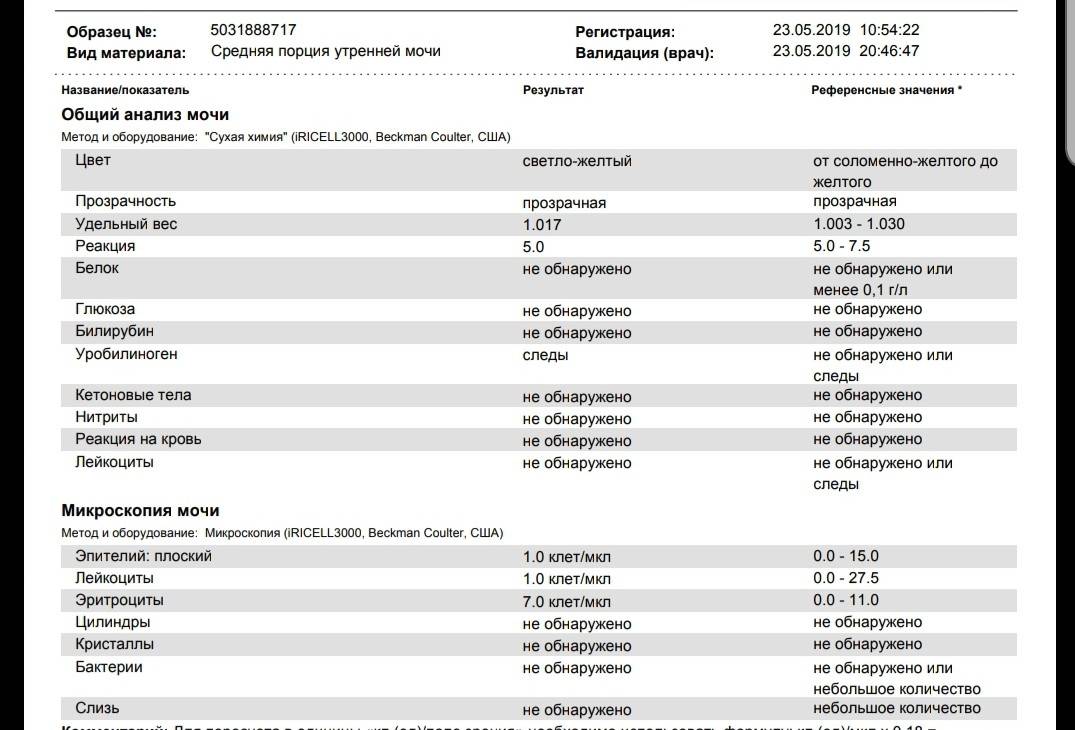
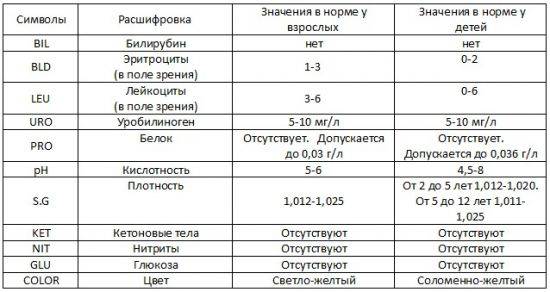
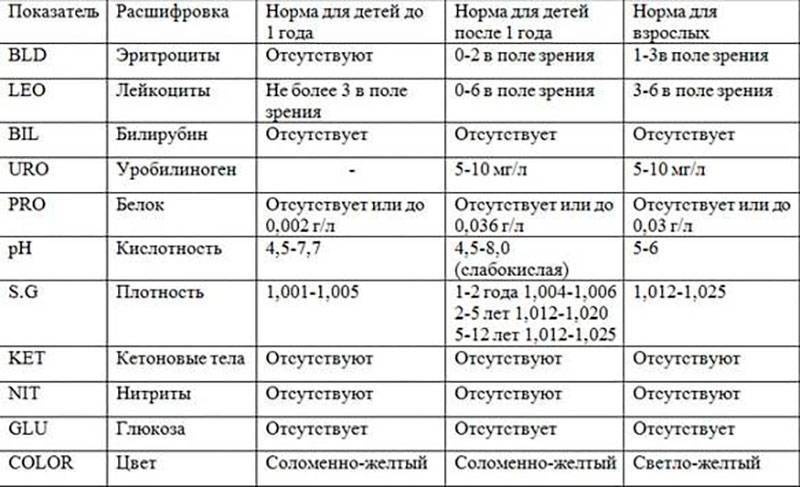
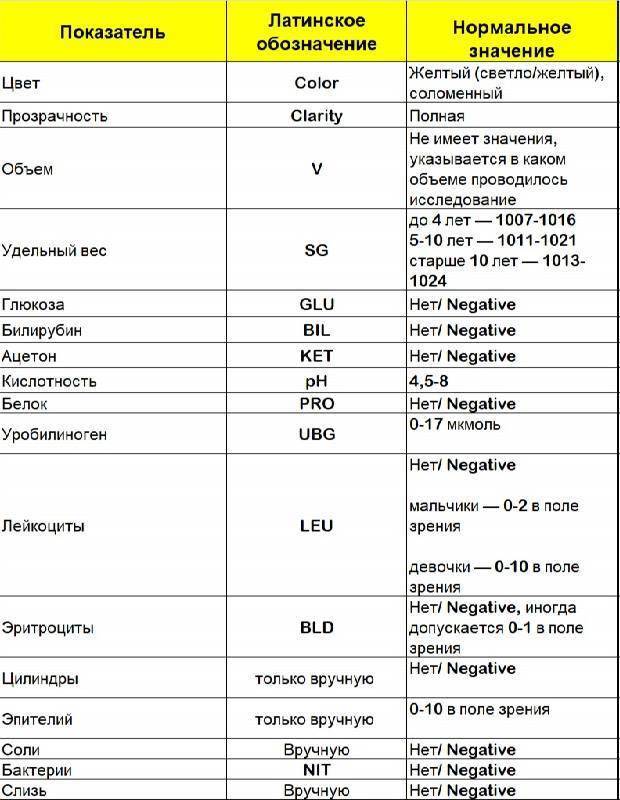
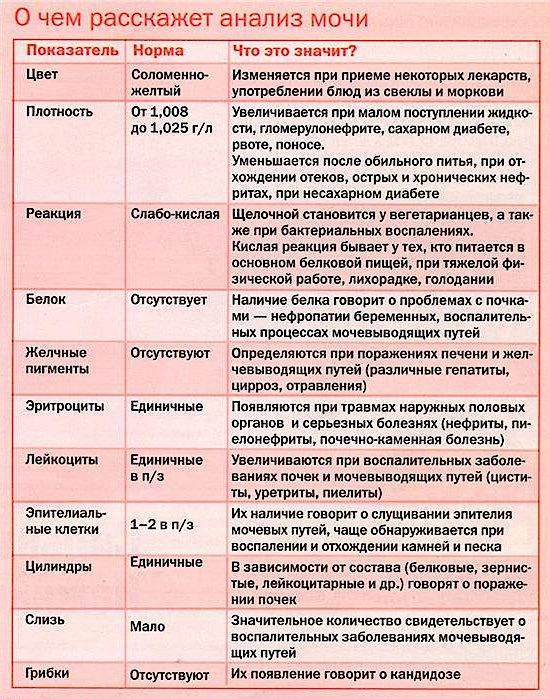
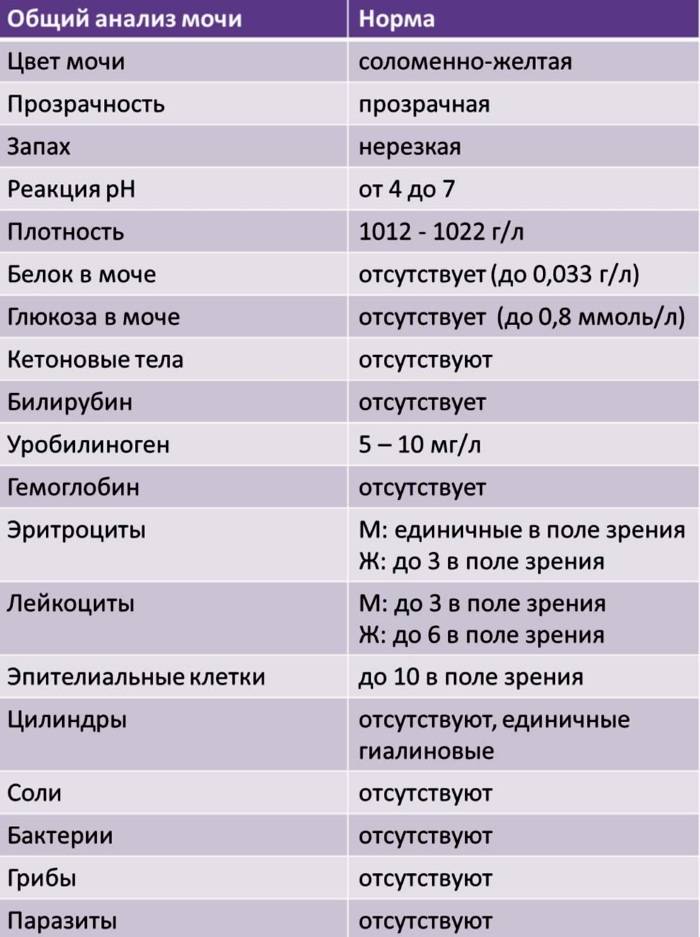
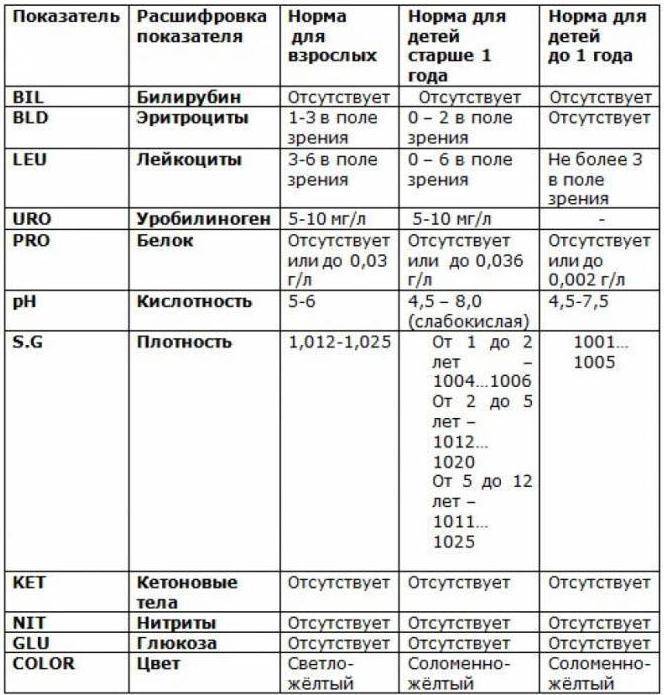
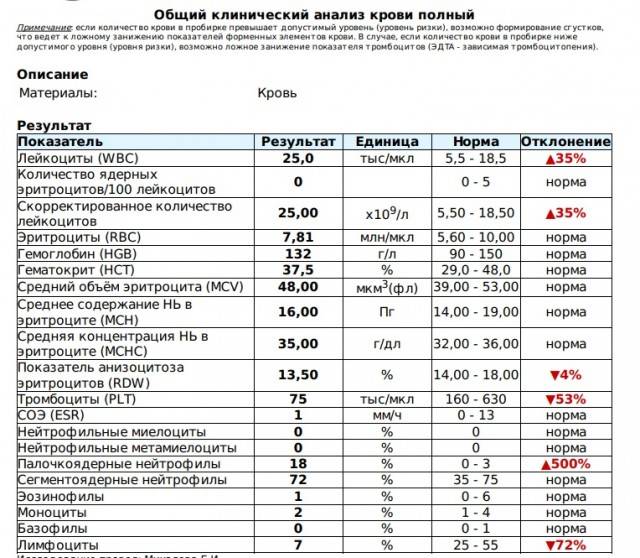
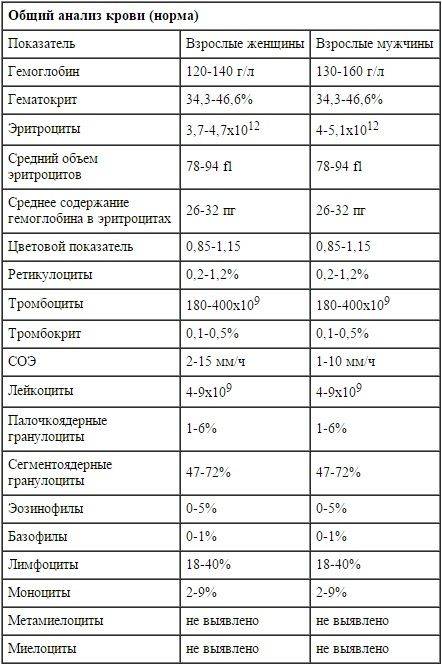
Изменения в анализе крови при инфекции мочевыводящих путей носят неспецифический характер и свидетельствуют об остром воспалительном процессе. Наблюдаются лейкоцитоз со сдвигом влево до палочкоядерных форм, ускоренная СОЭ, диспротеинемия, СРБ, анемия. Может определяться транзиторная азотемия. Часто клиническая картина не соответствует выраженности изменений со стороны крови. У недоношенных детей изменения со стороны периферической крови (лейкоцитоз, ускорение СОЭ и др.) могут отсутствовать. В анализе мочи – протеинурия (не более 1 г/л вследствие нарушения реабсорбции белка проксимальными канальцами); лейкоцитурия (более 10-12 лейкоцитов в поле зрения у девочек, более 5-6 – у мальчиков); бактериурия.
После 10-го дня от начала заболевания диагностическую ценность представляет иммунофлюоресцентное определение БПА (бактерий, «покрытых» антителами) – в моче. Выявление 5 и более бактерий, «покрытых» антителами, в одном поле зрения может свидетельствовать о пиелонефрите. Ультрасонография при инфекции мочевыводящих путей у грудничка фиксирует увеличение размеров почки, плотность паренхимы, соотношение слоев коркового и мозгового вещества, увеличение и деформацию лоханок. При цистите ультрасонографическое исследование выявляет увеличение размера мочевого пузыря, изменение контура, наличие остаточной мочи.
Диагностированный пиелонефрит у новорожденного ребенка – показание для проведения нефроурологического обследования – микционной цистографии (обязательно детям с циститом) и экскреторной урографии для верификации генеза заболевания
Экскреторная урография проводится после санации мочи (через 2-3 недели), но не раньше трех недель жизни новорожденного, принимая во внимание анатомо-физиологические особенности мочевой системы и токсичность рентгеноконтрастных препаратов. Микционная цистоуретрография выполняется после купирования клинических и лабораторных признаков заболевания
В отдельных случаях для уточнения диагноза рекомендуется проведение компьютерной томографии, магнитоядерного резонанса.
Хранилища
Сперматозоиды образуются из половых клеток, или сперматогоний, которые, как все прочие клетки организма, имеют 23 пары хромосом и способны расти и делиться. Созревающие и готовые к оплодотворению сперматозоиды хранятся в мужских гонадах (репродуктивных органах) — двух яичках, упрятанных во избежание перегрева в особый наружный мешочек, или мошонку. Дело в том, что для развития сперматозоидов требуется более низкая температура, чем для всех прочих функций организма.
Однако мейоз на удивление сложный. Вместо того, чтобы просто делить материнские и отцовские хромосомы между двумя дочерними клетками, хромосомы сначала дублируются, так что каждая из них состоит из двух нитей или хроматид. Затем дублируются отцовские и материнские хромосомы, а хромосомные плечи срастаются вместе. Для разделения этих хромосом на их хроматиды снова требуются два деления ядра в процессах, называемых первым и вторым мейотическими делениями. Это приводит к Х-образным хромосомам, состоящим из двух хроматид, удерживаемых вместе кольсиновыми кольцами только в их центре, известном как центромер.
Женские яйцеклетки образуются из оогоний, также наделенных 23 парами хромосом, но созревают внутри организма в двух резервуарах, называемых яичниками.
Прежде чем произойдет встреча сперматозоида и яйцеклетки, парные хромосомы должны разделиться на одинарные, чтобы слиться с 23 одинарными хромосомами другой клетки и образовать 23 новые пары. Благодаря этому делению зародыш наследует половину характеристик отца и половину — матери. Процесс деления парных хромосом называется мейозом.
Производятся четыре ядра гаплоидных гамет, каждая из которых содержит одну хроматидную хромосому из каждой хромосомы, другими словами, план тела. Если яйцо оплодотворено, генетический материал от матери и отца объединяется, и создается новый диплоидный набор хромосом, или просто: ребенок с носом папы и глазами мумии. В первом делении киназа побеждает на хромосомных плечах, но затем она теряет против фосфатазы в центромерах, — объясняет Захария. Последняя работа Группы теперь продемонстрировала, как киназа выигрывает борьбу с фосфатазой у центромера во втором дивизионе.
Созревшая и готовая к процессу деления сперматогония называется сперматоцитом I порядка. На этой стадии происходит деление парных хромосом, при котором в каждой из двух новых клеток оказывается половинка каждой пары. Теперь новые клетки (сперматоциты II порядка) содержат 23 одинарные хромосомы.
Такое же разделение парных хромосом происходит и в развивающейся яйцеклетке. Созревшая оогония преобразуется в окруженный фолликулом ооцит I порядка, и в процессе мейоза его парные хромосомы тоже разделяются на одинарные.
Эта универсальная киназа также присутствует в клетках человека. Нормальная клетка человека должна содержать ровно 46 хромосом. Они сочетаются с 23 парами. Пары с 1 по 22 пронумерованы по размеру и внешнему виду и одинаковы у мужчин и женщин. 23-я пара упоминается как половые хромосомы. При зачатии яйцо, содержащее 23 хромосомы от матери, сочетается с спермой, содержащей 23 хромосомы от отца. Два набора генетической информации объединяются так, что растущий эмбрион имеет 23 пары или 46 полных хромосом и представляет собой смесь генов обоих биологических родителей.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Важные факты об аскорбиновой кислоте
- Витамин С — один из важнейших для здоровья витаминов. Его роль многогранна: поддержка неспецифического иммунитета, участие в образовании надпочечниковых гормонов и коллагена, поддержание прочности сосудов и норм холестерина, повышение всасываемости железа, поставляющего в клетки кислород, участие в углеводном, белковом обмене веществ.
- Этот витамин синтезироваться самостоятельно в человеческом теле не может, в организм он поставляется извне — с пищей, соками, аптечными витаминами.
- Аскорбинка, легко растворяется водой и быстро преобразуется в другие вещества, поэтому не накапливается. Кислота проникает в тромбоциты, и далее распространяется по всем тканям и органам. В печени аскорбиновая кислота метаболизируется в дезоксиаскорбиновую, щавелевоуксусную и дикетогулоновую кислоты.
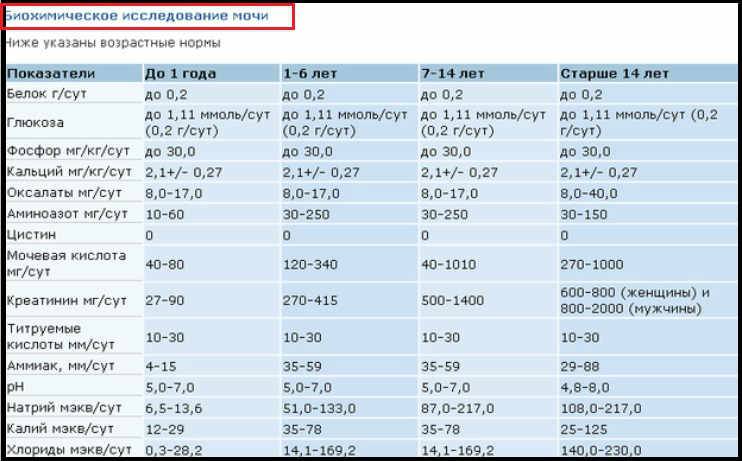
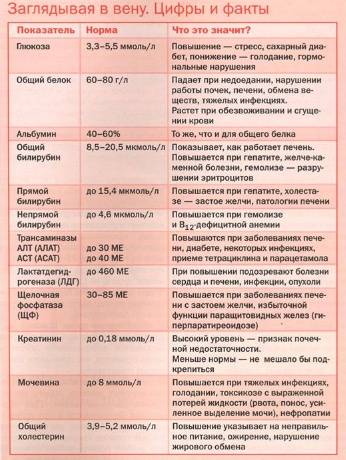
- Выводится витамин C через почки, попадая в мочу. При увеличении доз до 200 мг, уровень всасывания витамина C в кишечнике снижается на 20%. Поэтому уровень аскорбинки в моче превышает норму. Повышение норм связано с образованием камней в почках. Конкременты образуются за счет отложения самой кислоты и за счет активного образования щавелевой кислоты, участвующей в формировании камней.
- Недостаток аскорбиновой кислоты приводит к различным заболеваниям, например, к анемии, цинге и варикозу.
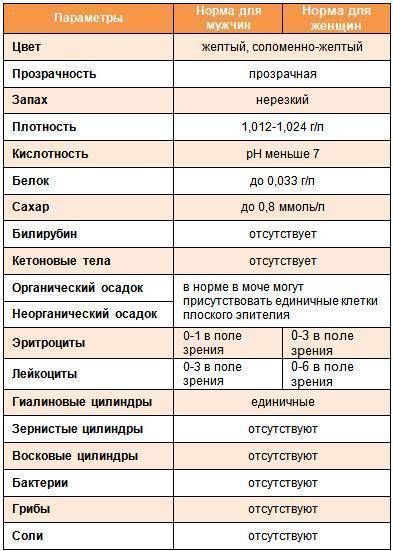
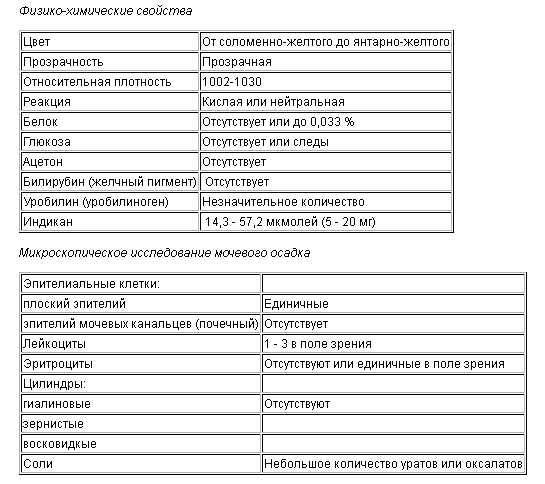
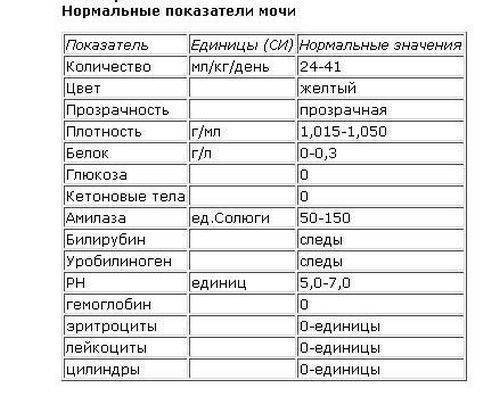
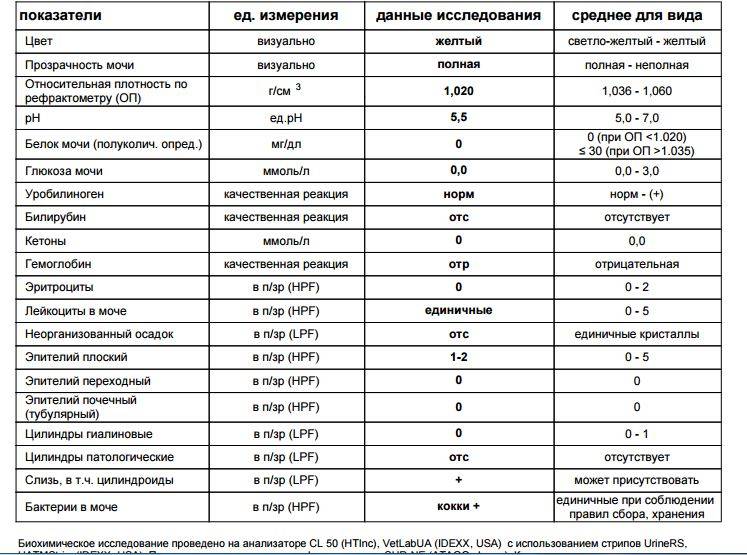
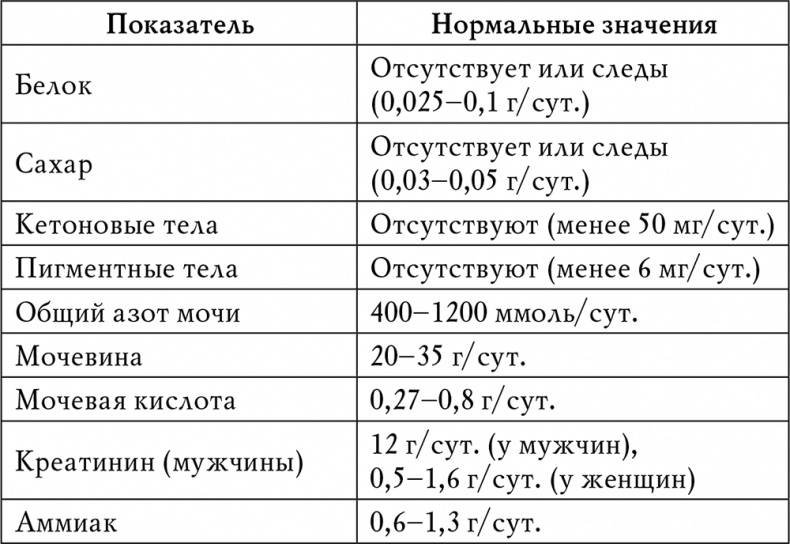
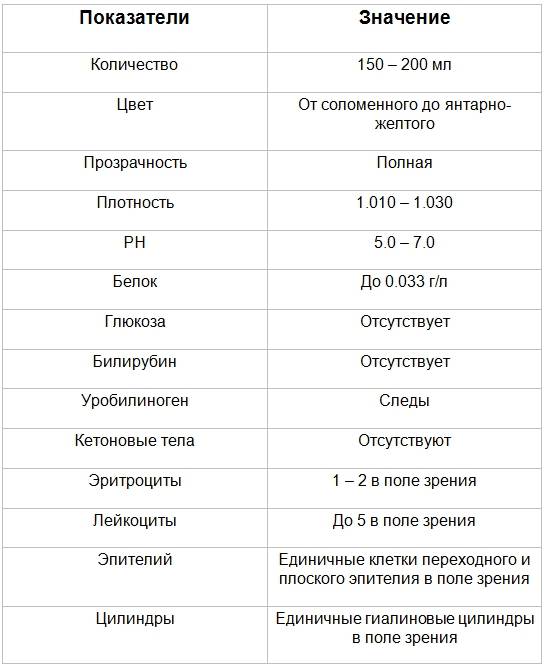
Химический состав мочи
Показатель | Единицы | Единицы СИ |
| Реакция | Нейтральная или слабокислая 1 | |
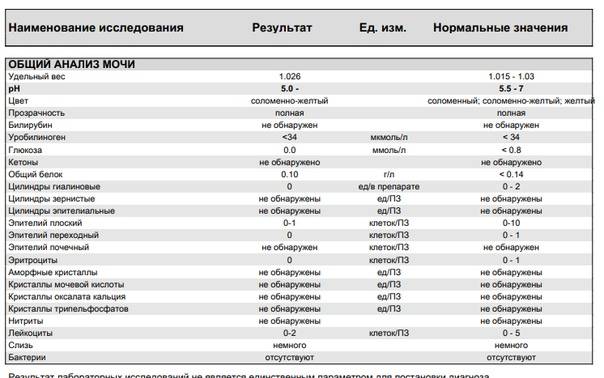
| Белок | Отсутствует, следы (25—70 мг/ сут) 2 | 0,025—0,070 г/сут |
| Сахар | Отсутствует, следы (не более 0,02%) 3 | |
| Ацетон | Отсутствует | |
| Кетоновые тела | Отсутствуют | |
| Уробилиновые тела | Отсутствуют | |
| Билирубин | Отсутствует 4 | |
| Аммиак | 0,6—1,3 г/сут | 36—78 ммоль/сут |
| Мочевая кислота | 270—600 мг/сут | 1,62—3,6 ммоль/сут |
| Пуриновые основания: | ||
| гипоксантин | 9,7 мг/сут | |
| ксантин | 6,1 мг/сут | |
| Мочевина | 20—35 г/сут | 333,0—582,8 ммоль/сут |
| Креатинин: | 0,5—2 г/с | 4,4—17.6 ммоль/сут |
| мужчины | 1—2 г/с | 8,8—17,6 ммоль/сут |
| женщины | 0,5—1,6 г/с | 4,4— 14,08 ммоль/сут |
| Креатин | Отсутствует | |
| а-амилаза | 20—160 мг крахмала/(ч—мл) | 20—160 г/(ч—л) |
| Уропепсин | 38—96 мг/сут | |
| Калий | 1,5—3 г/с | 38,4—76,7 ммоль/сут |
| Натрий | 3—6 г/с | 130,5—261,0 ммоль/сут |
| Хлор | 120—170 мэкв/л (600—740 мг%) | 120—170 ммоль/л |
| Неорганический фосфор | 0,6—1,2 г/с | 0,019—0,038 ммоль/сут |
1 Щелочная реакция появляется на овощной диете, щелочном питье, на высоте пищеварения.2 Транзиторная протеинурия возникает в результате мышечной работы, физического напряжения.3 Функциональная гликозурия возникает при эмоциональном напряжении, избытке сахара в пищ введении адреналина.4 Прием антипирина дает ложноположительную реакцию
Причины возникновения
Наиболее частым возбудителем инфекции мочевыводящих путей у грудничка является Escherichia coli благодаря своей вирулентности и механизмам устойчивости – выработке плазмидных бета-лактамаз широкого спектра. Кроме кишечной палочки, этиологическими факторами могут быть грамотрицательные (Klebsiella, Enterobacter, Proteus) и грамположительные бактерии (Staphylococcus epidermalis, Staphylococcus aureus). Кишечная палочка в 75-80 % становится возбудителем неосложненной инфекции мочевыводящих путей; осложненная инфекция мочевыводящих путей чаще вызывается протеем, клебсиеллой, грибами (преимущественно Candida albicans), Pseudomonas и только в 25-40 % – кишечной палочкой.
У недоношенных детей, длительно находящихся в стационаре на этапе реабилитации, микробный пейзаж меняется; преобладают клебсиелла, синегнойная палочка, Candida. У доношенных новорожденных после хирургической коррекции врожденных пороков мочевой системы, в отделении реанимации, после использования мочевых катетеров часто развиваются нозокомиальные инфекции мочевых путей. Наиболее распространенным возбудителем в этих случаях считаются синегнойная палочка, энтерококки, грибы Candida, коагулазо-отрицательный стафилококк и только в 15-18 % – кишечная палочка.
Развитие инфекционного процесса связано с нарушением равновесия в системе «макроорганизм – микроорганизм». Гематогенный путь распространения бактерий в пределах мочевыводящей системы возможен, однако встречается редко.
В большинстве случаев инфекция мочевыводящих путей у грудничка начинается в мочевом пузыре и потом распространяется в восходящем направлении, вызывая пиелонефрит. Восхождению инфекции способствует особая вирулентность бактерий, продуцирующих нитевидные ворсинки белковой природы, обеспечивающих фиксацию возбудителя на эпителии мочевых путей; возможность бактериальной миграции в восходящем направлении (феномен бактериальной адгезии). Восхождению инфекции также способствуют пузырно-мочеточниковый рефлюкс или обструктивная уропатия, считающиеся самыми важными факторами риска ИМП. Бактерии, достигшие почечной паренхимы, вызывают в ней воспаление. При отсутствии адекватного лечения и рецидивировании эпизодов инфекции, развиваются рубцовые изменения и необратимые поражения структуры почки. Наиболее выраженные изменения возникают при рефлюкс-нефропатии, что может стать причиной терминальной хронической почечной недостаточности.
Расшифровка результатов
Расшифровку анализа ликвора начинают с оценки внешних показателей. В норме жидкость бесцветна и прозрачна. Однако при патологиях цвет меняется:
- Красный (оранжевый) оттенок указывает на примесь крови, которая может попасть туда при кровоизлияниях, повреждениях мозга и позвоночника или опухолях.
- Желтоватый появляется из-за продуктов распада крови, наличия билирубина. Такое изменение может наблюдаться при застоях, опухолях, менингитах, гепатите, употреблении некоторых лекарств.
- Зеленый ликвор говорит о наличии гноя. Состояния, вызывающие такой цвет, – гнойный менингит, онкологические заболевания, киста.
- Коричневый или темно-красный цвет свидетельствует о разрыве кисты или о скоплении крови в месте травмы (при гематомах, геморрагиях).
Прозрачность спинномозговой жидкости – еще один важный показатель. Сравнительный анализ по этому признаку производят, сличая ликвор с дистиллированной водой. Помутнение может подтверждать содержание клеточных элементов, лейкоцитов, эритроцитов, белка и микроорганизмов. Наличие фибринозной сетки в биоматериале – тревожный знак. Свидетельствует о туберкулезном, гнойном менингите, опухолях и т. д.
Увеличение количества клеток, выявленное при микроскопическом исследовании, именуют плеоцитозом. Незначительное отклонение возможно при эпилепсии, энцефалите, травмах, менингите, рассеянном склерозе (3-500 х 106/л). Большое повышение – при абсцессе (1000-2000 х 106/л), гнойном менингите в острой форме (2000-5000 х 106/л). У новорожденных в ликворе присутствуют и другие клетки, что является нормой.
 Повышение концентрации белка в ликворе (увеличенный альбуминовый индекс), обнаруженное при биохимическом исследовании, говорит о менингите, новообразованиях, повреждениях мозга, кровоизлиянии, полиомиелите. Пониженный результат может показывать наличие инфекций, водянку мозга. Норма составляет 0,12-0,34 г/л.
Повышение концентрации белка в ликворе (увеличенный альбуминовый индекс), обнаруженное при биохимическом исследовании, говорит о менингите, новообразованиях, повреждениях мозга, кровоизлиянии, полиомиелите. Пониженный результат может показывать наличие инфекций, водянку мозга. Норма составляет 0,12-0,34 г/л.
Пониженный сахар (ниже 2,78 ммоль/л) наблюдается при менингите (бактериальном, грибковом и др.), опухолях, паразитарных заболевания (цистицеркозе и эхинококкозе). Высокие значения (более 3,89 ммоль/л) могут быть при менингоэнцефалите, мозговых травмах, ишемическом и геморрагическом инсультах, воспалениях и опухолях. У новорожденных более широкая шкала показателей – 1,94-4,16 ммоль/л.
Снижение относительной плотности (при норме в 1,005-1,009) ликвора говорит о водянке головного мозга, увеличение – о почечной недостаточности, сахарном диабете, ушибах.
Нарушение PH указывает на отклонение. Норму составляет показатель 7,3-7,4. При метаболическом алкалозе, при субарахноидальном кровоизлиянии среда становится более кислой.
Для дифференциации заболеваний производится сравнение значений лактата и пирувата, а также их соотношения с нормальными показателями.
Таблица. Значения лактата и пирувата в норме.
Лактат (ммоль/л) | Пируват (ммоль/л) | Лактат/Пируват | |
У взрослых и детей | 1,1-2,4 | 0,065-0,150 | 20/1 |
У новорожденных | 0,33-0,77 | 0,07-0,14 | 20/1 |
При повышении лактата может подтвердиться менингит, абсцесс мозга, рак мозга. Увеличенный пируват бывает при серьезных заболеваниях сердца, печени, диабете.
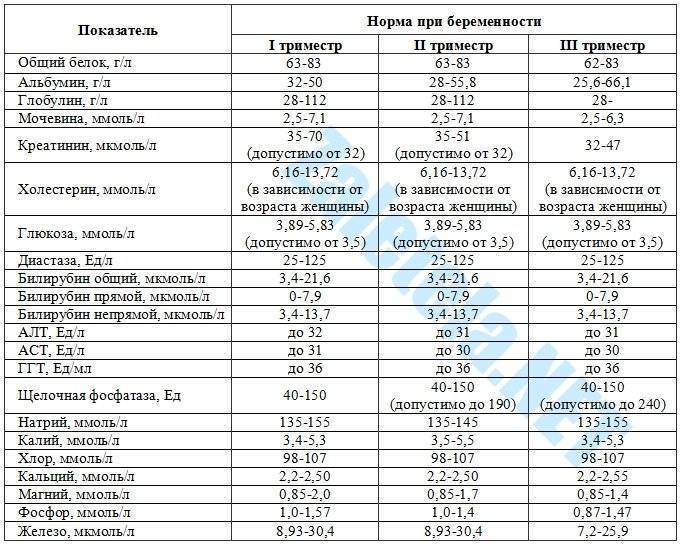
Функциональное исследование почек
Название пробы | Метод | Показатели |
| Проба на разведение | По Фольгарду (нагрузка 1,5 л воды) | Больше 50 % выпитой жидкости выделяется через 2 ч, остальная — за 3—4 ч. Относительная плот ность снижается до 1001—1003. Количество мочи в порциях 50—500 мл |
| Проба на концентрацию | По Фольгарду | Количество мочи в порциях 50— 60 мл, относительная плотность через 4—8 ч достигает 1028—1035 |
| Проба Зимницкого | Суточное количество мочи составляет 65—75 % выпитой жидкости. Дневной диурез составляет 2/3—3/4 суточного. Относительная плотность 1004—1024 | |
| Проба Реберга | Определение креатинина в крови и моче | Клубочковая фильтрация 75— 125 мг/мин. Реабсорбция 98,2— 98,8% |
| Проба на выделение индиго—кармина | Введение в вену 20 мл 0,4 % раствора индигокармина | Выделение окрашенной мочи через 5—10 мин |
| Величина канальцевой секреции | Введение фенолового красного | Выделение с мочой через 15 мин 25 % и более введенной краски |