Сахарный диабет 2 типа
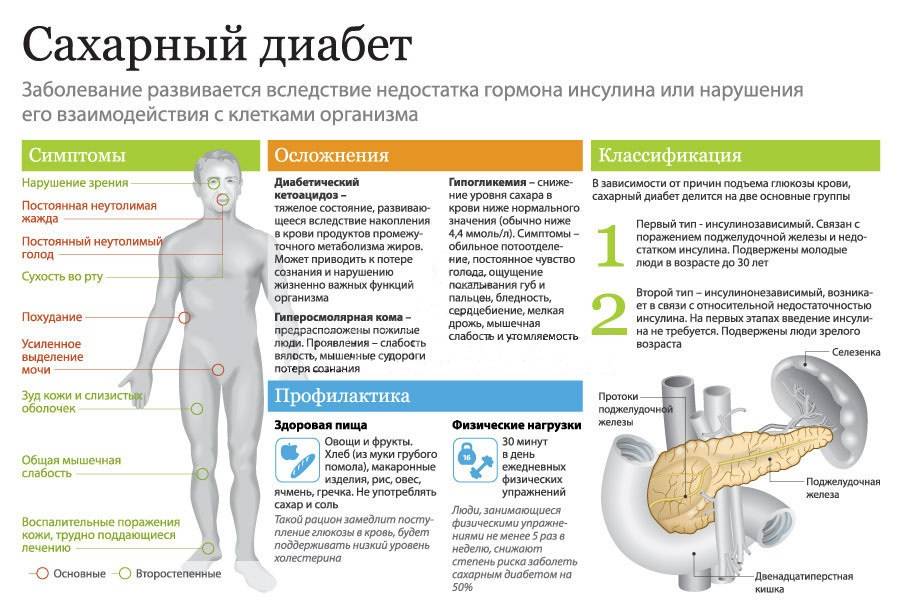
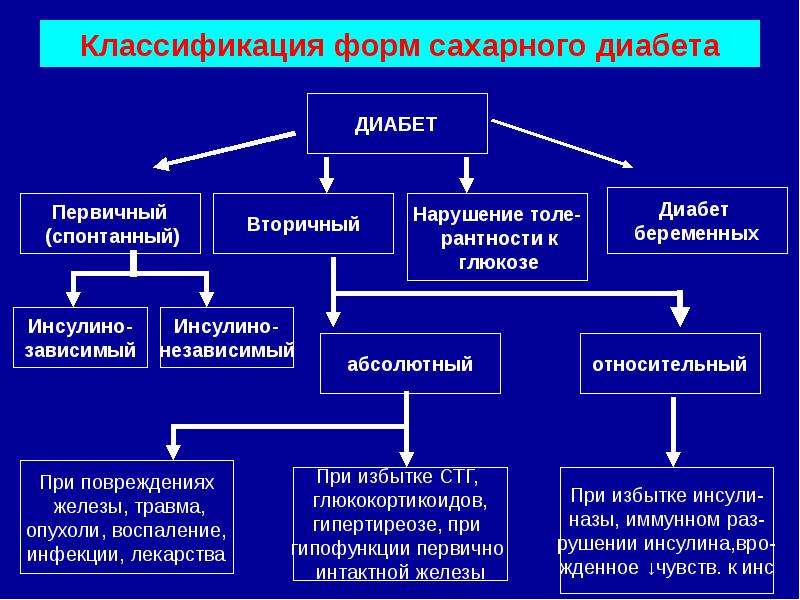
Сахарный диабет 2 типа сопровождается нормальной или повышенной выработкой инсулина. Причиной развития заболевания является несвоевременное поступление инсулина в кровь, а также снижение чувствительности клеток тела пациента к инсулину. При сахарном диабете 2 типа инсулина в крови обычно достаточно (или его уровень даже повышен), однако клетки его «не чувствуют», и глюкоза не может поступить из крови внутрь клеток. Нарушение чувствительности к инсулину обозначается термином «инсулинорезистентность».
При сахарном диабете 2 типа недостаточность инсулина имеет не количественный характер (недостаток выработки инсулина), а качественный характер (недостаточный эффект инсулина). Даже при наличии достаточных или повышенных концентраций инсулина в крови он работает недостаточно. Причины плохой эффективности инсулина могут быть различными.
У части пациентов теряется чувствительность рецепторов на поверхности клеток к инсулину. Клетки организма теряют способность связывать инсулин своими поверхностными рецепторами, поскольку эти рецепторы повреждены. Инсулин не может активировать рецепторы на поверхности клеток, а те, в свою очередь, не могут активировать механизм всасывания глюкозы в клетку. Нередко эту форму сахарного диабета 2 типа называют «диабет толстых», поскольку она встречается чаще у пациентов с повышенной массой тела.
Бывает и так, что инсулин вырабатывается дефектный, не подходящий к нормально сформированным рецепторам. В этом случае рецепторы на поверхности клеток устроены совершенно нормально, но инсулин не может с ними связаться, поскольку он имеет неверную структуру. Эту форму сахарного диабета 2 типа называют «диабет худых».
Одной из основных причин развития сахарного диабета 2 типа является наследственность – обычно у кого-либо из кровных родственников больного диабетом выявляется такое же заболевание. Важную роль в развитии сахарного диабета 2 типа играет также ожирение. Сахарный диабет 2 типа распространен значительно шире, чем диабет 1 типа – его выявляют у 2-10% населения. Лечение сахарного диабета 2 типа производится не инсулином, а препаратами, повышающими чувствительность клеток к инсулину. Использование инсулина при лечении диабета 2 типа тоже возможно, но он используется относительно редко, только в случаях невосприимчивости к сахароснижающим препаратам.
Сахарный диабет 2 типа развивается менее остро, чем диабет 1 типа. Симптомы сахарного диабета 2 типа менее выражены, поэтому пациент часто замечает их не сразу, что приводит к задержке в диагностике диабета и позднему началу лечения. Между тем, своевременная диагностика сахарного диабета 2 типа очень важна, поскольку только на ранних стадиях возможно проведение эффективной профилактики развития осложнений. Коварство диабета заключается в том, что именно на ранних стадиях, когда лечение может быть очень эффективным, пациенты чаще всего не чувствуют своего заболевания и не озабочены его лечением, поэтому склонить их к резкому изменению образа жизни, приему необходимых препаратов достаточно сложно. На этапе развития осложнений, когда качество жизни начинает значительно ухудшаться, больные сахарным диабетом 2 типа уже готовы проходить лечение, но лечение это уже менее эффективно.
Для обоих типов сахарного диабета важнейшей частью лечения является соблюдение правильной диеты.
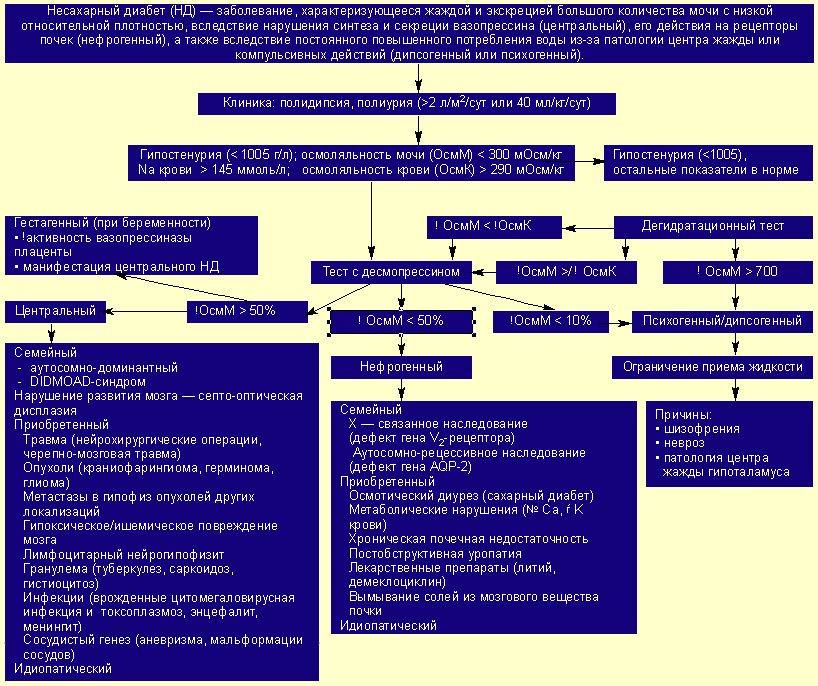
Кроме сахарного диабета 1 и 2 типов, известно еще несколько менее распространенных типов данного заболевания.
Симптомы сахарного диабета 1 и 2 типов
Дифференциальная диагностика 1 и 2 типа
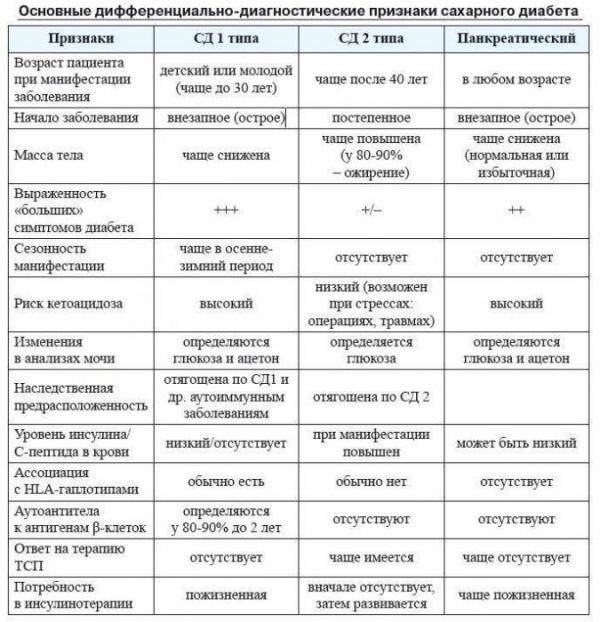
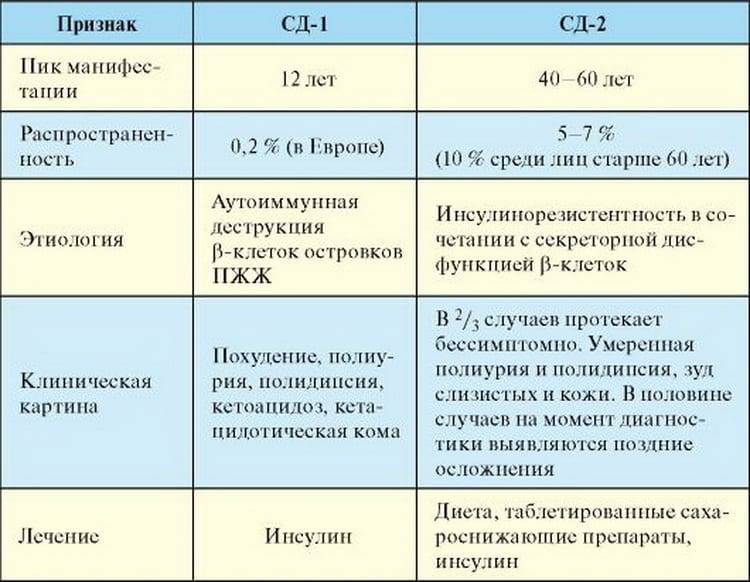
Клинические симптомы СД 1 типа возникают остро, чаще у лиц молодого возраста (между 15 и 24 годами), отмечаются сезонные вспышки после инфекции. Проявления диабетического синдрома выражены ярко, имеется склонность к кетоацидозу, часто 25-0% поступают в пре- и коматозном состоянии. При длительном течении заболевания в условиях неудовлетворительной компенсации клиническая картина будет определяться поздними осложнениями, преимущественно микроангиопатиями.
СД 2 типа. Вследствие отсутствия абсолютного дефицита инсулина заболевание манифестирует более мягко. Диагноз часто устанавливается случайно при рутинном определении гликемии. Характерна избыточная масса тела, манифестация после 40 лет, положительный семейный анамнез, отсутствие признаков абсолютного дефицита инсулина. Очень часто уже на момент постановки диагноза выявляются поздние осложнения, в первую очередь – макроангиопатия (атеросклероз), которые и определяют клиническую картину заболевания, а также латентно текущие инфекции (пиелонефрит, грибковая инфекция).
Для дифференциальной диагностики 1 и 2 типа, а также диагностики инсулинопотребности при СД 2 типа исследуют уровень С-пептида в тестах с глюкагоном и пищевой стимуляцией. (5 ХЕ). Концентрация С-пептида натощак выше 0,6 нмоль/л и выше 1,1 нмоль/л после пищевой стимуляции или введения 1 мг глюкагона свидетельствует о достаточной продукции инсулина b-клетками. Уровень стимулированного С–пептида 0,6 нмоль/л и меньше свидетельствует о потребности в экзогенном инсулине.
Источники
- Sieradzki J. (red.): Диабет. Via Medica, Gdańsk 2015, tom II, s. 539–542.
- Skyler J.S., Bergenstal R., Bonow R.O. i wsp.: Интенсивный гликемический контроль и профилактика сердечно-сосудистых приступов: значение испытаний ACCORD, ADVANCE и VA Диабет: положение о позиции Американской ассоциации диабета и научное заявление Американца Фонд Кардиологического колледжа и Американская кардиологическая ассоциация. J Am Coll Cardiol 2009, 53: 298–304.
- Advance Collaborative Group, Patel A., MacMahon S. i wsp.: Интенсивный контроль уровня глюкозы в крови и сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med 2008, 358: 2560–2572 doi:10.1056/NEJMoa0802987.
- ACCORD Study Group, Gerstein H.C., Miller M.E., Genuth S. i wsp.: Долгосрочные эффекты интенсивного снижения уровня глюкозы на сердечно-сосудистые исходы. N Engl J Med 2011, 364: 818–828 doi:10.1056/NEJMoa1006524.
- Fisher B.M., Gillen G., Hepburn D.A. i wsp.: Сердечные реакции на острую инсулин-индуцированную гипогликемию у людей. Am J Physiol 1990, 258(6 part 2): H1775–H1779.
- Galloway P.J., Thomson G.A., Fisher B.M. i wsp.: Инсулин-индуцированная гипогликемия вызывает повышение уровня С-реактивного белка. Diabetes Care 2000, 23: 861–862.
- Meinhold J., Heise T., Rave K. i wsp.: Электрокардиографические изменения при инсулин-индуцированной гипогликемии у здоровых людей. Horm Metab Res 1998, 30: 694–697.
- Gruden G., Giunti S., Barutta F. i wsp.: Продление интервала QTc независимо связано с тяжелыми гипогликемическими приступами при диабете 1 типа из исследования осложнений EURODIAB IDDM Diabetes Care 2012, 35: 125–127.
- Frier B.M.: Как гипогликемия может повлиять на жизнь человека с диабетом. Diabetes Metab Res Rev 2008, 24: 87–92.
- Anderbro T., Gonder-Frederick L., Bolinder J. i wsp.: Страх гипогликемии: связь с гипогликемическим риском и психологическими факторами, Acta Diabetologica 2015, 52(3): 581.
- Nakar S., Yitzhaki G., Rosenberg R., Vinker S.: Переход к инсулину при диабете 2 типа: неправильное представление семейных врачей о страхах пациентов способствует существующим барьерам. J Diabetes Complications 2007, 21: 220–226.
- Cryer P.E.: Гипогликемия является ограничивающим фактором в лечении диабета. Diabetes Metab Res Rev 1999, 15: 42–46.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Диабет у детей: симптомы, профилактика
Заместитель главного врача по детству государственного учреждения здравоохранения «Городская клиническая больница № 2 г. Тулы им. Е. Г. Лазарева» Татьяна Николаевна Корягина ответила на вопросы и рассказала, почему возникает сахарный диабет, и нужно ли детям проходить обследование у эндокринолога.
Число людей, больных сахарным диабетом, неуклонно растет. Каковы причины возникновения заболевания?
Сахарный диабет – заболевание, характеризующееся постоянным избыточным уровнем глюкозы в крови. Это заболевание одно из серьезных, приводящее к инвалидности ребенка.
У детей, как правило, встречается первый тип диабета. Для него характерен чрезмерно высокий уровень глюкозы в крови. Поэтому ребенок нуждается в постоянном введении инсулина.
Основные причины, отягощающие развитие сахарного диабета у ребенка:
– оба родителя или только мать больны сахарным диабетом;
– избыточный вес в момент рождения (более 4,5 кг);
– вирусные болезни;
– ожирение;
– нарушенный обмен веществ;
– слабый иммунитет.
На что нужно обращать внимание родителям?
На ранних стадиях симптомы сахарного диабета у ребенка могут не проявляться. Насторожить должны следующие признаки:
– снижение веса при повышенном аппетите;
– жажда;
– избыток мочи (более 2 литров в сутки);
– осложнения при инфекциях, их тяжелая форма протекания;
– плохая концентрация внимания;
– быстрая и сильная утомляемость;
– зуд в промежности после мочеиспускания;
– повышение глюкозы в крови более 5,6 ммоль/л;
– тошнота и рвота;
– снижение зрения (стремительное).
При обнаружении этих признаков необходимо срочно обратиться к врачу-педиатру для проведения обследования и консультирования с врачом-эндокринологом.
Что нужно знать и делать родителям при обнаружении сахарного диабета у ребенка?
– Иметь представление о характере заболевания и его возможных последствиях.
– Строго следить за соблюдением ребенком рекомендаций врача по лечению заболевания путем своевременного ввода инсулина специальной шприц-ручкой, удобной в применении, так как ребенок может сам заправлять ее, устанавливать дозу введения и вводить препарат.
– Обеспечить постоянный контроль за соблюдением ребенком режима питания, количества и состава пищевых продуктов.
– Изменить характер питания ребенка, придерживаясь следующих принципов:
отказаться от мучного и макаронных изделий; сократить количество потребления жиров животного происхождения; отдавать предпочтение фруктам (с небольшим содержанием сахаров), овощам и зелени; исключить из рациона питания ребенка копчености, острые пряные закуски и приправы, возбуждающие аппетит; вторые блюда лучше готовить на пару (противопоказаны гуси, утки, жирная баранина, свинина) и без соли, слегка подсаливая их в готовом виде (в день разрешается не более 4-5 г соли).
– Осуществлять ежедневный контроль уровня глюкозы в крови у ребенка при помощи глюкометра.
– Планировать заранее действия при нарушении обычного режима (дальняя поездка, визит в гости или в театр, физическая нагрузка), не забывая, что ребенку, находящемуся на инсулине, необходимо постоянно носить с собой сладкую конфету или 1-2 яблока для предотвращения гипогликемии.
Профилактика сахарного диабета у детей
Профилактика сахарного диабета у детей главным образом определяется правильным питанием, если он – не наследственный. Ограничьте своих детей в приеме сладенького и хлебобулочных фабрикатов; необходимо значительно снизить употребление сладкой газированной воды и шоколадок; отменить «чупа-чупсы» и сухарики. Рацион должен быть насыщен овощами, фруктами, кисломолочными продуктами.
Нужно устранять факторы риска этой болезни: предупреждать вирусные заболевания, обучить ребенка правильно воспринимать стрессовые ситуации, контролировать массу тела и заниматься спортом.
Симптомы диабета 1 типа
Определить диабет помогают внешние признаки, потому что заболевание сказывается на работе всего организма. У молодых людей до 18 лет диабет развивается очень быстро и бурно. Часто случается так, что через 2-3 месяца после стрессового события (ОРВИ, переезда в другую страну) наступает диабетическая кома. У взрослых симптомы могут быть мягче, постепенно усиливаясь.
Повод для беспокойства следующие признаки:
- Частые мочеиспускания,человек ходит в туалет несколько раз за ночь.
- Потеря веса (диета и желание сбросить вес в подростковом возрасте чревато быстрым развитием гипергликемии).
- Появление морщин не по возрасту, сухость кожных покровов.
- Повышенное чувство голода при недостатке веса.
- Вялость, апатия, подросток быстро утомляется, у него появляются тягостные мысли.
- Обмороки, резкая головная боль, проблемы со зрением.
- Постоянная жажда, сухость во рту.
- Специфический запах ацетона изо рта, а при тяжелом состоянии и от тела.
- Ночная потливость.
Если было замечено хотя бы несколько симптомов, больного следует немедленно отправить к эндокринологу.
Чем моложе организм, тем быстрее наступает кома.
Что происходит с внешностью при диабете?
СД – тяжелое заболевание, которое отражается на самочувствии и внешности. Если у человека без видимых причин ухудшилось состояние кожи и волос, причиной может являться нарушение углеводного обмена.
Специфическим признаком диабета называют зуд кожи и слизистых, который появляется без видимой причины. Кожа при диабете не только чешется, но и становится более сухой. Это вызвано повышенной потерей жидкости, нарушением работы потовых и сальных желез. Высокий сахар в крови замедляет заживление ранок на коже, снижает местный иммунитет. Также происходит повреждение мелких сосудов, из-за чего кожа теряет эластичность.
У диабетиков повышается риск инфекционных кожных заболеваний, опрелостей, грибковых поражений. Из-за расчесывания инфекция легко проникает в кожу.
Проверить уровень сахара стоит, если волосы начали заметно выпадать, произошло их истончение и поредение. Поскольку диабет провоцирует нарушение обмена веществ, волосы сразу реагируют на подобные изменения. Диабетики рискуют столкнуться с очаговой алопецией, при которой на отдельных участках головы волосы полностью выпадают. Это чаще всего происходит при диабете первого типа как последствие аутоиммунной реакции. Также причиной ухудшения состояния шевелюры при повышенном сахаре специалисты называют повреждение кровеносных сосудов, по которым к луковицам поступает кровь и питательные вещества.
Диагностика сахарного диабета
Эндокринолог обязательно назначит следующие анализы на диабет:
- Анализ на уровень глюкозы в крови. Взятие крови проводится натощак, последний приём пищи должен быть не ранее 8 часов до этого. Нормой считается показатель ниже 5,5 ммоль/литр. Показатель до 7 ммоль/литр указывает на высокую предрасположенность, 10 ммоль/литр и выше говорит о гипергликемии.
- Пероральный тест на толерантность к глюкозе. Этот анализ делается тем, у кого выявлен риск развития диабета. На голодный желудок пациент принимает раствор глюкозы. Затем спустя 2 часа берут кровь на сахар. В норме показатель должен быть ниже 140 мг/дл. Уровень сахара в крови свыше 200 мг/дл подтверждает сахарный диабет.
- Анализ на гликозилированный гемоглобин A1C. Лишний сахар в крови вступает в реакцию с гемоглобином, поэтому тест на A1C показывает, как долго в организме уровень сахара превышает норму. Мониторинг проводится каждые 3 месяца, уровень гликозилированного гемоглобина не должен превышать 7%.
- Анализ крови на антитела. Для диабета 1 типа характерно обилие антител к клеткам островков Лангерганса. Они уничтожают клетки организма, поэтому их называют аутоиммунными. Выявив эти клетки, определяют наличие и тип диабета.
- Анализ мочи — микроальбуминурия. Выявляет белок в моче. Он появляется не только при проблемах с почками, но и при повреждении сосудов. Высокие показатели белка альбумина ведут к инфаркту или инсульту.
- Скрининг на ретинопатию. Высокое содержание глюкозы приводит к закупорке мелких сосудов и капилляров. Сетчатка глаза не получает подпитки, она со временем отслаивается и приводит к слепоте. Специальная цифровая аппаратура позволяет делать снимки задней поверхности глаза и увидеть места повреждения.
- Анализ на гормоны щитовидной железы. Повышенная активность щитовидки приводит к гипертиреозу — чрезмерной выработке гормонов. Гипертиреоз опасен тем, что продукты распада тиреоидных гормонов увеличивают уровень глюкозы в крови, диабет сопровождается ацидозом (высоким содержанием ацетона в моче), остеопорозом (вымыванием кальция из костей), аритмией (сбоем сердечного ритма).
Уровень сахара в крови при сахарном диабете
Диагностические критерии сахарного диабета и других категорий гипергликемии (ВОЗ, 1999)
КОНЦЕНТРАЦИЯ ГЛЮКОЗЫ (ММОЛЬ/Л) | ||||
срок определения | цельная венозная кровь | цельная капиллярная кровь | плазма капиллярная | плазма венозной крови |
САХАРНЫЙ ДИАБЕТ | ||||
натощак | больше/равно 6,1 | больше/равно 6,1 | больше/равно 7,0 | больше/равно 7,0 |
через 2 часа | больше/равно 10,0 | больше/равно 11,1 | больше/равно 12,2 | больше/равно 11,1 |
НАРУШЕНИЕ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ | ||||
натощак | меньше 6,1 | меньше 6,1 | меньше 7,0 | меньше 7,0 |
через 2 часа | 6,7 меньше 10,0 | 7,8 меньше 11,1 | больше 8,9 меньше 12,2 | больше 7,8 меньше 11,1 |
НАРУШЕНИЕ ГЛИКЕМИИ НАТОЩАК | ||||
натощак | 5,6 меньше 6,1 | 5,6 меньше 6.1 | больше 6,1 меньше 7,0 | 6,1 меньше 7,0 |
через 2 часа | меньше 6,7 | меньше 7.8 | меньше 8,9 | меньше 7,8 |
Как поддерживать уровень сахара в крови? |
Осложнения диабета 1 типа
Помимо самого сахарного диабета, не менее опасными являются его осложнения. Даже при небольшом отклонении от нормы (5,5 ммоль/литр натощак) кровь сгущается и становится вязкой. Сосуды теряют эластичность, и на их стенках образуются отложения в виде тромбов (атеросклероз). Сужается внутренний просвет артерий и сосудов, органы не получают достаточного питания, замедлен вывод токсинов из клеток. По этой причине на теле человека возникают места некроза, нагноения. Возникает гангрена, воспаление, сыпь, ухудшается кровоснабжение конечностей.
Повышенный сахар в крови нарушает работу всех органов:
- Почки. Назначение парных органов — фильтрация крови от вредных веществ и токсинов. При уровне сахара более 10 ммоль/литр почки перестают перестают качественно выполнять свою работу и пропускают сахар в мочу. Сладкая среда становится прекрасной базой для развития болезнетворной микрофлоры. Поэтому обычно сопровождают гипергликемию воспалительные заболевания мочеполовой системы — цистит (воспаление мочевого пузыря) и нефрит (воспаление почек).
- Сердечно-сосудистая система. Атеросклеротические бляшки, образуемые по причине повышенной вязкости крови, выстилают стенки сосудов и уменьшают их пропускную способность. Сердечная мышца миокард, перестаёт получать полноценное питание. Так наступает инфаркт — некроз сердечной мышцы. Если заболевший человек не страдает сахарным диабетом, он почувствует при инфаркте дискомфорт и жжение в грудной клетке. У диабетика снижается чувствительность сердечной мышцы, он может умереть неожиданно. То же самое касается сосудов. Они становятся ломкими, что увеличивает риск инсульта.
- Глаза. Диабет повреждает мелкие сосуды и капилляры. Если тромб перекрывает крупный сосуд глаза, происходит частичное отмирание сетчатки, и развивается отслойка или глаукома. Эти патологии неизлечимы и ведут к слепоте.
- Нервная система. Неполноценное питание, связанное с серьезными ограничениями при диабете 1 типа, приводит к отмиранию нервных окончаний. Человек перестаёт реагировать на внешние раздражители, он не замечает холода и обмораживает кожу, не чувствует жара и обжигает руки.
- Зубы и дёсны. Диабет сопровождается заболеваниями полости рта. Дёсна размягчаются, увеличивается подвижность зубов, развивается гингивит (воспаление дёсен) или пародонтит (воспаление внутренней поверхности десны), что приводит к потере зубов. Особенно заметно влияние инсулинозависимого диабета на зубы у детей и подростков — у них редко можно увидеть красивую улыбку: портятся даже передние зубы.
- ЖКТ. При диабете разрушаются бета-клетки, а вместе с ними и ПП-клетки, отвечающие за выработку желудочного сока. Больные диабетом часто жалуются на гастрит (воспаление слизистой оболочки желудка), диарею (понос из-за плохого переваривания пищи), образуются камни в желчном пузыре.
- Проблемы с костями и суставами. Частые мочеиспускания приводят к вымыванию кальция, в результате чего страдают суставы и костная система, увеличивается риск переломов.
- Кожа. Повышенный сахар в крови приводит к потере кожей защитных функций. Мелкие капилляры забиваются кристаллами сахара, провоцируя зуд. Обезвоживание делает кожу морщинистой и очень сухой. У больных в некоторых случаях развивается витилиго — распад клеток кожи, производящих пигмент. В этом случае тело покрывается белыми пятнами.
- Женская половая система. Сладкая среда создаёт благоприятную почву для развития условно-патогенной микрофлоры. При диабете 1 типа типичны частые рецидивы молочницы. У женщин плохо выделяется вагинальная смазка, что затрудняет половой акт. Гипергликемия негативно сказывается на развитии плода в первые 6 недель беременности. Также диабет приводит к преждевременному наступлению менопаузы. Ранний климакс наступает в 42-43 года.
Профилактика диабета II типа у детей
Сначала необходимо определить, находится ли ребенок в группе риска. Если у него есть предрасположенность к диабету, необходимо регулярно проверять уровень сахара в крови и заняться профилактикой заболевания. В основу профилактики положены принципы рационального питания и активного движения.
Надо сказать, что здоровый образ жизни, являющийся базой для профилактики развития диабета 2 типа, не вредит ни детям, ни взрослым вне зависимости от группы риска, но для малышей с повышенной возможностью развития заболевания он особенно важен. Хорошо, если данных принципов начнут придерживаться все члены семьи.
В меры по профилактике сахарного диабета входят:
ограничение углеводной пищи, особенно быстрых углеводов, продуктов с высоким гликемическим индексом;
ограничение сахара, продуктов, богатых сахарозой, глюкозой: сладости, фруктовые соки, выпечка, виноград, некоторые сухофрукты;
ограничение жареных, острых блюд, избыточного количества специй;
составление сбалансированного меню, с обязательным наличием молочных продуктов, зерновых, мяса, овощей, особенно богатых сложными углеводами блюд из капусты, картофеля, ячменной крупы, риса, гречки, цельнозернового хлеба, овса;
регулярные приемы пищи в одно и то же время, малыми порциями, 5-6 раз в день в зависимости от возраста ребенка, отсутствие перекусов между едой. Это регулирует функционирование поджелудочной железы, помогает образовать связь выработки инсулина и поступления пищи
А малые порции способствуют нормальному, не избыточному производству ферментов;
исключение переедания, высококалорийных блюд, питания в заведениях фаст-фуда, употребления готовых продуктов из кулинарии;
внимание к работе желудочно-кишечного тракта, нормализация процессов пищеварения, включение в рацион продуктов, богатых клетчаткой;
витаминные и минеральные добавки, если они рекомендованы педиатром, тоже входят в программу профилактики диабета;
активный образ жизни, прогулки, занятия спортом. Диабет 2 типа имеет еще одно название — «диабет полных»
Поддержание индекса массы тела в пределах нормы помогает избежать его начала, особенно в детском возрасте.