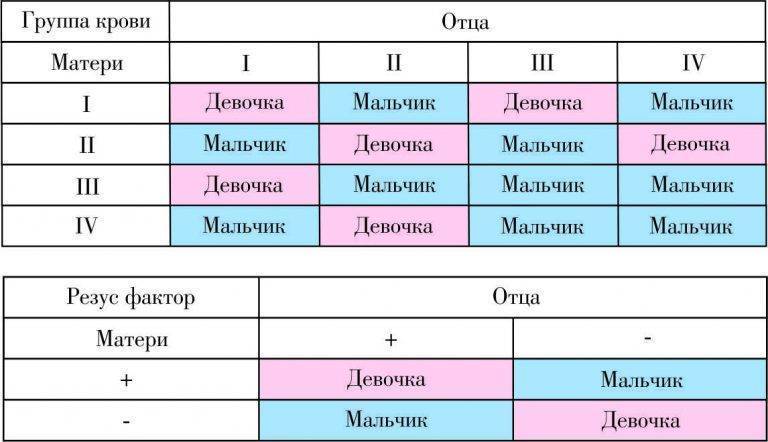
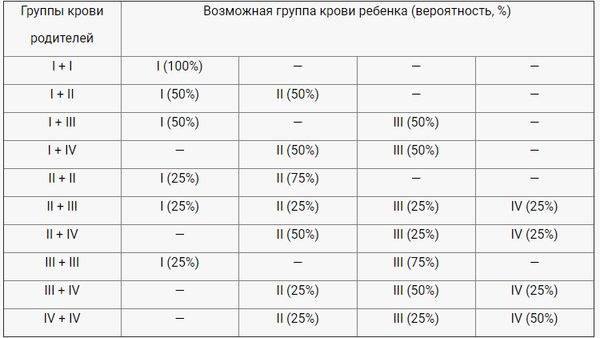
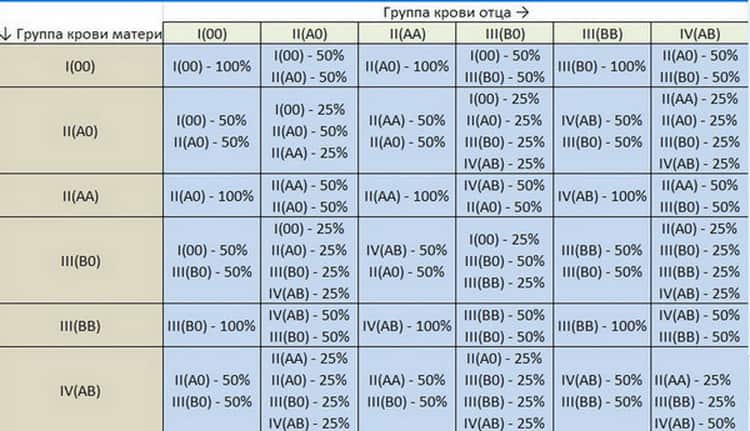
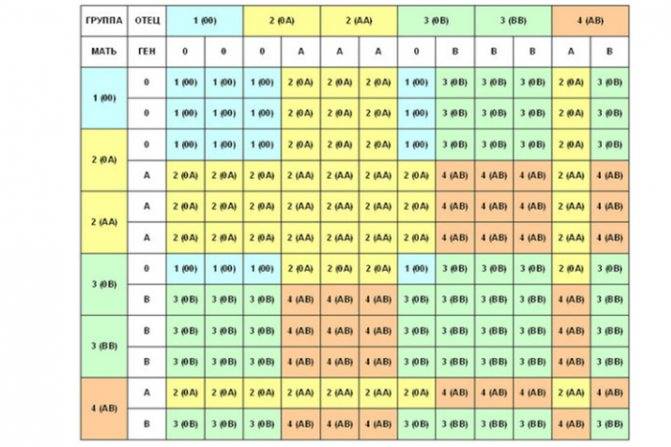
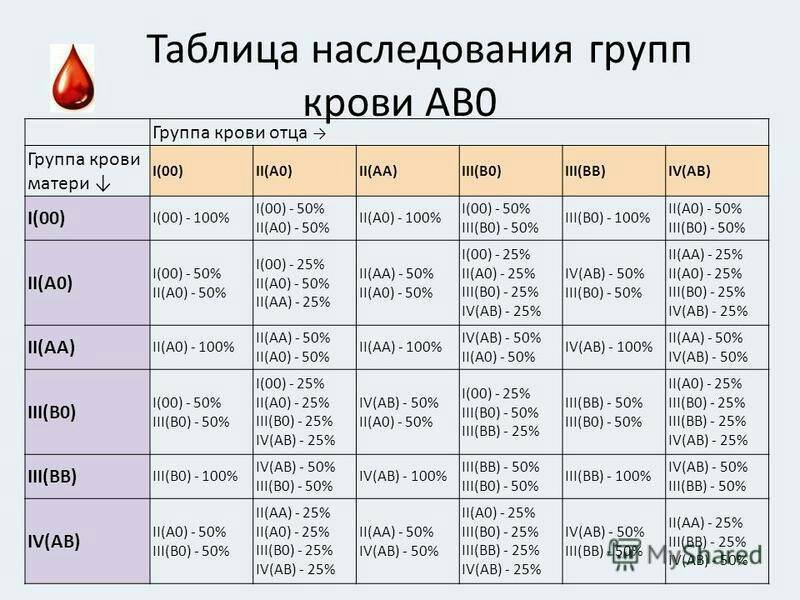
Анализ на совместимость партнеров для зачатия
Сегодня проведение анализов и полного обследования будущих родителей перед зачатием малыша является неотъемлемой частью планирования беременности, особенно первой. Молодым парам врачи настоятельно рекомендуют обращаться к врачу или в специальные центры планирования, так как подобные меры помогают обезопасить и женщину, и будущего малыша от многих возможных проблем и осложнений.
Во многом проведение обследования до зачатия сегодня оправдано, так как в настоящее время весьма значительное количество малышей рождается с пороками развития, различными отклонениями, с синдромом Дауна или аутизмом, с нарушениями работы и развития внутренних органов.
Правильное планирование беременности и изучение совместимости крови будущих родителей помогает избежать многих подобных проблем, как и осложнений течения самой беременности.
Анализ на совместимость проводится обычным способом. Для этого у обоих будущих родителей проводится забор крови из вены для определения типа биожидкости и имеющихся резус-факторов. После чего врачи оценивают возможные риски зачатия, беременности и развития плода.
Несовместимость и зачатие
Иммунологическое бесплодие
Может быть диагностировано у полностью здоровых супругов. Стимулом для постановки такого диагноза является отсутствие зачатия у пары, не практикующей никаких средств для контрацепции. Если ситуация сохраняется в течение года, обычно врачи предлагают специальную терапию.
Медицинская статистика выделяет группу пар, страдающих от иммунологической несовместимости. Эта неприятность объясняет бесплодие в шести процентах случаев. Состояние иммунологического бесплодия заключается в гибели мужских половых клеток внутри женского организма.
По какой-то причине женская защитная система распознает сперматозоиды в качестве нежелательных тел. В результате среда становится агрессивной за счет повышения выработки особых антител. От их активности жизнеспособных сперматозоидов не остается. В тех случаях, когда зачатие все же совершается, велика вероятность самопроизвольного прекращения развития беременности или наличия мощного токсикоза. Для выхода из этой ситуации применяют специальную терапию.
Партнеры, сдавшие анализ на генетическую совместимость, ожидают пару недель его результатов. В это время в лабораторных условиях из забранной крови выделяется ДНК, производится проверка нужных генов. Довольно редкой ситуацией является полная несовместимость пары на генетическом уровне. Но сегодня и это не может стать препятствием для дальнейшего размножения такой семьи. При желании можно пройти доскональное обследование. Сдать необходимые, по мнению специалистов, анализы. Далее совместно с врачом подбираются процедуры, помогающие в зачатии, нормальном вынашивании и рождении детей.
Несовместимость по резус-фактору
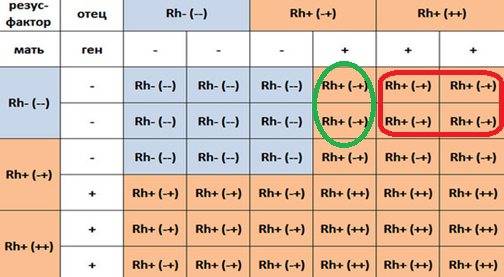
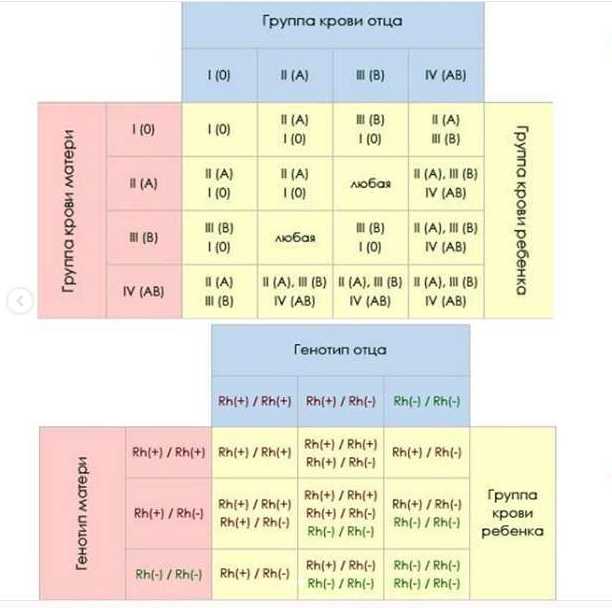
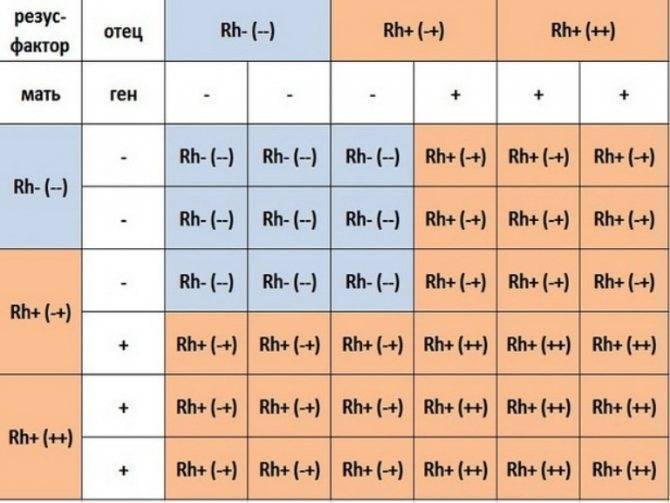
Известно, что резус-конфликт не воздействует на сам факт зачатия, но может вызывать серьезные отклонения в развитии плода. Для благополучной беременности считается положительным моментом наличие одинаковых характеристик крови супругов, то есть у них должен быть одинаковый . Например, у каждого из пары положительный резус, или наоборот, оба партнера имеют отрицательный показатель. В случае попыток зачатия потомства у супругов с разными показателями резус-фактора необходим предварительный курс лечения. Целью такой терапии является воздействие на организм женщины таким образом, чтобы не произошло отторжения плода.
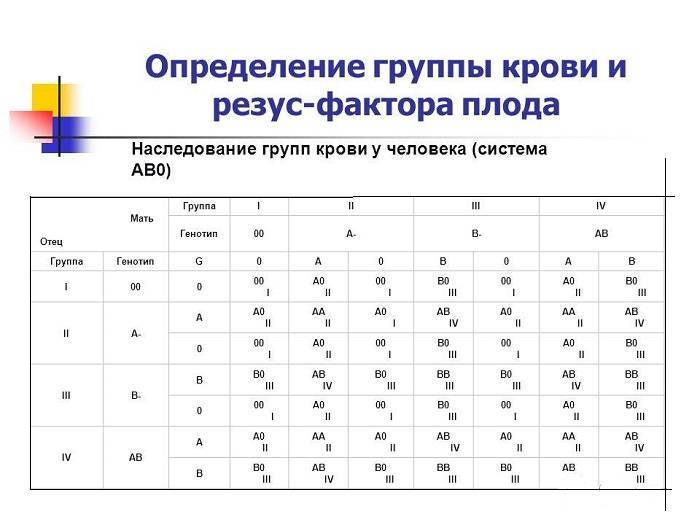
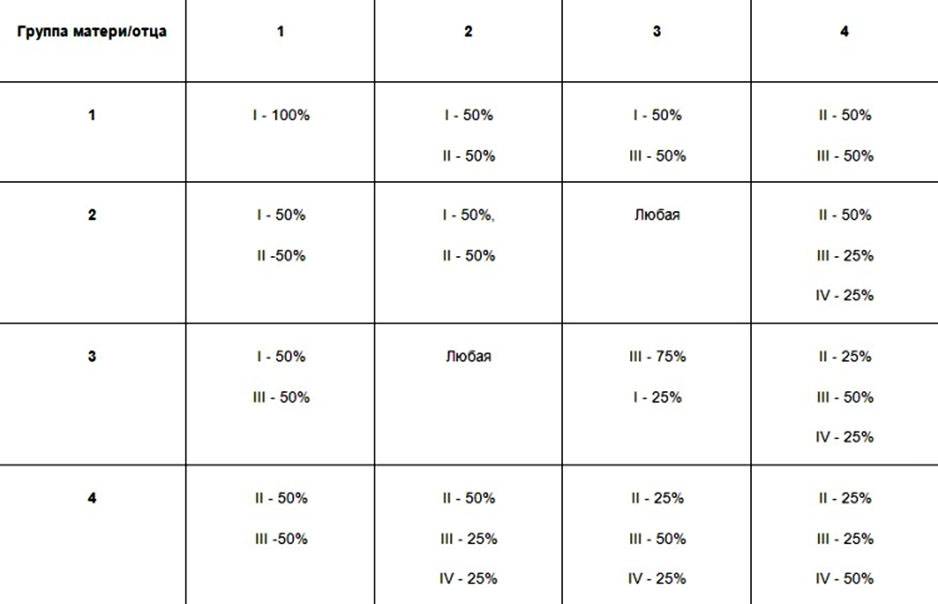
Говорят, что гарантом нормальной детородной деятельности в семье является наличие у мужчины более высокой группы крови, чем у женщины. Основываясь на исследованиях специалистов генетиков можно утверждать, что дети чаще наследуют материнские характеристики крови и отцовский тип резус-фактора.
Несовместимость при зачатии:может быть вызвана разными факторами, поэтому нужно проконсультироваться у специалиста на предмет дальнейших действий
Что такое несовместимость супругов при зачатии ребенка по группе и резусу крови: последствия и лечение
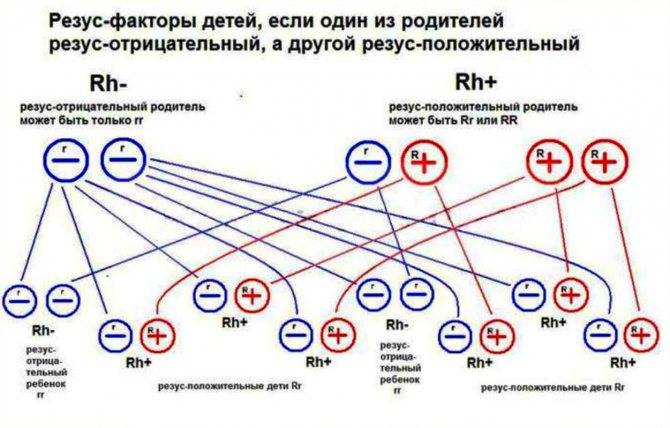
Несовместимость резус факторов крови – частая проблема на пути к благополучному зачатию ребенка. Резус фактор – это показатель белковых соединений в крови каждого человека. Так, к примеру, люди обладающие «антигенами» всегда обладают положительным резус фактором (документально он обозначается как Rh+). Но, если он отсутствует, то резус фактор отрицательный (обозначается как Rh-).
Идеальное соотношение резус факторов мужчины и женщины для благополучного зачатия – одинаковые у обоих партнеров. Однако, человек выбирает себе партнера не по группе крови, а «следуя зову сердца» и потому подобный «резус конфликт» встречается не редко (у матери крови «отрицательная», а у плода «положительная»).
Но не спешите расстраиваться, ведь эта проблема вполне решаема современной медициной. Состояние женщины регулируется специальной терапией, специалисты тщательно проводят анализы крови и делают тесты для пары, планирующей беременность. Кроме того, на данный момент существует специальный препарат, который регулирует блокирование антител иммунитетом женщины и потому благополучное вынашивание вполне реально.
Резус-конфликт в планировании беременности
Причины возникновения
Резус-фактор определяется тремя парами генов. Главный ген у каждого человека является либо доминантным (его обозначают D), либо рецессивным (d). Гомозиготный генотип – когда от отца и матери ребенок унаследовал один и тот же резус крови. Ген обозначается сочетанием DD или dd. При гетерозиготном генотипе ребенок получает два разных гена – Dd.
При генотипе DD или Dd резус-фактор человека положителен, при генотипе dd – наоборот. Однако такие подробности выясняются только при зачатии посредством процедуры ЭКО, когда пару проверяют на различные факторы. Чаще люди знают только группу крови и резус-фактор. Бывает так, что и эти параметры не определяют. Однако уже на протяжении 30 лет анализ на группу крови и резус-фактор берут еще в роддоме.
Обычно вполне достаточно и этой информации. Резус-конфликт при вынашивании может возникнуть даже в том случае, если у обоих супругов положительный резус.

Причина всегда в том, что резус-фактор ребенка не совпадает с материнским. В этом случае иммунная система женщины принимает плод за элемент, несущий в себе чуждые гены, и стремится освободить от него организм. По этому же принципу иммунитет человека борется с вирусами.
Несовместимость проявляется не всегда. Вероятность проявления негативных симптомов во время первой беременности по одним источникам не превышает 5%, по другим – 10%. Это верно, если женщина состоит на учете по беременности и учитывает назначения.
Однако есть случаи, когда при несовпадении резуса крови у матери и плода не возникает конфликт. В таком случае не развивается гемолитическая болезнь малыша, ребенок рождается здоровым.
Кроме того, в медицине зафиксированы случаи, когда при высоком титре антител в крови матери гемолитическая болезнь у плода не развивается. Специалисты установили, что в материнской крови могут формироваться антитела двух типов. Некоторые имеют достаточно большую молекулу. Такие антитела плацентарный барьер не пропускает в систему кровообращения ребенка.
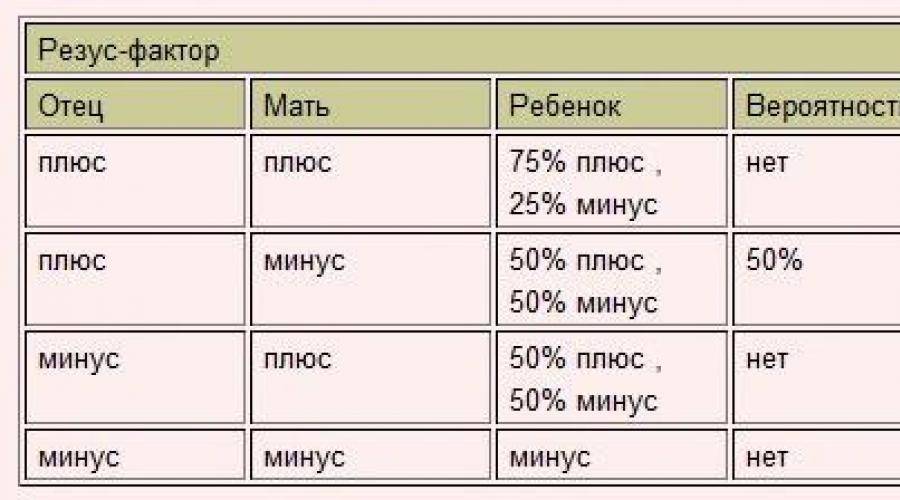
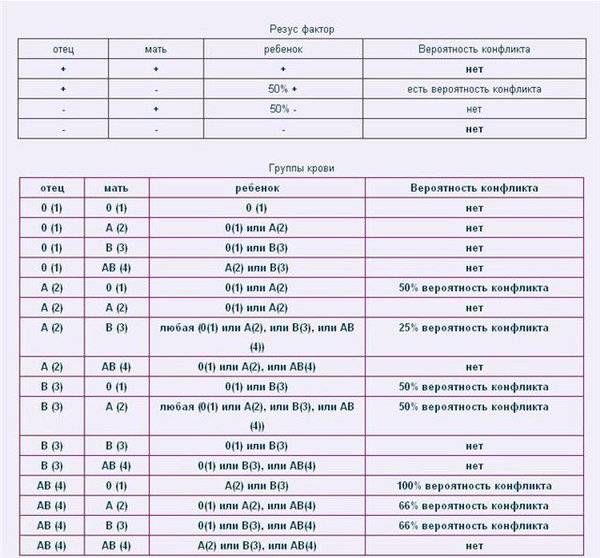
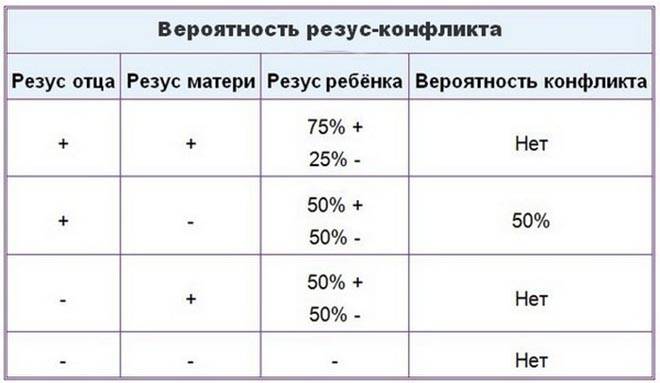
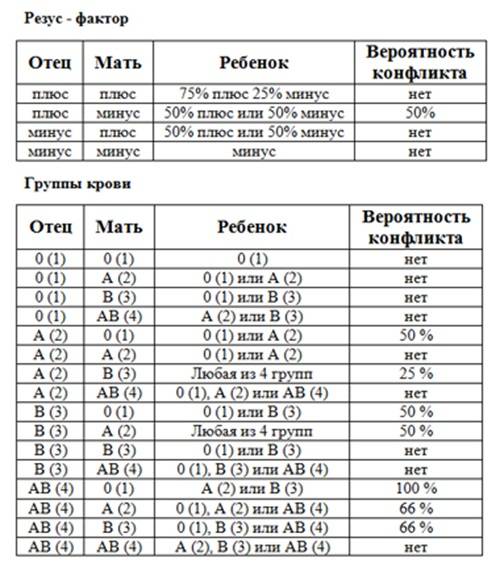
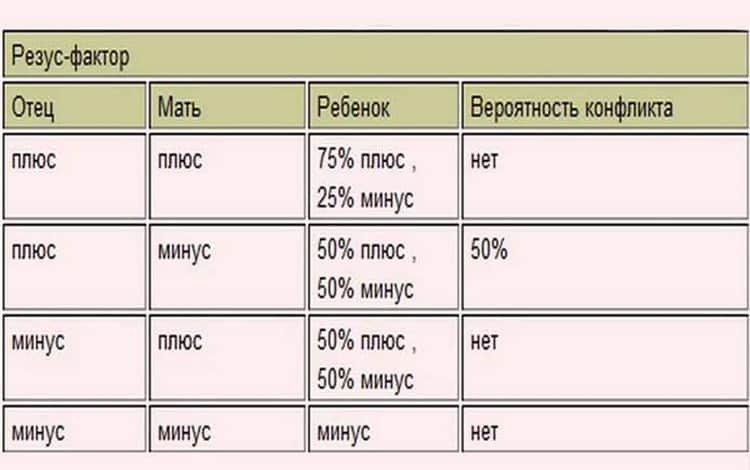
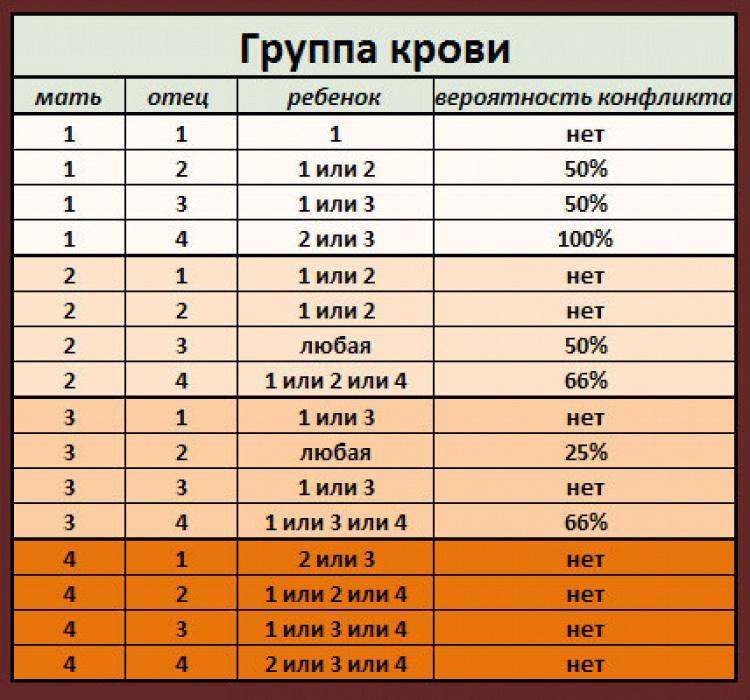
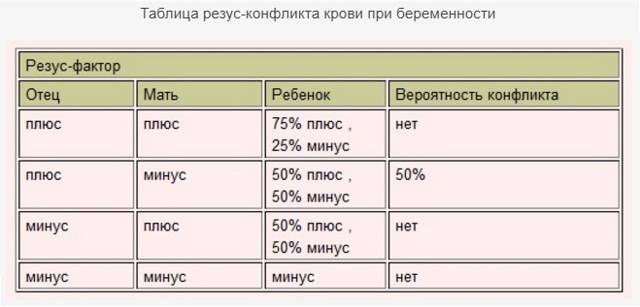
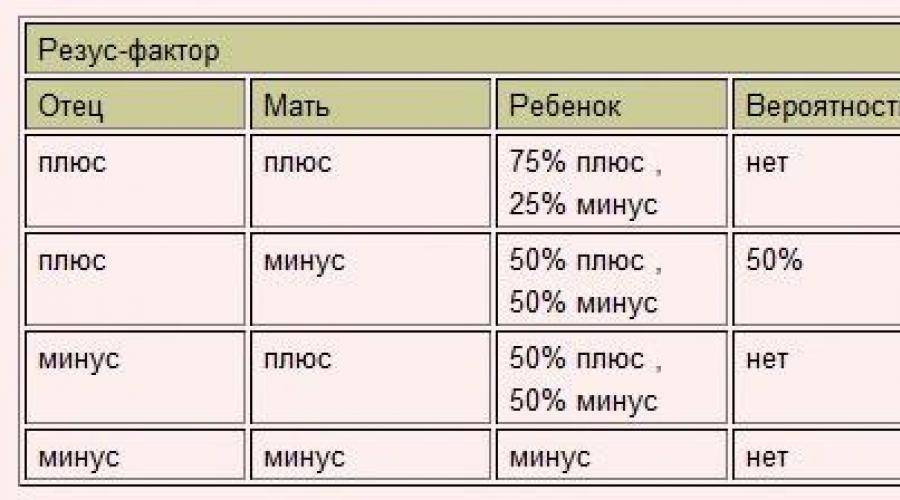
Таблица совместимости:
Мужчина | Женщина | Ребенок Положительный/отрицательный,% | Вероятность резус-конфликта,% |
Положительный | Положительный | 75/25 | |
Положительный | Отрицательный | 50/50 | 50 |
Отрицательный | Положительный | 50/50 | |
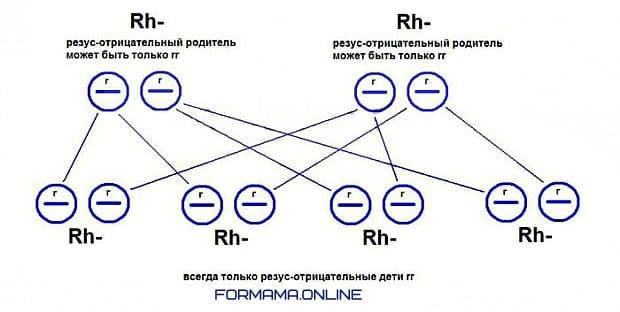
Отрицательный | Отрицательный | 0/100 |

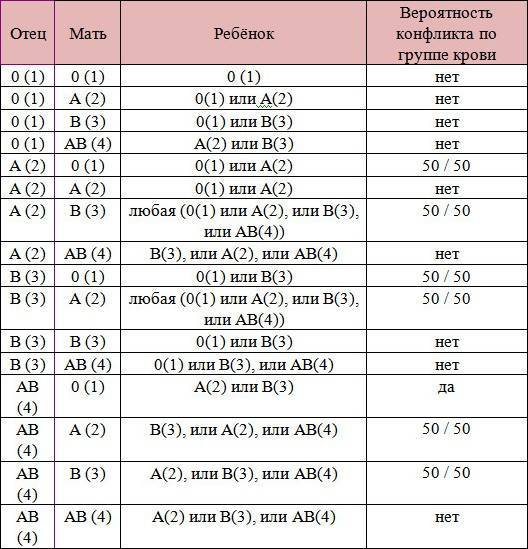
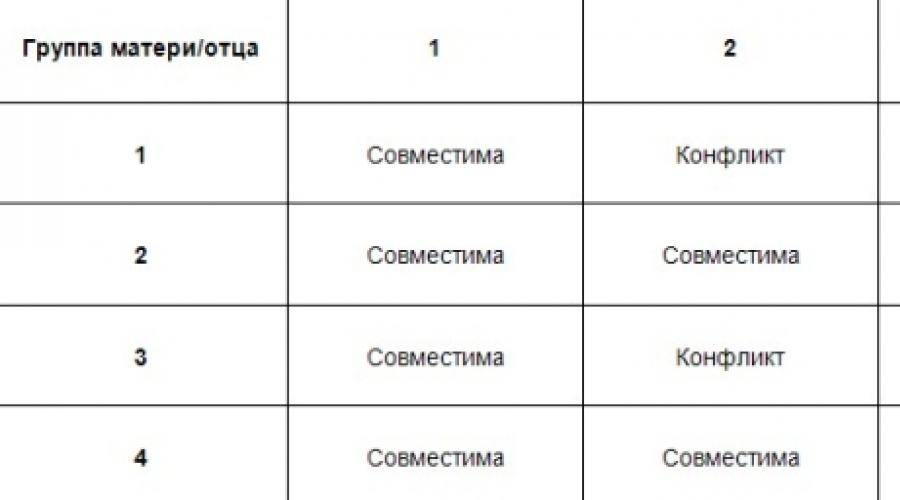
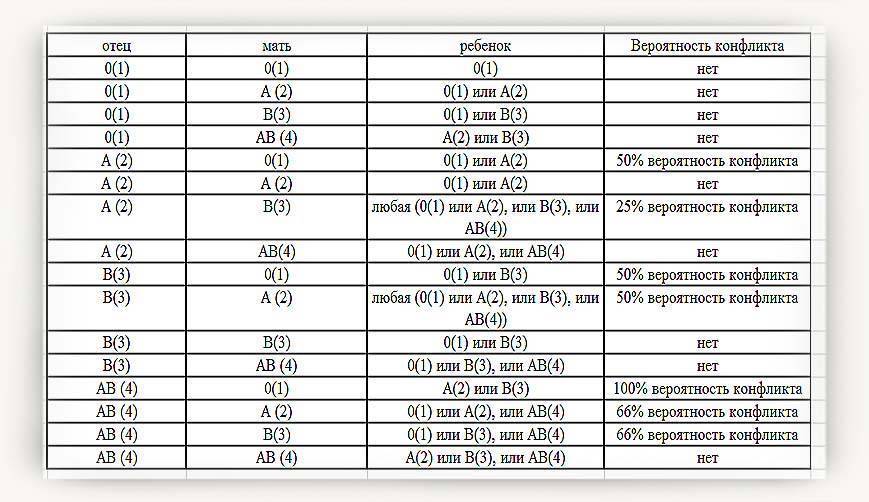
Существует еще один вид конфликта крови женщины и ребенка – по группе крови, когда она наследуется от мужчины или не совпадает с группой обоих родителей. Несовместимость по группе встречается гораздо реже. Для этого необходимы определенные условия: кровь плода попала в материнскую или наоборот, и при этом у ребенка и матери разные группы. В норме плацента препятствует слиянию крови, но это может произойти, например, если она частично отслаивается.
Механизм этой патологии основан на том, что эритроциты первой группы крови не содержат антигены А и В, которые есть в крови других групп. Первая группа также отличается наличием антител α и β, которые, встречаясь с «чужими» антигенами, начинают разрушать эритроциты плода. Распад клеток сопровождается выделением веществ, которые отрицательно влияют на развитие внутренних органов ребенка – печени, почек, головного мозга. Основным среди токсинов является билирубин.

Резус-конфликт во время беременности: что делать?
В случае первой беременности не совместимость резусов крови может не наступить. Это объясняется тем, что кровеносная система матери отделена от кровеносной системы малыша фето-плацентарным барьером. Но во время прерывания беременности или родоразрешения данный барьер разрушается, и часть кровяных клеток плода может попасть в кровеносную систему мамы. Резус-положительные эритроциты малыша воспринимаются отрицательными эритроцитами матери как чужеродные. Против них начинается выработка антител, которые разрушают клетки крови малыша.
Антитела матери проникают через фето-плацентарный барьер к плоду, и он начинает защищаться. Борьба клеток мамы и малыша приводит к значительному увеличению активно работающих селезенки и печени плода, что приводит к гемолитической болезни и анемии. Лечение предполагает замену крови малыша, в том числе и внутриутробно, при помощи гемотрансфузионной терапии, или переливания.

Антитела, выработанные во время первой беременности, остаются в кровеносной системе матери на всю жизнь, и при повторном зачатии плода с резус-отрицательными белками борьба за жизнь начнется опять. Это может привести к выкидышу или преждевременным родам. Такой ребенок будет страдать от гипоксии, недостатка питательных веществ и микроэлементов, его кровеносная система будет не способна вырабатывать такое огромное количество эритроцитов, чтобы победить мамины антитела, в итоге может наступить гибель плода.
Чтобы избежать таких ситуаций, после родов или перед второй беременностью маме назначают уколы гамма-глобулина, который ликвидирует агрессивные антитела.
Не совместимость крови влияет не только на благоприятное течение беременности, но и на само зачатие. Часто беременность даже не наступает, если в паре диагностируется иммунологическая не совместимость. Речь идет о некоторых компонентах семенной жидкости мужчины, которая воспринимается женским организмом как враждебная, и потому отторгается как несовместимый антиген. Тогда происходит ситуация не наступления беременности у пары, внешне здоровой и обследованной по всем фронтам. Грамотный врач должен исключить возможность данного отклонения и назначить дополнительные исследования крови женщины и семенной жидкости мужчины.
Что делать
Беременные женщины задаются вопросом, что делать, если был выявлен резус — конфликт. Специалисты советуют своевременно проходить все обследования и сдавать анализы. Изосерологическая несовместимость поддается лечению при своевременном ее диагностировании. Наиболее опасным считают период с 21 по 31 недели — в это время у беременной регулярно берут кровь на анализ. Выделяют несколько основных методов диагностики.
Анализ
Конфликт резус — фактора можно определить при помощи лабораторных исследований. Определение патологии происходит на основе результатов анализов, сданных женщиной. Материал, взятый из вены, помогает определить группу и Rp-принадлежность. После того, как женщина встала на учет, она должна трижды сдать кровь на определение группы:
- первая явка;
- на 30 неделе беременности;
- перед рождением ребенка.
Если в крови беременной женщины были обнаружены антитела, то она должна сдавать кровь ежемесячно. Динамический титр определяется в первую очередь. Специалисты выявляют скорость роста и образования антител.
Также к диагностическим мероприятиям относят:
- УЗИ;
- инвазивный метод диагностирования;
- неинвазивный метод диагностирования.
Важная информация: Что означает 3 (третья B iii) положительная (отрицательная) группа крови у мужчин и женщин
Посредством ультразвукового исследования можно следить за состоянием ребенка. ГНБ по первичным признакам можно распознать на 19-20 неделе (второй скрининг). При отсутствии подозрений на конфликт следующая процедура проводится на 33-34 неделе. Если состояние плода удовлетворительное и сенсибилизация была выявлена ранее, то скрининг ультразвуком проводят раз в 14 дней. Если у ребенка подтвердилась ГБП — УЗИ делают каждые 2-4 дня.
Признаки, по которым видно патологию на УЗИ:
- увеличенная плацента (0,5-1 см);
- увеличенная селезенка и печень;
- многоводие;
- расширение вены в соединительном канале (пуповины).
Ультразвуковое исследование позволяет выявить отечную форму ГБП. У плода увеличена печень, селезенка, отчетливо видно вздутие брюшной полости. Конечности отекают, сердце также увеличено в размерах. К инвазивным методам определения патологий относят:
- амниоцентез;
- кордоцентез.
Амниоцентез проводят на 16 неделе, Анализ околоплодных вод позволяет выявить отклонения. Кордоцентез считается наиболее точным методом определения степени тяжести ГБП. Кровь из пуповины берут на 18 неделе. Посредством процедуры можно переливать кровь внутриутробно. Материал, полученный посредством забора, позволяет определить уровень билирубина и гемоглобина.
К неинвазивным методам относят современную процедуру, позволяющую по крови матери определить резус будущего ребенка. В материале присутствуют фетальные красные кровяные тельца, отвечающие за формирование Rp-конфликта.
Лечение
Конфликт по группе крови при беременности не поддается специфическому лечению ввиду отсутствия препаратов, способных менять состав крови. Избавиться от антител в крови путем приема медикаментов невозможно. Резус — конфликт, лечение которого должно осуществляться своевременно, требует контроля за самочувствием и образом жизни беременной. Минимизировать риск формирования патологий у плода поможет индивидуально подобранная терапия.
За 9 месяцев беременности женщина должна трижды пропивать курс препаратов. Схема приема и режим дозирования определяются специалистом. К ним относят:
- витаминно-минеральные комплексы;
- кальцийсодержащие медикаменты;
- препараты железа;
- лекарства, улучшающие метаболизм.
Если состояние ребенка в утробе матери оценивается как тяжелое, производят внутриутробное переливание крови. Эта процедура позволяет сохранить малышу жизнь и дает время развиться полностью. При высокой концентрации антител в крови родоразрешение осуществляют досрочно путем кесарева сечения. На ранних сроках беременности женщине вшивают фрагмент кожного покрова отца ребенка. Эта мера позволяет снизить риск развития конфликта групп крови.
Одним из методов лечения конфликта по группам крови считают плазмоферез. Процедура практически не имеет противопоказаний. Беременным женщинам необходимо пройти около 20 сеансов — за одну процедуру очищается 3 литра плазмы. Одновременно с донорской плазмой в организм женщины поступают протеиновые медикаменты, необходимые для нормального развития плода в утробе матери.
Советы специалистов
Анализ крови поможет определить наличие антигена
При обнаружении у беременной женщины антител, которые стремительно увеличиваются в количественном соотношении можно судить о том, что начался конфликтный антиген. В данном случае представительницу слабого пола направляют в специализированный перинатальный центр для прохождения курса лечения. В данном случае рекомендуется постоянное наблюдение за состоянием женщины и плода.
После рождения малыша сразу же проводится определение его антигена. При получении положительных результатов в течение 72 часов женщине осуществляется введение антирезусной сыворотки. Ее действие направлено на устранение возможных конфликтных антигенов при последующих беременностях.
Читайте: Первый прикорм – кабачковое пюре для новорожденного
Во избежание появления конфликтного антигена необходимо в обязательном порядке выполнять определенные профилактические меры:
- Беременной женщине необходимо пройти тесты на определение антигена. Если у нее был определен отрицательный резус, тогда делают анализы на резусный фактор отца.
- Если появляется риск возникновения конфликтного антигена, проводится неоднократное исследование крови представительницы слабого пола. С его помощью определяются антитела женщины к эритроцитам плода в количественном соотношении.
- Проведение анализов в течение восьми месяцев беременности проводится каждые четыре недели. После этого осуществляется проведение анализов один раз в две недели или каждую неделю.
- Уровень антител в крови представительницы слабого пола дает возможность определения начала появления конфликтного антигена. Также тест может определить резусный фактор у ребенка.
- Если у представительницы женского пола наблюдается внематочная беременность, то ей также необходимо введение сыворотки в течение 72 часов. Данная процедура проводится и при искусственном прерывании беременности или выкидыше.
- При переливании резус-положительной крови или тромбоцитарных масс также необходимо введение сыворотки.
- Процедура введения сыворотки проводится и в том случае, если у женщины отслаивается плацента.
Резусный фактор не влияет на жизнедеятельность человека. Если у беременной представительницы слабого пола наблюдается отрицательный резусный фактор, может возникнуть конфликтный антиген. При наличии резус-фактора у обоих родителей, будущая мама должна находиться под строгим наблюдением докторов.
Смотрите познавательное видео:
29 Дек 2020 Юки 535
Поделитесь записью
Рекомендуем прочитать вместе с этой статьей
- Отрицательный резус фактор при беременности: приговор или…
- Билирубин общий: норма у беременных женщин и детей
- Особенности второй беременности при отрицательном резусе
- Кесарево сечение: особенности процедуры, показания, последствия
- Подтекание околоплодных вод в первой и второй половине…
- Кесарево на 38 неделе беременности: показания и последствия
- Последствия хронической фетоплацентарной недостаточности
- Особенности расположения плаценты по передней стенке матки
- Как происходит внематочная беременность, симптоматика заболевания
Обсуждение: есть 1 комментарий
- Ольга: 07.01.2017 в 00:46
Вот и я столкнулась с этой проблемой. Малышка когда родилась, получила от отца отрицательный резус-фактор, а у меня положительный. Вот и получился резус конфликт, в результате этого в крови малышки появился очень высокий билирубин. Кожа малыша имела желтый цвет. Мы очень долго, месяц лечились в больнице, но нечего нам не помогало. Хорошие люди подсказали что надо на некоторое время малышку перестать кормить грудью, и все пройдет. Я так и сделала, за две недели почти все прошло. Потом постепенно начала снова кормить грудью.
Ответить
Интересное мнение о группах крови и резусах
Зачастую можно услышать мнение, что первая группа крови самая лучшая для вынашивания. У женщин с первой группой чаще рождаются здоровые дети, без пороков и врожденных заболеваний. Считается, что женщины с первой группой крови больше всего подходят для донорства яйцеклеток и суррогатного материнства из-за максимальной совместимости с остальными группами крови (особенно при одинаковом резусе).
Также есть интересное популярное мнение, что при первой группе крови в рационе человека больше мясных продуктов. Вторая группа крови предпочитает фрукты и овощи. Третья группа обожает мучные блюда. Интересно, что про предпочтения в питании среди обладателей четвертой группы крови совсем нет никаких мнений.
Беременность и резус
Даже если у женщины отрицательный резус, а у мужчины положительный, при первом зачатии конфликта обычно не происходит, так как материнский организм еще не выработал антитела к чужеродным белкам. Поэтому для женщин с отрицательным резусом особенно опасно делать аборт, если она забеременела впервые.
А вот последующая беременность из-за воздействия антител, как правило, вызывает определенные трудности. Провоцируют увеличение количества антигенов следующие заболевания матери:
- Гестоз;
- Сахарный диабет;
- Увеличенный тонус матки.
Результатом такого конфликта могут стать анемия, желтуха, водянка у малыша. Однако это не значит, что у таких семейных пар нет шансов родить. При соблюдении всех рекомендаций лечащего врача на свет появится здоровый ребенок.
Обязательно выполняйте все рекомендации гинеколога, которые могут включать в себя следующие назначения:
- Выяснить резус-фактор малыша с помощью биопсии хориона;
- Периодически разрушать антитела посредством введения иммуноглобулина;
- В случае необходимости провести пункцию пуповины плода;
- Назначение противоаллергенных препаратов и витаминных комплексов;
- Если прогнозируется опасность для жизни матери или ребенка, стимулировать роды.
Лучшим выходом в данной ситуации станет постановка на учет к гинекологу задолго до планирования беременности, если вы хотите второго ребенка. В этом случае женщине будет назначено введение антирезусного иммуноглобулина, что в разы снизит риск возможных осложнений.
Достоверность способа
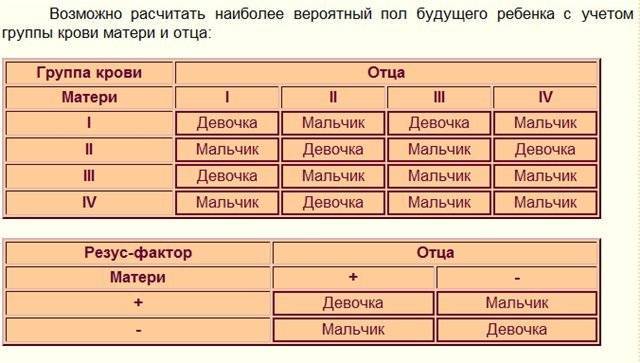
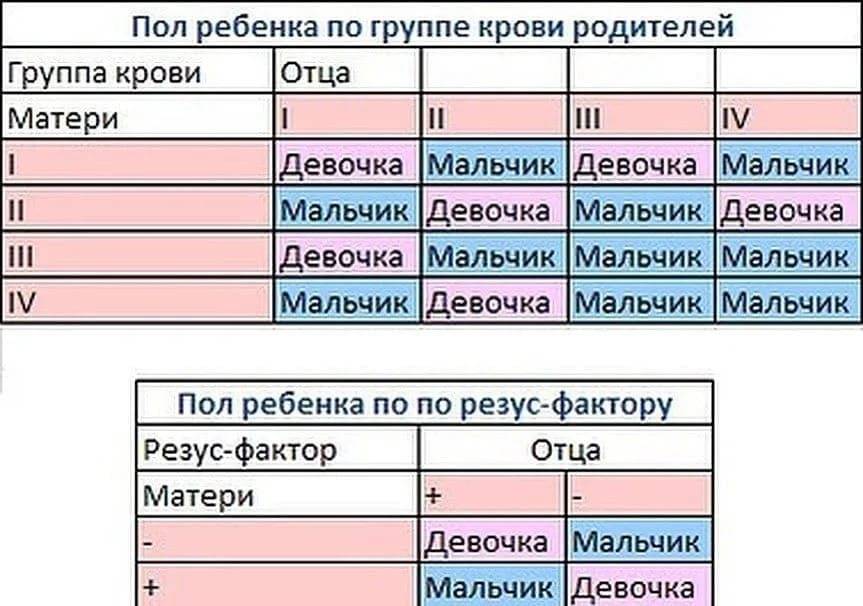
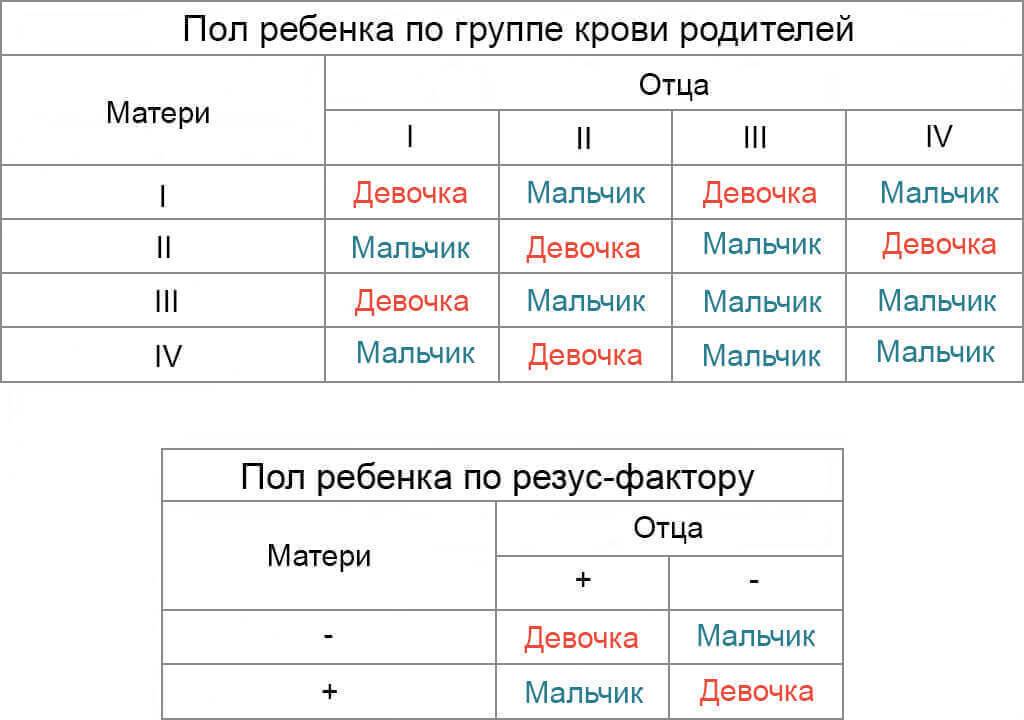
Система АВО и резус-фактор представляют собой белки, фиксированные на красных клетках крови — эритроцитах. Гены, кодирующие синтез этих пептидов, расположены на 1 и 9 хромосомах, а не на половых (X или Y). Это говорит о недостоверности и ненаучности этого метода. Группа крови на пол влияет косвенно.
Определение пола ребенка по группе крови ошибочно и потому, что метод не объясняет, как в одной семье могут появляться дети разного пола, белки на эритроцитах не подвержены изменениям. Совпадения результатов с данными этой методики — не более чем случайность.
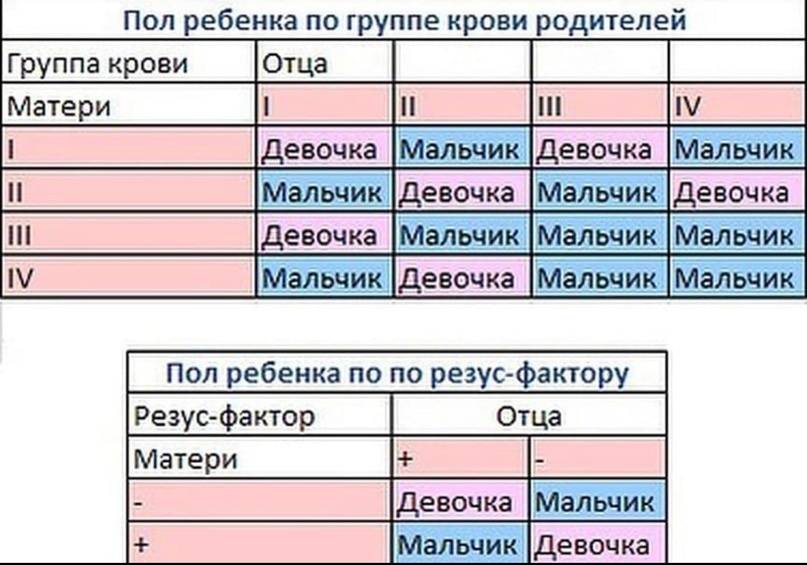
Роль в формировании пола будущего ребенка играют только половые хромосомы. Кого ждать — дочь или сына — в большей степени зависит от мужчины. Мужские половые клетки содержат 2 разноименные половые хромосомы — X и Y, а женские — одноименные X и X. Ребенку достается по половине генетического материала каждого из родителей, т. е. одна его половая хромосома будет унаследована от отца, а другая — матери.
Высчитать пол плода до его зачатия — невозможно. Но есть проверенные методы, дающие эту информацию на различных сроках беременности:
- УЗИ — определить пол становится возможным уже с 13 недели, наиболее точные результаты можно получить с 21 недели беременности. В России, согласно приказу МЗ РФ № 572н, беременным положено проходить УЗИ-скрининг трижды (на 10-14, 18-20 и 30-34 неделях), это делается с целью раннего выявления врожденных патологий и аномалий, одновременно можно определить и пол.
- ДНК-анализ крови матери — уже на ранних сроках в крови беременной женщины циркулируют клетки плода в незначительных количествах, задача — найти следы Y-хромосомы. Если они присутствуют, будет мальчик. Тест точный, ошибки могут быть только при многоплодной беременности. Кровь берется из вены, натощак.
- Биопсия хориона — инвазивный метод, проводится по назначению врача, чаще с целью ранней диагностики генетических болезней. Не является безопасным (есть риск выкидыша, инфицирования), поэтому его использование ограничено. Основными показаниями являются возраст мамы (старше 34 лет), наличие в семье ребенка с генетической патологией и заболевания, наследование которых связано с половыми хромосомами (например, гемофилия).
Важная информация: Как сдавать анализ крови на группу и откуда берут кровь на определение резус-фактора
Врачи центров планирования семьи утверждают, что пол ребенка — не самое главное в его жизни. Когда новорожденный здоров и полон сил для дальнейшего роста и развития, его половая принадлежность не имеет никакого значения.
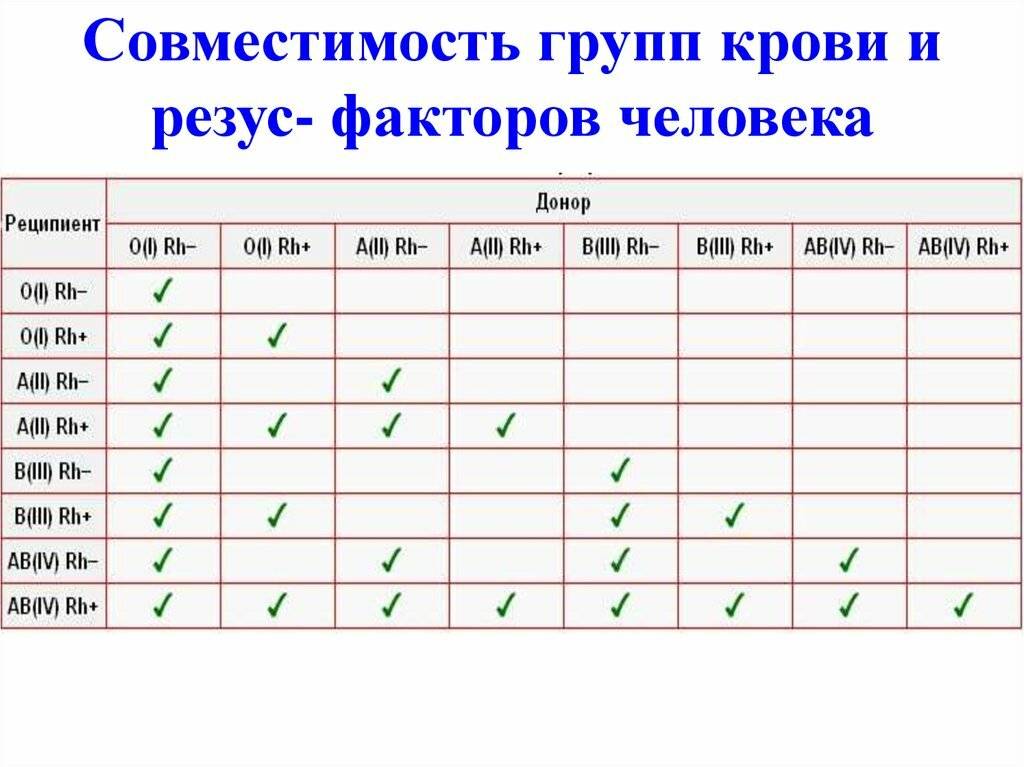
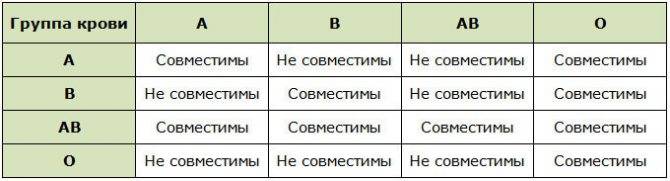
Группы крови и их совместимость
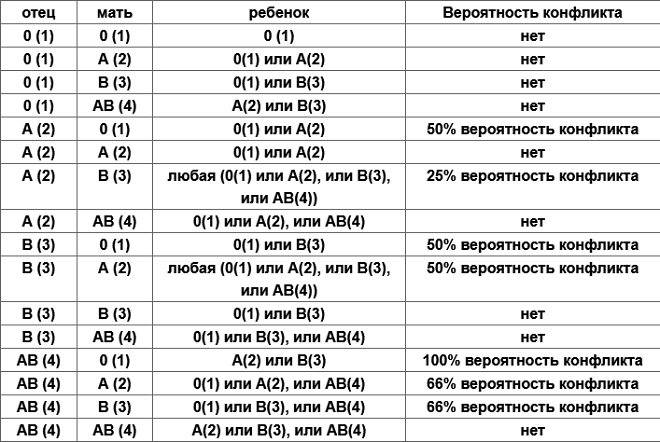
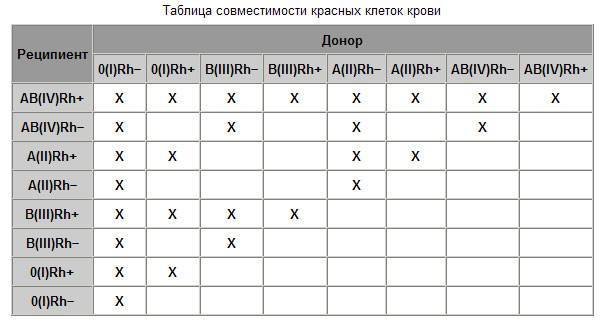
Теория совместимости по группе крови была разработана в середине ХХ века. С тех пор процедура переливания крови (гемотрансфузия) применяется с целью восстановления объема крови, замещения определенных ее компонентов (белков плазмы, лейкоцитов, эритроцитов), для восстановления давления, при ожогах, инфекциях, аплазии кроветворения. Для переливания крови должен быть совместим резус-фактор и группа крови.
Существует правило, определяющее совместимость крови: эритроциты отдающей не должны агглютинироваться плазмой реципиента.
Так, если встречаются одноименные агглютиногены и агглютинины (А и α или В и β) запускается процесс оседания и дальнейшего гемолиза (разрушения) эритроцитов.
Являясь главным механизмом переноса кислорода, кровь прекращает свою дыхательную функцию.
При переливании совместимость групп крови реципиента и донора определяет успешность процедуры гемотрансфузии. При отсутствии совместимости произойдет агглютинация (это склеивание эритроцитов, которое приводит к образованию тромбов, что может стать причиной летального исхода).
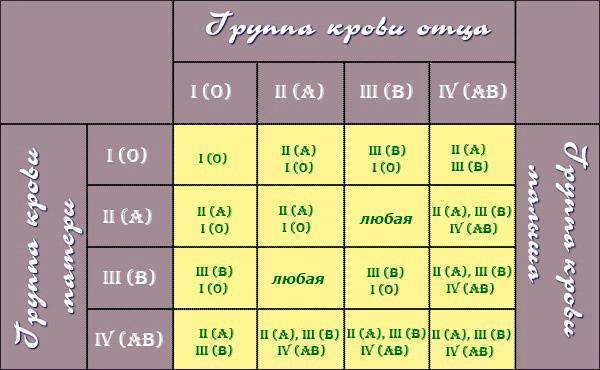
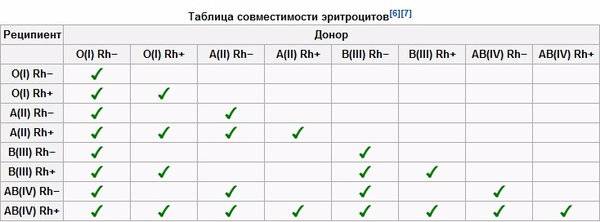
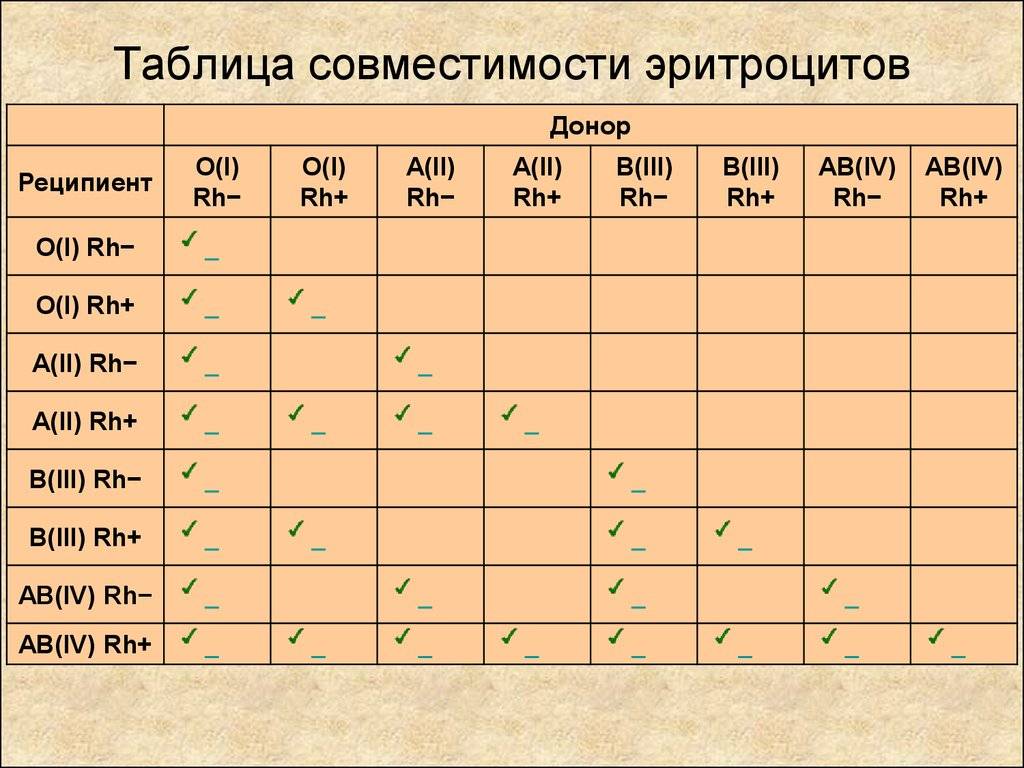
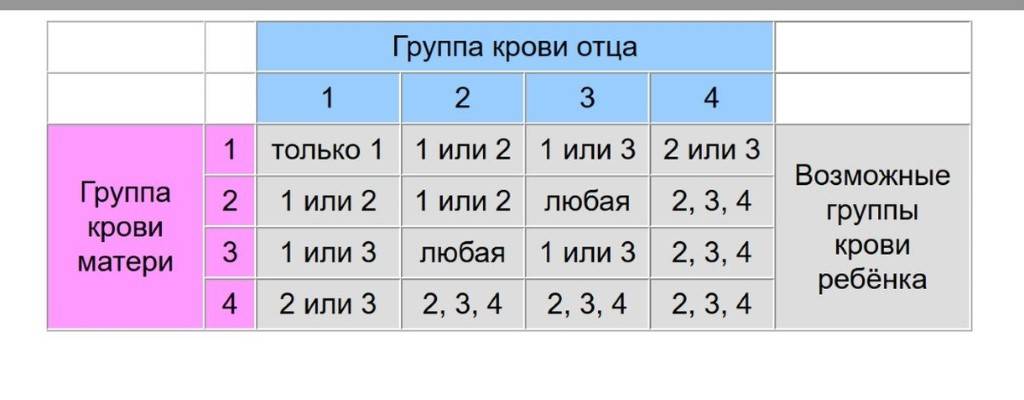
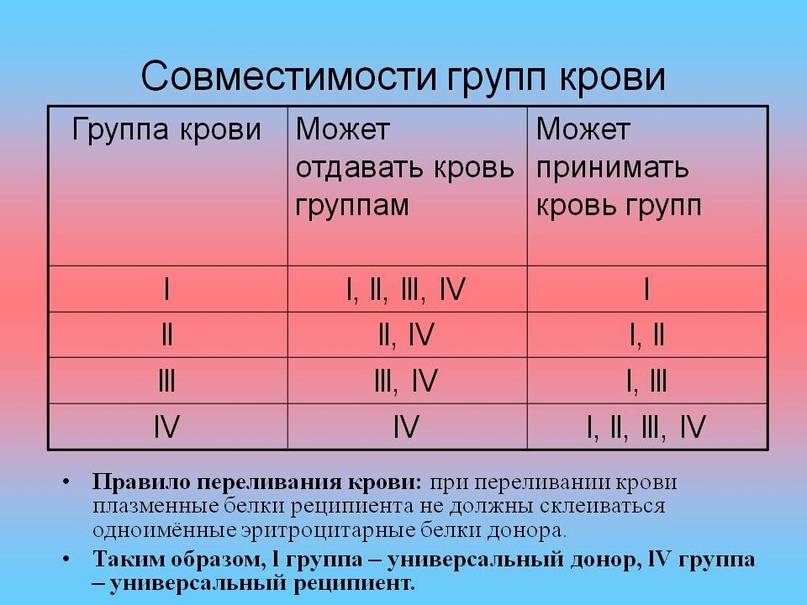
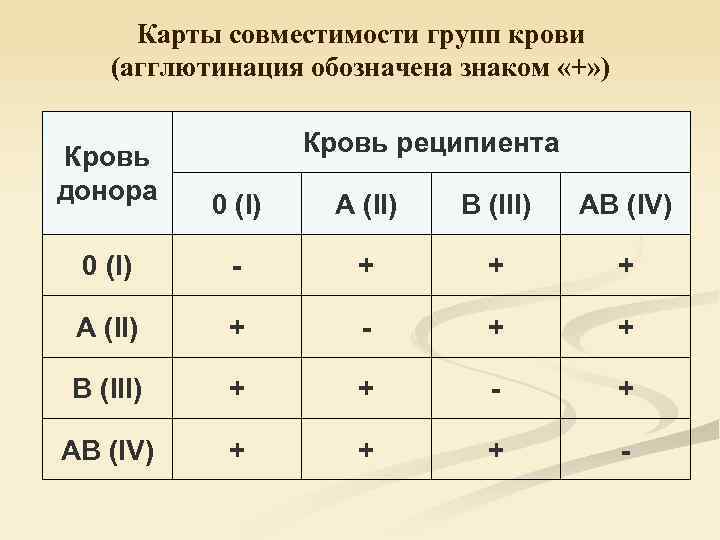
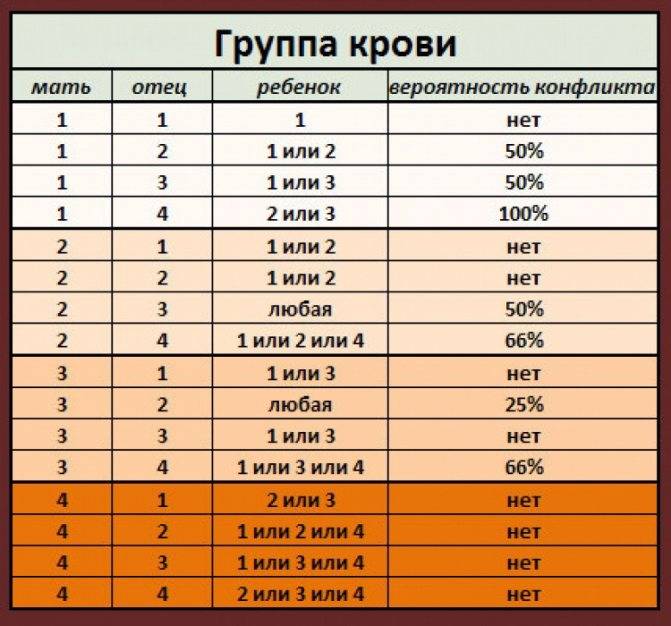
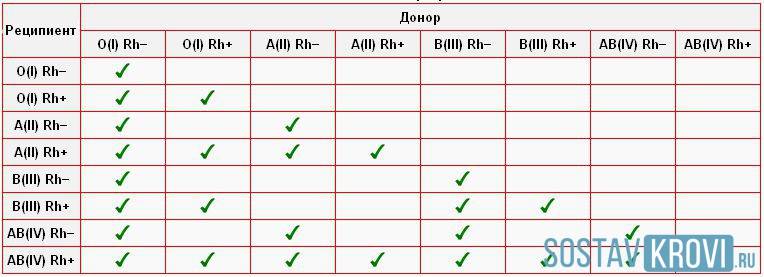
Таблица совместимости групп крови при переливании:
| Группа крови | Реципиенты | От каких доноров можно переливать |
| I (0) | I (0), II (А), III (B), IV (AB) | I (0) |
| II (А) | II (А), IV (AB) | I (0), II (А) |
| III (B) | III (B), IV (AB) | I (0), III (B) |
| IV (AB) | IV (AB) | I (0), II (А), III (B), IV (AB) |
Из приведенной таблицы можно сделать следующие практические выводы:
- Носители первой групп крови – универсальные доноры, однако сами могут быть реципиентами только первой группы крови,
- Люди с IV группой крови – универсальные реципиенты, хотя сами они могут быть донорами для людей только с IV группой,
- Донорская совместимость достижима только в случае, если кровь донора не содержит эритроцитов с антителами, которые спровоцируют их разрушение после гемотрансфузии.
Первая группа крови
Фундаментом цивилизации считается именно первая отрицательная (положительная) группа. Наши предки имели привычки прекрасных охотников, они готовы были потратить все силы на достижение цели – это отразилась на чертах характера носителей этой группы крови.
Современным же обладателям первой группы необходимо умение планировать действия, чтобы избежать необдуманных поступков.
Характеристика носителей первой группы крови:
| Характеристика | Признаки |
| Черты характера | экстравертность, |
| организаторские способности, | |
| прирожденное лидерство. | |
| Сильные стороны | физическая выносливость, |
| высокая способность к выживанию, | |
| крепкая пищеварительная система. | |
| Слабые стороны | повышенная кислотность (повышенный риск развития язвенной болезни), |
| плохая свертываемость крови, | |
| предрасположенность к артритам и аллергии. |
Вторая группа
Постепенно эволюция шла вперед, в ее результате люди стали больше заниматься земледелием. Стали применятся в пищу овощи и фрукты – человеческая пищеварительная система начала адаптироваться к новым условиям окружающей среды. Главным источником энергии для человека стал растительный белок – так появилась «вегетарианская» группа крови – вторая положительная (отрицательная).
Характеристика носителей второй группы крови:
| Характеристика | Признаки |
| Черты характера | постоянство, |
| собранность, | |
| коммуникабельность. | |
| Сильные стороны | высокий уровень адаптации, |
| хороший метаболизм. | |
| Слабые стороны | слабый иммунитет, |
| чувствительная система пищеварения. |
Третья группа
При стрессе организм носителя III группы вырабатывает повышенный объем кортизола, поэтому обычно они испытывают недостаток мотивации. Носителям III группы крови тяжело переживать нарушение внутреннего равновесия и равновесия в коллективе.
Характеристика носителей третьей группы крови:
ХарактеристикаПризнаки
| Черты характера | разносторонность, |
| открытость к людям, | |
| гибкость в решениях. | |
| Сильные стороны | склонность к творчеству. |
| легко переносят изменения в питании, | |
| сильный иммунитет. | |
| Слабые стороны | недостаток уверенности в себе и мотивации, |
| повышенная восприимчивость к аутоиммунным заболеваниям. |
IV группа крови
Носители четвертой группы крови появились как результат симбиоза II и III. Они быстро устают от решения бытовых вопросов и имеют склонность к творчеству. Это самая редкая группа крови – ее носителей всего около 6%.
Характеристика носителей четвертой группы крови:
| Характеристика | Признаки |
| Черты характера | они индивидуальны, |
| таинственны. | |
| Сильные стороны | хорошо противостоят аллергическим реакциям, |
| устойчивость к аутоиммунным заболеваниям. | |
| Слабые стороны | лучше избегать влияния алкоголя и наркотических веществ, |
| фанатики, имеют склонность впадать в крайности. |
Группы крови
Иммунная система человека построена так, чтобы не допустить проникновения в кровь чужеродного агента, представляющего собой специфическую белковую молекулу.
Антигены расположены на поверхности эритроцитов. При возникновении несовместимости иммунная система уничтожает предполагаемого противника, склеивая красные кровяные клетки.
Это приводит к гибели. Основных блад групп — четыре. Эритроциты I типа антигенов не содержат. Поэтому такую кровь обозначают числом 0. Antigens клеток II группы поименованы буквой A.
Кровь с эритроцитами, несущими на мембране агглютиногены разновидности B, причислили к III категории.
Красные клетки, обладающие обоими биологически активными белками, то есть AB, считаются принадлежащими к IV группе крови. Соотношение носителей эритроцитарных антигенов у народов разных континентов и территорий неодинаково. Чаще всего встречаются носители I и II групп. Самый редкий вариант — АВ, то есть, четвертая.
Помимо группы для проверки на несовместимость, надо учитывать резус фактор (Rh). Если этот липопротеид присутствует на мембране эритроцита, говорят о Rh+. Статистика утверждает, что транспортеры кислорода 85% землян обладают этим антигеном. Клетки красной крови, лишенные этого фактора, именуют резус-негативными (Rh-).
При оценке гемы на совместимость оперируют обоими понятиями, например, первая отрицательная группа крови, иначе 0-. Поэтому к планированию зачатия и последующего удачного вынашивания будущие родители должны отнестись ответственно. Им надо сдать кровь для проверки на совместимость.
К чему приводит резус-конфликт при беременности?
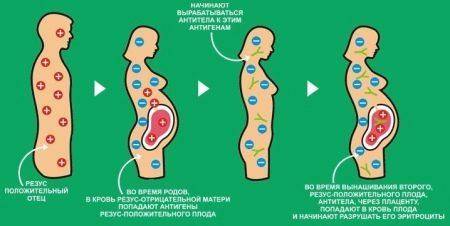
Итак, если зародыш наследует белки в крови от своего отца и приносит их в организм резус-отрицательной матери, то развивается резус-конфликт между организмом мамы и плодом. Ее кровь «не узнаёт» этот вещество: такого белка в организме нет, поэтому эритроциты резус-положительного ребенка воспринимаются организмом резус-отрицательной мамы как чужеродные тела, мамин организм начинает от них активно защищаться и вырабатывает особые антитела, задача которых – разрушить чужеродные кровяные клетки, то есть в данном случае эритроциты ребенка. Они проникают через плаценту в кровь ребенка и атакуют его эритроциты.
Плод пытается защищаться: начинают усиленно работать селезенка и печень, при этом они значительно увеличиваются в размерах. Если у ребенка остается мало эритроцитов, у него развивается анемия, или малокровие. Будут происходить и другие патологические процессы. Это заболевание называется гемолитическая болезнь плода. Если процесс разрушения эритроцитов ребенка начинается или продолжается уже после родов, то это будет гемолитическая болезнь новорожденного.
Существует несколько степеней тяжести этого заболевания и при тяжелой степени лечение подразумевает заменное переливание крови ребенку. Причем иногда оно выполняется даже внутриутробно. Тяжелую степень гемолитической болезни лечить непросто, и даже в случае благоприятного исхода возможны последствия для здоровья малыша. Развивается умственная отсталость, глухота, слепота, патологии внутренних органов. Зачастую при особо тяжелом течении вероятно прерывание беременности – выкидыши на разных сроках.
Поэтому так важно определить резус-фактор мамы еще во время первой беременности и вовремя назначить профилактику резус-конфликта, необходимо постоянно наблюдаться у гинеколога и сдавать кровь из вены. Результаты помогут гинекологу сделать правильные назначения в период вынашивания, чтобы свести к минимуму возможное влияние разных резус-факторов родителей на малыша
В некоторых редких случаях женщина не может забеременеть из-за так называемой иммунологической несовместимости. Семенная жидкость мужчины содержит определенные компоненты, которые отторгаются иммунной системой женщины. У партнерши развивается своеобразная «аллергия» на сперму мужчины. Это иммунный ответ на вторжение чужеродного агента с набором несовместимых антигенов.
Тогда вполне здоровые пары без видимых причин невозможности зачатия становятся бесплодными. Отсутствие такой совместимости приводит к невозможности иметь потомство. Именно поэтому при диагностике бесплодия в первую очередь проводят тест на продуцирование женщиной таких антител.
Симптомы несовместимости
В том случае, если оба родителя во время зачатия малыша здоровы, и имеют постоянные половые отношения, не пользуются способами предотвращения беременности, но в течение продолжительного времени женщина не может забеременеть, тогда необходимо обратиться к врачу. Про несовместимость партнеров могут говорить признаки:
- Внутриутробная гибель ребёнка, или же рождение не жизнеспособного младенца.
- Постоянные выкидыши, которые могут происходить примерно на одном сроке беременности, когда девушка может даже и не знать о своем интересном положении.
- Отсутствие наступления беременности у женщины в течение времени, при условии регулярных вступлениях в половую связь без противозачаточных препаратов.
После прохождения ряда анализов и постановления диагноза, врач назначит курс лечения.