Лечение Импетиго у детей:
Пока проводится лечение, пораженную кожу нельзя увлажнять водой. Больному ребенку рекомендуется гипоаллергенная диета и общая витаминотерапия. Кожа, на которой видна сыпь, два три раза в сутки смазывается 0,1% камфорным спиртом или 2% салициловым спиртом. Затем прибегают к использованию антибактериальных мазей, а потом накладывают стерильную повязку, применяя:
– тетрациклиновую 1% мазь
– эритромициновую 1% мазь
– мазь Колбиоцин
– мазь Ориприм-П и Офтальмотрим.
Когда пузырьки вскрылись, и на их месте образовались эрозии, поверхность кожи нужно обработать красителями и антисептиками:
– метиленового синего 1% раствором спиртовым;
– бриллиантового зеленого 1% раствором спиртовым;
– йода 2% раствором спиртовым;
– перманганата калия 1% раствором;
– фурацилина 1:5000 раствором.
В конъюнктивальный мешок на протяжении 1-2 недель три раза в сутки закапывают антимикробные растворы, к примеру, раствор пиклоксидина, раствор мирамистина, раствор левомицетина, раствор сульфацил-натрия.
На протяжении 7-10 дней в конъюнктивальный мешок перед сном закладывают антибактериальные мази:
- эритромициновую 1% мазь;
- тетрациклиновую 1% мазь;
- Фуцитальмик;
- мазь Колбиоцин;
- мазь Ориприм-П и Офтальмотрим.
При распространенном импетиго или переходе его на ткани конъюнктивы врачи назначают системные антибактериальные препараты внутрь:
- цефалексин
- оксациллин
- эритромицин
- цефадроксил.
Для лечения импетиго у детей применяют также аутогемотерапию.
Оценка эффективности лечения
Если диагностика и лечение проведены вовремя, ребенок полностью выздоравливает. Если терапия проведена несвоевременно или случился рецидив, могут быть рубцовые изменения век и нарушение роста ресниц (при поражении края века).
Патогенез (что происходит?) во время Стрептококкового импетиго:
Сначала на коже появляется маленькое красное пятнышко, которое уже через несколько часов преобразуется во фликтену (пузырек) небольших размеров. На начальном этапе фликтена напряжена, но очень быстро она становится дряблой, а ее содержимое мутнеет из-за образования в ней гноя. Заканчивается воспалительный процесс образованием серой корки, которая со временем отпадает. Пузырьки располагаются отдельно друг от друга, но имеют склонность к периферическому росту и слиянию. В случае слияния образуется кольцевидное (цирцинарное) импетиго. В среднем болезнь длится 3-4 недели. На месте фликтены после отпадания корочки остается сиреневато-розовое пятнышко, которое постепенно исчезает бесследно. Рубцов и атрофий кожи после перенесения этого заболевания не бывает. Местами расположения пузырьков являются лицо, боковые поверхности туловища и конечностей. Стрептококковое импетиго называют еще контагиозным импетиго из-за его способности быстро распространяться на детей при контактах с больным ребенком.
2.Причины
Импетиго представляет собой классический пример кожной инфекции, вызываемой патогенными бактериями, преимущественно бета-гемолитическим (пиогенным, т.е. гноеродным) стрептококком или золотистым стафилококком.
Возможна также стрептостафилококковая коинфекция. Основной путь передачи – бытовой.
Известно, что та или иная популяция стрептококков и стафилококков присутствует в организме постоянно. Условиями развития клинически значимого импетиго являются:
- отсутствие достаточных навыков личной гигиены;
- несоблюдение санитарно-гигиенических норм (например, в детских учреждениях);
- наличие царапин и других микротравм, участков мацерации («мокнущей» кожи);
- любые состояния, приводящие к ослаблению иммунитета (гиповитаминоз, перенесенные операции, анемия и т.д.);
- пребывание в жарком влажном климате;
- частое посещение саун, бассейнов, бань и т.п.;
- наличие фоновых заболеваний кожи (псориаз, экзема и др.), по отношению к которым импетиго может выступать вторичным осложнением.
Online-консультации врачей
| Консультация андролога-уролога |
| Консультация гастроэнтеролога детского |
| Консультация сурдолога (аудиолога) |
| Консультация маммолога |
| Консультация стоматолога |
| Консультация анестезиолога |
| Консультация гомеопата |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация вертебролога |
| Консультация нарколога |
| Консультация генетика |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Что провоцирует / Причины Импетиго у детей:
К импетиго приводит заражения двумя видами бактерий – золотистым стафилококком или острым стрептококком. Эти два вида бактерий растут и размножаются там, где контактируют большие группы людей. В особенности это касается школ и детских садов. Стафилококковая и стрептококковые бактерии не несут опасности, пока не проникают в организм через рану, приводя к инфицированию организма.
Факторы риска развития импетиго:
1. Лето и период дождей
2. Страны с субтропическим и тропическим климатом
3. Плохие санитарно-гигиенические условия, войны, эпидемии
4. Незначительные повреждения кожи, микротравмы, укусы насекомых
5. Слабый иммунитет из-за анемии, гиповитаминоза, недостаточности питания
6. Наличие больных импетиго членов семьи
7. Контактный дерматит
8. Импетиго может быть осложнением чесотки, педикулеза, ветряной оспы, экземы
9. Нарушения обменного процесса, например, сахарный диабет
2.Причины
Приобретенная синдактилия возможна только в результате ожога или химического «сплавления» – и встречается гораздо реже врожденных форм. Основной этиологической причиной врожденной синдактилии является наследственность, отягощенная этой же или другими подобными аномалиями. Однако нельзя сбрасывать со счетов достоверно установленные и подтвержденные факторы риска, которые и обеспечивают тревожную динамику частоты встречаемости врожденных дефектов развития конечностей:
- экологические вредности, в т.ч. работа матери на вредных производствах;
- интоксикация в гестационный период: алкоголь, табакокурение, прием лекарственных препаратов и т.п.;
- лучевые поражения.
Online-консультации врачей
| Консультация нефролога |
| Консультация эндоскописта |
| Консультация специалиста по лечению за рубежом |
| Консультация онколога |
| Консультация андролога-уролога |
| Консультация генетика |
| Консультация педиатра |
| Консультация пластического хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация неонатолога |
| Консультация сексолога |
| Консультация пульмонолога |
| Консультация уролога |
| Консультация гинеколога |
| Консультация психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Откуда берётся у грудничка клебсиелла и чем она опасна?
Клебсиелла у грудничка в организме появляется чаще всего из внешней среды, но бывает и интранатальное (во время родов) заражение.
Характеристика микроорганизма
Клебсиелла – это бактерия, принадлежащая к семейству энтеробактерий, роду Клебсиелла. Этот род включает в себя 4 вида микроорганизмов, медицинское значение из которых имеют клебсиелла пневмонии (75-86 % всех случаев заболевания) и клебсиелла окситока (13-25% случаев).
Особенности клебсиеллы:
клебсиелла визуально представляет собой прямые палочки, по отношению к окрашиванию при бактериоскопии — грамотрицательные. В структуре бактерии имеет значение наличие капсулы и фимбрий. Капсула несёт защитную функцию: препятствует уничтожению фагоцитами и проникновению антибиотиков. Фимбрии обеспечивают присоединение к эпителию;
Благодаря капсуле клебсиелла может образовывать в организме L-формы под воздействием антибиотиков и иммунных факторов. Тогда болезнь приобретает хроническое течение.
- являются условно-патогенными микроорганизмами, т. е. входят в состав микрофлоры, населяющей кишечник, слизистые верхних дыхательных путей и кожу;
- очень устойчивы во внешней среде: сохраняются до нескольких месяцев в сточных водах, почве и воде. Хорошо переносят высокие и низкие температуры. Устойчивы к ультрафиолетовому свету и антисептическим растворам;
- очень быстро вырабатывается устойчивость к антибиотикам;
Впервые ферменты, инактивирующие антибиотики, выявили именно у клебсиеллы.
- выделяют два вида токсина (эндотоксин и экзотоксин);
- выделяют ферменты, инактивирующие лизоцим, расщепляющие стенки клеток организма. Выделяют вещества, убивающие другие бактерии;
- успешно сопротивляются бактерицидному действию крови.
Клебсиелла, обладающая таким уникальным набором приспособленческих способностей, является частым возбудителем тяжёлых внутрибольничных инфекций.
Источники заражения
Источник заражения – больной человек или бактерионоситель (например, клебсиеллу пневмонии выделяют у здоровых лиц из ротоглотки и кишечника в 5% случаях). Также может быть и животное (крупный рогатый скот, лошади, свиньи). Выделяется клебсиелла с фекалиями, с мокротой и слизистым отделяемым носоглотки, мочой и др. в зависимости от поражённого органа.
Пути передачи
Основные пути передачи клебсиеллёза:
Пищевой.
Человек употребляет в пищу заражённые продукты — мясо, молочные продукты, салаты. У младенцев имеет значение неправильное приготовление и хранение молочных смесей.
Контактно-бытовой.
Факторами передачи при этом пути может быть медицинский инструментарий в стационарных условиях.
Воздушно-капельный.
В чем опасность для ребенка?
Клебсиеллёз представляет опасность для ослабленных детей раннего возраста: недоношенных и новорождённых, родившихся в состоянии асфиксии, перенёсших травматические роды, с пороками развития, малой массой при рождении и др. Часто клебсиеллёз присоединяется к другим вирусным и бактериальным инфекциям, утяжеляя их течение.
В норме до 3 недельного возраста даже у здоровых новорождённых и недоношенных присутствует физиологическая гиппогаммаглобулинэмия. Только с 3 недели у них начинают вырабатываться иммуноглобулины класса М, а с 3 месяца -иммуноглобулины класса G. У недоношенных может быть этот период удлинён.
К каким докторам следует обращаться если у Вас Импетиго у детей:
Педиатр
Офтальмолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Импетиго у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
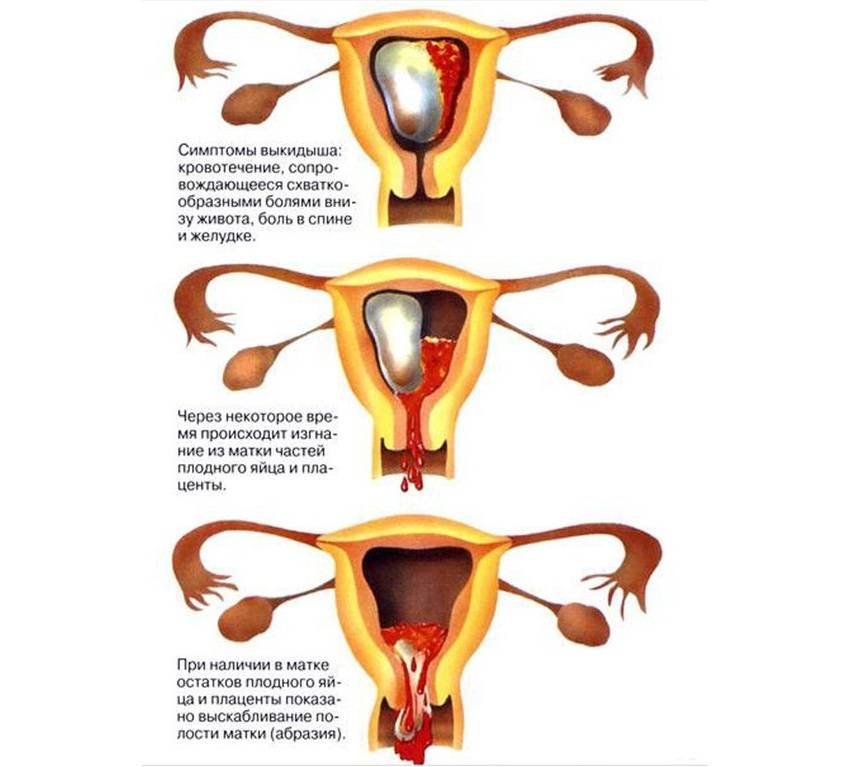
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
3.Симптомы и диагностика
Синдактилия может быть простой (сращение нормальных мягких тканей, перепончатое соединение или общий кожный футляр) или сложной, когда имеет место общая костная ткань, неразделенные ногти, сопутствующие дефекты строения кисти или стопы. На этапе внутриутробного формирования могут не разделиться как два, так и более пальцев.
Сросшиеся пальцы диагностируются в ходе неонатологического осмотра при рождении. В ряде случаев можно визуализировать синдактилию уже в ходе внутриутробного УЗИ, особенно если основания для подозрений и исследование проводится целенаправленно. Для уточнения ситуации назначаются дополнительные диагностические исследования (рентген и т.д.).
Причины и патогенез пиодермитов
Чаше всего возбудителями гнойных заболеваний кожи являются гноеродные микробы стафилококки, стрептококки, реже – пневмококки, гонококки, синегнойная кишечная палочка и др., а также продукты их жизнедеятельности – токсины (некрозоксим), ферменты (гиалуроиидаза).
У взрослых чаше встречается инфицирование аутофлорой поверхности кожи, слизистых оболочек или из очагов хронической гнойной инфекции (тонзиллит, отит, гайморит, пародонтоз и др.). Реже наблюдается экзогенное инфицирование патогенными или эпидемическими штаммами стафилококков. Подобный путь инфицирования отмечается преимущественно в детских коллективах и медицинских учреждениях.
Экзогенные факторы: загрязнения кожи; нарушение пото- и саловыделительной функции; мацерация; микротравматизм (производственный, бытовой, экскориации кожи при зудящих дерматозах); действие химических веществ, обезжиривающих и раздражающих кожу (органические растворители, смазочные масла, охлаждающие эмульсии, щелочные растворы и др.); загрязненная спецодежда; трофические расстройства кожи, как следствие нарушения иннервации и кровообращения.
Эндогенные факторы: первичная и вторичная недостаточность иммунокомпетентной системы; физическое и умственное переутомление; недостаточное или неполноценное питание; нейро-эндокринные расстройства; применение иммуносупрессивных препаратов; тяжелые истощающие заболевания; хроническая интоксикация; гиповитаминоз; диабет; заболевания пищеварения; дисбактериоз; анемия; очаги фокальной инфекции, как источник сенсибилизации и аутоинфицирония.
На первом этапе инфицирования стафилококками преобладают клеточные микро- и макрофагальные реакции, а также плазмокоагуляция, приводящая к тромбозу лимфатических и венозных мелких сосудов, ограничивающих гнойный очаг.
На втором этапе инфицирования вступают в силу фибринолитический фермент и гиалуронидаза. Для стафилококковых поражений кожи типично формирование глубоких и ограниченных очагов гнойного или гнойно-некротического воспаления с преимущественной локализацией в волосяном фолликуле, сальных или потовых железах.
Какой врач лечит стрептодермию
Стрептодермию лечит врач-дерматолог. Дерматологом является узкий специалист профильного образования, который выявляет и лечит кожные заболевания. В нашей клинике прием ведет врач-дерматолог с большим стажем работы, прошедший дополнительные курсы повышения квалификации по современным методикам лечения.
Он специализируется на приеме взрослых и детей. Все услуги сертифицированы.
Во время приема врач собирает анамнез – информацию о характере течения болезни, о хронических заболеваниях, аллергических реакциях и так далее. Далее он осматривает пораженные участки, делает выводы и направляет на дальнейшие лабораторные исследования.
По результатам анализов доктор ставить окончательный диагноз и назначает лечение.
Он также рекомендует определенную диету, объясняет необходимый режим труда и отдыха.
Если следовать рекомендациям врача и вовремя обращаться за лечением, то потребуется 7-10 дней, чтобы полностью выздороветь.
Диагностика и лечение бактериальных инфекций в ЦЭЛТ
Перед тем, как приступить к лечению, наши специалисты проводят диагностические исследования инфекции, позволяющие установить её вид, точную локализацию гнойника (если он имеется) и причины, вызвавшие появление проблемы. В зависимости от ситуации проводится объективный осмотр и дополнительные исследования в виде ультразвукового сканирования мягких тканей, пункции, лабораторных анализов.
Тактика лечения зависит от результатов исследований и индивидуальных показаний пациента. Как правило, она заключается в антибиотикотерапии, которую подбирают исходя из того, каким возбудителем была вызвана инфекция. Так, заболевания кожи, вызванные стафилококком, хорошо поддаются лечению макролидами. Они считаются наименее токсичными антибиотиками и сравнительно легко переносятся человеческим организмом. Что касается стрептококковых инфекций, то против них возможно использование пенициллина. Курс лечения им предусматривает инъекции в течение восьми дней, после чего пациенту назначают его пероральным приём. Важный момент — проверка индивидуальной переносимости препарата.
Наилучших результатов позволяет добиться комплексное лечение бактериальных инфекций. Помимо приёма антибиотиков оно должно предусматривать:
- изменение рациона и правильное питание;
- физиотерапевтические мероприятия;
- повышение иммунитета организма с целью исключения рецидивов.
- Лекарственная токсикодермия
- Аутоиммунные заболевания (дискоидная красная волчанка, склеродермия, васкулиты)
Факторы риска
Этиология пиодермии не ограничивается механизмами образования гнойно-воспалительного процесса. Дерматологам известны формы предрасположенности к этому заболеванию, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Известные факторы риска:
- Несоблюдение правил личной гигиены. Постоянное загрязнение кожи увеличивает риск инфекции.
- Перегревание или переохлаждение покровных тканей. Перепады температуры нарушают функции местного иммунитета. Зачастую после переохлаждения кожный покров становится воротами инфекции.
- Возраст. У новорожденных и пожилых людей чаще всего возникает пиодермия из-за недостаточной эффективности местного иммунитета.
- Наличие большого количества аллергических реакций и аутоиммунных заболеваний (особенно у ребенка.)
- Патологии эндокринной системы. Состояние кожи в значительной степени зависит от гормональных влияний.
- Заболевания обмена веществ: сахарный диабет и ожирение.
- Врожденные и приобретенные иммунодефицитные состояния.
- Неправильное питание, приводящее к дефициту определенных витаминов и микроэлементов в организме.
- Неблагоприятная семейная наследственность. Кожные заболевания могут быть связаны с передачей генетических мутаций.
Возбудители пиодермического дерматита находятся в окружающей среде и на поверхности покровных тканей. Это стафилококки, стрептококки и некоторые патогенные грибки. Часто люди заражаются гноеродными бактериями в больничных условиях.
Online-консультации врачей
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация онколога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация иммунолога |
| Консультация детского психолога |
| Консультация диетолога-нутрициониста |
| Консультация сурдолога (аудиолога) |
| Консультация семейного доктора |
| Консультация пластического хирурга |
| Консультация косметолога |
| Консультация уролога |
| Консультация нарколога |
| Консультация аллерголога |
| Консультация специалиста банка пуповинной крови |
| Консультация психоневролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика Инфекционного мононуклеоза у детей:
В типичных случаях (большинство) диагностика проходит без затруднений. Используют лабораторное подтверждение – поиск ДНК соответствующего вируса методом ПЦР в крови, моче, носоглоточных смывах, спинномозговой жидкости. Серологическая диагностика выявляет в сыворотке крови больных гетерофильных антител по отношению к эритроцитам различных животных. Гетерофильные антитела относятся к IgM. Их обнаруживают с помощью постановки реакции Пауля—Буннелля или Пауля—Буннеля—Давидсона, реакции Томчика или реакции Гофа—Баура и т. д. Для диагностики заболевания определяют также специфические антитела IgM и IgG к вирусам с помощью метода ИФА.
Симптомы стрептококкового импетиго
Стрептококковое импетиго изначально проявляется на коже больного красными маленькими пятнами, которые через некоторое время превращаются в фликтены ― пузырьки с красным, сильно отечным основанием. Вначале мелкие пузырьки напряжены, имеют прозрачное содержимое. Далее они становятся вялыми, содержимое внутри них мутнеет и превращается в гной. Спустя время фликтены или подсыхают, образуя буроватые корки или вскрываются, обнажая гнойные эрозии. После того, как засохшие корочки отпадут, на коже больного остается временное розовое пятнышко. Весь процесс болезни от появления до высыхания фликтены занимает неделю.
Высыпания стрептококкового импетиго локализуются на лице пациента, боках туловища и нижних конечностей. Фликтены за счет периферического роста, очень часто сливаются между собой. Самоинфицирование может привести к мгновенному распространению инфекционного процесса на здоровые, не инфицированные участки кожи. При адекватном и правильном лечении заболевание длится не больше месяца. После себя болезнь не оставляет шрамов и рубцов.
Диагностика Импетиго у детей:
Диагностировать импетиго у детей просто – типичная клиническая картина и соответствующий анамнез. В наиболее сложных случаях необходимо микробиологическое исследование отделяемого.
Дифференциальная диагностика буллезного импетиго с заболеваниями, для которых характерна везикулезная и буллезная сыпь:
| Нозологическая форма | Основные клинические признаки | Методы подтверждения |
| Буллезное импетиго | Острое начало, в кожных складках появляются дряблые пузыри с прозрачным содержимым. Провоцирует заболевание золотистый стафилококк | Клиническая картина. В непростых случаях используется посев содержимого пузыря или материала с корочки |
| Буллезный пемфигоид | Появление напряженных пузырей, размер которых 1-2, кожа фона нормальная или эритематозная, уртикальные бляшки | Гистология пузыря с целью подтвердить его образование на уровне субэпидермальной плоскости и выявить скопление эозинофилов в дерме. Иммунопатологическое исследование |
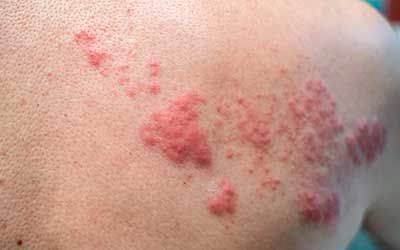
| Опоясывающий герпес | Острое начало с появлением пятнисто-папулезных высыпаний, расположенных группками, которые быстро становятся пузырьками, потом темнеют и высыхают, оставляя после себя корочки | |
| Укусы насекомого (буллезные) | Группа напряженных пузырей в области укуса. Пузыри размером более 1 см и окружены кожей без изменений | Клиническая картина |
| Синдром Стивенса-Джонсона | Дряблые пузыри и везикулы, образующиеся в центре мишеневидных элементов. Пузыри быстро вскрываются, на их месте остаются мокнущие эрозии | Гистологическое исследование |
| Врожденный сифилис | Пузыри расположены только на ладонях и стопах. Они небольшого размера, кожа на фоне малиново-красная. Бывают пятна и папулы | Клиническая картина. Сопровождается ринитом, трещинами в углу рта и глаз, диффузными инфильтратами, ярко-красно-розовыми пятнами |
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Виды бактериальных инфекций кожи
| Вид | Инфекция кожи и её особенности |
|---|---|
| Стафилококковые инфекции | Поверхностный фолликулит — характеризуется воспалительными процессами на кожи с белой гнойной серединой. Чаще всего инфекция поражает области волосяных покровов на руках, голенях и бёдрах, как правило, после эпиляции, проведённой без соблюдения гигиенических норм. Может перейти в хроническую форму. |
| Фурункулы — разновидность глубокого фолликулита, характеризуемая острым гнойно-некротическим воспалительными процессом фолликулов, сальных желёз, соединительной ткани вокруг них. Чаще всего инфекция обнаруживается в шейной, затылочной, бедренной области, на спине и даже на лице. В последнем случае может стать причиной серьёзных осложнений и виде сепсиса или менингита. | |
| Сибирская язва — ещё одна разновидность глубокого фолликулита. Является особо опасной инфекцией, характеризующейся очень быстрым развитием и острым течением. Она проявляется интоксикацией, воспалительными процессами кожи и лимфоузлов, внутренних органов. | |
| Панариций — инфекция, характеризующаяся острым гнойным процессом, поражающим пальцы верхних, реже — нижних конечностей. Проявляется болевой симптоматикой, отёками, покраснением, повышением температуры. На поздних стадиях развития требует хирургического вмешательства. | |
| Стрептококковые инфекции | Рожистое воспаление — инфекция, провоцируемая стрептококком группы «A». Она характеризуется развитием воспалительных процессов серозного или серозно-геморрагического характера, проявляющих себя очаговым поражением кожи ярко-красного цвета с отёком, общей интоксикацией организма и повышением температуры. Является одной из самых распространённых бактериальных инфекций. |
| Стрептодермия — инфекция, характеризующаяся развитием серозных воспалительных процессов без нагноений, резким отёком поражённого участка, быстрым формированием пузырьков или пятен, склонных к шелушению. | |
| Абсцесс — характеризуется формированием полости в подкожной жировой клетчатке или мышцах, заполненных гноем. Инфекция проявляет себя отёком, гиперемией, болевой симптоматикой. |
Лечение Импетиго у детей:
Пока проводится лечение, пораженную кожу нельзя увлажнять водой. Больному ребенку рекомендуется гипоаллергенная диета и общая витаминотерапия. Кожа, на которой видна сыпь, два три раза в сутки смазывается 0,1% камфорным спиртом или 2% салициловым спиртом. Затем прибегают к использованию антибактериальных мазей, а потом накладывают стерильную повязку, применяя:
– тетрациклиновую 1% мазь
– эритромициновую 1% мазь
– мазь Колбиоцин
– мазь Ориприм-П и Офтальмотрим.
Когда пузырьки вскрылись, и на их месте образовались эрозии, поверхность кожи нужно обработать красителями и антисептиками:
– метиленового синего 1% раствором спиртовым;
– бриллиантового зеленого 1% раствором спиртовым;
– йода 2% раствором спиртовым;
– перманганата калия 1% раствором;
– фурацилина 1:5000 раствором.
В конъюнктивальный мешок на протяжении 1-2 недель три раза в сутки закапывают антимикробные растворы, к примеру, раствор пиклоксидина, раствор мирамистина, раствор левомицетина, раствор сульфацил-натрия.
На протяжении 7-10 дней в конъюнктивальный мешок перед сном закладывают антибактериальные мази:
- эритромициновую 1% мазь;
- тетрациклиновую 1% мазь;
- Фуцитальмик;
- мазь Колбиоцин;
- мазь Ориприм-П и Офтальмотрим.
При распространенном импетиго или переходе его на ткани конъюнктивы врачи назначают системные антибактериальные препараты внутрь:
- цефалексин
- оксациллин
- эритромицин
- цефадроксил.
Для лечения импетиго у детей применяют также аутогемотерапию.
Оценка эффективности лечения
Если диагностика и лечение проведены вовремя, ребенок полностью выздоравливает. Если терапия проведена несвоевременно или случился рецидив, могут быть рубцовые изменения век и нарушение роста ресниц (при поражении края века).