Недостатки способа диагностики
Выполнение УЗИ на ранних сроках беременности имеет и определенные параметры отрицательного воздействия как на женский организм, так и на ткани плода:
- применение нескольких процедур диагностики не является опасным и вредным воздействием для организма будущей матери, а вот для зародыша оптимальный срок благополучного восприятия ультразвукового сканирования является полных три месяца текущего развития;
- характеристика термического индекса звуковых волн определяет изменение температурного баланса в тканях плода на один градус и не должен быть более двух, что препятствует осуществлению доплерсканирования на ранних этапах беременности, превышая указанную границу;
- механическое влияние звука, путем импульсного давления на клеточные структуры, что характеризует диапазон значений от 0,05, но не выше 1,9, превышение интервала ограничивает возможность проведения УЗИ при беременности на ранних этапах развития эмбриона.
Полезная информация по теме:
- Вызов гинеколога на дом
- Медикаментозный аборт
- Консультация гинеколога
- Хирургический аборт
- Анализы на ХГЧ
- Скрининг при беременности
- Внутриматочная спираль
- Диагностика венерических заболеваний
- УЗИ плода
- УЗИ малого таза
- Ложная беременность
- Трансвагинальное УЗИ
- Абортивные таблетки
- Выделения у женщин
Почему на УЗИ не виден эмбрион?
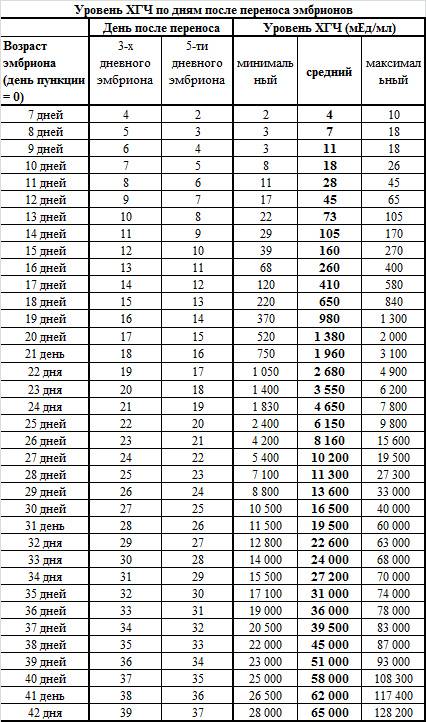
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
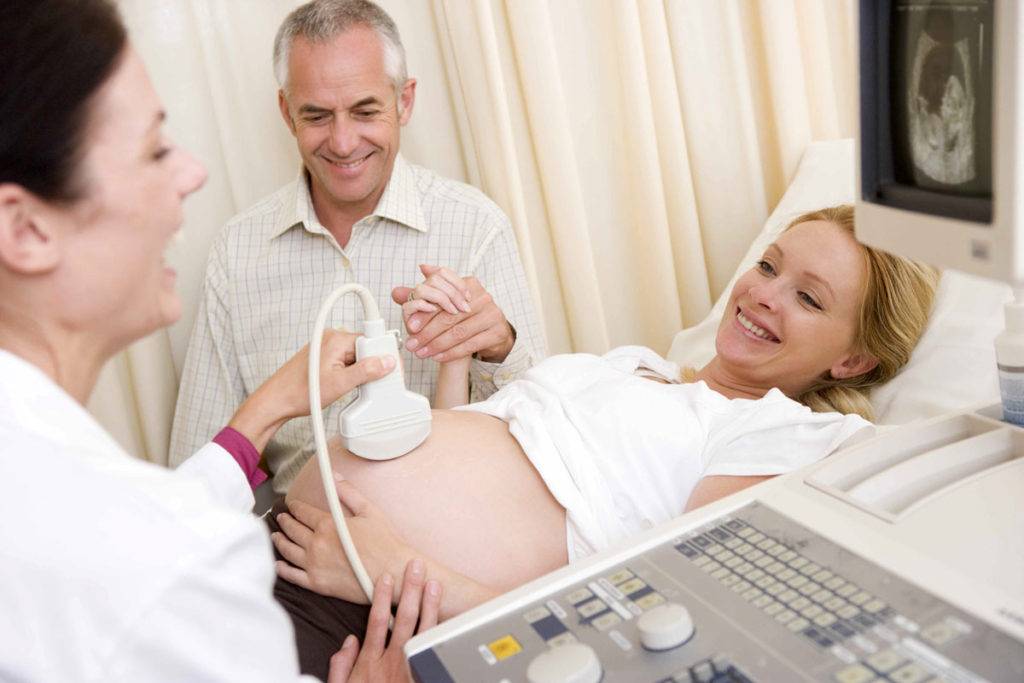
Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?
Курганников Андрей Сергеевич
03.12.201815:34
Заместитель главного врача по лечебной работе (УЗД и ФД), врач ультразвуковой диагностики
Здравствуйте! Я врач ультразвуковой диагностики Центра Иммунологии и Репродукции, Курганников Андрей Сергеевич.Тема данного видеоблога — Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?Конечно, все мы желаем только самого лучшего своим детям и, наверное, каждая будущая мама перед походом на УЗИ задаётся вопросом, не навредит ли это её ребёнку?
Не секрет, что нет ничего абсолютно полезного или вредного, всё зависит от количества, силы и продолжительности воздействия. Самая чистая родниковая вода со временем точит камень, а если выпить в течение часа более трёх литров воды, то можно умереть от гипергидратации. Ультразвук не исключение. В зависимости от мощности, частоты и продолжительности его можно использовать для резки гранита, отпугивания крыс, дробления камней в почках, лечения суставов, в косметологии. И конечно, на сегодняшний день нет более безопасного метода оценки развития плода, чем ультразвуковое исследование.Тем не менее, теоретически, при длительном воздействии в максимальных режимах, даже диагностический ультразвук может оказывать негативное воздействие на эмбрион. Ультразвуковые волны, испускаемые датчиком аппарата УЗИ, могут приводить к локальному повышению температуры, а тепло является известным тератогеном.Но для того, чтобы температура вокруг эмбриона изменилась даже незначительно, необходима определённая мощность и время.Британское Общество Медицинского Ультразвука разработало Указания по безопасному использованию диагностического ультразвукового оборудования. Согласно этим указаниям все аппараты УЗИ должны в режиме реального времени отображать на экране так называемый Термический Индекс (ТИ) – индикатор, характеризующий потенциальное нагревание тканей.Если TI (термический индекс) – меньше 0.7, а именно этот диапазон рекомендован для получения адекватных изображений в первом триместре, то время исследования практически не ограничено. Нагревание тканей при таких настройках не происходит. При TI в диапазоне 0.7-1.0, исследование не должно превышать 60 минут. TI больше 2.5, вообще лучше в акушерстве не использовать. Во время проведения УЗИ до 11 недель, при использовании пресетов для первого триместра, ТИ находится в пределах 0.3-0.4, а всё исследование не занимает более 10 минут. Согласно рекомендациям Британского Общества Медицинского Ультразвука, никакого нагрева тканей за время исследования не происходит, а значит, нет никакого, даже потенциального вреда для эмбриона.Как часто можно делать УЗИ?На этот вопрос можно ответить с уверенностью – так часто, как это требуется. Ультразвук воздействует на ткани столько, сколько генерируются волны, и не имеет свойства накапливаться в организме
Разумная осторожность — это то чем следует руководствоваться. Не следует рассматривать ультразвуковое исследование, как развлечение, но и бояться его тоже не нужно
В руках грамотного специалиста – это уникальный по своим диагностическим возможностям и безопасности инструмент
А если добавить комфортные условия и внимательное отношение, то ещё и возможность получить положительные эмоции, разобраться в сложившейся ситуации, услышать ответы квалифицированных специалистов на интересующие вас вопросы.Более подробно об этой теме можно почитать в одном из моих блогов на сайте Центра иммунологии и Репродукции.Спасибо за внимание.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
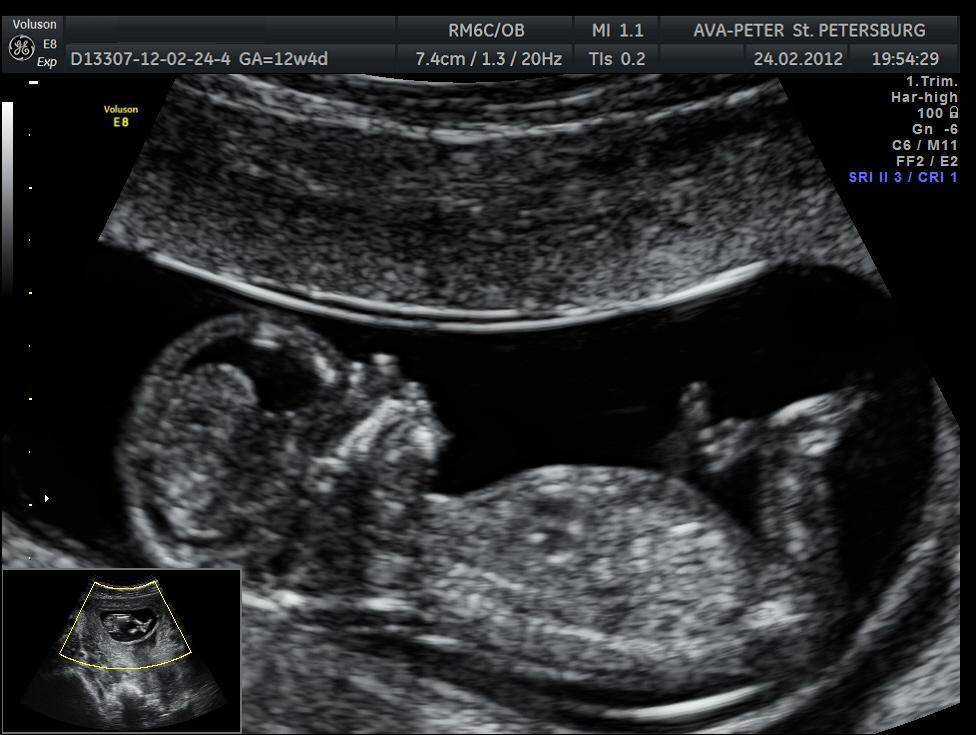
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Показания к трехмерной эхографии
Трехмерное УЗИ проводят при желании будущих родителей ближе познакомиться со своим малышом, а также при необходимости уточнить результаты двухмерного исследования.
3D-диагностику назначают при:
сложном течении беременности;
нестандартном способе оплодотворения (использовании ЭКО или ИКСИ);
суррогатном материнстве;
необходимости подтвердить жизнеспособность плода (например, если беременная женщина при падении ударилась животом);
многоплодной беременности;
резком наборе веса, что может быть следствием многоводия;
подозрении на хромосомные мутации и возможные пороки развития;
резус-конфликте;
потенциальной угрозе выкидыша или преждевременных родов;
наследственных заболеваниях, способных вызвать возникновение аномалий;
отягощенном гинекологическими заболеваниями акушерском анамнезе;
раннем быстром старении плаценты;
наличии старшего ребенка, имеющего генетические отклонения.
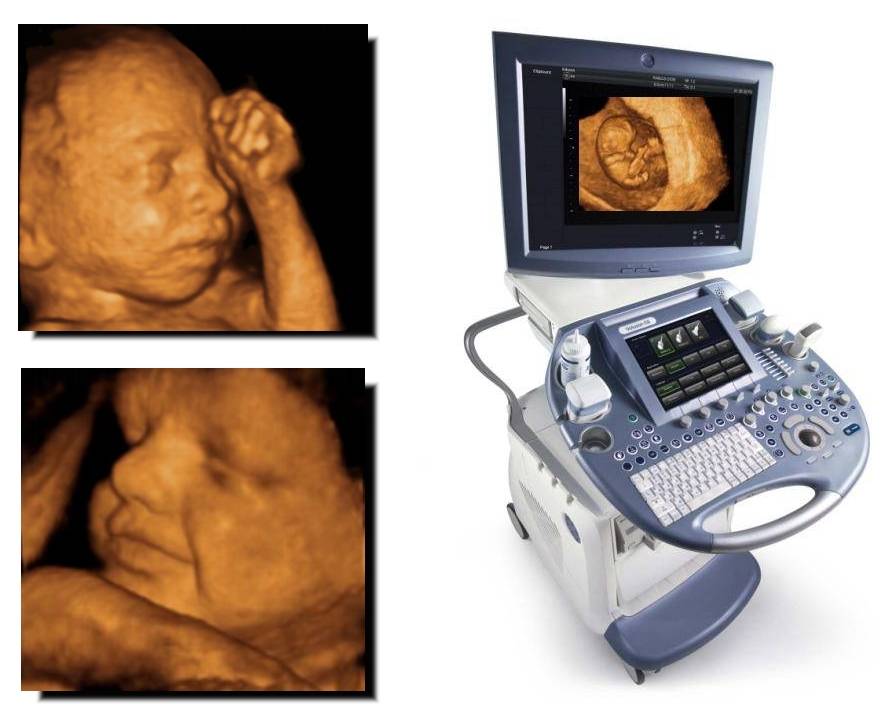
Преимущества 3D и 4D УЗИ
Объемные изображения позволяют лучше рассмотреть некоторые органы и структуры, которые обычно труднодоступны для исследования в обычном двумерном режиме.
Изображение при 3D/4D УЗИ понятно даже непрофессионалам.
Дополнительная информация, которую дает трехмерное и четырехмерное ультразвуковое исследование, особенно ценна для диагностики внешних пороков развития
После 3D/4D-ультразвука можно развеять все сомнения и опасения, лично пересчитав пальчики на ручках и ножках и убедившись в отсутствии других внешних пороков ребенка.
Благодаря 3D/4D ультразвуку врачи могут рассмотреть и оценить различные органы и части тела плода в трёх проекциях одновременно, что очень важно для выявления аномалий внутриутробного развития плода. Данные трёхмерного и четырехмерного исследования дают дополнительную информацию для точной диагностики при подозрении на пороки развития: конечностей, лица, позвоночного столба.
На 3D/4D УЗИ более отчетливо виден пол ребенка.
При этом при 3d/4D УЗИ частота сканирования, интенсивность и мощность ультразвуковой волны остаются такими же, как при обычном 2D исследовании.
ПРЕИМУЩЕСТВА ПРОВЕДЕНИЯ УЗИ ПРИ БЕРЕМЕННОСТИ В КЛИНИКЕ МЕДИКА
ПЕРЕДОВОЕ ТЕХНИЧЕСКОЕ ОСНАЩЕНИЕ
3D/4D УЗИ мы проводим на американском оборудовании фирмы GE Healthcare. Данное оборудование обеспечивает высочайшую точность диагностики врожденных пороков развития плода, миомы матки, внематочной беременности и оценку фолликулов в 3D
ВЫСОКОКЛАССНЫЕ СПЕЦИАЛИСТЫ
В нашей клинике работают исключительно опытные УЗИ специалисты. Они постоянно совершенствуют свои навыки путем курсов повышения квалификации и различных стажировок. Средний стаж работы специалистов составляет 21 год.
СПЕЦИАЛИЗИРОВАННЫЙ ЦЕНТР
Наш центр специализируется на вопросах репродуктивной медицины, а врачи имеют углубленные познания в планировании и ведении беременности.
КОМФОРТНОЕ ПРЕБЫВАНИЕ В КЛИНИКЕ
Безупречная вежливость и внимательность персонала, сервис высочайшего уровня. Мы позаботимся о том, чтобы Вы чувствовали себя комфортно.
УЗИ для беременных в г. Видное Московской области
Современная медицина предлагает множество эффективных методов диагностики. Одном из наиболее показательных являются ультразвуковые исследования.
Особенно УЗ-исследование незаменимо во время беременности, т.к. является безопасным и неинвазивным способом «посмотреть» на процессы, происходящие в утробе и состояние плода.
«ЭльКлиник» предлагает пройти УЗИ для беременных по выгодной цене от 1800 RUB.
Чтобы процедура прошла успешно, желательно заранее ознакомиться с техникой проведения УЗИ, примерно представлять себе процесс, и соблюдать требования подготовки к тому или иному типу исследования.
Цель процедуры и ее влияние на здоровье
Основной целью проведения УЗИ при беременности является определение состояния плода. При отсутствии каких-либо патологий, исследование проводится трижды (в каждом триместре). При угрозе выкидыша или других аномалиях может назначаться чаще.
Безопасность УЗИ общепризнана. Многочисленные исследования показали, что ультразвук не оказывает отрицательного воздействия на развитие будущего ребенка.
Тем не менее, считается, что во время беременности лучше делать УЗИ как можно реже, т.е. врач не должен назначать дополнительные процедуры без веской необходимости. Таким образом, исключая чрезмерное влияние ультразвука на ткани, мы страхуемся от возможных долгосрочных последствий, которые возможно еще не изучены.
 УЗИ при беременности
УЗИ при беременности
Существуют следующие плановые сроки проведения УЗИ:
На 11 – 13 неделе (возможно и ранее) проводится первое исследование для исключения/выявления пороков развития плода, оценивается развитие сердца, конечностей, головы и т.д.. Кроме этого может выявится многоплодность, после чего за состоянием беременной устанавливается дополнительный контроль.
УЗИ, проводимое на 20 неделе, позволяет женщине узнать пол малыша, его анатомические особенности, с большей точностью исключить возможные аномалии в развитии.
На 30 неделе проводится окончательная диагностика, позволяющая определить правильное развитие плода, его положение, рост, вес. Также исследуется структура плаценты, наличие ее предлежания, состояние родовых путей, положение пуповины и т.д..
Подготовка и проведение УЗИ при беременности
В зависимости от того, делаете вы УЗИ в государственной или частной клинике, могут быть небольшие отличия в процессе подготовки.
Подготовка необходимых документов – для госучреждения это крайне важно. Нужно ничего не забыть – паспорт, медицинский полис, медкарта беременной (если есть) с результатами прошлых обследований, иначе можно получить отказ или перенос исследования на другой день
В частных клиниках все не так строго – есть доктор, у которого в первую очередь стоит задача качественно провести исследование и обеспечить грамотное ведение беременности, а есть ли у вас в наличии полис или медкарта – не так важно, все можно подготовить и решить в процессе.
Поскольку область исследования смазывается специальным гелем, после проведения УЗ исследования требуется много салфеток для обтирания живота. Если вы идете в государственную поликлинику – желательно захватить с собой свои салфетки, а также пеленку, на которую потребуется лечь. Если в частный медцентр – подобные расходные материалы всегда в наличии. Разве что можно взять свое полотенце для дополнительного комфорта.
 УЗИ при беременности
УЗИ при беременности
На первом исследовании чаще всего проводится трансвагинальное УЗИ. В отличии от других видов УЗИ при беременности, эта процедура не требует наполненного мочевого пузыря и какой-то дополнительной подготовки. В процессе вагинальный датчик вводится во влагалище, продвигается вплоть до шейки матки, для получения более детализированного и показательного результата по сравнению с другими видами датчиков. При проведении исследования в госучреждения лучше взять с собой дополнительно презерватив, в частной – не нужно.
Если проводится трансабдоминальное УЗИ (когда используется обычный датчик, который прикладывают к животу), для точного результата требуется наполненный мочевой пузырь. Поэтому за час до исследования нужно выпить 250 – 500 мл воды.
Исследования во второй половине беременности как правило не требуют полного мочевого пузыря – околоплодные воды способствуют хорошей визуализации.
Как проводят редукцию эмбрионов?
Данная процедура является добровольной – для ее проведения необходимо письменное согласие женщины. При отсутствии такового врачи обязаны сделать все необходимое для сохранения жизни самой матери и всех эмбрионов, но ответственность за риски при многоплодной беременности она в этом случае несет сама.
Редукция эмбрионов возможна на сроке от 2 до 13 недели (оптимальный вариант – до 8-9 недели) беременности. Перед процедурой пациентка проходит комплексное медобследование, включающее:
- общий анализ мочи и крови;
- тест на свертываемость (коагулограмму);
- анализы на инфекции (сифилис, ВИЧ, гепатит В и С);
- исследование мазков из уретры и цервикального канала на флору;
- УЗИ органов малого таза
При наличии у женщины каких-либо патологий ей назначаются дополнительные обследования, цель которых – минимизировать риски для ее здоровья и жизни при проведении редукции эмбрионов. После этого врач приступает к выявлению зародышей, подлежащих удалению, для чего выполняет их картирование (выявление расположения в матке). В зависимости от способа проведения редукция эмбрионов может быть:
- Трансвагинальной. Данная процедура проводится на 7-8 неделе под общим наркозом и УЗИ-контролем. Через влагалище вводится тонкая биопсийная игла, которой прокалывается стенка матки, амниотическая оболочка и грудная клетка редуцируемого эмбриона. Через нее в зародыш подается раствор хлорида калия для остановки его сердца.
- Трансабдоминальной. Этот метод применяется на 8-9 неделе беременности и отличается от предыдущего только тем, что биопсийная игла вводится не через влагалище, а сквозь прокол в брюшной стенке матери. Его важным преимуществом является низкий риск инфицирования маточной полости и возможность применения к любому зародышу независимо от места его расположения.
- Трансцервикальной. Данный способ применяется на 5-6 неделе и заключается в отсасывании плодного яйца из маточной полости с помощью вакуум-аспирационного аппарата. Сегодня редукцию трансцервикальным методом проводят редко из-за высокого риска повреждения соседних эмбрионов, инфицирования матки и непроизвольного выкидыша.
Важной особенностью первых двух способов является то, что умерщвленные зародыши остаются внутри маточной полости и постепенно растворяются в ней под действием ферментов. Именно поэтому важно соблюдать сроки редукции эмбрионов – ткани могут просто не рассосаться, если она проводится позже 8-9 недели
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Основные риски срыва беременности на третью неделю после ЭКО
3 неделя беременности после ЭКО сопровождается такими же факторами риска, как при наступлении естественным путем, но с большей долей вероятности выкидыша.
Основными причинами прерывания беременности на таком сроке являются:
- Травмы, сопровождающиеся нарушением прикрепления зародыша к стенке матки;
- Наличие серьезных генетических патологий, несовместимых с жизнью плода;
- Инфекционные заболевания и воспалительные процессы, как поражающие половую систему женщины, так и весь организм;
- Недостаточность прогестерона;
- Прием некоторых лекарственных средств;
- Внематочное расположение плодного яйца.
Повышение рисков при ЭКО обусловлено искусственным вызовом свойственных природной беременности изменений в организме. В первые 3-4 недели после переноса эмбрионов женщине рекомендуется постоянно пребывать под врачебным контролем и обращаться к специалистам при возникновении малейшего повода для беспокойства.
При нормальном протекании первых трех недель женщину могут снять с наблюдения в центре репродуктологии и поставить на учет в обычной женской консультации. Но при желании пациентки беременность может наблюдаться в клинике вплоть до самых родов.
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.