Методы диагностики
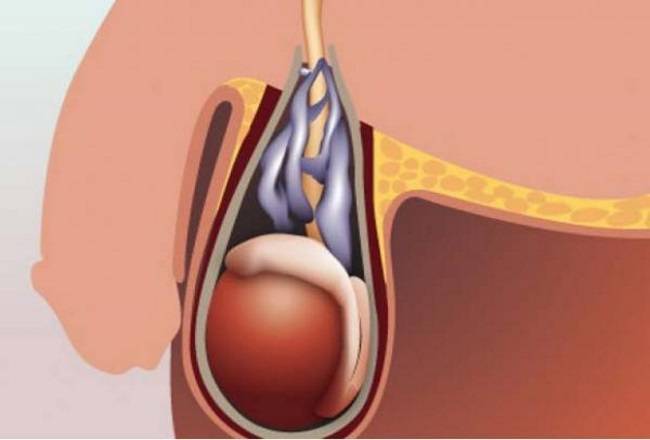
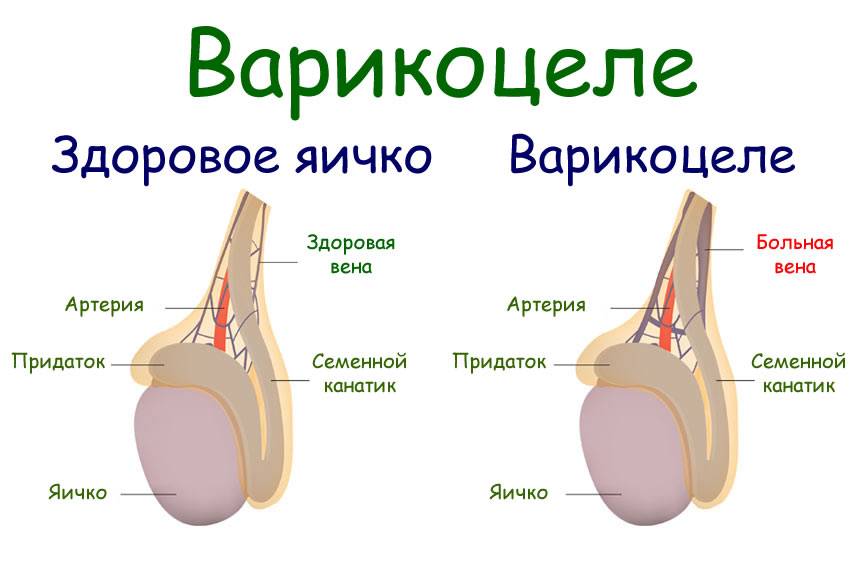
При диагностике врач проводит осмотр мошонки на наличие расширения вен. При пальпации может прощупываться клубок червеобразных, варикозно измененных вен. Яичко на пораженной части чаще имеет уменьшенный размер.
Одним из методов диагностики является проведение пробы Вальсальвы, когда пациент находится в положении лежа, делает вдох и задерживает дыхание, а врач прощупывает мошонку, оценивая состояние вен семенного канатика.
Так как заболевание протекает в большинстве случаев бессимптомно, точно определить наличие отклонений можно с помощью спермограммы. Лабораторный анализ чаще всего выявляет следующие видоизменения сперматозоидов в составе спермы:
- Уменьшение их количества.
- Появление патологических форм.
- Снижение двигательной активности.
Помимо спермограммы при диагностике варикоцеле эффективны следующие методы:
- Цветная эходопплерография. Позволяет выявить патологию, когда в яичковой вене есть нарушения, но визуальных проявлений нет.
- УЗИ мошонки. Информативный метод диагностики помогает определить патологические изменения размеров органа. Нередко проводится вместе с допплерографией для распознавания степени увеличения вены и выраженности извилистости.
Факторы развития бесплодия при варикоцеле
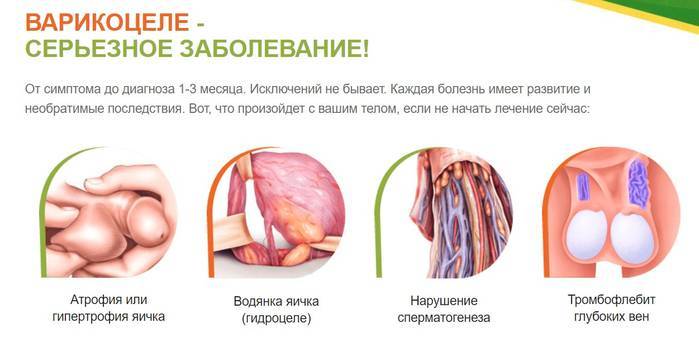
Патология сама по себе не является опасной для здоровья мужчины, но при отсутствии своевременного лечения может стать причиной атрофии яичка с нарушением процесса формирования сперматозоидов.
Бесплодие у мужчин при варикоцеле может быть спровоцировано:
- Повышенной температурой яичка, которая соответствует температуре тела (при здоровом состоянии она не должна быть выше).
- Забросом в яички биологически активных веществ из надпочечников и почек.
- Недостаточным уровнем кислорода в тканях яичка.
- Появлением свободных радикалов, которые влияют на целостность кровеносных сосудов яичка.
А еcли фимоз не лечить…
Не вылеченный фимоз может привести к различным осложнениям, таким как: Парафимоз – ущемление головки полового члена суженной крайней плотью. Обычно парафимоз возникает при попытке обнажить головку или при половом акте. Как правило, ущемление происходит при фимозе 2-3 степени, когда возможно выведение головки (следует отметить, что при 4 степени сужения парафимоз не возникает), но для этого необходимо приложить определенные усилия. Ущемление приводит к отеку головки полового члена, что ее обратное вправление невозможным. Головка синеет, при дотрагивании до нее возникает резкая боль. Парафимоз является экстренным состоянием, которое требует неотложного вмешательства. Иногда бывает достаточно простого ручного вправления головки. При сильно выраженном отеке вправление в большинстве случаев невозможно, и тогда человеку требуется операция по продольному рассечению крайней плоти или по иссечению ее листков. Воспалительные осложнения при фимозе – явление нередкое. В связи с невозможностью осуществления необходимого гигиенического ухода в препуциальном мешке скапливается смегма, в которой размножаются бактерии. В большинстве случаев это приводит к развитию баланопостита (воспалению головки и крайней плоти полового члена). При этом появляются болевые ощущения, покраснение, зуд в области головки полового члена. Диагноз “баланопостит” ставится на основании жалоб пациента и очного осмотра. В некоторых случаях возникает воспаление мочеиспускательного канала – уретрит, который проявляется болью и резью при мочеиспускании, а также частыми позывами, связанными с раздражением нервных окончаний уретры. Лечение обычно сводится к применению местных антисептиков или уросептиков. Однако при наличии фимоза уретрит может рецидивировать.
Фимоз 3-4 степени чреват приращением крайней плоти к головке полового члена, хотя это осложнение может встречаться при менее значительном сужении. Тесный продолжительный контакт головки и внутреннего листка крайней плоти приводит к эпителиальному склеиванию соприкасающихся поверхностей и образованию сращений (синехий). Чем дольше существуют такие сращения, тем шире становится участок сращения и прочнее оказывается связь между головкой и крайней плотью. В этом случае проводится хирургическое лечение.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Варикоцеле у подростков
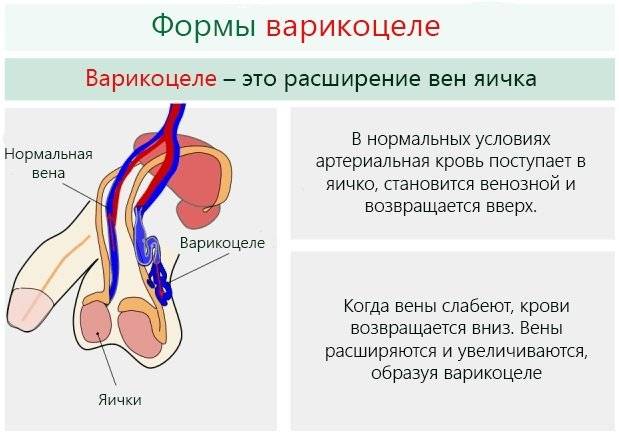
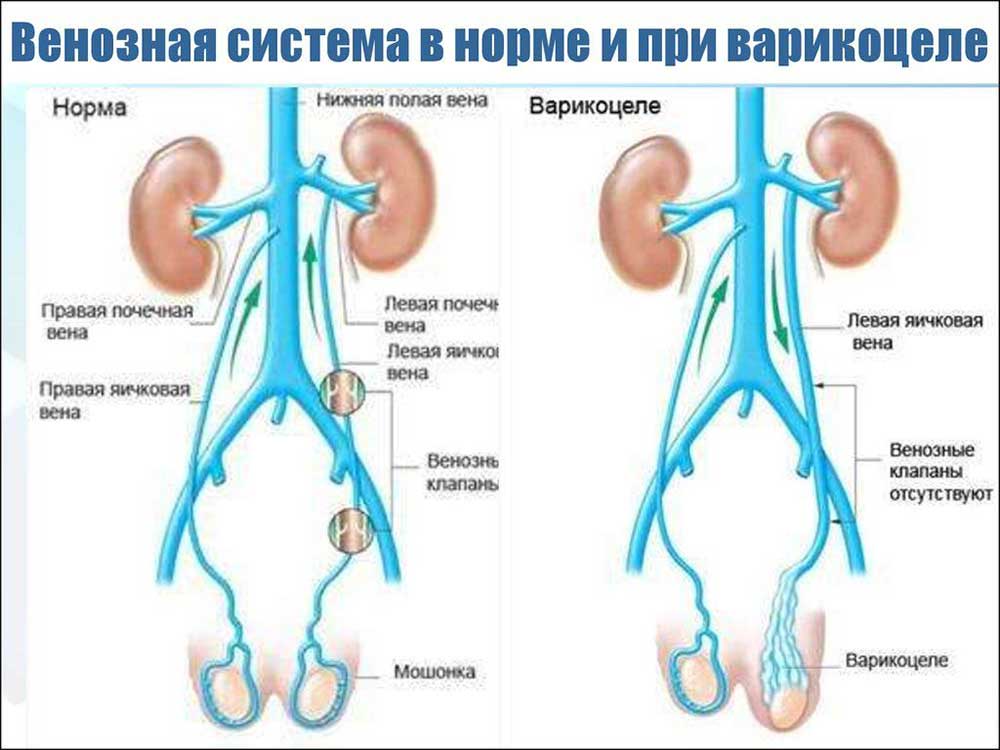
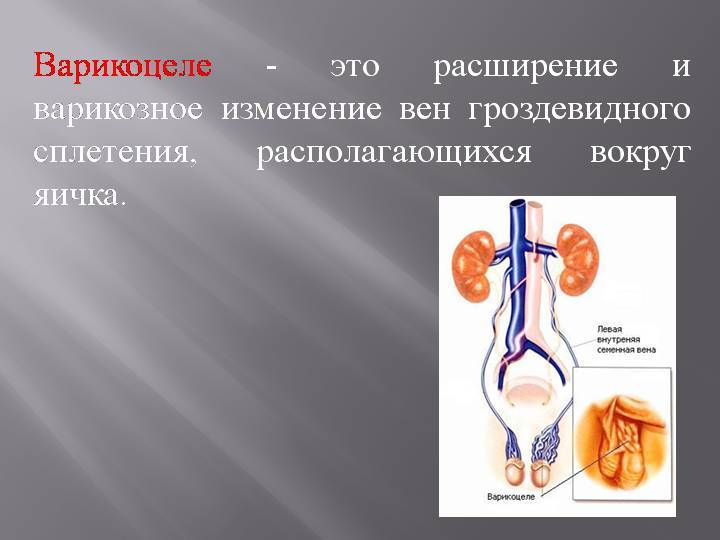
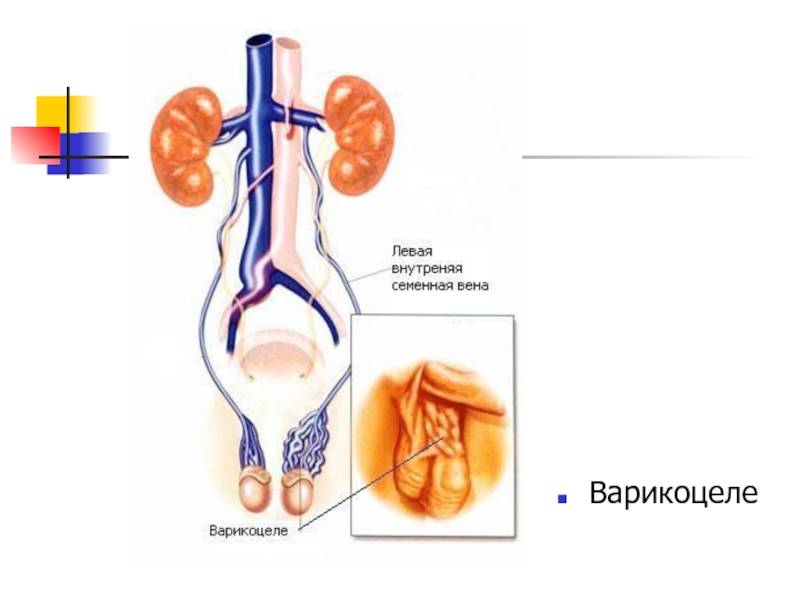
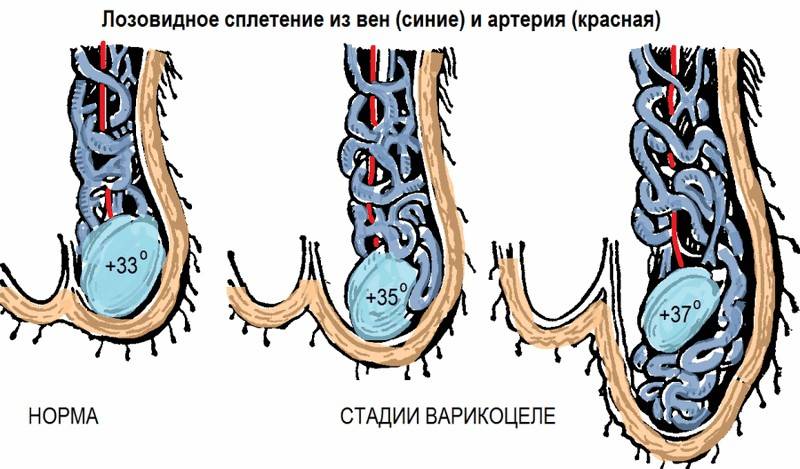
Венозные сосуды яичка располагают множеством анастомозов в паховой области, которые вместе образовывают определенное сплетение. Патология образуется в ходе аномальных расширений отдельно взятых вен, которые препятствуют нормальной работе всей сети и нарушают кровоснабжение, что ведет к истощению яичка и последующему нарушению его консистенции и строения.
Первоначальное диагностирование патологического состояния яичка может проводиться в период полового созревания у подростков. Варикоцеле часто встречается у подростков в возрасте от 10 до 18 лет.
Причинами образования патологических процессов у данной категории пациентов считаются:
- заполнение венозной кровью расширенных вен в период полового созревания, что ведет к изменению размеров мошонки и последующему повышению естественной температуры яичек, что ведет за собой к морфологическим нарушениям в сперме впоследствии;
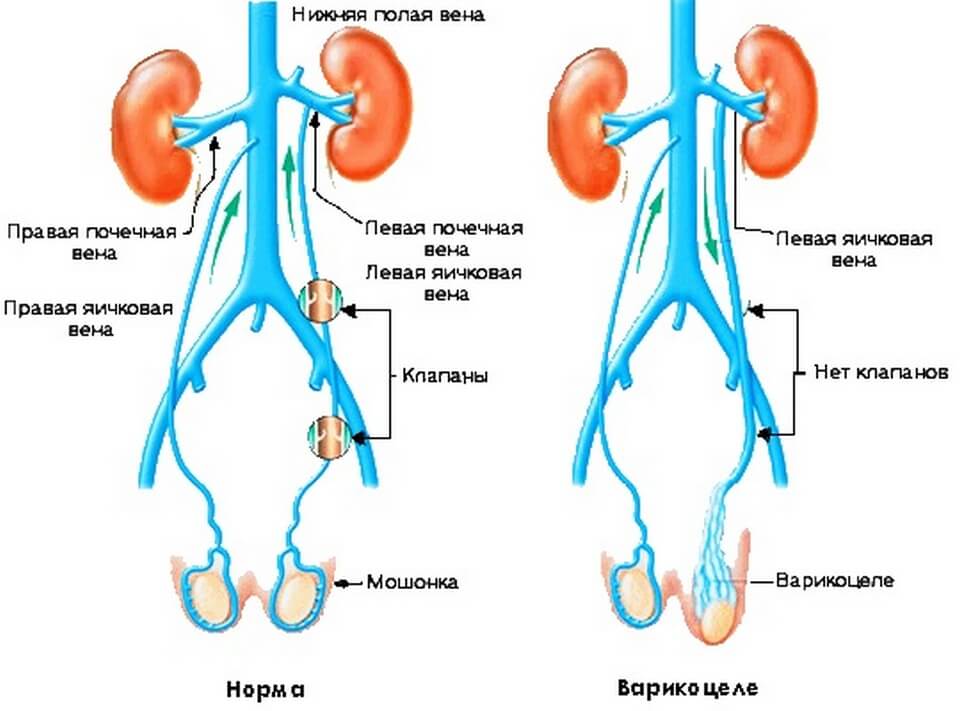
- изменение структуры яичка связано с семенной веной, у которой нет клапанов, и она напрямую связано с левой надпочечной веной, по которой происходит обратный заброс продуктов жизнедеятельности, из-за чего меняется продукция гормонов и нарушается сперматогенез;
- застой крови в расширенных венах, с недостаточным содержанием кислорода, которое приводит к последующей гипоксии тканей;
- гормональный дисбаланс на фоне механизмов полового созревания.
У пациентов в подростковом возрасте достаточно тяжело диагностировать наличие патологии из-за бессимптомного развития на ранних стадиях. На приеме у уролога может быть применен метод пальпации, при котором пациент одновременно задерживает дыхание и напрягается.
Таким образом, выступают вены лозовидного переплетения, что позволяет диагностировать возможные отклонения и назначить последующие исследовательские мероприятия с составлением терапевтического курса.
Методы диагностики урологических заболеваний:
- Вызов уролога на дом
- Диагностика заболеваний почек
- Диагностика заболеваний мочевого пузыря
- Диагностика заболеваний простаты
- Диагностика заболеваний мошонки
- Диагностика половых инфекций
- Анализы мочи
- Анализы на ИППП
- Анализы на ПСА
- УЗИ на дому
- УЗИ почек
- УЗИ простаты
- УЗИ мочевого пузыря
- Урологическое УЗИ на дому
- Мазок из уретры
- УЗИ полового члена
- Трансректальное УЗИ
- Анализы сока простаты
- УЗИ мочеполовой системы
Лечение кисты яичка
Самым практичным методом лечения кисты яичка является оперативное. Его назначают, если киста яичка достигла достаточно крупных размеров или их появилось несколько, если мужчину начали преследовать достаточно сильные боли, если у него не получается зачать ребенка.
Лечение кисты яичка подразумевает удаление кисты яичка или применение склеротерапии.
Операция удаления кисты яичка
Классическая операция открытого типа состоит в совершении разреза на мошонке и удалении кисты.
Хирург делает разрез по продольному шву мошонки или по ее половинке
Киста яичка удаляется очень осторожно, чтобы не повредить мясистую оболочку мошонки. Останавливается кровотечение, и рану зашивают 2-3 слоями саморассасывающихся швов
Далее такими же швами зашивается кожа, на мошонку накладывается стерильная марлевая повязка, прикладывается лед и надевается поддерживающая повязка. Данная операция проводится с применением анестезии.
Сразу же после операции врачи рекомендуют придерживаться щадящего режима. Для предупреждения отека применяются компрессы со льдом. Через 2-3 дня после операции кисты яичка мужчина может возвращаться к нормальной жизни, но в течение 2-х недель требуется исключение интимной близости и физической активности.
1
Операция удаления кисты яичка
2
Операция удаления кисты яичка
3
Операция удаления кисты яичка
Лапароскопия
Лапароскопия считается одной из лучших малоинвазивных операций по удалению кисты. Операция происходит при помощи микронадрезов, в которые вводится лапароскоп – телескопическая трубка с системой линз, которая прикрепляется к видеокамере. В больную полость подается углекислый газ, и стенка брюшной полости оказывается приподнятой над внутренними органами, чем достигается большая четкость изображения. Благодаря лапароскопии уменьшается длительность операции и снижается риск послеоперационных осложнений.
Склеротерапия
Склеротерапия – щадящий способ операции, которая может использоваться в том случае, если у мужчины низкая свертываемость крови и если он не планирует в дальнейшем иметь детей (есть риск повредить придатки, что может привести к бесплодию).
С помощью склеротерапии киста яичка удаляется следующим образом:
- в мошонку вводится игла, с помощью которой удаляется вся жидкость, имеющаяся в кисте;
- после извлечения жидкости вводится склеротирующий препарат, действие которого направлено на склеивание стенок кисты яичка.
Под действием препарата ткани склеиваются, и киста пропадает. Если склеротерапия выполнена не профессионально, то могут скрерозироваться семенные канатики, что приведет к бесплодию.
Возможные осложнения после операции
Последствие от кисты яичка может выразиться следующими проявлениями:
- травма придатков;
- боль в мошонке;
- бесплодие у мужчин;
- появление отека и инфекции;
- повторное появление кисты яичка.
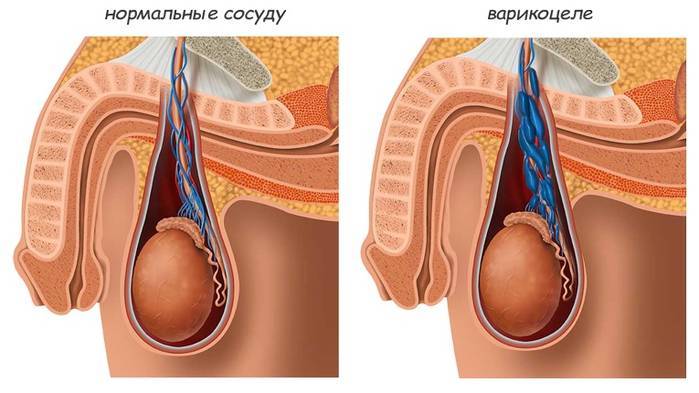
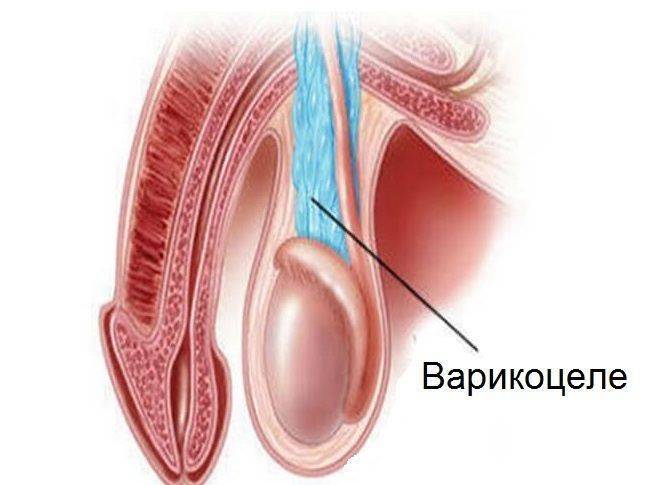
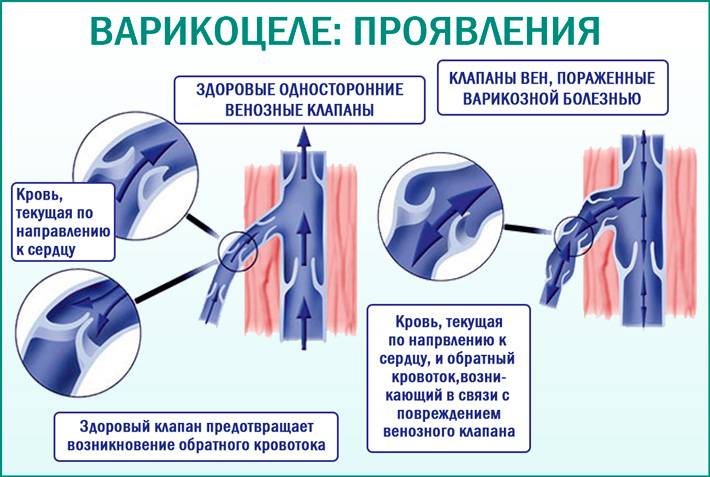
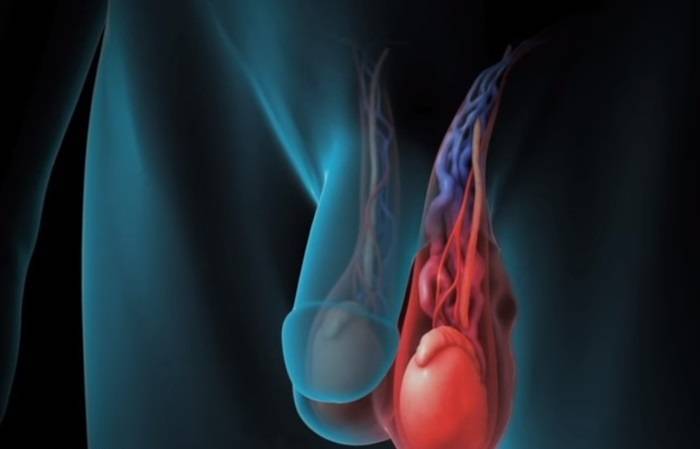
Признаки варикоцеле
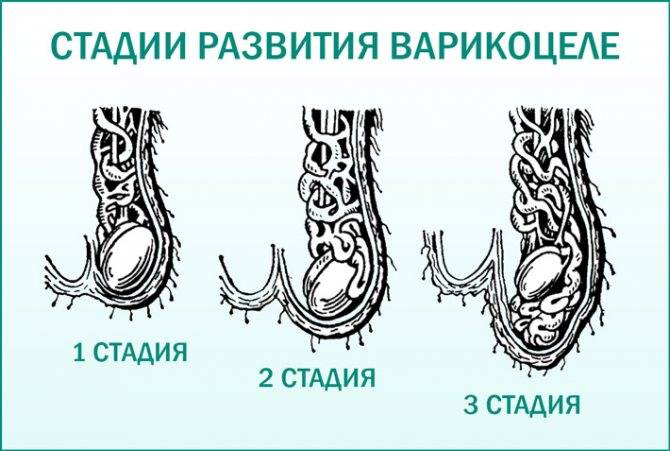
В большинстве случаев диагноз варикоцеле ставится в подростковом возрасте. На начальных стадиях заболевание может протекать бессимптомно. Иногда пациенты жалуются на ноющую боль в яичке. У них возникает ощущение, как будто кто-то тянет за семенной канатик.
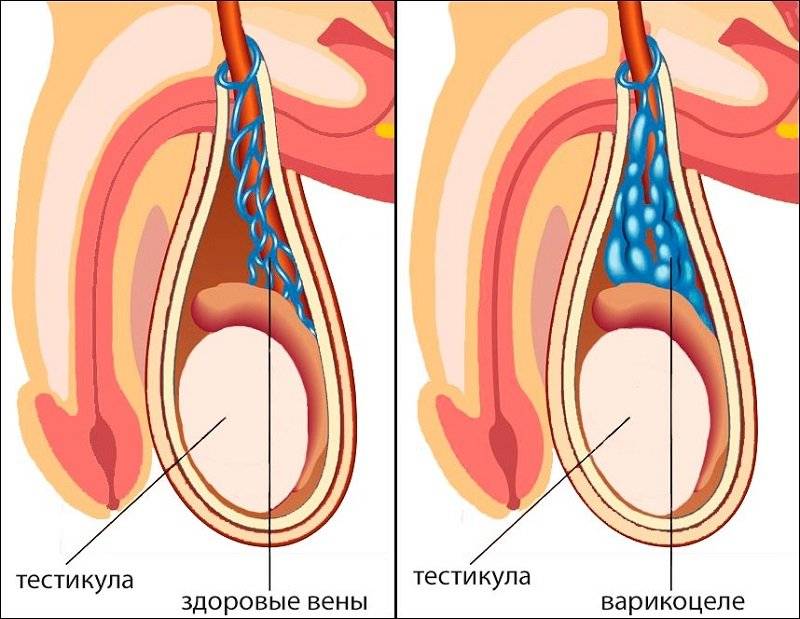
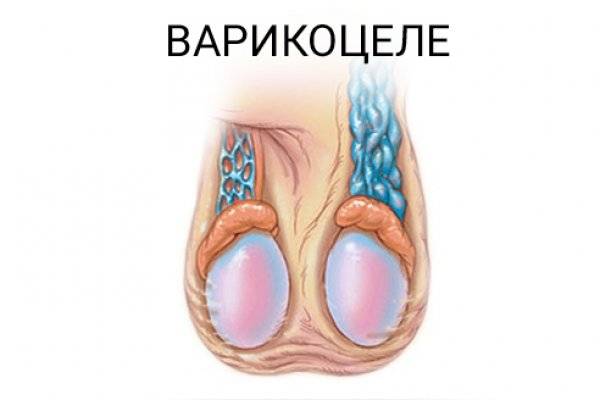
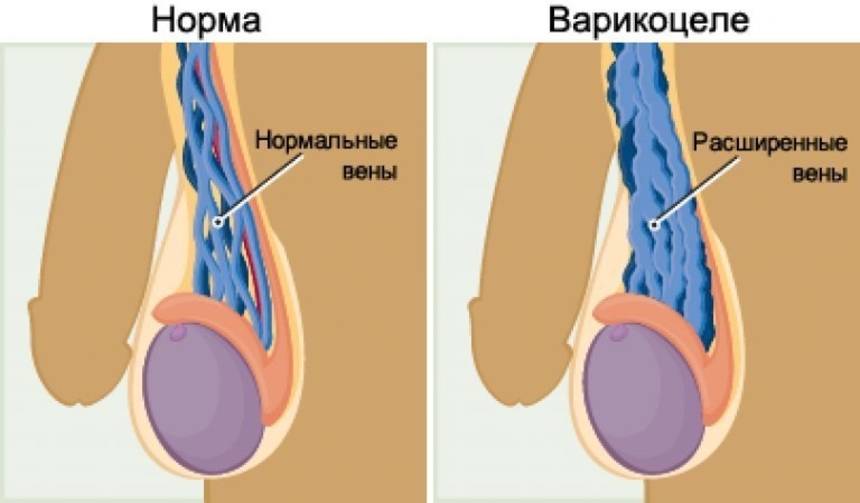
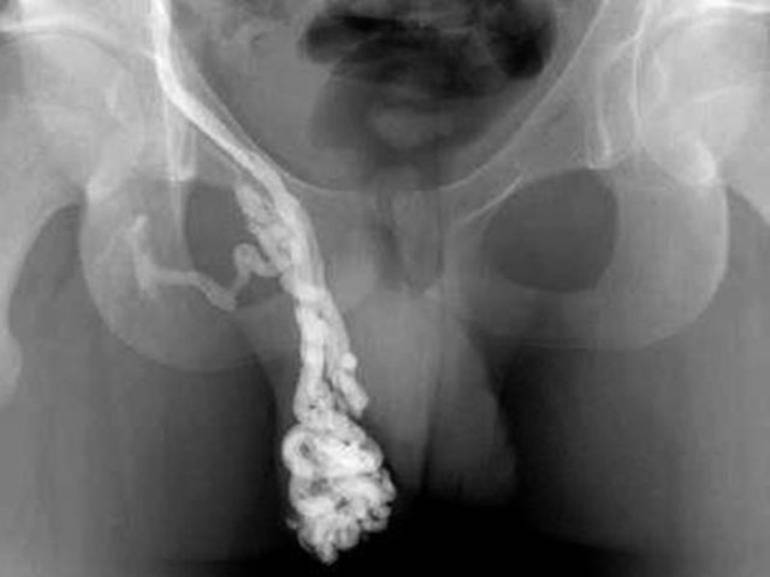
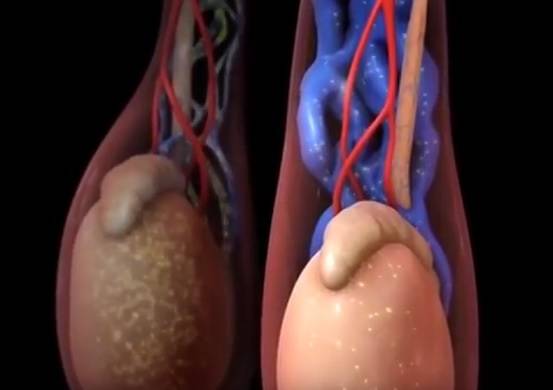
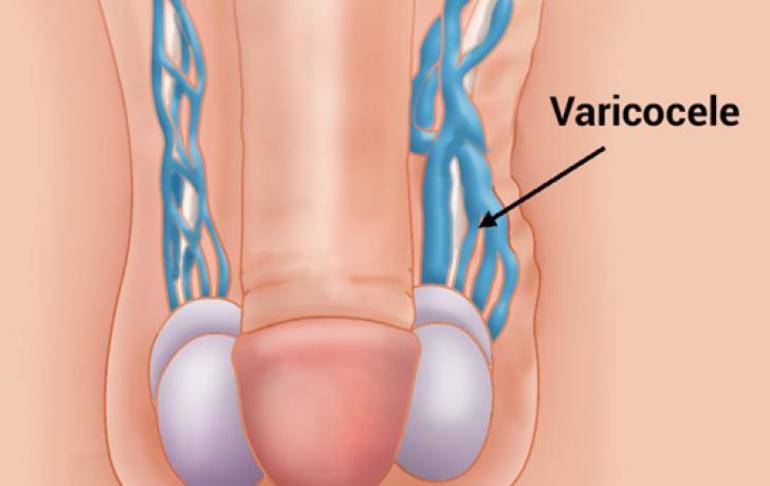
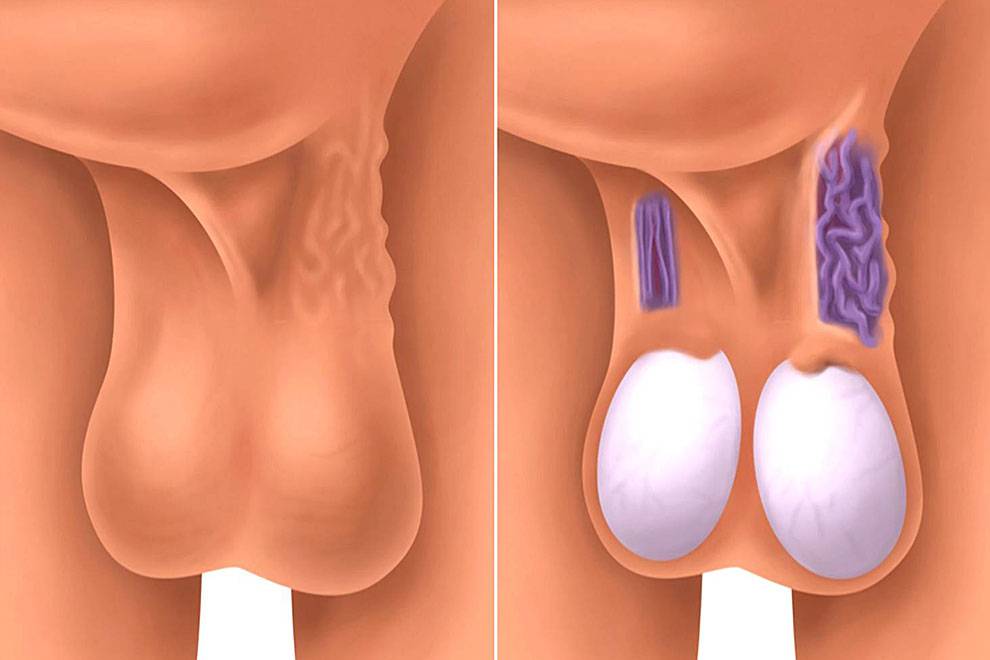
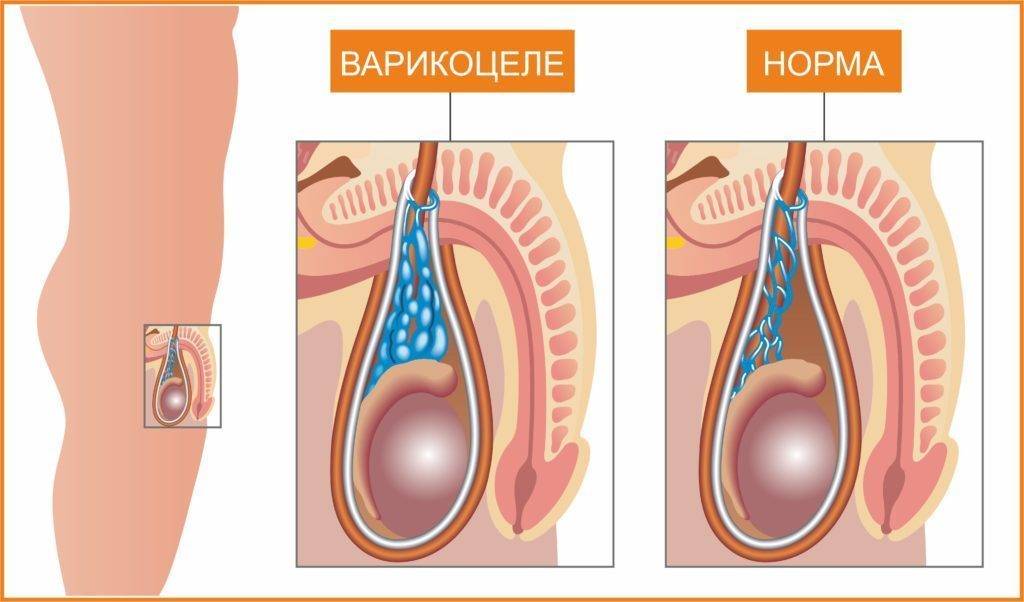
Затем развиваются визуальные признаки заболевания. Вокруг яичка образуется расширенное венозное сплетение, которое сначала не видно при внешнем осмотре. Варикозно расширенные вены видны на семенниках только тогда, когда подросток стоит в вертикальном положении. Со временем вены гроздевидного сплетения расширяются ещё больше и их можно увидеть и в лежачем положении пациента.
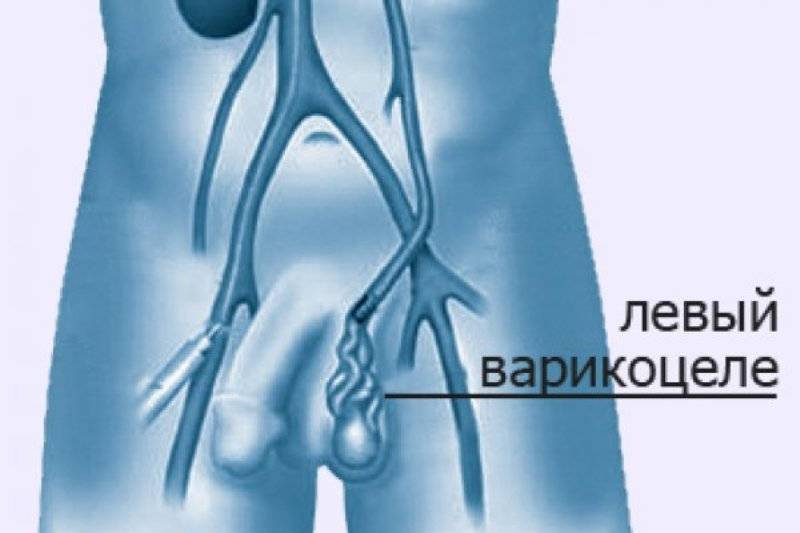
Мошонка становится увеличенной в размерах. Вены семенного канатика свисают ниже семенников. В большинстве случаев патологический процесс развивается на левом яичке, варикоцеле справа встречается гораздо реже. Это происходит по причине анатомических особенностей венозной системы половых органов.
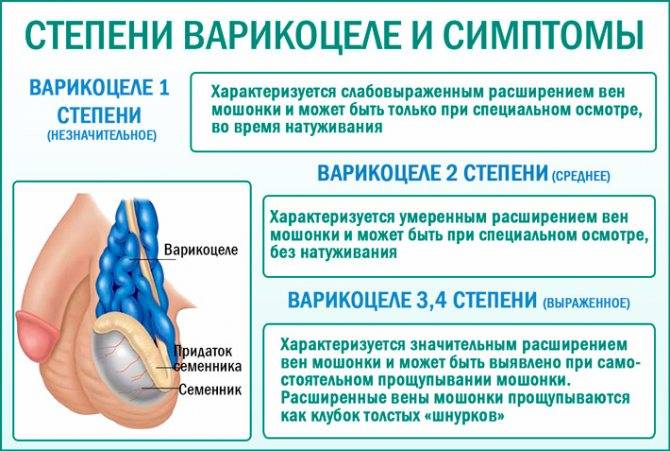
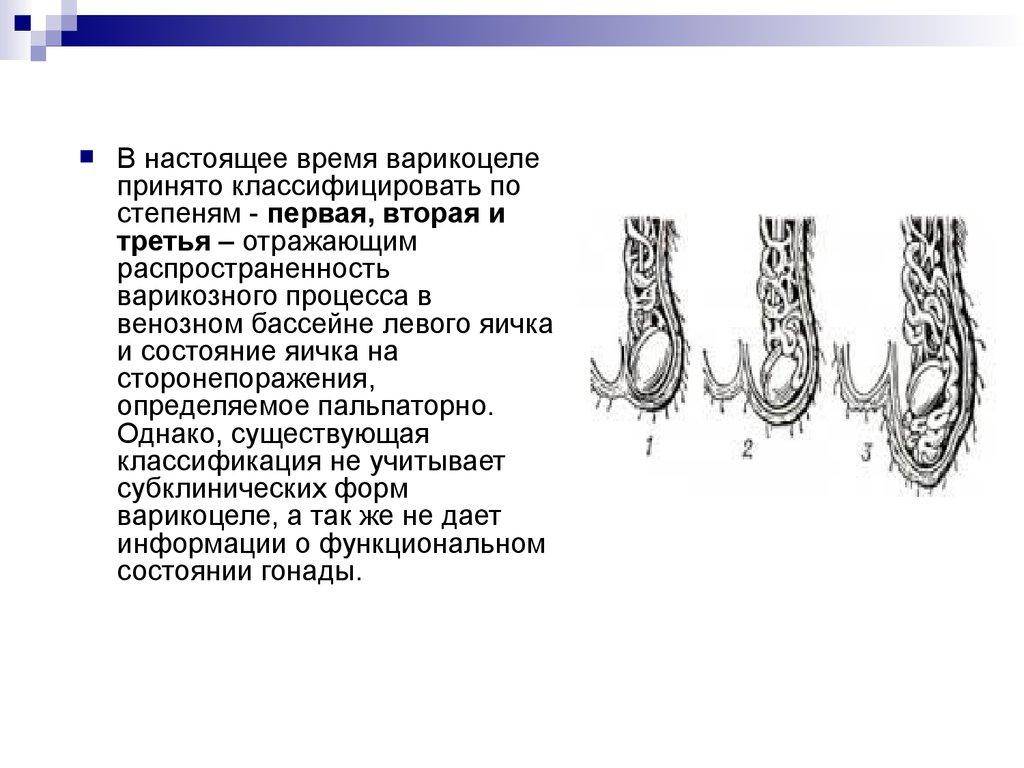
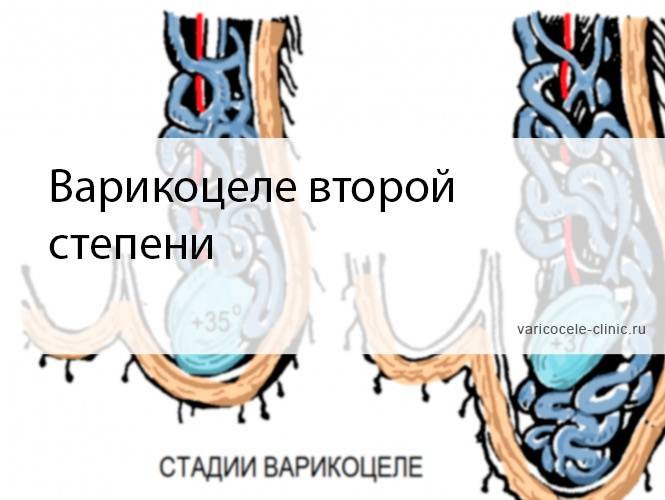
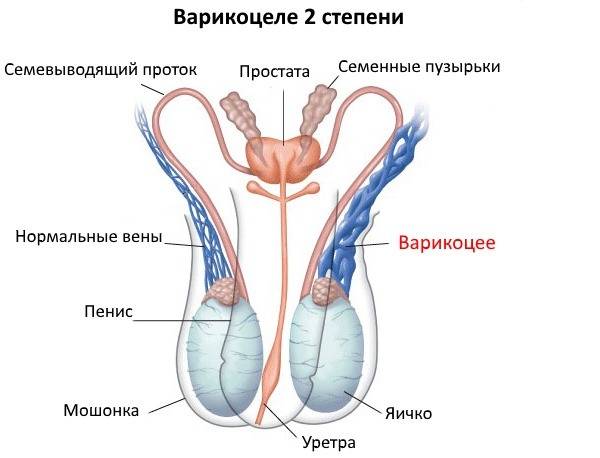
При осмотре пациента в начале заболевания не видно никаких изменений. Варикозно расширенные вены яичка становятся видны во второй стадии патологического процесса. При третьей и четвёртой стадии расширенные вены видны невооружённым глазом. Иногда увеличивается в размерах и яичко.
В связи с тем, что при варикоцеле нарушается венозный отток от семенников, происходит обратный заброс крови в вены яичка и застой в половых железах. Это приводит к гипотрофии или атрофии яичка. После варикоцеле тестикулы могут уменьшаться в размерах, их железистые клетки перестают функционировать и вырабатывать мужские половые клетки.
По той причине, что варикозно расширенные вены яичка «укутывают» орган, температура в нём повышается. В таких условиях не вырабатываются нормальные сперматозоиды. После варикоцеле многие мужчины становятся бесплодными.
Правильный диагноз в начальной стадии заболевания можно поставить только при помощи ультразвукового исследования половых органов. Построить прогноз в плане репродуктивной функции можно, выполнив взрослому мужчине спермограмму. Для диагностики варикоцеле иногда используют термограмму.
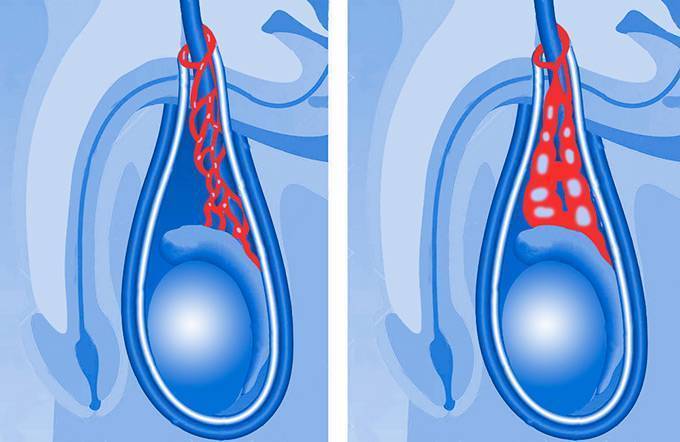
Гидроцеле: причины
Причины скапливания избыточной жидкости в тканях яичка специалистами до конца еще не выяснены. Принято выделять два вида гидроцеле — врожденное и приобретенное.
Врожденное гидроцеде диагностируется у новорожденных и обычно исчезает само без лечения к 1,5–2 годам жизни. Причиной такого типа водянки яичка у мальчиков является патология развития плода, при которой влагалищный отросток зарастает не полностью, что делает возможным свободный обмен жидкостью между брюшной полостью и мошонкой. Патология обычно возникает, если беременность протекала с осложнениями (имели место травмы, болезни и др.).
Приобретенная водянка оболочек яичка у мужчин, а также у ребенка старшего возраста, может иметь следующие причины:
- заболевания мочеполовой системы воспалительного характера, связанные с инфекциями передающимися половым путём, орхит, везикулит и др.;
- травмы паховой области, способные привести к нарушению обмена жидкостями;
- нарушение кровотока (в этом случае обычно есть сердечно-сосудистые заболевания);
- нарушение лимфотока, особенно в паховых лимфоузлах (может также наблюдаться отек нижних конечностей);
- опухоли разной этиологии (доброкачественные или злокачественные), которые также могут нарушать нормальный обмен жидкостями, приводя к их застою.
- Некоторые заболевания прямой кишки также способны привести к симптоматической водянке яичка(парапроктит)
К факторам риска внешнего характера при водянке яичка можно также отнести:
- хирургическое вмешательство (например, при лечении варикоцеле, паховой грыже), последствием которого может стать избыточная жидкость в тканях яичка;
- избыточные физические нагрузки также могут провоцировать застой жидкости.
Все описанные выше причины чаще всего приводят к полной или частичной закупорке выводящих протоков, провоцируя накопление жидкости.
Водянка яичка: осложнения
У ребенка указанное заболевание чаще всего проходит без последствий.
Но водянка яичка у мужчин способна вызвать серьезные осложнения различного характера:
- жидкость является питательной средой для бактерий, поэтому она очень часто может «перерождаться» в гной (пиоцеле), вызывая серьезные воспаления, в том числе окружающих тканей, и общую интоксикацию организма с подъемом температуры (случается очень редко);
- избыток жидкости приводит к сильной деформации мошонки, что является не только косметическим дефектом, но и потенциальной опасностью разрыва тканей от перерастяжения (в этом случае обычно возникают сильные боли и кровотечение);
- избыток жидкости также становится причиной недостаточного кровоснабжения яичка, что негативно влияет на его репродуктивную функцию (сперматогенез) и выработку мужского полового гормона тестостерона. В особо тяжелых случаях гидроцеле может приводить к полной атрофии яичка у мужчин и даже некрозу тканей, требующей удаление органа;
- возможны осложнения в интимной сфере (эректильная дисфункция, преждевременная эякуляция и др.).
Варикоцеле у детей
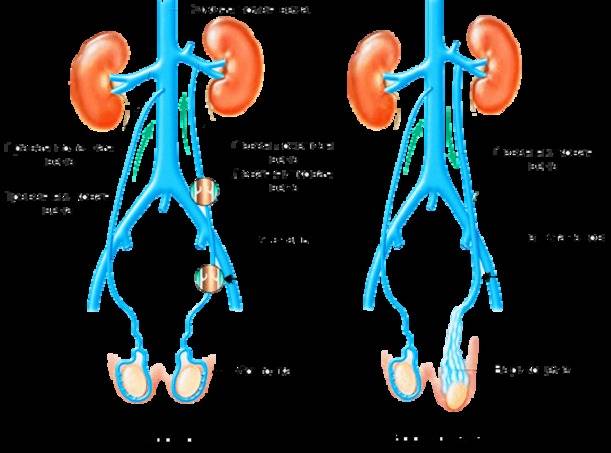
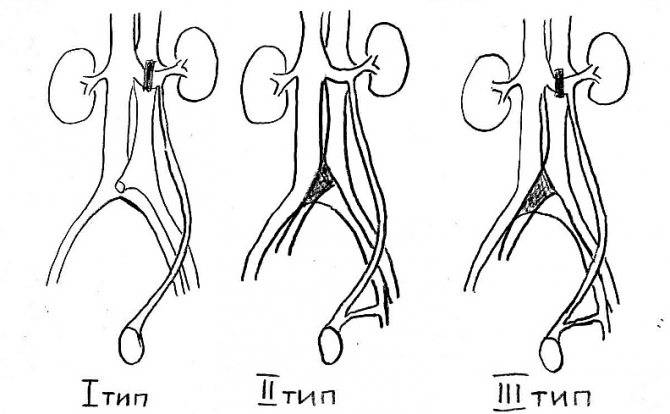
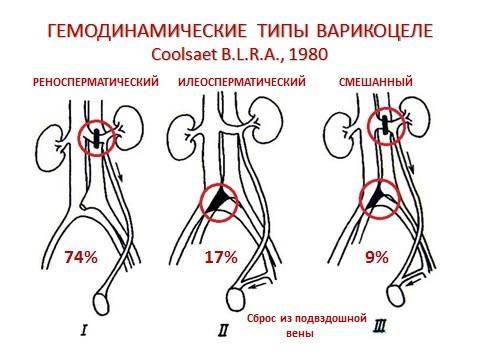
Варикоцеле у детей встречается преимущественно в возрасте до 13 лет. I степень В. наблюдается в 25% случаев, II и III степени — соответственно в 40% и 35% случаев. В патогенезе В. у детей основным считают наличие блока в левой почечной вене, обусловленного различными причинами, что приводит к повышению давления в почечной и яичковой венах. Вследствие этого яичковая вена становится частью ренокавального анастомоза и тогда ретроградный кровоток распространяется на лозовидное сплетение. Последнее доказано флеботонометрией и рентгенографией (Ю. Ф. Исаков, М. Г. Арбулиев, 1969).
Основными клиническими признаками В. у детей являются расширение вен семенного канатика, отвисание мошонки, уменьшение размеров яичка, ослабление кремастер-рефлекса. Наиболее характерной особенностью В. у детей является то, что заболевания протекают при почти полном отсутствии субъективных симптомов и с отставанием яичка в развитии.
Детям с В. II и III степени показано оперативное лечение. С. Я. Долецкий и Ю. Ф. Исаков рекомендуют операцию проводить до 6-летнего возраста. С учетом патогенеза В. у детей наиболее подходящим методом оперативного лечения считают операцию Иванисевича. При Варикоцеле III степени целесообразно эту операцию дополнить операцией Макара.
Операции обычно у взрослых выполняют под местной анестезией; у детей показано общее обезболивание.
См. также Варикозное расширение вен, Семенной канатик.
Библиография: Исаков Ю. Ф. и Арбулиев М. Г. Патогенетическое обоснование оперативного лечения варикоцеле у детей, Урол. и нефрол. № 1, с. 45, 1969; Лопаткин Н. А. Патогенетическое обоснование нового способа оперативного лечения варикоцеле, там же, № 5, с. 31, 1973; Люлько А. В. Сравнительная оценка некоторых хирургических вмешательств при варикозном расширении вен семенного канатика, Клин. хир., № 6, с. 53, 1966; Нечипоренко А. 3. и Нечипоренко Н. А. О модификации операции Makar по поводу варикоцеле, Урол. и нефрол., № 6, с. 54, 1968; Рабох Я., Загорж 3. и Гомолка И. Варикоцеле и функции яичек, Урология, №4, с. 31, 1962; Hornstein О. Zur Klinik und Histopathologie des mannlichen primaren Hypoaonadismus, Arch. klin. exp. Derm., Bd 218, S. 347, 1964; Ivanissevich O. Left varicocele due to reflux, J. int. Coll. Surg., v. 34, p. 742, 1960; Топалов Й. и Стойчев А. Флеботонометрични изеледования при бодни с идеопатично варикоцеле, Хирургия (София), т. 18, № 1, с. 63,1965.
Типы и причины заболевания
Различают два типа варикоцеле:
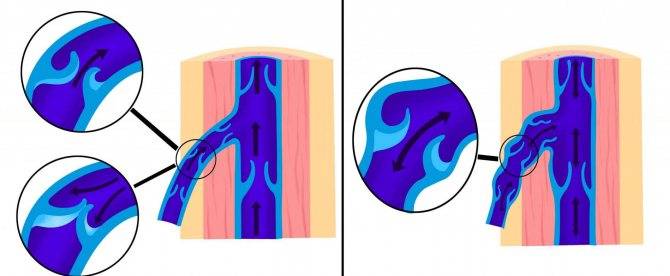
- Первичное (идиопатическое). Причиной становится неполное развитие вены семенного канатика, генетическая предрасположенность, повышенные физические нагрузки. Также патология возникает при венозной гипертензии в системе вены почек. Высокое давление, вызванное продолжительным напряженным состоянием передней брюшной стенки, становится причиной недостаточности клапанов яичковой вены.
- Вторичное (симптоматическое). Является признаком обструкции яичковой вены. Причина – проблемы с естественным оттоком крови из вен.
В 80% и более случаев встречается левостороннее первичное варикоцеле. Правостороннее и двухстороннее чаще бывает вторичным.
Симптомы водянки яичка у мальчиков и у мужчин
- Проблемы с мочеиспусканием;
- Трудности при ходьбе;
- Постоянно преследующее ощущение тяжести в мошонке;
- Дискомфорт и болевые ощущения (в редких случаях) во время половых контактов;
- Высокая плотность ткани мошонки;
- Появление плеска жидкости при пальпации яичек;
- Затруднения с определением контура яичка.
Причины
Причиной развития водянки у мальчиков и мужчин могут стать:
- Травмы яичка, полученные во время занятий спортом (поездки на велосипеде, занятия борьбой, тяжелой атлетикой и т.д.) или в результате ударов в область половых органов;
- Неспецифические воспалительные процессы яичек и их придатков – орхит, орхоэпидидимит, эпидидимит, воспаление семенного канатика;
- Некоторые виды инфекционных заболеваний, вызванные специфическими видами флоры (туберкулез, некоторые виды венерических заболеваний и т.д.);
- Опухолеподобные образования в области мошонки;
- Филяриоз – состояние, при котором паховые лимфатические узлы поражаются паразитами, что нарушает отток лимфы из яичек и провоцирует развитие гидроцеле;
- Сердечная недостаточность тяжелой степени;
- Выраженная печеночная недостаточность – если пациент страдает циррозом печени и другими заболеваниями, в его брюшной полости накапливается свободная жидкость, которая затем проникает в другие области организма, в том числе в наружные половые органы;
- Осложнения после хирургических вмешательств в области мошонки, в частности, после операций по лечению паховой грыжи.
Форма
- Несообщающаяся (скопление жидкости происходит изолированно, вокруг правого или левого яичка);
- Сообщающаяся (жидкость проникает в брюшную полость);
- Гидроцеле семенного канатика (в этом случае скопление жидкости сосредоточено в области семенного канатика).
Как диагностировать водянку яичка
- Опрос пациента, наружный осмотр и пальпацию наружных половых органов;
- Диафаноскопия – метод исследования, основанный на просвечивании яичек и мошонки;
- УЗИ мошонки и яичек.
Методы лечения водянки яичка в нашей клинике
Если гидроцеле протекает без осложнений, его лечение не представляет трудностей – основным методом в этом случае служит хирургическая операция. Реактивные формы заболевания подлежат лечению только после устранения болезней, приведших к появлению водянки яичка.
У детей до года практикуется выжидательная тактика, поскольку водянка в таком возрасте имеет тенденцию исчезать самостоятельно. Если этого не происходит, ребенку также проводится операция.
Основными методами операции по удалению водянки яичка являются:
- Методика Росса – для детей;
- Методика Винкельмана, Клаппа, Лорда – для мужчин при небольшом и среднем размере гидроцеле;
- Методика Бергмана – для мужчин при большом размере водянки.
Цены отделения урологии
Посмотреть прайс
Скидки и акции
У нас регулярно появляются скидки и акции
Подпишитесь на обновления
Наши врачи-урологи
Уролог
Кандидат медицинских наук, врач высшей категории, Член Европейского общества урологов, Член Российского общества урологов
Запись на приём
Остались вопросы?
Какие последствия могут возникнуть при несвоевременном лечении? Проблема бесплодия может быть связана с варикоцеле?
У многих мужчин варикоцеле не вызывает никаких проблем. Но у 15 процентов это состояние приводит к снижению плодовитости или бесплодию. У некоторых мужчин могут возникать тупые боли при физических нагрузках: беге, прыжках, занятиях спортом. Крайне редко при высоких нагрузках происходит кровоизлияние в мошонку и возникает гематоцеле, но это единичные случаи.
Проблемы бесплодия могут быть связаны с варикоцеле. При обследовании мужчин, испытывающих проблемы с зачатием, пациентов ряде случаев выявляется варикоцеле. И пока мы не устраним варикоцеле, другие методы лечения считаем нецелесообразными —стимуляция выработки спермы на фоне варикоцеле может дать обратный эффект. Венозная недостаточность органов мошонки, повышение температуры при варикоцеле, изменение кислородного насыщения крови — все это способствует резкому ослаблению спермотегенеза. Стимуляция на этом фоне, как правило, несет ухудшающий результат. Устранив варикоцеле, мы получаем возможность проводить любые методы стимуляции.
Лечение
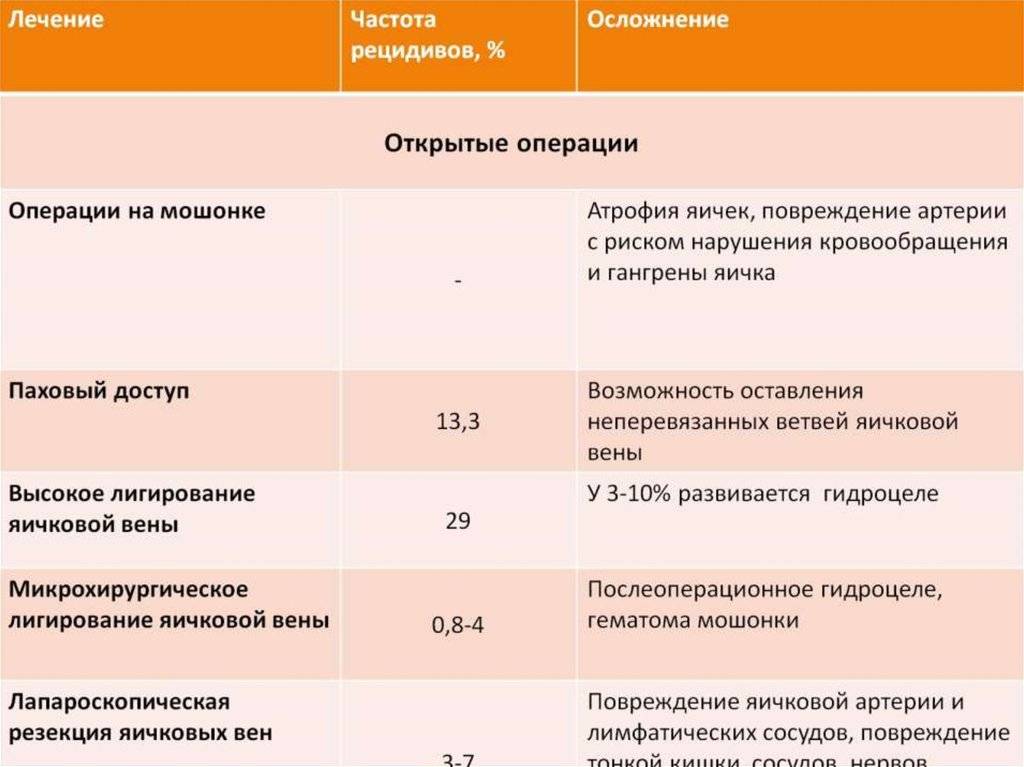
Консервативные методы и физиопроцедуры при лечении варикоцеле показали на практике неэффективность, поэтому врачи назначают проведение операции. При 1 степени хирургические манипуляции не требуются. При второй и третьей степени патологии назначается операция. Ее основная задача – изоляция пострадавшей вены и перенаправление потока крови в здоровые. Для лечения варикоцеле врач может назначить:
- Операцию Мармара. Сопровождается минимальными рецидивами и осложнениями. Врач делает небольшой разрез в основании полового члена. Используя микроскоп, перевязываются вены, сохраняя целостность нервных окончаний, артерий и лимфоузлов.
- Операцию по Иваниссевичу. Хирургический метод, при котором врач делает разрез в подвздошной области, перевязывает вены, которые ведут к яичку.
- Эндоскопический лапароскопический метод. Врач выполняет прокол в области пупка, куда вставляет оптику. Через два других прокола выделяет вены яичка и артерии.
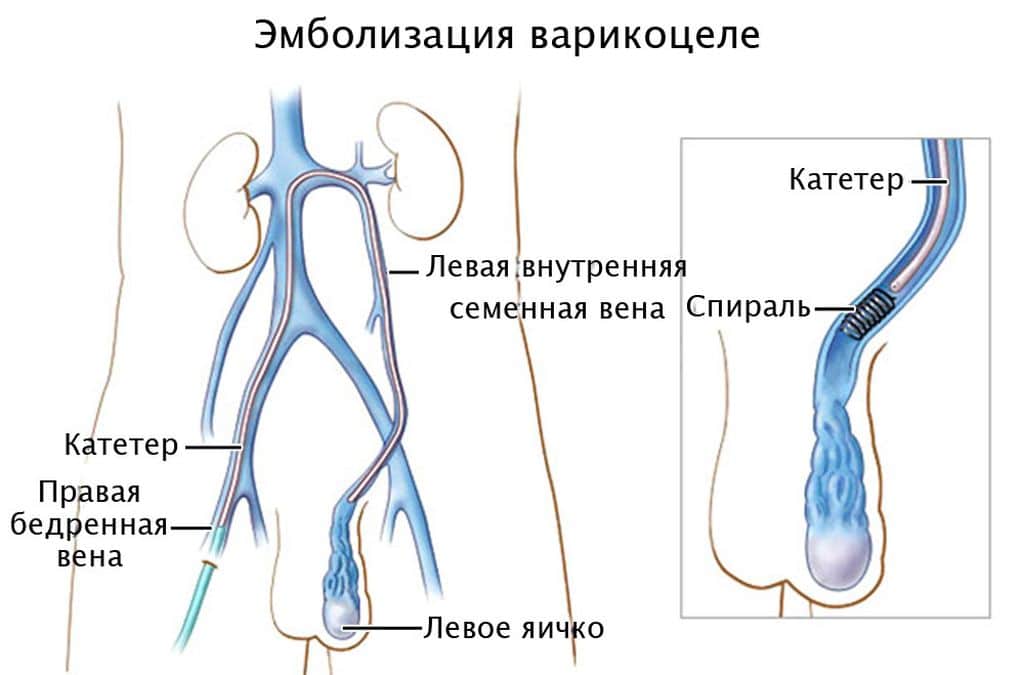
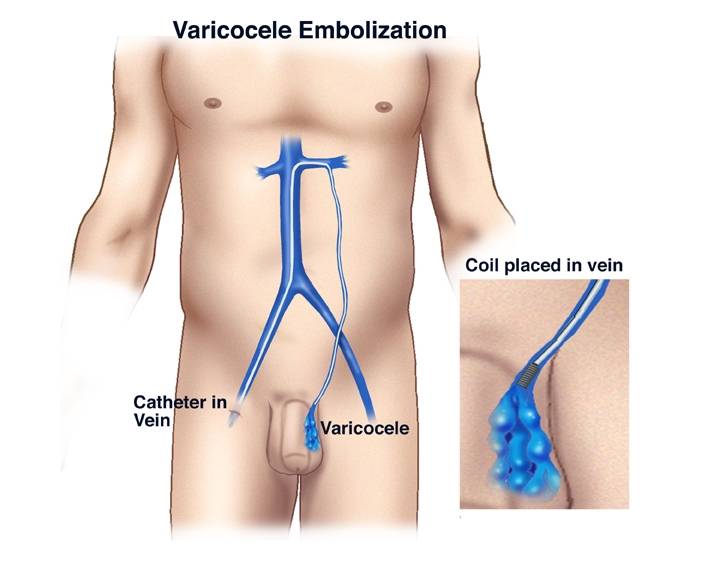
- Микрохирургическую реваскуляризацию яичка. Операция подразумевает эмболизацию варикозной вены, которая помогает восстановить кровоток в нерасширенных венах.
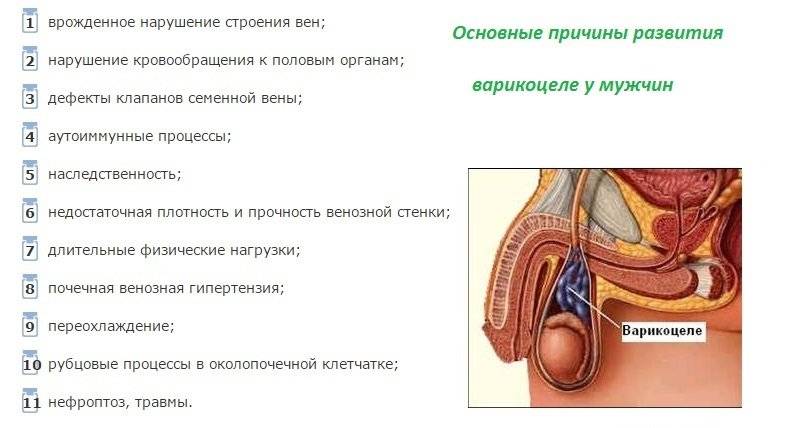
Причины развития патологии
За последние годы варикоцеле стало достаточно распространённым заболеванием у взрослых мужчин. К сожалению, всё чаще оно диагностируется и у подростков. Причины развития патологии могут быть самые разные:
нарушение функции клапанов вен семенного канатика, которые должны препятствовать обратному току крови при повышенных нагрузках;
недостаточность соединительной ткани, образующей венозную стенку;
аномалии развития нижней полой вены во внутриутробном периоде.
В подростковом возрасте, когда происходит интенсивный рост организма, наблюдается увеличение ортостатического давления в гроздевидном сплетении. Параллельно с этим у мальчика развиваются яички, увеличиваясь в размерах минимум в четыре раза. Этот процесс также способствует повышению давления в области мошонки. Возникает застой венозной крови, сопровождающийся гипоксией и нарушением эндокринной функции яичка.
Есть ряд дополнительных факторов, провоцирующих развитие патологии:
интенсивные физические нагрузки и занятия спортом, во время которых брюшная стенка испытывает серьезное давление и длительное время находится в напряжении;
высокое давление внутри брюшины;
хронические запоры;
стрессы, нервное напряжение;
избыточный вес;
травмы живота и мошонки;
воспаления органов мочеполовой системы;
привычка громко разговаривать или кричать, из-за чего мышцы брюшной стенки находятся в напряжении.
Ещё одной особенностью варикоцеле является тот факт, что патология может передаваться по наследству. Если у родителей диагностировалось варикозное расширение вен, то оно скорее всего проявится и у ребёнка. Связано это с тем, что ещё во время внутриутробного развития система клапанов в венах и структура сосудистых стенок формируется по заложенной в генах схеме. Конечно, у новорожденного ребёнка заболевание не будет выявлено, но к пубертатному периоду оно вероятнее всего себя проявит.
УЗИ при варикоцеле
В ходе ультразвуковой диагностики мошонки, может быть обнаружено варикоцеле на ранней стадии развития. Процесс обследования проводится в отдельном кабинете на соответствующем оборудовании с использованием одноразового стерильного инструмента. Процедура не занимает много времени и длится не более 20 минут.
Порядок проведения:
- пациент снимает с себя нижнюю одежду и принимает горизонтальное положение на специальной кушетке;
- половой член отводится в сторону и прижимается руками к телу;
- на кожный покров наносится специальный гель, способствующий лучшему проникновению звуковых волн;
- врач приступает к обследованию, водя сканером по исследуемым органам.
Общая продолжительность УЗИ никак не влияет на точность конечных результатов. Все полученные показатели фиксируются на мониторе и заносятся в протокол обследования.
При подозрении на варикоцеле, будет занесена соответствующая пометка. После диагностики требуется повторная консультация у уролога, с целью расшифровки диагноза и последующего составления курса терапии.