Температура тела у новорожденного
Появление ребенка всегда является новым этапом в жизни семьи. Новоиспеченные мама и папа стремятся обеспечить кроху не только всем необходимым, но и всем самым лучшим, тщательно наблюдают за поведением и состояние малыша, фиксируя каждую мелочь, каждое изменение. Конечно же, у неопытных родителей возникает множество сомнений, вопросов и тревог, связанных со здоровьем и жизнью малыша: какая температура тела у новорожденных, каким должен быть стул, сколько раз и когда кормить кроху – все это превращается для родителей в самые важные жизненные проблемы. Об одной из частых родительских тревог мы и поговорим в данной статье. Речь пойдет о нормальной температуре тела новорожденного.
Температура тела у новорожденных – норма
Температура тела – важнейший показатель здоровья (нездоровья) человека. Она зависит от множества факторов, как внешних, так и внутренних – температура окружающей среды, влажность воздуха, состояние системы внутренней терморегуляции человеческого организма.
У детей до 3 месяцев саморегуляция температуры тела еще не настолько эффективна, как у взрослых. Новорожденные очень легко замерзают или наоборот, перегреваются. Задача родителей в этот период – создать максимально комфортные для младенца условия жизни
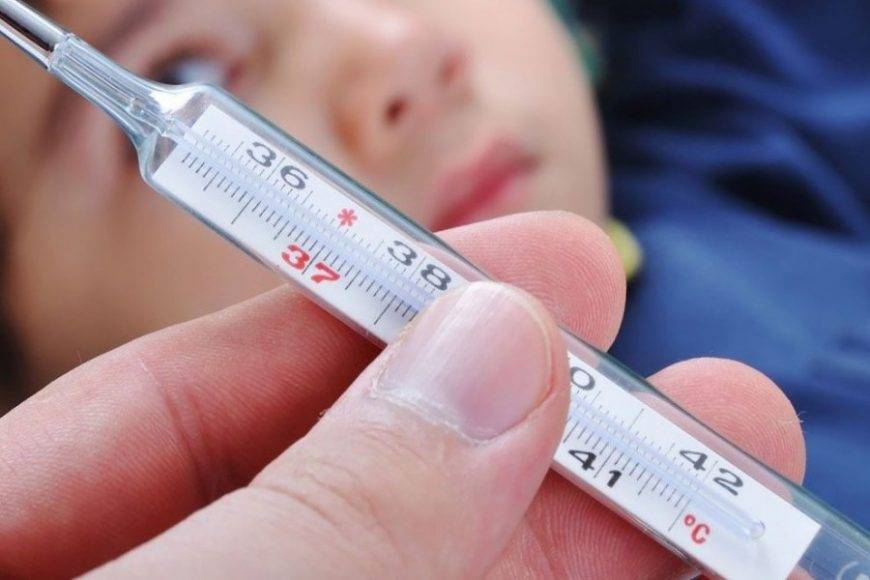
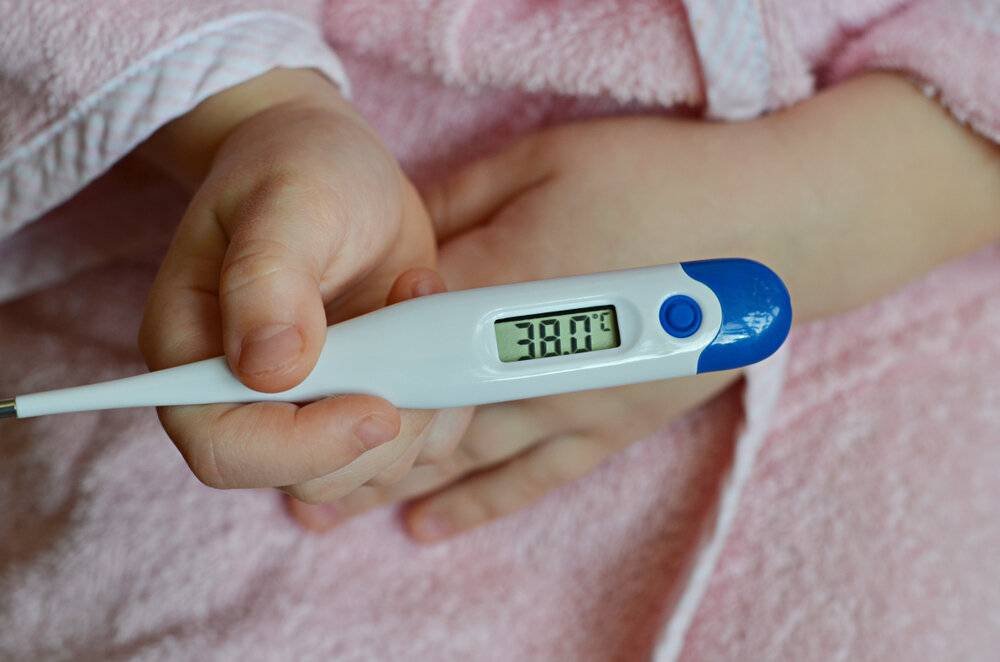
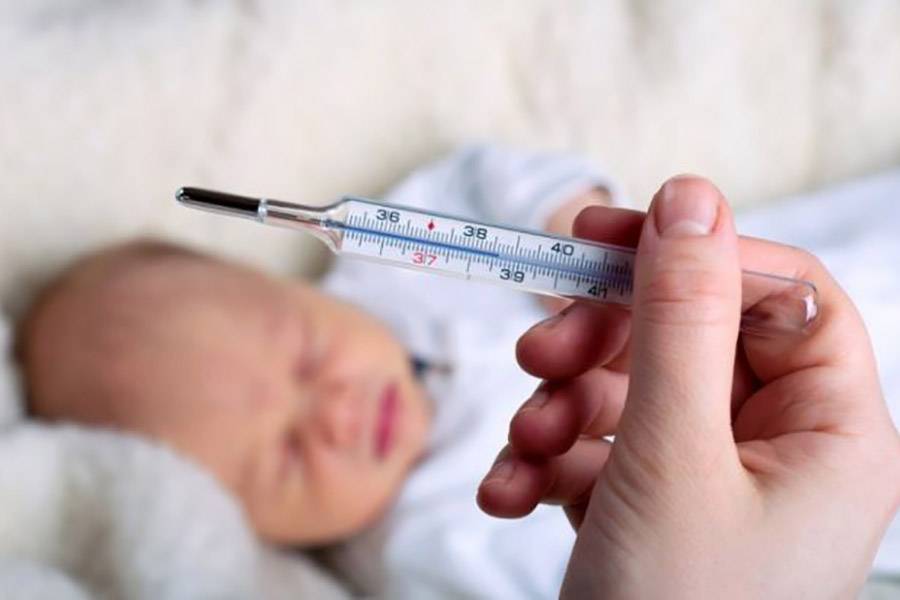
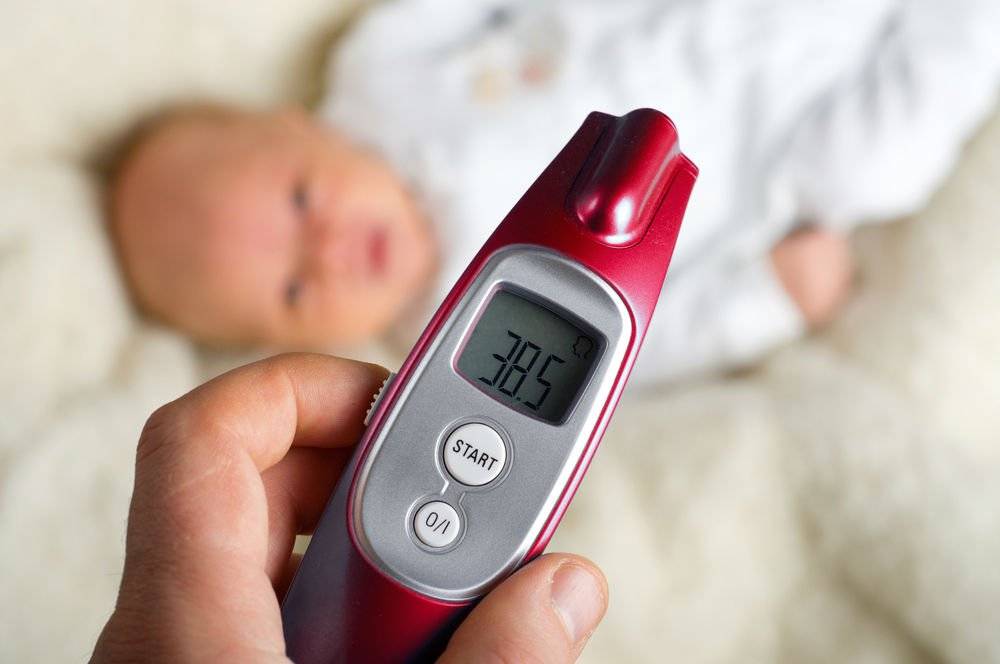
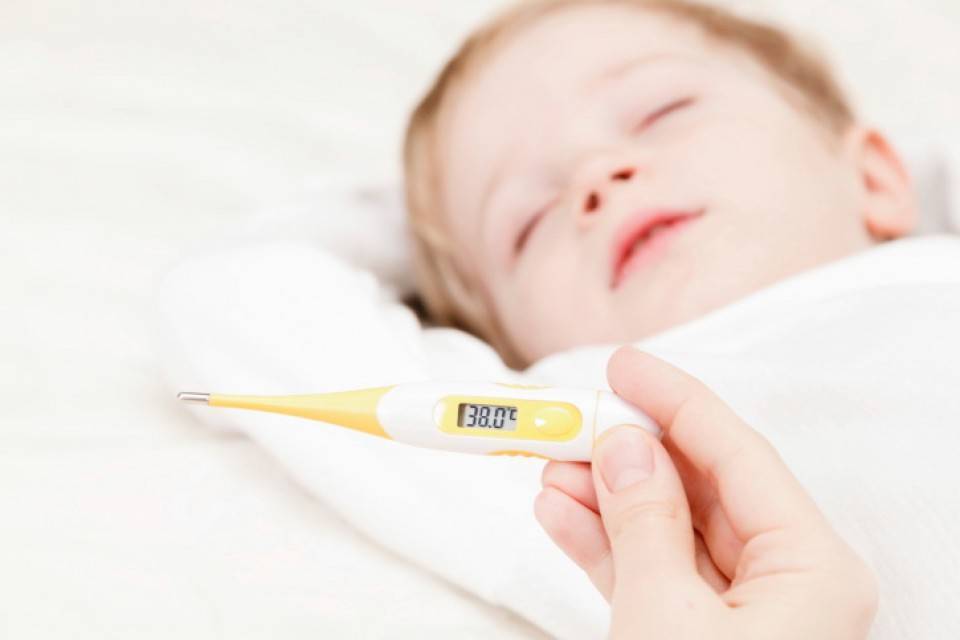
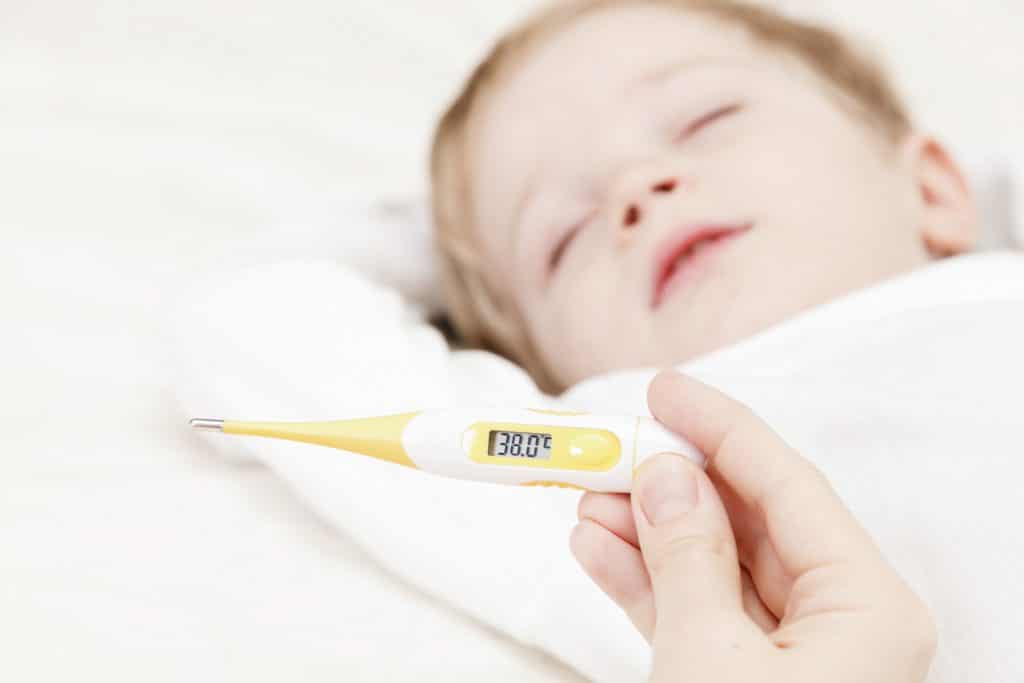
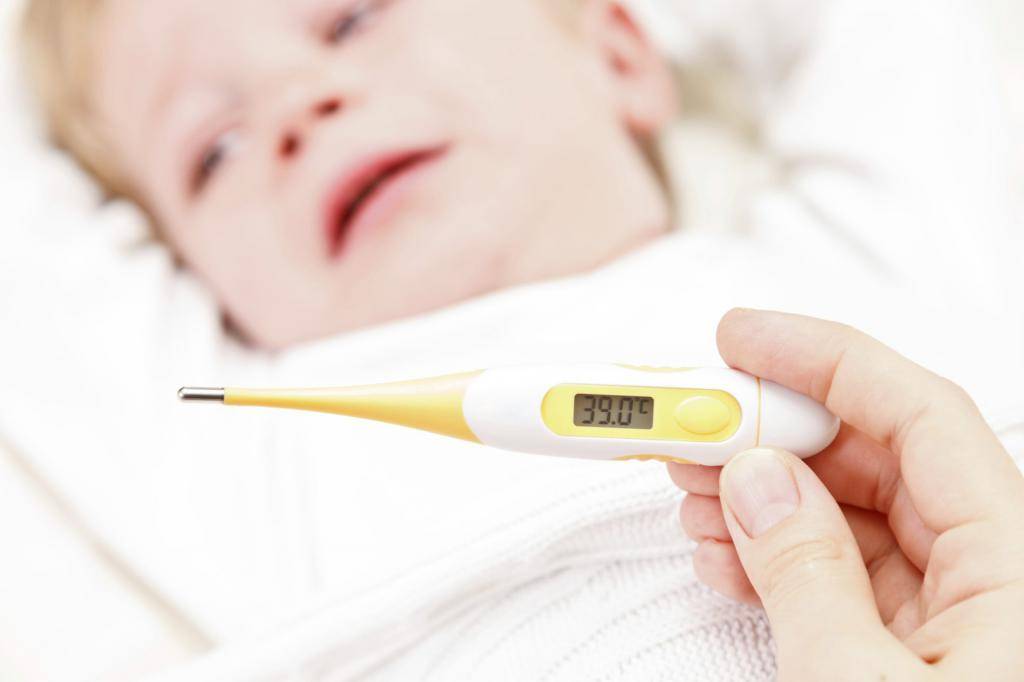
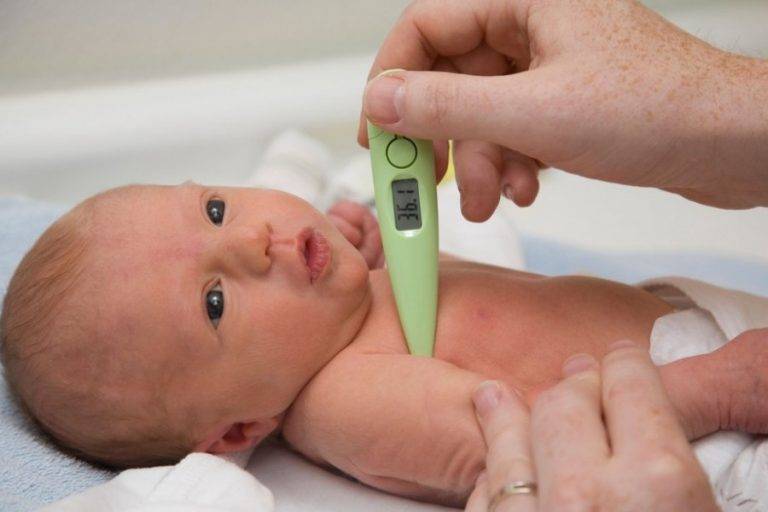
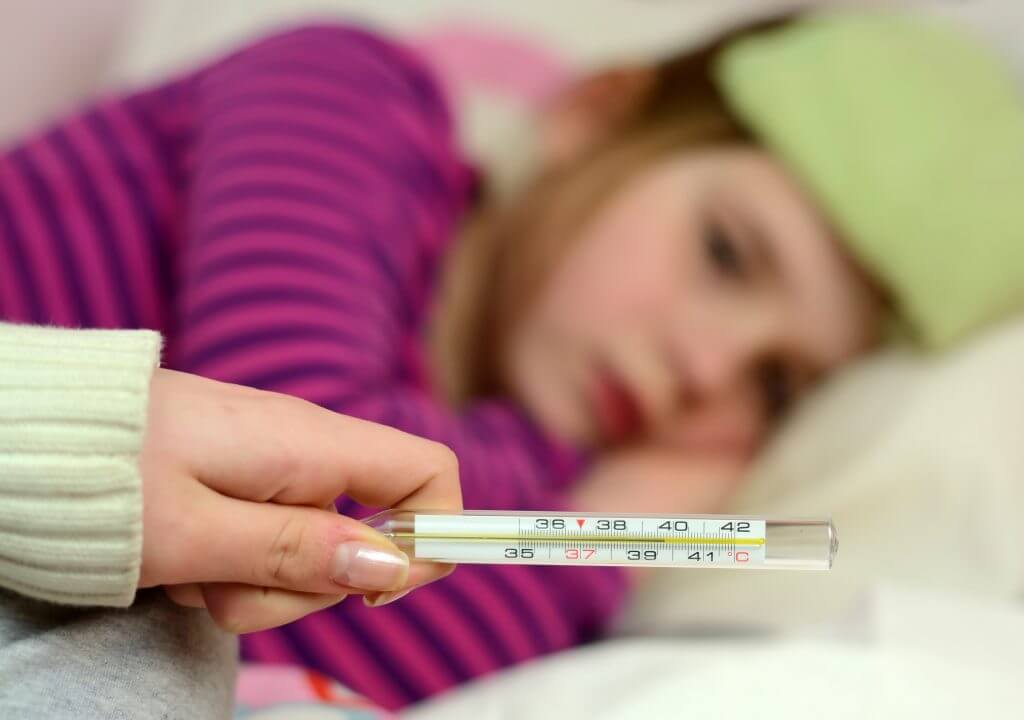
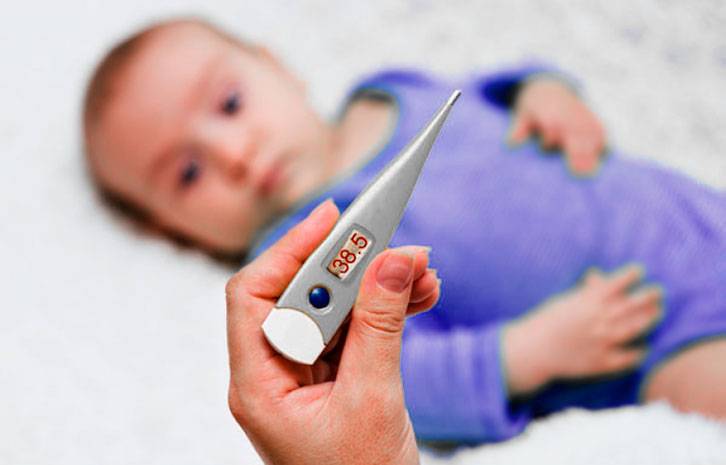
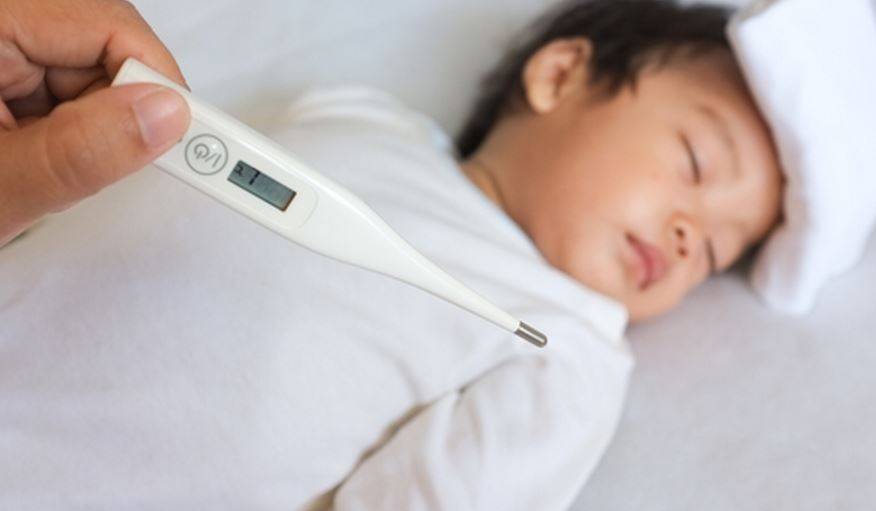
Важно помнить, что у детей до 3-х месяцев причиной повышения температуры не обязательно является развитие инфекционных процессов, это может быть и слишком горячий воздух в помещении, избыток одежды, колики и даже перенапряжение или продолжительный плач. В норме температура тела новорожденного ребенка колеблется в пределах 37-37,2°С. Конечно же, эти показатели являются усредненными и подходят для детей, родившихся здоровыми
Но даже у полностью здоровых детей в первые дни после рождения могут наблюдаться заметные колебания температуры и ее повышение вплоть до 39°С – это не всегда признак болезни, чаще всего организм ребенка просто не может моментально адаптироваться к жизни вне материнской утробы
Конечно же, эти показатели являются усредненными и подходят для детей, родившихся здоровыми. Но даже у полностью здоровых детей в первые дни после рождения могут наблюдаться заметные колебания температуры и ее повышение вплоть до 39°С – это не всегда признак болезни, чаще всего организм ребенка просто не может моментально адаптироваться к жизни вне материнской утробы.
Измерение температуры тела новорожденного
Для измерения температуры тела используются три основных способа:
- Измерение температуры тела в подмышечных впадинах.
- Орально (градусник под язык).
- Ректально (измеряется температура в заднем проходе).
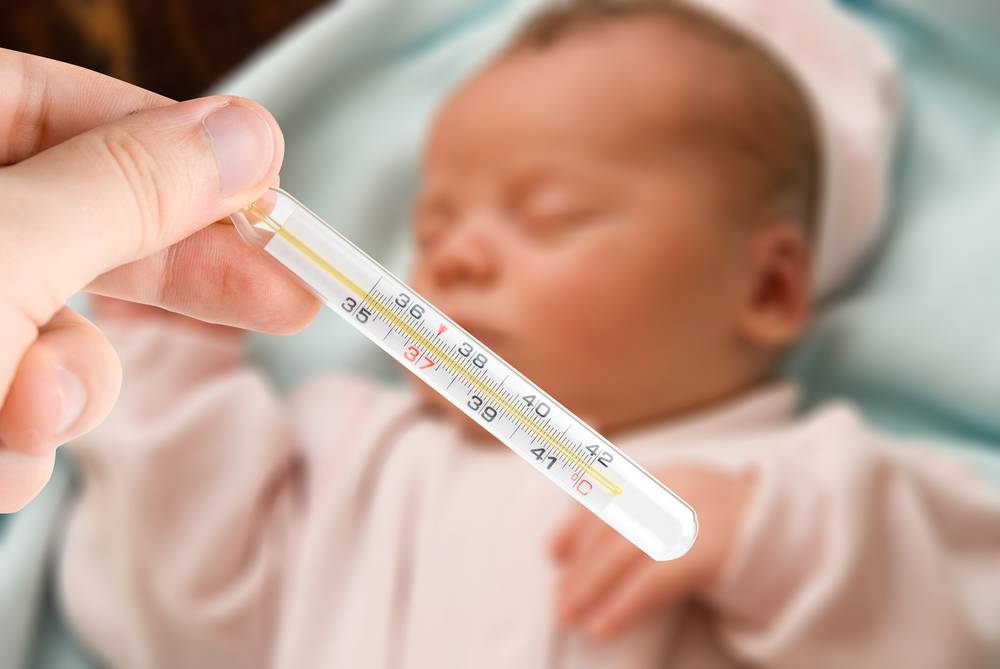
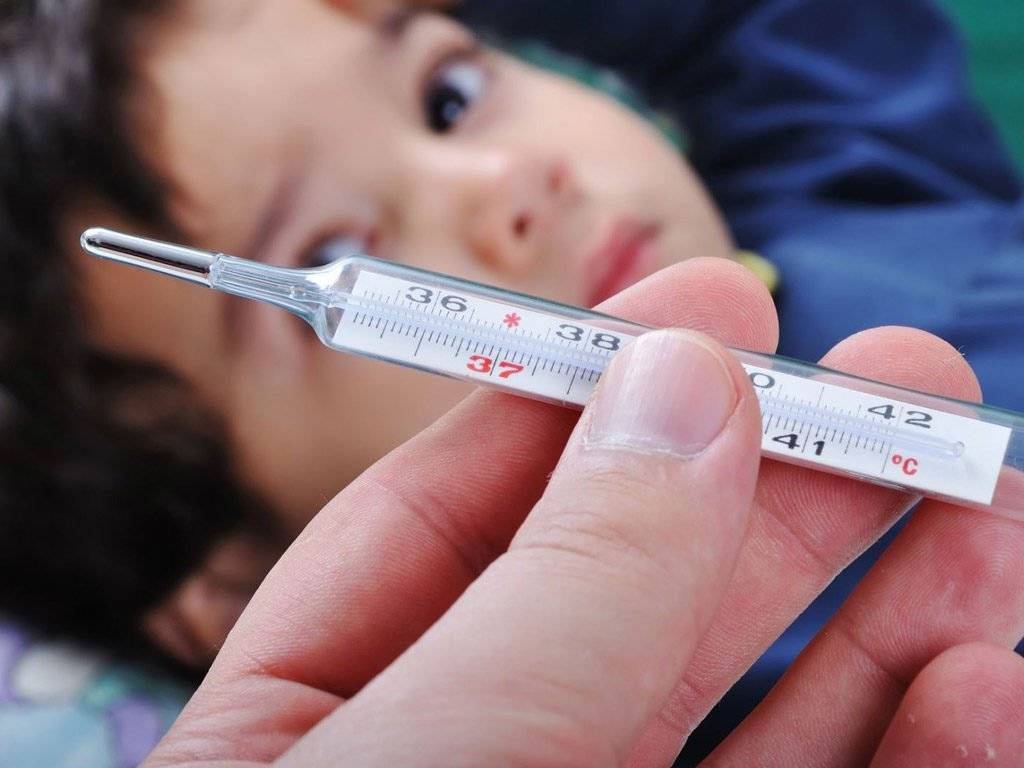
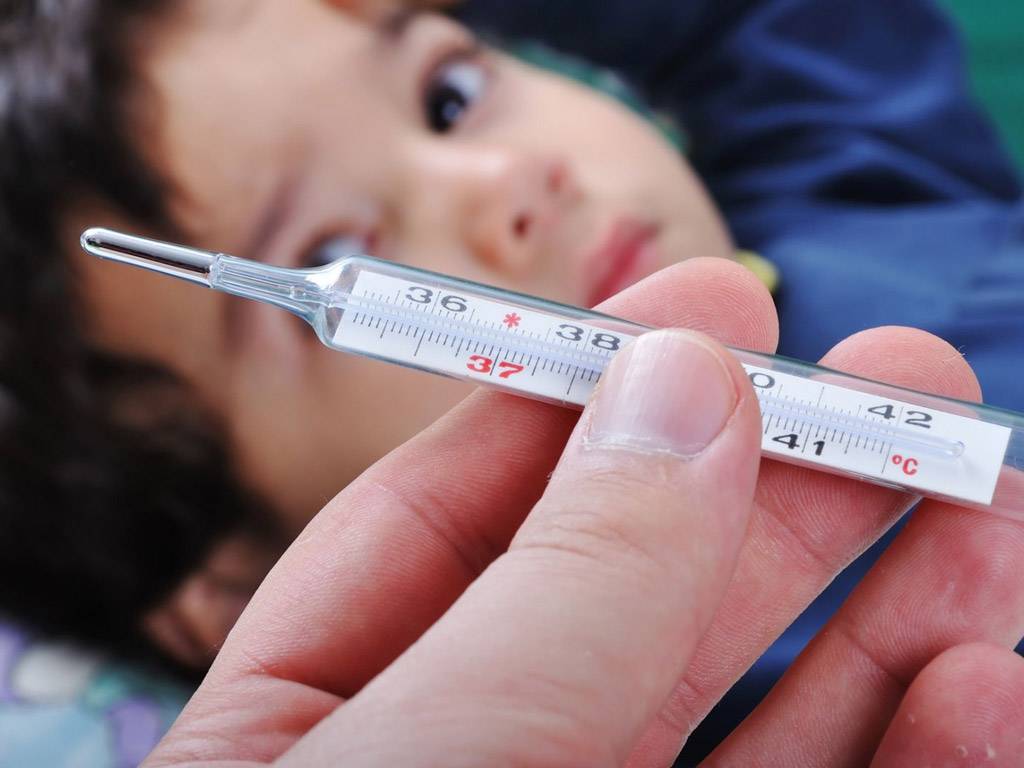
Конечно же, температура тела неодинакова в разных его частях. Для подмышечных впадин нормой для грудничков является показатель в 36-37,3°С, во рту (под языком) – 36,6-37,5°С, в прямой кишке – 36,9-37,5°С.
Конечно же, измерить температуру тела у младенца не так-то просто. Сложность процесса усугубляется еще и необходимостью получить как можно более точный результат, ведь повышение или понижение температуры тела может являться важным симптомом развивающегося заболевания.
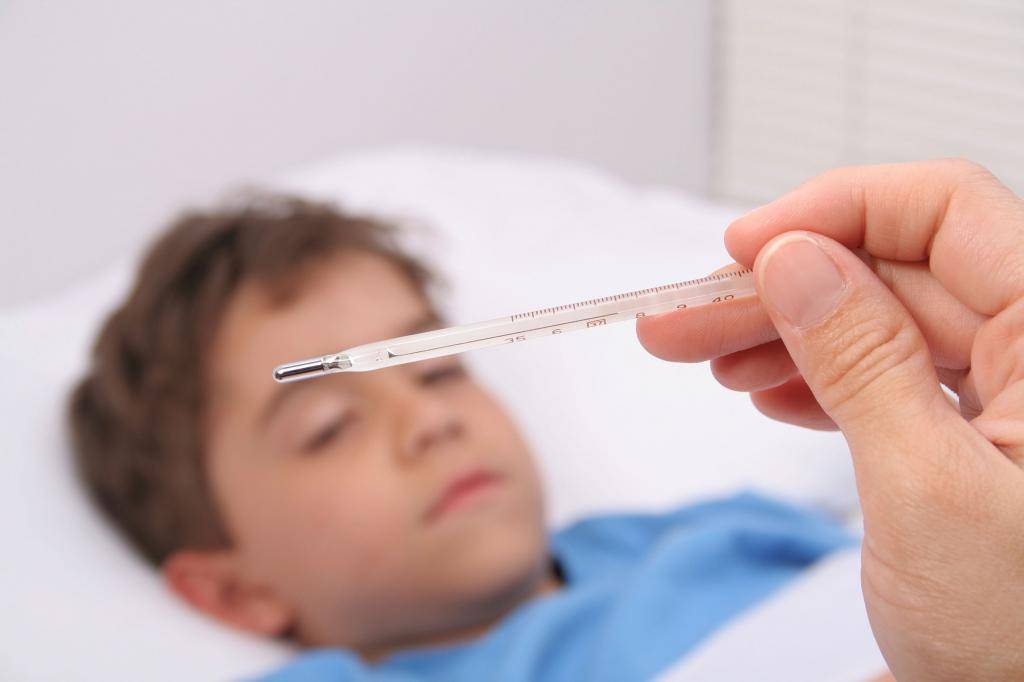
Наиболее точным и удобным способом измерения температуры тела у грудничков является ректальный, когда градусник вводится в прямую кишку.
Наиболее комфортная для малыша и удобная для родителей поза определяется индивидуально, хотя существуют три наиболее распространенные вариации, подходящие практически всем:
- Малыш на боку, ножки согнуты и подтянуты к животику. Один из родителей фиксирует их в таком положении.
- Кроха лежит животом на ваших коленях, ножки свешиваются вниз.
- Ребенок на спине, ножки согнуты и подтянуты к животику, мама или папа придерживают их в таком положении.
До начала измерения следует смазать кончик градусника и анус малыша вазелином или любым другим нейтральным жирным кремом. В аптеках продаются специальные градусники для ректального измерения температуры тела. Лучше всего использовать именно такой
Не забывайте о важности хорошей фиксации рук и ног крохи – хаотичные порывистые движения могут стать причиной травмы кишечника
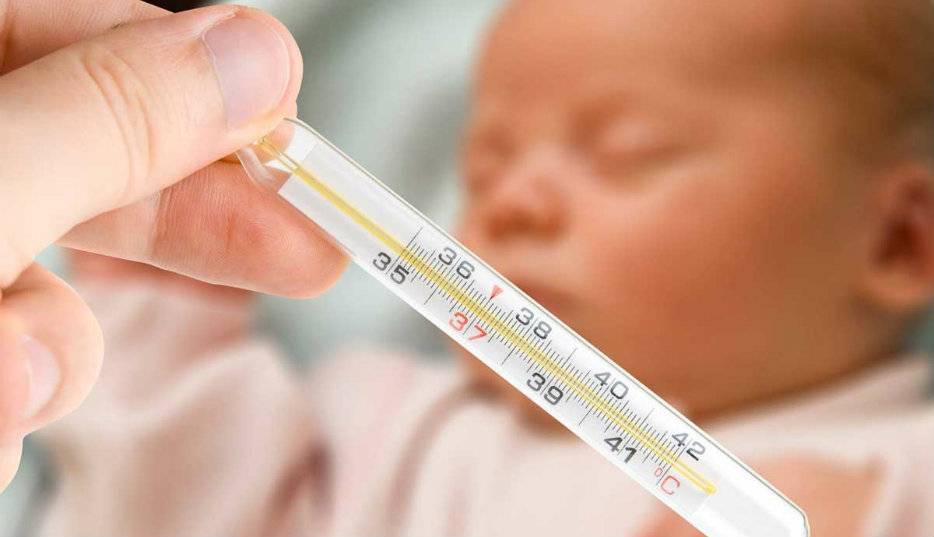
Низкая температура тела новорожденного
Пониженная температура тела у новорожденного чаще всего свидетельствует о переохлаждении, либо же об общей слабости организма. Стоит также помнить, что во время сна температура человеческого тела ниже, чем во время активности.
Не стоит паниковать, если температура тела вашего малыша не отличается от нормы более чем на 1 градус, и если заметных изменений в поведении и настроении ребенка нет. Если же малыш стал вялым, не реагирует на внешние раздражители, отказывается от еды или постоянно плачет – немедленно обращайтесь к врачу.
Причины появления колик у новорожденных
Причиной кишечных колик у младенцев чаще всего является естественная с физиологической точки зрения неспособность перерабатывать некоторые вещества, поступающие в его организм вместе с питанием. С возрастом, когда пищеварительная система развивается, колики проходят, и перестают беспокоить малыша. Патологический характер причины колик у детей имеют достаточно редко. В этих случаях у ребенка появляются и другие симптомы, при появлении которых обязательно нужно вызвать педиатра.
Основными причинами колик у грудничков считаются:
- Недостаточная развитость пищеварительной системы;
- Незрелость центральной нервной системы;
- Дисбактериоз кишечника;
- Прием антибиотиков ребенком или мамой;
- Искусственное вскармливание;
- Аллергия на молочную смесь;
- Неправильное приготовление молочной смеси;
- Попадание воздуха в желудок во время кормления;
- Употребление кормящей мамой продуктов, усиливающих газообразование или вызывающих аллергию у ребенка;
- Гормональные нарушения у мамы;
- Добавление в рацион ребенка новых продуктов;
- Перекармливание младенца;
- Лактазная недостаточность;
- Инфекционные и другие заболевания.
Пищеварительная система детей развивается постепенно. В течение первых месяцев жизни она приспособлена к усвоению только материнского молока или специальной молочной смеси. При этом в организме ребенка могут еще не вырабатываться некоторые ферменты, необходимые для переваривания тех или иных микроэлементов, входящих в его питание. В результате они становятся причиной избыточного образования газов у грудничков. Поэтому кормящим женщинам рекомендуют придерживаться специальной диеты, исключающей продукты, тяжелые для усвоения, вызывающие аллергию у ребенка или повышенное газообразование.
Также пищеварительный тракт младенца, особенно рожденного раньше срока, может быть еще не готов к процессу пищеварения как таковому. В таких случаях пища усваивается не сразу и надолго задерживается в толстом кишечнике, что провоцирует его чрезмерное растяжение и газообразование. Из-за этого у малыша появляются кишечные спазмы и колики.
Распространенной причиной кишечных колик у новорожденных является также заглатывание большого количества воздуха во время кормления. Это происходит, когда ребенок недостаточно плотно обхватывает губами сосок или пьет молоко поспешно. В результате воздух попадает в желудок, а оттуда в кишечник, где и провоцирует появление колик. Чтобы проглоченный воздух после кормления вышел из желудка, малыша советуют подержать вертикально в течение 10-15 минут, пока не появится отрыжка.
Также колики могут появиться при развитии дисбактериоза на фоне применения антибиотиков у ребенка или мамы, аллергии на компоненты материнского молока или молочной смеси, неправильного ее приготовления или добавления в рацион новых продуктов.
В редких случаях колики в животе могут появляться из-за патологических причин. Это также нужно учитывать и своевременно обращаться в педиатрию.
Некоторые специалисты предполагают, что газы у грудничков могут появляться и в результате стресса или других психоэмоциональных причин, таких как неспокойная обстановка дома или материнская тревожность.
Детская простуда: как лечить
Когда появляются первые признаки простуды у ребенка, вопрос «чем лечить» может оказаться сложным для родителей. Как правило, лечить простуду у ребенка хочется быстро, чтобы на следующий день от нее не осталось и следа. Тут вспоминается известная фраза о том, что «без лечения простуда проходит за семь дней, а с лечением – за неделю». Безусловно, это не совсем так, ведь вовремя принятые лечебные мероприятия помогают облегчить течение болезни и снизить риск развития осложнений, но за пару дней поправиться конечно не получится – болезнь должна пройти определенные фазы.
Современная фармация предлагает массу средств от простуды, занимающих порой отдельный стеллаж в аптеке, пестрит ими и телевизионная реклама. И конечно рядовому потребителю сложно определить – какие из этих средств гарантируют эффективное лечение простуды у детей. Попробуем в этом разобраться.
Противовирусные средства
Все противовирусные средства, используемые при ОРВИ, можно условно разделить на пять основных групп.
- Препараты, разрушающие вирус. На современном рынке медикаментов противовирусные препараты, действующие на вирусы парагриппа, рино- и аденовирусы практически отсутствуют. Из тех, что есть, большинство противопоказаны детям. В педиатрической практике широко назначается пожалуй только умифеновир. Но только детям с 3-х лет! Прием этих лекарств должен быть начат не позднее 3-х суток от момента проявления первых признаков заболевания: запустив каскад патологических реакций, вирус элиминируется (выводится) из организма через 48-72 часа, поэтому назначать препараты, разрушающие вирус, на 5-й день болезни нет смысла – отсутствует точка приложения.
- Препараты, содержащие интерферон. Выпускается великое множество аналоговых препаратов (в свечах, каплях, спреях, таблетках) названия их, как правило имеют окончание «-ферон». Несомненный плюс препаратов этой группы в том, что они могут применяться с рождения (кроме таблетированных форм), т.к. практически не имеют побочных эффектов.
- Препараты, способствующие выработке интерферона. Потенцируют образование в организме защитного белка – интерферона, снижающего восприимчивость клеток к вирусу. Большинство из них разрешены к приему только с трех лет, а некоторые – с шести или семи.
- Прочие синтетические средства, активирующие иммунный ответ. Доказали свою эффективность в лечении ОРВИ, широко применяются последние годы, но детям их можно принимать только с тринадцатилетнего возраста.
- Противовирусные препараты растительного происхождения, способствующие активации клеточного иммунитета и обладающие мощным фитонцидным (губительным для вирусов и бактерий) действием. Доказательная медицина ставит под сомнение эффективность этих средств при простуде, но, несмотря на это, они не теряют свою популярность с годами.
Говоря о медикаментах противовирусного действия, стоит упомянуть гомеопатические препараты (гомеопатия – лечение сверхмалыми дозами), оппозиционирующиесяпроизводителями как эффективные средства лечения ОРВИ. Но перед тем, как лечить ребенка при первых признаках простуды гомеопатическими средствами, следует учесть тот факт, что доказательная медицина в результате многочисленных исследований пришла к выводу о неэффективности данных препаратов при простуде. Некоторые из них (например широко известный препарат из печени утки) даже были включены Управлением по контролю качества продуктов и лекарств США в список мошеннических продуктов.
Лечение простуды у детей всегда сопровождается назначением сосудосуживающих капель и спреев для носа, ведь самым частым ее спутником является насморк. К сожалению, многие из них противопоказаны в возрасте младше 3 лет.
Применяя при детской простуде для лечения сосудосуживающие капли и спреи, во избежание развития побочных эффектов и синдрома привыкания, следует строго соблюдать два главных правила:
- продолжительность приема – не более 7 дней;
- частота приема – не более 4х (для препаратов средней продолжительности действия) или не более 2х (для препаратов длительного действия) раз в день.
Лечение колик у новорожденных
Учитывая, что колики проходят сами по себе, лекарственное лечение обычно не требуется. Однако если родителям сложно справиться с ситуацией, стоит проконсультироваться с педиатром по поводу возможных вариантов лечения.
Клинических исследований эффективности большинства методов лечения колик практически нет, но в некоторых случаях они помогают. Стоит попробовать описанные ниже средства от колик у новорожденных в течение недели, чтобы проверить, окажутся ли они эффективными для вашего малыша.
Отказ от коровьего молока. Возможно, у младенца развилась временная непереносимость белков, содержащихся в коровьем молоке и других молочных продуктах. При грудном вскармливании маме стоит на неделю исключить молочные продукты из рациона и посмотреть, повлияет ли это на симптомы у малыша. Если колики прекратились, стоит на период грудного вскармливания воздержаться от употребления молочных продуктов
Однако тогда нужно позаботиться о полноценном поступлении в организм кальция, что очень важно для кормящей мамы. Проконсультируйтесь с врачом о приеме препаратов кальция в таблетках
Если малыш находится на искусственном вскармливании, стоит поговорить с педиатром о переходе на гипоаллергенное детское питание с низким содержанием белка, который может вызывать отрицательную реакцию. Опять же, его следует использовать в течение недели и проверить, пройдут ли симптомы. Питание на основе соевого молока обычно не рекомендуется детям до шести месяцев, так как оно содержит гормоны, которые могут повлиять на физическое и половое развитие ребенка в будущем.
Капли лактазы. Лактаза — это фермент, помогающий расщеплять лактозу (углевод, содержащийся в грудном молоке и детском питании). Капли лактазы добавляют в питание новорожденных в тех случаях, когда причиной колик в животе являются временные трудности с расщеплением и усвоением лактозы малышом. Распространенное торговое название препарата — «Бэби-Док лактаза».
Даже если ребенку помогают капли лактазы или гипоаллергенное питание, это не значит, что у него аллергия на коровье молоко, так как подобные случаи редко встречаются при коликах у новорожденных. Не следует вносить каких-либо долговременных изменений в рацион ребенка, не проконсультировавшись с врачом.
Симетикон — ветрогонное средство, используется при вздутии живота у взрослых и при коликах у новорожденных. Этот препарат разрушат газовые пузырьки в кишечнике. Симетикон при коликах у грудничков назначается в жидкой форме выпуска — в виде капель. Распространенные торговые названия: «Эспумизан L», «Саб симплекс», «Боботик» и др. Капли симетикона безопасны для младенцев, каких-либо побочных эффектов выявлено не было.
Фитотерапия фенхелем, укропом, ромашкой, мятой перечной традиционно применяется в лечении колик у новорожденных. Отвары (например, укропная вода), экстракты и биодобавки на основе этих трав помогают снять спазмы в кишечнике малыша и снизить газообразование. Одним из аптечных средств от коликов у новорожденных является препарат «Плантекс». По поводу выбора фитопрепарата желательно проконсультироваться с педиатром. Например, для лечения колик некоторые источники рекомендуют чай с бадьяном. Однако он опасен для грудного ребенка и может вызвать отравление.
Мануальная терапия и массаж. Некоторые люди полагают, что сеансы массажа или мануальной терапии позвоночника у младенца могут вылечить колики, хотя медицинские исследования не подтвердили эффективность этих методов.
Дицикловерин — это лекарство против кишечных колик. В некоторых странах проводились исследования, показавшие его эффективность при лечении колик новорожденных. Однако сейчас оно официально считается противопоказанным для младенцев до 6 месяцев, так как может вызывать следующие побочные эффекты:
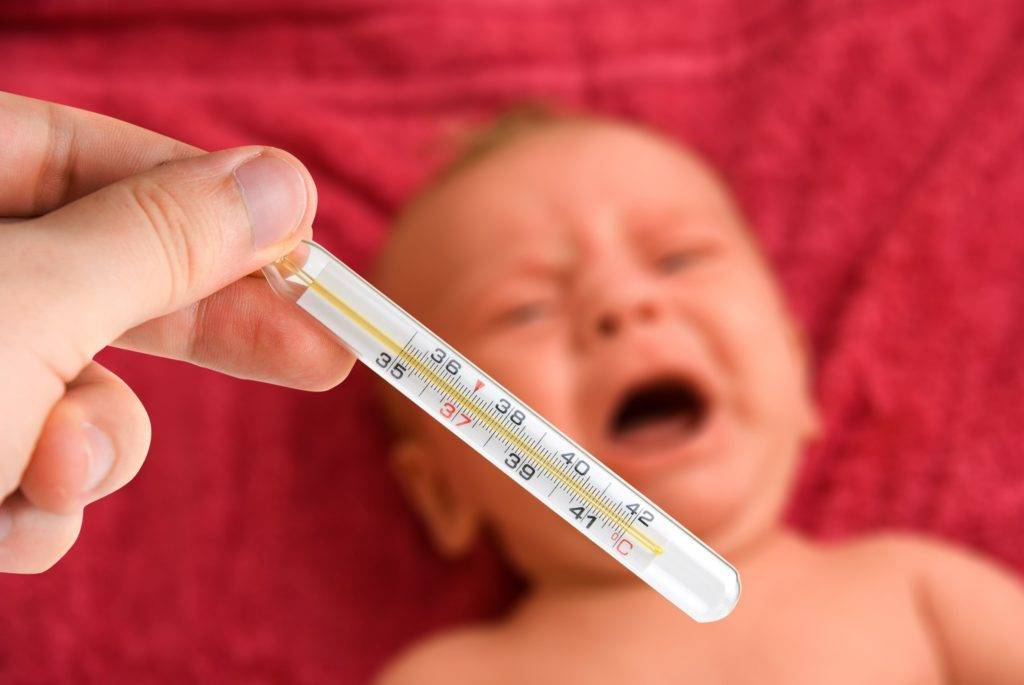
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
Как маме самой очищать нос ребенка?
Нельзя использовать ватные палочки без «ограничителя» или любые другие палочки, с намотанной на них ватой для очистки носовых ходов. Во-первых кусок ваты легко может застрять в носовом ходе ребенка, и при попытке его вытащить, вытаскивается только палочка, а вата остается в носовом ходу. Именно с таким «инородным телом» в носу чаще всего обращаются родители к ЛОР-врачу. Также, самой палочкой легко можно повредить слизистую оболочку носа, которая может инфицироваться.
Один из самых безопасных и эффективных способов помочь избавиться от заложенности у ребенка – это промывание при помощи спрея с физиологическим раствором или соленой морской водой, которые продаются в аптеках без рецепта. Спрей распыляется в каждую ноздрю, вызывая разжижение слизи, после чего слизь отсмаркивается. Если ребенок еще не умеет сморкаться, вы можете использовать соплеотсос.
Иногда носик ребенка так сильно заложен, что его необходимо регулярно очищать для восстановления носового дыхания
Важно обеспечить, чтобы у новорожденного был чистый нос и хорошее носовое дыхание перед кормлением грудью, чтобы ребенок мог спокойно поесть, не бросая грудь. Для этого вы можете воспользоваться детским аспиратором для носа, который выглядит как резиновая груша с прозрачной пластиковой насадкой или трубочкой с закругленным концом
Использование аспиратора помогает естественным способом дома удалить все лишние сопли из носа ребенка.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Чем лечить простуду у ребенка кроме таблеток
Многих интересует, как можно быстро вылечить простуду у ребенка, не прибегая к лекарствам? Конечно, совсем без них обойтись не придется, но сократить продолжительность приема лекарственных препаратов, облегчить симптомы болезни и снизить риск развития осложнений поможет применение физиотерапевтических методов лечения.
Люди старшего поколения хорошо помнят горчичники и банки. Смысл применения банок заключался в создании искусственных внутрикожных гематом (кровоподтёков), рассасывание которых активизирует процессы иммунитета, что позволяет уничтожить вирус, уменьшить отек и боль в зоне воспаления. Лечебный эффект от горчичников направлен на рефлекторное усиление кровотока, расширение бронхов, а также уничтожение вирусов под действием глубокого прогревания.
В настоящее время необходимость применения горчичников отпала благодаря применению современных физиотерапевтических аппаратов теплотерапии. Действие их основано на локальном прогревании заболевшего органа: если замучил насморк – прогревается нос, если возник отит – ухо, если бронхит – грудная клетка.
Сегодня на рынке медицинского оборудования представлены даже приборы теплотерапии, применять которые можно в домашних условиях. И это их безусловный плюс: не нужно вести больного ребенка в поликлинику, делать перерыв в процедурах на выходные дни. Некоторые из подобных приборов оснащены сразу несколькими насадками (для уха, носа, придаточных пазух, грудной клетки), накладывать которые можно одновременно, если страдают сразу два органа.
Помимо аппаратов теплотерапии существуют также портативные приборы для домашнего использования, в которых помимо нагревательных элементов есть элементы, излучающие магнитное поле и инфракрасный свет. Такая комбинация нескольких факторов физического воздействия позволяет добиться лучшего результата в лечении простуды. Единственное, о чем следует помнить, что при ринитах (насморке) физиолечение может проводиться и в острую фазу, но при синуситах, отитах, тонзиллитах и бронхитах, теплотерапию можно применять в фазе затухания острого процесса. Нельзя также проводить процедуры при лихорадке.
Безусловное преимущество аппаратов для теплотерапии заключается в возможности их применения в период повышенной заболеваемости ОРВИ для профилактики простуды. А профилактика, как известно – залог здоровья!
Причины колик у ребенка
Точная причина появления колик неизвестна. С точки зрения родителей, потенциальные причины беспокойства могут вовсе отсутствовать. Согласно современным медицинским данным, спровоцировать колики могут некоторые внутренние и внешние факторы. Рассмотрим их подробнее.
Недостаточное развитие пищеварительной системы
Пищеварительная система новорожденных детей не всегда способна быстро и безболезненно подстроиться под новый способ приема пищи сразу после рождения. Еще недавно ребенок питался через пуповину, и вот теперь он должен есть молоко. Не удивительно, что в первые месяцы мышечные волокна ЖКТ вынуждены адаптироваться к питанию через рот, а их спазмы (избыточно сильные сокращения) тем временем могут вызывать колики. Эта теория также подтверждается большей склонностью к развитию колик у недоношенных детей.
Также в раннем возрасте может возникать слабость сфинктера, находящегося в месте перехода пищевода в желудок. Из-за этого в положении лежа и сразу после кормления происходит рефлюкс – обратный ток желудочного содержимого в пищевод. Это провоцирует дискомфорт и изжогу, что проявляется беспокойством малыша.
Дисбактериоз
Важной составляющей нормального пищеварения является кишечная микрофлора. Сразу после рождения кишечник ребенка стерилен, то есть не заселен какими-либо бактериями
Вместе с первыми контактами с внешним миром и кормлением ЖКТ ребенка постепенно заполняется необходимыми микроорганизмами.
Первые месяцы жизни ребенка состав бактерий кишечника сильно меняется, что может провоцировать расстройства пищеварения и развитие колик.
Чувствительность к внешнему воздействию
В младенческом возрасте любое внешнее воздействие может влиять на состояние грудного ребенка. Поэтому такие факторы, как холодный или горячий воздух, мокрый подгузник, громкий звук или слишком яркий свет способны спровоцировать слишком активную ответную реакцию нервной системы, в том числе колики.
Непереносимость материнского и коровьего молока
Сравнительно редко у детей встречается лактазная недостаточность – дефицит фермента лактазы, необходимого для расщепления и переваривания материнского молока. Также вероятной причиной может быть аллергия на казеин, белок коровьего молока.
В обоих наблюдениях процесс пищеварения становиться дискомфортным и болезненным, что сопровождается появлением колик у ребенка.
Важно! У кормящих матерей, которые испытывают постоянной стресс или эмоциональные нагрузки, под воздействием гормональных колебаний может меняться состав грудного молока. Это считается одной из потенциальных причин колик
Младенческая мигрень
Вероятной причиной колик считается младенческая мигрень. Этот вариант мигрени обуславливается адаптацией центральной нервной системы к незнакомому внешнему миру – звукам, изображениям и предметам. Также он может быть обусловлен повышенным внутричерепным давлением, например, после перенесенных родовых травм или при различных энцефалопатиях.
О пользе жара.
Повышение температуры – закономерная реакция организма на инфекцию или воспаление. От высокой температуры даже есть польза!
Во-первых, слабость, которая сопровождает температуру, заставляет ребенка снизить активность. Не скакать, а лечь в постель, что помогает скорее выздороветь.
Во-вторых, большинство микробов и вирусов перестают размножаться при температуре выше 37°С. Раньше некоторые инфекции даже лечили, искусственно вызывая жар. Ряд защитных субстанций, например, интерферон, выделяется лишь при температуре выше 38 градусов.
В-третьих, температура – ценный свидетель. При большинстве простудных (вирусных инфекций) температура держится всего 2-3 дня, тогда как при бактериальных (например, отит или пневмония) 3-4 и более дней, что указывает на необходимость назначения антибиотиков.
Жаропонижающие средства лишь усиливают теплоотдачу, на причину болезни они не влияют, так что ждать от них исцеления не приходится.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Вирусы вызывающие ОРВИ
Большинство вирусов, вызывающих ОРВИ, имеют свои «излюбленные» места для локализации, что и обуславливает клиническую картину заболевания. Единственным фактором, объединяющим все вирусы, относящиеся к группе ОРВИ, – это вовлечение в воспалительный процесс дыхательной (респираторной) системы и органов приближенных к ней.
Например: вирусы гриппа поражают преимущественно верхние и нижние отделы дыхательных путей, парагрипп чаще локализуется на слизистых верхних дыхательных путей, аденовирус, помимо органов дыхательной системы, вызывает конъюнктивиты, с характерным образованием фибрильных пленочек, реовирусы поражают органы ротоглотки, а так же лимфоидную ткань и могут вызывать лимфадениты, ротавирусы , зачастую, на начальных этапах заболевания проявляются в виде респираторной инфекции с дальнейшим поражение желудочно-кишечного тракта, и проявлением кишечного синдрома.
ОРВИ включает в себя широкий спектр представителей вирусов, что и обуславливает разнообразность клинических проявлений, степеней тяжести течения болезни и выраженность проявлений.
ОРВИ имеет широкую распространенность – это одно из самых частых инфекционных заболеваний поражающих как взрослых, так и детей. Основной путь передачи вирусной инфекции – воздушно-капельный, именно с этим связана столь высокая распространенность ОРВИ.
Дети и пожилые люди заражаются ОРВИ чаще, в виду несостоятельности и ослабленности иммунной системы, заболевания зачастую носят агрессивный характер и приводят к осложнениям, в виде присоединения бактериальной инфекции, нарушения функций дыхательной, сердечнососудистой и мочевыделительной систем. ОРВИ может сопровождаться кровотечениями и кровоизлияниями в органы и ткани, так как большинство вирусов входящих в группу ОРВИ, обладает высокой токсигенной активностью в отношении сосудистой стенки.