Лечение потницы у ребенка
Непременно должны быть устранены причины чрезмерного отделения пота.
Ежедневно ребенок должен принимать гигиенические ванны с добавлением в воду двух-трех кристалликов перманганата калия.
Маме следует всегда хорошо обдумывать, как одеть ребенка, чтобы он не перегревался и не
потел. Выводя малыша на прогулку, одевать его соответственно сезону, погоде.
Делать ребенку ежедневные воздушные ванны. Процедура воздушной ванны не только
способствует содержанию кожи в здоровом состоянии, но и закаливает организм. Если ребенок много двигается
(и оттого потеет), если стоит душная жаркая погода, воздушные ванны имеют особенно большое значение;
Регулярно осматривать все кожные складки у малыша и подмышечные впадины.
Каждый раз при перепеленании малыша обтирать ему кожу чистой влажной салфеткой из марли или ватным тампоном.
Лечение язвенной болезнь желудка и 12-перстной кишки
Основное лечение при хроническом гастрите, состоит из соблюдения здорового образа жизни и правильного рационального питания.
Составляющие здорового образа жизни и правильного рационального питания:
- Отказ от употребления алкогольных, сильногазированных напитков
- Снижение массы тела при ожирении
- Отказ от курения
- Исключение приема пищи в больших количествах и в поздние часы
Если такие методы немедикаментозного лечение не приносят облегчение, применяются лекарственные препараты.
Рекомендуется начинать лечение уже при первых признаков воспаления в желудке.
Применятся следующие препараты:
- Прокенетики (способствуют ускорению продвижения пищевого комка от пищевода в желудок, в дальнейшем в двенадцатиперстную кишку, повышение тонуса нижнего пищеводного сфинктера): домперидон (мотилак, мотилиум), итоприд (ганатон)
- Антисекреторные препараты (способствуют подавлению секреции соляной кислоты): ингибиторы протонной помпы (омепразол, пантопразол, эзомепразол, рабепразол)
- Антациды (фосфолюгель, альмагель, гевискон)
При обнаруженной контаминации слизистой оболочки желудка H.pylory применяется схема лечения с антибактериальными препаратами.
Схема лечения подбирается индивидуально в соответствии с состоянием пациента и сопутствующими заболеваниями.
Существует несколько стандартных схем лечения:
- Антибиотики (пенициллиного ряда: амоксицилин, макролиды- кларитромицин)
- Ингибиторы протонной помпы (омепразол, рабепразол, эзомепразол, пантопразол)
- Препараты висмута (новобисмол, де-нол)
Основные причины развития заболевания и его проявления
Возбудитель, из-за которого развивается контагиозный моллюск,входит в группу оспенных вирусов. Он передается только от человека к человеку при непосредственном контакте и не поражает животных. Нужно сказать и о том, что существует четыре типа вируса, однако наиболее распространены лишь два типа.
Активация заболевания происходит в результате снижения защитной реакции иммунной системы под воздействием разнообразных неблагоприятных факторов. К примеру, это может происходить, когда организм человека ослаблен каким-либо заболеванием.
Согласно наблюдениям специалистов, часто бывает моллюск у пациентов, которые страдают от экземы, атопического дерматита, саркоидоза, ВИЧ-инфекции. А вот дети до года, иммунитет которых приобретен от матери, болеют данным заболеванием редко. Поэтому можно говорить о том, что именно иммунитет играет большую роль в развитии инфекционного процесса.
Основной симптом, при возникновении которого необходимо незамедлительно обращаться к специалистам или оформить вызов дерматолога на дом, будет появление папул, имеющих такие особенности:
- вначале они небольшие, но постепенно увеличиваются, и через 3-6 недель их размер составляет уже 5-10 мм;
- они не болят, но иногда могут вызывать зуд;
- они имеют плотную структуру и куполообразную форму, но потом становятся более мягкими;
- в центре имеют ямочку, при надавливании на которую выделяется белая кашицеобразная масса.
Полезная информация по теме:
- Вызов дерматолога на дом
- Грибковые инфекции
- Сыпь на теле
- Венерические болезни
- Как сдать анализы
- Удаление бородавок
- Удаление кондилом
- Анализы на ИППП
- Удаление папиллом
- Кожная сыпь
- Пиодермия
- Строение кожи
- Анализы на грибы
- Диагностика половых инфекций
Особенности лечения
Чтобы лечение психосоматики было успешным, необходимо понимать, что в данной сфере не существует общих методик. В каждом конкретном случае нужен индивидуальный подход.
Начинается лечение с выявления природы заболевания. Врач должен понять, какие симптомы обусловлены физическими патологиями, а какие – психологическими проблемами. На этом этапе к обследованию пациента может подключиться опытный психотерапевт
Работа ведется сразу по нескольким направлениям, при этом очень важно оценить психологическую обстановку в семье больного. Нередко причиной психосоматических расстройств становятся внутрисемейные конфликты или негативный микроклимат в семье
Возможно, психосоматика будет выявлена и у других родственников больного, находящихся в этой же обстановке длительное время.
Психосоматика требует комплексного лечения:
- медикаментозная терапия позволяет облегчить симптомы заболевания и улучшить психологическое состояние больного. Пациенту могут быть предложены успокоительные средства или препараты со снотворным эффектом;
- психотерапевтическое лечение направлено на разрешение внутренних конфликтов. Наиболее эффективными способами воздействия являются поведенческая терапия, психоанализ и гештальт-терапия. В ходе лечения пациент не только избавляется от существующих проблем, но и учится противостоять сложным жизненным ситуациям в будущем. В особо тяжелых случаях психотерапевт может использовать различные методики гипнотического воздействия. Но выбор конкретного психотерапевтического метода во многом зависит от состояния пациента и сути его проблем;
- вспомогательные методы. Поскольку основной причиной психосоматики является наличие душевных переживаний и затаенных негативных эмоций, то специалисты могут рекомендовать больному один из способов нетрадиционной терапии. Это может быть арт-терапия, лечение музыкой или рисованием, различные расслабляющие методики, массаж, релаксации, йога, медитация. Положительно на эмоциональном здоровье человека сказываются занятия спортом, а также общение с животными, например, с лошадьми или дельфинами.
Если лечение было начато своевременно, то от некоторых психосоматических заболеваний удается вылечиться всего за несколько сеансов психотерапии. Но для того чтобы болезнь не вернулась снова, необходимо научиться противостоять стрессам и другим негативным жизненным обстоятельствам.
Причины неврологических заболеваний у детей
Развитие неврологических заболеваний у детей до года обычно связано с особенностями протекания внутриутробного процесса развития. В качестве наиболее распространённых причин специалисты называют:
- получение ребёнком механической травмы позвоночника или головного мозга во время родов;
- кислородное голодание (гипоксия) плода, возникающее по разным причинам, например, из-за многократного обвития шеи пуповиной;
- сложный процесс родов и родовой деятельности, который приводит к инфицированию родовых путей, увеличению безводного промежутка, развитию воспалительных осложнений, кровотечениям во время родов или после них;
- острый токсикоз беременных на протяжении всего срока;
- генетическая наследственность.
Что касается детей старше 1 года, то корень неврологических патологий следует поискать в:
- низком иммунитете и постоянных инфекционных заболеваниях ребёнка;
- частых стрессах, депрессиях;
- неправильном использовании некоторых лекарств, например антибиотиков, противовоспалительных препаратов, кортикостероидов;
- чрезмерных нагрузках на организм – физических и умственных;
- пребывании в постоянном страхе и угнетённом состоянии, вызванном поведением родителей, сверстников дома, в детском саду, школе, кружках и секциях;
- чрезмерной эмоциональности ребёнка;
- неблагоприятной экологической обстановке;
- болезнях головного мозга, внутренних органов, травмах.
Каковы бы ни были причины неврологических заболеваний у детей, важно своевременно обнаружить нарушения и начать лечение. Чем раньше это произойдёт, тем меньше вероятность развития серьёзных осложнений и тем лучше прогноз на выздоровление
Методы лечения диатеза
При диатезе у ребенка раннего возраста главное – правильно выбрать диету, исключив продукты, на которые может последовать аллергическая реакция.
Для ребёнка первого года жизни очень важно получать материнское молоко. Белки женского молока легко расщепляются ферментами ребёнка и совершенно лишены аллергических свойств. Однако кормящая мама также должна соблюдать диету, исключая рыбу, птицу, томаты, шоколад, копчёности, пряности и другие продукты-аллергены.. При смешанном кормлении ребёнку не следует давать некоторые соки: апельсиновый, морковный, томатный
Любой новый продукт вводить осторожно – с небольшого количества. Важно не допустить аллергического обострения, и в то же время – дать организму малыша всё необходимое для его развития
При смешанном кормлении ребёнку не следует давать некоторые соки: апельсиновый, морковный, томатный
Любой новый продукт вводить осторожно – с небольшого количества
Важно не допустить аллергического обострения, и в то же время – дать организму малыша всё необходимое для его развития.
Консультация специалиста
Разобраться с проблемами кожи у Вашего ребенка, определить причину возникновения аллергии, а также построить рациональную диету, подходящую именно для Вашего ребёнка, Вам поможет детский аллерголог-иммунолог “Семейного доктора”.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация стоматолога |
| Консультация детского психолога |
| Консультация психолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация эндокринолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация психоневролога |
| Консультация детского невролога |
| Консультация диетолога-нутрициониста |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация анестезиолога |
| Консультация гастроэнтеролога |
| Консультация инфекциониста |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Причины возникновения язвенной болезни
Одной из основных причин развития язвенной болезни на данный момент считают инфекцию, вызываемую микроорганизмом Helicobacter pylori (H.pylori) . Однако следует отметить, что H.pylori инфекцией инфицировано приблизительно более половины населения земного шара и у многих людей данная инфекция протекает бессимптомно, у части инфицированных развивается хронический гастрит, атрофический гастрит, рак желудка. Воздействие Helicobacter pylori на слизистую оболочку желудка может зависеть от состояния иммунной системы макроорганизма, развитие язвенной болезни зависит от наличия сопутствующих факторов.
Факторы, способствующие развитию язвенной болезни (факторы риска)
- Нервно-психический фактор (стрессы).
- Курение (также курение ухудшает заживление язв и повышает вероятность их повторного развития — рецидивов, степень риска при курении табака зависит от количества выкуриваемых в день сигарет).
- Наследственность.
- Нарушение режима и характера питания.
- Злоупотребление алкоголем.
Для возникновения язвенной болезни, как правило, необходимо не изолированное действие одного из перечисленных факторов, а их комбинация. С современной точки зрения развитие язвенной болезни представляется как результат нарушения равновесия между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и двенадцатиперстной кишки. Факторы агрессии (кислота, желудочно-дуоденальная дискинезия, Helicobacter pylori и др.) преобладают над защитными (мукопротеины и бикарбонаты слизи, механизмы регуляции выработки желудочного сока и др.).
Как выглядит потница у детей — фото
Симптомы потницы проявляются как результат закупорки выводных протоков желез малыша. У детей они всегда проявляются одинаково: некоторые участки кожи малыша покрываются мелкой сыпью красного цвета, которая зачастую имеет внутри прозрачную жидкость, как на фото. Ребенок, вне зависимости: месячный или годовалый, подвержен возникновению потницы. Обильная сыпь у детей проявляется на поверхности наименее проветриваемых участков кожи.
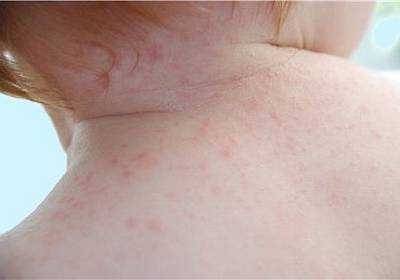
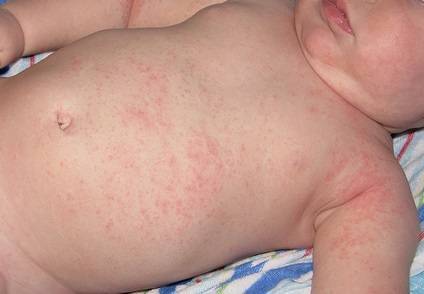
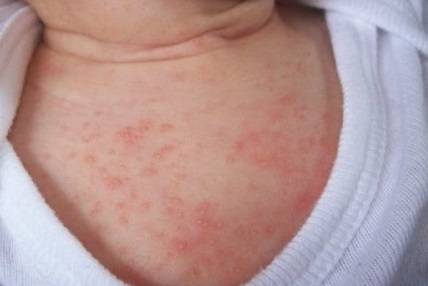
Разновидности заболевания в зависимости от области поражения кожного покрова:
- потница на лице – локализуется в этой зоне достаточно редко, но зачастую это происходит в тех ситуациях, когда высыпания переходят с головы на шею или наоборот;
- волосистая часть головы – пузырьки зачастую возникают на висках и в районе лба;
- шея – одно из наиболее частых мест появления узелков. Это обуславливается тем, что обладает относительно неподвижными складками и часто подвергается выделению пота;
- спина – главная причина появления чрезмерно теплая или некачественная одежда. Примечательно то, что в патологию вовлекается верхний отдел спины;
- пах и попа – возникает из-за ношения тесных подгузников и недостаточной гигиены интимных мест;
- потница на голове у ребёнка – формируется из-за ношения шапочки в тёплое время года;
- на груди и животе – такие области тела младенца подвергаются потнице достаточно редко;
- потница на руках и ногах – зачастую локализуется в местах сгибов, а именно на кисти, с внутренней и внешней стороны локтей и коленей, на стопах и в подмышечных впадинах.
Примечательно то, что в подавляющем большинстве случаев высыпания по типу потницы покрывают все тело малыша.
Использование народных средств
В домашних условиях потница у детей хорошо лечится народными средствами: отварами трав, купанием в воде с марганцовкой, использованием присыпки, содовых компрессов. Вот несколько рецептов для проведения таких процедур:
Тальк или детская присыпка. Наносить на раздраженную кожу младенца пудру нужно при каждой смене подгузников. Зоны, пораженные потницей, сначала лучше смазать детским кремом или молочком (в летний период подойдут быстро впитывающиеся лосьоны на водной основе). Сначала нанесите тальк на свою руку, а потом аккуратно распределите на коже ребенка, где есть сыпь.
Отвары трав (череда, ромашка, календула). Чтобы приготовить средство, необходимо рассчитать нужное количество травы, в зависимости от объема ванночки (3 столовые ложки на 10 литров воды). Ее добавляем в закипевшую воду и кипятим еще 15 минут. После чего оставляем травяной отвар настаиваться под крышкой еще на 45 минут и добавляем его в ванночку для купания малыша.
Марганцовка. Вскипяченной в чайнике водой необходимо наполнить стакан, куда предварительно (не касаясь руками) вы насыпали кристаллы марганцовки. Дождитесь, пока кипяток полностью их растворит, и размешайте марганцовку чайной ложкой. Цвет раствора должен быть фиолетовым, а ни в коем случае не черным
Важно, чтобы все кристаллы растворились, иначе при соприкосновении с кожей ребенка, они причинят ожог. Полученный раствор влейте в ванночку и искупайте ребенка.
Лечение потницы
Что касается лечения данного заболевания, то оно основано на устранении условий, из-за которых происходит перегревание пациента. Последнему поспособствует постоянное проветривание помещения, проведение регулярных водных процедур и организация воздушных ванн. В теплое время года следует также следить за своим гардеробом. Не стоит носить слишком теплую одежду весной и уж тем более летом. Покупая белье, делайте выбор в пользу хлопатобумажных тканей. Для предотвращения образования потницы в жаркий период лучше всего находиться в прохладном помещении, которое охлаждается кондиционером или вентилятором. Если потница наблюдается у взрослых, то им лучше всего избегать чрезмерных физических нагрузок, при этом будучи одетыми в теплую одежду или находясь в непроветриваемом и жарком помещении. Обычно первые симптомы потницы проходят спустя три дня после ее обнаружения и ликвидации раздражающего фактора.
С целью ускорить выздоровление пациента лучше всего применить местное лечение. В этом хорошо помогут специальные ванны с раствором перманганата кальция, череды или ромашки. Еще таким раствором можно обрабатывать отдельно участки, где наблюдаются высыпания. Раствор также можно делать из оксида цинка. Если у взрослого более выраженный зуд, тогда лучше всего применить препараты, содержащие ментол или камфору. Также хорошим средством будет бетаметазоновая мазь. Если в случае несвоевременного устранения и лечения потницы, появляются осложнения, то это говорит о необходимости применить противомикробную терапию местного действия, которая проводится при помощи антибиотиков и антисептиков.
Как отличить потничку от других видов сыпи?
Потница у детей выступает в виде кожных покраснений и сыпи, однако ее часто путают с крапивницей, диатезом, лишаем, дерматитом, корью или аллергией. Порой очень сложно отличить ее от других заболеваний, даже по фото, поэтому для получения точного диагноза лучше посоветоваться с доктором и сдать анализы.
Обычно потница начинается с образования на коже маленьких розовых точек, а затем краснеет и увеличивается в размерах, появляются пузырьки с прозрачной жидкостью внутри, а когда они лопаются, кожа начинает шелушиться, также потницу можно определить по постоянно мокнущей коже малыша.
Если ребенок пытается расчесать высыпания, а соблюдение правил гигиены не дает результата, то это явный сигнал, что у малыша какое-то другое заболевание.
Симптомы потницы
Сегодня в дерматологии принято выделять три разновидности потницы: красную, папулезную и кристаллическую.
Начнем с кристаллической. Как известно, кристаллический тип потницы представляет собой вид белых или перламутровых пузырьков, диаметр которых достигает 2 мм. Такие пузырьки, сливаясь друг с другом, обычно образовывают пузырьки значительно крупных размеров. Спустя какое-то время (обычно это происходит в течение нескольких часов или даже дней) такие пузырьки лопаются, а оставшиеся элементы начинают засыхать, образуя участки кожи, склонные к шелушению. Обычно кристаллическая потница наблюдается у новорожденных, локализуясь на туловище (в его верхней части), лице и шеи. В случае, если кристаллический тип потницы образуется уже у взрослого человека, то как правило, он локализуется на груди или на спине, а также может быть на поверхности конечностей.
Красная потница проявляется в виде красных узелков, чей размер достигает 3 мм. Такие пузырьки могут быть наполнены жидкостью. Следует также сказать, что данные элементы могут быть окружены воспалительным венчиком, не сливаясь между собой. Пациенты, страдающие красной потницей, часто жалуются на сильно выраженный зуд, который может усиливаться в случае повышенной температуры воздуха. Как правило, такой вид потницы может поражать кожу в тех местах, гда она подвержена наибольшему трению. К последним относятся подмышечные области, паховые складки, сгибательные складки на конечсностях, а также участок кожи, расположенный под молочными железами. Красный вид потницы характерен именно для взрослых людей в жаркое время года или при тяжелых физических нагрузках.
Третий вид потницы — папулезная потница — обычно характеризуется высыпанием, имеющим вид пузырьков телесного цвета, размер которых не превышает 3 мм. Расположены такие высыпания как на туловище, так и на конечностях. Обычно данный вид потницы встречается у людей, проживающих в тропических странах с жарким или влажным климатом, поэтому часто папулезную потницу называют тропической. Возникновению папулезной потницы больше всего подвержены взрослые люди, которые менее других приспособлены к жаркой погоде. Такое перегревание может привести также и к истощению потовых желез, возникновению шелушения и образования сухой кожи в тех областях, где наблюдается потница.
Протекание потницы может быть осложнено присутствием вторичного типа инфекции. В этом случае жидкость в пузырьках приобретает гнойную природу, а сами узелки могут превратиться в пустулы с характерными для них гнойниками, расположенными на верхушках. Данное заболевание может перерости в пиодермию.
При каких заболеваниях может возникать сыпь в паху
При правильном уходе за кожей в интимной зоне и своевременной регулярной сменой нижнего белья, проявление сыпи в паховой области свидетельствует о разнообразных патологических нарушениях.
Без своевременного посещения врача с целью диагностики причины возникновения нарушений кожного покрова и последующего лечения, могут возникнуть серьезные осложнения, которые неблагоприятно скажутся на функционировании организма в целом.
Существует целый ряд заболеваний, которые сопровождаются подобными проявлениями, вот основные из них:
- перианальный дерматит, который вначале локализуется вокруг анального отверстия, а в дальнейшем распространяется по всех области паха;
- инфекционные поражения, причиной которым может стать незащищенный половой акт со случайным партнером;
- красный плоский лишай, проявляющийся у мужчин в виде розоватых блестящих узелков с впадиной в центре;
- псориаз и сифилис вызывают ускоренное отмирание клеток, которое сопровождается гладкими бляхами на кожном покрове в паху и вызывающими острые болевые ощущения;
- чесотка, является заразным заболеванием, возбудителем которого выступает чесоточный клещ, сопровождается мелкими красноватыми высыпаниями с сильным зудом;
- паховая эпидермофития, образовывается вследствие поражения кожи в интимной зоне грибком.
Наличие эрозий или язв, которые долго не заживают и деформируют ткани внешних половых органов с появлением активно увеличивающихся пигментных пятен, является свидетельством онкологического процесса и развитии злокачественных новообразований.
Лечение неврологических заболеваний у детей
Терапия неврологических нарушений у детей включает в себя приём лекарственных средств, восстанавливающих работу нервной системы, физическую и психологическую коррекцию. Ребёнку могут быть назначены курсы лечебного массажа, специальная физкультура, упражнения в воде. Часто применяются физиотерапевтические методы – стимуляция высокоинтенсивным магнитным полем или электрическим током, лазеротерапия, ультрафонофорез ферментных препаратов, электрофорез и другие.
Какое лечение назначит доктор, зависит от возраста ребёнка, сопутствующих заболеваний, совокупности всех особенностей развития неврологической патологии от начала до конца, а также от эффективности коррекции на предыдущем этапе.
В городе Пензе пройти обследование у детского невролога и получить квалифицированную помощь можно в медицинском центре «Столетник», расположенном по адресу: ул. Чаадаева, 95 на первом этаже пятиэтажного жилого дома. По средам с 9.00 до 12.00 и по пятницам с 13.00 до 15.00 часов приём ведёт врач высшей квалификационной категории.
ЗАПИСЬ НА ПРИЁМ
Подвиды потницы
Выделяется несколько клинических подвидов потницы:
- кристаллическая потница (с наиболее слабой клинической картиной, поражения выглядят, как мелкие капли пота и не связаны с воспалительной реакцией);
- красная потница (наиболее распространенная, характеризуется небольшими красными пузырьками величиной с головку булавки, пузырьками с мутноватым содержимым, окаймленными воспалительным венчиком и отсутствием потоотделения на пораженных участках);
- папулезная потница (тяжелая форма, характеризующаяся возникновением пузырьков с телесной окраской, при этом зуд, как правило, отсутствует).
Лечение потницы
Потница не требует специфической терапии. Следует устранить факторы, способствующие перегреванию и закупорке пор. Ребёнку можно делать воздушные ванны, полезны проветривания помещения и ополаскивание прохладной водой. В некоторых случаях местно применяются антибактериальные средства.
Для уменьшения тяжести симптомов также могут использоваться другие местные средства против зуда, такие как лосьон «Каламин», мази с ментолом или камфорой, а также кремы, содержащие стероиды. Лосьоны и кремы, содержащие вазелин или минеральные масла использовать не рекомендовано, поскольку они могут усугубить закупорку потовых желез и увеличить продолжительность потницы.
Мнение доктора Комаровского
Евгений Комаровский предупреждает, что сыпь — это не причина, а следствие, поэтому в первую очередь следует установить, в следствие чего она появилась. Факторами появления кожных высыпаний могут стать диатез, механические повреждения, различные инфекции, аллергия и даже реакция на свертываемость крови. Для начала следует попытаться определить, опасна или не опасна сыпь, а потом уже искать ее виновника. Если отсутствуют признаки инфекционных заболеваний, малыш весел и активен, и изо всех симптомов присутствует лишь сыпь — причиной может стать аллергия, потница или укусы насекомых. Мамочке придется вспомнить предыдущий день и попытаться выяснить, от чего могло «посыпать» малыша — покупка новой одежды, съеденный апельсин или укусы мелких насекомых.
Любимый доктор констатирует — с наступлением жары появление потницы совсем не редкость. Скопление мелких прыщиков в окружении покрасневшей кожи чаще всего появляется на шейке, постепенно распространяясь на лицо, спинку и грудь, за ушки. Доктор Комаровский советует развести в стакане воды чайную ложку соды и смоченным в растворе ватным шариком, с легким похлопыванием, протирать пораженные места несколько раз в сутки. Можно использовать и простой крахмал, используя его вместо присыпки, но основное — как можно чаще держать малыша в жару раздетым. Позвольте крохе отдохнуть от подгузников и тесных одежек, а его коже насладиться прикосновением прохладного воздуха.
Симптомы Язвы у детей:
Ведущим симптомом является боль в животе. В научной литературе она называется абдоминальной болью. Она периодичная (бывают обострения и ремиссии), ритмичная (зависит от приема еды).
Характер боли нарастающий – зависит от развития заболевания. После еды боль может уменьшаться, как и после применения тепла или антацидов. Боли локализируются в области эпигастрия, в районе пупка, может разливаться по животу, «отдавать» в поясницу и спину. Боли может и не быть, если у ребенка язвенная болезнь протекает в стертой форме.
Дополнительные симптомы:
– изжога
– отрыжка кислым
– тошнота и рвота
– снижение аппетита
– синдром вегетативной дисфункции
– неустойчивый стул
– склонность к запорам
Какие заболевания могут маскироваться под потницу
Если заметили высыпания на коже малыша, стоит проконсультироваться с педиатром. Даже если на первый взгляд покраснения кажутся «банальной» потницей!
В целом, между потницей и прочими кожными заболеваниями много различий. Аллергия обычно проявляется крапивницей или пузырьками, оставляющими после себя мокнущие ранки. Симптомы, которые не имеют ничего общего с потницей у новорожденных. А локализация контактного дерматита ограничивается непосредственно местами контакта с теми или иными «раздражителями». Например, если сыпь вызвал новый шампунь, то раздражение появляется только на головке ребенка. Потница же «выскакивает» на разных участках тела. Но какими бы явными ни были различия между заболеваниями, только врач сможет поставить точный диагноз.
А вот с опрелостями на ранней стадии потницу спутать проще простого. У новорожденных они локализуется на одних и тех же местах — в подмышках, складках на шее и паху. И опрелости на начальных этапах развития тоже имеют вид красных пятнышек на коже.
Что провоцирует / Причины Язвы у детей:
Язвенную болезнь провоцируют такие алиментарные факторы:
– употребление сверх меры жирной, острой, жаренной, грубой пищи
– употребление слишком высокого объема еды, из-за которого растягивается желудок, что, в свою очередь, стимулирует секрецию
– несистематические приемы пищи, большие перерывы между ними
Инфекционным фактором выступает заражение Helicobacter pylori. Данная бактерия вызывает местные и общие иммунные реакции, что провоцируют повреждение тканей в очаге инфекции.
Причинами вторичных симптоматических язв у детей являются:
1. прием лекарственных препаратов, таких как нестероидные противовоспалительные средства, глюкокортикоиды и пр.
2. гиперсекреторный синдром
3. хронические болезни дыхательной, сердечно-сосудистой, мочевыделительной систем
4. нарушения кровоснабжения и ишемии слизистой оболочки желудка и двенадцатиперстной кишки
5. аллергические болезни