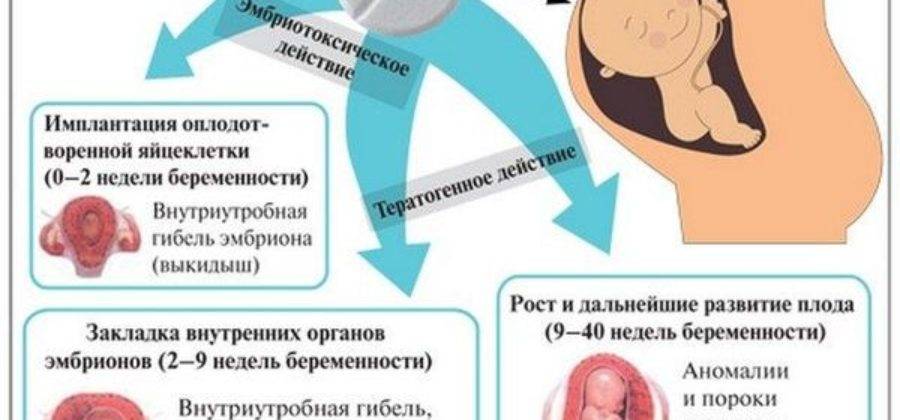
Лечение депрессии на ранних сроках беременности
- Как справиться с депрессией на ранних сроках беременности, не сделать непоправимой ошибки?
- Нужно ли лечить депрессию в начале беременности?
Искать выходы из депрессии в начале беременности, безусловно, нужно, особенно в тех случаях, когда состояние тяжелое
Важно осознать реальные факторы недовольства ситуацией, которые в данном случае спрятаны в подсознании
На ранних сроках беременности главную роль в лечении депрессивных состояний играют психотерапевтические практики. Это очень действенный метод помощи. Особенно незаменим он для женщин, попавших в действительно трудную ситуацию.
Медикаментозное лечение депрессии во время беременности крайне нежелательно, поскольку чревато развитием пороков у ребенка, в дальнейшем у него могут развиться эндокринные нарушения, возможен порок сердца, отставание в психофизическом развитии. При лечении депрессии допускается принимать успокоительные препараты на основе трав, не противопоказанных при беременности.
Бороться с депрессией можно и нужно, своевременное обращение к специалисту значительно облегчит процесс выздоровления, при этом психотерапия- самый эффективный способ помощи беременной женщине, более безопасной и результативной альтернативы не существует.
Психотерапевт помогает беременным не только верно расставить приоритеты, но и найти реальный, а не теоретический выход из ситуации. Социальные факторы развития депрессии, конечно, никуда не денутся, но придя в относительную норму, женщина, как правило, может оценивать их трезво, не окрашивая в черные тона.
Что касается медикаментозной психотропной терапии, она крайне нежелательна. Вместо нее применяют успокоительные препараты на основе трав, разрешенных при беременности. Сложности могут возникнуть в третьем семестре, когда часто возникает предродовая депрессия.
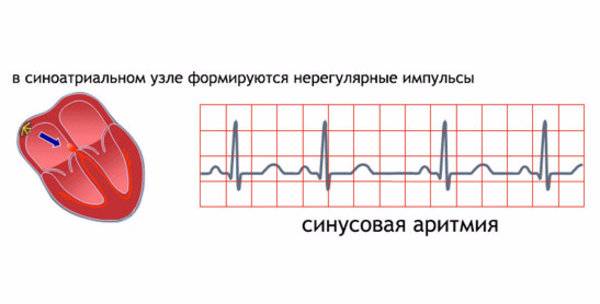
Виды аритмии
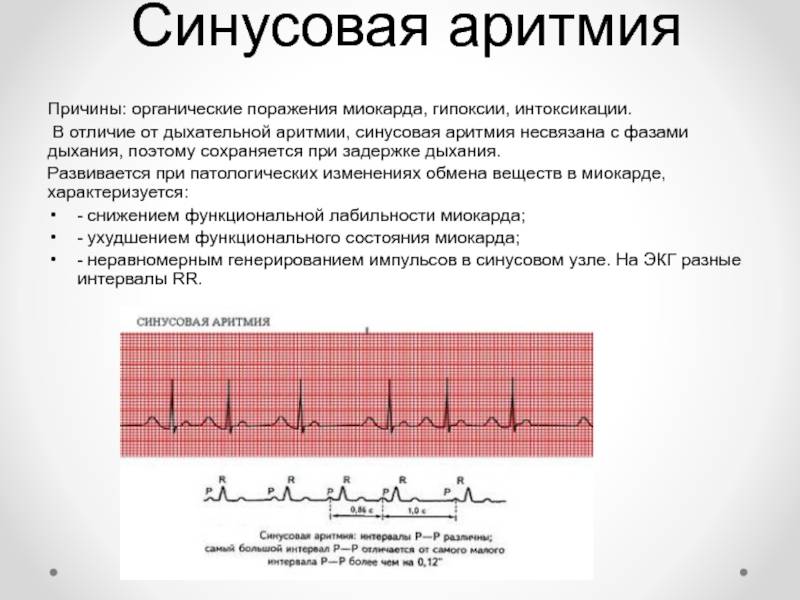
Синусовая аритмия представляет собой нарушение ритмичности сокращений сердца, при котором водителем ритма, как и в норме, является синусовый узел, расположенный в правом предсердии. При подсчете пульса заметно, что промежуток между двумя соседними сокращениями сердца постоянно изменяется.
Физиологический вид синусовой аритмии встречается у маленьких детей и у взрослых во время сна. Такая аритмия связана с дыханием и называется дыхательной. В иных случаях аритмия является проявлением заболевания.
В зависимости от частоты сердечных сокращений также выделяют:
- синусовую брадиаритмию, при которой частота сердцебиения составляет менее 60 ударов в минуту;
- синусовую тахиаритмию, при которой частота сердцебиения составляет более 90 ударов в минуту.
Мерцательная аритмия (мерцание предсердий) развивается при нарушении связи между синусовым узлом и волокнами сердечной мышцы предсердий, в результате чего они начинают сокращаться хаотично, независимо друг от друга, с частотой до 700 сокращений в минуту.
Различают три вида мерцания предсердий:
- Пароксизмальное. Возникает внезапно, длится от нескольких секунд до 7 дней. Проходит самостоятельно или после лечения.
- Персистирующее. Длится более 7 дней, самостоятельно не проходит.
- Постоянное.
Кольпоскопия: исследование шейки матки, видео
- КОЛЬПОСКОПИЧЕСКИЕ ИЗМЕНЕНИЯ ШЕЙКИ МАТКИ ПРИ БЕРЕМЕННОСТИ. Коган Я.Э., Гафарова А.А. // Практическая медицина. – 2017. – № 7 (108). – С. 18-21.
- МЕТОДЫ ИССЛЕДОВАНИЯ ШЕЙКИ МАТКИ У БЕРЕМЕННЫХ ЖЕНЩИН. Сидорова И.С. Атабиева Д.А. // Акушерство, гинекология и репродукция. – 2013. – № 2. – 15-19.
- АЛГОРИТМ ВЕДЕНИЯ БЕРЕМЕННЫХ С ПАТОЛОГИЕЙ ШЕЙКИ МАТКИ. Юсупока М. А., Исмаилова Д. У., Матмуратова С. О. // Интерактивная наука. – 2017. – № 2 (12). – С. 84-88.
Беременность: трудности шейки матки. Шейка матки у беременных: картина в норме и при заболеваниях. Н.В. Зароченцева // Гинекология, акушерство, бесплодный брак. — 2014. — Т. 18.
Заболевания шейки матки и современные методы их диагностики (обзор литературы). А.Д. Атабиева, Т.В. Пикуза, Р.А. Чилова, Э.В. Жукова, Н.С. Трифонова // Вестник современной клинической медицины. — 2016. — Том 9. — Вып. 4.
Беременность и заболевания шейки матки: частота, осложнения гестации, материнские и перинатальные исходы. Коломоец Е.В. // Автореф. дис. канд. мед. наук Е.В. Коломоец. — Москва. – 2012. — С. 25.
Популярные вопросы
Первая беременность, была отслойка плаценты на сроке 12 недель. Пролежала неделю в больнице. Оставались только выделения желтого цвета. Вечером после выписки выделения сменились на коричневые, на темную кровь. Это нормально?
При беременности не должно быть кровянистых выделений. Это свидетельствует об угрозе прерывания и требует лечения в специализированном отделении.
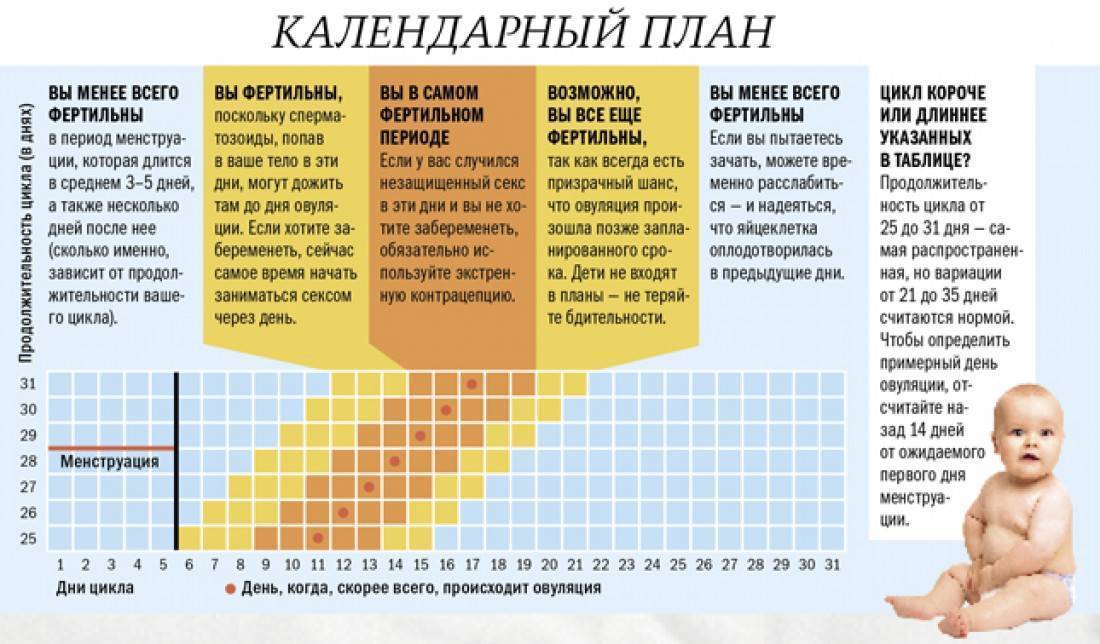
Планируем беременность. У меня по последнему узи на 18 день цикла было М-эхо 0,6 см и киста в правом яичнике 3,3*2,4. в левом фолликулы, 16 шт., диаметром от 0,4 до 0,6. 1. могу ли я забеременеть в следующем цикле с кистой и не опасно ли это? 2. Как по дням цикла и в какой дозировке можно принимать витамины для роста фолликула и роста эндометрия (интересует фолиевая кислота, витамин Е, витамин С, группу В, и др.)
Прежде всего надо выяснить характер кисты яичника и причину мультифолликулярности второго яичника. Так же отмечу, что М-эхо для данного дня цикла не соответствует норме. Порекомендую обратиться на приём к акушеру-гинекологу в данном цикле. Провести обследование на ИППП, так как чаще всего именно этот фактор приводит к таким изменениям. Выполнить УЗИ на 5-7 день цикла для контроля состояния кисты яичника. И только потом обсуждать вопрос целесообразности витаминотерапии по фазам менструального цикла.
Добрый день! На приеме гинеколог перед осмотром с зеркалом оросила влагалище раствором перекиси водорода. Я на 20 неделе беременности, есть небольшая эрозия. Не навредит ли это малышу?
Здравствуйте! Данное антисептическое средство не навредит малышу, действует локально, только на слизистых куда нанесено.
Здравствуйте! На сроке беременности 31 неделя и 4 дня поставили 2 степень зрелости плаценты, опасно ли это?Врач моя ничего не говорит и не назначает, может сходить к другому врачу?
Здравствуйте! По УЗИ важна не только степень созревания плаценты , но и показатели гемодинамики в фето-плацентарном комплексе , количество и характер околоплодных вод, состояние плода. В таких случаях проводится профилактика гипоксии плода и нарушений микроциркуляции. Вы можете проконсультироваться и провести профилактическое лечение в условиях родильного дома.
Уход после манипуляции
Врач посоветует вам позаботиться о себе в течение нескольких дней после процедуры. Уход может включать использование противовоспалительного препарата, чтобы помочь справиться с судорогами. Так же может быть полезно прикладывать грелку и массирование болезненной области.
Чтобы снизить риск заражения после проведения процедуры рекомендуется, в течение недели:
Не вставлять ничего во влагалище, в том числе тампоны (не используйте тампоны до вашего следующего цикла);
Исключить вагинальный секс;
Ограничить любую физическую активность, включая спорт или тяжелую физическую работу, пока кровотечение не остановится;
Ограничить купание и приём ванны. Принимать душ – можно.
Врач «Клиники ABC» проинформирует вас о рисках и симптомах возможных осложнений при прерывании беременности при помощи медикаментозных препаратов и о том, что делать, если они возникнут, например, где получить помощь в любое время.
Цена на аборт
Технология отработана и лекарственные средства прошли лицензирование и утверждены для применения.
Использование и получение препаратов для проведения процедуры возможны только в клиниках, имеющих соответствующую лицензию.
За пациенткой остаётся выбор, основанный на местоположении клиники, доверия врачу, стоимости и отзывах других пациентов.
Берегите себя и свое здоровье!
Первоисточник медцентр «Клиника ABC»
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
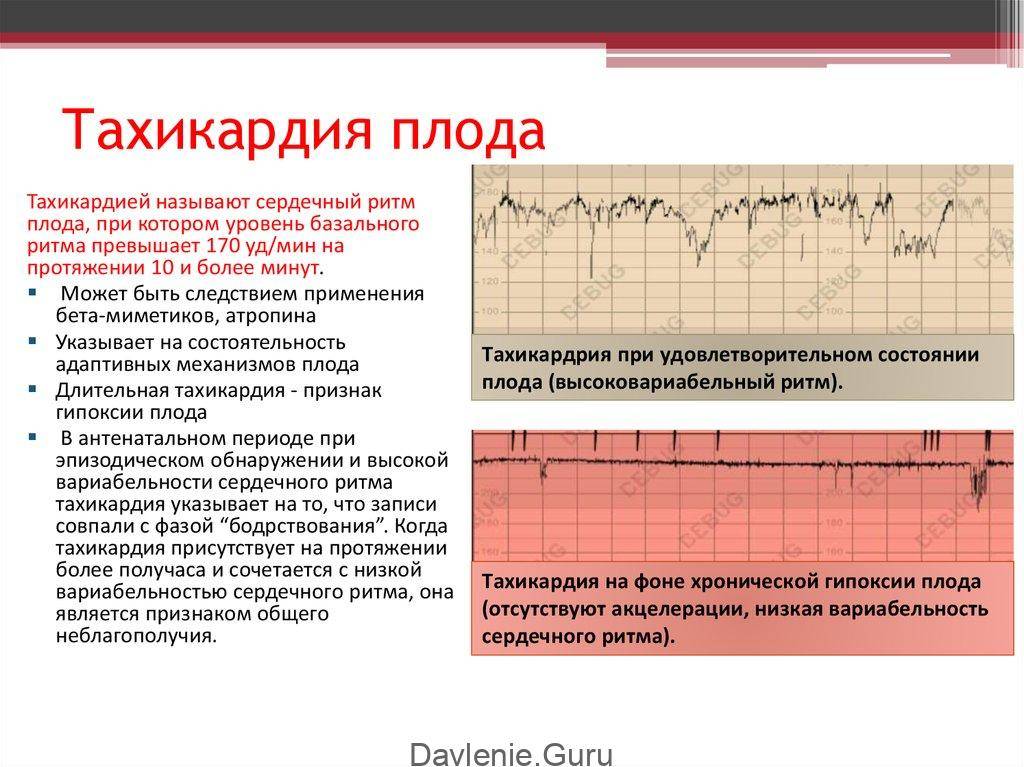
Почему возникает
Почему возникает тахикардия синусового характера у будущей матери и что делать? Факторы, которые могут спровоцировать возникновение подобных проблем:
- Изменения организма и всех его систем;
- Учащенное функционирование всех органов;
- Сдавливание организма в некоторых местах, которое усиливается при росте плода;
- Перемена гормонального фона беременной.
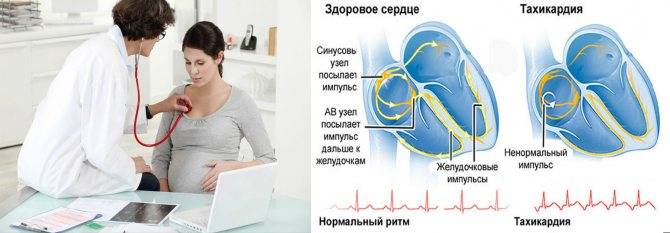
Важный симптом, который требует внимания со стороны женщины, — это синусовая тахикардия при беременности. Ведь учащенное сердцебиение в том случае. Когда женщина находится в абсолютном покое, говорит о дисфункции синусового отдела, основным предназначением которого является образование проводящих импульсов. Как итог, беременная испытывает чрезмерно частое биение сердца (более 90 ударов в мин.) на фоне нормально температуры.
Как лечить невынашиваемость
Во многом тактика лечения будет зависеть от того, какие причины привели к невынашиваемости. К примеру, если лютеиновая фаза слишком короткая, будут назначены спазмолитики и успокоительные медикаменты растительного происхождения. С этой целью применяются «Но-шпа», настойка валерианы и др. Часто назначают «Магне-B6» и гормональные препараты, например «Дюфастон».
Если обнаружена повышенная чувствительность к прогестерону, применяются глюкокортикоиды, «Дюфастон», иммуноглобулины, а также иммунотерапия при помощи введения лимфоцитов отца ребенка. Это позволяет снизить уровень ответа иммунной системы и предотвратить отторжение организмом матери генетического материала отца ребенка.
Профилактируют и лечат плацентарную недостаточность «Пирацетамом», «Актовегином», «Инфезолом». Если плодные воды отходят раньше срока по причине инфицирования, применяются медикаменты-токолитики, антибиотики, препараты против бактерий и грибков.
При риске невынашивания женщине показан покой, может назначаться лечение сульфатами магния, гексопреналином, сальбутамолом и тербуталином, а также фенотеролами, гормональными препаратами и противовоспалительными препаратами типа «Индометацина», которые не имеют нежелательных последствий, присущих стероидам. При гипертонусе матки назначают воздействие на мышечную и нервную систему матки переменным током и иглоукалывание, чтобы расслабить мышцы и снизить уровень мышечных сокращений, ведущих к риску выкидыша или преждевременного родоразрешения.
Может назначаться плазмоцитоферез – до трех сеансов. Он заключается в том, что за сеанс из всего объема крови удаляется 0,6–1 л плазмы и вводятся специальные растворы на замену ей. Благодаря этому частично удаляются токсины и антигены, улучшается микроциркуляция крови, снижается высокая свертываемость; если лекарства плохо переносятся, таким образом удается снизить их дозировку.
Понятно, что каждая ситуация требует своего подхода, и не существует единой тактики лечения. Специалисты из центра репродукции «Генезис» берутся определить причины, по которым женщина не может выносить ребенка, и назначат обследования и лечение, которые существенно снизят риск самопроизвольного аборта или же сведут его к нулю.
Как производится профилактика
Профилактика невынашивания беременности представляет собой достаточно сложный процесс, который целиком и полностью зависит от профессионализма доктора. Профилактика должна подчиняться нескольким основным принципам. А именно:
- определение пациенток, у которых есть риск невынашивания плода;
- тщательное обследование мужчины и женщины до наступления беременности и подготовка организма будущей материи к зачатию, последующему вынашиванию ребенка и родоразрешению;
- регулярный контроль над состоянием организма беременной и определение инфекционных и воспалительных процессов, своевременная грамотная терапия, направленная на снятие воспаления, устранение бактерий и вирусов, поддержка иммунитета – для этого женщина каждый месяц сдает соскобы слизистых, мочу на бактерии, кровь и биоматериал на определение признаков инфицирования плода и пр.;
- определение недостаточности шейки матки при помощи осмотра, а также трансвагинального УЗИ до 24 недель; в случае если плод не один, а два или больше – вплоть до 27 недели;
- лечение при выявлении экстрагенитальных заболеваний, прогнозы относительно влияния болезни и ее лечения на плод;
- определение тромбофилии и недостаточности плаценты, их грамотное лечение и профилактирование на ранних сроках.
Если будет выявлено, что при вынашивании плода и родах пациентке или ее ребенку грозят негативные последствия, избежать которых невозможно, ей предоставят исчерпывающую информацию относительно состояния ее здоровья и здоровья эмбриона, последствий, а также альтернативных способов ведения беременности и родоразрешения.
Очень многое зависит от профессионализма врача, который будет заниматься назначением исследований, расшифровкой их результатов, а также подбором лечения. Чтобы быть уверенной, что вы в надежных руках, советуем обратиться к врачам высшей категории из центра репродукции «Генезис». Их опыт работы, как правило, обеспечивает вынашиваемость плода даже в самых сложных случаях.
Если тактика ведения беременности и лечение не позволят предотвратить самопроизвольное прерывание беременности, а вы столкнетесь с проблемой бесплодия, наш центр репродукции подберет для вас другие варианты. В их числе обычно рассматриваются экстракорпоральное оплодотворение, забор женского или мужского биоматериала и суррогатное материнство.
Научное объяснение влияния звука на развитие мозга ребенка
Более ста лет назад ученые морфологи обратили внимание на тот факт, что в мозгу новорожденного имеется определенный процент атрофированных нейронов. Тогда же была выдвинута гипотеза, что эти нейроны атрофированы вследствие их невостребованности за период внутриутробного развития плода
С другой стороны, существовала научная информация о том, что число нервных клеток головного мозга в значительной степени определяет уровень интеллектуального развития и психической зрелости ребенка.
В связи с этим в Европе и в США возникли идеи о целесообразности воспитательного процесса в дородовый период жизни человека с целью сохранения и развития наибольшего количества нейронов головного мозга. Так появилась новая отрасль психологии, педагогики и медицины — дородовое воспитание.
А в 1982 году японские ученые с помощью гидрофона определили, что внутриутробно ребенок слышит все, что происходит как внутри мамы, так и вокруг нее. При этом все звуки носят приглушенный характер, теряя до 30% своей громкости. Известно, что в четырнадцать недель плод начинает реагировать на разные звуковые эффекты различным образом: он может реагировать на громкость и ритм мелодии, она может ему нравиться или нет. При помощи специального ультразвукового сканера ученые обследовали несколько десятков беременных женщин. Во время эксперимента каждые 15 секунд звучал небольшой фрагмент музыкального произведения, а прибор фиксировал усиление мозговой активности еще не родившихся малышей. Оказалось, что они не только слышат музыку, но и проявляют свои эмоции: спокойные лирические мелодии заставляют их “грустить”, а заводные — “радоваться”.
Доказано, что звук — самый сильный интегрирующий фактор, оказывающий влияние на весь организм ребенка, гармонизируя его. Через нейроэндокринную систему, музыка оказывает воздействие практически на все системы и органы ребенка: изменяется частота дыхания, тонус мышц, моторика желудка и кишечника. Это, действительно, некое направление развития человека, где во внутриутробном периоде в него вкладываются очень важные элементы. Также доказано, что малыши узнают, активнее реагируют и предпочитают ту музыку, которую они “слышали” до рождения, будучи в утробе матери. Следовательно, беременность — это не только формирование ребенка, но и потрясающий шанс повлиять на интеллект, творческие и музыкальные способности вашего малыша, простимулировать его познавательное и эмоциональное развитие.
Кстати, об интеллекте. Исследования американских ученых показали, что всего лишь десятиминутное прослушивание фортепианной музыки Моцарта показало повышение так называемого коэффициента интеллекта в среднем на 8-9 единиц. При этом в группе тестируемых были люди, которые любят музыку Моцарта, и те, кому она совершенно безразлична. А русские ученые И. М. Сеченов, С. П. Боткин и И. П. Павлов установили такую закономерность: оказывается, с помощью музыки можно регулировать дисинхронные ритмы, появляющиеся в мозге при стрессе.
Стоимость услуг
- Программа «Жизнь с кардиостимулятором»
20 400 руб. - Программа «Жизнь со стентом – 1»
9 600 руб. - Программа «Жизнь с гипертонией»
20 200 руб. - Программа «Жизнь с аритмией»
22 000 руб. - Программа «Жизнь со стенокардией»
19 000 руб. - Программа «Ваш кардиолог»
9 600 руб. - Программа «Жизнь со стентом – 2»
22 000 руб.
- Первичная консультация врача – кардиолога – аритмолога
1 400 руб. - Первичная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 800 руб. - Повторная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 600 руб. - Повторная консультация врача – кардиолога – аритмолога
1 250 руб.
- Первичная консультация врача – кардиолога
1 400 руб. - Первичная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 500 руб. - Повторная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 200 руб. - Повторная консультация врача – кардиолога
1 250 руб. - Первичная консультация врача – кардиолога, консультанта Уральского государственного медицинского университета, КМН Липченко А.А.
3 000 руб.
- Назад
- 1
- Вперед
- Первичная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 500 руб. - Первичная консультация врача – кардиохирурга
1 650 руб. - Повторная консультация врача – кардиохирурга
1 400 руб. - Повторная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 200 руб. - Первичная консультация заведующего отделением рентгенхирургических методов диагностики и лечения, КМН Козлова С.В.
2 500 руб.
- Назад
- 1
- Вперед
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Эндокринные факторы
Из прочих наиболее частых причин невынашивания выделяют и эндокринные расстройства, например, недостаточную лютеиновую фазу, чрезмерный уровень андрогенов или пролактина, болезни щитовидной железы и диабет. Перечисленные расстройства в четверти процентов случаев провоцируют самопроизвольное прерывание в I триместре беременности.
Недостаточная лютеиновая фаза возникает при малом количестве прогестерона, который удерживает и поддерживает процесс вынашивания. Особую роль прогестерон играет в начале беременности – во время прикрепления плодного яйца к стенкам матки. Из-за недостаточного количества гормона эмбрион может не закрепиться, либо закрепиться плохо, что и приведет к прерыванию процесса.
Для поддержания количества прогестерона в организме могут быть назначены такие препараты, как Утрожестан, Прогестерон, Инжеста, Дюфастон. При одновременном дефиците прогестерона и переизбытке андрогенов принимают Метилпреднизолон.
Переизбыток андрогенов сам по себе тоже может спровоцировать невынашивание, что может быть результатом усиленной продукции тестостерона, который вырабатывается в надпочечниках и в яичниках. Такое может случаться при наследственных патологиях надпочечников, при поликистозе яичников, при сбое в работе связки гипоталамус-гипофиз.
Повышенное содержание пролактина – следующая причина эндокринного невынашивания – может возникать как следствие травм, воспалений, новообразований в головном мозге, а точнее – в связке гипоталамус-гипофиз. Иногда такое состояние может быть результатом приема определенных медикаментов (антидепрессантов, оральных контрацептивов).
Среди патологий щитовидки причинами невынашивания чаще становятся недостаток йода в организме и тиреоидит. При таких заболеваниях и состояниях щитовидка вынуждена продуцировать меньшее количество гормонов, и, как следствие, их не хватает для полноценной поддержки беременности. Если такие состояния имеют место, то доктор обязательно назначит лечение гормонами щитовидной железы или медикаментами, содержащими йод.
При сахарном диабете невынашивание может быть связано с понижением восприимчивости клеток организма к инсулину. Из-за этого всегда доктор пересматривает дозировку инсулина у беременных женщин, болеющих диабетом.
[], [], [], [], []
Информативность теста на беременность в 1-ю неделю
Каким же образом можно подтвердить или опровергнуть собственные предположения о свершившемся зачатии? К сожалению, в первые семь дней сделать это невозможно ни с помощью теста на беременность, ни на консультации врача.
Делать тест на беременность сейчас пока не стоит: он не будет информативным. Использовать тест имеет смысл только в случае задержки менструаций. Если месячные не начинаются, это может свидетельствовать о наступлении беременности. И тест станет дополнительным тому подтверждением.
Также уже после задержки стоит обратиться к врачу. Срок беременности в этот период уже будет составлять примерно три-четыре недели. И консультация специалиста в этот момент будет полезной. Первые этапы развития малыша важны не меньше, чем последующие. Именно сейчас закладываются органы и системы будущего крохи, а потому он нуждается в определенном наборе питательных веществ. На консультации врач подскажет, как изменить рацион будущей маме, какие витаминные комплексы начать принимать. А также порекомендует обследования, которые необходимо пройти в первом триместре для исключения патологий развития плода.
pixabay.com  / 
Каковы причины
Причинами появления заболевания у беременной женщины являются следующие факторы:
- Рост и развитие плода;
- Повышение нагрузки на сердечную мышцу ввиду общей кровеносной системы у женщины и плода;
- Сердце матери испытывает сдавливание;
- Ускорение обмена веществ;
- Разного рода патология развития сердца у плода.
Отметим тот факт, что причины тахикардии при беременности на ранних сроках необходимо выявлять и контролировать с особым вниманием. Ведь от правильности диагностики женщины во многом зависит судьба самой беременности, плода и будущей матери в особенности.. Ведь легкая степень синусовой тахикардии у беременных считается нормальным явлением и не требует практически никакого лечения
Приступы слишком частого ритма сердечной мышцы возникают и пропадают внезапно. Что делать?
Ведь легкая степень синусовой тахикардии у беременных считается нормальным явлением и не требует практически никакого лечения. Приступы слишком частого ритма сердечной мышцы возникают и пропадают внезапно. Что делать?
В это время просто нужно попытаться успокоиться и запретить себе нервничать. Ведь сердце будущей матери работает «за двоих», поэтому сокращается несколько более интенсивно от обычного. Вот почему в последнем триместре синусовая тахикардия так часто встречается у женщин.
Но если у пациентки диагностируют патологическую форму болезни на фоне беременности, то такое состоянии требует внимания со стороны врачей.
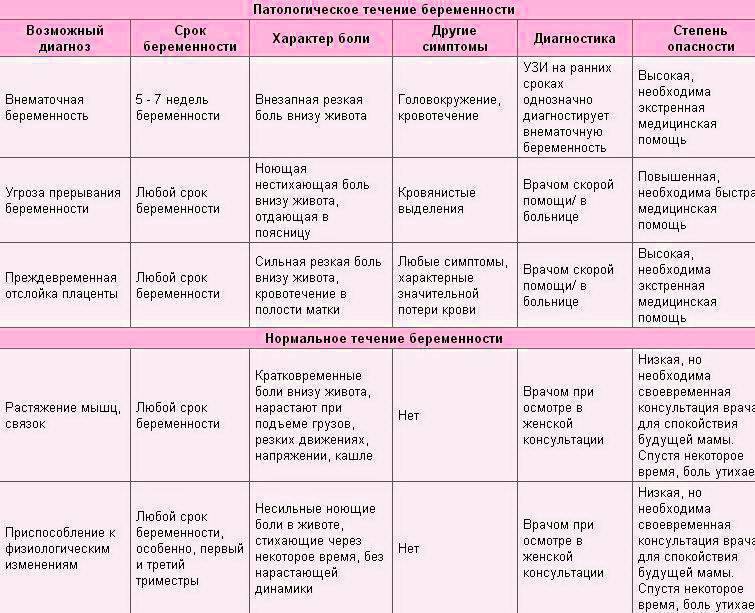
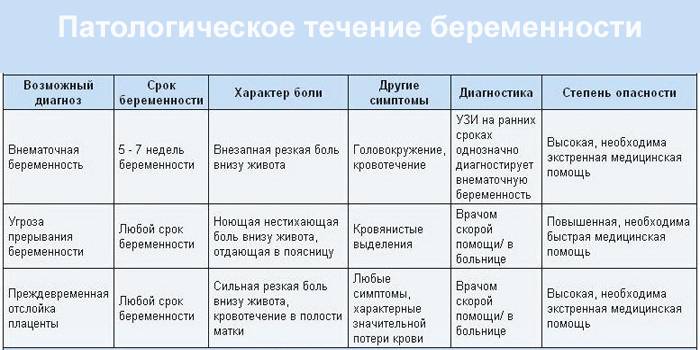
Кровянистые выделения на ранних сроках беременности
Кровянистые выделения на ранних сроках могут быть вызваны физиологическими причинами или являться признаком патологии. Основным показателем является количество крови в выделениях:
Выделения с прожилками крови могут говорить о возможном разрыве капилляра во время секса, гинекологического осмотра, занятий спортом. Они появляются при травмировании полипа или эрозии шейки матки. Розовые выделения. Выделения с примесью крови на ранних сроках беременности (на 25-28 день с начала последних месячных) связаны с гормональной активностью во время пропущенного менструального цикла
Обратите внимание, что очень редко у беременных женщин сохраняется и первое «менструальное» кровотечение после наступления беременности. Выделения как при месячных – признак кровотечения
Свежая красная или бордовая кровь на белье может быть признаком патологии. О состоянии женщины можно судить по интенсивности кровотечения:
- Мажущие выделения – это следы крови на белье. Они могут говорить о внематочной беременности, угрозе выкидыша.
- Легкое кровотечение – на то, чтобы белье или чистая прокладка пропитались кровью, уходит более 5-ти минут. Это может свидетельствовать об угрозе выкидыша.
- Сильное кровотечение – чистая прокладка пропитывается менее чем за 5 минут. Может говорить о самопроизвольном аборте, разрыве трубы при внематочной беременности.
Наиболее распространенные причины кровотечения в ранние сроки беременности:
Угроза выкидыша – состояние, которое может привести к самопроизвольному прерыванию беременности:
- Самопроизвольный аборт (выкидыш) – самопроизвольное прерывание беременности;
- Пузырный занос – результат оплодотворения дефективной яйцеклетки;
- Внематочная беременность – оплодотворенная яйцеклетка прикрепилась вне полости матки.
Кровянистые выделения на любом сроке беременности – повод сочно обратиться к врачу, особенно если они сопровождаются:
- учащением пульса;
- одышкой;
- повышением температуры;
- бледностью;
- слабостью;
- резким ухудшением общего состояния;
- тянущими или спастическими болями внизу живота;
- сгустками крови в выделениях;
- фрагментами зародыша в выделениях.
Эти симптомы могут говорить о выкидыше и осложнениях после него, поэтому они являются поводом для экстренной госпитализации:
Для того, чтобы не пропустить опасное состояние, то при появлении свежей (как при месячных) крови необходимо вызвать скорую или самостоятельно обратиться в больницу. По статистике, 50% вовремя обратившихся за медицинской помощью, успешно вынашивают беременность.
Виды аритмии
Наиболее часто встречаются следующие разновидности аритмии:
- синусовая тахикардия. Тахикардия
– это повышенная частота сердечных сокращений. Синусовым называется основной узел проводящей системы миокарда. Именно нарушение его работы вызывает синусовую тахикардию. Частота сердечных сокращений при этом увеличивается до 120-150 ударов в минуту. Синусовая тахикардия может быть физиологической – вызванной причиной, не связанной с заболеваниями (физической нагрузкой, перегреванием, эмоциональными переживаниями). В этом случае после прекращение вызвавшей тахикардию причины нормальное сердцебиение должно восстановиться. Если тахикардия не связана с подобными состояниями, то она, скорее всего, имеет патологическую природу; - брадикардия – замедление ритма сердца (частота сердечных сокращений менее 60 ударов в минуту);
- пароксизмальная тахикардия. Пароксизмальная тахикардия характеризуется приступообразным увеличением сердечного ритма до 140-200 сокращений в минуту. Приступ начинается и заканчивается внезапно. С началом приступа необходимо принять горизонтальное положение и вызвать скорую помощь;
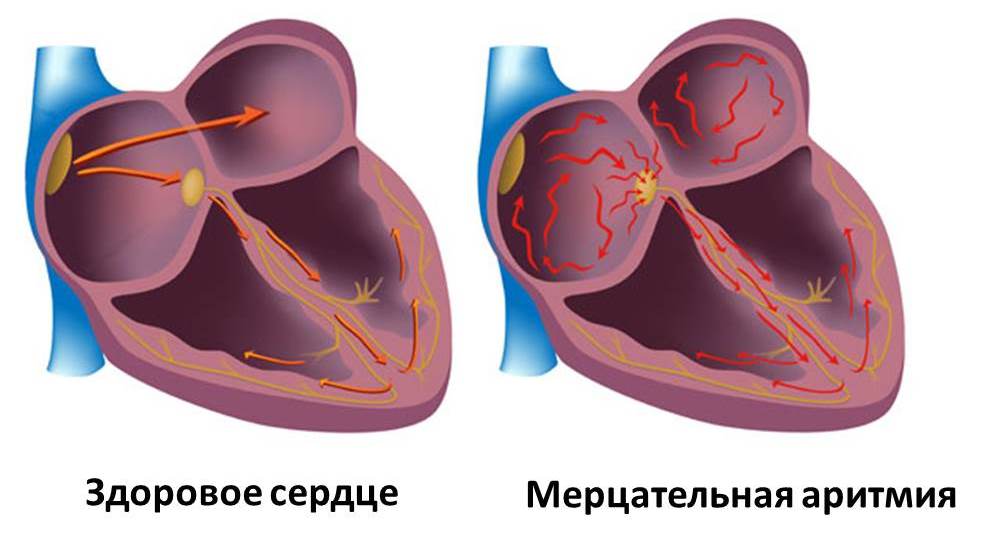
мерцательная аритмия – беспорядочное сокращение сердца. При мерцательной аритмии сердце не сокращается как единое целое, отдельные группы мышечных волокон предсердий сокращаются не скоординировано, хаотично. В результате сердечный ритм может колебаться в пределах от 40 до 500 ударов в минуту. Приступ мерцательной аритмии может предшествовать инсульту, поэтому, если подобный приступ наблюдается впервые, необходима срочная госпитализация.
Механизм действия бета-адреноблокаторов
Действие бета-адреноблокаторов основано на подавлении симпатической системы. Именно эта система благодаря своей активности, такой как, например, ускорение дыхания, сокращение и расширение кровеносных сосудов, ускорение сердечного ритма, замедление перистальтики и т. д., мобилизует тело и помогает пережить стрессовые ситуации.
- Рецепторы β1 находятся в основном в сердце, и их активация связана с увеличением силы и скорости сокращений сердечной мышцы и увеличением секреции ренина.
- Рецепторы β2 расположены в основном в гладких мышцах (бронхи, желудочно-кишечный тракт, кровеносные сосуды), и их стимуляция вызывает расслабление этих мышц.
- Рецепторы β3 присутствуют в клетках жировой ткани, желчном пузыре и кишечнике, и их стимуляция усиливает липолиз и вызывает расслабление кишечника и желчного пузыря.
Бета-адреноблокаторы связываются с бета-рецепторами, предотвращая таким образом комбинацию стимулирующих веществ. Процесс подавляет эффект, вызываемый активацией рецепторов.
Механизм действия бета-адреноблокаторов
Таким образом препарат:
- снижает сердечный выброс и частоту сердечных сокращений;
- подавляет секрецию ренина, что снижает артериальное давление;
- может вызвать снижение периферического сопротивления кровеносных сосудов и расширение сосудов, что еще больше снижает кровяное давление;
- снижает внутриглазное давление;
- вызывает сокращение гладкой мускулатуры внутренних органов.