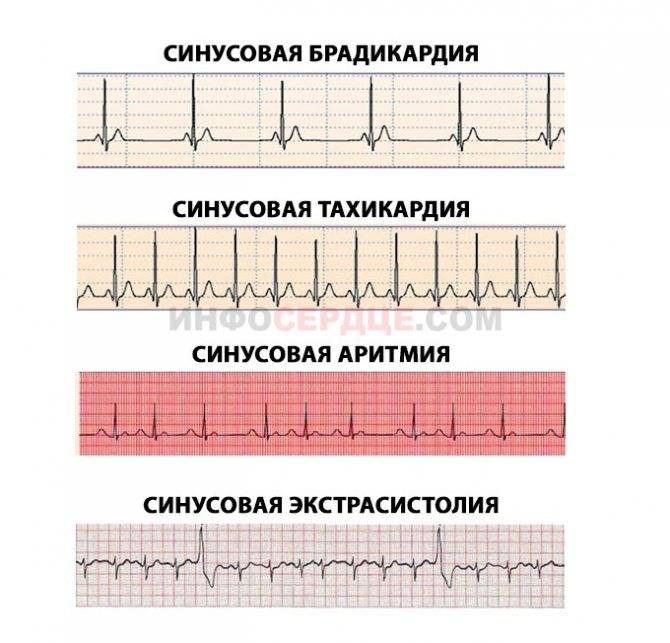
Синусовые аритмии
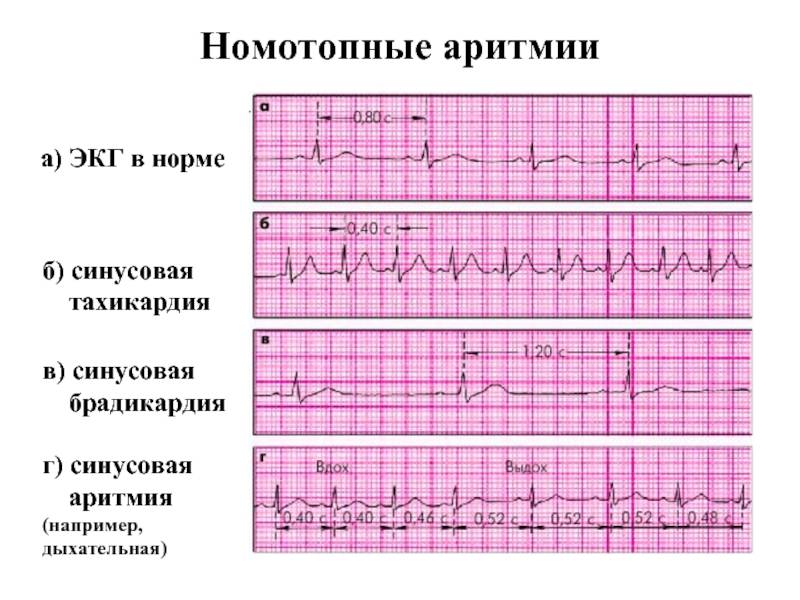
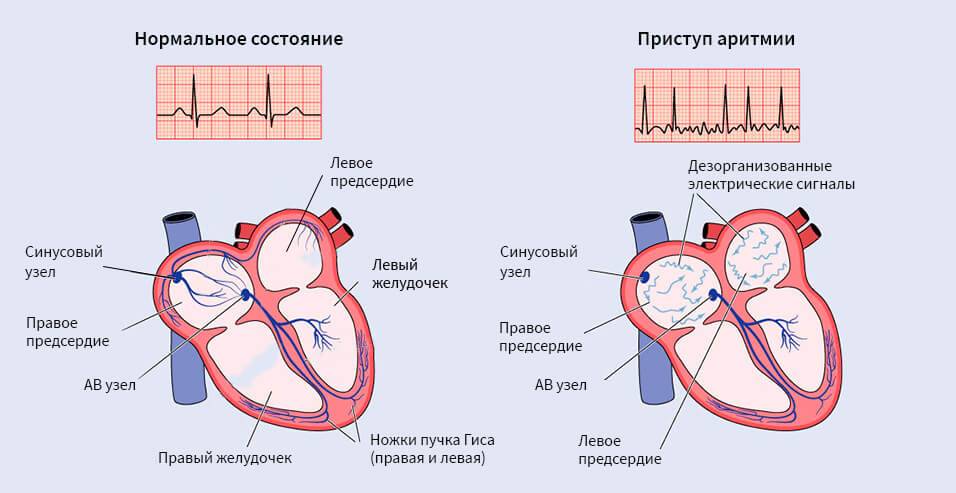
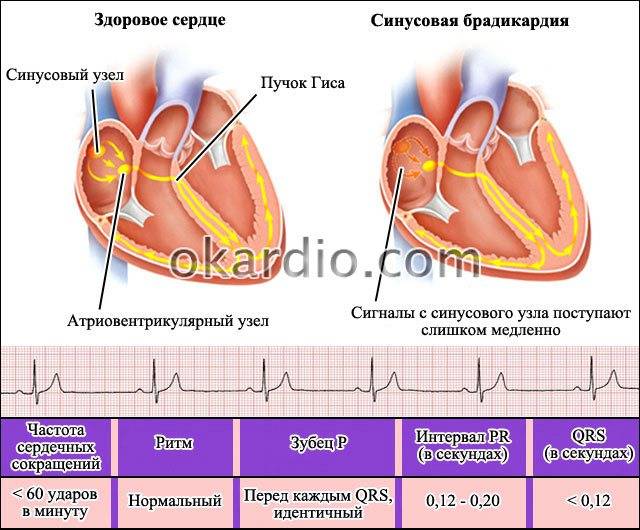
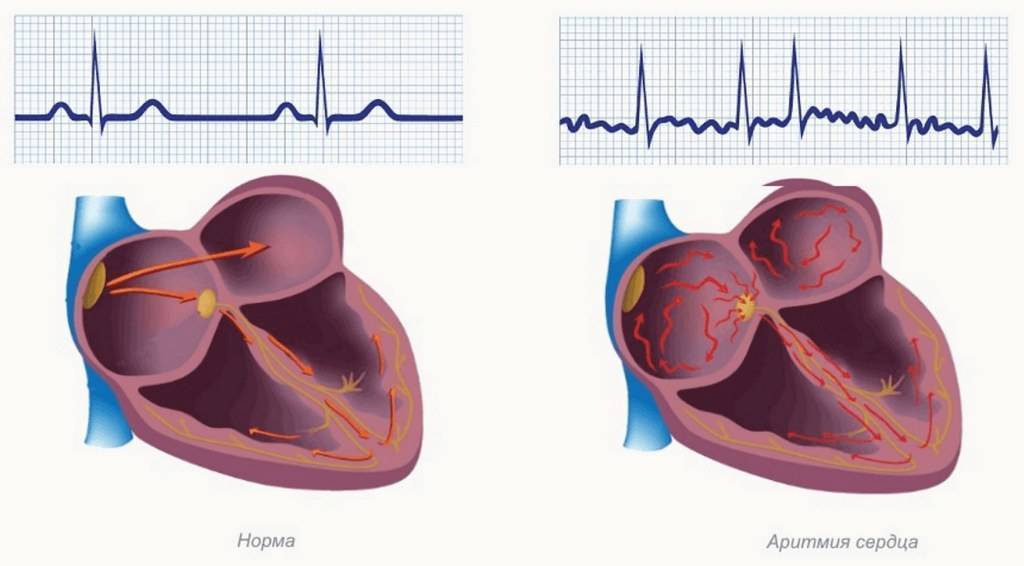
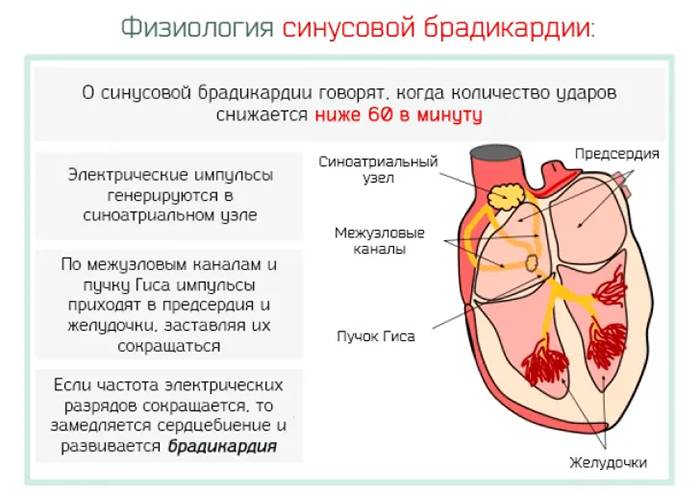
Импульс на сокращение камер сердца в норме формируется в синусовом узле и в непредназначенных для этого участках сердца – эктопических центрах, что уже нельзя принимать за норму. Синусовый узел состоит из себя самого и других узлов, пучков и волокон – довольно разветвлённая проводящая импульсы система. Самый главный узел находится между крупными сосудами в толще правого предсердия, а пучки от него идут во все отделы не разрозненно, а через перегородку между правыми и левыми отделами сердца, по ходу отправляя волокна ко всем камерам. И в синусовом узле могут возникать сбои правильности ритма, их называют синусовыми аритмиями.
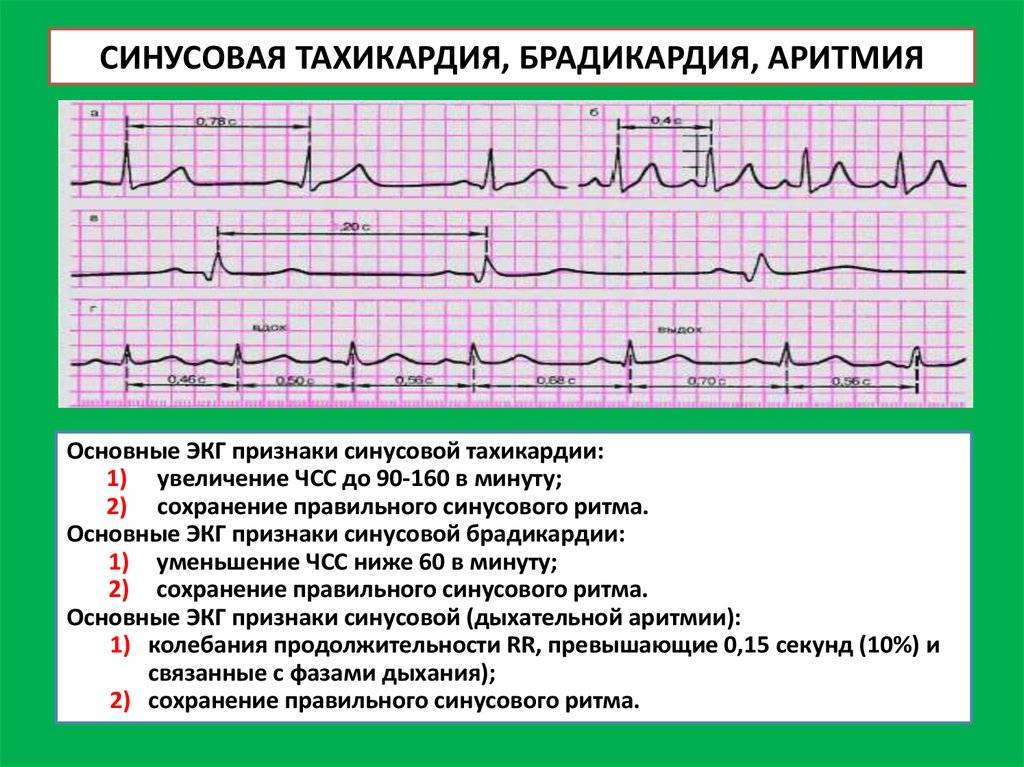
- Слишком быстрые аритмии – больше 100 сокращений в минуту – называют тахикардией.
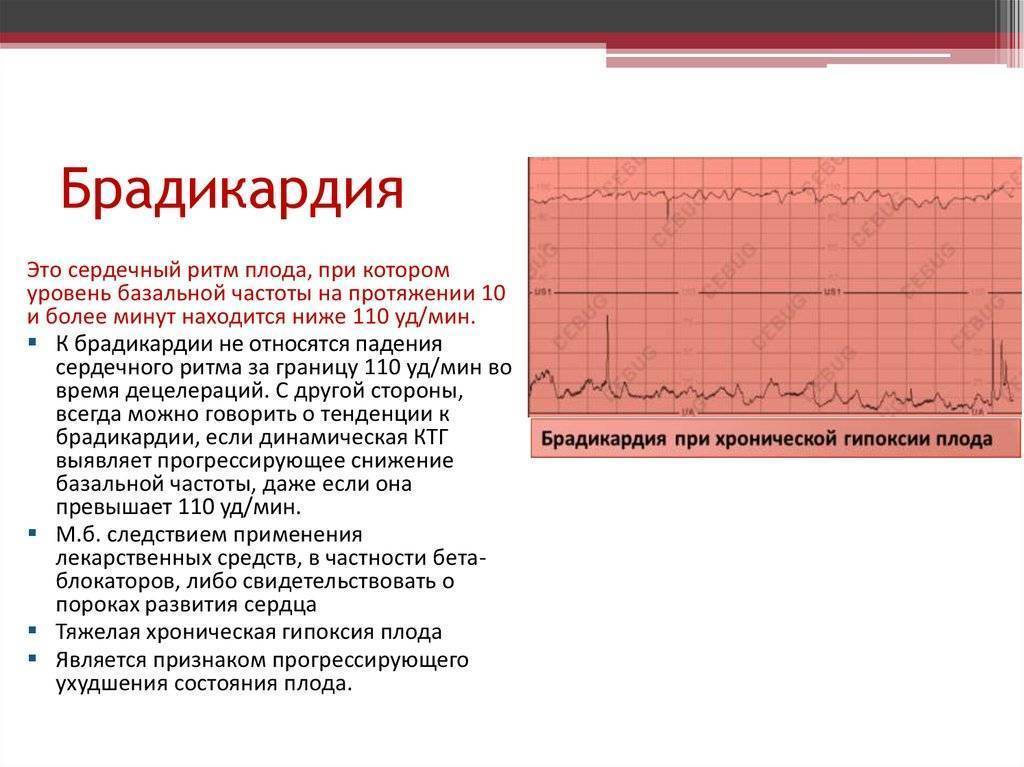
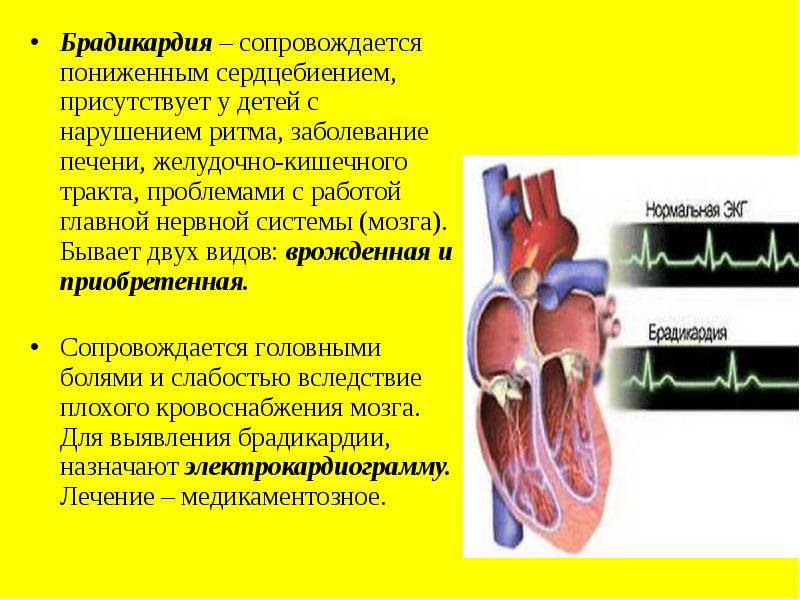
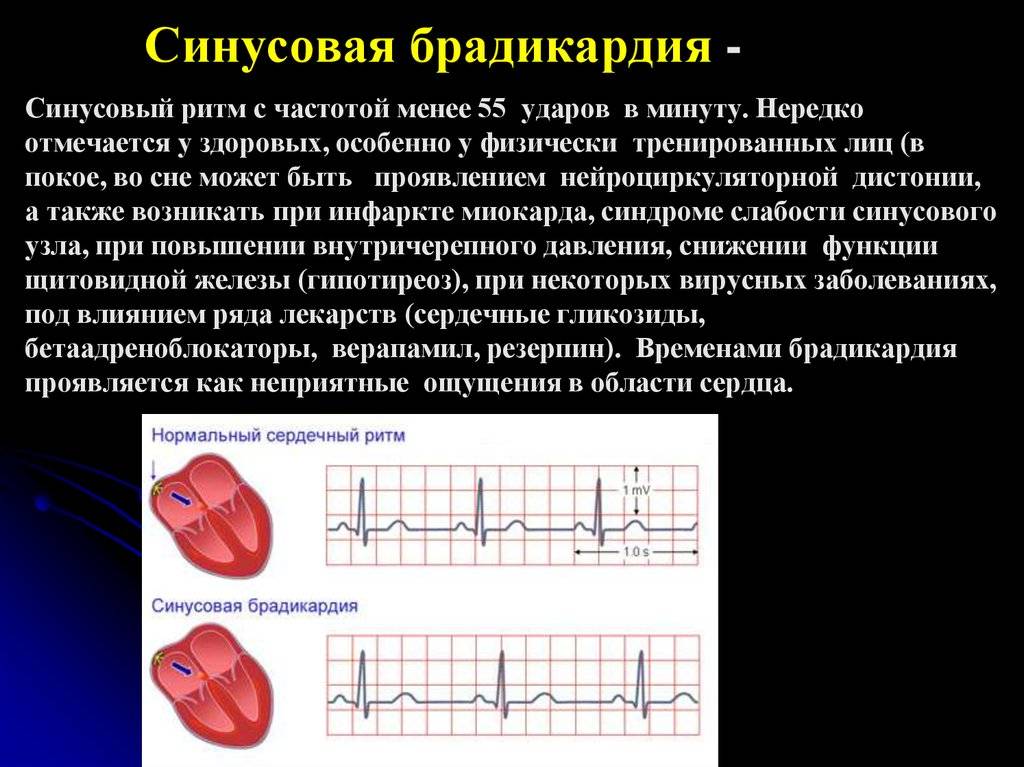
- Слишком медленные – брадикардией.
- Вразнобой – аритмия.
- Также выделяют синдром слабости синусового узла.
Синусовая тахикардия
Синусовая тахикардия возникает в ответ на какую-либо нагрузку, волнение, на заболевание или интоксикацию. Это физиологическая реакция организма человека, но также и «побочный» симптом любого заболевания или компенсаторная реакция сердечно-сосудистой системы при болезни.
Синусовая тахикардия неприятна, потому что ощущается, но не влечёт с собой других патологических симптомов, кроме беспокойства, которое в этом случае можно считать напрасным. Не требуется лечения, достаточно удалить фактор её вызвавший. Беспричинная синусовая тахикардия или хроническая неадекватная тахикардия довольна редка форма постоянной синусовой тахикардии. Как правило, развивается у женщин, причины её неизвестны, но она неприятная, но совсем невредная.
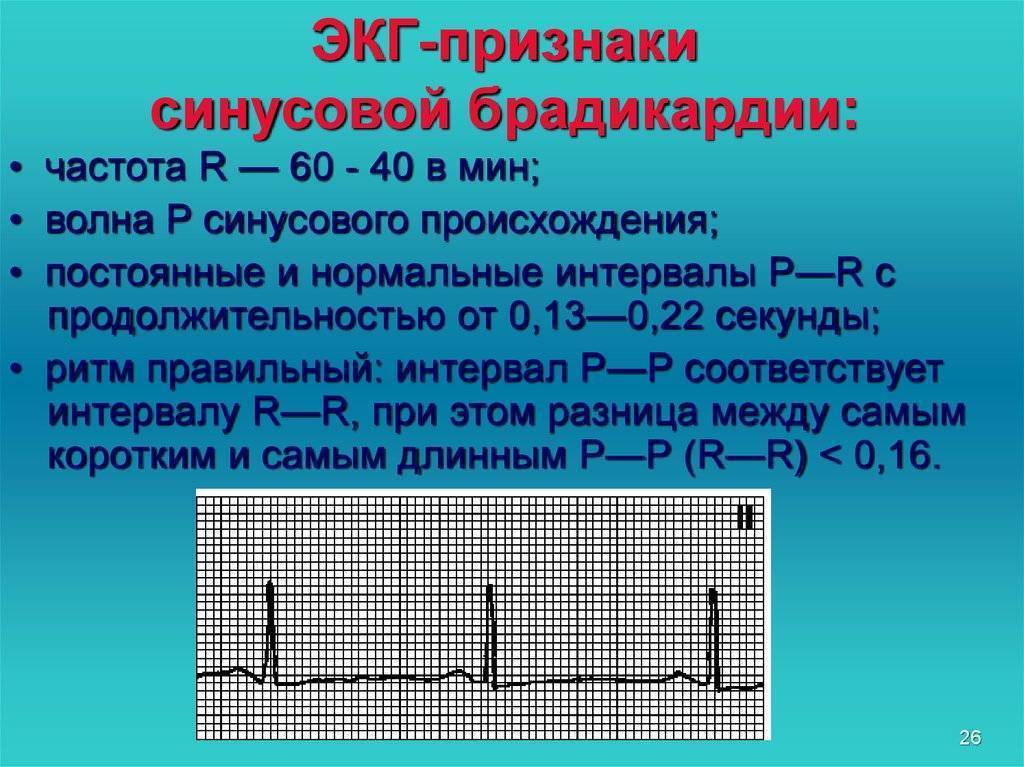
Брадикардия и брадиаритмия
Синусовая брадикардия тоже может быть проявлением нормальной физиологии, к примеру, у спортсменов и просто физически накачанных мужчин сердце бьётся реже, но не реже 50 сокращений ежеминутно. Они не чувствуют это и не подозревают о сердцебиении чуть выше 50 ударов, потому как всё отлично функционирует и нормально снабжается кислородом, никаких нарушений такой ритм не несёт. Брадикардия, как правило, возникает во время ночного сна, допускается частота пульса до 40 днём и 30 ночью, могут быть даже 2-секундные паузы между ударами пульса, но не более. Отличие синусовой физиологической брадикардии от патологии в том, что она не имеет каких-либо клинических проявлений, кроме редкости пульса, и при нагрузке и интоксикации сердечный ритм учащается, удовлетворяя потребности организма в кровоснабжении.
А клинические проявления нарушения кровоснабжения органов вследствие редкости сердечных сокращений, отсутствие учащения сердцебиений на нагрузку и другие раздражители – это брадиаритмия, которая требует коррекции. Как правило, клинические симптомы появляются при нарушении питания головного мозга, начиная со слабости и головокружения вплоть до длительных обмороков. Почему это возникает понятно, синусовый узел «барахлит» из-за повреждений. Повредить его могут болезни сердца, токсические вещества и много чего, всего не перечислишь. Падает устойчивость к нагрузкам, появляются приступы стенокардии – ишемии миокарда, сердечная недостаточность, скачет давление. Поэтому брадиаритмию лечат, имплантируя искусственный водитель ритма – электрокардиостимулятор.
Слабость синусового узла
У здорового человека синусовый ритм не постоянен, днём чаще, ночью реже, нагрузка вызывает тахикардию, покой ведёт к снижению частоты пульса, но в принципе колебания от 50 до 100 ударов без тягостных проявлений – норма. Но когда сердце не реагирует учащением редких сердцебиений на любую нагрузку, или очень вяло и как-то неадекватно откликается на неё, провоцируя появление неприятных ощущений, как при развитии брадиаритмии, то можно предположить слабость или дисфункцию синусового узла. Клиническая картина весьма неспецифична: проявления недостаточности различных органов из-за снижения их кровоснабжения, слабость, вялость, снижение давления, головокружения – слабость и есть слабость. Сердце работает, но не тянет. Диагноз устанавливают при электрокардиографии. Лечение – внедрение кардиостимулятора.
Виды патологии
Брадикардия имеет несколько форм, в зависимости от этиологии:
- лекарственная;
- экстракардиальная;
- токсическая;
- органическая;
- синусовая спортивная.
Брадикардия экстракардиального типа возникает под воздействием нейрогенных факторов. При развитии патологий сердца может проявлять органическая брадикардия. Токсическая и лекарственная форма возникает под действием токсинов или лекарственных средств в избыточной дозировке. Спортивная синусовая форма появляется на фоне увеличении ЧСС при интенсивных физических нагрузках.
Заболевание может иметь острую либо хроническую форму. Нарушение ЧСС при остром течение заболевания проявляется в результате инфарктов, интоксикации организма и при миокардитах. Хроническая форма является следствием изменений сердечной мышцы под действием склеротических поражений.
Органическую брадикардию провоцируют следующие состояния – кардиосклероз, миокардиодистрофия, миокардит или инфаркт миокарда. Эти патологии запускают дегенеративные изменения синусового узла и способствуют снижению проходимости миокарда.
Общие сведения
Сердечные сокращения возникают под воздействием синусового узла. Брадикардия развивается на фоне снижения выработки импульсов. Среди причин патологии выделяют воздействие токсинов и повреждение синусового узла. Влияние также оказывает воздействие парасимпатической нервной системы на сердце через вагусный нерв. Снижение частоты сердечных сокращений способствует ухудшению кровоснабжения органов человека. В результате организм в целом испытывает кислородное голодание. Это состояние особенно опасно для головного мозга, для нормальной работы которого требуется 1/5 всего кислорода, поступающего в организм. При тяжелом течение заболевания существует риск полной остановки сердца.
Брадикардия синусового типа может выступать предвестником СССУ (синдрома слабости синусового узла). Это патология с крайне низкой ЧСС, способная привести к летальному исходу, встречается преимущественно у людей в пожилом возрасте.
Не всегда снижение ЧСС говорит о развитии патологии. Например, во время сна частота может составлять до 40 ударов, это вполне естественно. В состоянии покоя организм потребляет меньше кислорода. Кроме того, для людей, профессионально занимающихся спортом, частота ударов в диапазоне 40-55 является нормой в спокойном состоянии. Это связано с адаптацией организма к регулярным нагрузкам. Также ЧСС в пределах 55 ударов считается нормой в случае приема пациентом бета-адреноблокаторов и блокаторов If-каналов.
У детей
ЧСС у новорожденных детей до 140 ударов в минуту считается нормой. К году частота сокращений понижается до отметки 100. Если у малыша в этот период наблюдается меньшая частота, это может быть признаком брадикардии синусового типа. В раннем возрасте патология бывает двух типов: относительная и абсолютная.
Чаще всего причиной развития патологии является наследственный фактор. Кроме того, провоцировать заболевание может гипоксия по время вынашивания либо повышенный билирубин. При высокой концентрации последнего ткани головного мозга пропитываются этим веществом, что негативно отражается на работе сердечно-сосудистой системы. Такое состояние проявляется у малышей при развитии желтухи.
У детей, старше 1 года, симптоматика следующая:
- повышенная сонливость;
- снижение активности;
- утомляемость;
- вялость;
- боль в грудине;
- ухудшение общего состояния.
Маленький ребенок не может описать эти симптомы, поэтому нужно обращать внимание на отсутствие аппетита, снижение активности, концентрации внимания, нарушение координации движений. При подобных проявлениях стоит пройти комплексное обследование
Если патологию не выявить вовремя, возможно истощение сердечной стенки, что способно привести к ее разрыву.
Аритмия у детей
Медицина рассматривает понятие дыхательной аритмии, и это, пожалуй, единственный случай аритмии сердца у ребенка, когда нет повода для переживаний
Примерно в тридцати процентах остальных случаев необходимо обратить пристальное внимание на ребенка с аритмией и как можно раньше провести комплексное обследование организма с целью выявления причины нарушения ритма
Аритмии у детей подразделяются на приобретенные и врожденные, и в тех случаях, когда нарушение нормальной частоты либо ритмичности сокращений сердца начинается в раннем возрасте, скажем, при наличии аритмии у ребенка 7 лет, – велика вероятность того, что имеет место органическая патология. По клиническим проявлениям различают следующие виды аритмий сердца у детей:
- Тахикардия;
- Брадикардия;
- Экстрасистолия;
- Синусовая аритмия;
- Мигрирующий источник ритма;
- Пароксизмальная тахикардия;
- Мерцательная аритмия;
- Синдром слабости синусового узла.
Причины, по которым возникает аритмия у детей, варьируются от психогенных реакций до органической патологии. Сюда входят и инфекционные заболевания, и заболевания сердца, и эндокринная патология, и функциональные состояния в том числе. Каждый конкретный вид аритмии может быть спровоцирован рядом причин из числа перечисленных, различными их комбинациями, а может появляться из-за одного нарушения в гомеостазе организма. Синусовой тахикардией называют учащение сердечных сокращений более 160 ударов в минуту в покое у детей младшего возраста и 140 ударов – у детей более старшего возраста при условии, что прочие элементы электрокардиограммы расположены в нормальной последовательности. Данный вид аритмии подразумевает нормальный механизм сокращения сердечной мышцы с укорочением, но в пределах нормы, всех промежутков между элементами ЭКГ.
Синусовая тахикардия может возникать в условиях психоэмоционального стресса или физических нагрузок, выполняя при этом роль адаптивного механизма организма к изменяющимся условиям внешней среды. Однако эта аритмия у детей может возникать и на фоне органической патологии сердца различного происхождения. Также частота сердечных сокращений может увеличиваться в ответ на повышение температуры тела, снижение артериального давления, значительные кровопотери, снижение сократительной функции миокарда, которое может носить воспалительный, дистрофический, токсический или ишемический характер.
Кроме того, учащает сердцебиение наличие сопутствующих заболеваний, таких как тиреотоксикоз, вегетососудистая дисфункция или состояние шока. Некоторые медикаменты повышают ЧСС, примером таковых служат метилксантины, холинолитики, симпатомиметики, артериолярные вазодилялаторы и т.д.
Нарушение ритма, противоположное тахикардии, называется брадикардией, частота сердечных сокращений снижается менее 80 ударов в минуту у новорожденных и менее 70 ударов у детей старшего возраста. Все интервалы электрокардиограммы сохранены в пределах нормы, как и в случае с тахиаритмией, но, в отличие от последней, брадикардии присуще удлинение всех элементов цикла сокращения сердечной мышцы. Физиологическая брадикардия характерна для детей, чья сердечная мышца тренированна, так что если ваш ребенок посещает спортивные секции или увлекается другим хобби, тренирующим его организм в отношении физической выносливости, опасаться нечего.
Однако зачастую брадикардии есть другая причина, и она может заключаться в повышении влияния блуждающего нерва, что часто сопровождает язвенную болезнь; травмы головы, повышение внтуричерепного давления также приводят к урежению сердечных сокращений; гипотиреоз, гипотермия и тяжелая гипоксия могут вызывать снижение ЧСС. Среди вмешательств извне причиной брадикардии могут быть избыточное введение препаратов калия в организм, применение бета-адреноблокаторов, опиоидных анальгетиков, некоторых транквилизаторов и сердечных гликозидов. Инфекционные поражения сердечной мышцы (миокардит), синдром слабости синусового узла – также причины брадикардии.
Тетрада Фалло
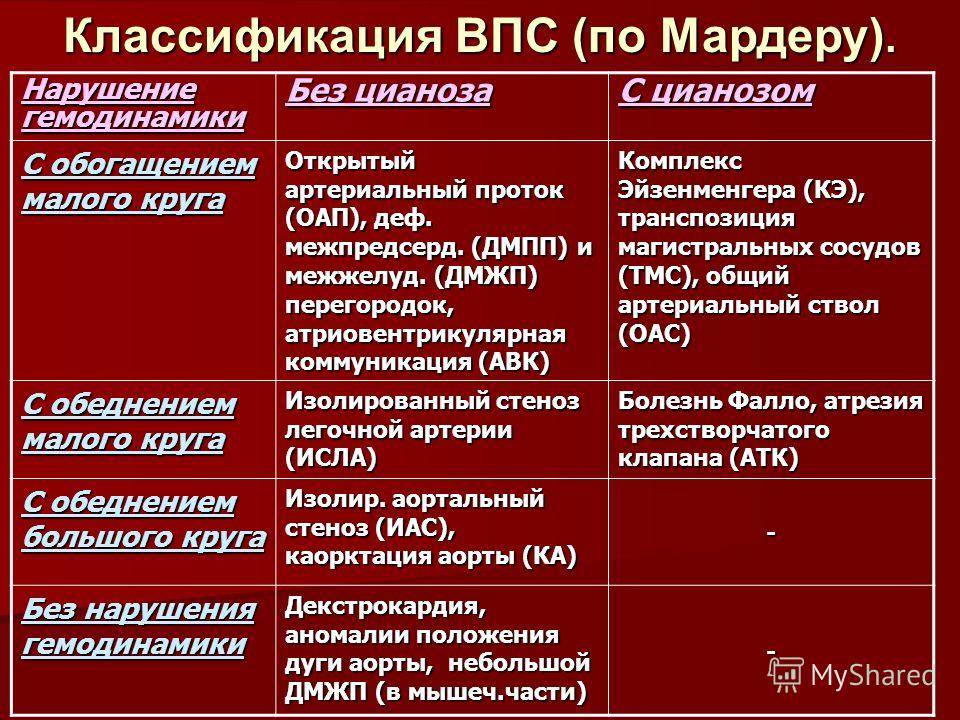
Тетрада Фалло – сложный порок сердца, состоящий из четырех аномалий– сужения легочной артерии, неправильного правостороннего положения аорты, расширения правого желудочка и дефекта межжелудочковой перегородки и вторично развивающейся гипертрофии правого желудочка. Все эти пороки могут быть выражены в разной степени. Это один из самых часто встречающихся синих (сопровождающихся цианозом) врожденных пороков сердца. Его частота 10-15% среди всех врожденных пороков сердца.
Факторы риска
- Перенесенные в ранних сроках беременности вирусные инфекции,
- скарлатина, коревая краснуха,
- употребление седативных и снотворных препаратов,
- употребление гормональных средств, наркотиков, алкоголя,
- наследственный фактор.
Симптомы
Вся симптоматика обусловлена недостаточным поступлением кислорода в органы и ткани. У новорожденного признаки тетрады Фалло не заметны, так как до рождения этот порок не мешает работе сердца. Через несколько дней или недель после рождения может появиться голубая окраска или синюшность кожи при кормлении грудью, при крике ребенка. У ребенка появляется одышка. С возрастом кожа ребенка принимает синеватый оттенок. Особенно это выражено на губах, ушных раковинах, ногтевых фалангах. .Иногда цианоз проявляется только после того, как ребенок начинает ходить. Из-за нарушения кровоснабжения пальцы больного с возрастом приобретают вид барабанных палочек – утолщаются на конца, ногти приобретают округлую форму в виде «часовых стекол». Дети не могут много двигаться. После нескольких движений они вынуждены присаживаться и отдыхать. Часто больные совсем не встают с постели.
Диагностика тетрады Фалло основывается на внешнем виде больного, прослушивании «сухого», грубого систолического шума слева от грудины.
На электрокардиограмме выявляют признаки гипертрофии правых отделов сердца.
На рентгенограмме видны типичные изменения – сердце в виде «деревянного башмачка».
Помогает диагностике эхокардиография.
Основной метод – это ангиография. Исследование сердца с помощью контрастных веществ. Оно помогает уточнить показания к операции и планировать в каком объеме будет проведена операция.
Лечение.
Тетрада Фалло – это абсолютное показание к оперативному лечению. Если течение порока тяжелое операция на сердце проводится немедленно. Операция проводится в условиях аппарата искусственного кровообращения. Смертности при оперативном лечении у детей раннего возраста не превышает 5%.
Диагностика
- ультразвуковому сканированию сердца,
- зондированию с помощью специального детского эндоскопа,
- выполняется контрастная ангиография.
Лечение
Единственным методом лечения является операция. Обычно оперируют детей, достигших трехлетнего возраста, то есть миновавших опасный период, когда риск операций очень высок. В более ранние сроки или новорожденных оперируют при тяжелой степени порока. Операция выполняется на открытом сердце в условиях искусственного кровообращения и искусственной вентиляции легких. Выполняется ушивание межжелудочкового отверстия, пластика легочной артерии. Нередко хирургам приходится вживлять протез легочного клапана. Для уменьшения объема правого желудочка выполняется частичное удаление фиброзно-мышечного слоя.
Сразу после операции нормализуется кровообращение, у детей исчезают синюшность и одышка.
Прогноз
При выраженной степени стеноза легочной артерии 25% детей умирают на первом году жизни, а 50% не доживают до 5 лет. Только 5% больных могут дожить до 40 лет без оперативного лечения. Причиной смерти в более старшем возрасте обычно бывает сердечная недостаточность.
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата – свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) – вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) – затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
Рентгенография при пороках сердца
2
Диагностика пороков сердца с помощью рентгена
3
УЗИ при пороках сердца
Симптомы брадикардии
- Полумобморочные состояния, приступы потери сознания или головокружения во время урежения пульса.
- Артериальная гипертензия, нестабильное АД.
- Повышенная утомляемость даже после незначительной физической нагрузки.
- Хроническая недостаточность кровообращения.
- Стенокардия напряжения и покоя в сочетании с урежением ритма сердца.
- Слабость.
- Холодный пот.
- Боли в области сердца.
- Одышка (нехарактерный симптом).
Ярко выраженная брадикардия (менее 40 ударов в минуту) – очень опасное состояние, способное стать причиной развития сердечной недостаточности, в связи с чем пациенту может потребоваться операция по имплантации электрокардиостимулятора.
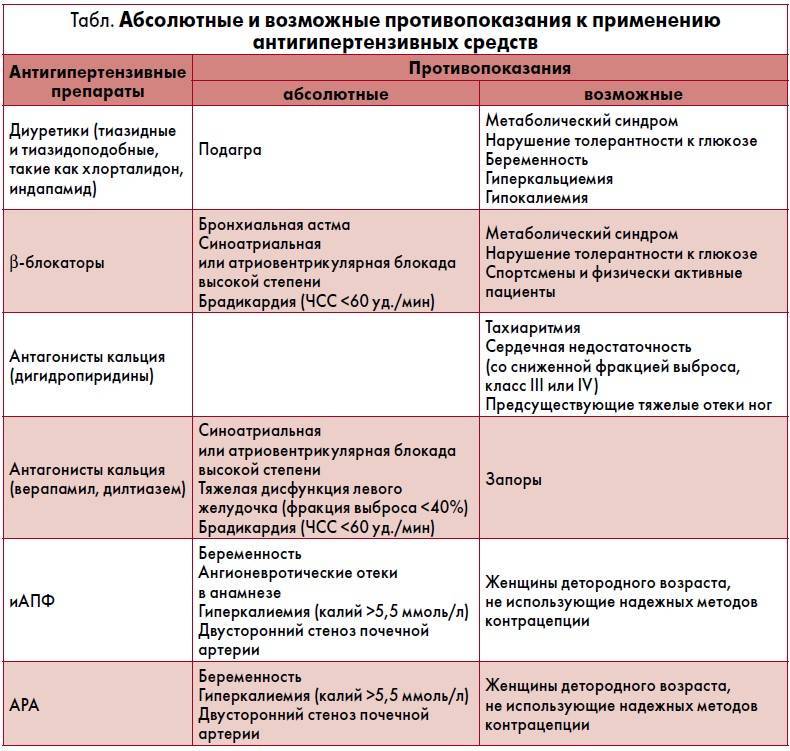
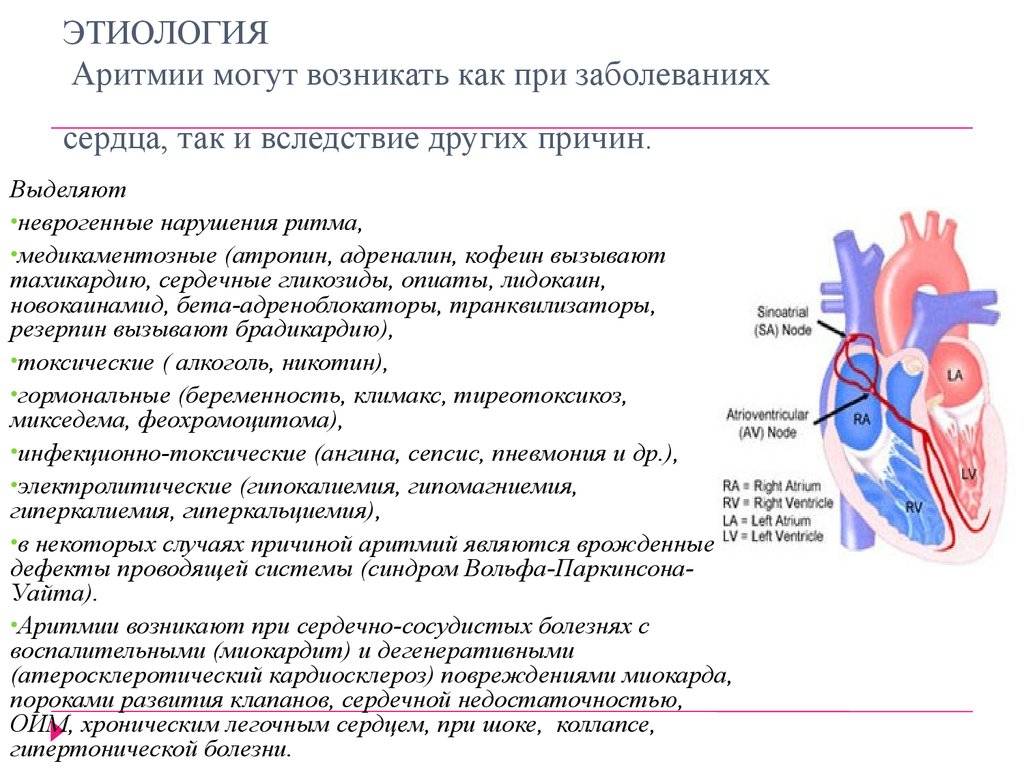
Причины брадикардии
Существует ряд заболеваний, которые оказывают влияние на работу сердца и могут приводить к нарушению ритма. К ним относятся:
- Болезни сердца. Частая причина снижения количества сердечных сокращений – различные патологии сердца. Брадикардия сопровождает инфаркт миокарда, миокардит, кардиосклероз и многие другие заболевания. Они приводят к негативным изменениям в тканях синусового узла и миокарда, что в свою очередь нарушает генерацию импульсов и проводимость тканей. При серьезных поражениях синусового узла возникает дисфункция автоматизма. В этом состоянии электрические импульсы перестают вырабатываться. При поражении миокарда импульсы вырабатываются, но не могут дойти до желудочков. Их достигает только часть сигналов, и это приводит к замедлению сердечного ритма.
- Болезни нервной системы. У пациентов с вегетососудистой дистонией, внутричерепной гипертензией, опухолями и ушибами головного мозга может развиться хроническая нейрогенная брадикардия. Ее причиной также может стать невроз с вегетативной дисфункцией, одежда с тугим воротом или галстук, который сдавливает каротидный синус.
- Язвы, нарушения в работе щитовидной железы, диабет. С замедлением сердечного ритма сталкиваются пациенты с язвой желудка и 12-перстной кишки. При гипотиреозе – снижении функции щитовидной железы – все обменные процессы замедляются. Недостаток тиреоидных гормонов оказывает влияние на весь организм, в том числе и работу сердца. На фоне микседемы, которая характеризуется острым дефицитом гормонов щитовидной железы, у пациента развивается выраженная брадикардия. Пульс может становиться реже при диабетическом кетоацидозе, дисфункции надпочечников.
- Передозировка лекарств. Неправильно подобранная дозировка, длительный прием или повышенная чувствительность к компонентам средства может вызвать лекарственную брадикардию. Она развивается у пациентов, которые принимают сердечные гликозиды, антиаритмические средства, адреноблокаторы, препараты на основе морфина.
- Интоксикация. С замедлением сердечного ритма сталкиваются пациенты с интоксикациями, вызванными нарушением электролитного баланса, обострением тяжелых заболеваний, инфекционными поражениями. Патология может развиться при обострении гепатита, развитии тяжелой печеночной недостаточности, сепсисе, брюшном тифе. К брадикардии приводит острый избыток кальция и калия, отравление фосфорорганическими соединениями.
Лечение аритмии у детей
Лечение аритмии у детей проводится только после тщательного обследования организма и выяснения причины ее возникновения. Синусовая тахикардия лечится в тех случаях, когда пациент тяжело переносит состояние ускорения сердечного ритма или дальнейшее сохранение подобного ритма будет ущемлять потребности организма в оксигенированной крови. Если тахикардия носит психогенный характер, возможно проведение аутотренингов или психологической помощи. Рекомендуется отказ от возбуждающих средств, крепких кофе, чая, острого, а также пересмотр принимаемых ребенком медикаментов.
То же самое – медикаментозные препараты – необходимо еще раз тщательно изучить, обращая особое внимание на список побочных эффектов, и при брадиаритмии. В этом случае также необходимо исследование кислотно-основного состояния организма ребенка, объема циркулирующей жидкости, а также определение показателя артериального давления
Лечение синусовой аритмии у детей не проводится, если она носит характер дыхательной и не приносит неудобств в жизнь ребенка. В противоположных случаях обращение у педиатру-кардиологу нельзя откладывать, что имеет и положительную сторону: все знают, что ранняя диагностика -это курс, в направлении которого движется современная медицина. К тому же, как говорилось выше, аритмия у ребенка может быть вызвана сопутствующими заболеваниями, лечение которых в половине случаев дает положительный результат без необходимости воздействия непосредственно на сердце.
Однако для своевременного, а что главнее, правильного лечения необходима корректная диагностика, и в Москве вы не найдете более компетентных в этой узкой специальности врачей, чем доктора, работающие в детском медицинском центре имени Святослава Федорова. Здесь каждый день предоставляют помощь доктора, которые возьмут на себя заботу о вашем ребенке так, как если бы это был их собственный ребенок. Дружественная, открытая, приятная атмосфера с одной стороны и многолетний опыт в профильном направлении с другой сделают лечение для вашего ребенка процессом комфортным и серьезным одновременно. Вас ожидает диагностика объективного состояния ребенка, внимательный анализ каждого из симптомов, неукоснительное выполнение необходимых диагностических манипуляций и строгое следование протоколам лечения.
Как бы вы ни лечились зависимости от решения врача-кардиолога – амбулаторно или в стационаре, вы можете рассчитывать на сохранение стандартов качества обслуживания. Внедрение новейших технологий обследования и сохранение опыта работы со стандартными методиками, современное диагностическое оборудование, правильно подобранное рациональное лечение, оптимальные сроки терапии и профилактические осмотры в последующем – это и другое с радостью предлагает детский медицинский центр имени Святослава Федорова. Делая верный выбор в медицинском учреждении для лечения вашего ребенка, вы обеспечиваете долгие годы здоровья и полноценной жизни для своего малыша.
С ценами на услуги медицинского цетра им. Федорова ознакомьтесь на странице “Цены”