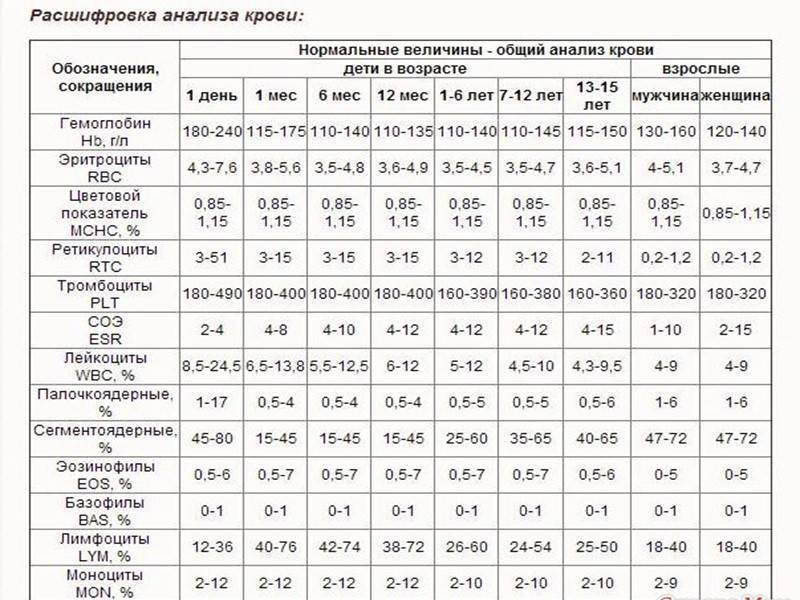
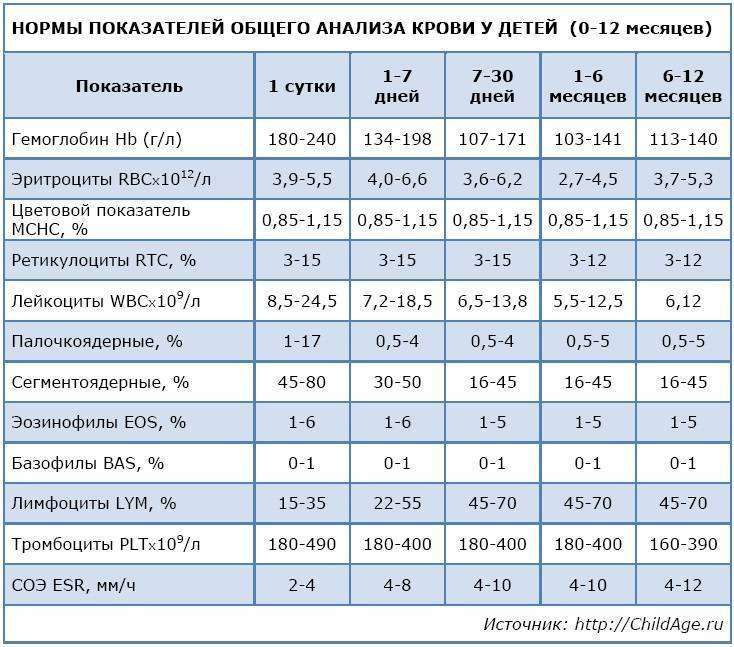
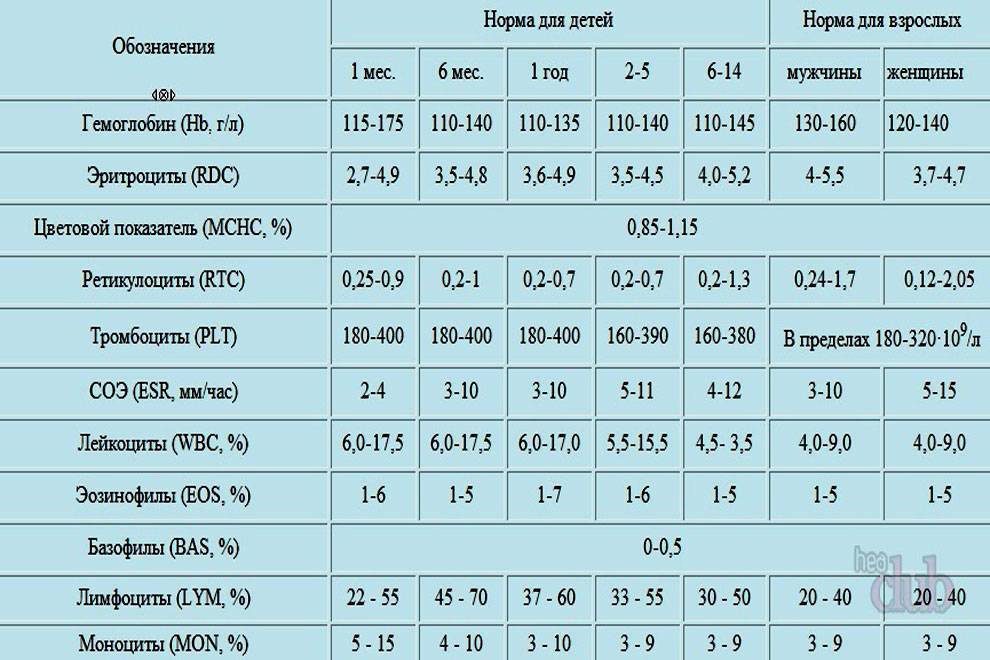
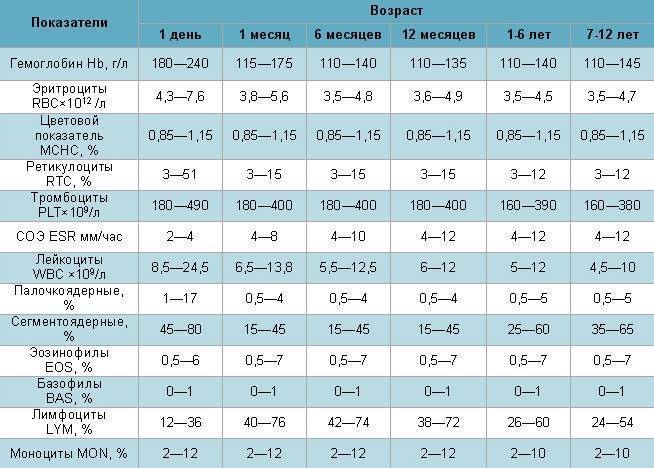
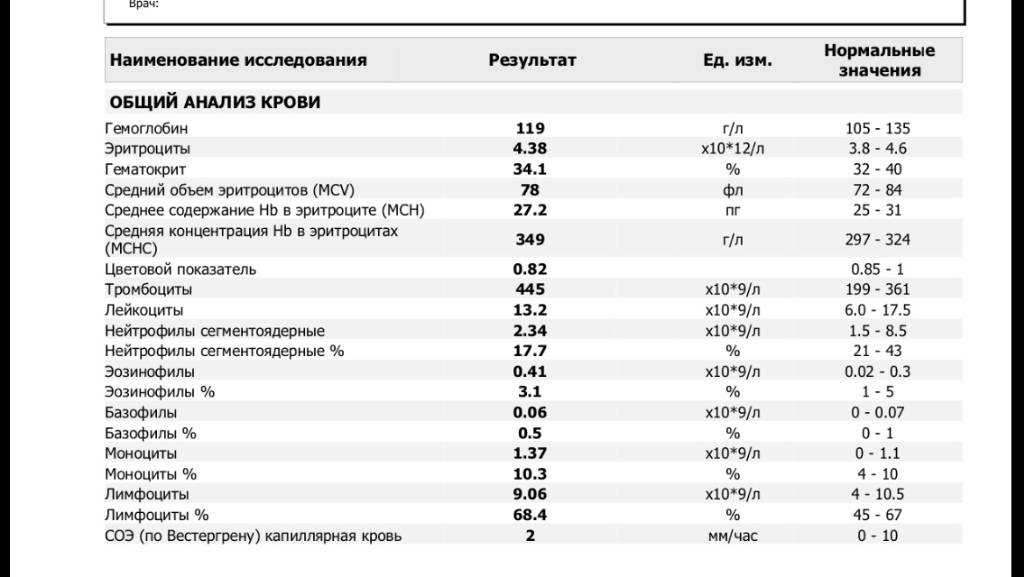
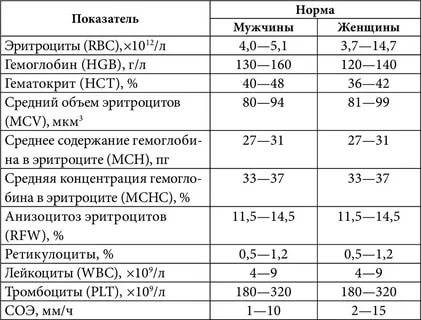
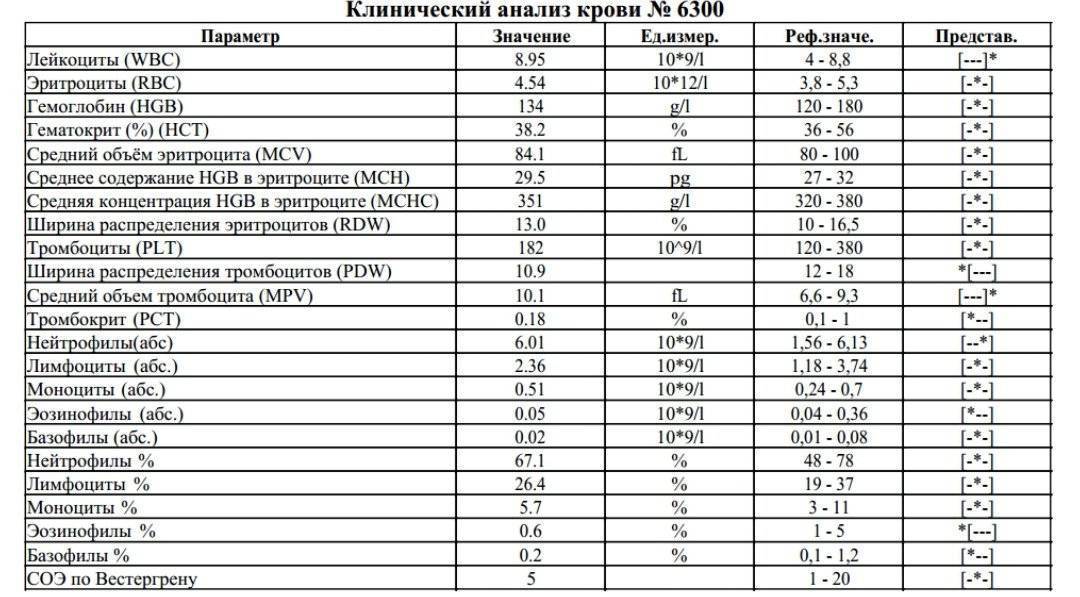
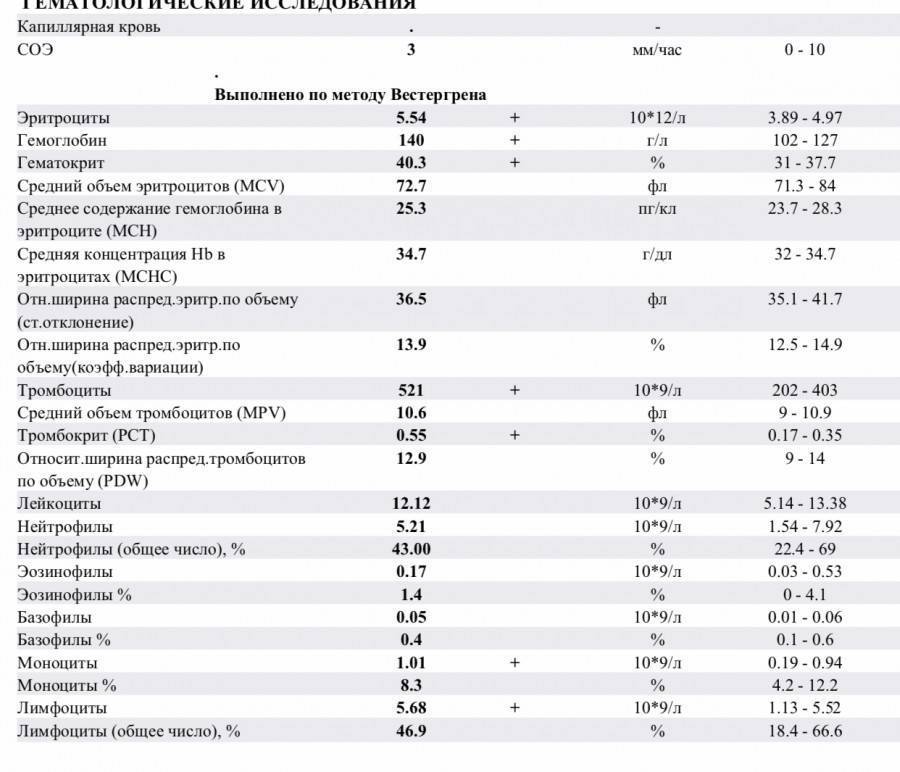
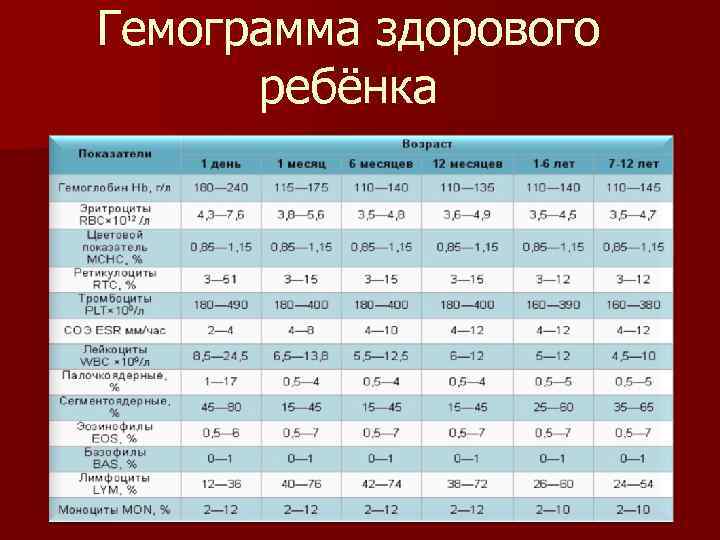
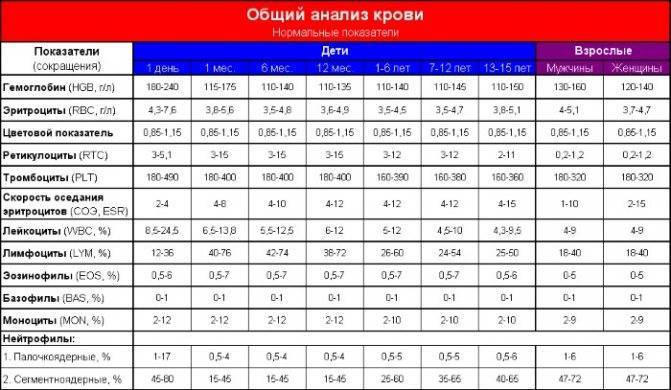
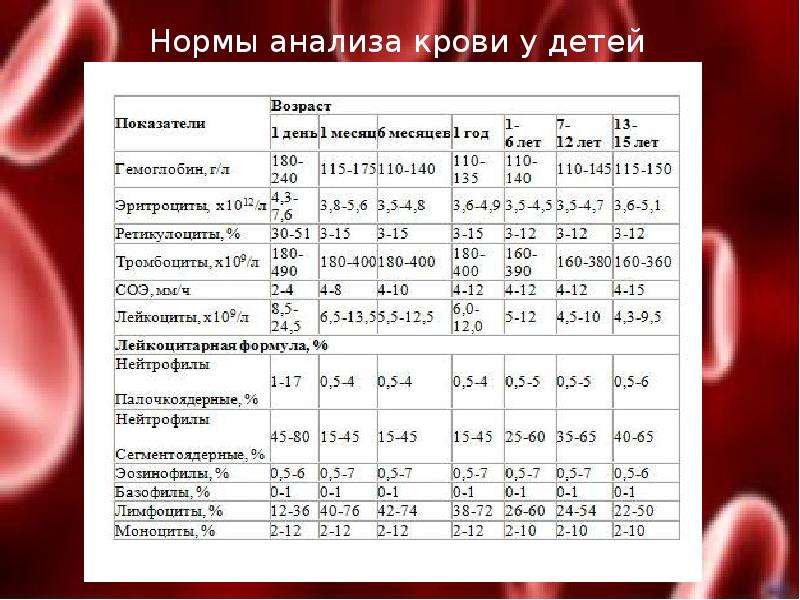
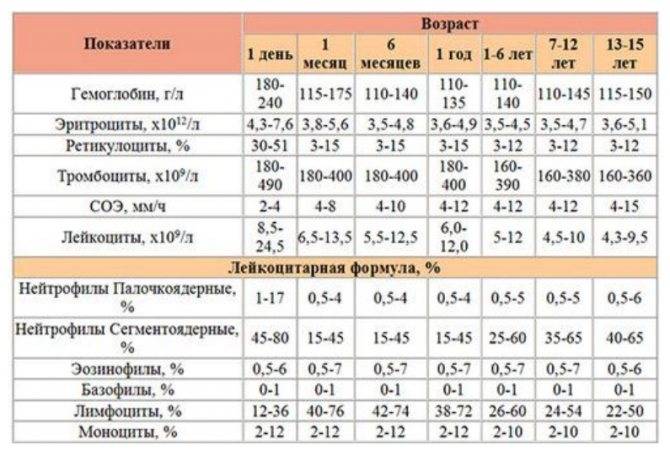
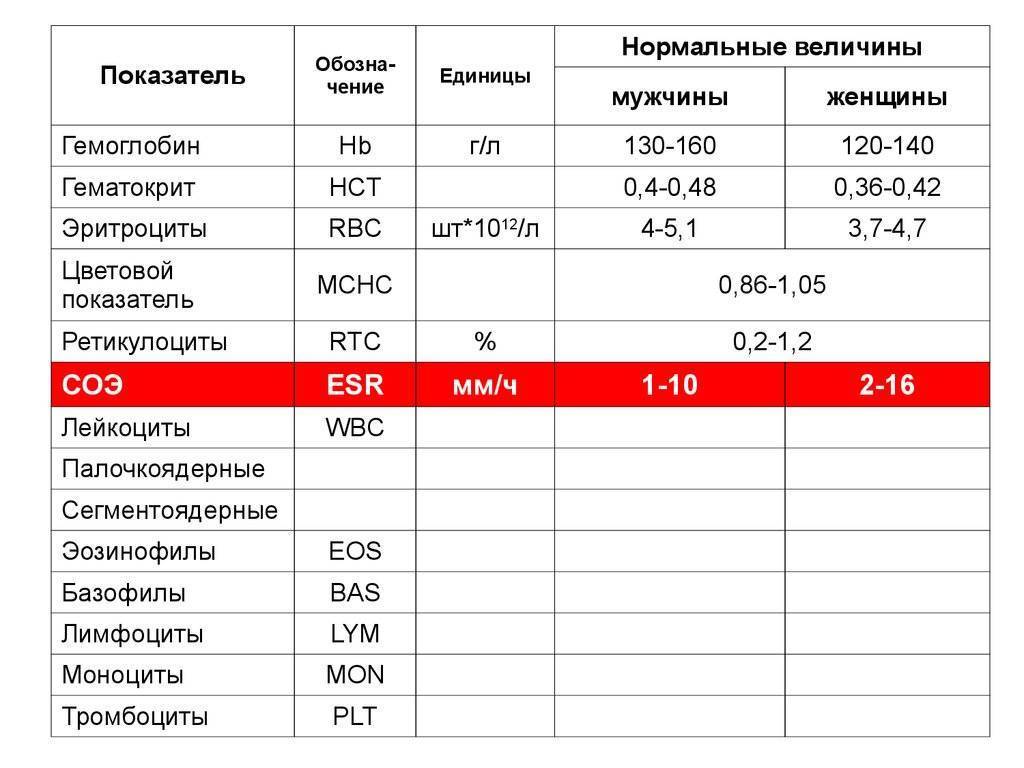
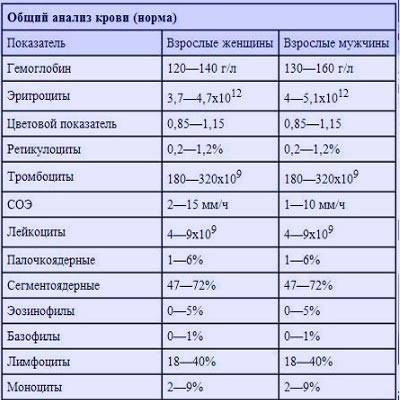
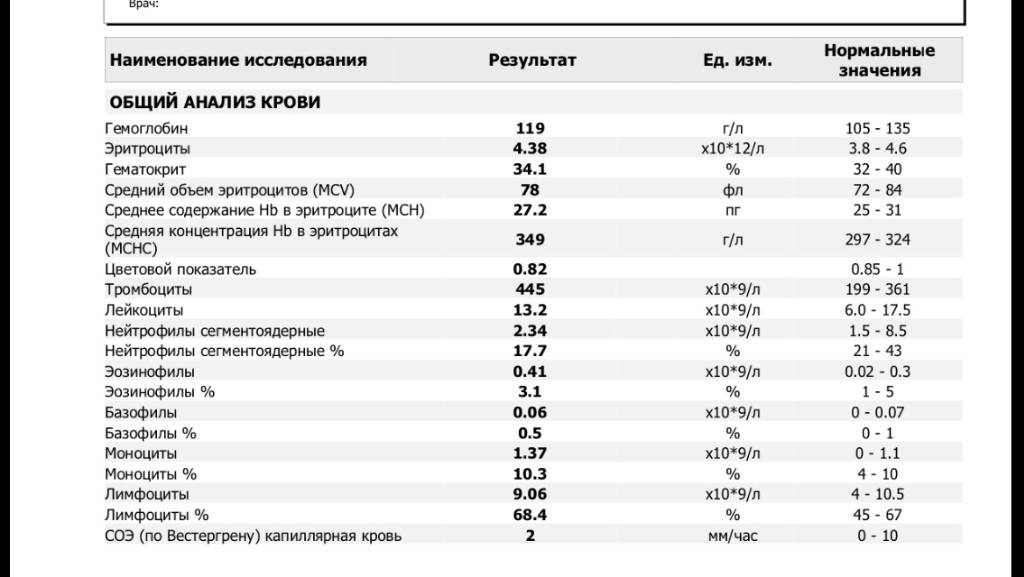
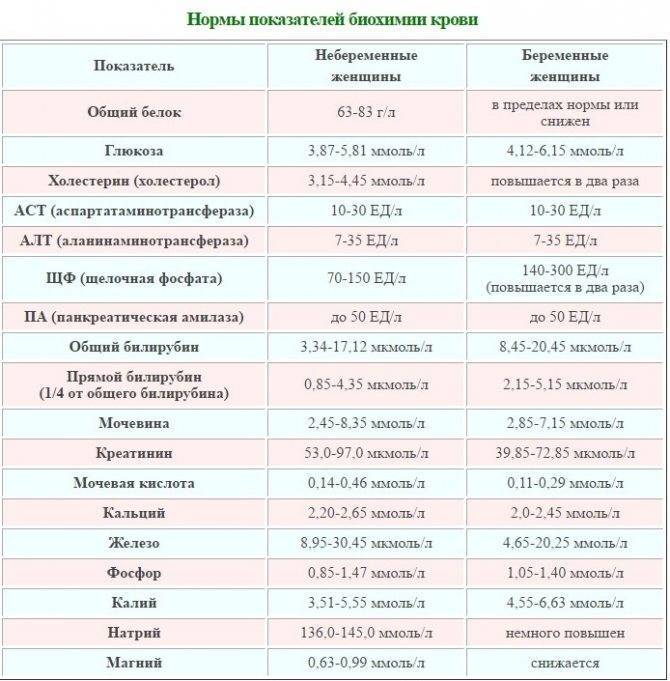
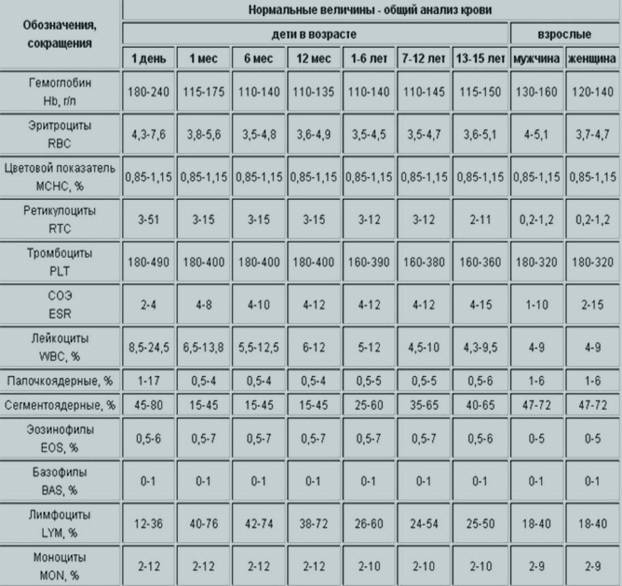
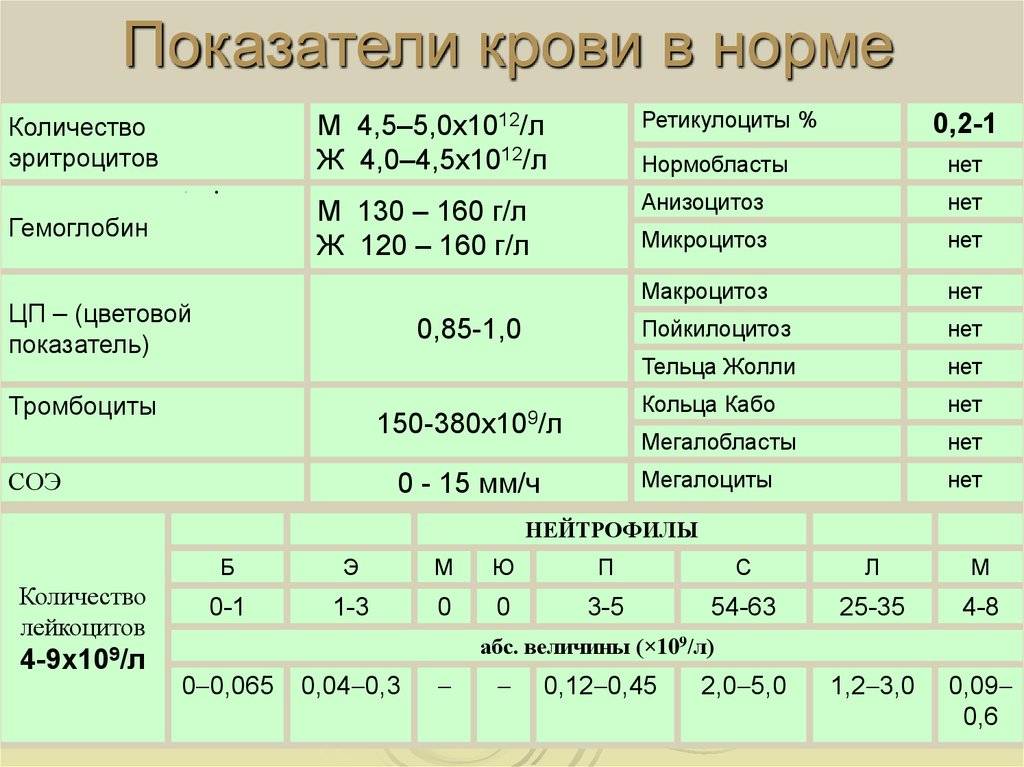
Причины снижения ЦП
Почечная недостаточность может стать причиной снижения ЦП
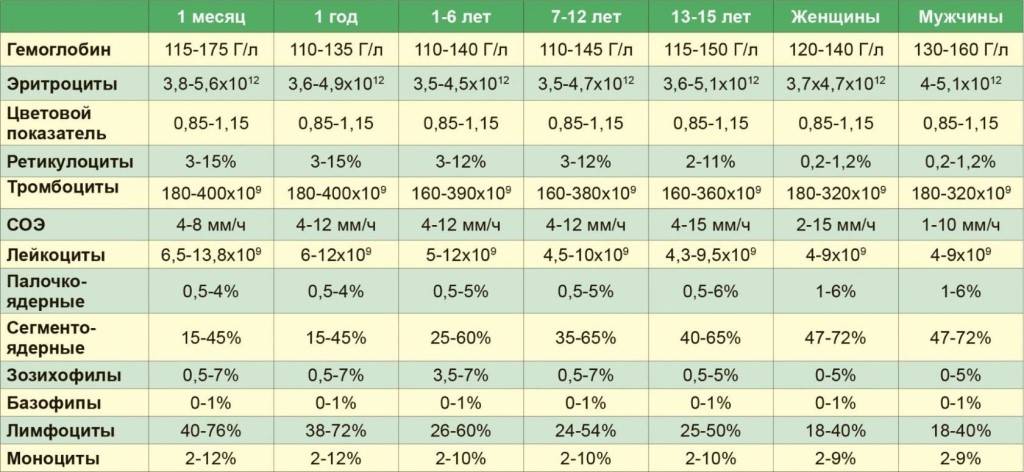
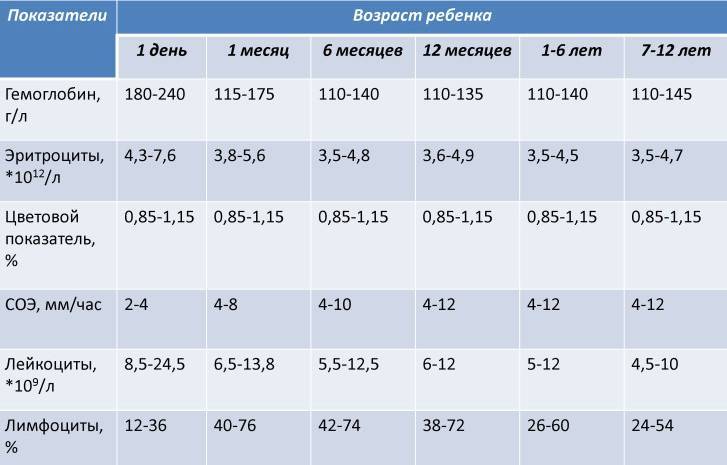
Снижение показателя называют гипохромией. Причин для ее возникновения достаточно много. У новорожденных детей нарушение обычно вызвано тем, что у женщины в период беременности развилась анемия. В более старшем возрасте картина крови у ребенка изменяется из-за нарушения выработки эритроцитов в костном мозге или на фоне следующих явлений:
- злокачественные новообразования;
- почечная недостаточность;
- цирроз печени;
- нарушение усвоения железа организмом;
- обильные кровопотери различной природы;
- отравление, вызванное свинцом;
- патологии ЖКТ;
- нехватка физических нагрузок;
- стремительный рост.
Точно определить причину, по которой произошло изменение картины крови, позволит только обследование ребенка.
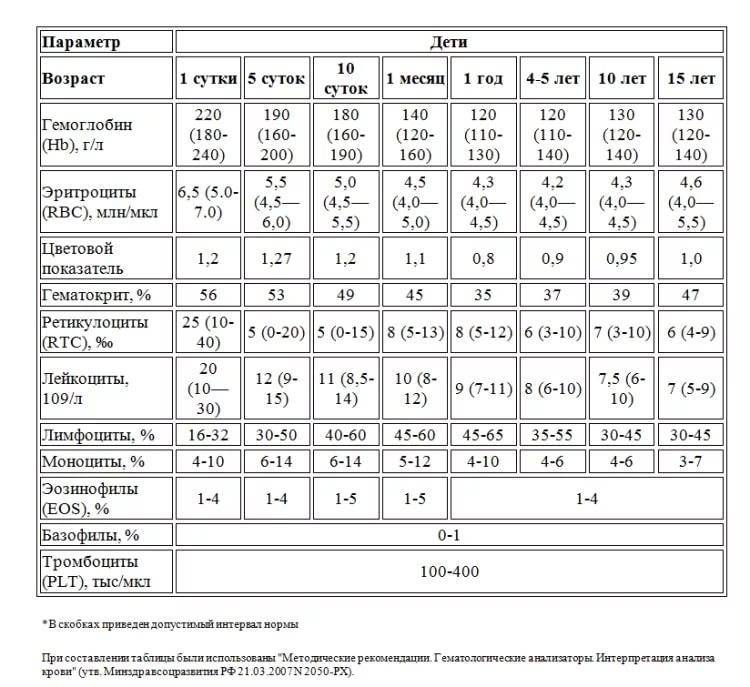
Показатели нормы MCH
Среднее количество гемоглобина в одном эритроците варьируется в зависимости от возраста и пола. Его среднестатистический показатель у взрослого здорового человека составляет от 27 до 31 пикограмм (пг). Наиболее высокие показатели наблюдаются у младенцев, возрастом до 14 дней. Они могут варьироваться от 30 до 37 пг и, по мере взросления, постепенно снижаются и сравниваются с нормой для взрослых.
Нормы у женщин
| Возраст женщины, лет | Норма MCH на один эритроцит (в пг) |
|---|---|
| 16-18 | 26-34 |
| 19-45 | 27-35 |
| 46-60 | 27-34 |
| После 60 | 27-35 |
Нормы у мужчин примерно такие же как и у женщин. Отклонения наблюдаются минимальные.46-6027-34После 6027-35
| Возраст мужчины, лет | Норма MCH на один эритроцит (в пг) |
|---|---|
| 16-18 | 27-32,5 |
| 19-45 | 27-34 |
| 46-60 | 27-35 |
| После 60 | 27-34,5 |
Нормы у детей. Необходимо отметить, что данные показатели нестабильны, они могут менять в течение считанных часов или дней.
| Возраст ребенка, лет | Норма MCH на один эритроцит (в пг) |
|---|---|
| 1-4 месяца | 27-32 |
| 1-3 года | 23-31 |
| 7-15 лет | 26-32 |
Расшифровка анализа крови MCH
Повышение показателя MCH
Если МСН превышает верхнюю допустимую границу, то это свидетельствует о наличие в организме патологического процесса. Диагностика основного заболевания, которое спровоцировало это изменение, проводится после выяснения причины. В большинстве случаев, подобный скачок наблюдается при гиперхромии. Это термин обозначает состояние, для которого характерно повышение гемоглобина в эритроцитах. Как правило, оно развивается при наличии у человека какого-либо вида анемии.
Показатель МСН в крови увеличивается при следующих состояниях:
- Выраженный лейкоцитоз.
- Превышение нормы по количеству жиров.
- Увеличение числа гепаринов.
- Разрушение эритроцитов, вызванное рядом болезней (малярия, отравление некоторые ядами или химикатами, гемолитическая анемия, системная красная волчанка, поражение почек, токсоплазмоз, системная склеродермия, вирусные гепатиты В и С).
Прочими этиологическими факторами, которые могут стать причиной повышения МСН, являются:
- Поражение печени (особенно гепатит и цирроз)
- Чрезмерное распитие алкогольных напитков и терминальные стадии алкоголизма.
- Лейкоз.
- Новообразования (как злокачественные, так и доброкачественные), локализованные в кровяном русле и других внутренних органах.
Помимо этого, высокий показатель гемоглобина отмечается у лиц, страдающих от гипертиреоза. Это болезнь эндокринной системы, характеризующееся поражением щитовидной железы. Её основными симптомами служит увеличение органа в размерах, экзофтальм, повышенная физическая активность, эмоциональная лабильность, чрезмерный аппетит, потеря веса, ненормальная активность и ускоренный метаболизм. Нередко эта патология диагностируется у жителей эндемичной зоны, в которой по природным условиям низкая концентрация йода.
Понижение показателя MCH
Если расшифровка анализа крови МСН показала снижение этого показателя, то такой результат свидетельствует о наличии другой формы малокровия — анемии по гипохромному типу. Самой распространённой разновидностью этой патологии служит железодефицитная анемия, характеризующаяся недостаточным усвоением железа.
При снижении взаимосвязи Fe с гемоглобином происходит заметное изменение нормальных показателей клинического анализа крови. В большинстве случаев, это свидетельствует о следующих заболеваниях:
- Очаг воспаления, локализованный в любой части организма.
- Расстройство обменных процессов, затрагивающих обмен железа.
- Гиповитаминоз, вызванный недостаточным питанием, внутренними патологиями и прочими этиологиями.
- Интоксикационный период, возникший на фоне длительного отравления свинцом.
Снижение МСН оказывает сильное влияние на нормальное протекание биохимических процессов, в результате чего значительно ухудшается состояние человека. Как правило, на фоне этого возникает быстрая утомляемость, слабость, бледность кожных покровов, сухость кожи, ломкость волос и ногтей. Нередко появляется ощущение немоты в верхних и нижних конечностях, язвы в углах рта и нарушение сердечного ритма.
Выявив любые нарушения в показателях МСН, необходимо немедленно обратиться в квалифицированному врачу. Только он, на основании полученных лабораторных данных, сможет поставить точный диагноз и подобрать наиболее эффективную методику лечения.
Как берется кровь и нужна ли подготовка к процедуре?
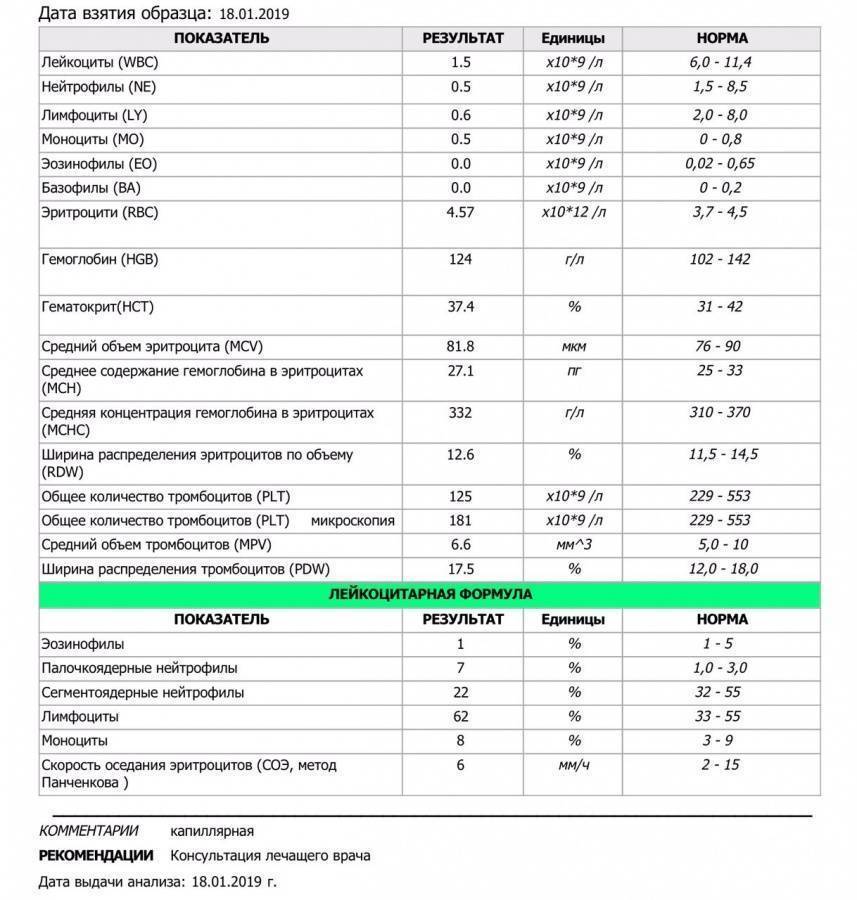
Сдача крови – простая и практически безболезненная процедура, которую легко переносят даже грудные дети. Биологический материал для общего исследования берется преимущественно из пальца, но для проверки по расширенному списку параметров и в некоторых других случаях врачи назначают венозную пункцию.
Для предотвращения занесения инфекции и взятия чистого материала медсестра протирают подушечку одного из пальцев левой кисти смоченным в спирте тампоном. Сразу после этого специальным инструментом, скарификатором, наносят крошечный разрез около 3 мм глубиной. Выступающая из разреза кровь собирается пипеткой для забора и переливается в высокую пробирку. Небольшая часть жидкости мазком наносится на предметное стекло.
Если врачом назначена венозная пункция, на предплечье пациента накладывают резиновый жгут, замедляющий кровоток ниже перевязки. Затем место прокола на внутренней поверхности сгиба локтя дезинфицируют спиртом, после чего вводят в вену полую иглу. Сквозь неё кровь из сосуда наполняет специальную пробирку, а небольшое количество биоматериала наносится на предметное стекло.
Для проведения процедуры специальные приготовления не нужны. Единственное, о чем могут попросить врачи, — не завтракать перед забором биоматериала, так как употребление пищи может исказить полученные результаты.
В ряде случаев делать анализ приходится по нескольку раз за установленный временной отрезок, в том числе, для отслеживания результативности назначенного лечения. Чтобы получить наиболее точные данные для сравнения, повторная сдача крови проводится примерно в том промежутке времени, что и в первый раз.
О чем свидетельствуют плазмоциты в анализах?
При нормальном состоянии здоровья пациента анализ крови не покажет плазмоцитов. Иногда такие клетки могут быть у детей, но у взрослых их быть не должно.
В противном случае врач сделает выводы о том, что в организме у больного есть определенные инфекции. Скорее всего, такой пациент не так давно перенес, либо еще не до конца вылечился от следующих заболеваний:
- Рак.
- Простуда.
- Мононуклеоз.
- Дисбактериоз.
- Аутоиммунные проблемы.
- Иные заболевания, на которые организм реагирует выработкой плазмоцитов.
В том случае, если в крови содержится одна или две клетки, волноваться не стоит. Если их больше, врач назначит грамотное лечение. Обычно назначают комплексную диагностику, чтобы более подробно определить состояние здоровья пациента и как можно быстрее назначить необходимое лечение.
Но не стоит слишком сильно переживать, так как плазматические клетки могут находиться в крови даже после обычной простуды.
Норма плазмоцитов и как их выявить
У здорового человека плазматических клеток мало. Обычно содержится не более одной-двух плазматических клеток в крови на тысячу остальных. Именно поэтому, когда для исследования берут до двухсот клеток, часто совсем их не обнаруживают плазмоциты.
Что касается новорожденных, то для них считается нормой наличие 1-2 % таких клеток в крови.
Таким образом, врачи диагностируют только повышение количества плазмоцитов, в то время как их снижение не диагностируется, так как является нормой и не вызывает проблем со здоровьем.
Плазматические клетки врачи выявляют во время проведения общего анализа крови. Это основной вид диагностики крови, во время которого осуществляется выявление разнообразных заболеваний крови, а также причин внезапных головокружений, резкого увеличения температуры тела и частого ощущения слабости во всем организме.
Для общего анализа кровь берут из пальца или из вены. Первый способ применяется чаще, так как он более простой и дешевый.
Пациенту не нужно особо готовиться к проведению такого анализа
Важно только прийти в больницу утром, перед этим не завтракать, чтобы анализ показал максимально правильный результат
Процесс проведения анализа
Для взятия образца врач использует скарификатор – специальный инструмент, с помощью которого можно легко уколоть палец, чаще всего безымянный.
Врач точечно прокалывает палец и из него вытекает капелька крови. После этого берется длинная тонкая колба, куда и собирают через пипетку кровь.
Далее проводятся лабораторные исследования, количество клеток подсчитывают под микроскопом, в том числе и выявляя плазматические клетки в общем анализе.
После проведения анализа и его комплексного исследования, результаты теста отдаются на руки пациенту или же передаются лечащему врачу. Он делает качественную расшифровку результатов, выясняя, все ли в норме и какое необходимо лечение, чтобы понизить количество плазмоцитов и предпринять необходимые меры по лечению того или иного заболевания, о котором они свидетельствуют.
Что касается сроков проведения анализа, то они составляют всего один день. Но если пациент выбрал для проведения анализа небольшую лабораторию, то они иногда немного затягивают с исследованием крови, а потому возможно ожидание чуть больше одного дня.
Анализ крови в зависимости от лаборатории и предпочтений больного может производиться как в клинике, в которой он проходит лечение, так и в любой лаборатории с условием, что результаты будут выданы ему на руки и переданы специалисту самостоятельно.
Чем грозит содержание плазмоцитов в крови
Как уже было отмечено, плазмоциты у здорового человека не встречаются. А потому их содержание в общем анализе крови должно насторожить врача и вызвать ряд вопросов.
Одной из основных причин появления плазмоцитов в крови является инфекция. Так что сразу после расшифровки анализа врач должен назначить комплексную диагностику организма пациента, чтобы разобраться, в чем причина аномалии.
Необходимо проверить, нет ли признаков кори, краснухи, менингита, а также лейкоза. Вовремя проведенное лечение избавит от массы проблем в дальнейшем. Особенно часто количество плазмоцитов увеличивается при инфекционном мононуклеозе, который без должного применения необходимых медицинских препаратов может повлечь за собой тяжелые последствия для больного.
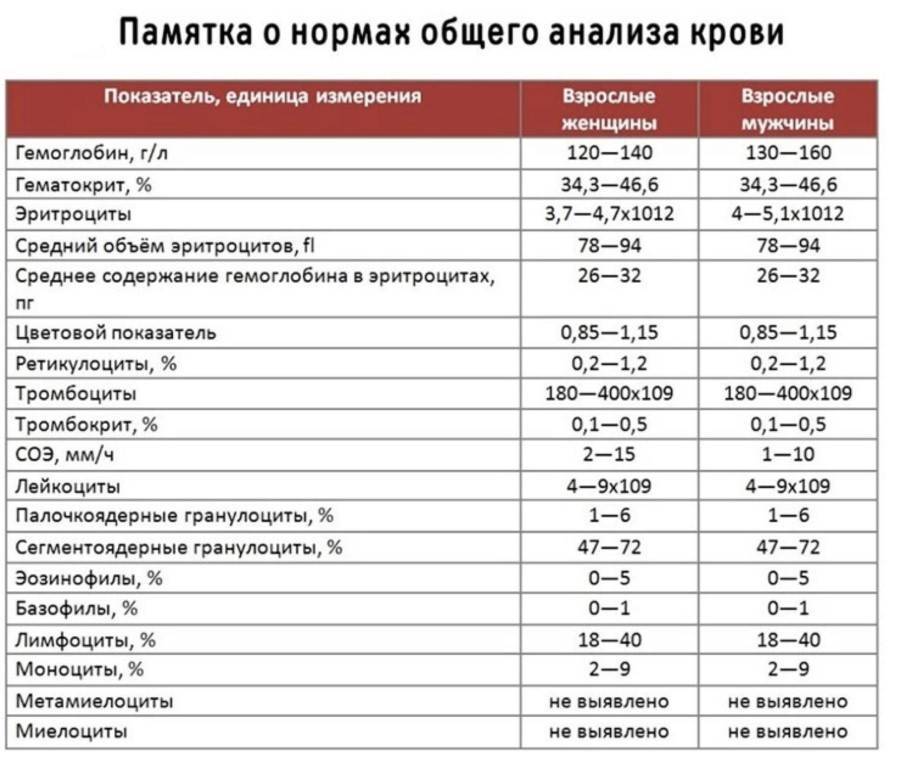
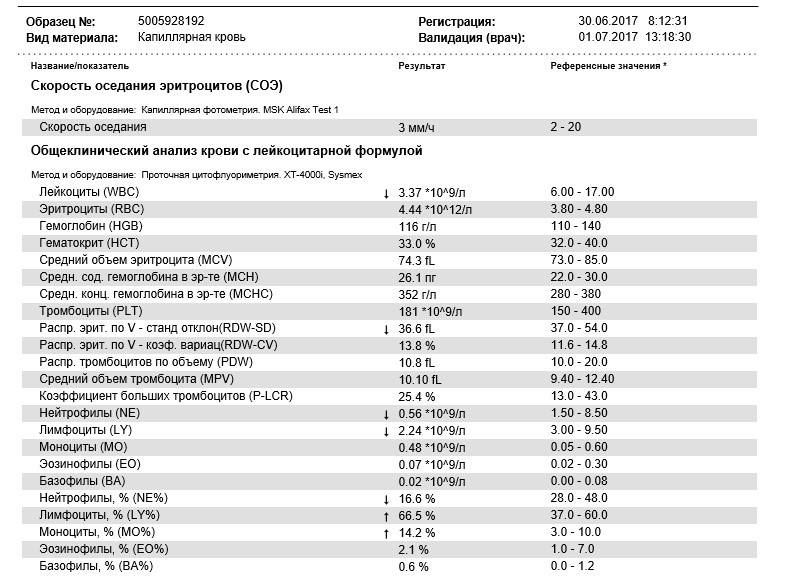
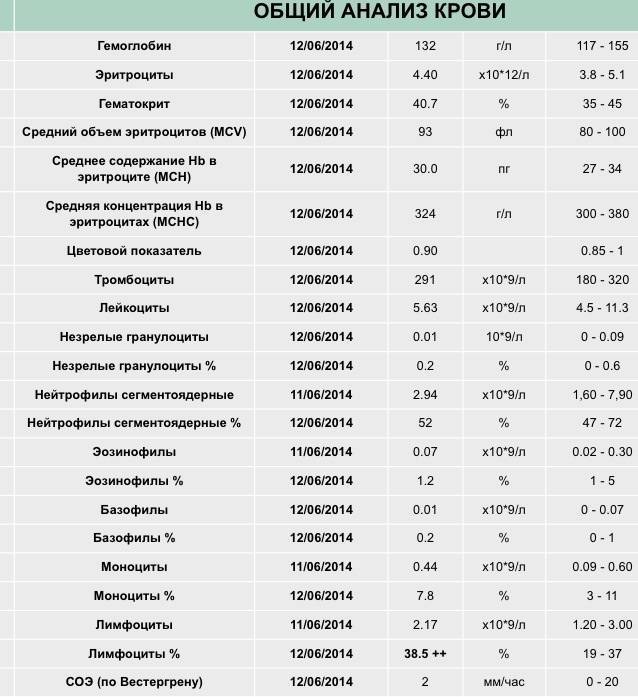
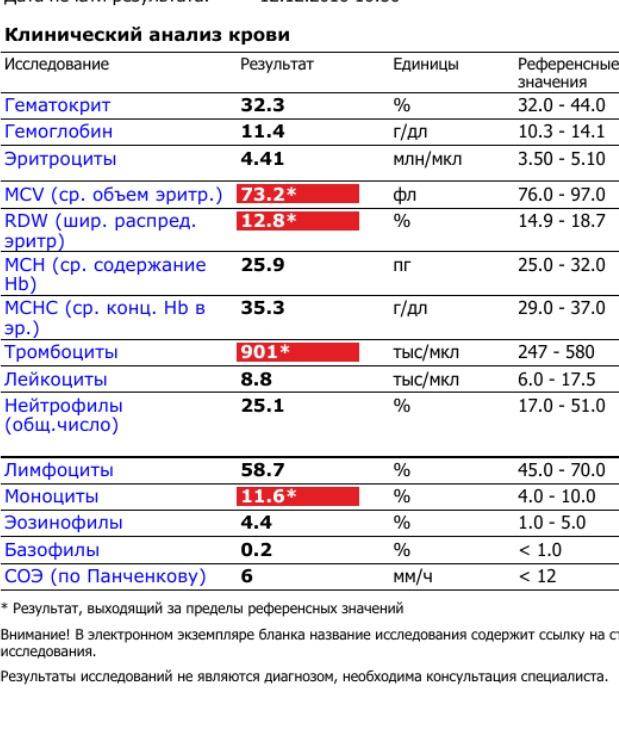
Общее количество лейкоцитов
| Лейкоциты – это живые клетки крови, которые формируют клеточный иммунитет всего организма. Эти клетки призваны бороться с инфекционными агентами, обезвреживать токсины и синтезировать антитела против чужеродных веществ и организмов. В группу лейкоцитов входят следующие виды: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Все эти виды лейкоцитов выполняют различные функции и имеют различное строение. | |||||||||||||||||
| Почему повышены лейкоциты?Причины непатологического повышение уровня лейкоцитов
На фоне воспалительной реакции
| ||||||||||||||||
Почему понижены лейкоциты?
|
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Норма СОЭ при беременности
При проведении лабораторных исследований специалисты задействуют утвержденные нормативы показателей СОЭ:
| Возрастная группа | Уровень СОЭ (мм/ч.) |
| Небеременные девушки | До 15 ед. |
| Первый триместр | От 13 до 21 ед. |
| Второй триместр | 25 ед. |
| Третий триместр | От 30 до 35 ед. |
У женщин высокое СОЭ при беременности может указывать на развитие таких патологических состояний:
- пневмония;
- интоксикация;
- болезни эндокринной системы;
- патологические процессы в почках или в печени;
- отравление химическими веществами и т. д.
Чтобы результат анализа был максимально точным будущие мамочки должны подготовиться к сдаче биологического материала. В больничное учреждение нужно идти только на голодный желудок в утреннее время суток. Лаборантам необходимо соблюдать следующие правила:
- Не следует делать слишком глубокий прокол, так как в этом случае придется выдавливать кровь и тем самым случится разрушение эритроцитов.
- Капилляр надо заполнять кровью, избегая образования пузырьков.
- В ходе лабораторных исследований нужно задействовать только свежие реактивы.
- Определять СОЭ необходимо в помещении, температура в котором варьируется в диапазоне от 18 до 22 градусов.
Строение сперматозоидов
Впервые научное описание анатомии мужской половой клетки составил голландский исследователь Антони ван Левенгук. Сделал он это в 1677 году, при этом не только описал основные элементы мужской половой клетки, но и сделал зарисовки. До этого времени ученые не имели представления о том, как происходит оплодотворение, зато после открытия Левенгука стало очевидно, что мужские половые клетки — сперматозоиды – участвуют в процессе зачатия.
Интересно, что на протяжении довольно длительного периода времени сперматозоиды назывались «семенными зверьками». Привычное нам название сперматозоиды получили лишь в XIX веке.
Каждая клетка в человеческом организме имеет ряд важных характерных признаков и должна выполнять определенные функции. Главная роль сперматозоида заключается в том, чтобы достигнуть маточной трубы женщины, осуществить оплодотворение и предоставить свой генетический материал.
Каждая клетка имеет свой набор , именно в них и находится особый генетический код. Каждая хромосома несет в себе информацию о том, какие признаки в дальнейшем будут у человека. Так, гены, которые в определенной последовательности находятся в хромосомах, определяют тот или иной цвет волос или разрез глаз.
Размер мужской половой клетки несколько меньше, чем женской. Современные ученые даже установили длину сперматозоида – она составляет приблизительно 55 мкм.
По своему внешнему виду сперматозоид очень напоминает головастика. Он имеет головку, тело (среднюю часть) и хвостик. Каждый из этих отделов имеет свою длину. Размеры основных частей сперматозоида представлены в таблице ниже.
Анатомическая область | Длина (в мкм) |
Головка | 5 |
Тело | 4,5 |
Хвостик | 45 |
В процессе развития сперматозоида происходит ряд очень важных преобразований – он должен полностью созреть и стать пригодным для осуществления зачатия. В период созревания сперматозоид существенно уменьшается в своих размерах. У него уплотняется ядро и уменьшается количество цитоплазмы, при этом все необходимые внутриклеточные органеллы остаются.
Средняя часть сперматозоида отделяется от его головки определенным сужением, которое называется шейкой. Позади средней части находится подвижный хвостик, благодаря которому сперматозоиды характеризуются способностью к движению. У неактивных и малоподвижных мужских половых клеток существенно снижается возможность к зачатию. Для того чтобы сперматозоид попал в маточную трубу, где он может встретиться с яйцеклеткой, ему необходимо быть достаточно подвижным. Помогает ему в этом хвостик – с помощью него сперматозоид совершает движения вокруг собственной оси.
Ученые рассчитали и среднюю скорость движения подвижных сперматозоидов. Так, она составляет приблизительно от 0,1 мм в секунду до 30 см в час. Считается, что после полового акта активные сперматозоиды способны достичь маточной трубы практически через 1-2 часа.
Для того чтобы быть активными, сперматозоидам необходим простатический сок. Его вырабатывает секреторный половой орган мужчины — простата.
Подробнее смотрите в следующем видео.