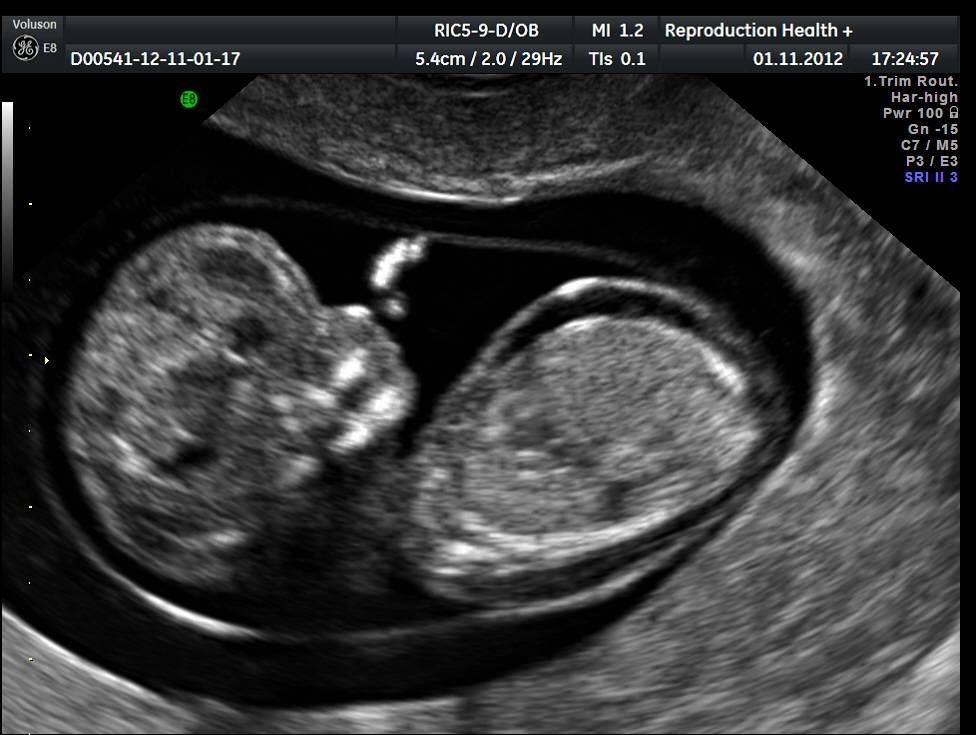
Развитие плода на 12 неделе беременности
За прошедшие три месяца малыш значительно подрос — его вес теперь составляет примерно 17–18 г, а в длину он вытянулся до 6–8 см. По размерам плод на данном этапе напоминает средний лимон. Мария Прохорова рассказывает, что кроха все больше становится похож на человечка, но все еще имеет непропорционально большую голову по сравнению с остальным туловищем.
Все основные органы и ткани уже сформированы, и теперь происходит их постепенное развитие и совершенствование. Некоторые системы даже способны вполне полноценно функционировать. Перечислим наиболее значимые изменения, происходящие на данном сроке.
- На крохотном тельце появляются первые волосики.
- Пальчики на ручках и ножках больше не соединены перепонками.
- Вовсю формируются ногтевые пластины.
- Сердцебиение отчетливо прослушивается.
- Потихоньку формируется желудочно-кишечный тракт, начинает вырабатываться желчь.
- Мышцы гортани совершенствуют процесс глотания, и плод уже способен заглотить небольшое количество околоплодных вод, их выведение происходит через мочеполовую систему.
- Постепенно развивается эндокринная система.
- Созревает вилочковая железа — один из основных компонентов иммунной защиты, данная железа продуцирует лимфоциты и стимулирует выработку антител.
- Скелет все еще представлен мягкой хрящевой тканью, но уже находится на стадии окостенения.
- Что касается нервной системы, то она медленно, но верно становится все более совершенной. Пока что на рефлекторном уровне присутствуют первые проявления мимики: малыш умеет зажмуриваться, открывать и закрывать рот. Он непроизвольно шевелит ручками и ножками. Происходит движение грудной клетки, которое имитирует полноценный дыхательный цикл. Развивается сосательный рефлекс.
- Все явственнее прослеживаются будущие черты лица младенца.
- Продолжает свое формирование плацента — временный орган, образованный из хориона и выполняющий в первую очередь функцию защиты плода от любого неблагоприятного воздействия извне. Окончательно процесс созревания плаценты завершается на сроке 14–16 недель. Некоторым будущим мамам по результатам ультразвукового исследования ставят диагноз «предлежание хориона». Мария Прохорова объясняет, что данное явление не представляет собой абсолютно никакой опасности и по мере роста матки плацента вместе с ней будет постепенно подниматься.
Гипоплазия носовой кости и другие показатели
Многие родители, услышав от врача, что размеры носовой кости их будущего ребенка не соответствуют нормальным значениям, впадают в панику. На самом деле, волноваться рано — точно определить у плода синдром Дауна или какую-либо другую хромосомную аномалию только по размерам носовых костей просто невозможно.
Для того чтобы подтвердить или опровергнуть предполагаемый диагноз беременной женщине рекомендуют проведение повторного УЗИ — у другого специалиста и на другом аппарате.
Если и при повторном исследовании будет установлено, что размеры носовой кости малыша не соответствуют тем, которые должны быть на этом сроке беременности, то женщине, как правило, рекомендуют пройти дополнительное обследование -амниоцентез, т. е. забор небольшого количества околоплодных вод для последующего генетического анализа.
Дальнейшая диагностика
Обнаружение патологии носовой кости во время вынашивания должно стать поводом для дальнейшего обследования женщины. При повторных УЗИ оценивается:
- Изменение размеров носа.
- Толщина воротниковой зоны.
- Размеры развития конечностей и туловища.
- Наличие или отсутствие гидроцефалии.
- Физиологичность развития сердечно-сосудистой системы.
Для более точной диагностики применяются инвазивные методики, такие как амниоцентез. В ходе этой процедуры производят прокол околоплодных оболочек и берут для исследования околоплодные воды. В них могут обнаруживаться признаки генетических заболеваний.
Оценив все полученные данные, врач сообщает женщине диагноз. Если в ходе диагностики были обнаружены тяжелые хромосомные аномалии, женщина может вовремя принять решение о возможности пролонгирования беременности.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Что происходит с эмбрионом в 12-14 недель
 По размеру носовой кости можно определить нарушения развития плода на сроке 12 недель
По размеру носовой кости можно определить нарушения развития плода на сроке 12 недель
13-14 неделя считается завершающим этапом первого триместра вынашивания ребёнка. В этот период будущие мамы проходят первое перинатальное обследование (скрининг), позволяющее выявить тяжелые недуги: гипоплазию носовой кости, утолщение воротникового пространства, удлинение или, наоборот, укорочение костей и пр.
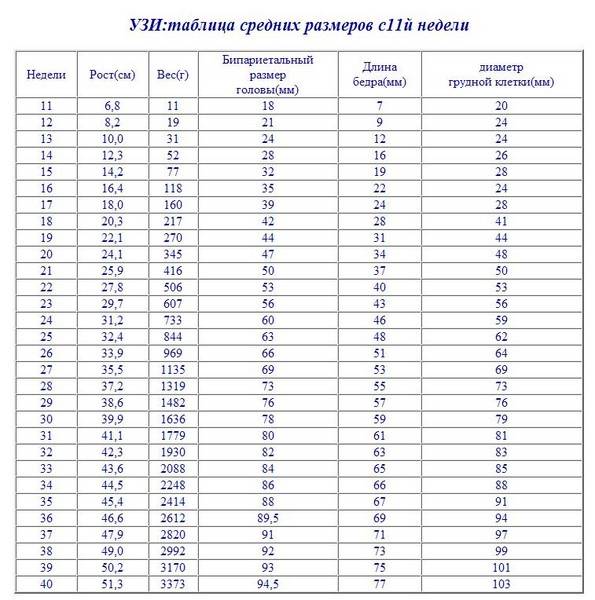
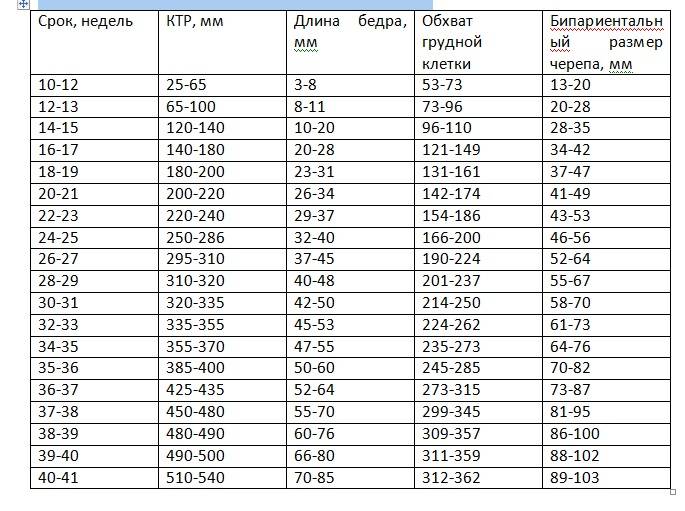
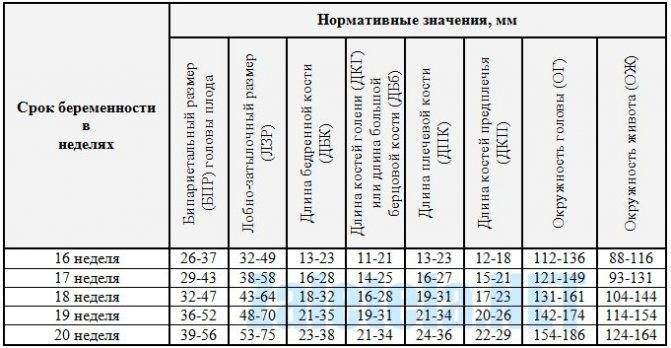
На 12 неделе эмбриональный период оканчивается, перетекая в плодный. Можно визуализировать внутренние органы, костные структуры, прослушать сердцебиение, узнать половую принадлежность. В это время у ребёнка активно формируются лицевые кости, уши, глазницы, подбородок, зачатки молочных зубов, поэтому на УЗИ (ультразвуковом исследовании) их можно чётко рассмотреть.
На 13 неделе ребёнок уже может нахмуриваться, растягивать рот в улыбке, сосать пальцы. Зрительные органы у него пока не сформированы до конца, поэтому веки остаются закрытыми.
В конце 14 недели завершается формирование основных органов и начинается набор массы тела. Эмбрион походит на крошечного человека, и по его внешности можно выявить уже имеющиеся или только намечающиеся пороки развития.
Профилактика патологий носовой кости плода
 Анализы на инфекции рекомендуется делать до беременности
Анализы на инфекции рекомендуется делать до беременности
Чтобы минимизировать риск укорочения или удлинения носовой кости, необходимо ответственно подходить к планированию ребёнка. Единственный фактор, с которым невозможно бороться – наследственность. Однако остальные причины аномального развития можно устранить:
- полноценно и разнообразно питаться;
- постоянно укреплять иммунную систему, занимаясь спортом и закаливанием, совершая длительные пешие прогулки;
- прибегать к лекарственным средствам только в крайних случаях и под контролем лечащего врача;
- отказаться от вредных привычек;
- постараться избегать серьёзных волнений и стрессов.
Боли и выделения на 10-й неделе беременности
Как правило, причины для беспокойства у будущей мамы связаны с дискомфортными или болевыми ощущениями внизу живота, в пояснице или области груди. Боли на 10-й неделе беременности далеко не всегда говорят о каких-либо патологиях, однако служат «звоночком», призывающим прислушаться к собственному организму.
Почему болит грудь
На ранних сроках беременности болевые ощущения в груди вызваны изменениями в молочных железах. Под действием гормонов пролактина, окситоцина, прогестерона происходит их трансформация, которая влияет на величину и состояние железистой ткани.
Эти перемены необходимы для успешного грудного вскармливания крохи после его рождения. А на этапе вынашивания проявляются не слишком приятными «симптомами». Женщины отмечают:
- усиление чувствительности молочных желез, вплоть до их болезненности;
- зуд в груди;
- увеличение размера;
- усиление сосудистой сетки;
- изменение пигментации ареол сосков;
- появление выделений из сосков.
Все эти изменения физиологичны и естественны, и, даже вызывая дискомфорт, не создают угрозы здоровью мамы и ребенка.
Чем вызваны боли внизу живота
Болезненность внизу живота и в области поясницы на сроке 10 недель беременности может быть вызвана физиологическими процессами: увеличением матки в размере, растяжением ее связок. А может быть сигналом угрозы прерывания беременности из-за стресса, перенапряжения, воспалительных процессов и заболеваний других органов и систем.
Поэтому регулярно возникающие боли, которые вызывают беспокойство у будущей мамы, должны стать поводом для обращения к врачу. Специалист проведет гинекологическое обследование, назначит УЗИ. И на основании полученных данных врач установит причину болей и назначит комплексную терапию, которая поможет сохранить беременность.
pixabay.com  / louda2455
Какие выделения нормальны
На ранних сроках беременности нормальные, физиологичные выделения прозрачные или белого цвета. Они не должны вызывать дискомфорт, сопровождаться жжением или зудом во влагалище, отечностью наружных половых органов или их гиперемией. Если выделения стали другими, это может говорить о развитии грибковой или бактериальной инфекции, которая провоцирует воспалительный процесс. При этом выделения приобретают:
- желтоватый или зеленоватый цвет;
- творожистую или слишком густую консистенцию;
- «рыбный» запах.
Если женщина замечает такие выделения, необходимо обратиться к врачу. Воспалительный процесс в половых органах во время беременности опасен и для мамы, и для ребенка. На фоне воспаления шейка матки размягчается, что создает угрозу выкидыша, кроме того, возникает риск инфицирования плода. Своевременно и правильно подобранная терапия поможет избежать этих осложнений.
Также нужно насторожиться, если выделения стали коричневатыми, алыми, кровянистыми. Это может говорить о формировании гематомы между плодом и стенкой матки или о начавшейся отслойке плодного яйца.
Что происходит с малышом?
17 неделя беременности – период, когда окончательно завершается формирование плаценты. Хотя она полноценно работает уже несколько недель, только теперь завершается ее усовершенствование.
Организм малыша продолжает активно расти и развиваться. На данном этапе наиболее заметными остаются следующие изменения в его теле:
- Появляются первые жировые отложения. Если раньше их можно было зафиксировать только в области щек в виде комочков Биша (скопления бурого жира), то теперь жировая ткань располагается по всему телу. Пока ее количество совсем невелико, и кожа по-прежнему выглядит очень тонкой и прозрачной. При резком снижении температуры жиры очень быстро распадаются для обеспечения терморегуляции с выделением большого количества тепла.
- Все тело ребенка покрывает первородный пушок – лануго. Он будет присутствовать до самого рождения малыша. Некоторые детки появляются на свет даже немного волосатыми.
- Сердце плода продолжает активно развиваться и становится более сильным. Теперь его работу можно услышать с помощью стетоскопа. Данную манипуляцию врач будет проводить при каждом визите к нему беременной женщины.
- Слуховой анализатор ребенка все больше прогрессирует. Дитя различает голоса и интенсивность шума. Некоторые ученые считают, что ребенок может определять эмоциональный оттенок услышанного звука. В области головного мозга возле таламуса существует особая нейронная структура – «предохранитель», которая может перекрывать прохождение звуковых волн чрезмерной интенсивности для предотвращения повреждения слухового анализатора ребенка.
- Возрастает координация движений малыша. Он играется пуповиной, собственными ножками, активно гримасничает и крутится внутри околоплодных оболочек.
- Из-за заглатывания достаточно большого количества вод (до 400 мл за день) иногда может появляться икота у плода.
17 неделя беременности – период, когда вес малыша составляет 110-160 г, а длина тела достигает 20 см.
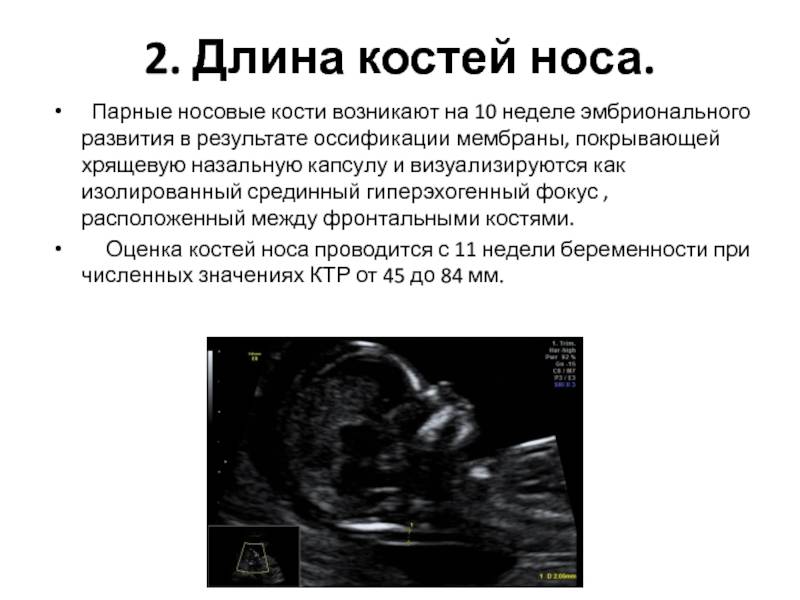
Зачем нужно знать длину носовой кости у плода
Гипоплазия костей носа у плода или их аплазия считается одним из важнейших признаков (маркером) некоторых хромосомных аномалий, например, болезни Дауна, синдромов Эдвардса, Тернера, Патау и некоторых других.
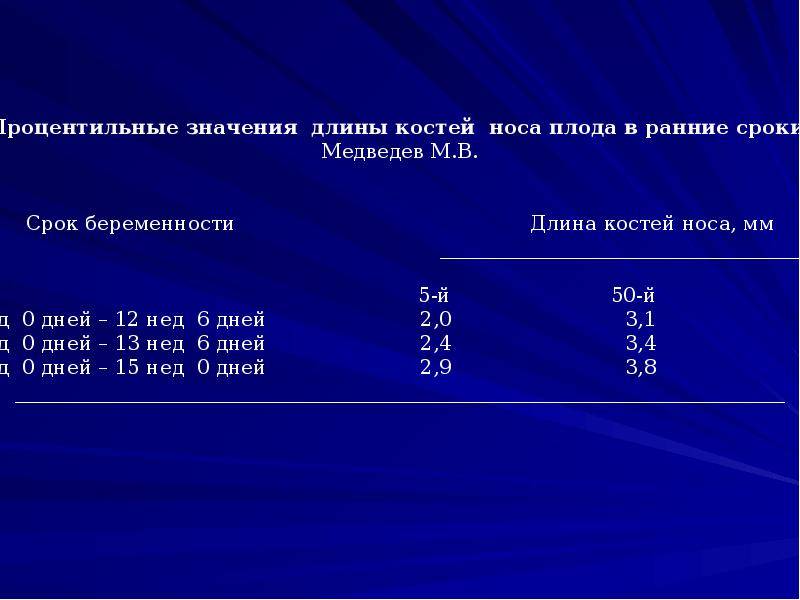
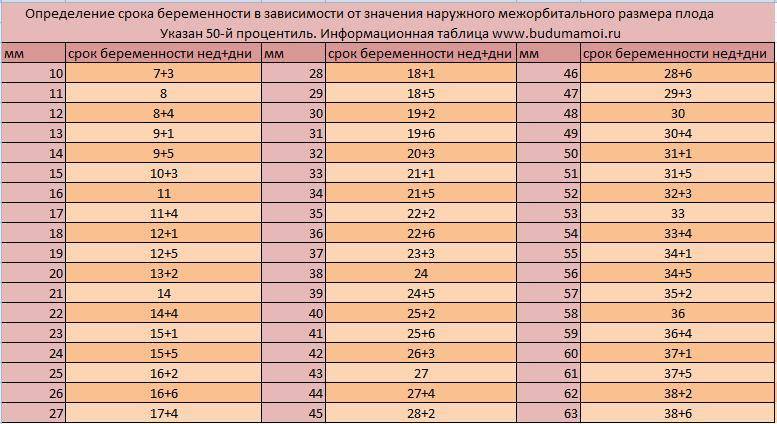
Правда, на самом раннем сроке гораздо большее значение имеет само наличие у плода носовых костей, чем их размеры. А определять размеры можно не ранее 12 недели беременности.
В качестве примера приведем несколько примеров:
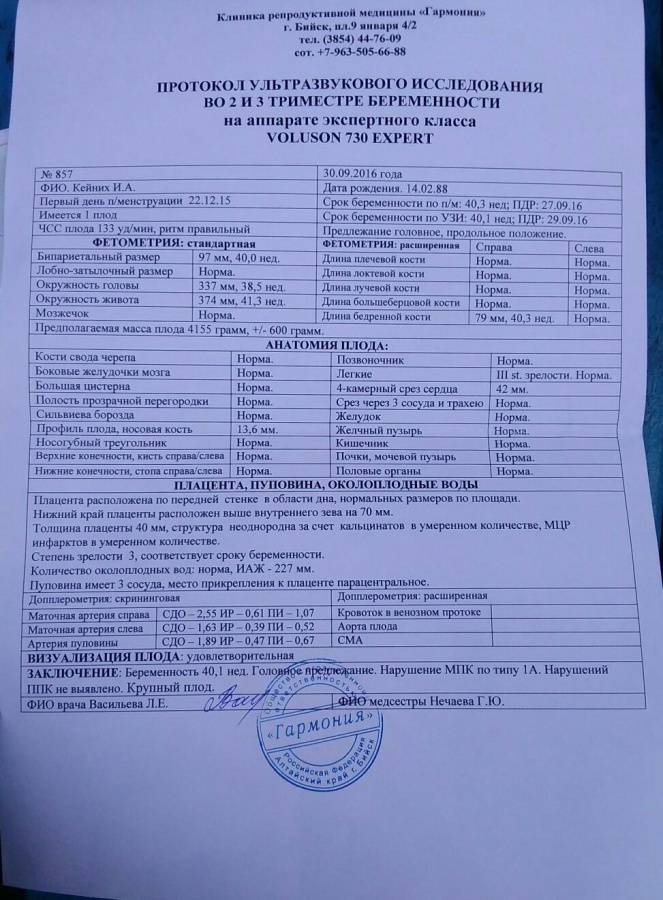
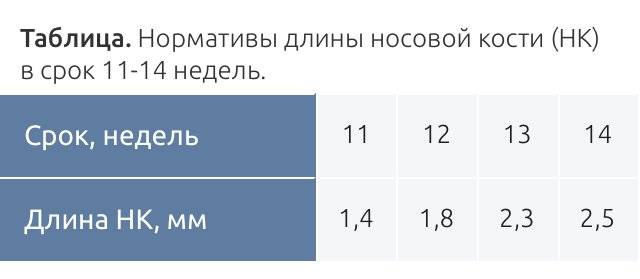
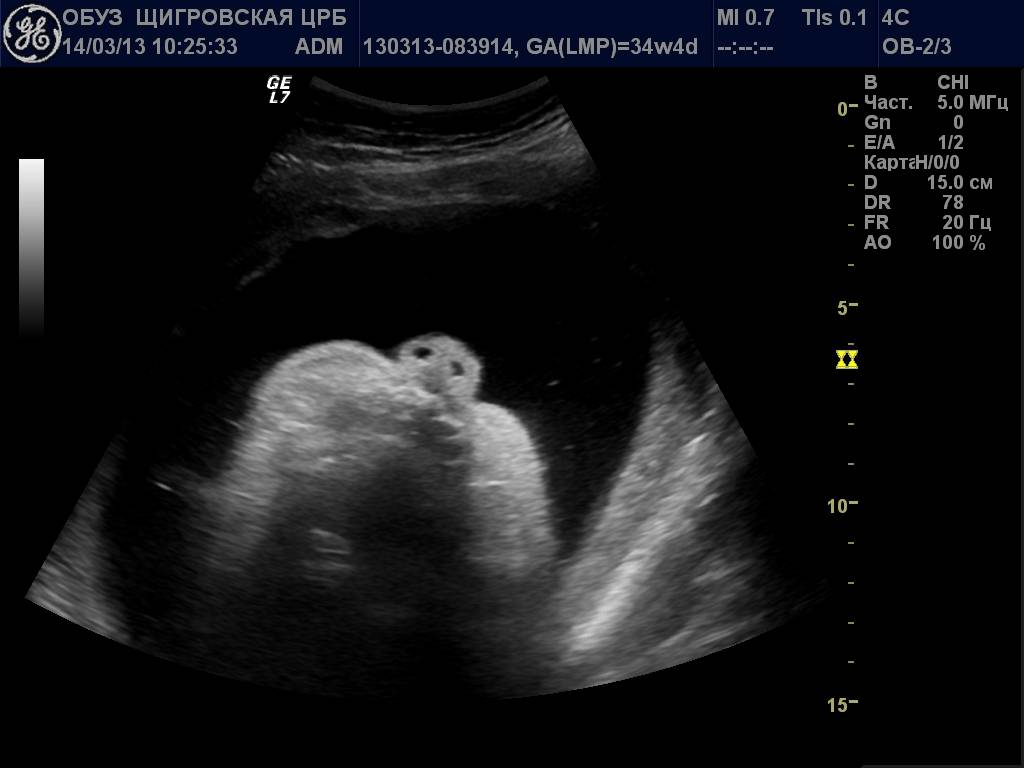
1. Ниже на УЗИ мы видим нормальную носовую кость. Можно различить 3 четкие линии.
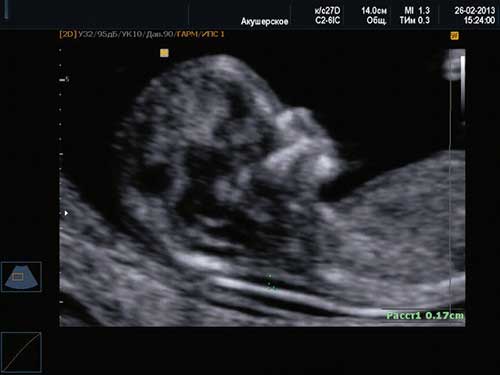
2. Гипоплазия носовой кости. УЗИ сделано на 12 неделе беременности. Длина – 1,4 мм (ниже границы нормы).

Гипоплазия костей носа в 20 недель. Плачу.
Делали прокол, только потому что вам 36 было. Нафига?
Автор, через пару недель к другому узисту и перездайте кровь(забыла уже как называется этот аназиз на риск синдрома *****). Вам гость 10 очень правильно написала. Не слушайтесь неадекватов, которые колят своё пузо просто так.
Начиная с 7 недель его делают и стоит он 35 тыс рублей, а не тысячу евро. И вообще-то здоровье ребенка для многих дороже, когда речь о проколе идет!
сегодня была на узи поставили такой же диагноз, 20недель гипоплазия костей носа 5,3мм((( еще раз на узи к другим специалистам ходили?
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года.16+
Главный редактор: Воронова Ю. В.
Контактные данные редакции для государственных органов (в том числе, для Роскомнадзора):
Можно ли предотвратить развитие патологии у малыша?
Чтобы не услышать однажды страшный диагноз «укороченная носовая кость у плода», потенциальной маме следует со всей ответственностью подойти к планированию своей беременности
Если не брать во внимание такой фактор, как огромное влияние наследственности на возникновение и развитие генетических заболеваний, то основная причина подобных патологий – это неправильный образ жизни и «изношенность» организма родительницы. Соответственно, для профилактики гипоплазии носовых костей женщина должна:
- правильно, разнообразно и в достаточном количестве питаться;
- укреплять иммунитет: гулять на свежем воздухе, умеренно заниматься спортом;
- прибегать к медикаментозному лечению лишь в случаях крайней необходимости;
- отказаться от употребления алкоголя, курения и прочих вредных привычек;
- постараться избегать стрессов;
- интересоваться здоровьем потенциальных партнеров (в особенности – наличием у них самих или их ближайших родственников неизлечимых генетических заболеваний).
Что такое перинатальный скрининг
Перинатальный скрининг – это уникальное обследование будущей мамы на предмет обнаружения опасности врожденных и приобретенных патологических состояний развития плода, результаты которого сравнивают с усредненными величинами.
В первом триместре беременности (10-12 недель) перинатальный скрининг дает возможность достаточно рано распознать аномалии в количестве хромосом, дефект передней брюшной стенки и патологию нервной трубки, а также различные угрозы нормального вынашивания ребенка вообще.
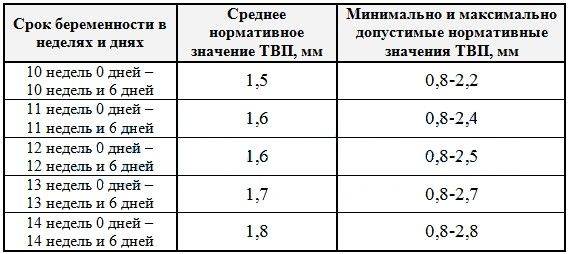
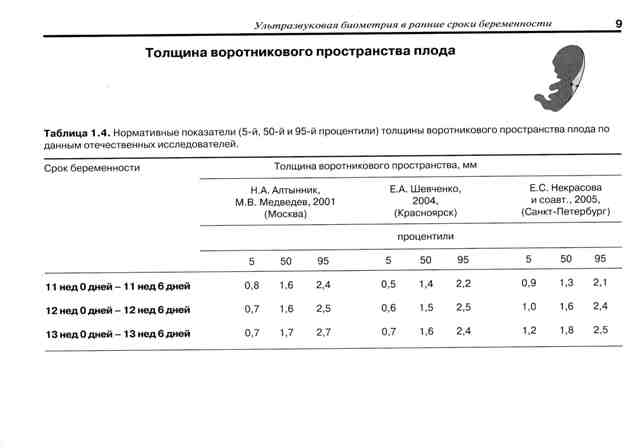
Основываясь на показатели РАРР и ХГЧ, характеризующие беременность, а также значение толщины воротникового пространства у эмбриона, судят о риске возможных дефектов. Если нормы первого скрининга не совпадают с показателями проведенных анализов, беременной женщине назначают исследование генетики будущего ребенка и биопсию ворсинок хориона.
Гипоплазия носовой кости у плода
В последние годы медицина бурно развивается, как один из видов естественных наук. И если раньше беременная женщина за весь период вынашивания ребенка сдавала незначительное число анализов и дважды в год проходила ультразвуковое обследование, то сегодня развитие ребенка в утробе матери прослеживается врачами гораздо тщательнее и о его здоровье беспокоятся различные группы специалистов.
Не стоит считать многочисленные обследования прихотью врачей. Современная медицина с их помощью позволяет выявить у будущего ребенка на ранней стадии различные патологии, которые впоследствии могут сказаться на общем состоянии здоровья малыша, да и взрослого человека.
Говоря о гипоплазии носовой кости у плода необходимо отметить, что при формировании организма ребенка длина носовой кости является существенным показателем его будущего развития.
Определить размеры носовой кости у плода можно уже с 10-12 недель его развития с помощью ультразвукового обследования.
Что такое гипоплазия костей носа у плода
Любое диагностирование беременной женщины при помощи современного и безвредного ультразвукового обследования обязательно подразумевает определение длины носовой кости у будущего ребенка. Если показатель ее длины для данного срока беременности отличается от стандартного норматива в сторону уменьшения, то говорят о том, что имеется гипоплазия носовой кости у плода.
Иногда при обследовании выявляется полное отсутствие носовых костей. В этих случаях говорят об аплазии, то есть отсутствии органа.
Для чего необходимы сведения о длине носовой кости?
Начиная с 10-11 недели от развития беременности, на УЗИ у плода отражаются четырехугольные косточки – носовые кости.
В случае их несоответствия требуемым параметрам – гипоплазии, возникает вполне обоснованное и серьезное опасение формирования у ребенка тяжелых хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. “просеивание”) – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
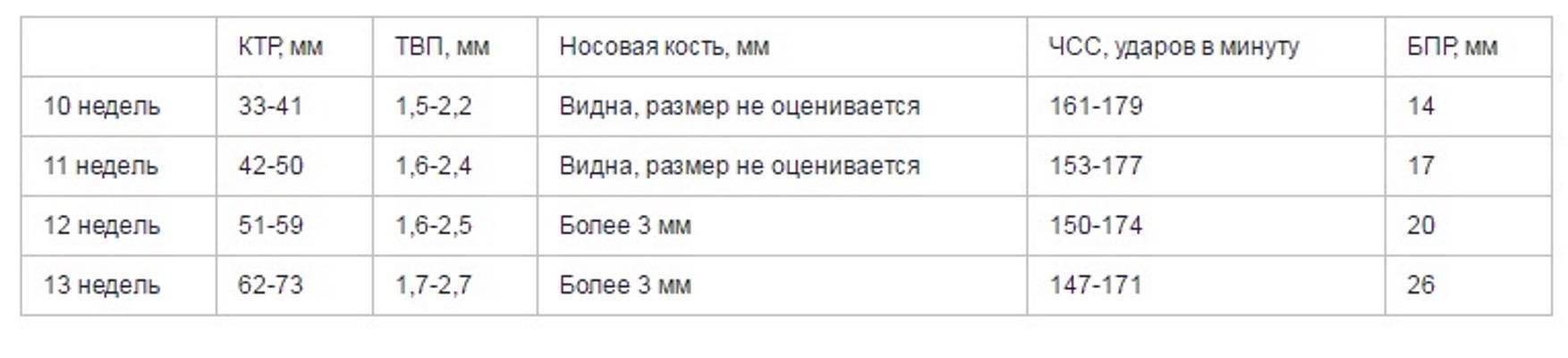
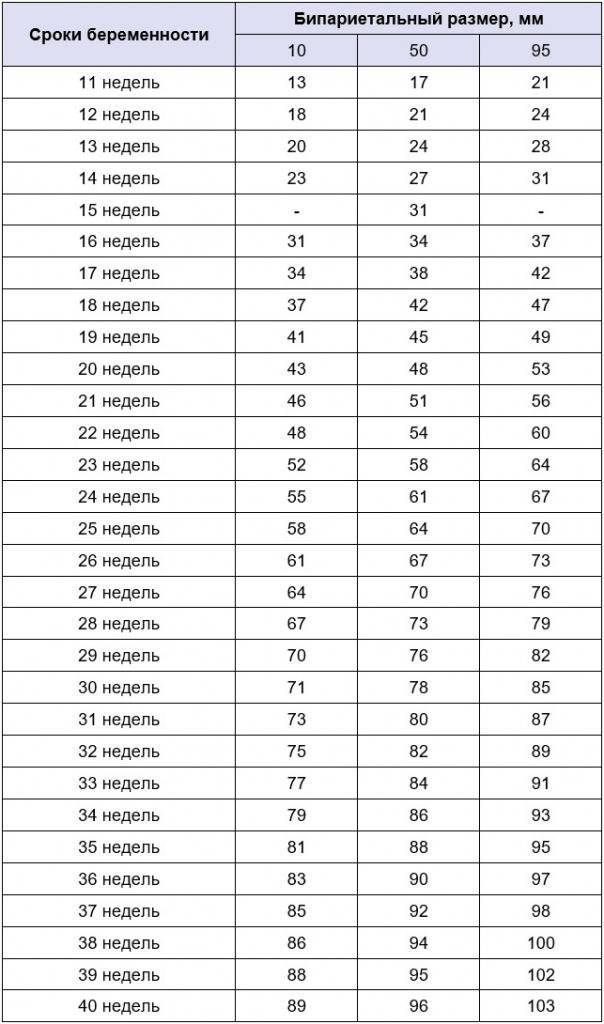
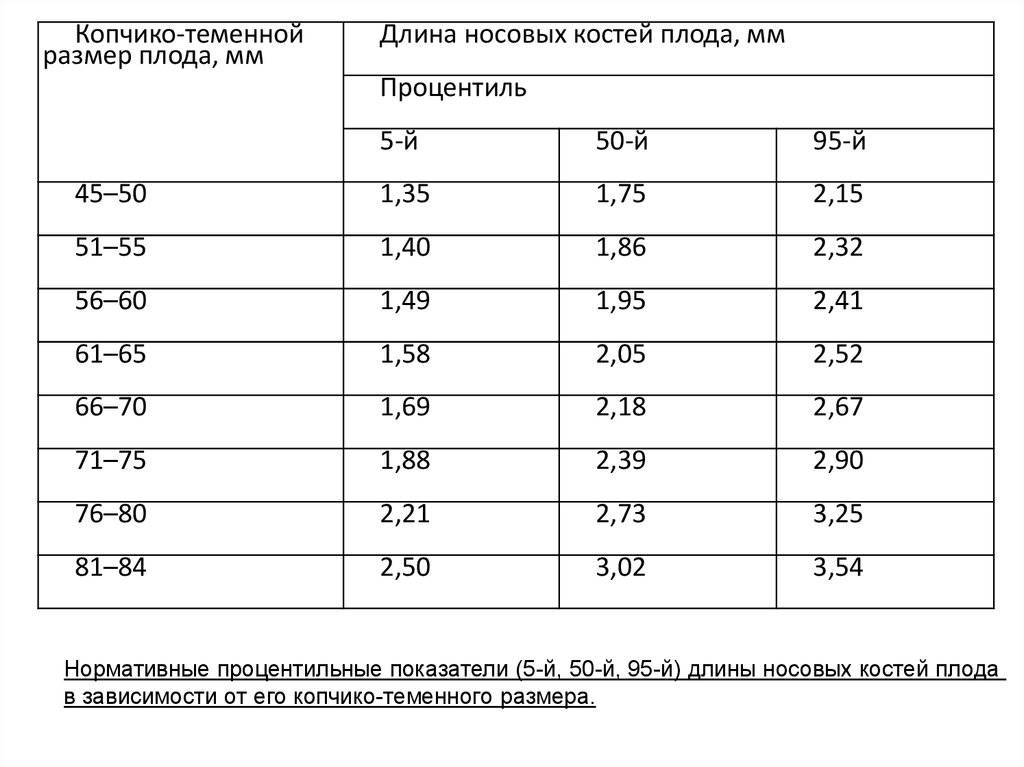
Данный комплекс диагностики проводится беременным на сроке 11–13 недель +6 дней (когда копчико-теменной размер плода составляет от 45 до 84 мм). Самым оптимальным временем для проведения скрининга считается возраст от 12 до 13 недели, так как при таком обследовании оцениваются как признаки хромосомной патологии у плода, так и анатомические структуры будущего ребенка, а на сроке в 11 недель – 11 недель +4 дня сделать это очень сложно.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
- УЗИ плода на наличие маркеров (признаков) хромосомной патологии и врожденных пороков развития;
- определение уровня биохимических маркеров хромосомных аномалий в крови беременной женщины: бета-ХГЧ и РАРР-А. Исследование проходит на специальном высокотехнологичном оборудовании Cobas e, Roshe, разрешенном для расчета риска хромосомных синдромов в программе Astraia (FMF);
- допплерометрия маточных артерий;
- цервикометрия – измерение длины шейки матки;
- сбор анамнеза (возраст, рост, вес, количество беременностей и родов, курение, сахарный диабет, артериальная гипертензия и др.);
- измерение артериального давления на обеих руках.
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
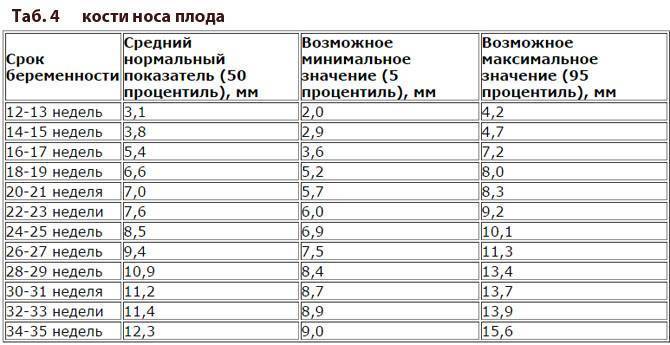
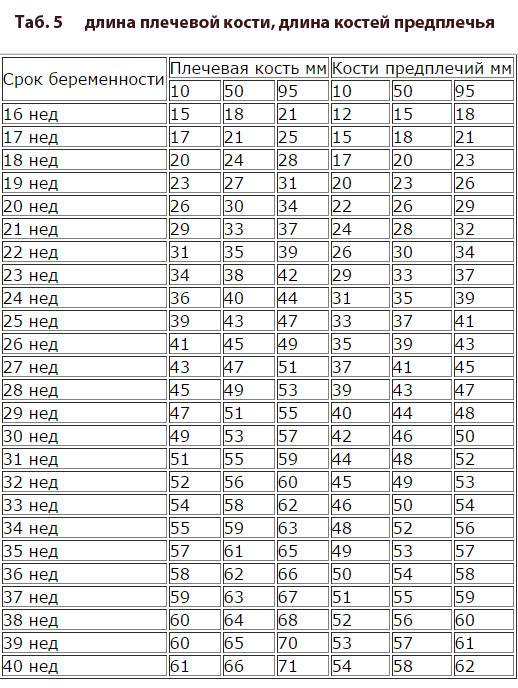
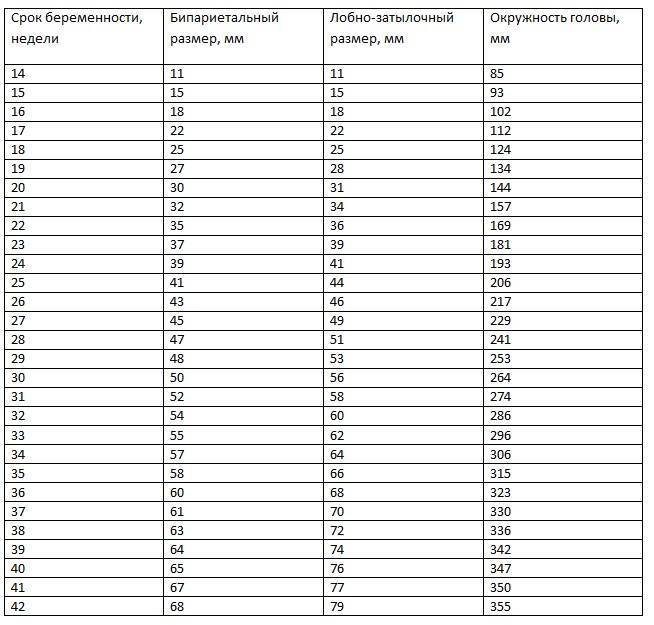
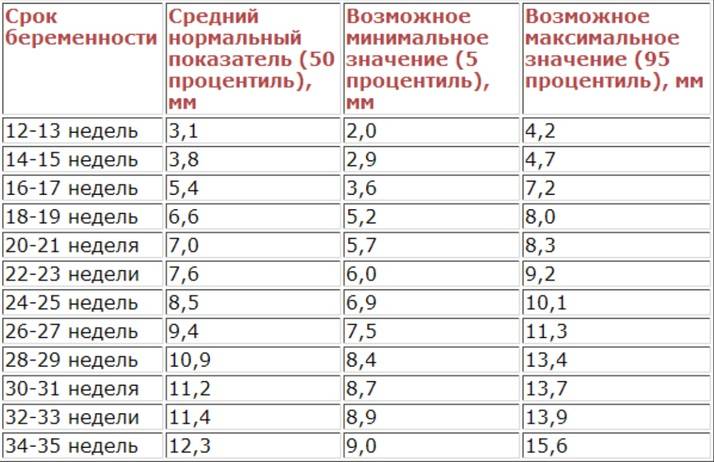
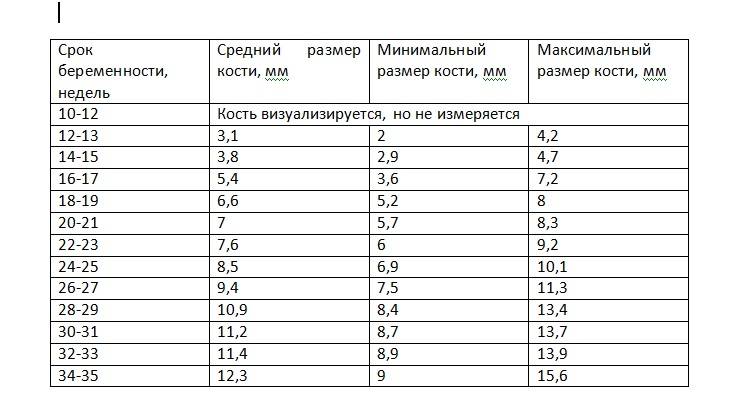
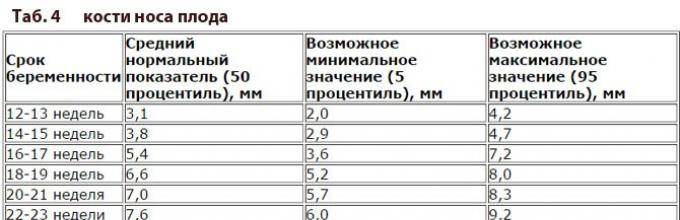
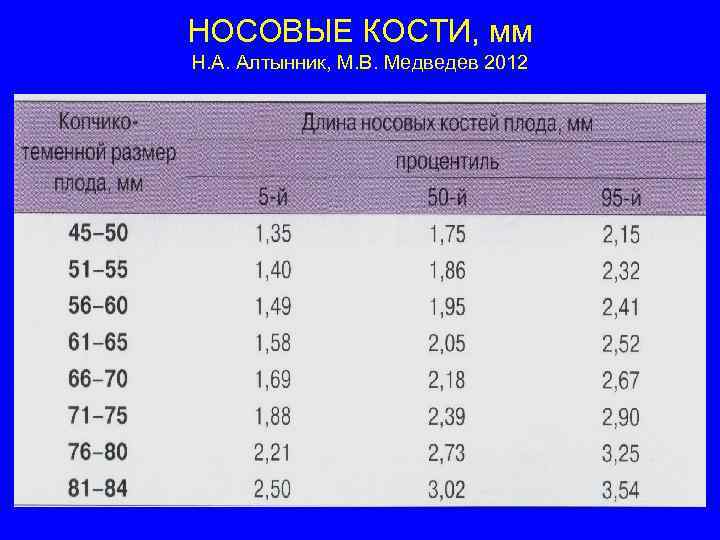
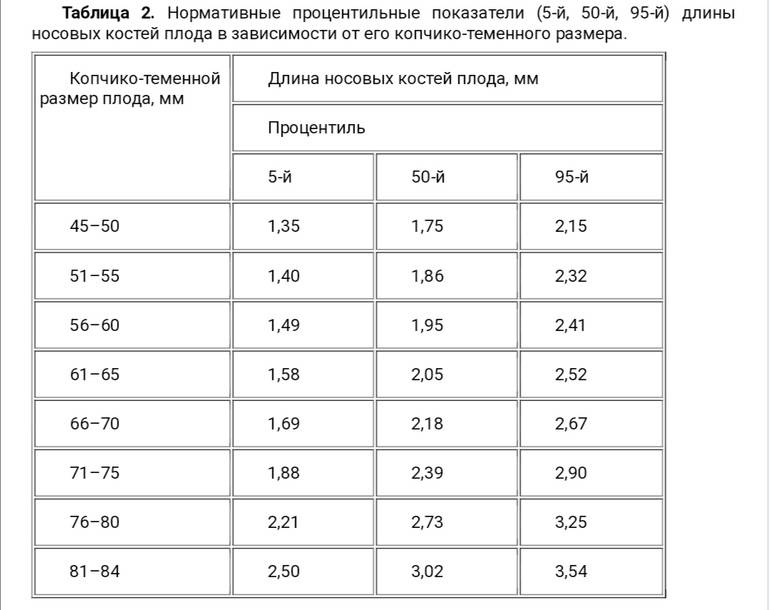
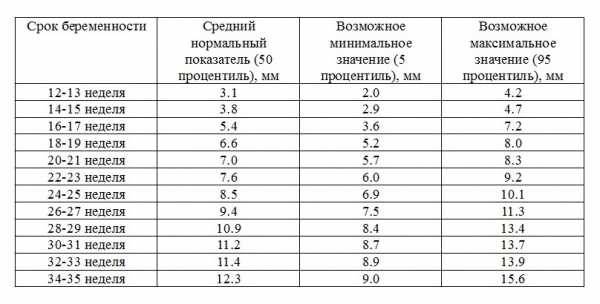
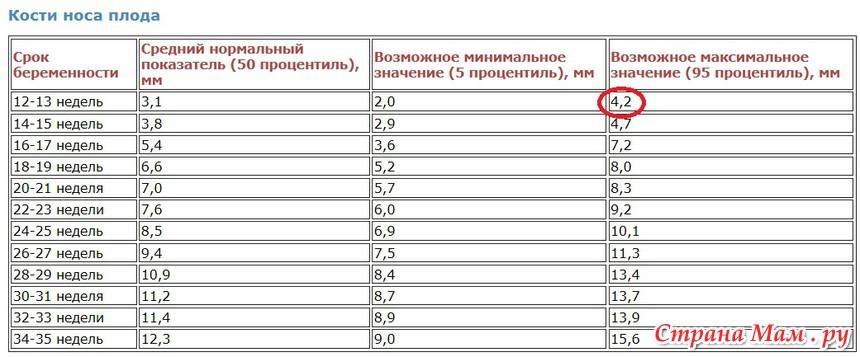
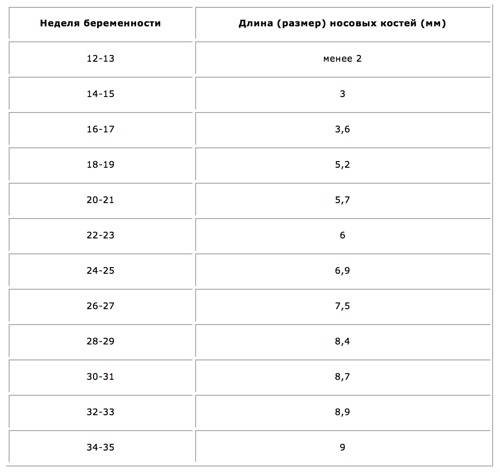
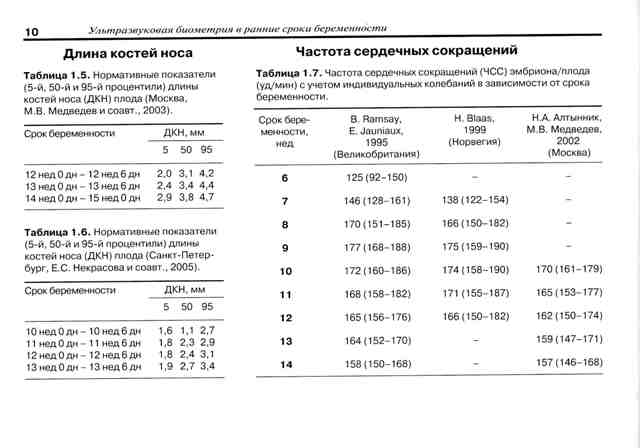
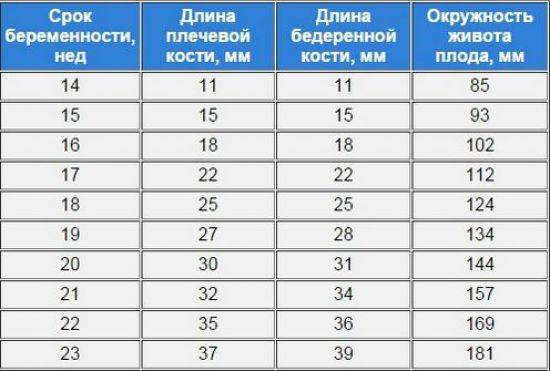
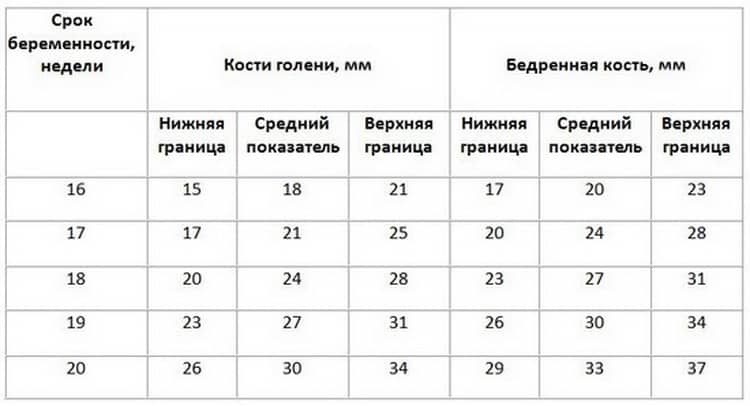
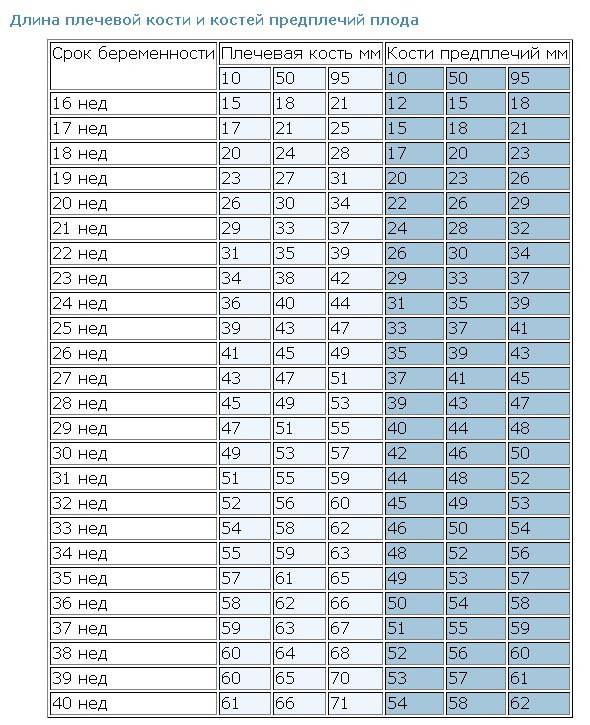
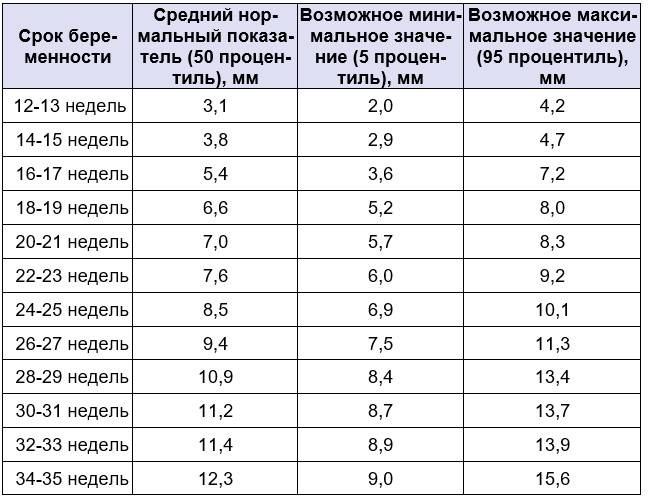
Норма носовой кости у плода по неделям
Экспертами разработаны таблицы, которые включают примерные размеры носовых костей на различных сроках беременности. Для практического применения не имеют особого значения размеры кости во втором и третьем триместрах, наиболее ценными являются показатели для первого скрининга.
Кости носа плода по неделям, таблица:
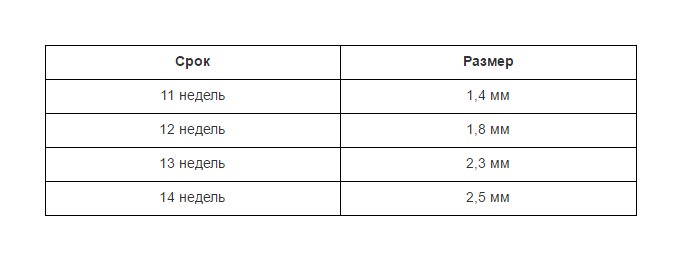
Во втором триместре кость достигает размеров около 6–8 мм, а в третьем около 9 мм.Эти сроки были получены в ходе массового обследования беременных женщин и представляют собой усредненные значения этого показателя.
Следует понимать, что ультразвуковое исследование достаточно субъективно. Даже обнаружение отклонения от идеальной нормы не позволяет точно судить о наличии патологического процесса.
Причина патологии
Вызвать отклонение в развитии носовой кости может хромосомная аномалия или воздействие неблагоприятных факторов внешней среды.
Причины гипоплазии носовой кости достаточно многообразны. Ими могут быть:
- Неблагоприятное воздействие лекарственных препаратов во время беременности.
- Интоксикации – курение, алкоголь, употребление наркотических средств.
- Наследственная предрасположенность к развитию хромосомных аномалий.
- Тяжелые травмы во время срока гестации.
- Инфекционная патология. Вирусы краснухи и гриппа, токсоплазма.
- Отравление химическими веществами на работе и в быту.
- Воздействие излучения и радиации.
Исключить воздействие неблагоприятных факторов очень важно для нормального вынашивания и рождения здорового малыша
Дополнительные методы диагностики
После того, как на мониторе прибора для ультразвукового исследования будет обнаружена гипоплазия костей носа у плода, врач направит пациентку на дальнейшее обследование.
- В первую очередь врач проводит повторное УЗИ, при помощи которого осуществляется измерение не только косточки носа, но и других органов. Если развитие эмбриона, за исключением длины носовой кости, соответствует его возрасту, риск генетической аномалии минимален. В ряде случаев повторно проведенное УЗИ показывает, что первый результат был ложным.
- Самый точный метод выявления генетических отклонений плода – амниоцентез.