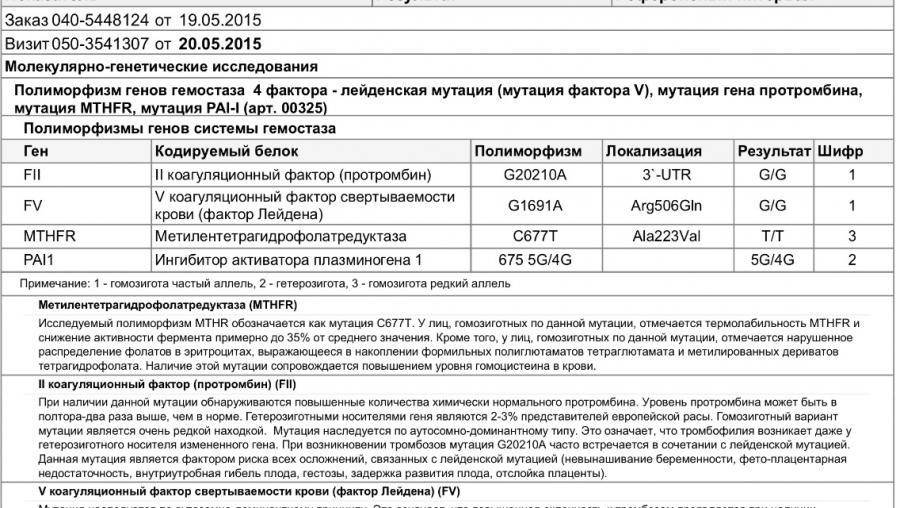
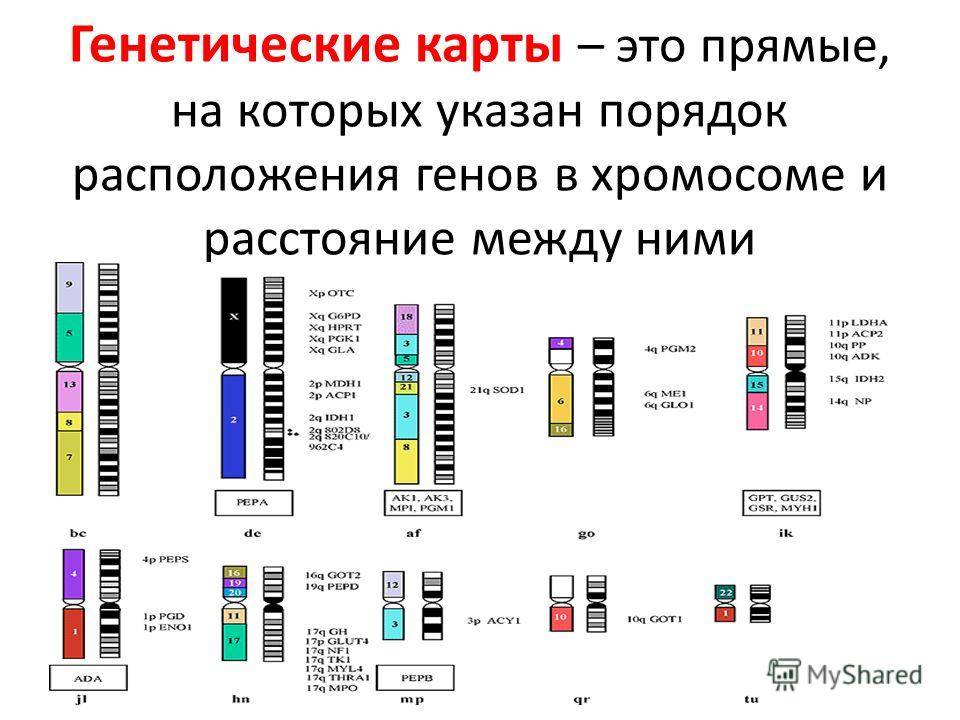
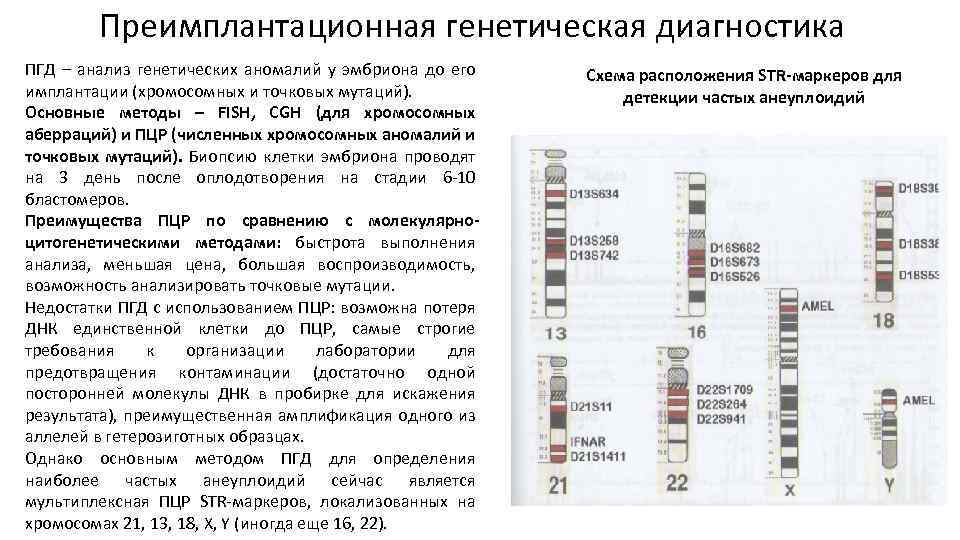
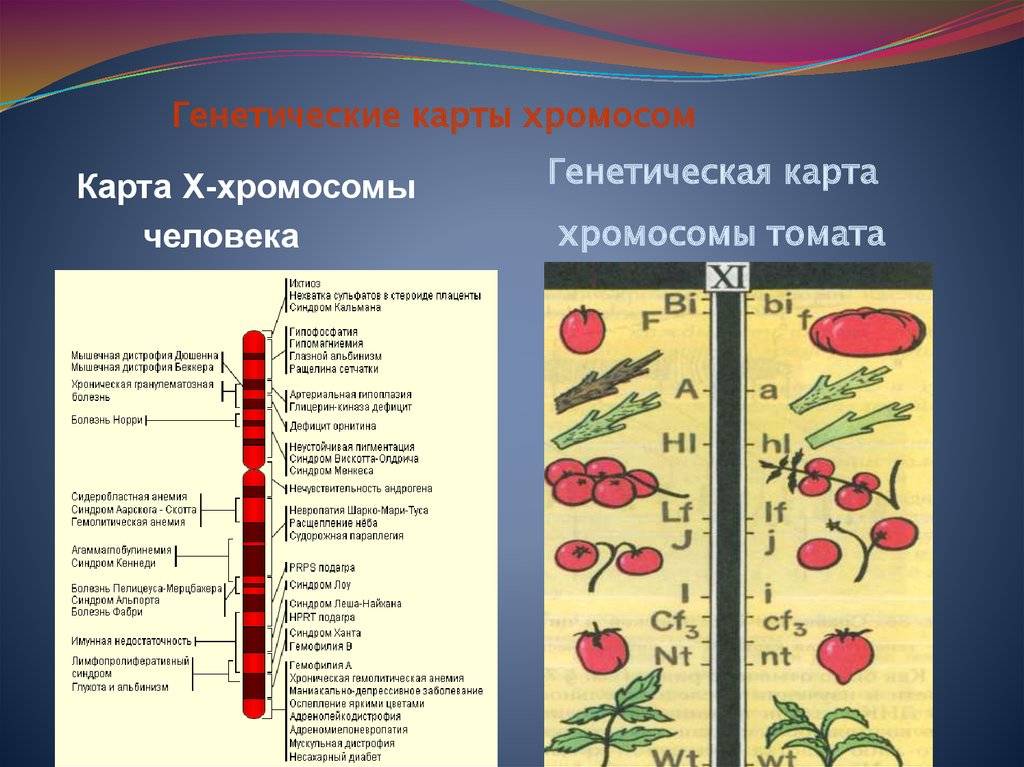
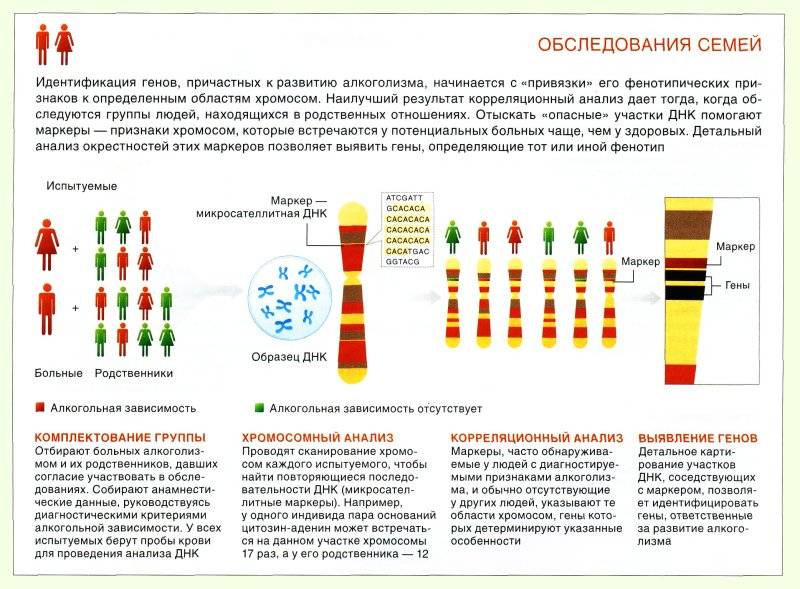
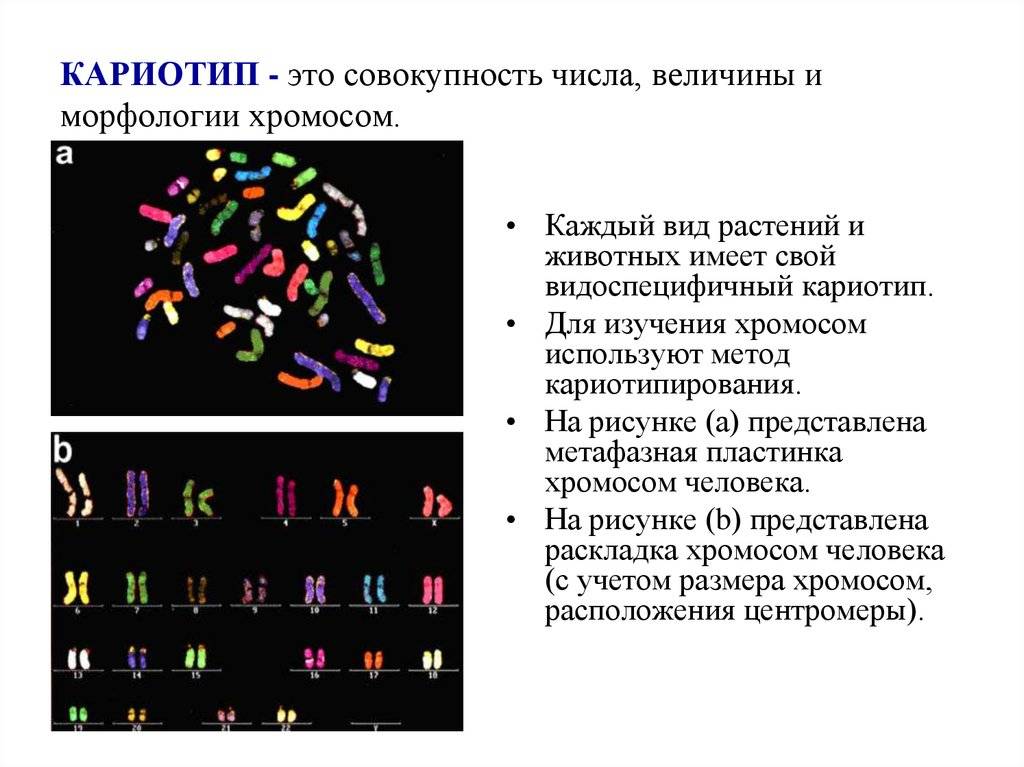
Хромосомная патология – синдром дисомии по Y хромосоме
Синдром дисомии по Y хромосоме описан сравнительно недавно – в 1961 году. Синдром дисомии по Y хромосоме – это кариотип 47. ХYY, встречается редко – один новорожденный малыш на 1000. Дети с дисомией по Y хромосоме не отличаются от своих сверстников, ростом чаще всего выше среднего. У взрослых мужчин рост в среднем около 186 см. Практически не встречаются отличия со здоровыми людьми в половом, умственном и физическом развитии, у большинства мужчин соответствует норме гормональный статус и плодовитость. В 35% случаев патологии встречаются характерные для заболевания признаки: выступающие надбровные дуги и переносица, грубые черты лица, большая нижняя челюсть, крупные ушные раковины, зубы имеют дефекты покрывающей их эмали, очень часто встречается деформация коленных и локтевых суставов. Заболевание характеризуется повышенной внушаемостью больного, подражательностью, дети с таким синдромом быстро схватывают отрицательные формы поведения сверстников. Для таких больных характерно агрессивное поведение, импульсивность и взрывчатость.
Зачем нужна пренатальная диагностика?
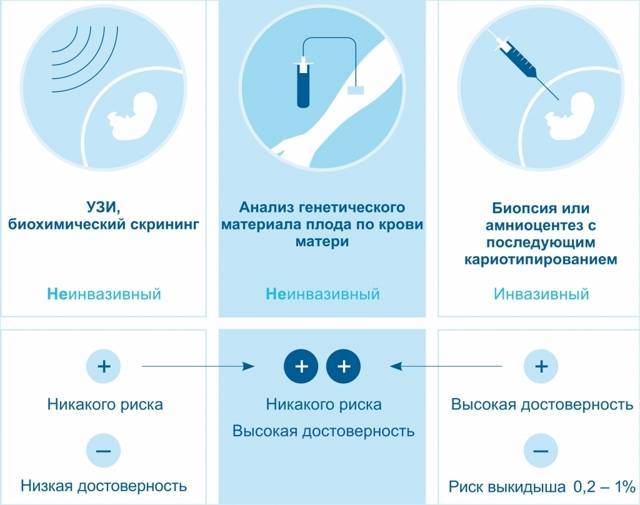
Предсказать возможные генетические патологии на протяжении беременности помогают различные методы. Прежде всего, это ультразвуковое исследование (скрининг), с помощью которого врач может заметить отклонения в развитии плода.
Второй этап пренатального скрининга при беременности – биохимический скрининг (анализ крови). Эти анализы, также известные как «двойной» и «тройной» тесты, сегодня проходит каждая беременная. Он позволяет с некоторой степенью точности спрогнозировать риск существования хромосомных аномалий плода.
Хромосомные исследования не обязательны для всех беременных, однако существуют и определенные показания:
будущие родители – близкие родственники;
будущая мать старше 35 лет;
наличие в семье детей с хромосомной патологией;
выкидыши или замершие беременности в прошлом;
потенциально опасные для плода заболевания, перенесенные во время беременности;
прием медикаментов, не рекомендованных при беременности;
незадолго до зачатия кто-то из родителей подвергался ионизирующему излучению (рентген, лучевая терапия);
риски, выявленные в результате УЗИ.
Когда обращаться к генетику
Генетический тест Атлас включает бесплатную консультацию генетика, который помогает разобраться в результатах теста. Наши генетики специализируются на выявлении рисков наследственных моногенных и многофакторных заболеваний, и при необходимости посоветуют пройти дополнительную диагностику.
Дисклеймер: Генетический тест Атлас создан в информационных и образовательных целях. Только специальные диагностические тесты, назначенные врачом, могут подтвердить генетические риски.
Статус носителя не повод для беспокойства. Для большинства людей это не несет никакой угрозы и не значит, что заболевание обязательно проявит себя
Если результаты теста показывают носительство, на это стоит обратить внимание при планировании семьи
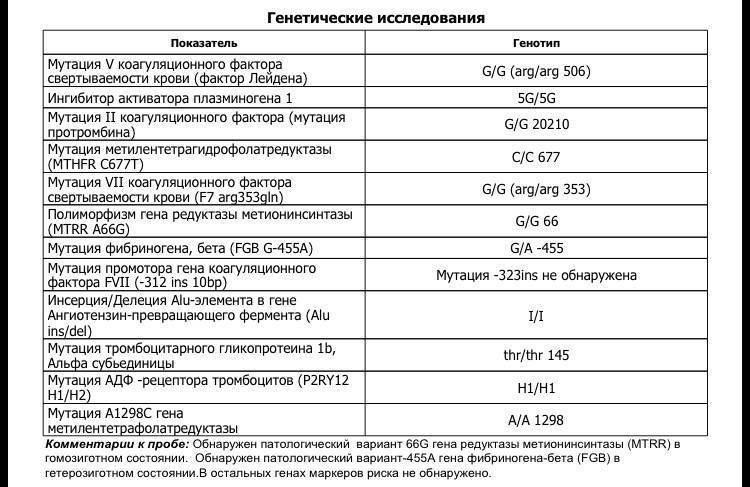
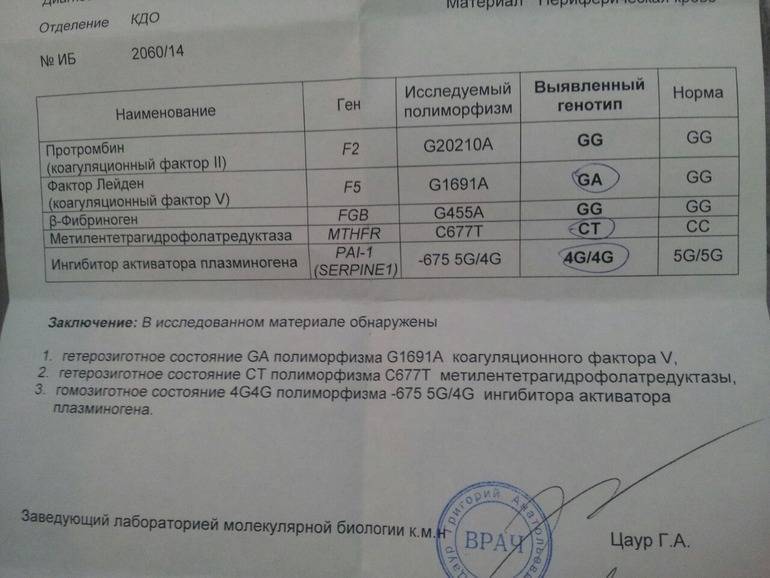
Генетические анализы при подозрении наличия хромосомных аномалий
На основании заключения УЗИ или при неблагоприятных результатах биохимического скрининга генетик может предложить будущей маме пройти инвазивное исследование. В зависимости от срока это может быть биопсия хориона или плаценты, амниоцентез или кордоцентез. Такое исследование дает высокоточные результаты, но в 0,5% случаев такое вмешательство может стать причиной выкидыша.
Забор материала для генетического исследования проводят под местной анестезией и при УЗИ-контроле
Тонкой иглой врач делает прокол матки и осторожно берет генетический материал. В зависимости от срока беременности это могут быть частицы ворсин хориона или плаценты (биопсия хориона или плаценты), амниотическая жидкость (амниоцентез) или кровь из пуповиной вены (кордоцентез)
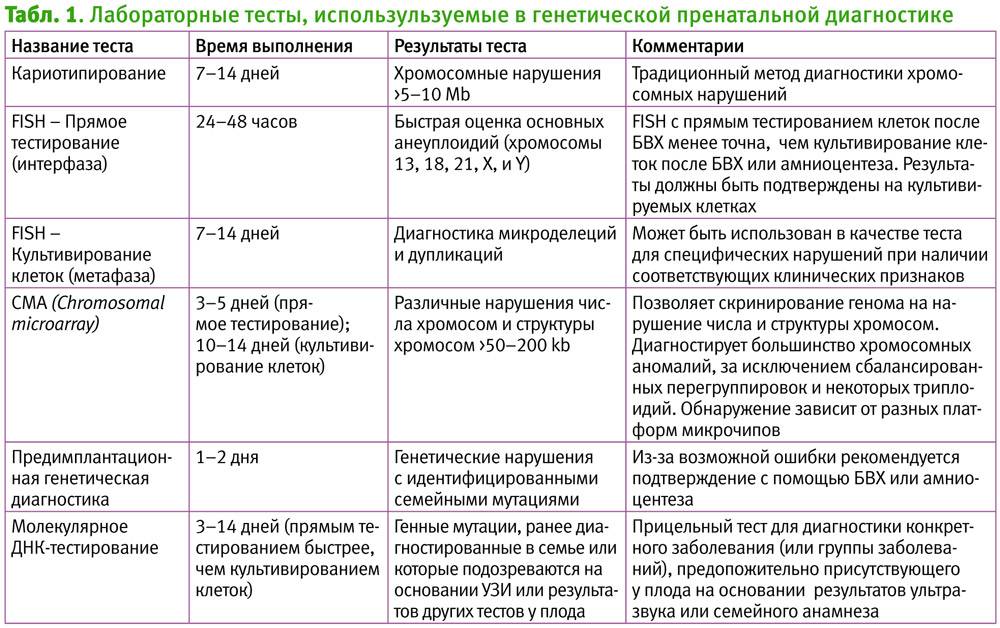
Полученный генетический материал оправляют на анализ, который позволит определить или исключить наличие многих хромосомных аномалий: синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера (точность – 99%) и синдром Клайнфельтера (точность – 98%).
Делать этот тест можно начиная с 10 недели беременности
Важно понимать, что этот тест пока мало распространен в России, его делают очень немногие клиники, и далеко не все врачи считаются с его результатами. Поэтому нужно быть готовыми к тому, что врач может настоятельно рекомендовать инвазивное обследование в случае высоких рисков по УЗИ или биохимическому скринингу
Как бы там ни было – решение всегда остается за будущими родителями.
В нашем городе неинвазивные пренатальные генетические тесты делают клиники:
«Авиценна». Тест Panorama. Неинвазивная пренатальная генетическая диагностика анеуплоидий 42 т.р. Неинвазивная пренатальная генетическая диагностика анеуплоидий и микроделеций – 52 т.р
«Алмита». Тест Panorama. Стоимость от 40 до 54 т.р. в зависимости от полноты исследования.
«УЗИ-студия». Тест Prenetix. Стоимость 38 т.р.
Как проводится НИПТ в клинике «Линия жизни»?
Какой-то подготовки тестирование не требует. Единственная рекомендация – анализ сдается натощак, накануне следует избегать жирной пищи. Чтобы сдать анализ, беременная женщина приходит к нам в клинику. Специалист берет у неё кровь из вены, после этого будущая мама отправляется домой, а образец крови передается генетикам.
Специалисты выделяют из материнской крови макромолекулу ДНК плода и исследуют её по технологии NGS (секвенирование нового поколения). Этот передовой метод с точностью более 99% выявляет риски наличия и развития хромосомных патологий. Дополнительно, по желанию родителей, специалисты могут определить пол малыша. Здесь точность составляет уже 100%.
По результатам анализа генетик готовит заключение, которое выдается на руки родителям (информация конфиденциальна, больше никто не имеет к ней доступа). Результаты теста готовы через 10 дней после сдачи крови.
Плюсы неинвазивной пренатальной диагностики в центре «Линия жизни», Москва
- Безопасность для ребёнка. Неинвазивное исследование не предполагает никакого воздействия на плод. В отличие от инвазивных методик НИПС не затрагивает органы и ткани малыша.
- Безболезненность для будущей мамы. В «Линии жизни» кровь на анализ берут опытные медицинские сестры. Для точного тестирования достаточно 20 миллилитров венозной крови.
- Ранний срок диагностики. Тест можно проводить, начиная с 10-й недели беременности.
- Точность. Практически всегда НИПТ ставит точку в постановке диагноза. Вероятность ошибок не превышает 0,1%.
Почему цена на НИПС полностью оправдана?
По данным ВОЗ, каждый год от врожденных пороков развития погибает 3,3 миллиона малышей до 5 лет. Выживает при врожденных пороках примерно столько же, но живут такие дети с инвалидностью, часто очень тяжёлой. Неинвазивный пренатальный ДНК тест позволяет заранее выявить хромосомные аномалии.
- Синдром Дауна 1:700
- Синдром Шерешевского-Тернера 1:1500
- Синдром Клайнфельтера 1:700
- Синдром Эдвардса 1:6000
- Синдром Патау 1:7000
Во-первых, важно снять тревожность у будущей мамы. Если беременность долгожданная, она может сопровождаться многочисленными переживаниями за здоровье малыша, а маме важно беречь себя от стресса
Необходимо пройти тест и успокоиться.
Во-вторых, при многих хромосомных отклонениях возможно достаточно высокое качество жизни
И тут важно, чтобы семья была готова к диагнозу, ведь малыш будет нуждаться в особой поддержке и специализированной медицинской помощи с самого рождения. НИПТ позволяет выполнить это условие
Если учесть все преимущества теста, его достоверность и важность для родителей, вывод очевиден – цена диагностики полностью оправдана
Что же делать?
Современная медицина расшифровала геном человека, много чего знает о наследственных заболеваниях и болезнях, связанных с хромосомными нарушениями, и даже есть такая наука, как генная инженерия. Но на пути лечения тысяч выживших детей с синдромом Дауна и другими синдромами лежат две проблемы. Первая – невозможно привести в порядок кариотип десятков триллионов одного организма. Вторая – симптоматическое лечение также вызывает затруднение, т.к. медикам приходится иметь дело не с одной конкретной болезнью, а с глобальной рассогласованностью работы органов, тканей и систем, при которой страдает весь организм. Пока что «переплюнуть» природу в тонких настройках живого тела, то, что дается нормальному младенцу от рождения, невозможно. Тысячи химических согласованных между собой реакций в норме взаимодействуют как хорошо прилаженные друг к другу детали в часах, обеспечивая организму иммунитет, пищеварение, метаболизм, да и саму высшую нервную деятельность. Когда младенец уже появился на свет, то исправлять что-либо пока не представляется возможным.
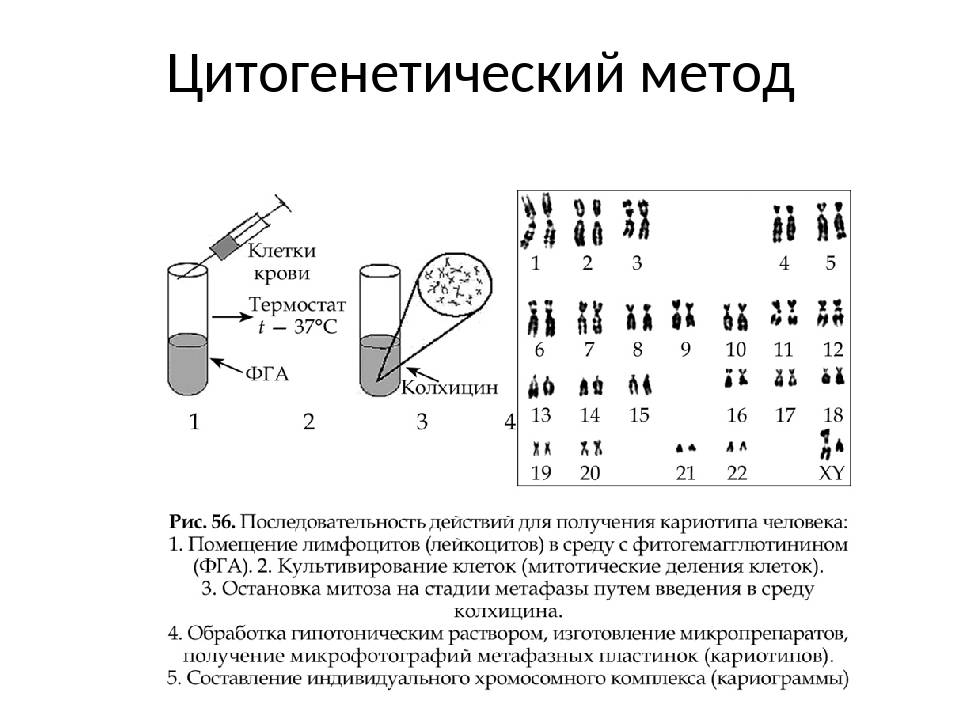
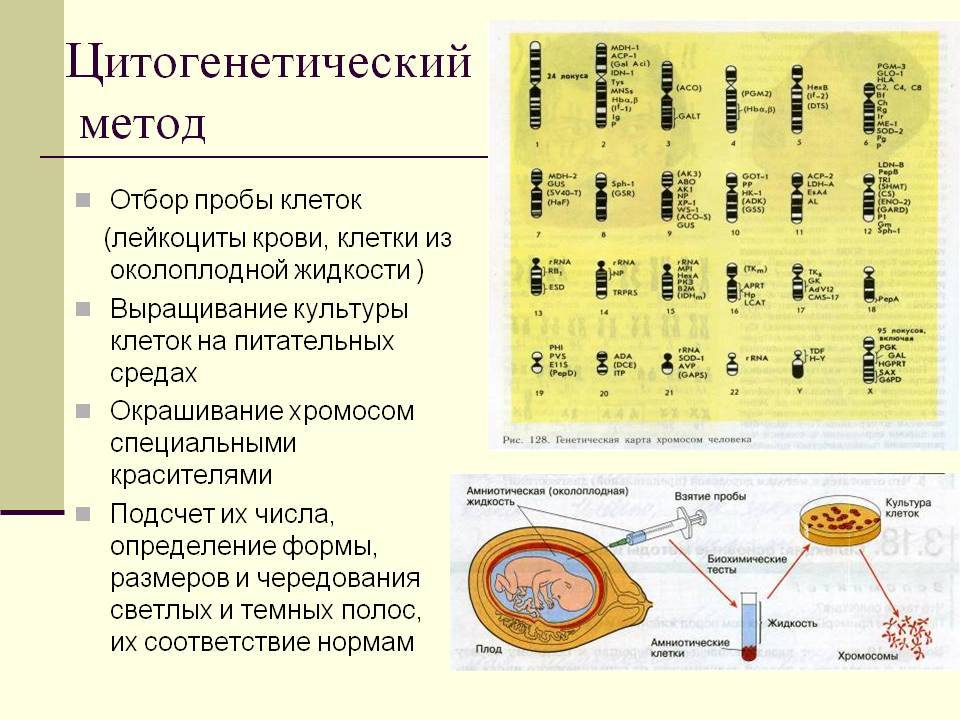
Но есть и повод порадоваться – хромосомные болезни легко диагностировать. Для этого нужно в начале беременности либо взять пробу околоплодной жидкости, либо даже просто кровь из вены матери (часть генетического материала плода во время беременности находится в крови матери). Выделить из одной из этих субстанций клетки эмбриона и заставить их делиться – это сделать сегодня так же просто, как вырастить культуру бактерий на питательной почве. Увидеть нехватку или излишек хромосом, или их явные повреждения не представляет собой проблемы у квалифицированного персонала. Разумеется, этические моменты никто не отменял, но это индивидуальное право выбора.
В завершение, пожалуй, стоит отметить, что риск родить дитя с синдромом Дауна резко увеличивается у женщин после 40 лет, а у мужчин зачать – после 42-х.
Автор Евгения Арбатская
Источник Сибирский медицинский портал
Описание
Азооспермия — это тяжёлая форма мужского бесплодия, при которой в семенной жидкости (эякуляте) отсутствуют сперматозоиды.
Половина всех бесплодных пар страдает из-за неспособности мужского организма к оплодотворению. При исключении анатомических, гормональных и инфекционных факторов, азоо- или олигозооспермии это состояние может определяться генетическими нарушениями. Процесс сперматогенеза контролируется большим количеством генов, расположенных как на аутосомах, так и на половых хромосомах, в особенности на Y-хромосоме. Мутации этих генов могут приводить к нарушению подвижности, морфологических и фертильных свойств сперматозоидов, блоку сперматогенеза.
AZF-локус Y-хромосомы
AZF локус — область на Y-хромосоме, содержащая три региона — AZFa, AZFb, AZFc. Каждый регион состоит из отдельных генов, отвечающих за сперматогенез. Изменения в этих генах могут стать причиной разнообразных нарушений в качественных и количественных показателях эякулята — от уменьшения активности до нулевой концентрации половых клеток. Азооспермия, олигозооспермия тяжелой степени и криптозооспермия считаются наиболее тяжелыми формами бесплодия у мужчин. Частота обнаружения микроделеций
Частота обнаружения AZF-микроделеций значительно варьирует от 1 до 55%. В среднем она составляет 10–15% среди пациентов с азооспермией, 5–10% — среди пациентов с олигозооспермией тяжелой степени. У пациентов с нормозооспермией в некоторых случаях отмечено обнаружение делеций, захватывающих AZFc-субрегион. Обобщение многочисленных данных литературы показывает, что AZF-микроделеции обнаруживаются у 7,3% мужчин с бесплодием. Большая часть микроделеций найдена у пациентов с азооспермией, в 28% случаев — у пациентов с олигозооспермией тяжелой степени (количество сперматозоидов менее 5 млн/мл) и реже (6%) — у мужчин с количеством сперматозоидов более 5 млн/мл.Делеция — потеря участка гена. В регионе AZF делеция может быть полной и частичной. При полной утрачивается весь регион – AZFa, AZFb, AZFc. При частичной выпадает один или несколько регионов. Чаще всего встречается делеция AZFc. В зависимости от того, какой регион утрачен, развивается различная степень нарушения сперматогенеза. Так, при потере AZFa или AZFb+с практически невозможно получить сперматозоиды для оплодотворения, а при делеции AZFс прогноз более благоприятен. При частичной делеции того или иного региона, степень нарушений и прогноз могут быть различны. Показания к исследованию AZF-фактора:
- диагностика причин бесплодия у мужчин;
- нарушение процесса сперматогенеза с неустановленной этиологией;
- выявленные случаи нарушения репродуктивной функции по мужской линии в семейном анамнезе;
- подготовка к ЭКО и оценка вероятности его проведения;
- нарушение процесса сперматогенеза при сохраненной эндокринной функции яичек.
Подготовка
Генетическое обследование не требует специальной подготовки. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.
Перед диагностикой не рекомендуется подвергать себя стрессовым ситуациям, принимать спиртные напитки и курить. Рацион и прием лекарственных препаратов не влияет на результат исследования.Интерпретация результатов
Для интерпретации результатов генетического тестирования требуется консультация врача-генетика.
Описание
Синдром Мартина-Белл—сцепленное с полом наследственное заболевание, характеризующееся умственной отсталостью, определенными фенотипическими особенностями и нарушениями аутистического спектра.
При данной патологии ломкость затрагивает всегда один и тот же участок Х-хромосомы, где локализован мутантный ген.Причина заболевания
Основная причина синдрома Мартина-Белл — выключение гена FMR1 в Х-хромосоме в следствии мутации, в результате чего нарушается секреция специфического белка. Белок FMR нужен для нормального развития нервной системы. При мутации меняется число повторов последовательностей ЦГГ в гене. Чем больше количество повторов, тем более выраженная симптоматика заболевания.
В 1/3 случаев, заболевание характеризуется как типичное Х-сцепленное рецессивного типа. Заболевание проявляется исключительно у лиц мужского пола. Генотип мужчины устанавливается по его фенотипу: если он болен, то гемизиготен по аномальному гену, если здоров, то свободен от него. Женщины-носительницы мутантного гена, как правило, фенотипически здоровы. Однако в большем числе случаев (2/3), наследование синдрома носит характер нерегулярного сцепленного с Х-хромосомой, возможна передача маркёрной хромосомы здоровыми мужчинами (облигатными носителями), в потомстве дочерей которых отмечаются случаи рождения больных сыновей.
Клинические проявления
При рождении масса тела ребенка часто повышена — от 3,5 до 4 кг.
У подростков и взрослых больных отмечается макроорхизм при отсутствии изменений эндокринной функции.
Системные соматические изменения затрагивают связочный аппарат, хрящ, кожу, костную систему. У больных следующие признаки строения лица: большая голова с высоким и широким лбом, длинное лицо с увеличенным подбородком, несколько уплощенная средняя часть лица, тупой, слегка клювовидно загнутый кончик носа. Уши большие, иногда оттопыренные, низко расположенные. Кисти и стопы широкие, дистальные фаланги пальцев также широкие, суставы имеют повышенную подвижность. Кожа нередко гиперэластична.
Неврологическая симптоматика при данном синдроме характеризуется мышечной гипотонией и дискоординацией движений, в меньшей степени отмечаются экстрапирамидные, пирамидные и глазодвигательные нарушения.
Ведущим психопатологическим нарушением является интеллектуальное недоразвитие. Степень умственной отсталости различна. У больных своеобразная речь по типу «бормочущей». Отмечаются нарушения поведения: синдром двигательной расторможенности, выраженная аффективная возбудимость, агрессивность.
Одна из частых психопатологических особенностей — шизофреноподобная симптоматика, включающая в себя подпрыгивания, похлопывания руками, повороты вокруг своей оси, встряхивание кистями, «манежный» бег, разнообразные гримасы, монотонное хныканье.
Помимо умственной отсталости, чаще всего у больных отмечаются проявления раннего детского аутизма. У больного ребенка отсутствует потребность в контактах с окружающими, отгороженность от внешнего мира, слабость эмоционального реагирования по отношению к близким, недостаточность реакций на зрительные и слуховые раздражители, приверженность к сохранению неизменности окружающего, боязнь всего нового, однообразность поведения со склонностью к стереотипным примитивным движениям, разнообразные расстройства речи, непереносимость взгляда в глаза, взгляд «мимо» и «сквозь» людей.Подготовка
Генетическое обследование не требует специальной подготовки.
Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Перед диагностикой не рекомендуется подвергать себя стрессовым ситуациям, принимать спиртные напитки и курить.
Рацион и приём лекарственных препаратов не влияет на результат исследования.Интерпретация результатов
Для интерпретации результатов генетического тестирования требуется консультация врача-генетика.
Зачем нужны?
Что могли предложить государственные и частные медучреждения несколько лет назад, да и сейчас тоже? Прежде всего, это двойной скрининг в 11-13 недель: УЗИ, на котором замеряют КТР, ТВП и наличие/размер носовой кости ребенка + биохимический анализ крови, оценивающий уровни β-ХГЧ и PAPP-A. Исходя из данных УЗИ, анализа крови и возраста матери система просчитывает индивидуальные риски рождения ребенка с хромосомной патологией. При высоких рисках генетик предлагает провести инвазивную диагностику (биопсию хориона, амниоцентез, кордоцентез) или подождать повторного скрининга в 16-18 недель. Но каково это – жить в ожидании?
Давайте добавим к этому то, что беременность после ЭКО особенно долгожданная, выстраданная. И если не проводилась предимплантационная генетическая диагностика эмбрионов, то мысли о хромосомной патологии нет-нет, но добавят свою ложку дегтя. А инвазивный скрининг пугает еще сильнее, ведь с ним всегда остается вероятность непреднамеренного прерывания беременности и внутриутробного инфицирования. А между тем вероятность рождения ребенка «с особенностями» достаточно велика.
Риск рождения ребенка с хромосомной патологией
синдром Дауна | синдром Шерешевского-Тернера | синдром Клайнфельтера | синдром Эдвардса | синдром Патау | триплоидия |
1:700 | 1:1 500 | 1:700 | 1:6 000 | 1:7 000 | 1:1 000 |
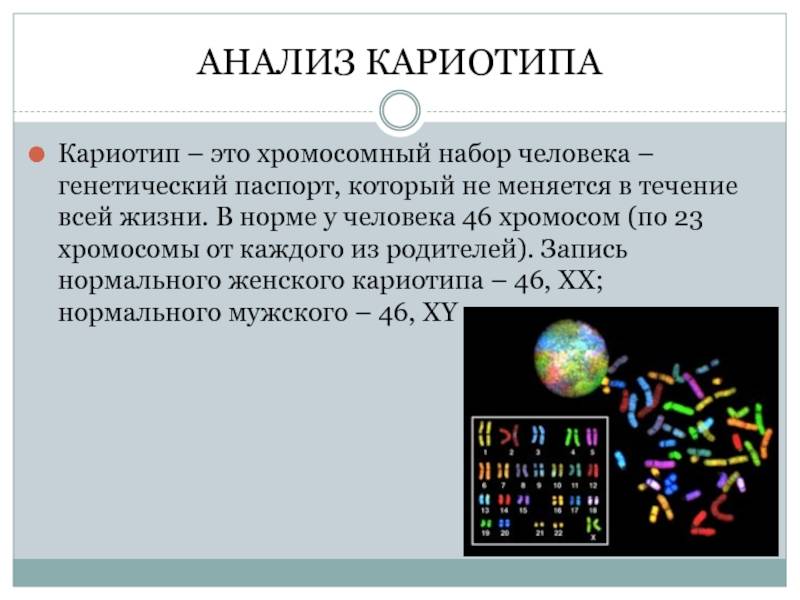
Хромосомный паспорт
– Обязательно ли при планировании ребенка посещать генетика?
– Обязательно, особенно если ни у мужчины, ни у женщины детей нет. Непременно следует посетить генетика, если кто-то из супругов проходил серьезное лечение. Тем более, если в роду были люди с генетическими или хромосомными болезнями, случались выкидыши, регрессы.
Статья по теме
«Аборт – личное дело каждой женщины». Психолог – о прерывании беременности
– А есть какие-то анализы, по которым можно узнать, правильное ли количество хромосом, нет ли генетических заболеваний?
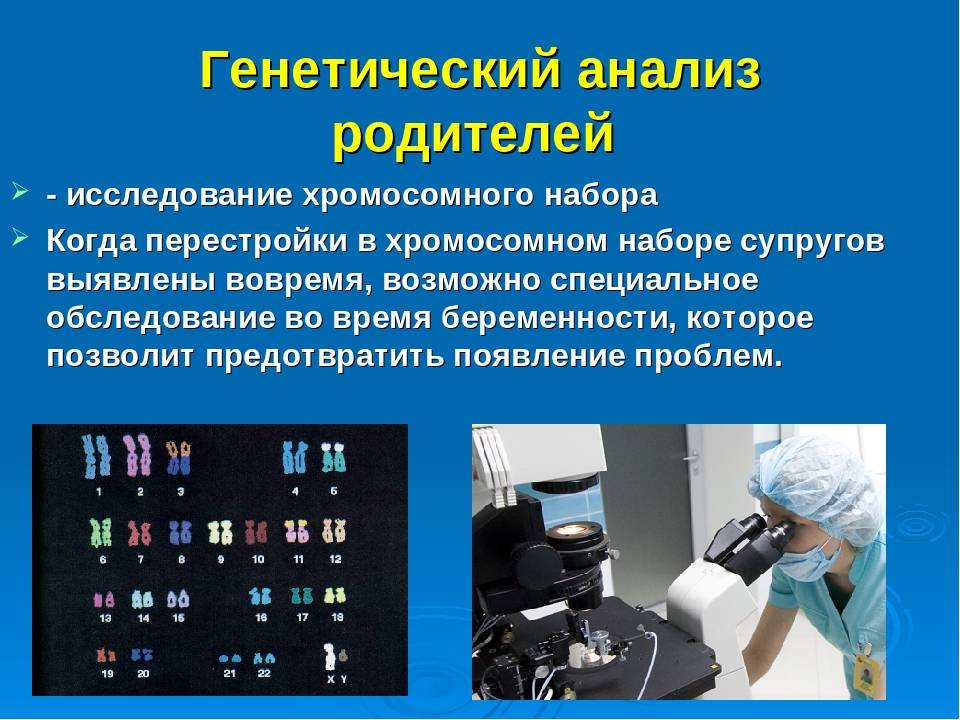
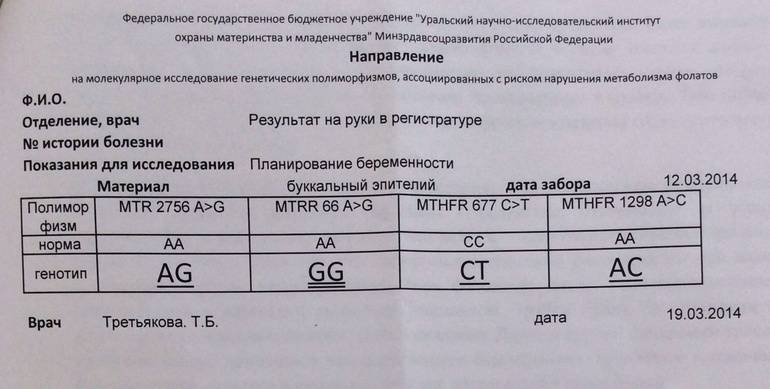
– Увидеть карту своих хромосом можно. Для этого нужно сдать кровь из вены на кариотип. Это хромосомный паспорт человека. Если все они расположены по парочкам, как в учебнике биологии, можно выдохнуть. Если склеены, то во время беременности понадобится усиленное наблюдение. Хромосомный паспорт нужно знать каждому, чтобы потом не искать виновного в рождении больного ребенка. Если есть уже здоровый ребенок, то кариотип необязателен, но обсудить с генетиком планирование следующей беременности все же стоит.
Анализ крови. Фото: pixabay.com
Что касается генетических болезней, то можно сделать расшифровку ДНК. Еще несколько лет назад такой анализ стоил миллионы, сейчас его цена 99 тысяч, тоже немалые деньги, но человек получает всю информацию о своих генах, наследственных болезнях.
Статья по теме
Злокачественная – не значит приговор. Что мы знаем о раке головного мозга?
– Раньше женщинам за 35 не рекомендовали рожать ребенка из-за риска возникновения патологий плода, сегодня средний возраст планирования первенца как раз приходится на этот возраст. Как вы относитесь к беременности, когда тебе немного за тридцать?
– Пока генетики не делали диагностику хромосом плода во время беременности на сроке с 9 до 19 недель, по заключениям ВОЗ, лечение бесплодия у женщин старше 35 лет было запрещено. Если же женщина беременела, и рождался ребенок с синдромом Дауна, в 1/3 случаях он погибал до года, никто реанимацию не проводил. Средняя продолжительность жизни у таких людей была 16 лет. Сейчас медицина продвинулась далеко вперед, детей с синдромом Дауна реанимируют, они живут до старости, только умственная отсталость остается. Будущие мамы в возрасте от 35 лет и старше могут сделать диагностику хромосом плода. Делают пункцию клеток плаценты, процедура занимает меньше минуты, при этом ни околоплодные воды, ни ребенка мы не трогаем. Как только генетики научились делать такой анализ, рожай хоть в 45 лет. Эта диагностика показывает все хромосомные нарушения. Их тоже много, просто с синдромом Дауна сегодня живут долго, при остальных нарушениях происходит либо внутриутробная гибель плода, либо случается регресс беременности. А вот заглянуть внутрь хромосомы не всегда получается, пока мы можем сделать исследование только на девять генетических заболеваний, поражающих ДНК и не поддающихся лечению. Например, синдром Прадера-Вилли, когда не хватает участка ДНК в отцовской хромосоме.
– А если анализ показывает наличие лишней хромосомы?
– Если мы подтвердили, что ребенок болен, на врачебной комиссии женщине подробно все рассказываем, объясняем, что их ждет, какие перспективы, и семья принимает решение: оставлять ребенка или нет. До 22 недель можно прервать беременность.

Первый в стране. Ребенку, прооперированному в чреве матери, исполнился год
Подробнее
– Во время беременности женщинам назначают массу витаминов, что-то из этого помогает избежать генетических поломок?
– Обоим супругам за шесть месяцев до планирования назначаем фолиевую кислоту. Это профилактика хромосомных болезней, нарушений центральной нервной системы на третьей неделе беременности. Дефицит фолиевой кислоты также может привести к порокам головы, позвоночника, сердца. На ранних сроках для профилактики пороков развития плода к фолиевой кислоте «присоединяется» витамин В12.
Статья по теме
Почему авитаминоза нет? В «супермена» витамины не превратят
Случай или закономерность?
Сирень Бабаева, «АиФ-Тюмень»: Что такое мутация гена и отчего она возникает? Это результат каких-то серьезных воздействий на организм, например, радиации?
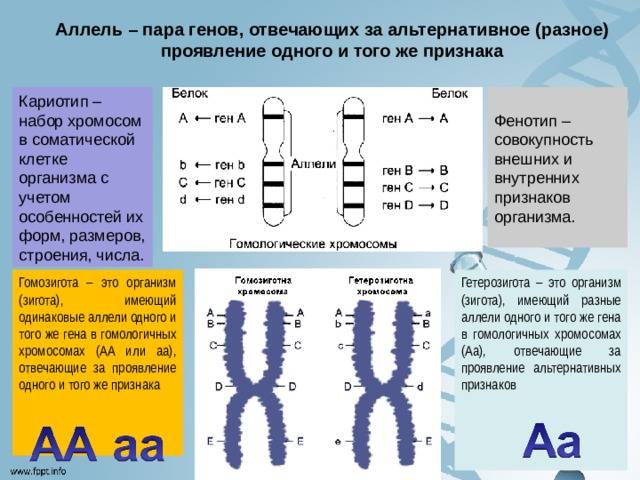
Валентина Михальчук: Что такое гены? Это часть длинной цепочки ДНК, упакованной в наши хромосомы. Каждый участок ДНК начинает работать в определенный период жизни человека.
Изменения в генах происходят в организме каждого. Только если одни мутации влияют на наши цвет глаз, волос и рост, то другие, более серьезные, приводят к возникновению болезней. Наличие поломанного гена еще не говорит о том, что у этого человека родится больной ребенок. Это случается, когда встречаются два «ненормальных» гена. Тогда вероятность того, что у ребенка на одном участке ДНК столкнутся два таких гена, составляет 25%. А когда только мама или папа – носитель болезни, то здоровый ген второго родителя работает за своего поврежденного «напарника». Также мутация может произойти спонтанно, в сперматозоиде или яйцеклетке, при этом родители – не носители болезни. Например, папа и мама оба высокие, а у них рождается ребенок с хондродистрофией или карлик, как в народе называют таких людей.
– А какие-то внешние факторы могут привести к генетическому сбою?
– Да, но это достаточно редко происходит. Изменить или сломать гены могут сильные лекарственные препараты. Например, такие используются при лечении онкобольных. Рак – это клетки с неправильными хромосомами, появившимися в течение жизни. Организм должен их уничтожить. Если избавиться от неправильных клеток не удается, появляется опухоль: доброкачественная или злокачественная. При лечении используются препараты, разрушающие больные клетки, но под воздействие попадают и нормальные. Планировать беременность при приеме таких таблеток категорически запрещено. Однако иногда родители нарушают этот запрет или не думают о последствиях. Кто-то полагает, что если сильнодействующими препаратами лечится отец, то ничего страшного не произойдет, ведь вынашивает мама. Но ребенок-то состоит из клеток обоих родителей. Результат таких необдуманных действий трагичный: дитя рождается с целым букетом генетических поломок. И единственное, чем ему можно помочь – любовью и лаской.
Статья по теме
Обратная сторона беременности. Как избежать самых частых проблем
– Почему у некоторых людей генетические болезни проявляются во взрослом возрасте? Получается, ген может сломаться в любой момент и человек заболеет?
– Нет, мутированные гены копятся годами, накладываются другие факторы. И в один момент слабый участок ДНК ломается, по принципу – где тонко, там и рвется. Измененный ген был в организме всегда, только не давал о себе знать, а потом, в силу каких-то причин «включился». Самый яркий пример этого – болезнь Паркинсона, который появляется с возрастом, хотя является генетическим. Или, например, спинальная мышечная атрофия. Есть разные формы этой болезни, в одном случае симптомы появляются до года, в другом – позже.
– О врачах-генетиках большинство будущих родителей наслышаны в связи с болезнью Дауна. В лишней хромосоме тоже гены виноваты?
– Генетические и хромосомные болезни – это абсолютно разные вещи, но люди часто путают их, объединяют в одно целое. В первом случае ломается часть ДНК, во втором – вся «упаковка» – хромосома. Попалась лишняя хромосома – болезнь Дауна. Сломался участок ДНК – случился мукополисахаридноз, – орфанное заболевание, которое возникает в результате мутации гена, ответственного за производство определенного фермента.

«Будет жить с нами». Мама девочки с синдромом Дауна – о воспитании
Подробнее
Недостаток генного материала
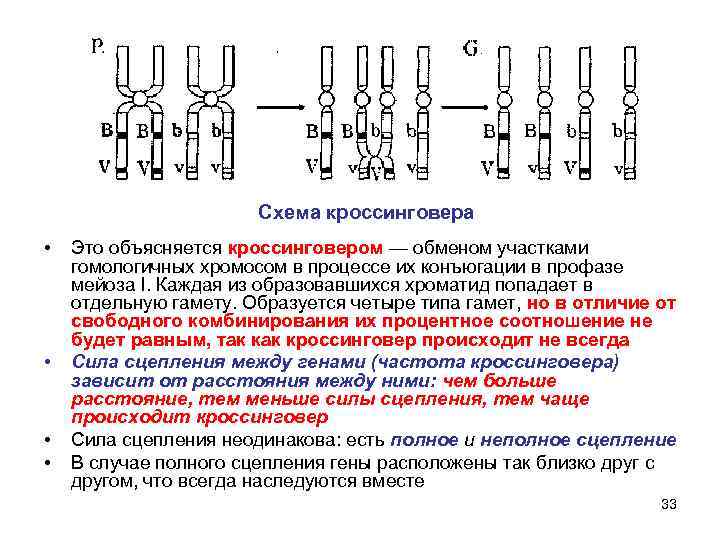
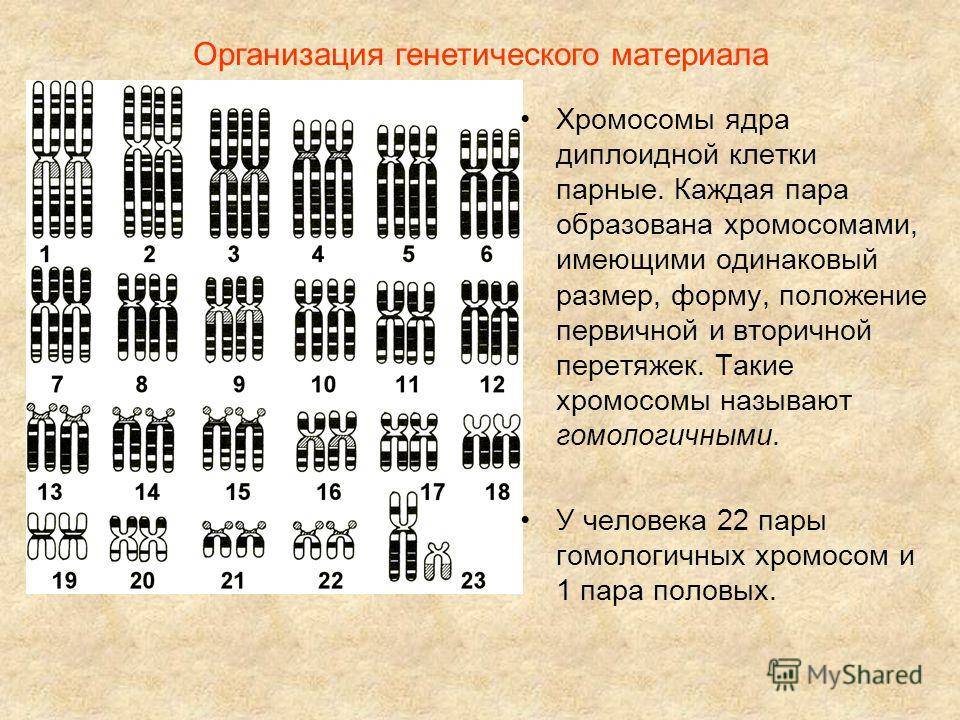
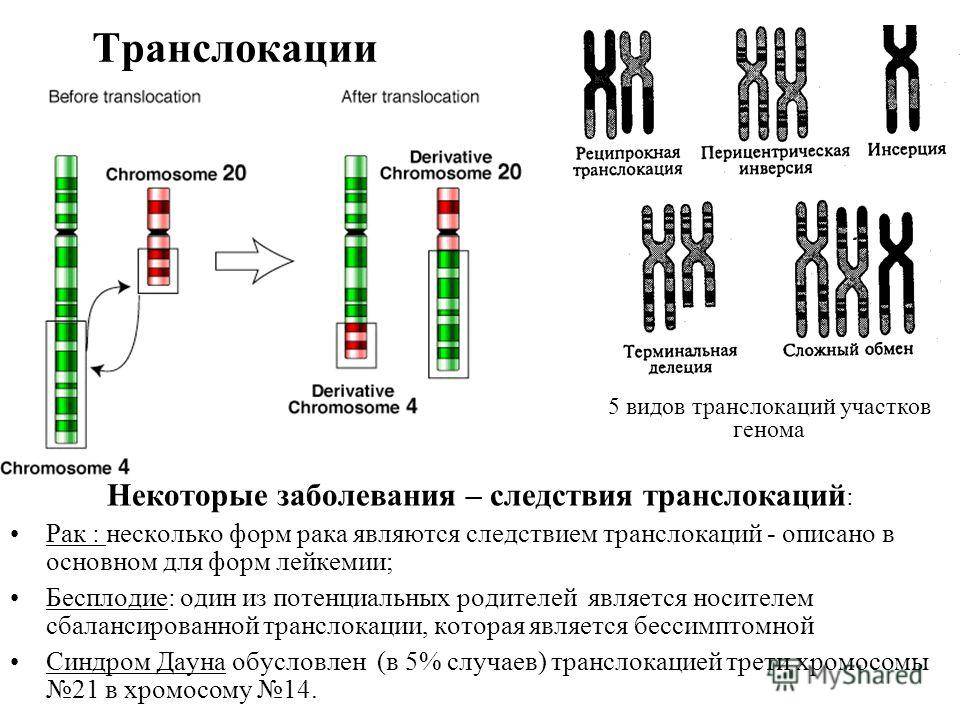
Разумеется, где возможны излишки, там же возможны и недостачи – как уже говорилось, порой случаются поломки при делении клеток, когда дочерние клетки получают больше или меньше генного материала и случаются мутации, характеризующиеся сбоем внутри количественно правильного набора. Потеря одной хромосомы из пары называется моносомией, потеря всей пары – нулисомией. Потери частей хромосомы – делеция (потеря участка хромосомы) и дефишенси (выпадение концевого участка хромосомы). Также существует и множество других нарушений – перемещение части одной хромосомы в другую (транслокация) и даже инверсия – перестройка, при которой участок хромосомы переворачивается на 180 градусов, оставаясь при этом на своем месте.
К генетическим заболеваниям, связанным с утратой части хромосомы, относится «синдром кошачьего крика» – из-за потери короткого плеча пятой хромосомы рождаются дети с типичным набором клинических проявлений для таких патологий, среди которых и задержка в умственном и физическом развитии, и анатомофизиологические проблемы, схожие с синдромом Дауна, к которым часто добавляется характерный резкий и высокий плач, похожий на кошачье мяуканье.
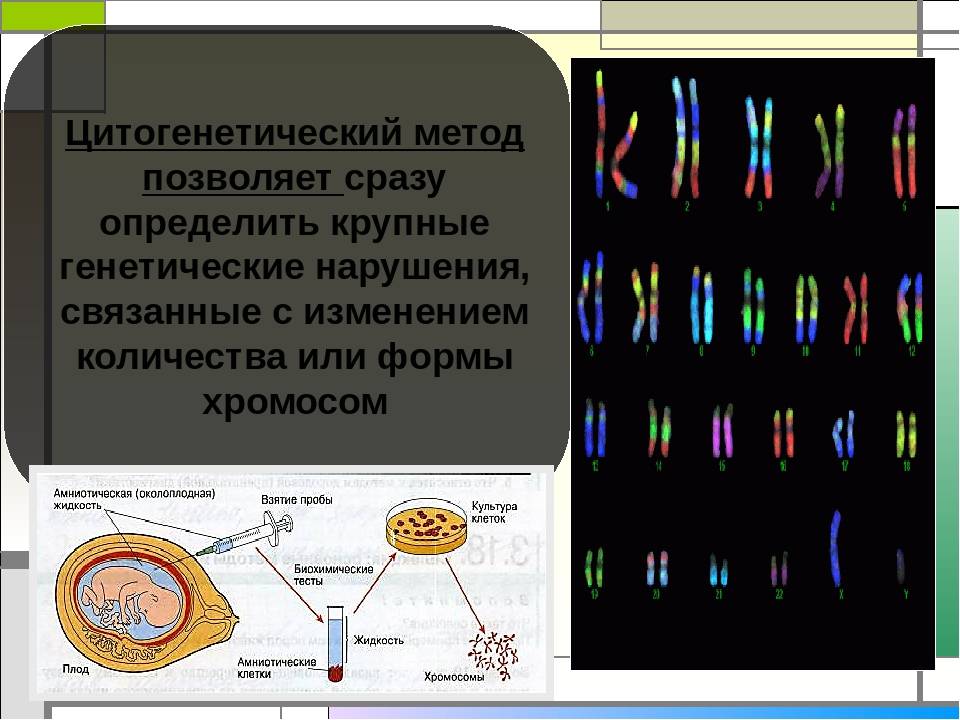
Цитологическая диагностика
Флюоресцентная гибридизация используется с целью выявления субмикроскопических делеций и дупликаций хромосом, которые являются слишком маленькими для идентификации методами конвенциональной цитогенетики. Ее также используют для идентификации «мягких» транслокаций и маркерных хромосом. РИ8Н-анализ выполняется на препарате метафазных хромосом, выделенных из культивируемых лимфоцитов, амниоцитов, ворсинок хориона, интерфазных ядер из крови, тканей, ворсинок хориона, амниотической жидкости при пренатальном выявлении аномалий развития плода и необходимости скрининга на анеуплоидии (трисомия 21 и т.д.). РИ8Н-анализ применяется с целью преимплантационной генетической диагностики по выявлению сбалансированных транслокаций или делеций. РИ8Н-метод предоставляет информацию по анализу специфической хромосомы или нескольких хромосом, но не выполняется для определения кариотипа.
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия – УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
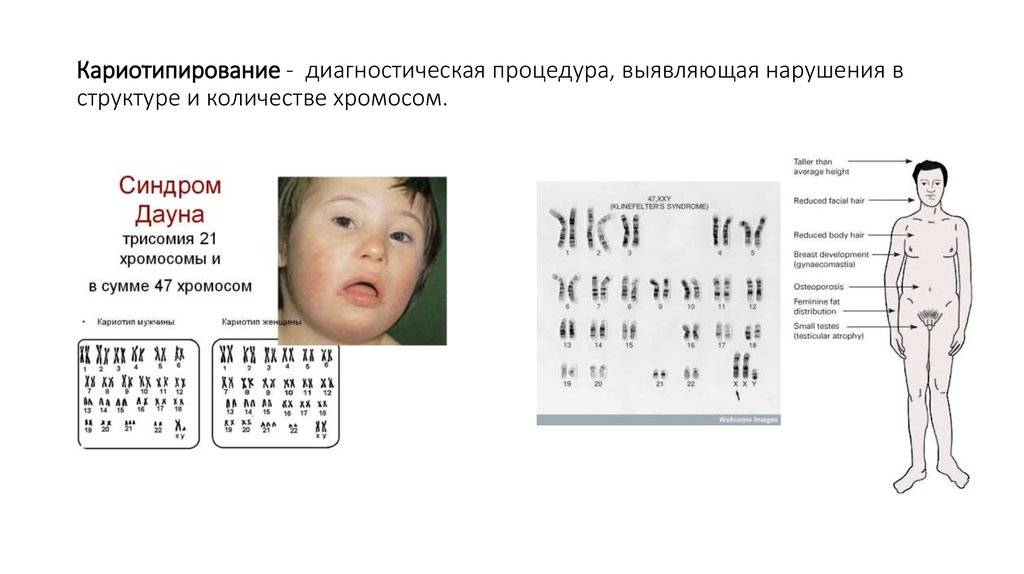
Хромосомная патология – синдром Шерешевского-Тернера
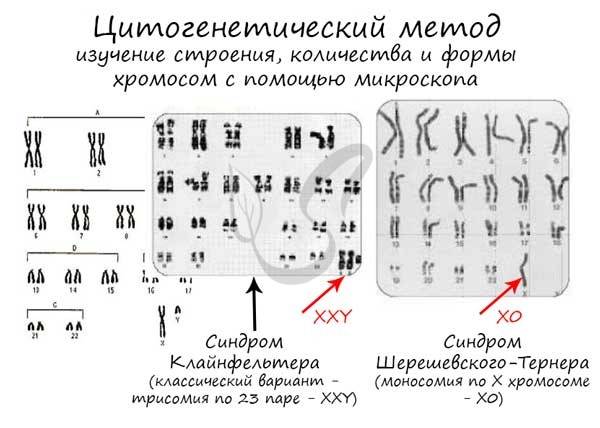
Риск хромосомной патологии плода – синдрома Шерешевского-Тернера составляет 1 к 3500. Кариотип заболевания – 45.Х. Характеризуется патология антимонголоидным разрезом глаз, в 65% случаев встречается лимфатический отек стоп, голеней, кистей рук у новорожденного младенца, которые могут проявляться в течении первых месяцев жизни малыша. Патология имеет выраженные признаки – короткая шея, которая встречается в половине случаев патологии, крыловидные складки (шея сфинкса) от затылка до надплечья, встречаются в 65% случаев заболевания. У всех детей с синдромом Шерешевского-Тернера маленький рост, бочкообразная грудь с широко расставленными сосками встречается в 55% случаев. При кариотипе 45.Х у всех больных детей диагностируется половой инфантилизм. Патология характеризуется недоразвитием молочных желез, аменореей, эмоциональной бедностью. Патологию лечат стимуляцией роста ребенка, формированием менструального цикла с помощью гормональной терапии, по показаниям применяют хирургическое лечение, психотерапевтическое лечение.
Хромосомная патология – синдром Клайнфельтера
Риск хромосомной патологии плода – синдрома Клайнфельтера, составляет 1 к 600 в среднем. Это мальчики, которые имеют в дальнейшем высокий рост, телосложение по женскому типу, гинекомастию в 100% случаев заболевания. Кариотип патологии – 47. ХХY, 48. ХХХY; 47. ХYY; 48. ХYYY; 49. ХХХYY; 49. ХХХХY.
Люди с такой патологией подвержены внушаемости, эмоциональной лабильности. У них длинные руки, пальцы рук, в 100% случаев микроорхидизм, в период полового созревания появляются яркие признаки патологии – практически отсутствует оволосение в области половых органов, гиалиноз семенных канатиков и дегенерация эпителия, бесплодие. Больные апатичны, безынициативны, склонны к депрессивным психозам, к алкоголизму, асоциальному поведению в обществе. В детстве больные астеничны, взрослые страдают повышенной массой тела.
Больные с синдромом Клайнфельтера и полисомией 47. ХYY, могут выглядеть абсолютно здоровыми людьми, большая часть больных имеет умственное развитие близкое к норме или слегка сниженное. Некоторые больные отличаются агрессивным поведением, имеют хорошее телосложение, развитую мускулатуру, у них высокий рост. Отмечено, что среди преступников-рецидивистов часто встречаются больные с полисомией такого типа.
Бесплатный прием репродуктолога
по 31 мая 2021Осталось дней: 34
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Когда сдавать анализы при беременности
График сдачи анализов при беременности построен с учетом внутриутробного развития плода, поэтому важно сдавать их вовремя. Результаты некоторых, если сдать их позже, становятся неинформативными из-за сложности интерпретации результатов
Первые анализы женщина сдает при постановке на учет у акушера-гинеколога, а последующие согласно плану. Скрининговые анализы назначают в периоды с 12 по 14 неделю беременности, с 20 по 24 и с 30 по 32. В это же время делают и пренатальное УЗИ.
В обязательном порядке беременным назначают:
- Общий анализ крови;
- Анализ крови на сахар;
- Анализ крови на ХГЧ (хорионический гонадотропин человека);
- Анализ крови на группу и резус-фактор;
- Анализ крови на гормоны (ТТГ, Т4, прогестерон и другие);
- Анализ крови на торч-инфекции (вирус герпеса, гепатита, краснухи, волчанки, токсоплазмоза, цитомегаловируса);
- Анализ крови на ВИЧ;
- Анализ крови на сифилис (реакция RW);
- Анализ крови на определение ПАПП-белка;
- Двухчасовой тест толерантности к глюкозе;
- Общий анализ мочи;
- Бактериологическое исследование мочи на скрытые инфекции;
- Мазок на патогенную флору и цитологию.
Перечень назначенных врачом анализов может быть и другим. Например, некоторые он может отменить, если женщина уже сдавала их при планировании беременности. Также доктор может назначить и дополнительные исследования крови или инструментальные обследования. Часто проводят колькоскопию при беременности, которая позволяет оценить состояние шейки матки.
Что позволяет выявить
С помощью неинвазивного метода исследования прежде всего определяют хромосомные нарушения, совместимые с рождением больного ребенка:
- диагностика основных трисомий: синдром Дауна (трисомия по 21 хромосоме); синдром Эдвардса (трисомия по 18); синдром Патау (трисомия по 13);
- диагностика численных аномалий половых хромосом: синдром Клайнфельтера (лишняя Х-хромосома у мальчиков, ХХY вместо ХХ); трисомия по Х-хромосоме у девочек (ХХХ вместо ХХ); моносомия по Х-хромосоме у девочек (синдром Шерешевского-Тернера: Х0 вместо ХХ); ХУУ-синдром;
- диагностика микроделеционных синдромов (микроделеция — утрата маленького участка хромосомы): синдром кошачьего крика; синдром 1р36 делеции; синдром Ди Джорджи; синдром Ангельмана; синдром Прадера-Вилли;
- определение резус-фактора и пола плода.