Кровь в моче: диагностика
Гематурия коварна тем, что определить наличие крови в моче далеко не всегда удаётся на глаз. При отсутствии других симптомов больной не обращается к врачу в то время, как заболевание прогрессирует. В то же время, необходимо понимать, что иногда цвет мочи изменяется из-за приёма пищи с красителями или определённых лекарств. Существуют три способа определения наличия крови в моче:
- органолептический — недостаточно точен, поскольку при визуальном определении красный краситель может быть принять за кровь;
- экспресс-тест — может дать неверный результат при наличии в моче гемоглобина;
- при помощи микроскопа — даёт максимально точный результат.
Для того, чтобы определить этиологию крови в моче и назначить соответствующее лечение, проводят следующие диагностические исследования:
- осмотр пациента и сбор анамнеза;
- общий и бактериальный анализ мочи;
- исследование мочи микроскопом с целью выявления раковых клеток;
- ;
- .
Наши врачи
Мухин Виталий Борисович
Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 34 года
Записаться на прием
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Кровь в моче: лечение
Лечение в данном случае направлено на устранение причины, вызвавшей такое явление, как кровь в моче. Специалисты многопрофильной клиники ЦЭЛТ индивидуально разрабатывают его план в зависимости от этиологии патологии.
| Этиология | Лечение |
|---|---|
| Травмы таза или живота с повреждением мочевого пузыря или почки | Прибегают к методикам медикаментозной терапии, если это возможно, но чаще всего лечат путём хирургического вмешательства. |
| Наличие добро- или злокачественных новообразований в почках | Оперативное вмешательство, направленное на удаление опухоли. |
| Мочекаменная болезнь | Хирургическое вмешательство, направленное на удаление камня или его дробление при помощи ультразвука. |
| Инфекция в мочевом пузыре и уретры | Целесообразно применение методик антибиотикотерапии. |
| Патологии предстательной железы | Применяют терапевтические методики и медикаментозное лечение антибиотиками. Если они не дают желаемых результатов, проводят хирургическое вмешательство. |
Кровь в моче — признак серьёзных патологий, поэтому специалисты многопрофильной клиники ЦЭЛТ рекомендуют обращаться за врачебной помощью сразу же после её выявления или возникновения подозрений касательно состояния здоровья.
- Дискомфорт при мочеиспускании
- Выделения из уретры
Показания и противопоказания к тампонаде влагалища
Лечебное тампонирование влагалища назначается при различных заболеваниях половых путей и шейки матки. В основном это:
- инфекционные и воспалительные патологии влагалища,
- эрозии шейки матки,
- кольпит, цервицит, микоплазмоз и прочие заболевания, вызванные поражением слизистой влагалища,
- параметрит, эндометрит.
Тампонада влагалища может быть назначена и как вспомогательную меру перед хирургическим лечением. Тогда лечебный тампон играет роль поддерживающего средства, которое удерживает стенки влагалища и предотвращает их опущение.
Противопоказаний к проведению лечебного тампонирования влагалища почти нет. Процедуру не проводят только в тех случаях, когда у женщины имеется аллергия на данный лекарственный препарат и во время менструации.
Что такое кокковая флора в мазке
Коккобактерии в умеренных количествах является нормой. Они постоянно находятся во влагалище, и их присутствие создает определенный баланс. Здоровая флора примерно на 95-98 % состоит из лактобактерий, но 2-5 % все же составляют различные другие бактерии.
Когда количество данных бактерий увеличивается, врачи бьют тревогу: в организме происходит воспалительный процесс. Кокковую флору в мазке у пациенток делят на:
- грамположительную;
- грамотрицательную.
Эти микроорганизмы отличаются друг от друга по строению, и в ходе лабораторных исследований окрашиваются по-другому.
Причины развития кокковой флоры во влагалище таковы:
- венерические заболевания (проникновение возбудителей сифилиса, хламидиоза, гонореи, трихомониаза);
- снижение иммунитета из-за различных болезней;
- нарушение правил личной гигиены;
- изменение гормонального фона в силу возрастных причин или на фоне приема гормональных средств;
- чрезмерное увлечение спринцеванием;
- использование синтетического белья;
- внутренние заболевания;
- травмирование влагалищных стенок, например, катетером;
- аллергическое проявление.
У детей также может наблюдаться изменение кокковой флоры. Так как дети еще не ведут половую жизнь, то эта патология чаще развивается из-за нарушения интимной гигиены.
Диагностика причин обморока
Чаще всего обморок не опасен и не требует лечения. Но в некоторых случаях после обморока следует обратиться к врачу для выяснения, не была ли потеря сознания вызвана каким-либо заболеванием. Обратитесь к неврологу, если:
- обморок возник впервые;
- вы регулярно теряете сознание;
- получение травмы при потере сознания;
- вы страдаете сахарным диабетом или болезнями сердца (например, стенокардией);
- обморок возник во время беременности;
- перед обмороком вы ощущали боль в грудной клетке, нерегулярное учащенное или сильное сердцебиение;
- во время отключения сознания непроизвольно произошло мочеиспускание или дефекация;
- вы были без сознания несколько минут.
Во время диагностики врач расспросит об обстоятельствах обморока и недавно перенесенных заболеваниях, а также может измерить кровяное давление и прослушать сердцебиение при помощи стетоскопа. Кроме того, для диагностики причин потери сознания потребуются дополнительные исследования.
Электрокардиограмма (ЭКГ) назначается при подозрении на то, что обморок был вызван болезнью сердца. Электрокардиограмма (ЭКГ) записывает сердечные ритмы и электрическую активность сердца. К рукам, ногам и груди крепятся электроды (небольшие липкие диски), которые подсоединяются к аппарату ЭКГ при помощи проводов. Каждый удар сердца создает электрический сигнал. ЭКГ отмечает эти сигналы на бумаге, регистрируя любые отклонения от нормы. Процедура безболезненна и занимает около пяти минут.
Массаж каротидного синуса проводится врачом для того, чтобы исключить синдром каротидного синуса как причину обморока. Если массаж вызывает головокружение, нарушение ритма сердца или другие симптомы тест считается положительным.
Анализы крови позволяют исключить такие заболевания, как сахарный диабет и анемия (малокровие).
Рекомендации перед диагностической гистероскопией
- За двое суток до гистероскопии прекратить половые контакты.
- За сутки до процедуры коротко остричь или сбрить волосы на лобке, половых губах и промежности.
- Накануне вмешательства лечь спать не позднее 22:00. Можно принять успокоительное: настойки пустырника, пиона, валерианы и т.п., по инструкции прилагаемой к препаратам.
- Утром, в день процедуры, принять душ с тщательным туалетом наружных половых органов, надеть чистое трикотажное нижнее бельё.
- Голод – последний прием пищи за три часа до гистероскопии.
- Непосредственно перед самой манипуляцией опорожнить мочевой пузырь.
- ПРИ СЕБЕ ИМЕТЬ:
- Направление на гистероскопию, результаты обследования (УЗИ, мазок на флору, RW, ВИЧ, Гепатит В и С).
- Чистую сорочку (халат) и носки, гигиенические прокладки, тапочки. Украшения (серьги, кольца и т.п.) оставить дома.
Расшифровка мазка из влагалища
После лабораторных исследований пациентке выдают результат. В расшифровке анализа содержатся такие показатели:
- Плоский эпителий – при здоровом организме женщины показатель не превышает 15 клеток в поле зрения. Если их больше – это начало воспалительного процесса, а если недостаточно – то гормональное нарушение.
- Лейкоциты (L). Их должно быть не более 10-ти, а в области шейки матки – не превышать 30-ти единиц.
- Палочки Дедерлейна, которые обеспечивают здоровую микрофлору влагалища. Их в идеале должно быть достаточно много. Недостаток палочек говорит о нарушении микрофлоры влагалища.
- Слизь во влагалище должна быть в определенном количестве. Если слизь обильная – это свидетельство воспалительного процесса или присутствия инфекции.
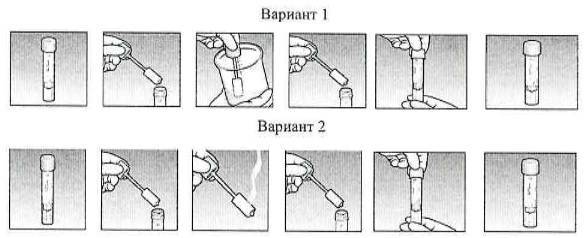
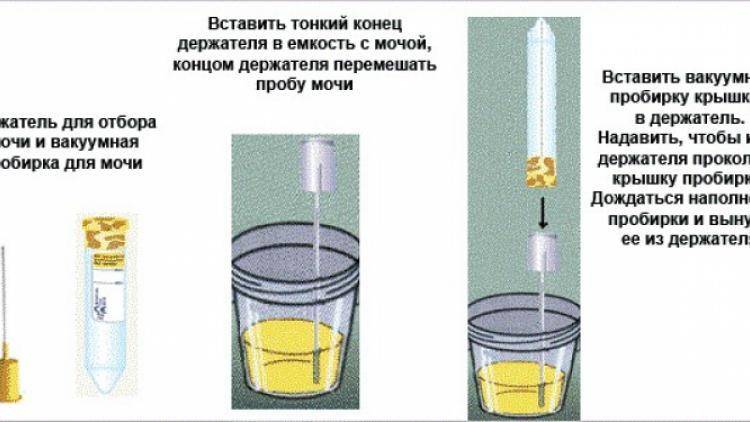
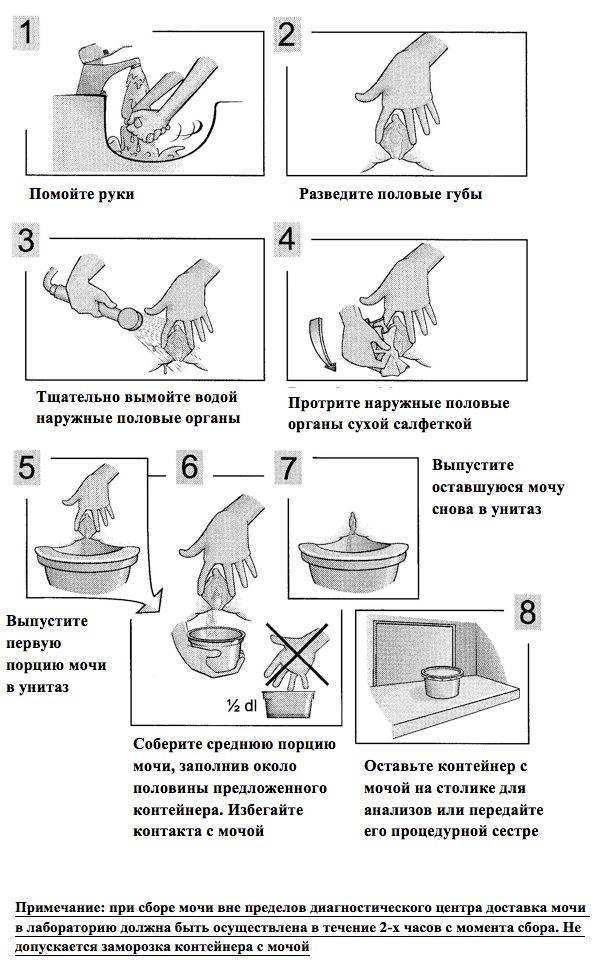
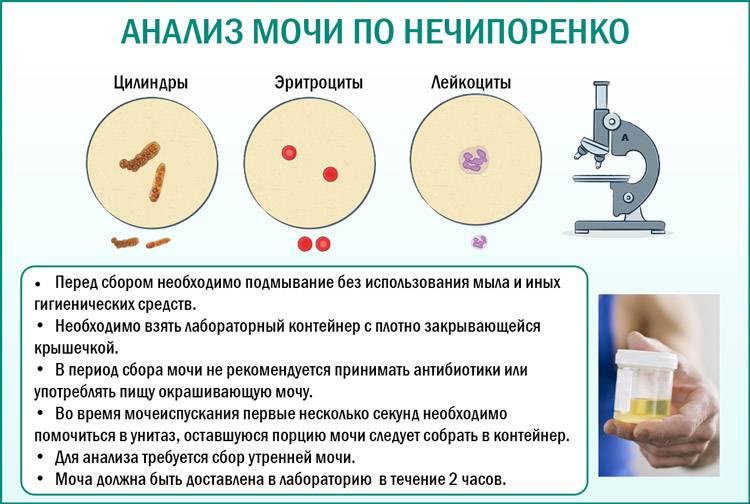
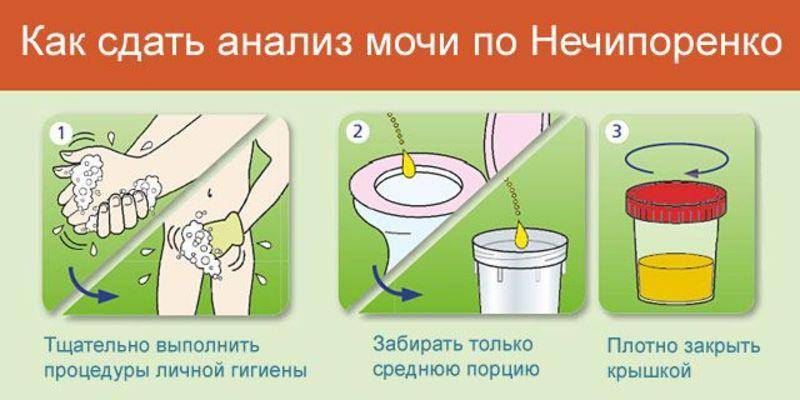
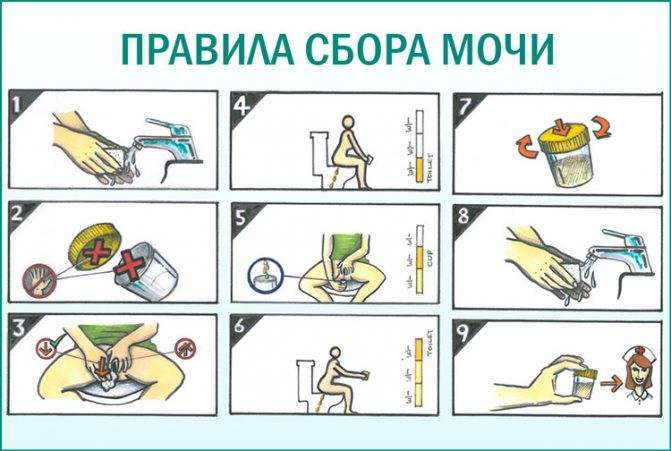
Подготовка к процедуре и сбор мочи на посев
Для получения реальной картины состояния внутренней микрофлоры крайне важно соблюсти все требования относительно подготовки и сбора мочи:
забор материала осуществлять до начала антибиотикотерапии;
за неделю до анализа отказаться от употребления в пищу красящих овощей (морковь, свекла), алкоголя, жирной, солёной и копчёной пищи;
женщинам нельзя сдавать мочу на посев во время месячных, за неделю до них и после;
накануне запрещается проводить спринцевание;
за 2 суток остановить приём мочегонных средств (как народной, так и традиционной медицины), лекарственных и противозачаточных средств в форме вагинальных свечей;
за сутки до сбора мочи избегать половой близости;
накануне не употреблять много жидкости, чтобы не снизить количество бактерий в выделениях;
снизить физические нагрузки во избегание возможного изменения состава мочи;
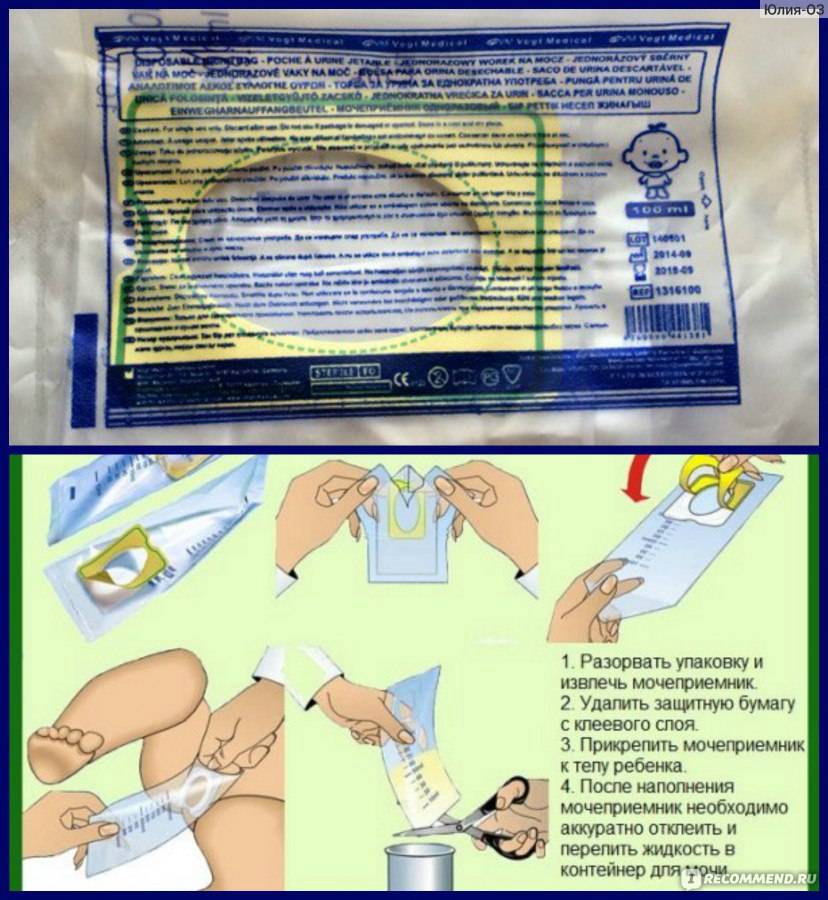
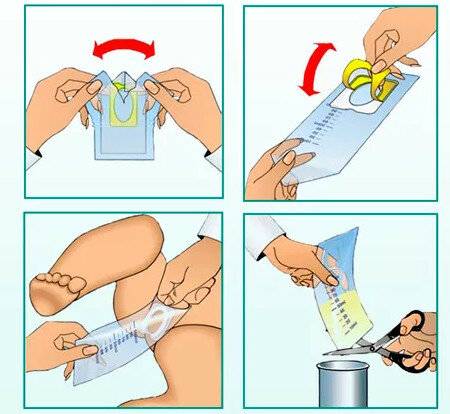
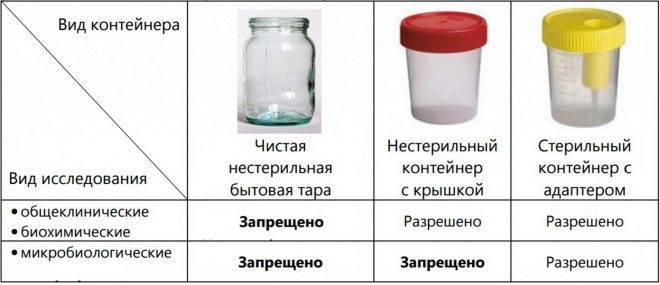
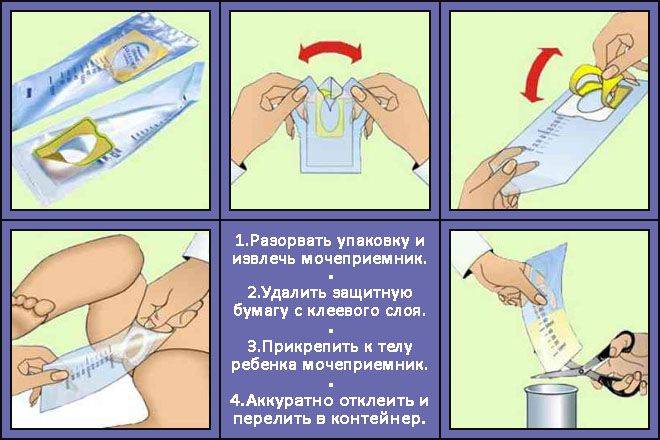
использовать стерильную сухую ёмкость. Оптимальный вариант – пластиковый стаканчик с крышкой (продаётся в аптеке), поскольку тару, хранящуюся дома, достаточно трудно качественно простерилизовать. Для грудных деток рекомендуется использовать стерильный пакет или одноразовый мочеприёмник;
нельзя собирать мочу из судна или мочеприёмника;
применение катетера допускается лишь в крайних случаях;
открывать контейнер необходимо только чистыми руками непосредственно перед сбором материала, не касаться внутренней стороны и края тары;
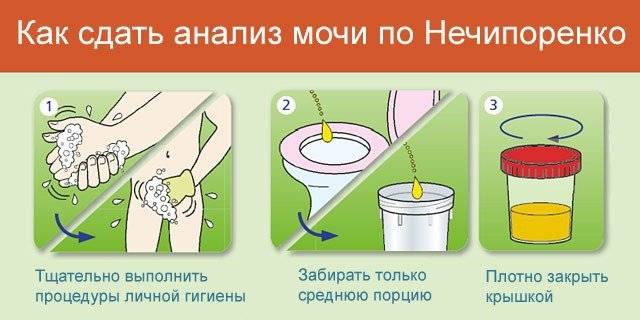
перед сбором материала нужно провести тщательную гигиену половых органов (средства не должны содержать антисептик), затем насухо вытереть;
осуществлять сбор средней порции утреней мочи, т.е. первую и конечную струю спустить в унитаз;
при подозрении на нефротуберкулёз сбор материала нужно проводить 3 раза в день в течение 3 дней;
женщинам необходимо прикрыть вход во влагалище (например, тампоном), чтобы слизь из него не попала в мочу
Это важно, поскольку она также содержит различные бактерии;
количество урины, необходимой для анализа, составляет 20-50 мл, для детей достаточным считается 10 мл;
собранный материал в течение 2 часов доставить в лабораторию (хранить в тёмном прохладном месте). При необходимости допускается 8-часовая выдержка в холодильнике.
Чего не должно быть в мазке из влагалища
Влагалище имеет свою микрофлору и определенные условно-патогенные микроорганизмы. В умеренных количествах их присутствие говорит о нормальной микрофлоре, а отсутствие и недостаточность – о гормональном дисбалансе.
Но есть такие микроорганизмы, которых в анализе мазка не должны быть. К таким относятся:
- грибки рода кандида (анализ мазка не должен их показывать, если показывает, значит, их количество значительно увеличилось, начался кандидоз «молочница»);
- гонококки;
- трихомонады.
Если такие микроорганизмы присутствуют, то это первые признаки заболевания мочеполовой системы.
Какие патологии выявляет бактериологический анализ мочи
Бакпосев на патогенную флору поможет диагностировать такие заболевания, как:
- хронический уретрит;
- рецидивирующий цистит;
- пиелонефрит;
- паранефрит.
Бактериологический анализ мочи выявляет следующие инфекции в зависимости от возбудителя:
- Стафилококки и стрептококки. Выявляет все виды патогенных микроорганизмов, опасных при беременности для ребёнка;
- Хламидии. Патогенные микроорганизмы в урине подтверждают сомнительный диагноз;
- Гонорею. Назначается пациенту, если его партнёр — носитель вируса;
- Бациллу Коха. Степень бактериурии определяет наличие туберкулёза и насколько поражены почки и мочевыводящие пути при таком заболевании;
- Протеи. Протейная инфекция вызывает воспаление почек и мочевыводящих путей, может привести к острому пиелонефриту;
- Энтерококки. Эти кишечные бактерии могут быть губительными для мочевыводящей системы;
- Синегнойную палочку. Эта бактерия является причиной циститов, уретритов и пиелонефритов;
- Коклюш. Анализ выявит болезнь даже на ранней стадии и при начальных
- симптомах;
- Клебсиеллы. Опасная бактерия, устойчивая к большинству антибиотиков. Вызывает воспалительные заболевания мочевыводящих путей и может привести к различным тяжёлым последствиям;
- Дизентерийные соединения. Способен выявить сальмонеллез и дизентерию у пациентов любого возраста.
Какие анализы нужно сдать для лагеря ребенку, как подготовиться к процедурам?
Отдых в лагере – наиболее популярный способ оздоровления детей во время каникул. Однако для оформления ребенка в оздоровительное учреждение необходимо получить справку о состоянии здоровья отдыхающего и сдать ряд анализов. Справку выдают за 3 дня до начала лагерной смены. В нее вписывают результаты обследования ребенка. Какие сдают анализы для поездки в лагерь?
Зачем перед поездкой в лагерь сдавать анализы и какие?
Многим родителям необходимость посещения больницы с ребенком для осмотра и сдачи анализов доставляет массу неудобств. Зачем лишний раз идти в больницу, если дети здоровы?
Родители знают только о состоянии здоровья своего ребенка, а руководство оздоровительного учреждения должно отвечать за жизнь множества самых разных детей. В лагере отдыхающие тесно контактируют, дышат одним воздухом, дотрагиваются до одних и тех же предметов, поэтому если в коллективе есть больной человек, инфекция быстро распространяется среди других людей.
Обследование позволяет исключить у ребенка наличие инфекционных заболеваний, паразитов, заболеваний, требующих специального ухода, который не может обеспечить лагерь. Для безопасности детей следует сдать следующие анализы:
- общее исследование крови;
- клинический анализ мочи;
- кал для обследования на яйца глист, простейших и энтеробиоз.
Как правильно подготовиться к сдаче анализов
Для сбора мочи и кала следует приобрести специальные стерильные емкости, для сдачи крови необходим одноразовый скарификатор.
Кровь на общий анализ
Кровь берется из пальца в лаборатории поликлиники. Исследование проводится утром натощак. Перед посещением больницы необходимо предпринять следующее:
- ограничить ребенка от физических и эмоциональных нагрузок;
- исключить прием пищи за 8–12 часов до процедуры;
- в течение суток перед исследованием исключить из рациона ребенка жирную и острую пищу, не давать ему лекарственные препараты.
Если состояние здоровья обследуемого требует систематического приема лекарств, необходимо сообщить лаборанту, какие медикаменты были приняты накануне. Эта информация поможет исключить искажения результатов.
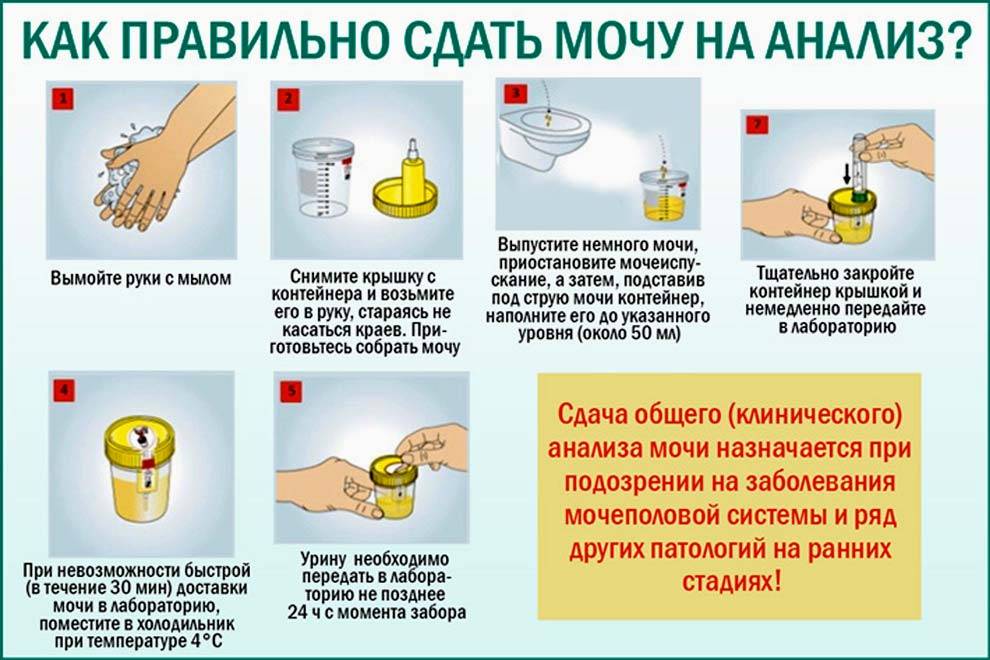
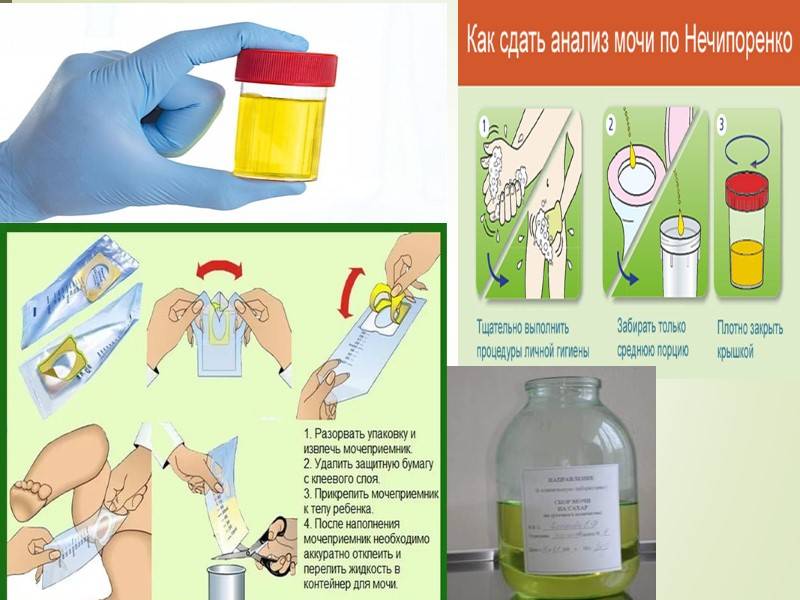
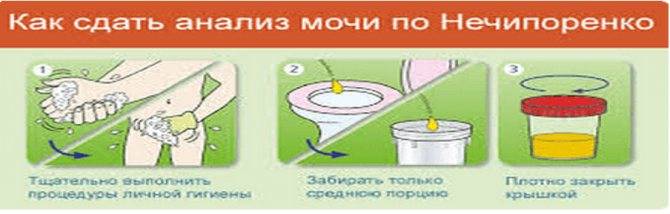
Моча на общий анализ
Процесс подготовки к сдаче мочи включает:
- за 24 часа до сбора материала отказ от употребления продуктов, влияющих на цвет материала (яркие фрукты и овощи) и лекарственных средств;
- исключение из рациона в течение последних суток острых и жирных блюд;
- умеренное потребление жидкости накануне.
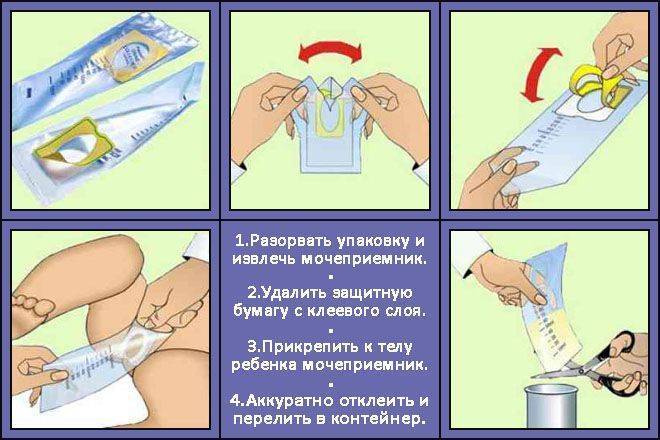
Собирают первую утреннюю мочу. Перед забором необходимо вымыть половые органы ребенка детским мылом. Привезти материал в лабораторию необходимо в течение 2-х часов после сбора.
Кал на яйца глистов, простейших и энтеробиоз
Материал на проверку наличия яйца глистов и простейших собирают в стерильную емкость после утреннего опорожнения кишечника (или накануне вечером).
Перед тем, как ребенок сходит в туалет, следует его помыть. Чтобы в материал не попали посторонние примеси, следует предложить ребенку предварительно вымытый горшок.
Из унитаза собирать кал крайне нежелательно. Забор нужно делать из разных мест каловой массы.
Соскоб на энтеробиоз проводится в специальной лаборатории в поликлинике. Перед посещением нужно, чтобы ребенок воздержался от опорожнения. Мыть область анального отверстия не нужно. Соскоб берется при помощи специальной липкой ленты. Ее на несколько секунд прикладывают к анальному отверстию.
Материал можно собрать и дома. Для этого необходимо предварительно взять в лаборатории специальный тампон в стерильном контейнере. После пробуждения ребенка нужно аккуратно протереть тампоном складки вокруг анального отверстия. Собранный материал запаковывается в емкость и отвозится в лабораторию.
Сколько времени годен результат анализов?
Для того чтобы родителям не пришлось спешно обращаться в поликлинику и посещать лабораторию в неудобное время, необходимо учитывать сроки действия результатов. Согласно нормам общие исследования крови и мочи, а также обследование кала и соскоб на энтеробиоз действительны на протяжении 10 суток.
Таким образом, следует рассчитать день сдачи анализов так, чтобы до отъезда в лагерь с даты исследования проходило не более 10 дней. Однако врачи советуют не откладывать посещение лаборатории на последний момент. Следует подобрать время так, чтобы в случае обнаружения паразитов или некорректности данных была возможность исправить ситуацию.
Что влияет на работу почек и искажает результат?
Чтобы внешние влияния не изменяли работу почек и мочевых путей, важно, чтобы перед забором анализов не применялись никакие медикаменты (мочегонные, гипотензивные) и даже отвары трав. Под их воздействием почки активнее фильтруют мочу, что может выдать в результате анализов ложные данные, которые приведут к неверному диагнозу и необоснованному лечению
Также запрещены активные водные нагрузки или, наоборот, ограничение потребления жидкости. Врач должен предупредить и о том, что запрещен прием продуктов и напитков, которые могут изменять окраску мочи — антибиотики, ревень, свекла, помидоры. Важно, чтобы при оценке работы почек учитывался постоянный прием определенных медикаментов, в том числе и витаминно-минеральных комплексов.
Анализы и обследования по триместрам
Хотя многие анализы и методы аппаратной диагностики дублируются на протяжении всей беременности, они предназначены для оценки разных критериев и показателей.
Первый триместр
В этот период важно точно определить срок беременности, ее одно- или многоплодность и исключить ее внематочное расположение. Кроме того, именно в первом триместре надо выявить возможные отклонения в развитии плода (например, хромосомные нарушения) и в состоянии здоровья матери
Это позволяет принять необходимые и своевременные меры для рождения крепкого малыша и сохранения здоровья матери.
Второй триместр. На этом сроке оцениваются более подробные критерии развития плода – работа его внутренних органов, размеры и строение головного мозга и др. Также во втором триместре могут особенно активно проявляться ранее не выявленные заболевания у будущей мамы, а также нарушения протекания беременности – многоводие, гестоз и другие состояния, требующие специального лечения.
Третий триместр. В этот период наибольшее значение имеет подготовка к родам. Оцениваются положение плода в матке, готовность родовых путей, здоровье родового канала (в том числе – касательно урогенитальных инфекций), и проводится планирование родов.
Техника взятия мазков в гинекологии
Техника взятия мазков из половых путей зависит от типа назначенного исследования. Перед забором материала гинеколог обычно осматривает стенки влагалища и шейки матки в зеркалах.
- Взятие мазка на микрофлору. Процедура выполняется медицинским шпателем. Пробы собирают из шейки матки, влагалища, внешнего зева уретры. Биоматериал переносят на стерильное медицинское стекло, равномерно распределяя по его поверхности. На стекле врач помечает участки, в которых были собраны образцы, латинскими буквами (например, V – влагалище);
- Взятие мазка на цитологию и инфекции. Для взятия клеток врач использует цитощеточку и стерильные тампоны. Предварительно шейку матки очищают от слизи медицинскими тампонами. Цитощеткой доктор собирает образцы из влагалища и шеечного канала. Если назначено исследование на инфекции, щеточку помещают в физраствор. Если материал берут для цитологического теста, пробы наносят на медицинское стекло.

Взятие мазка
Взятие мазка на цитологию
После взятия мазка на цитологию появляются слабые кровянистые выделения. Это норма, так как на тканях органов остаются микротрещины. Уже через 2-3 дня примесей крови в выделениях отмечаться не должно.
Нюансы сбора мочи при беременности
Рекомендовано собрать мочу с утра, немедленно после вставания с постели, строго натощак. Но в поздние сроки беременности, когда объем мочевого пузыря резко уменьшен из-за давления матки, и за ночь будущие мамы не раз посещают туалет, можно собрать образец утренней мочи, после того, как женщина проснулась, но еще не завтракала
Важно доставить содержимое в лабораторию не позднее 1-2 часов с момента сбора. Чтобы исключить дефекты сбора и погрешности, сегодня при беременности лаборатория выдает одноразовый стерильный стаканчик с крышкой и бланком.
Если же таких стаканчиков нет и будущая мама не купила в аптеке одноразовый контейнер, можно использовать старинную методику. Дома можно взять стеклянную баночку небольшого размера, желательно, не из-под детского питания или пищевых продуктов. Емкость промывают с ершиком и средством для мытья посуды, тщательно полощут и обдают кипятком, либо кипятят с водой 5 минут в микроволновке. Затем ее ставят на чистую салфетку для стекания и просушки, используют крышку или полиэтилен резинкой, чтоб закрыть порцию мочи до доставки в лабораторию.
Цель исследования
Мазок из влагалища имеет две цели –лечебную и профилактическую:
- С лечебной целью этот метод назначается женщинам, которые жалуются на зуд во влагалище или при мочеиспускании, на боли при половом контакте, на выделения, не характерные для здорового организма, на боли внизу живота и так далее. Обычно такие симптомы указывают на наличие заболеваний. Определить их можно с помощью одного, а при необходимости нескольких видов анализа мазка.
- С профилактической целью мазок берут для того, чтобы обнаружить скрытые инфекции, в том числе венерические. А также развитие раковых и предраковых патологий.
Главная цель исследования мазка – вовремя распознать болезнь и принять меры для того, чтобы уберечь женщину от инвалидности, бесплодия и даже гибели. Так как инфекции протекают бессимптомно, они незаметно разрушают здоровье и этим представляют большую опасность.
Запишитесь на прием к венерологу по телефону +7(495) 256-49-52 или заполнив форму online
| Выбрать клинику | Прием венеролога | Половые инфекции | Анализы на ИППП |
Полезная информация по теме:
- Мазок из уретры у мужчин
- Мазок из уретры у женщин
- Мазок на цитологию
- Мазок на флору
- Мазок выделений из влагалища
- Урогенитальные инфекции
Диагностика цистита
Не стоит играть со своим здоровьем, тем более что диагностировать цистит не так уж сложно. С имеющимися жалобами пациент может обратиться к своему терапевту, а тот уже на основании анамнеза и лабораторных исследований поставит предварительный диагноз и решит, какого еще врача стоит посетить пациенту: уролога, нефролога, гинеколога, венеролога и т.д.
Такая схема действий считается более эффективной, чем обращение сразу к узкому специалисту. Во-первых, сам пациент может ошибаться с диагнозом, и вердикт врача (пусть даже общей практики) будет более приближенным к действительности, чем мнение по этому поводу неспециалиста, коими большинство из нас и является.
Во-вторых, поспасть на прием к узкому специалисту зачастую не так легко. Прием может оказаться не ежедневным, строго ограниченным по времени и т.п. Все эти нюансы могут заметно оттянуть момент первого приема. А это не только упущенное время, но и утраченные возможности, ведь в эти дни и часы ожидания можно было бы сдать некоторые общие анализы, которые при цистите благополучно может назначить и терапевт.
В этом случае к узкому специалисту для проведения последующей диагностики и назначения лечения пациент обратится уже во всеоружии, ведь даже результаты общих анализов крови и мочи могут многое рассказать о состоянии мочеполовой системы.
По результатам общих анализов и анамнеза больного уролог или другой врач сможет сразу же поставить предварительный диагноз и назначить более развернутые исследования, помогающие определиться не только с локализацией воспалительного процесса и степенью поражения органа, но и с причиной болезни.
Если же полное лабораторное обследование дает спорные результаты и не позволяет точно поставить диагноз, прибегают к инструментальным методам диагностики, таким как УЗИ органов малого таза и почек. Дополнительно могут быть назначены цистоскопия и мазок на микрофлору для выявления инфекций, передающихся половым путем. Дело в том, что цистит зачастую диагностируется в комплексе с другими заболеваниями мочеполовой сферы, являясь их осложнением или реже причиной.
Основные термины, используемые для описания инфекций мочевыводящих путей
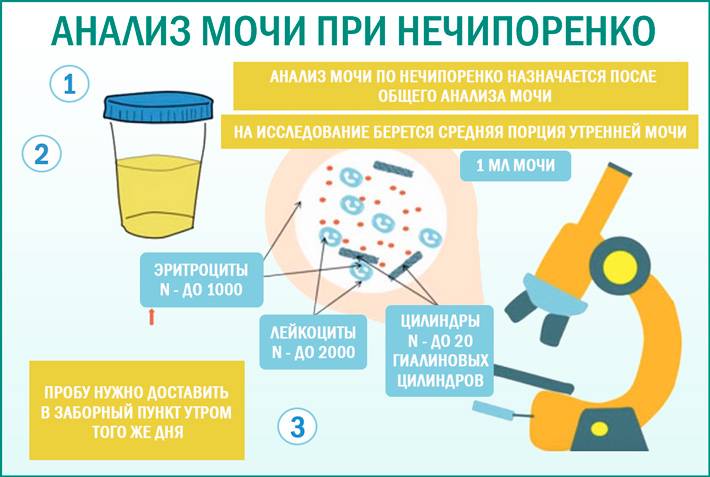
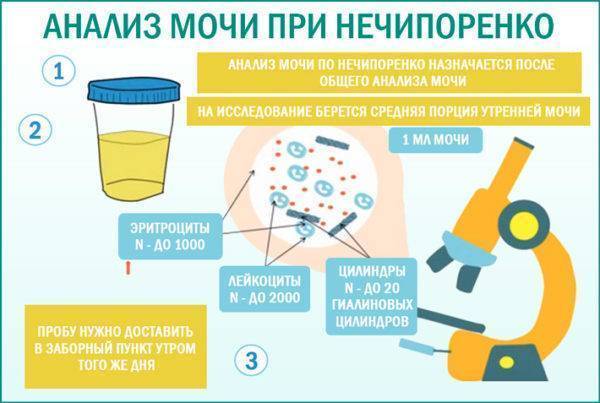
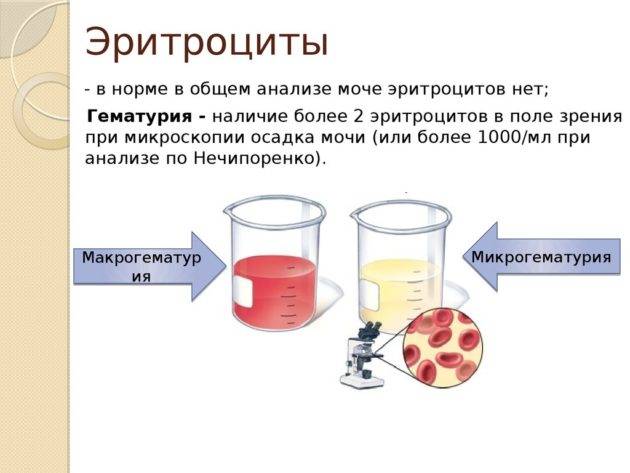
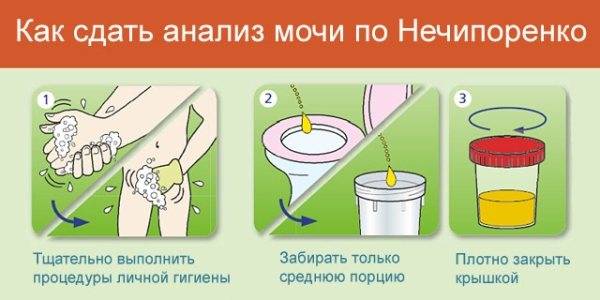
- Инфекция мочевыводящих путей: наличие более, чем 1х105 бактерий в 1 мл мочи у пациентов, не предъявляющих симптомы или наличие более 100 бактерий в 1 мл у пациентов с симптоматикой и имеющих более 7 лейкоцитов в 1 мл (аналог анализа мочи по Нечипоренко). Диагноз должен быть подтвержден путем бактериологического посева. Инфекции мочевыводящих путей ассоциированы с высоким риском развития пиелонефрита, преждевременных родов, малого веса новорожденных, повышенной смертностью в родах.
- Бессимптомная бактериурия (бактериурия – выделение бактерий с мочой). Для этого состояния характерно обнаружение более, чем 1.105 бактерий в одном миллилитре мочи в двух последовательно сданных анализах. При бессимптомной бактериурии жалобы у пациентки отсутствуют. Данное состояние связано с наличием высокого риска развития осложнений, таких как острый цистит (до 40%) и острый пиелонефрит (до 30%). В целом около 70% всех воспалительных заболеваний мочевыводящих путей у беременных вызвано бессимптомной бактериурией.
- Острый цистит – возникает приблизительно у 1% беременных. Симптомы цистита: боль внизу живота, кровь в моче, частые позывы к мочеиспусканию, боль при мочеиспускании. Эти симптомы часто бывают похожими на симптомы, присущие беременности самой по себе. В 15-50% случаев острый цистит во время беременности осложняется острым пиелонефритом.
- Острый пиелонефрит (воспаление почек) – развивается приблизительно у 2% беременных. Заболевание характеризуется болью в пораженном боку, высокой температурой, бактериурией. Также при пиелонефрите могут возникать те же симптомы, что и при цистите. Острый пиелонефрит при беременности – самое опасное из воспалительных заболеваний мочевыводящих путей.