Признаки имплантации после ЭКО
Большинство наших пациенток интересуются, должны ли быть какие-то ощущения при имплантации эмбриона. Поздняя имплантация эмбриона, признаки которой пытаются обнаружить будущие мамы, протекает без каких-либо ощутимых проявлений. Слабость и различного рода недомогания, которые ощущает женщина, вызваны исключительно ее психологическим состоянием. Успешная имплантация пройдет без каких-либо симптомов. Первые из них появятся только через 10-14 дней после имплантации. Но достоверным признаком беременности будет являться увеличение уровня ХГЧ. Базальная температура может быть слегка повышенной. Это является нормальной реакцией организма на перестройку организма.
Имплантация эмбриона в матку является сложной и ответственной процедурой, поэтому осуществлять ее могут только лицензированные опытные врачи. В нашем центре практикующие врачи уже в течение нескольких лет успешно проводят процедуру подсадки эмбриона. Высокий процент приживаемости эмбрионов является признаком качества нашей работы.
Бесплатный прием репродуктолога
по 31 мая 2021Осталось дней: 34
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
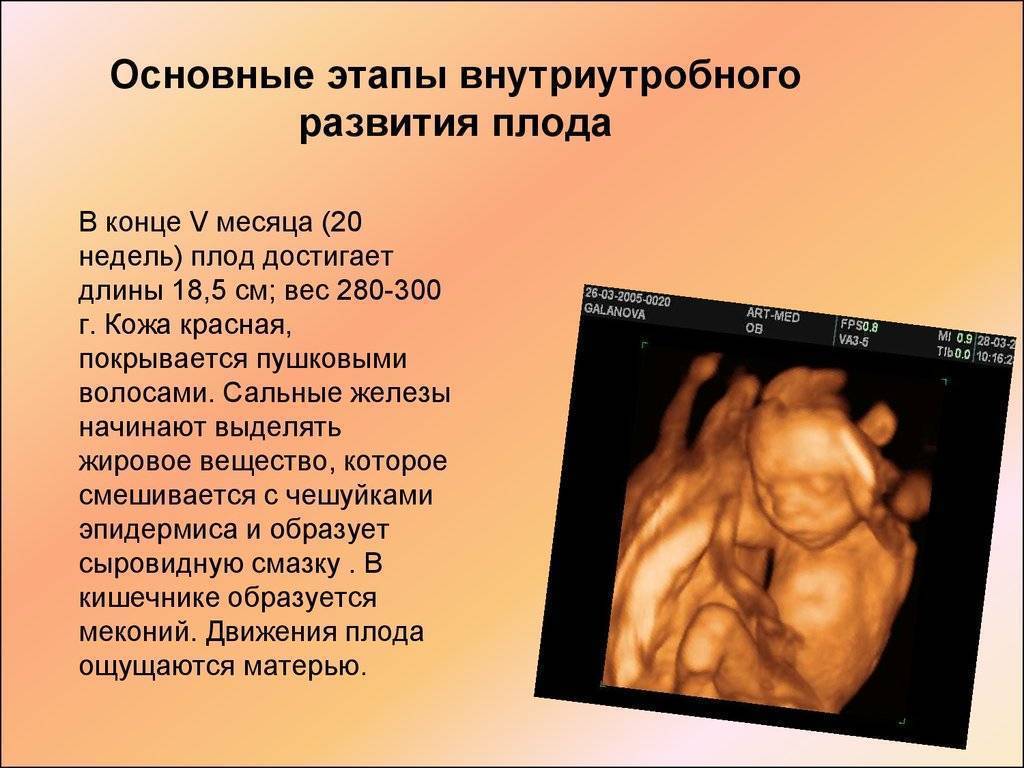
Развитие плода 3 недели беременности
Всех без исключения мамочек, интересует вопрос о том, что происходит с плодом на 3 неделе беременности. Давайте рассмотрим эту тему подробно, чтобы посетительницы нашего портала, смогли получить всю интересующую их информацию.
Ядро яйцеклетки и сперматозоида состоят из половинного хромосомного набора. И только после того, как в конце второй недели происходит оплодотворение, образуется первая клеточная структура зигота, которая и дает начало новой жизни. Она уже будет содержать 46 хромосом, половина из которых будут отцовскими, а половина материнскими.
После того как зигота образовалась, она начинает делиться, образовывая новые клеточные структуры. Спустя 64 часа после того, как произойдет имплантация, зародыш становится похожим на ягоду ежевики и включает в себя от 15 до 30 одинаковых клеток.
Как яйцеклетка сольется со сперматозоидом, она будет 4 дня продвигаться по фаллопиевым трубам в полость матки. Внутри бластоцисты зародится будущий малыш. Оказавшись в матке, яйцеклетка закрепится в эндометриальном слое. Этот процесс длится в течение 40 часов. Если не произойдет отторжение, то к концу третьей недели эмбрион надежно закрепится на питательном слое эндометрия.
После того как это произойдет, начнут создаваться связи между организмом мамочки и будущего крохи. Бластоциста с самого начала начинает продуцировать секторные элементы, требующиеся для развития эмбриона. Они попадают в кровеносное русло и по ним можно определить наличие беременности. К этим гормонам относится хориотропин, прогестерон и эстроген.
На третьей неделе начинает продуцироваться специальный белок, который ослабляет защитные силы организма матери. Это делается для того, чтобы материнский организм не отторгнул эмбрион, так как он считает его чужеродным и пытается от него избавиться.
Так как выглядит плод на 3 неделе беременности? К концу этого периода он достигает длины 0,18 миллиметров и весит 3 микрограмма, а количество клеток в нем возрастет до 250. Невзирая на свои микроскопические размеры, он уже начинает оказывать влияние на организм будущей мамочки, приводя к его заметной перестройке.
Этапы беременности
Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
1 триместр (1-14 недели) – в первые 12 недель происходит закладка жизненно важных органов и систем плода. Женщины жалуются на появление токсикоза, частое мочеиспускание и изменение вкусовых ощущений;
2 триместр (15-26 недели) – развитие плода продолжается, на УЗИ удается распознать пол ребенка. Признаки интоксикации полностью исчезают, общее состояние женщины считается удовлетворительным;
3 триместр (27-40 недели) – наблюдается окончательное формирование дыхательной и сердечно-сосудистой системы ребенка. Увеличение массы плода приводит к ухудшению самочувствия будущей матери: изжога, одышка, боли в пояснице.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Какие уколы при ЭКО назначаются?
При подготовке и проведении экстракорпорального оплодотворения пациентке назначаются следующие виды гормональных инъекций:
- Уколы ХГЧ перед ЭКО. ХГЧ (хорионический гонадотропин человека) – гормон, который вырабатывается тканями плаценты и играет решающую роль в успешном протекании беременности. Помимо этого, он обладает выраженным фолликулостимулирующим действием – то есть способствует быстрому созреванию фолликулов, содержащих яйцеклетки. Подкожные инъекции препаратов на основе ХГЧ позволяют увеличить число зрелых ооцитов, продуцируемых женским организмом за 1 менструальный цикл – соответственно, повысив шансы на успешное искусственное оплодотворение.
- Уколы прогестерона и эстрадиола. Эти гормоны необходимы для подготовки эндометрия (слизистого слоя матки) к имплантации эмбриона, успешного закрепления зародыша и его дальнейшего внутриутробного развития, формирования плаценты. Чаще всего врачи используют содержащие прогестерон и эстрадиол гели и свечи, однако могут назначить и внутримышечные инъекции масляного раствора чистого вещества.
Помимо этих основных групп веществ, при ЭКО могут назначаться инъекции других гормонов, антикоагулянтов, препятствующих тромбозу вен и т. д. Список препаратов зависит от того, какой протокол ЭКО назначен пациентке. Например, в длинном поочередно используются препараты для стимуляции и сдерживания овуляции, чтобы синхронизировать процессы в женском организме и тем самым увеличить шансы на успешное зачатие. В коротком и естественном протоколе ЭКО уколы гормонов могут использоваться минимально или отсутствовать вовсе, чтобы не вызвать синдром гиперстимуляции яичников.
Воздействие на эмбрион и развитие ребенка
Негативное влияние алкоголя на беременность может нанести непоправимый вред здоровью малыша не только в период закладки его организма, но и проявиться тяжелыми осложнениями уже после появления на свет. Например, употребление спиртных напитков для родившегося малыша может быть чревато:
- лицевыми деформациями, проявлением дефектов физического развития;
- поведенческими аномалиями;
- дефектами мышления и речи, наличием низкого мышечного тонуса и иммунитета;
- серьезными нарушений координации и концентрации, вследствие чего у ребенка в будущем возникают сложности с запоминанием информации и обучением.
Кроме того, результатом приема алкоголя при беременности могут стать отсутствие или неправильное развитие компенсаторных механизмов, нарушение у детей процесса адаптации. Негативные последствия приема алкоголя могут проявиться не сразу, а дать о себе знать, к примеру, лишь в переходном возрасте.
Что такое алкогольный синдром плода
Тяжелейшим последствием того, что будущая мать пила при беременности алкоголь, может стать фетальный алкогольный синдром. Этот диагноз характеризуется наличием у ребенка отклонений разной природы. Патологии являются результатом воздействия на плод веществ, содержащих этанол.
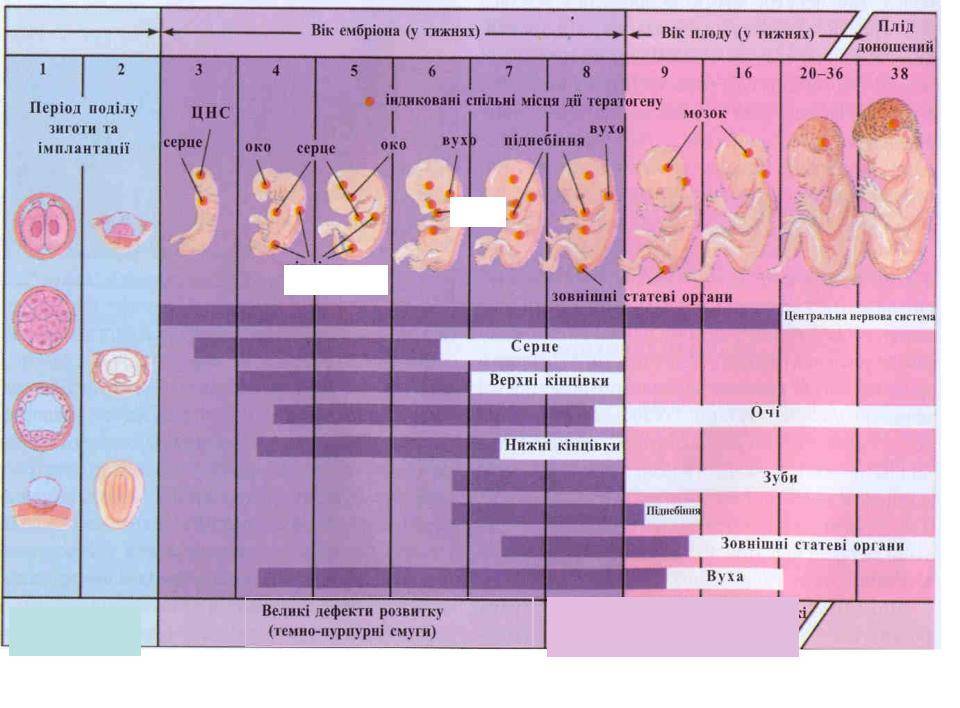
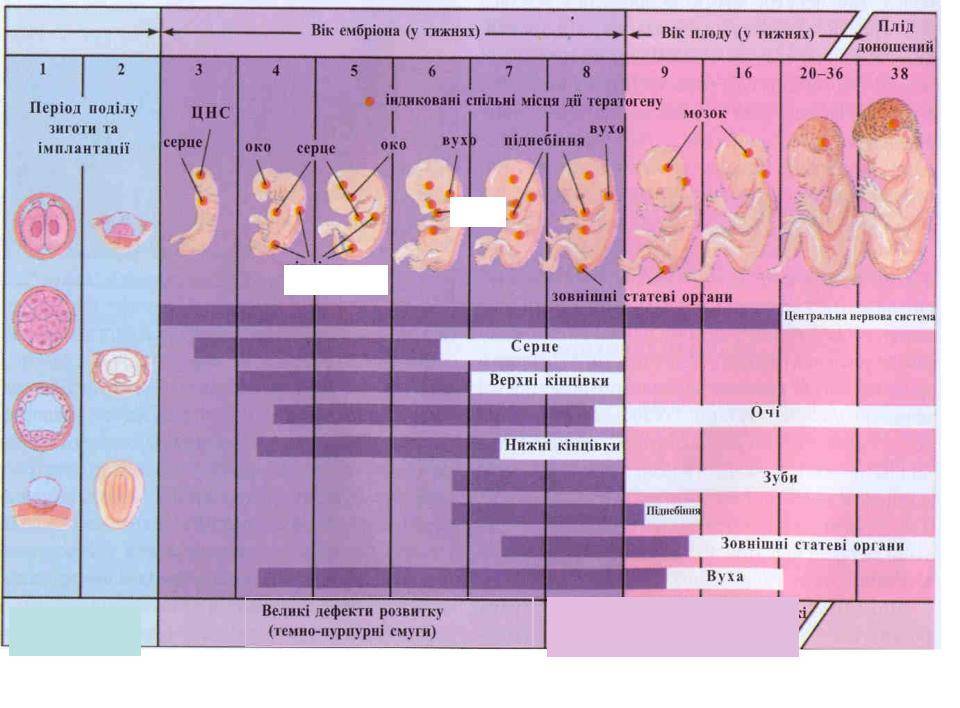
Эмбрион не имеет достаточной защиты для противостояния такому воздействию, что приводит к следующим отклонениям:
- Существенно меньшим параметрам плода до рождения, а также после появления на свет. Впоследствии ребенок с таким синдромом обычно отстает от сверстников в росте, весе.
- Неправильному формированию мозговых окончаний или психическим аномалиям.
- Дефектам лица и тела, пороки могут быть связаны как с мышечной, так и с костной системой.
Не позволят ошибиться в наличии алкогольного синдрома «волчья пасть», «заячья губа», плоская широкая переносица, маленькая глазная щель, ухудшение координации после рождения.
Пути воздействия алкоголя и возможные последствия
Чтобы понять, почему нельзя алкоголь при беременности, важно разобраться в механизме воздействия спиртных напитков на развитие и состояние развивающегося эмбриона. На плод повреждающее воздействие оказывает как сам спирт, содержащийся в таких напитках, так и продукты его распада, к примеру, ацетальдегид
Этанол вызывает спазм сосудов пуповины и плаценты, ухудшая доставку к плоду питательных веществ и кислорода.
Ацетальдегид оказывает негативное влияние на клетки зародыша, приводя к повреждению генетического материала, что в дальнейшем становится причиной различных уродств.
Алкоголь, содержащийся в напитках, нарушает обмен витаминов, гормонов в органах и тканях плода. Центральная нервная система особенно чувствительна к его воздействию, что впоследствии приводит к появлению поведенческих и интеллектуальных отклонений у ребенка, которые могут проявляться в разном возрасте.
Признаки и симптомы беременности до задержки
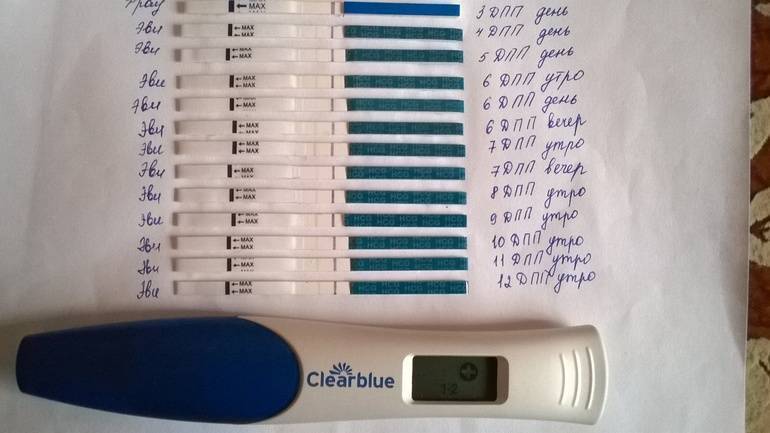
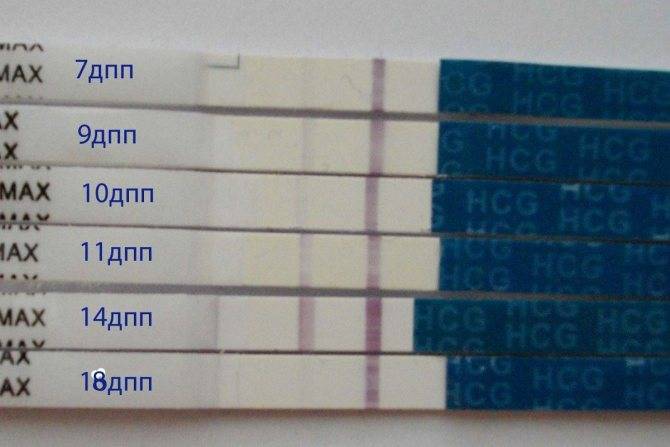
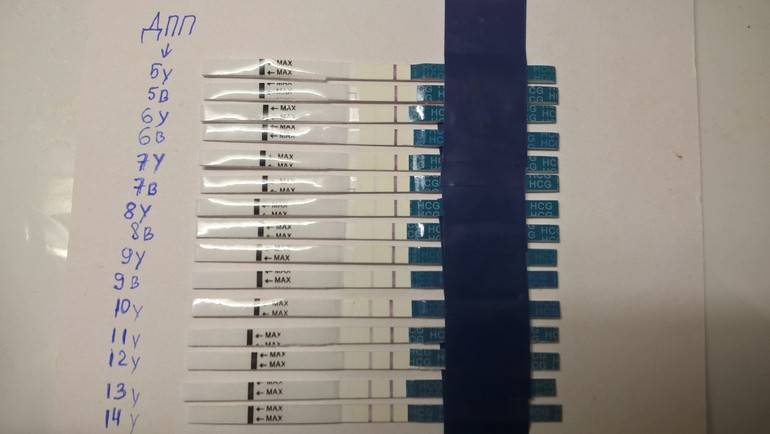
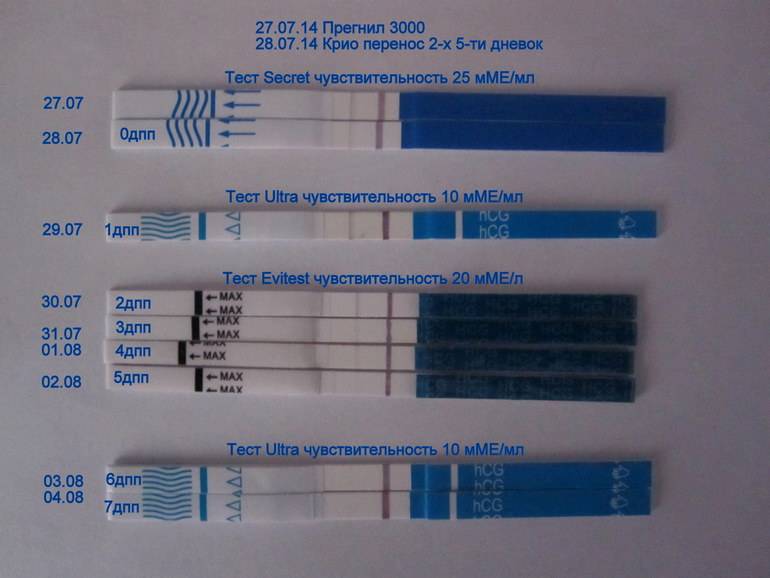
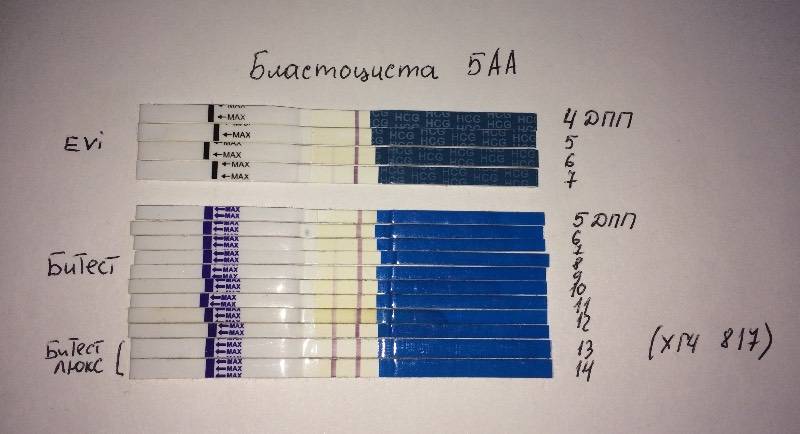
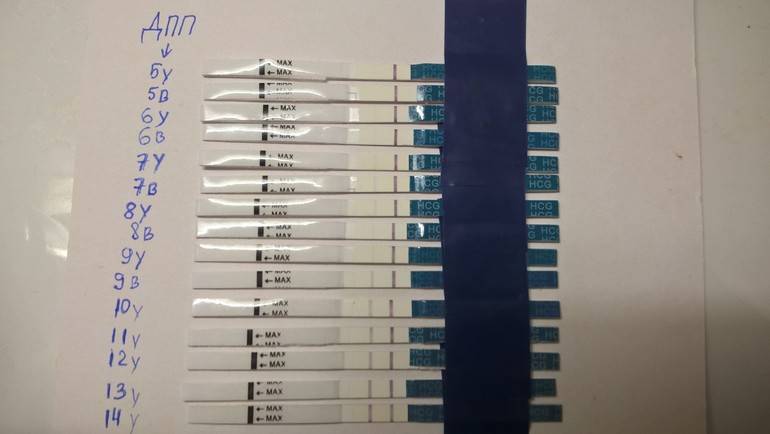
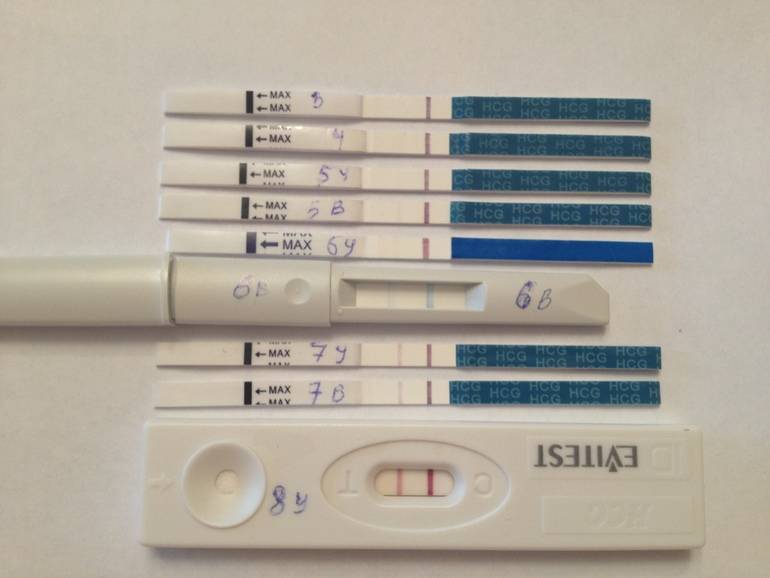
После подсадки эмбрионов в матку женщина начинает более внимательно «прислушиваться» к своим ощущениям и изменениям в организме, надеясь как можно раньше заметить того, что протокол увенчался успехом. Первые изменения привычных ощущений можно заметить только после того, как эмбрион сумеет внедриться в эндометрий матки и начнет развиваться. Ворсинки хориона с первого дня после имплантации начнут вырабатывать особое вещество – хорионический гонадотропный гормон, который и лежит в основе диагностики беременности на ранних сроках.
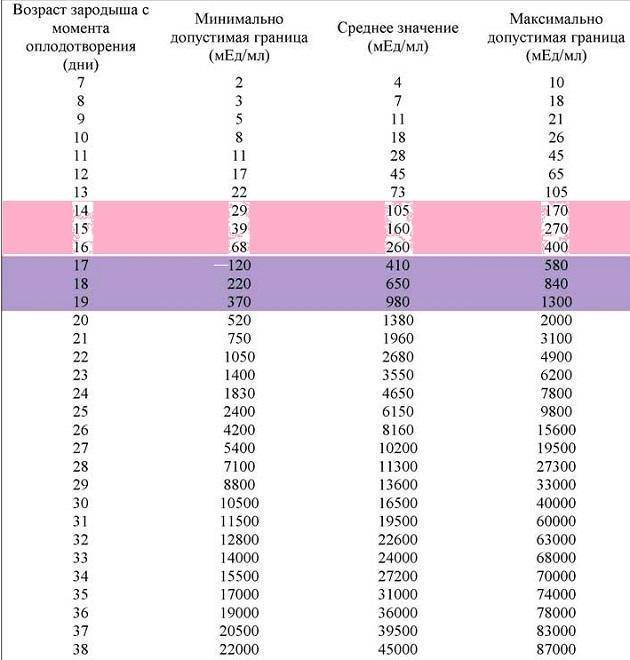
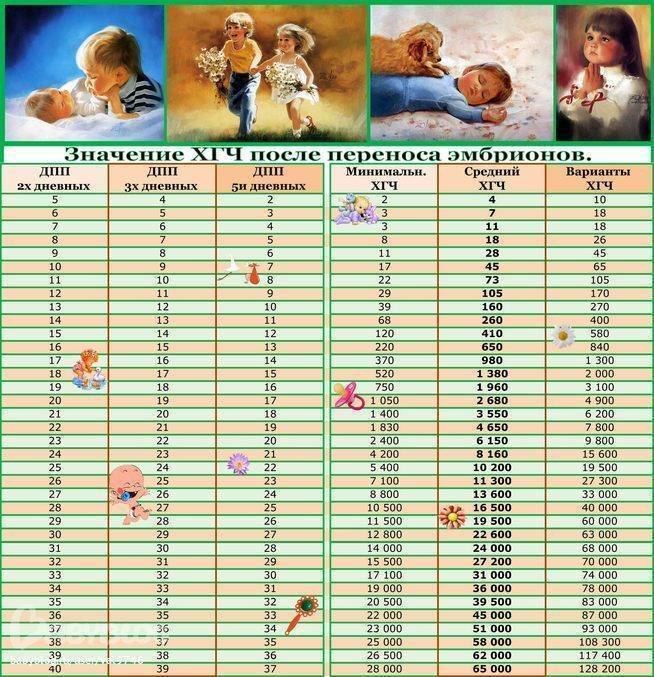
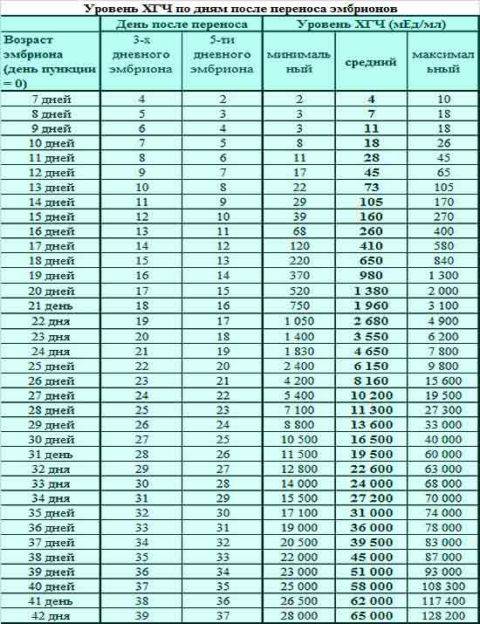
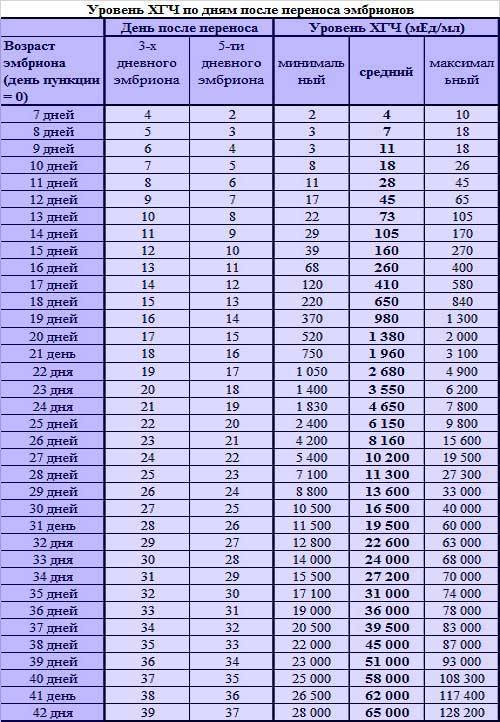
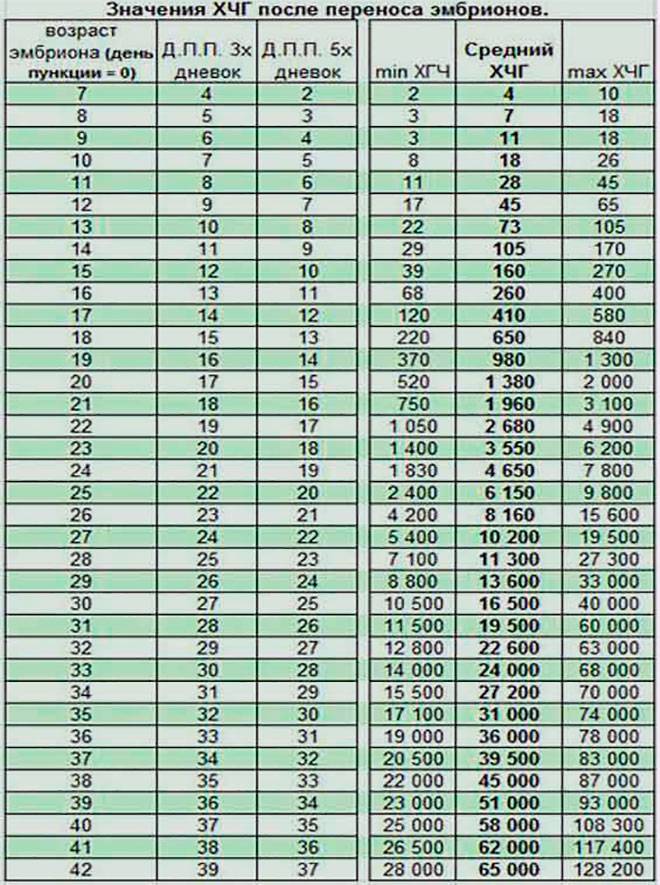
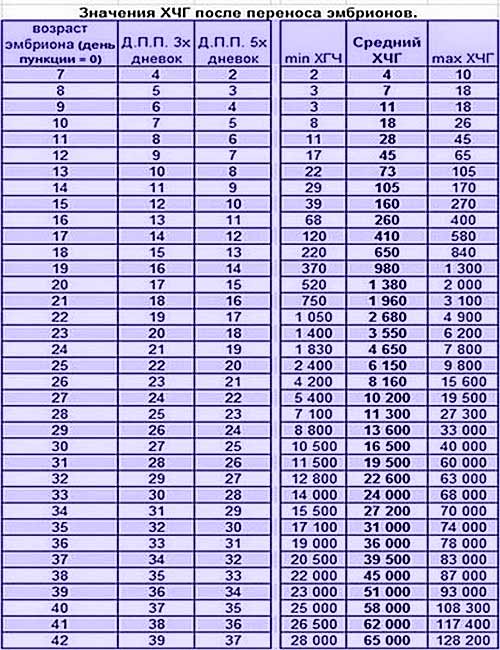
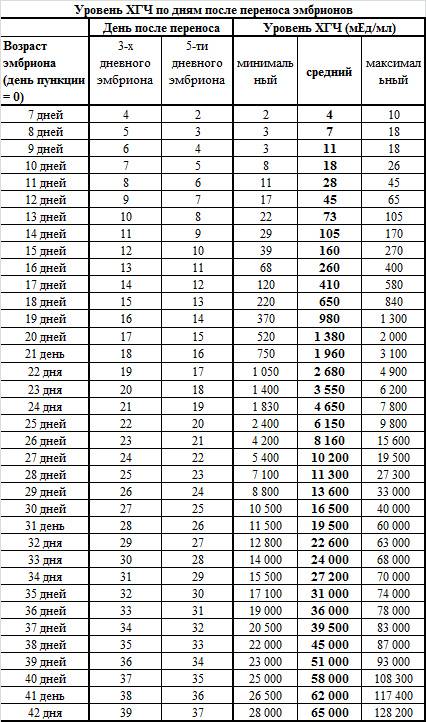
Концентрация гормона будет нарастать поэтапно, увеличиваясь вдвое примерно каждые двое суток. Имплантация чаще всего происходит на 3-6 дпп (день после переноса). Таким образом, в крови женщины можно будет зафиксировать рост гормона с 10-12 дня после подсадки.
В течение этих двух недель не стоит постоянно выискивать у себя симптомы и признаки беременности, чтобы потом не испытывать горького разочарования. Лучше всего заняться интересным делом, общаться с людьми, гулять, посвятить время чтению интересных книг, рукоделию, больше лежать и не поднимать тяжестей
Важно высыпаться и правильно и сбалансированно питаться – никаких диет! Желательно принимать витамины и фолиевую кислоту
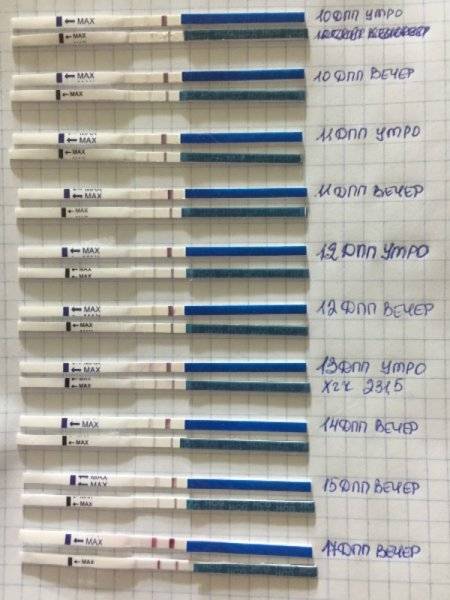
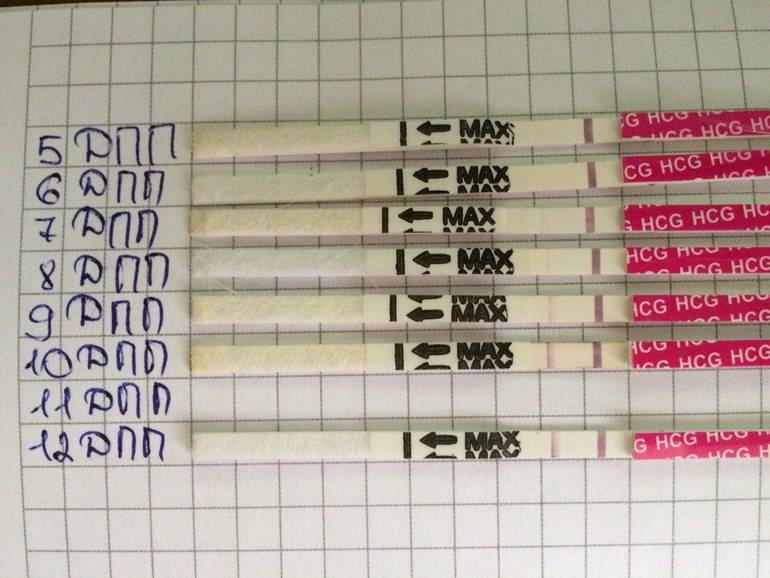
Первый симптом может быть обнаружен женщиной на 3-6 день после подсадки. Иногда (далеко не всегда и вовсе не обязательно!) нарушение целостности эндометрия матки в момент внедрения в него плодного яйца сопровождается небольшим необильным . Это явление называется имплантационным кровотечением. В день имплантации женщина может ощущать незначительные тянущие боли, а на прокладке может появиться кровянистое пятнышко или коричневатая мазня.
Если она не усиливается, не сопровождается сильной болью, общим ухудшением самочувствия, то волноваться совершенно не о чем – имплантационное кровотечение не повышает вероятности отторжения плода, не повышает риски выкидыша или замершей беременности. В последующем оно никак не сказывается на здоровье ребенка. Обычно завершается такое кровотечение через несколько часов или максимум – пару дней.
В некоторых случаях после ЭКО происходит поздняя имплантация – только на 8 или 10 день после подсадки. Вероятность такого явления невысока, но ее исключать нельзя. А потому даже анализ крови на ХГЧ на 14 сутки не всегда показывает достаточный уровень концентрации этого вещества. Об успешности можно судить только после 21 дпп, когда будет проведено первое , которое и подтвердит факт наступления беременности.
Среди других признаков, которые могут быть (а могут и не быть), женщины нередко отмечают изменение настроения. На фоне изменения гормонального фона в протоколе ЭКО женщины чаще всего настолько привыкают к скачкам собственного настроения, что могут не придать особого значения тому, что через несколько дней после переноса эмбрионов в матку вдруг захочется поплакать без причины или появится повышенная раздражительность, жертвами которой обязательно станут близкие.
Некоторые женщины через неделю после подсадки отмечают, что становятся излишне сонливыми, быстрее устают, не могут сконцентрироваться на каком-то деле или задаче. Так в организме начинает работать прогестерон. Поскольку в стимулированном цикле женщина принимает для поддержки возможной беременности, придавать этому побочному действию гормона особое значение не стоит – симптомы, которые характерны для ранних сроков беременности, наступившей естественным путем, не обязательно будут говорить о беременности после ЭКО на фоне гормонов.
Часто женщины, у которых протокол ЭКО оказался успешным, вспоминают, что примерно через неделю после подсадки у них начала подниматься – каждый день после обеда или вечером они испытывали ощущение озноба, а термометры показывали 37,0-37,5.
Молочные железы могут стать более чувствительными уже через несколько дней после имплантации. Но этот признак также нельзя считать однозначным – причиной изменений в молочных железах могут быть изменения, которые были вызваны довольно агрессивной гормональной стимуляцией яичников для получения суперовуляции на начальном этапе протокола.
Ожидать токсикоза не стоит – слишком рано, да и не у всех женщин беременность непременно сопровождается токсикозом. А вот повышенный аппетит вполне может появиться уже через несколько суток после , ведь прогестерон начнет создавать для малыша энергетический «запас». Также к одним из ранних признаков можно отнести учащенное мочеиспускание.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Может ли плодное яйцо выпасть из полости матки?
Распространенным страхом среди женщин, прошедших ЭКО, является риск выпадения эмбриона из матки. Выпадение плодного яйца из маточной полости даже до момента его имплантации в эндометрий исключено. Матка – мускульный орган, который сообщается с влагалищем посредством полой мышечной трубки (шейка матки). После процедуры ЭКО она сокращается, что препятствует проникновению эмбрионов во влагалище.
Учеными было проведено исследование, во время которого женщин разделили на две группы, после чего в маточную полость были введены воздушные пузырьки. Первая группа строго соблюдала постельный режим, а вторая занималась привычными делами без ограничений. По истечению определенного времени специалисты оценили результаты: особых различий в положении «эмбрионов» у пациенток обеих групп не обнаружилось.
Дни переноса эмбриона в полость матки
Как уже говорилось, перенос эмбриона в полость матки на первый день проводится крайне редко. Потому что это будет не физиологично – в организме женщины эмбрион на этой стадии находится в маточной трубе. Кроме того, выбор качественного эмбриона затруднен из-за отсутствия общепринятых критериев качества. Положительным моментом является то, что вредные воздействия условий культивирования сведены к минимуму.
Вторые сутки имеют несколько положительных моментов – минимизация пребывания эмбриона вне организма и появление возможности выбрать наиболее качественные эмбрионы, поскольку они приступили к дроблению. Однако этот день переноса эмбрионов не является наилучшим, поскольку геном эмбриона еще не включился в работу, поэтому невозможно отбраковать эмбрионы, если у них имеются серьезные нарушения генома. Также на этой стадии невозможно провести преимплантационную генетическую диагностику. Тем не менее, на 2 сутки осуществляют перенос эмбрионов, если получено только 1-2 качественных эмбриона.
Наиболее распространен перенос эмбрионов на 3 день. В этом сроке возможен выбор качественного эмбриона, поскольку некоторые эмбрионы остановились в развитии или замедлили развитие. Перенос эмбрионов на 3 день производят при получении 3 – 5 качественных эмбрионов. Но в этот период собственный геном еще не включился, и нет возможности отбраковать эмбрионов с нарушениями генома.
Перенос эмбрионов на 4 день отличается максимальной физиологичностью – именно в стадии морулы попадает эмбрион в матку при естественном оплодотворении. В это время отбракованы все остановившиеся в развитии эмбрионы и, если надо, проведена преимплатационная генетическая диагностика.
Тем не менее, перенос эмбрионов на 4 день имеет отрицательный момент – возможная остановка в развитии всех эмбрионов, причиной которой может быть также негативное влияние условий культивирования. Отсутствие эмбрионов на перенос является серьезный стрессом для пациентки.
Перенос эмбрионов на 5 день (стадия бластоцисты) оптимален с точки зрения возможности имплантации в матке. Частота имплантации эмбриона на стадии бластоцисты выше, чем 2-3-х-дневных эмбрионов. К этому времени выжили и развиваются сильнейшие эмбрионы, есть возможность проведения генетической диагностики. Имеется эффективная оценка качества бластоцист. При переносе эмбриона на стадии бластоцисты достаточно переносить одного или двух эмбрионов, при переносе на более ранних стадиях подсаживают значительно больше эмбрионов.
Несмотря на это, перенос эмбрионов на 5 день встречается редко, из-за неспособности культуральных сред поддерживать рост эмбриона до стадии бластоцисты. Перенос эмбрионов на 5 день производят при получении 6 и более качественных эмбрионов. Появляются более совершенные системы, включающие несколько культуральных сред, имеющих различный состав в соответствии с меняющимися потребностями эмбриона.
Если изначально яйцеклеток отобрано мало, то имеется риск не получить эмбрионов на перенос вообще. Как видно, у каждого варианта имеются плюсы и минусы. Большое значение имеет опыт эмбриолога и оснащение клиники. В каждой конкретной ситуации вопрос решается индивидуально.