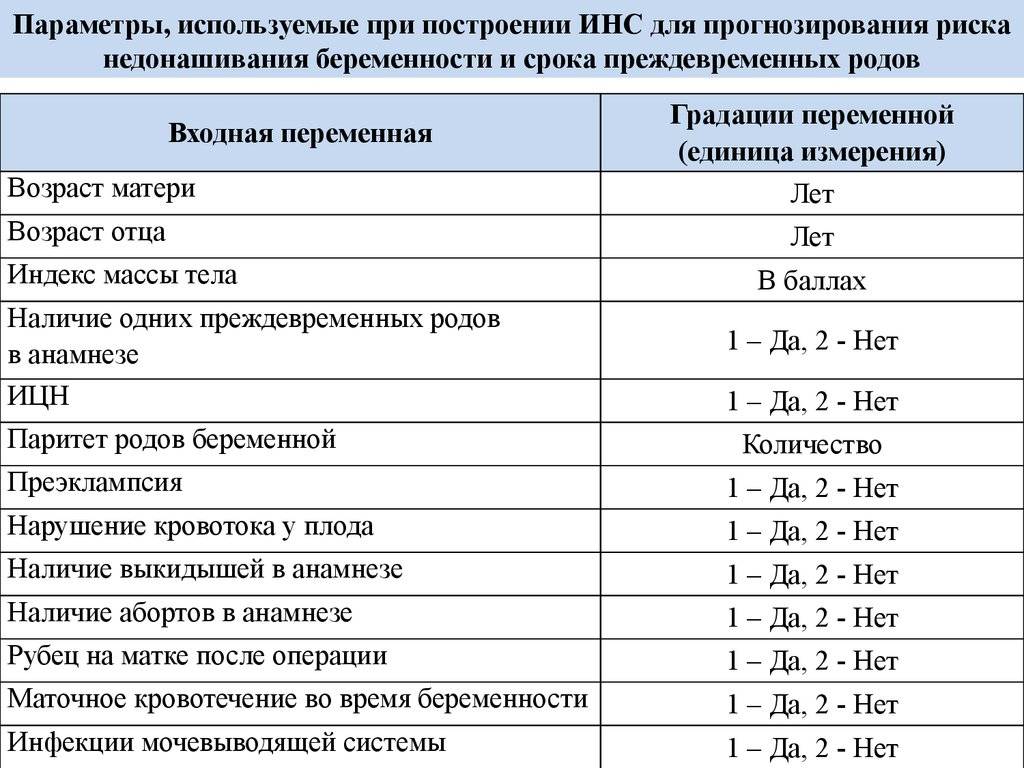
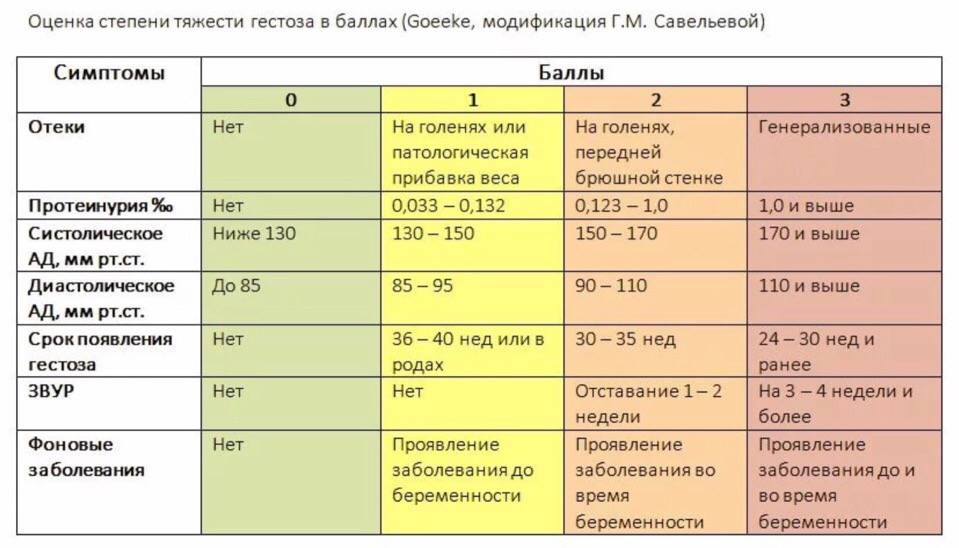
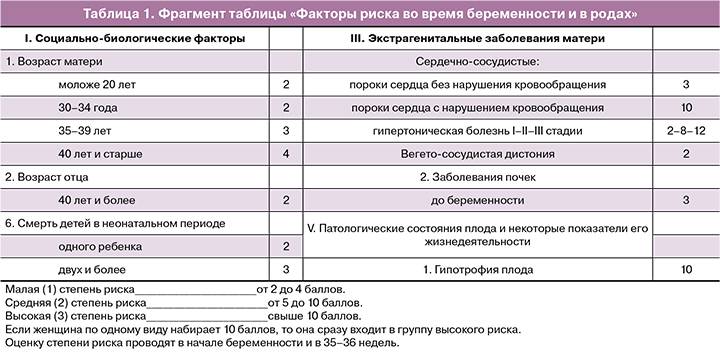
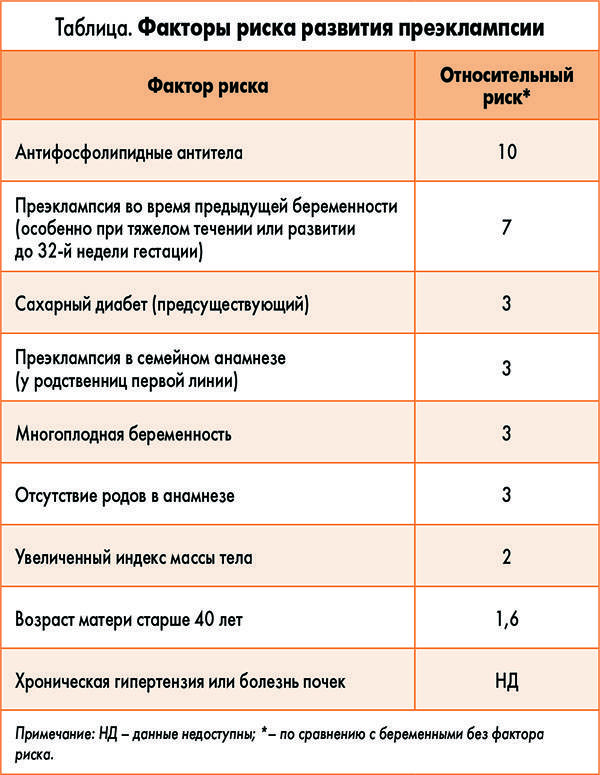
Как избежать осложнения во время беременности
Гинекологи рекомендуют несколько правил, соблюдение которых снижает риски осложнений при беременности более, чем в половину.
- Избегайте упражнений на открытом воздухе во время жары и при повышенной влажности.
- Любые физические нагрузки возможны только в помещениях с хорошей циркуляцией воздуха и комфортной температурой.
- Лучший способ занятий — плавание. В воде тепло тела легко рассеивается.
- Пейте достаточно жидкости. Всегда носите бутылку с водой или разбавленными фруктовыми соками.
- Носите легкую одежду, которая дышит.
- Избегайте бани, сауны и горячих ванн.
- Ограничьте гидромассажные процедуры до нескольких минут.
- Отложите зарядку, если вы больны или разгорячены.
Минусы беременности в зрелом возрасте
Женщина, решив стать мамой после 35 лет, должна осознавать возможные осложнения и как для себя, так и для малыша
Поздняя беременность требует внимательного и осторожного отношения в плане диагностики
Беременность — серьезная проверка женского здоровья на прочность. Она может стать триггером для обострения большого числа заболеваний. Организм испытывает огромную гормональную и психоэмоциональную встряску, которые могут спровоцировать развитие таких болезней, как:
- сахарный диабет (гестационный);
- заболевания щитовидной железы;
- сердечно-сосудистые болезни, гипертония;
- онкологические заболевания;
- нарушения работы почек.
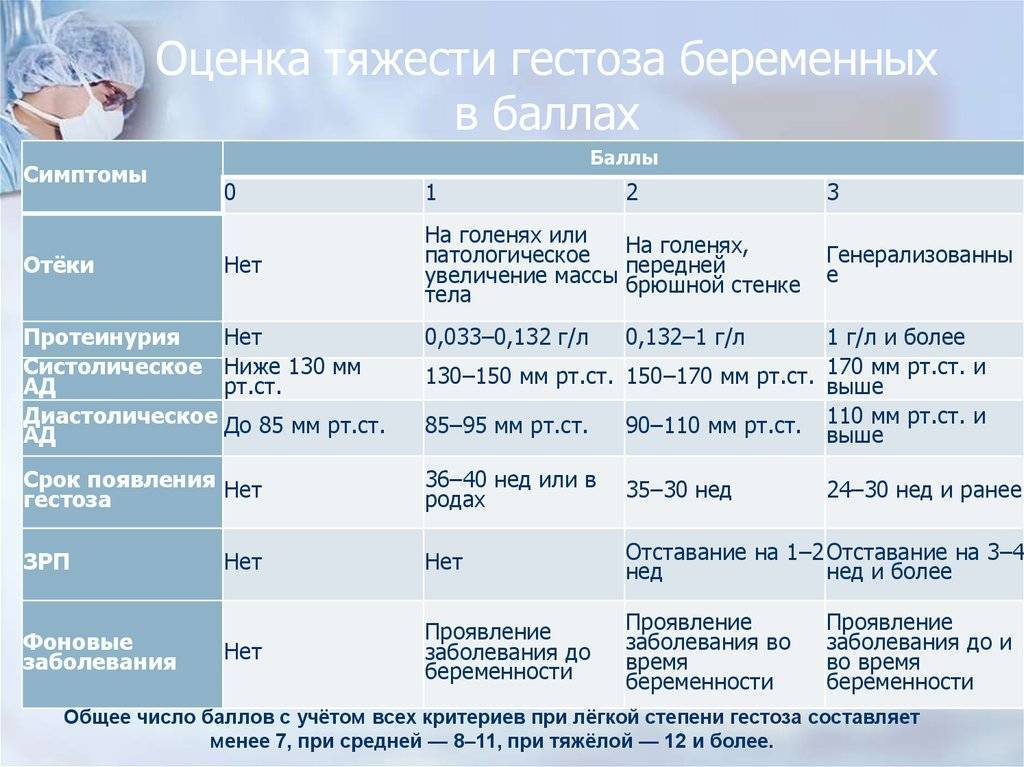
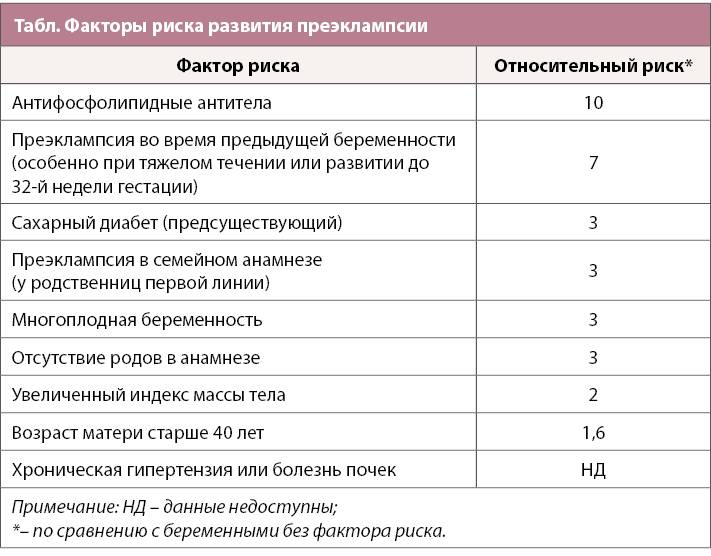
Кроме того, существенно возрастает риск гестоза (преэклампсии). Он возникает на фоне уже имеющихся заболеваний и сопровождается резким повышением артериального давления, сильными головными болями, отеками. Тяжелая преэклампсия очень опасна для здоровья женщины и малыша. Она требует немедленной госпитализации, постоянного наблюдения и диагностики, а в некоторых случаях досрочных родов.
Как правильно дышать и расслабляться в родах,
чтобы родить легко без осложнений?Зарегистрируйтесь на наш бесплатный мастер-класс
и сразу после регистрации получите в подарок
видеоурок «Как обезболить роды?»Получить бесплатно
У возрастных беременных могут возникнуть проблемы с вынашиванием – выше вероятность замершей беременности или спонтанного выкидыша. Не исключены нарушения плаценты, например, предлежание или фетоплацентарная недостаточность.
Существует миф, что возраст является прямым показанием к кесареву сечению. Это не совсем так: выбор способа родов целиком зависит от здоровья женщины, наличия хронических заболеваний и положения плода перед родами и других факторов. Однако в старшем возрасте чаще наблюдается слабая родовая деятельность, мышцы матки слабее сокращаются. В этом случае врачи вправе назначить экстренное кесарево сечение.
Чем опасна поздняя беременность непосредственно для ребенка? К сожалению, возрастает вероятность хромосомных аномалий и пороков развития. К ним относятся довольно распространенные патологии — синдром Дауна, Патау или Эдвардса, и совсем редкие. Так, до 25 лет вероятность рождения ребенка с синдромом Дауна составляет 1:1600, в 30 лет — 1:800, а в 40 лет и вовсе 1:100. К тому же, тяжелые патологии плода зачастую приводят к замершей беременности и выкидышу. Увы — в зрелом возрасте около 50% беременностей неудачно заканчиваются еще в первом триместре.
Поэтому для собственного спокойствия будущей маме лучше следовать всем правилам при беременности и выполнять весь набор исследований на внутриутробные пороки развития плода. В особенности это биохимический и ультразвуковой скрининги, которые проводятся до 13 недели беременности. На этом этапе, как правило, выявляются основные генетические аномалии.
Физиологические факторы
Чтобы понять, какой возраст для рождения первого ребенка является оптимальным, врачи рекомендуют первоначально обратиться к гинекологу. Специалист проведет диагностические мероприятия и оценит степень функционирования репродуктивных органов, выявит или исключит наличие патологий, которые могут препятствовать зачатию.
С точки зрения физиологии, идеальный возраст для рождения первого ребенка – период между 19 и 26 годами. Врачи считают, что после 18 лет организм женщины полностью готов к зачатию и вынашиванию плода. В это время половые органы уже полностью сформированы, кроме того, гораздо реже диагностируется гормональный дисбаланс, так как уровень веществ прекрасно поддерживается яичниками (при отсутствии патологий).
При планировании беременности в этом возрасте следует учитывать: влагалищные мышцы не только упругие, но и эластичные, а тазовые кости отличаются подвижностью, что является крайне важным фактором, влияющим на течение процесса родоразрешения.
У большинства женщин в молодом возрасте хорошо натренированы мышцы брюшного пресса. Таким роженицам гораздо проще при потугах выполнять команды врача.
Как показывает практика, девушки 19–26 лет реже страдают от патологий хронического характера, что также влияет и на течение беременности, и на процесс родоразрешения. Последний чаще проходит легко и без разрывов либо с минимальными повреждениями тканей. Осложнения также развиваются крайне редко.
После 25–26 лет репродуктивная функция начинает медленно угасать. У многих женщин появляется лишний вес и хронические заболевания, что может значительно осложнить течение гестационного периода. Именно поэтому большинство врачей утверждают, что самый благоприятный возраст для рождения первого ребенка – 19–26 лет.

25 неделя беременности: Проблемы и угрозы
Боль и дискомфорт начинают преследовать женщину с начала вынашивания плода. Для двадцать пятой недели вынашивания плода, эти ощущения также не являются исключением. Следует учесть, что боль должна быть незначительной и редко возникающей. Поэтому, если она частая, терпеть ее ни в коем случае нельзя, так как она может стать причиной преждевременных родов. Лучше всего обратиться к гинекологу и подробно описать ему свою проблему, чтобы он смог оказать квалифицированную помощь и предупредить негативные последствия.
Болевые ощущения и дискомфорт зачастую возникают в абдоминальной и поясничной области, в заднем проходе, крестце, нижних конечностях, затылочной и височной областях.
Предотвратить возникновение подобных ощущений можно:
- Выполняя физические упражнения для будущих мамочек;
- Нося удобную, устойчивую обувь без каблуков;
- Выбирая удобные позы для сидения и используя венотоники для устранения отечности нижних конечностей в конце дня.
- Полноценно отдыхая и гуляя на свежем воздухе.
- Нося компрессионное белье и бандаж для беременных.
Соблюдая ряд простых правил, можно свести к минимуму неприятные ощущения, преследующие будущих мамочек на протяжении всего срока вынашивания плода.
ОРВИ и повышенные температурные показатели
Беременные часто болеют простудными недугами, ввиду того, что их иммунная система в этот период ослаблена. Заразиться будущая мамочка, может от любого носителя вирусной инфекции. При появлении первых признаков заболевания, необходимо сразу приступать к лечению, которое обязательно должен назначить врач. Только специалист может подобрать такие препараты, которые не нанесут вред малышу и помогут избавиться от болезни.
Если температурные показатели не превышают 37,5 градусов, сбивать их не нужно. На втором и третьем триместре повышение температуры до этих показателей считается нормальным и не несет никакой опасности ребенку. Если она повышается до 38, нужно пить жаропонижающее, которое выписал врач, так как сильная температура может серьезно навредить ребенку. Снизить ее можно не только таблетками, но и прохладными обтираниями и обильным питьем.
От кашля, насморка и боли в горле можно избавиться при помощи травяных настоев и ингаляций. При осложненном течении заболевания, терапевт подберет такие препараты, которые быстро купируют простуду и не нанесут вреда плоду.
Чтобы избежать ОРВИ во время эпидемии, необходимо не переохлаждаться. В тепле в первую очередь должны находится нижние конечности и поясница. Следует избегать мест большого скопления людей, а если этого не удается сделать, нужно надевать маску.
Квартиру необходимо чаще проветривать, а для профилактики недуга в меню следует включить сок черной редьки, лук и чеснок. Также можно использовать профилактические противопростудные мази.
Влагалищные выделения на 25 неделе беременности
Выделения на двадцать пятой неделе беременности должны быть прозрачными или иметь белесоватый оттенок, однородную консистенцию и отсутствие неприятного запаха. Если появились какие-либо отклонения, следует сразу же обратиться к своему гинекологу.
На этом сроке часто может подтекать амниотическая жидкость, придавая выделениями желтоватый оттенок и разреженную консистенцию. После прохождения осмотра, врач выявит причину подтекания и направит женщину на стационарное лечение. Данное состояние очень опасно для жизни младенца, поэтому купировать его следует как можно раньше.
Выделения, имеющие творожистую консистенцию и кисловатый запах свидетельствуют о развитии молочницы, которая возникает в результате снижения иммунитета. Она не опасна для малыша, но если инфекцию запустить, молочница может нанести вред его здоровью.
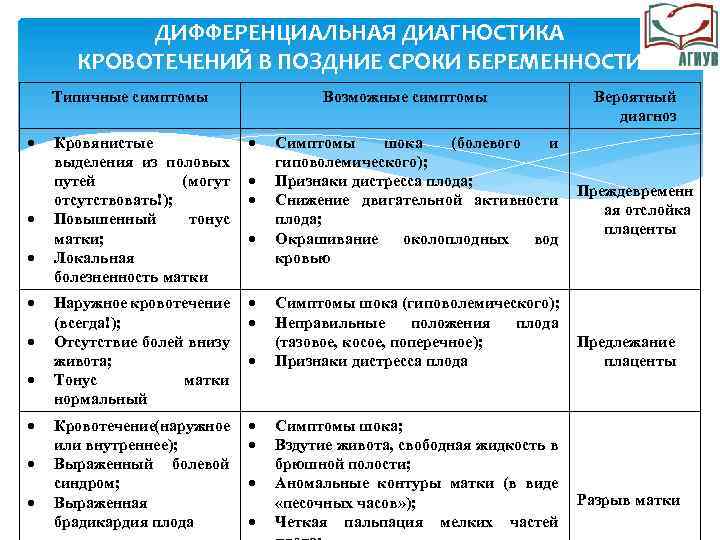
Преждевременные роды на 25 неделе беременности
Двадцать пятая неделя вынашивания плода считается тем сроком, когда ребенок уже может жить вне материнской утробы. Таким образом, если он появится на свет преждевременно, его можно будет спасти, но для этого необходимо соблюсти ряд условий. Однако следует учесть, что ребенка спасти удается далеко не всегда, так как некоторые его системы еще недостаточно усовершенствовались для жизни вне материнского организма.
Если малыш появился на свет в больничных условиях, в которых имеется отделение неонатологии и специальное оборудование по жизнеобеспечению, то у ребенка, появившегося на свет преждевременно, имеются шансы остаться в живых. В кувезе, куда будет помещен кроха поддерживается необходимая температура и устанавливается оборудование для обеспечения дыхательной функции, так как дыхательная система до конца не развита. Дальнейшее развитие крохи зависит от его выносливости и от ухода медперсонала.
Гипоксия при родах
Если роды проходят без осложнений, то при каждой схватке снижается кровоток в плаценте на короткое время. Это тоже состояние гипоксии, но оно не вредит ребенку, т. к. после схватки ребенок опять получает нормальное количество кислорода. Если же гипоксия при родах есть, это негативно сказывается на снабжении плода кровью, что ведет к негативным изменениям в его органах. Гипоксия при родах, при которой ребенок всё никак не появится на свет, грозит его смертью.
Причины:
- преэклампсия и эклампсия
- шок или остановка сердца в процессе родов
- разрыв матки
- перенашивание беременности
- тяжелая анемия беременной
- отслойка «детского места»
- предлежание плаценты с кровотечением
- обвитие малыша пуповиной
- затяжные роды
- тромбоз сосудов пуповины
Признаки гипоксии у новорожденных:
- низкая двигательная активность или ее отсутствие
- медленное биение сердца (может быть, наоборот, учащенным)
- зеленые околоплодные воды
Еще не так давно врачи считали, что вдыхание мекония ребенком может произойти только тогда, когда он рождается. Но современные данные показывают, что такой риск есть и при хронической нехватке кислорода. Если такой случай имеет место, то удаление мекония из легких малыша может не дать ожидаемых результатов. Последствием могут быть частые пневмонии и нарушения нервной системы.
Последствием нехватки кислорода ребенка при родах может стать ДЦП. Но так бывает не во всех случаях, а только в редких.
Внутриутробная хроническая гипоксия может иметь такие результаты:
- восприимчивость организма малыша к инфекциям
- небольшой рост и слишком низкий вес при рождении
- анемия
- сбои в терморегуляции тела
- синдром дефицита внимания и гиперактивности (не у младенцев, а когда ребенок становится постарше)
Последствия острой гипоксии плода при беременности:
- вдыхание первичного кала и пневмония
- риск умереть не родившись
- ранние роды
- отмирание кишечника
- риск ДЦП в дальнейшем
- поражение нервной системы
- высокий риск внезапной младенческой смерти
Как ведут возрастную беременность?
Если женщина решила рожать, когда ей уже за 45 лет, врачи будут более настороженными. Это связано не только с большим риском осложнений, но и с тем, что к такому возрасту женщина нередко подходит с определенным багажом хронических заболеваний. Соответственно, требуется помощь узких специалистов. «Если это сердечно-сосудистые заболевания, то мы прибегаем к определенному набору анализов и исследований, проверяющих состояние сердца и сосудов, также мы просим подключить консультацию специалистов узкой направленности, может назначаться УЗИ дополнительно, снимается ЭКГ, при необходимости будет скорректирована терапия. Схожая схема будет в ситуации, если есть проблемы с почками — назначим консультацию уролога, дополнительные анализы мочи и т. д.», — говорит Светлана Баташева.
Половые инфекции во время беременности, видео
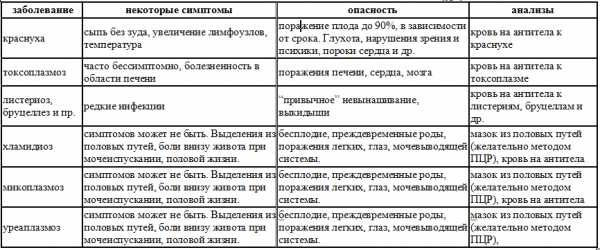
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. – 2005. – № 4. С. 23-27.
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. – 1986. – С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Респираторные и метаболические изменения
Из-за повышенного кровоснабжения и значительного расширения кровеносных сосудов, у беременных женщин увеличивается потребность в кислороде, переносимом с кровью, и ускоряется метаболизм (обмен веществ).
Дыхание и уровень кислорода в крови
У беременных количество воздуха, поступающего в легкие, увеличивается на 50%. Это достигается более глубоким вдохом и увеличением скорости дыхания. Но по мере роста плода, из-за давления матки на диафрагму, вдох может быть ограничен, что вызывает одышку или ощущение недостатка воздуха. Физические нагрузки усиливают эти симптомы.Исследования показывают, что беременные имеют более высокий уровень кислорода в крови. Даже в состоянии покоя его потребление повышено на 20%.
Скорость метаболизма
Во время беременности базальная скорость метаболизма (RMR) и количество энергии, которую организм расходует во время отдыха, значительно увеличивается. Этот параметр помогает оценить объем потребления энергии, необходимый для поддержания или увеличения веса. Изменения в показателях метаболизма объясняют необходимость увеличения потребления калорий во время беременности — тело беременной женщины медленно увеличивает энергетические потребности, чтобы пподпитывать развитие и рост плода.Метаболические показатели значительно увеличиваются на 15-й неделе беременности, достигая пика в третьем триместре. Повышенный уровень метаболизма опасен для беременных женщин с высоким риском развития гипогликемии (низкого уровня сахара в крови).
Изменения температуры тела
Повышение базальной температуры тела — один из первых симптомов беременности. Именно повышенная температура объясняет постоянную жажду у беременных. При недостаточном потреблении воды возникает гипертермия (перегрев) и обезвоживание.
При значительных физических нагрузках может возникнуть тепловой стресс. Увеличение температуры сердца у матери (гипертермия) наносит вред развитию ребенка. При обезвоживании уменьшается количество крови, поступающей к плоду, что приводит к ранним родам. При умеренных нагрузках организм беременных легко справляется с перегревом — уменьшить температуру помогают повышенный приток крови к коже и расширенные поры. Помочь себе можно, выбирая хлопковую и льняную легкую одежду и находясь в прохладных, хорошо проветриваемых помещениях.
Дегидратация
При нагрузках и находясь в жаре, женщины потеют. Из-за потери жидкости при потоотделении уменьшается приток крови к матке, мышцам и внутренним органам. Поскольку плод нуждается в постоянной поставке кислорода и питательных веществ, переносимых через кровь, недостаток жидкости может привести к трагическому исходу — слабому развитию ребенка, ранним родам и даже к замершей беременности.Особенно опасны перегрузки для женщин с гипертонией, спровоцированной беременностью. При гипертонии ограничивается объем крови, поступающей к матке.
Причины
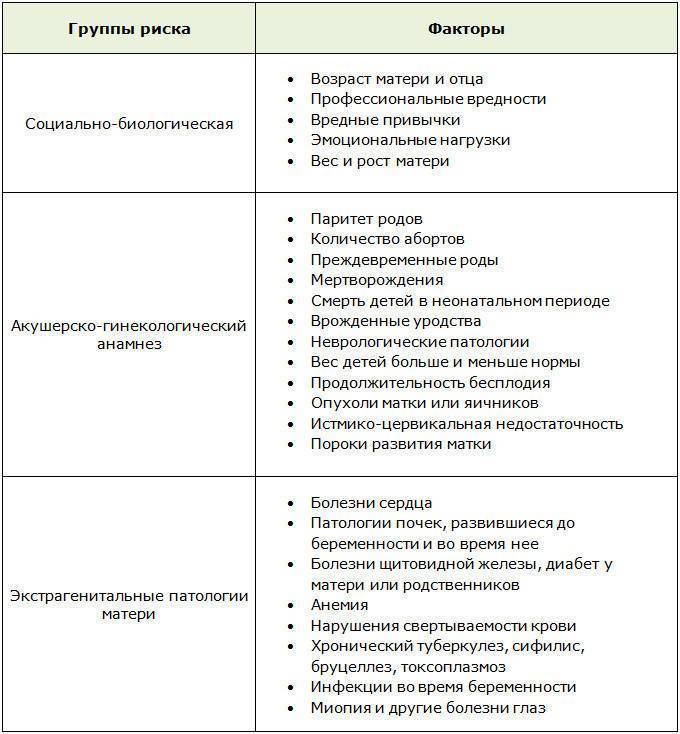
Все предпосылки, обуславливающие решение супругов стать родителями в зрелом возрасте, подразделяются на 2 группы. К социальным факторам относятся:
- реализация в профессии;
- карьерный рост;
- решение жилищных проблем;
- новая семья;
- желание завести ребенка противоположного пола;
- финансовая стабильность;
- трагическая смерть первого и единственного ребенка;
- возвращение молодости («молодая мама» звучит оптимистичнее и приятнее, чем «молодая бабушка»);
- выросшие и покинувшие родителей дети (поздний ребенок как последняя радость);
- психологическая готовность стать матерью.
Медицинские аспекты:
- хроническая гинекологическая патология, обуславливающая длительное лечение от бесплодия;
- хронические общие болезни, препятствующие зачатию;
- привычное невынашивание;
- неоднократные попытки ЭКО;
- незапланированная беременность (сбои в менструальном цикле, отказ от контрацепции в надежде на климакс);
- рождение второго ребенка для спасения первого (например, при необходимости пересадки костного мозга).
Как понять, что имплантация прошла успешно?
При поздней имплантации эмбриона у пациентки могут возникать:
- тянущие боли внизу живота, вокруг поясницы;
- небольшие кровянистые выделения;
- головокружение, слабость, сонливость, тошнота;
- металлический привкус во рту;
- резкие перепады настроения, тревожность, раздражительность.
Если боль в животе не проходит, кровотечение усиливается, повышается температура, необходимо срочно обратиться к врачу.
Судить о наступлении/ненаступлении беременности только по перечисленным признакам не стоит – иногда женщина вообще не наблюдает никаких изменений в самочувствии, но имплантация проходит успешно, и наоборот. Сказать наверняка, беременны вы или нет, можно только после теста на ХГЧ.
Лечение на разных сроках
Разобравшись, чем опасен кариес во время беременности при легких и тяжелых стадиях, становится очевидно, что без качественной и своевременной терапии не обойтись. Большинство стоматологов советует срочно залечивать зубы при появлении первичных симптомов.
К сожалению, в «интересном положении» допустимо использование далеко не всех медикаментозных препаратов. По этой причине терапевтическую схему должен разрабатывать исключительно врач с учетом клинической картины, состояния пациентки, ее анамнеза и других предпосылок.
Как лечится кариес в первом триместре
Это самое неблагоприятное время для каких-либо врачебных манипуляций. Эмбрион еще совсем маленький, его не защищает плацента, он уязвим перед внешними факторами, в том числе перед заболеваниями матери. Акушеры-гинекологи выделяют 2 основных этапа:
От момента оплодотворения до 3-й гестационной недели. Малыш чувствителен к химикатам и токсинам, любые лечебные мероприятия способны вызвать выкидыш.
Трехнедельный и более поздний срок. Формируются внутренние органы и системы человека. Женщину мучает токсикоз, появляется изжога, проблемы с пищеварительной функцией. Лекарства плохо влияют на развитие эмбриональных структур.
Лучше отложить все мероприятия на несколько месяцев. Однако, если процесс запущенный, возникло сильное воспаление, наблюдается устойчивое повышение температуры тела и болевые ощущения, стоматолог принимает решение о срочном лечении максимально щадящими способами, сопоставляя пользу и возможные риски.
Как лечится кариес во втором триместре
Вероятность негативного влияния на беременность снижается. Будущая мама должна внимательно следить за состоянием своей ротовой полости, осуществлять ежедневную гигиену и соблюдать профилактические меры.
Если кариозные потемнения обнаружены на начальных стадиях, специалисты рекомендуют реминерализирующую терапию. Пораженные ткани очищаются от налета и иных отложений, а затем покрываются специальными составами. При этом не участвует бормашина, не нужно применять местную анестезию, у женщины отсутствует какой-либо дискомфорт
Впоследствии необходимо уделять особое внимание уходовым процедурам и не допускать разрастания площади поражения
В запущенных случаях производится пломбирование. Патологические участки удаляются, отверстие запечатывается композитными, керамическими и другими материалами.
При выборе анестезирующих средств, антибиотиков и анальгетиков учитывается их токсичность. В целом так называемый экватор беременности считается самым безопасным временем для вмешательства.
Как лечить кариес в третьем триместре
На завершающем этапе гестационного процесса малыш очень быстро набирает в весе. Он давит на полую вену матери, что приводит к скачкам артериального давления, обморочным состояниям и изменению частоты сердечных сокращений.
Перед родами женщина не должна надолго принимать полулежачее положение, что также делает терапию практически невозможной. Сами по себе стоматологические болезни никак не влияют на плод, однако применение некоторых лекарств оказывает раздражающее воздействие на слизистые оболочки и весь организм в целом, может привести к преждевременному родоразрешению.
При совершении врачом определенных манипуляций будущая мать сильно устает, переутомляется, чувствует страх. Это нередко провоцирует усиленные маточные сокращения и тонус органа.
Без лечения не обойтись, если наблюдаются:
воспалительный процесс;
большая площадь поражения;
болевые ощущения, которые невозможно устранить полосканиями травяными отварами и другими щадящими методами;
устойчивое повышение температуры.
Подобное состояние не лучшим образом сказывается на здоровье пациентки и плода. В клинике должны обеспечить максимально удобное положение тела женщины, для того чтобы ребенок не давил своим весом на сосуды (аорту и полую вену) будущей роженицы.
Радикальные меры (экстракция, имплантация, протезирование) принимаются после рождения детей. Наличие стоматологических болезней не является препятствием к естественным родам. Кесарево сечение показано по акушерским показаниям, не связанным с ротовой полостью.
Как лечить невынашиваемость
Во многом тактика лечения будет зависеть от того, какие причины привели к невынашиваемости. К примеру, если лютеиновая фаза слишком короткая, будут назначены спазмолитики и успокоительные медикаменты растительного происхождения. С этой целью применяются «Но-шпа», настойка валерианы и др. Часто назначают «Магне-B6» и гормональные препараты, например «Дюфастон».
Если обнаружена повышенная чувствительность к прогестерону, применяются глюкокортикоиды, «Дюфастон», иммуноглобулины, а также иммунотерапия при помощи введения лимфоцитов отца ребенка. Это позволяет снизить уровень ответа иммунной системы и предотвратить отторжение организмом матери генетического материала отца ребенка.
Профилактируют и лечат плацентарную недостаточность «Пирацетамом», «Актовегином», «Инфезолом». Если плодные воды отходят раньше срока по причине инфицирования, применяются медикаменты-токолитики, антибиотики, препараты против бактерий и грибков.
При риске невынашивания женщине показан покой, может назначаться лечение сульфатами магния, гексопреналином, сальбутамолом и тербуталином, а также фенотеролами, гормональными препаратами и противовоспалительными препаратами типа «Индометацина», которые не имеют нежелательных последствий, присущих стероидам. При гипертонусе матки назначают воздействие на мышечную и нервную систему матки переменным током и иглоукалывание, чтобы расслабить мышцы и снизить уровень мышечных сокращений, ведущих к риску выкидыша или преждевременного родоразрешения.
Может назначаться плазмоцитоферез – до трех сеансов. Он заключается в том, что за сеанс из всего объема крови удаляется 0,6–1 л плазмы и вводятся специальные растворы на замену ей. Благодаря этому частично удаляются токсины и антигены, улучшается микроциркуляция крови, снижается высокая свертываемость; если лекарства плохо переносятся, таким образом удается снизить их дозировку.
Понятно, что каждая ситуация требует своего подхода, и не существует единой тактики лечения. Специалисты из центра репродукции «Генезис» берутся определить причины, по которым женщина не может выносить ребенка, и назначат обследования и лечение, которые существенно снизят риск самопроизвольного аборта или же сведут его к нулю.
Как производится профилактика
Профилактика невынашивания беременности представляет собой достаточно сложный процесс, который целиком и полностью зависит от профессионализма доктора. Профилактика должна подчиняться нескольким основным принципам. А именно:
- определение пациенток, у которых есть риск невынашивания плода;
- тщательное обследование мужчины и женщины до наступления беременности и подготовка организма будущей материи к зачатию, последующему вынашиванию ребенка и родоразрешению;
- регулярный контроль над состоянием организма беременной и определение инфекционных и воспалительных процессов, своевременная грамотная терапия, направленная на снятие воспаления, устранение бактерий и вирусов, поддержка иммунитета – для этого женщина каждый месяц сдает соскобы слизистых, мочу на бактерии, кровь и биоматериал на определение признаков инфицирования плода и пр.;
- определение недостаточности шейки матки при помощи осмотра, а также трансвагинального УЗИ до 24 недель; в случае если плод не один, а два или больше – вплоть до 27 недели;
- лечение при выявлении экстрагенитальных заболеваний, прогнозы относительно влияния болезни и ее лечения на плод;
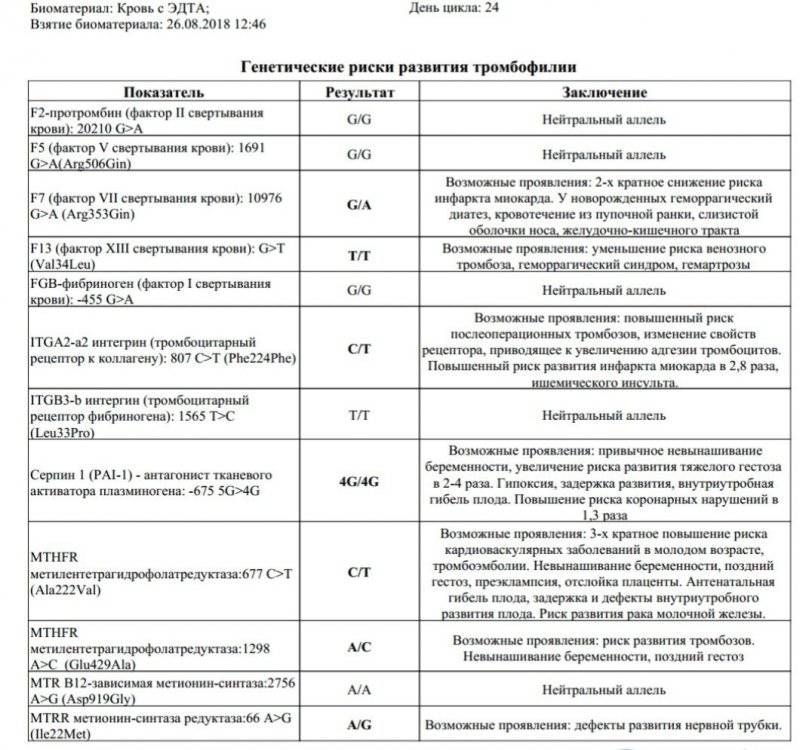
- определение тромбофилии и недостаточности плаценты, их грамотное лечение и профилактирование на ранних сроках.
Если будет выявлено, что при вынашивании плода и родах пациентке или ее ребенку грозят негативные последствия, избежать которых невозможно, ей предоставят исчерпывающую информацию относительно состояния ее здоровья и здоровья эмбриона, последствий, а также альтернативных способов ведения беременности и родоразрешения.
Очень многое зависит от профессионализма врача, который будет заниматься назначением исследований, расшифровкой их результатов, а также подбором лечения. Чтобы быть уверенной, что вы в надежных руках, советуем обратиться к врачам высшей категории из центра репродукции «Генезис». Их опыт работы, как правило, обеспечивает вынашиваемость плода даже в самых сложных случаях.
Если тактика ведения беременности и лечение не позволят предотвратить самопроизвольное прерывание беременности, а вы столкнетесь с проблемой бесплодия, наш центр репродукции подберет для вас другие варианты. В их числе обычно рассматриваются экстракорпоральное оплодотворение, забор женского или мужского биоматериала и суррогатное материнство.
Физиологические изменения
Из-за гормональных изменений, физиологические изменения происходят во всем теле, подготавливая женщину к беременности, родам и грудному вскармливанию. Радикально меняются зрение, вкус и запах.
Изменения волос и ногтей
Многие женщины замечают во время беременности чрезмерное выпадение или, напротив, рост волос и изменение их структуры — чаще утолщение. Могут появляться волосы на лице, руках, ногах и спине. Эти изменения пропадут сразу после рождения ребенка или через несколько месяцев, когда восстановится гормональный фон.Что касается ногтей, они быстрее растут и становятся хрупкими. Сохранить ногти поможет диета с высоким содержанием кальция и витамина Д.
Изменения груди
Грудь беременных женщин претерпевает ряд значительных изменений, готовясь к воспроизводству молока. Гормоны беременности усиливая пигментацию кожи вокруг соска. По мере роста груди повышается ее чувствительность, вены темнеют, а соски увеличиваются. Из-за быстрого роста появляются растяжки.
Во время второго триместра появляются первые капельки молозива — густой, тягучей жидкости. В этот период расширяются молочные протоки, готовясь к производству и молока. У некоторых женщин в груди прощупываются плотные участки, вызванные нарушением проходимости сосудов, — это патология. В этом случае необходимо срочно сделать УЗИ молочных желез и проконсультироваться у гинеколога.
Изменения шейки матки
Вход в матку, называемый шейкой, также подвергается физическим изменениям во время беременности и родов. Ткань шейки матки утолщается, твердеет и становится железистой. В канале формируется толстая слизистая оболочка, защищающая вход. За несколько недель до родов шейка матки слегка смягчается и расширяется под давлением растущего плода. Перед родами шейка значительно расширяется, позволяя ребенку проходить через родовой канал.
Не у всех женщин этот процесс проходит гладко. При патологии — шеечной недостаточности, шейка матки слабая и не может выдерживать плод. Это состояние приводит к выкидышу. Предотвратить проблемы можно, поставив у гинеколога специальное устройство — пессарий, или пройдя операцию по ушиванию шейки.
Проблемы со зрением
У некоторых беременных нарушается зрение. Чаще всего проявляется близорукость. Биологические механизмы этих нарушений не выявлены, но известно, что в 90% все налаживается после родов. Общие изменения зрения во время беременности включают размытость видения и дискомфорт при ношении контактных линз. У некоторых женщин повышается внутриглазное давление.
Изменения вкуса и запаха
Большинство женщин во время беременности предпочитают соленые, кислые и сладкие продукты. Часто повышается чувствительность к различным запахам.
Нарушения вкуса (dysgeusia) чаще всего наблюдается в первом триместре. После родов возможно, напротив, недолгое притупление вкуса. Некоторые женщины также испытывают металлический вкус во рту во время беременности, усугубляющее тошноту, что указывает на дисбаланс питательных веществ. В этом случае нужно обязательно сдать анализы крови на биохимию и содержание микроэлементов.