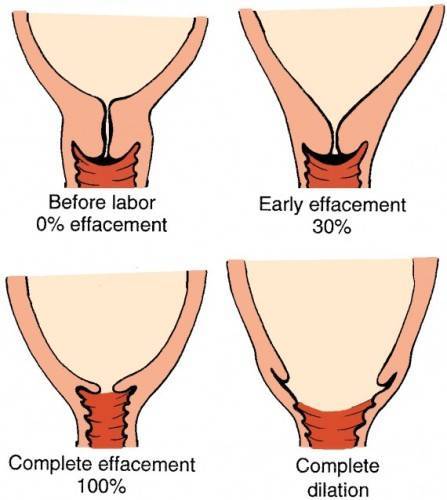
Способы биопсии шейки матки
Способов проведения биопсии шейки матки есть несколько. Обычно во время процедуры применяют местный наркоз, но некоторые женщины вполне прекрасно ее переносят и без анестезии. В редких случаях может быть проведена общая анестезия.
Самым распространенным способом считается биопсия, сделанная при помощи скальпеля. Этот способ дает также и самые достоверные результаты. В начале специальными инструментами обнажают шейку матки, потом вводят раствор, который ее окрашивает и выделяет патологические участки. Затем один из этих очагов аккуратно вырезают – это и есть материал для исследования на гистологию.
В настоящее время все большую популярность приобретает биопсия шейки матки, проведенная при помощи лазера или переменного тока. Этот способ считается менее инвазивным, но имеет один недостаток: при нем могут пострадать ткани, взятые на гистологию, что существенно повлияет на результаты анализа. А главное преимущество – нет кровотечения и после биопсии на шейке не образуются швы и спайки. Этот момент очень важен для тех женщин, которым еще предстоит рожать.
Каким именно способом будет сделана биопсия шейки матки, решает лечащий гинеколог. Для этого он учитывает все факторы: возраст женщины, хронические заболевания особенности физиологического состояния, размеры поражения слизистой и пр. В большинстве случаев процедуру проводят прямо в гинекологическом кабинете, но при некоторых видах биопсии может потребоваться пребывание пару дней в стационаре.
Лечение цервицита
Лечение цервицита должно быть комплексным, при правильно подобранной терапии удаётся добиться устойчивой ремиссии. В рамках лечебного курса назначают:
- этиотропную терапию с подбором гормональных, антибактериальных или противовирусных препаратов с учётом типа возбудителя;
- препараты для восстановления микрофлоры влагалища;
- иммуно-, фито- и физиотерапевтические процедуры, позволяющие ускорить процессы регенерации слизистой, укрепить иммунитет и предупредить возможные рецидивы.
Если консервативное лечение оказывается неэффективным, а также в случае выявления параллельно с цервицитом дисплазии или рубцовой деформации применяются оперативные методики: криодеструкция, лазерная или радиоволновая терапия.
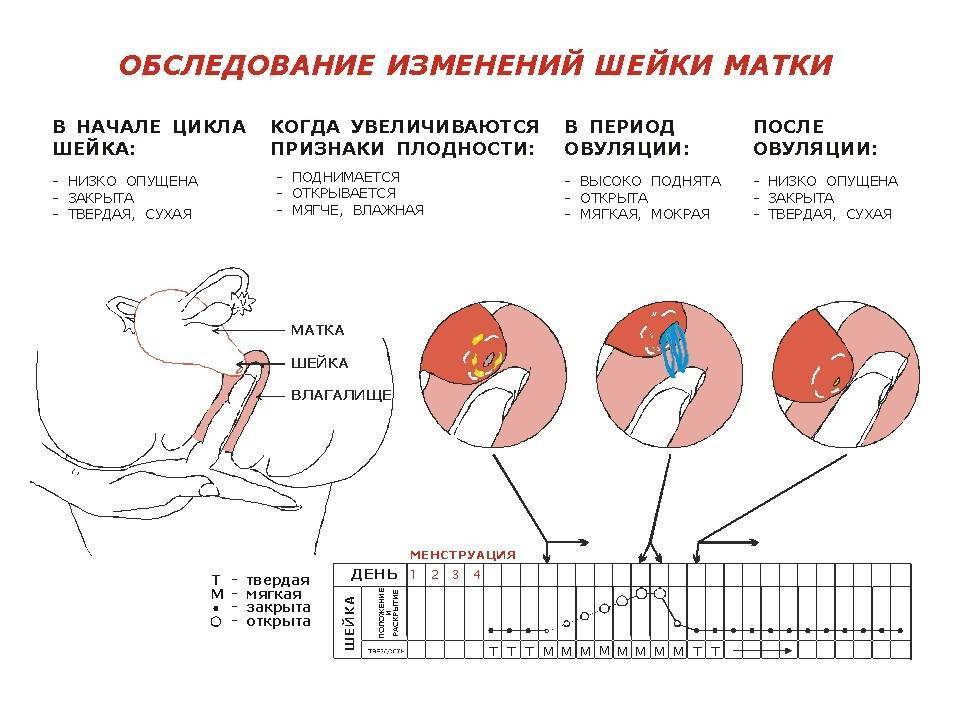
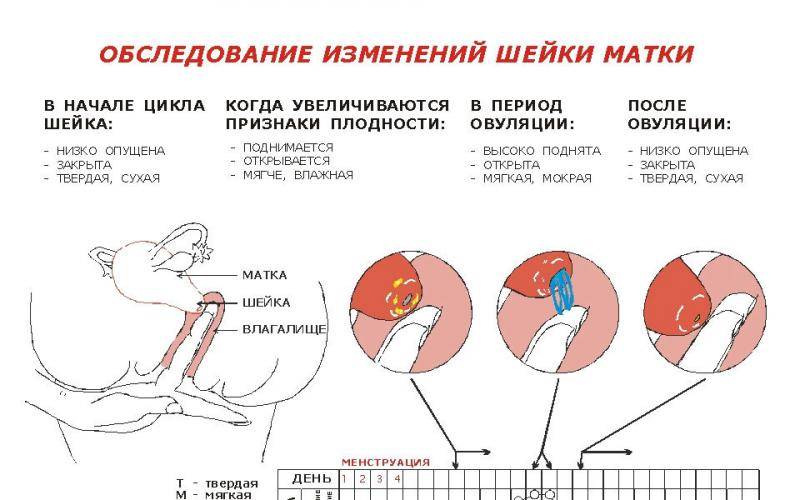
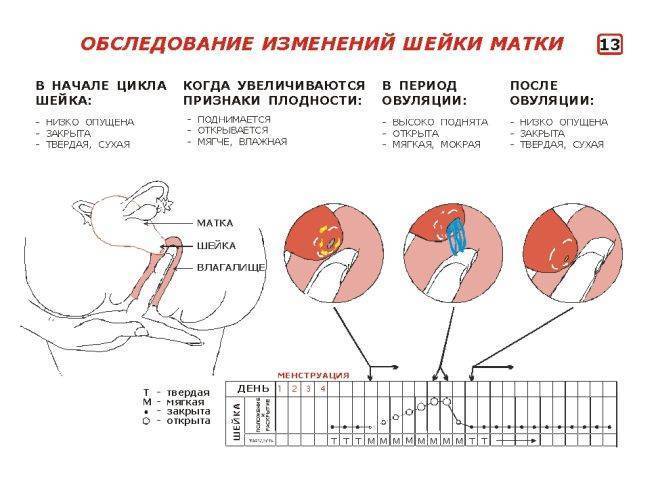
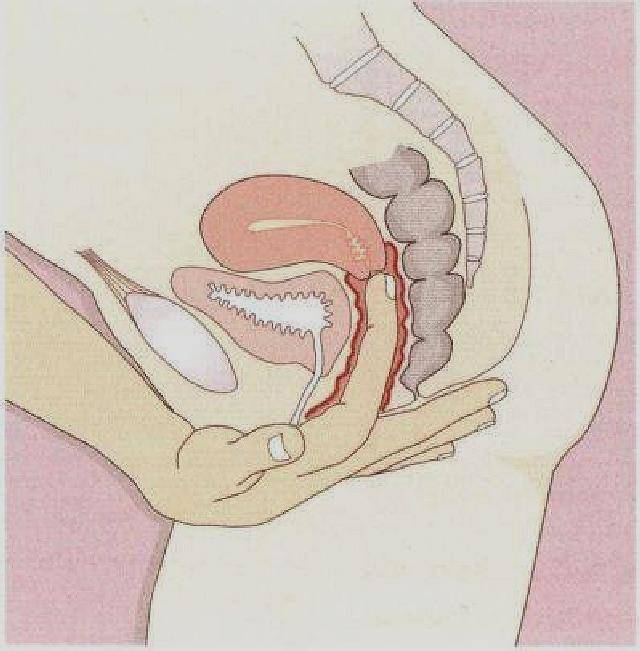
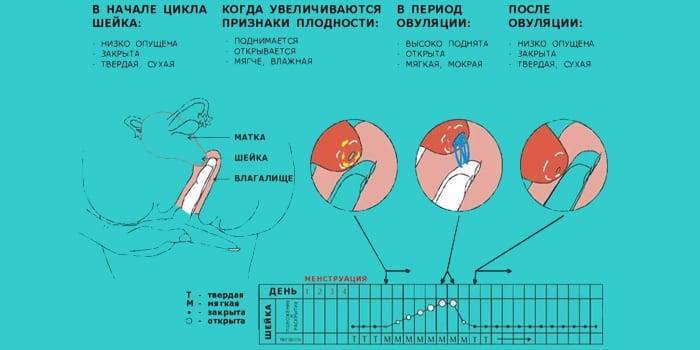
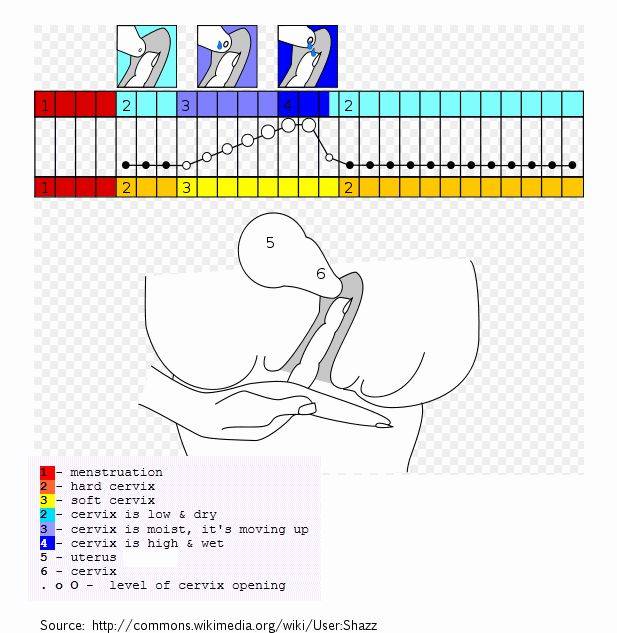
Самообследование на ощупь
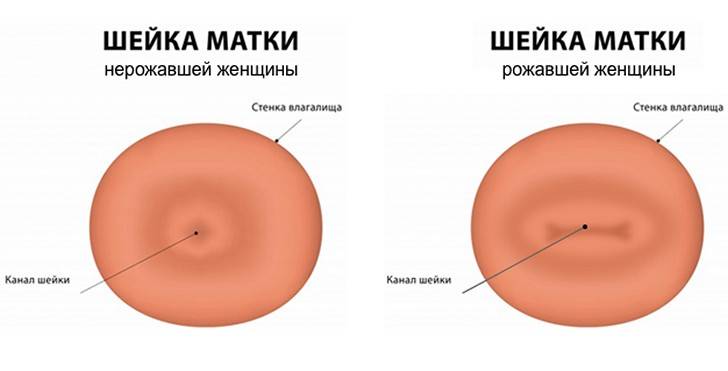
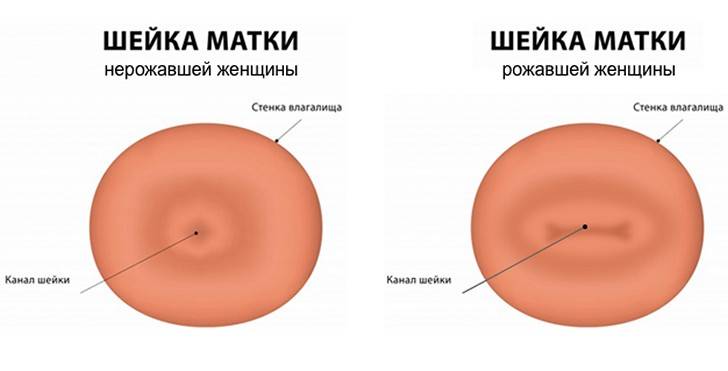
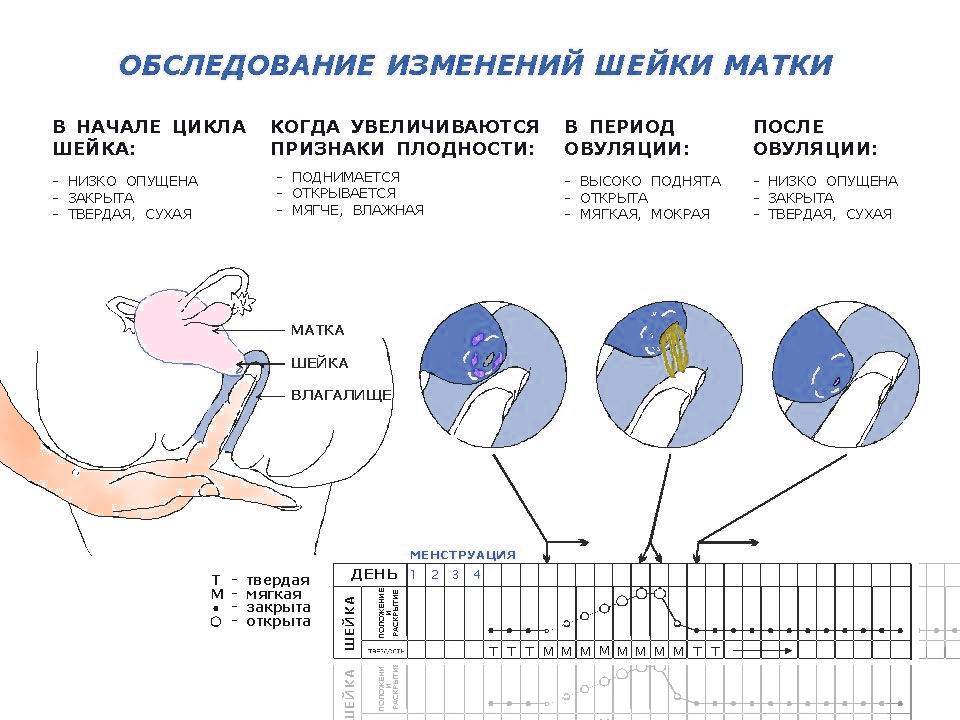
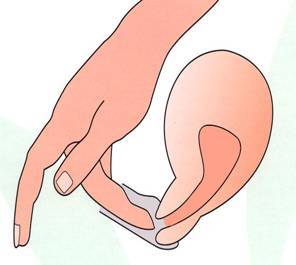
Провести обследование можно и без посторонней помощи, главное знать строение женского организма. Шейка матки имеет размеры 2,5 на 3 см и соединяет влагалище с маткой. С помощью введения пальца можно с легкостью нащупать шейку матки. Маленький бугорок и будет его началом. При систематичном осмотре, женщина сможет самостоятельно определять начало одного из этапов перестроения женского организма.
Лучшими позами для самообследования принято считать:
- Сидя на корточках
- Ноги на возвышении, например на унитазе или спинке кровати
- Стоя, одна нога находится на возвышении.
Для сбора точных данных, необходимо каждый раз проводить обследование в одной и той же позе.
Начинать обследование стоит после окончания месячных. Необходимо помнить, что за 3 дня до и после месячных не стоит ничего предпринимать, чтобы не занести инфекцию в организм. Проводить необходимо в одно и то же время, не более одного раза в день. При кровотечениях, подозрении на инфекцию или начале воспалительного процесса от обследования стоит отказаться.
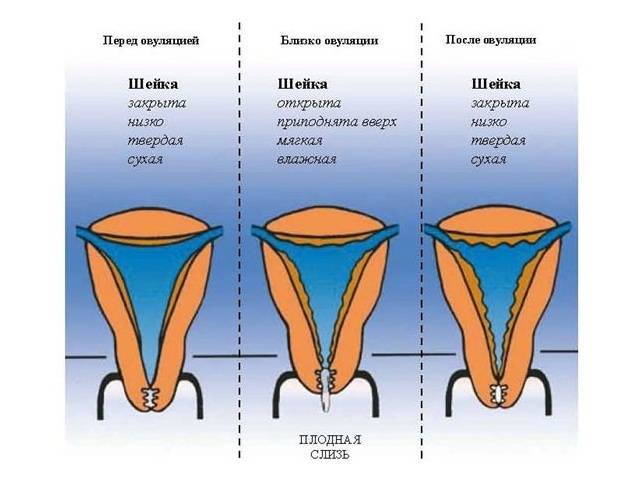
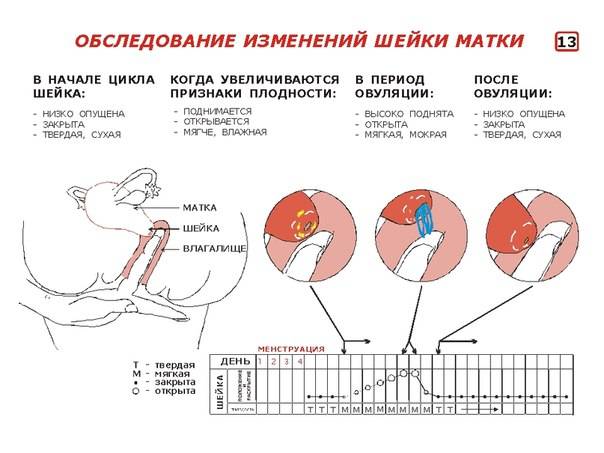
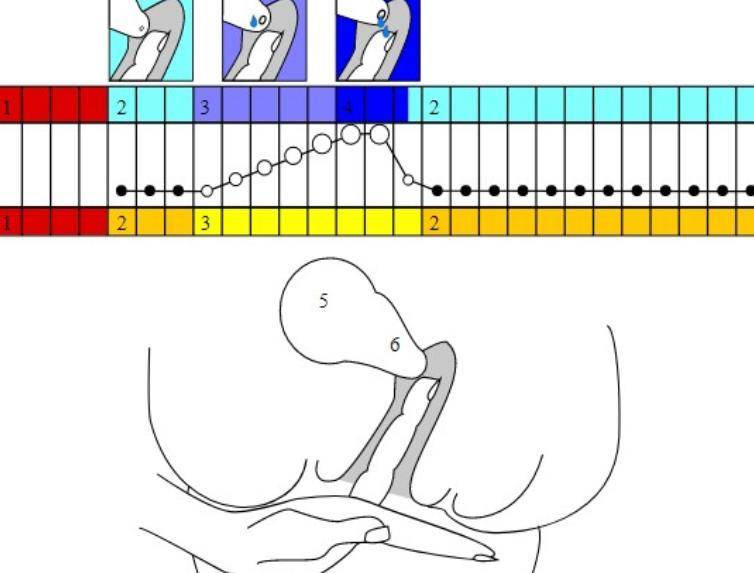
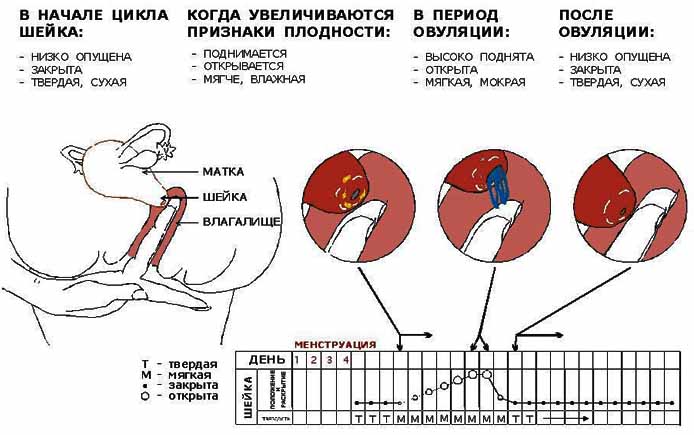
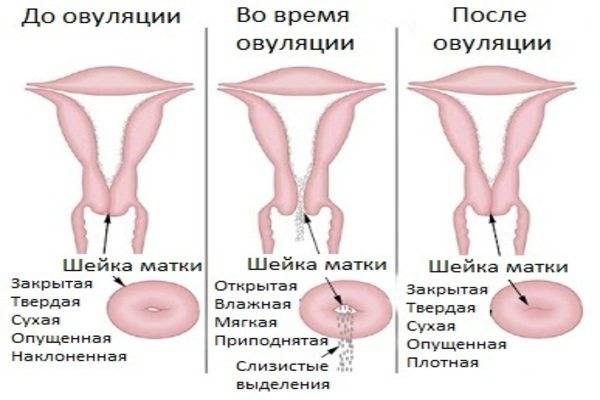
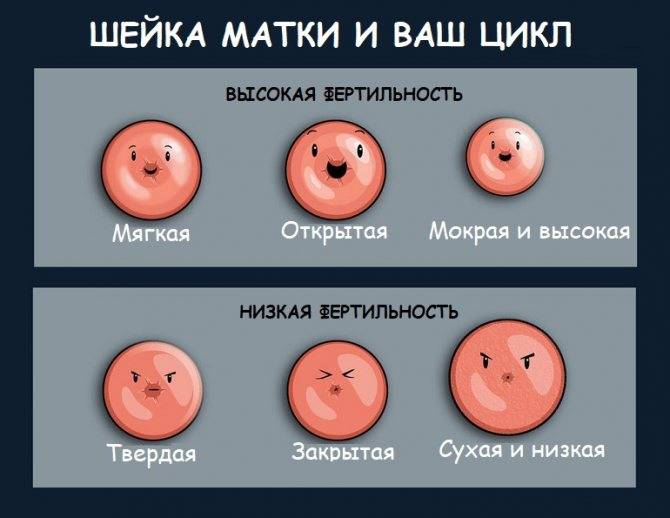
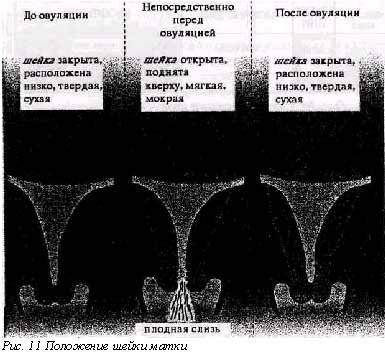
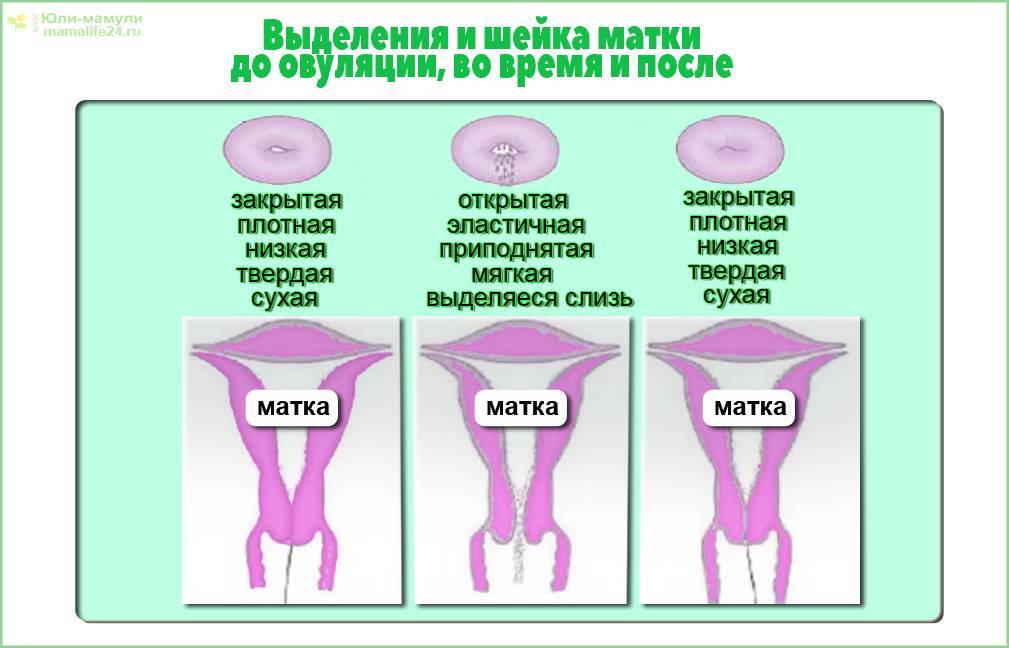
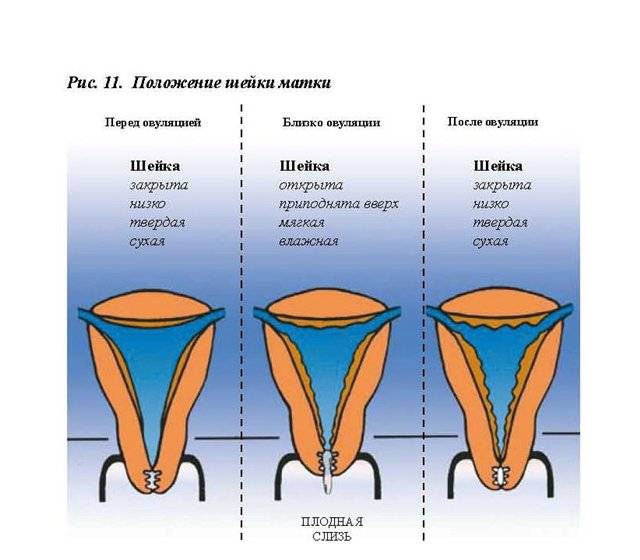
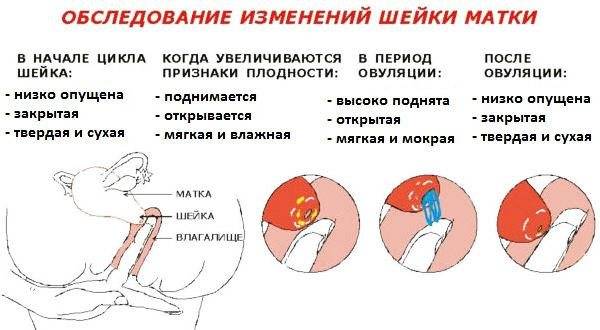
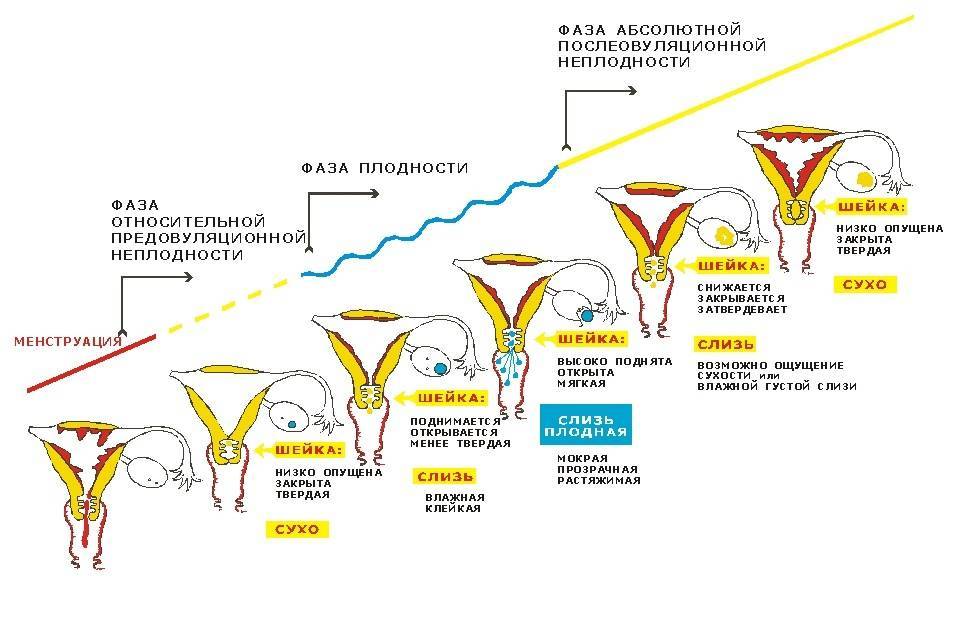
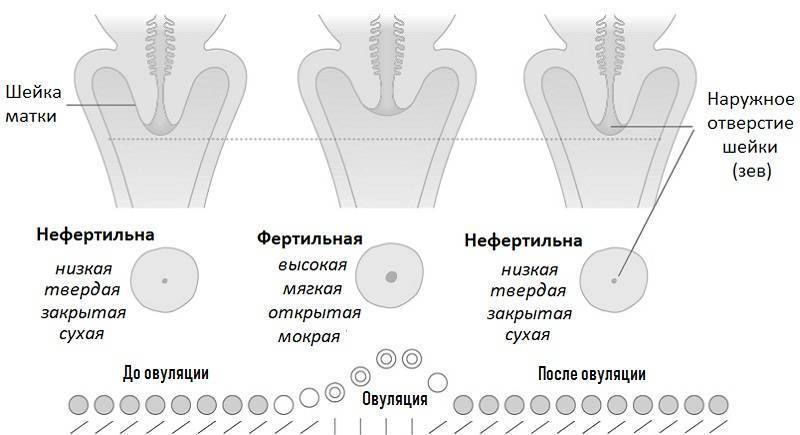
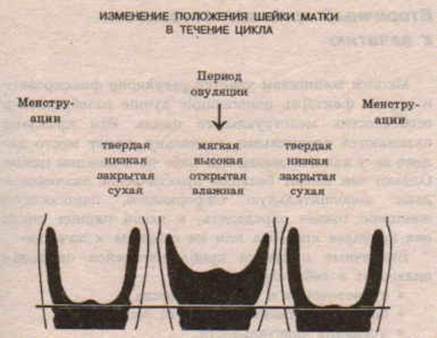
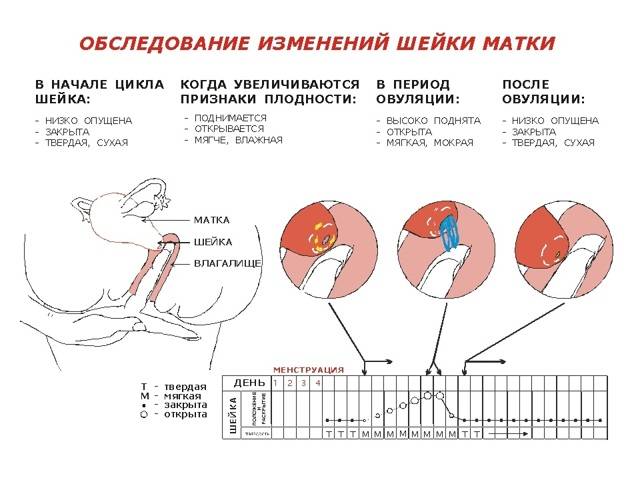
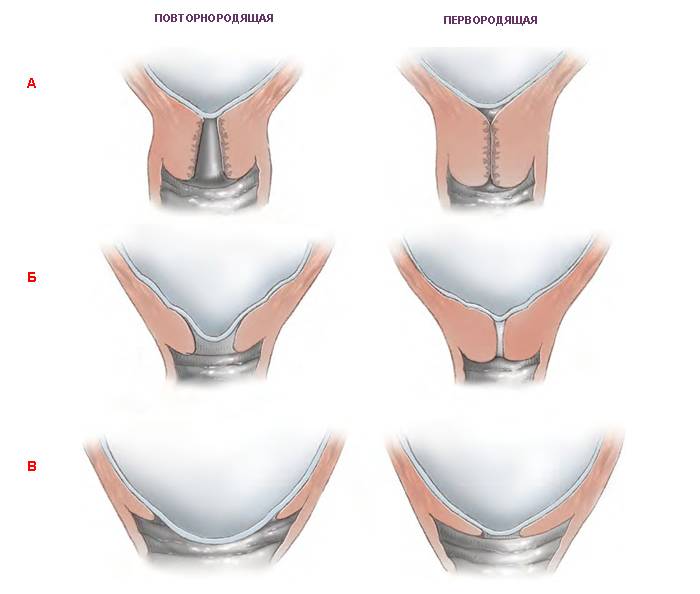
Определить насколько высоко расположена шейка матки легко. Если бугорок тяжело прощупывается подушечкой среднего пальца при полном его введении, то шейка высоко. Если прощупать бугорок не составляет труда – то низко. Оценить насколько открытая шейка можно визуально. Если выемка больше напоминает щель, то она закрытая. При открытой шейке эта щель становится более округлой.
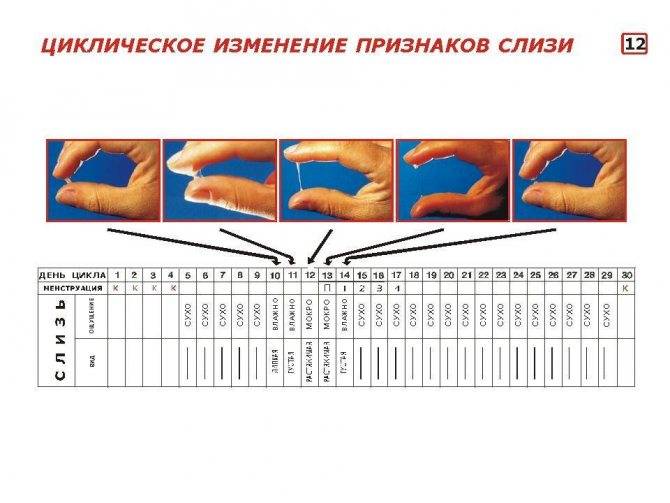
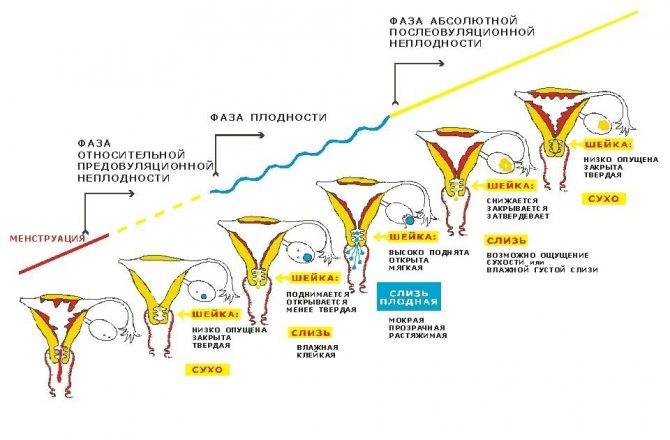
Первыми признаками наступления овуляции принято считать:
- Если шейка матки приподнятая
- Щель имеет округлую форму, приоткрытая
- Начинают появляться выделения.
Техника выполнения самообследования
Необходимо подойти со всей серьезностью к проведению осмотра самостоятельно. Для этого необходимо:
- Еще раз вспомнить строение женского организма.
- Подготовить руки к проведению осмотра: вымыть, высушить и одеть стерильные перчатки.
- Занять удобную позу для осмотра. Помните, теперь осмотр необходимо проводить только в ней.
- Медленно вводить средний палец во влагалище, до тех пор, пока не будет нащупан бугорок. Сколько на это потребуется времени, дело техники. Поэтому терпения.
Минус самообследования
Кроме большого количества положительных сторон в самообследование, медицинские сотрудники выделяют и отрицательные стороны таких манипуляций.
- При неаккуратном осмотре, нарушении гигиенических норм можно внести инфекцию.
- Даже самая осторожная женщина, не застрахована от микротравм. Со временем они могут привести к серьезным последствиям – эрозии.
- Не одно самостоятельное обследование, не дает 100% результатов. Даже врач направляет на анализы, УЗИ, собирает анамнез, прежде чем поставить диагноз.
Самообследование является выходом из ситуации для женщин, в городах которых отсутствуют больницы и плановой встречи с врачом стоит ждать несколько недель.
Врачи используют метод пальпации в своей практике, если необходимо своевременно диагностировать рак или определить предраковое состояние, при беременности, перед родами.
Помните, насколько хорошо вы не владели бы знаниями о строении женского организма, поставить диагноз и назначить лечение самостоятельно не сможете. Не стоит забывать, что шейка матки перед месячными и во время беременности имеет разный внешний вид, а организм женщины индивидуален, поэтому только квалифицированный специалист сможет грамотно и своевременно принять меры по профилактике и лечению, после сбора анамнеза и проведению ряда исследований. В случае, когда это будет необходимо. Размеры и положение шейки матки могут быть разные, поэтому только врач сможет исключить серьезное заболевание или патологию в организме у женщины.
| > |
|---|
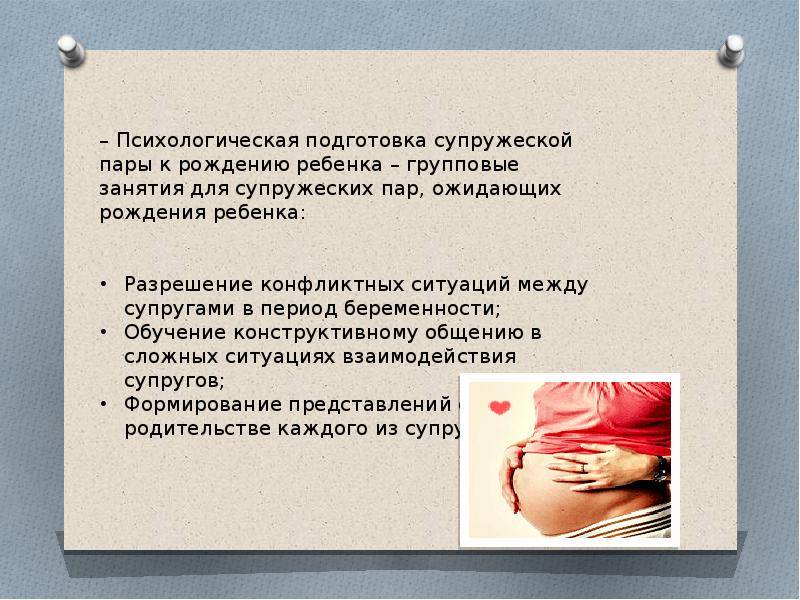
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
- Дробность – есть желательно 4-5 раз в день небольшими порциями, чтобы избежать большой нагрузки на пищеварительную систему, газообразования и запоров, которые могут вызвать перенапряжение тазовых мышц и спровоцировать отторжение эмбриона от матки;
- Регулярность – принимать пищу нужно в одно и то же время, чтобы организм адаптировалась к режиму питания и максимально эффективно извлекал из продуктов питательные вещества, необходимые матери и будущему малышу;
- Умеренность – сразу после пересадки эмбрионов не нужно есть «за двоих», на этом этапе поступающих питательных веществ вполне достаточно для развития зародыша, а излишняя нагрузка на пищеварительную систему снизит вероятность его успешного закрепления.
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.
Причины
Выделение крови может возникнуть на фоне заболевания половой системы или других органов, в частности, из-за патологий гипоталамо-гипофизарной системы, коры головного мозга, щитовидной железы, надпочечников, яичников.
Поэтому в первую очередь врач клиники «Медицина 24/7» выясняет причину кровотечения, чтобы назначить максимально эффективное лечение, консервативное или хирургическое.
Причины ювенильных маточных кровотечений
В пубертатном возрасте аномальные маточные кровотечения бывают спровоцированы инфекционными заболеваниями, авитаминозом, психическими травмами, стрессами, высокими физическими нагрузками.
Причины репродуктивных маточных кровотечений
В репродуктивном возрасте маточные кровотечения обычно возникают по причине осложненных родов, абортов, стрессов, эмоциональных, психических перегрузок, эндокринных заболеваний, воспалительных заболеваний половой системы, приема гормональных контрацептивов.
Причины климактерических кровотечений
При наступлении менопаузы и в постменопаузе причинами маточных кровотечений обычно бывают инфекционные заболевания, а также нервные стрессы и психические травмы.
Экстрагенитальные причины
Аномальные выделения крови могут возникнуть из-за болезней, не связанных с половыми органами, такими как:
- инфекционные заболевания (грипп, брюшной тиф, корь, др.),
- сепсис,
- болезни крови (гемофилия, геморрагический васкулит),
- авитаминоз (дефицит витаминов С, К),
- цирроз печени,
- сердечно-сосудистые заболевания (атеросклероз, гипертония, др.),
- болезни щитовидной железы,
- заболевания гипофиза,
- пиелонефрит,
- заболевания надпочечников.
Генитальные причины
Часто аномальные маточные кровотечения возникают из-за патологий репродуктивной системы (половых органов). Это могут быть:
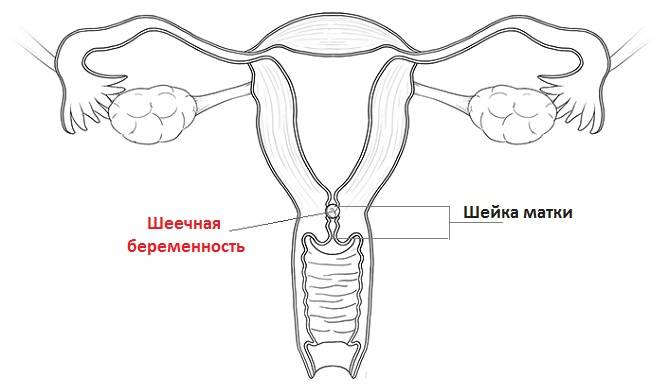
- внематочная беременность,
- предлежание или преждевременная отслойка плаценты при беременности, родах,
- разрыв матки,
- ущемление или нарушение прикрепления последа,
- снижение тонуса матки после родов,
- миома матки,
- эндометрит,
- хорионэпителиома (злокачественная опухоль),
- разрыв яичника, кисты яичника,
- опухоли яичников,
- травма матки,
- эрозия шейки матки,
- эндометриоз, аденомиоз,
- гиперплазия, полипы эндометрия,
- цервицит,
- эндоцервикоз,
- синдром поликистозных яичников,
- овуляторный синдром.
Почему возникает кровотечение во время менструации?
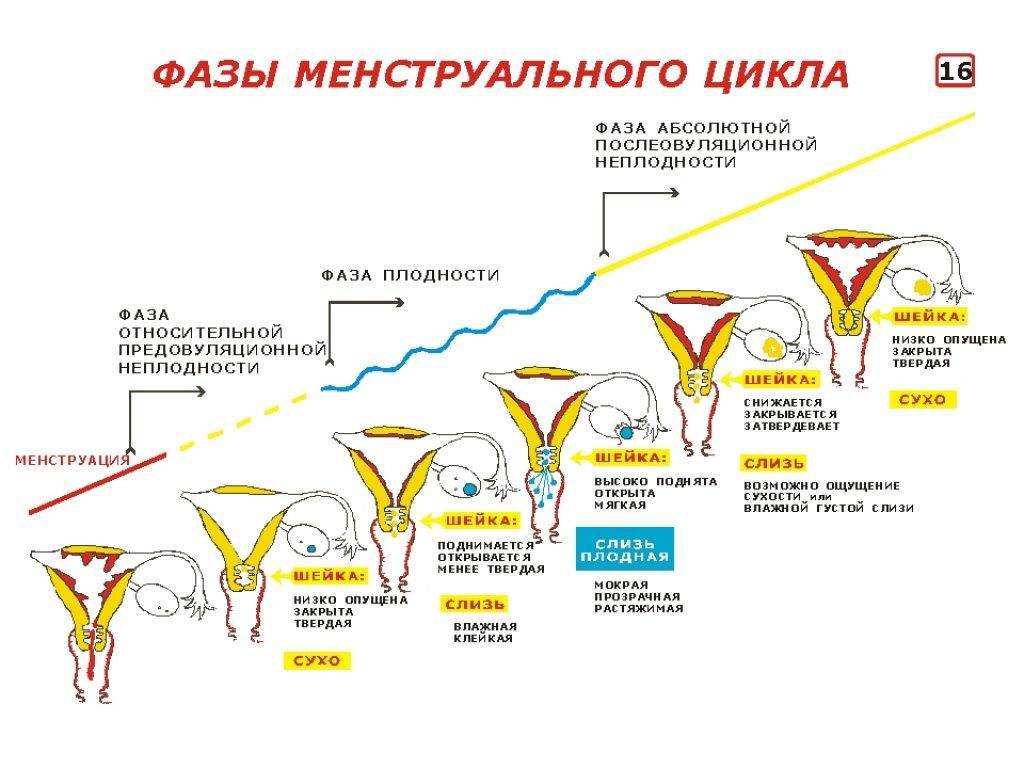
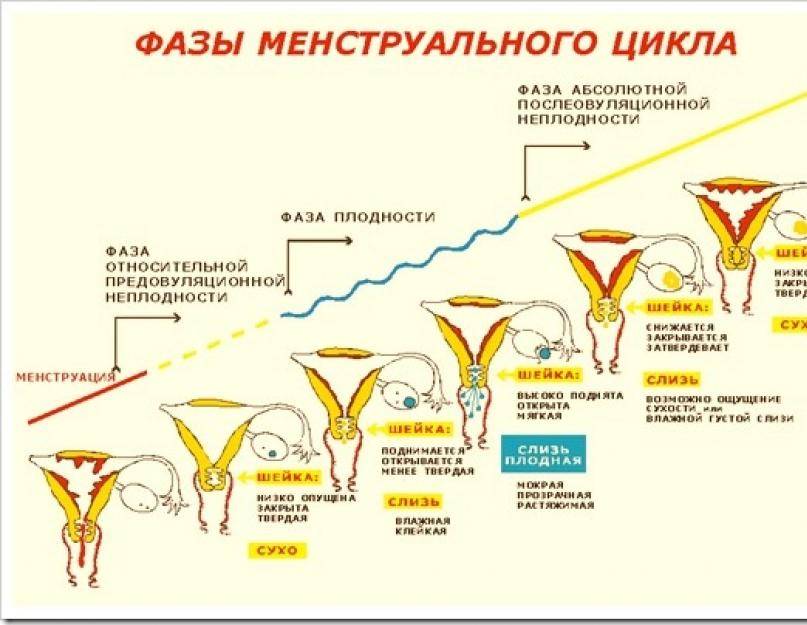
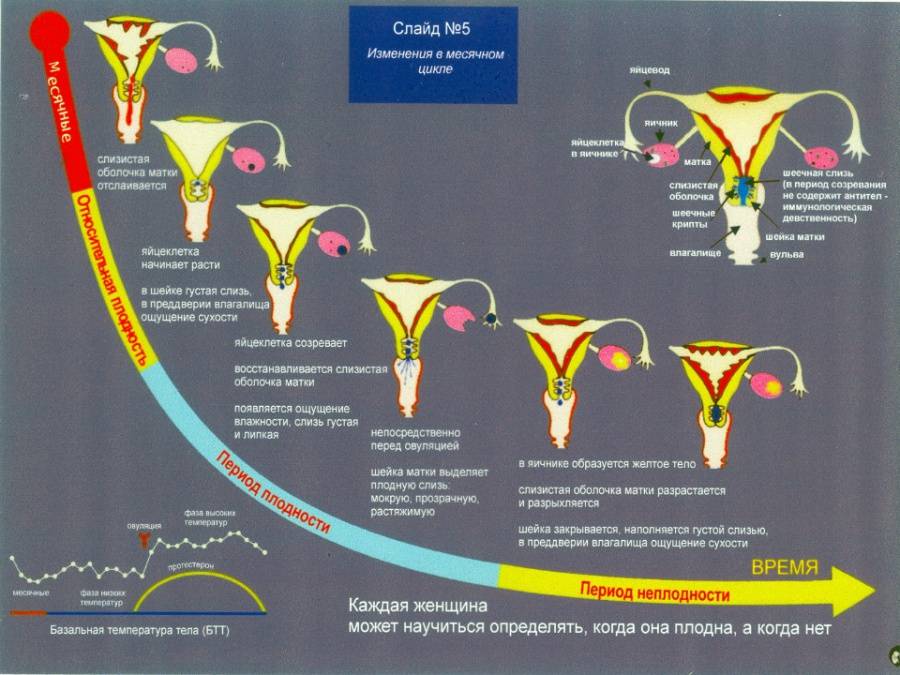
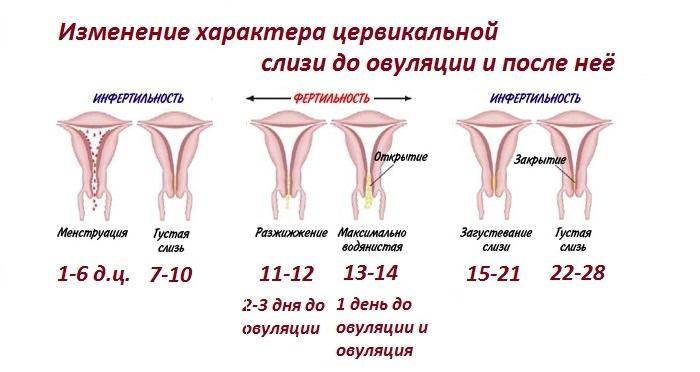
Это симптом циклического отслаивания эндометрия – специального слоя в матке. Чтобы понять, как это происходит, стоит хотя бы вкратце проследить отдельные фазы менструального цикла.
Если предположить, что женский цикл длится в среднем 28 дней (хотя норма – от 21 до 35 дней), можно выделить четыре основных этапа:
- менструация (в среднем 4-6 дней);
- фолликулярная фаза (около 9 дней);
- овуляция (1 день);
- лютеиновая фаза (примерно 14 дней).
Фазы менструального цикла
Хотя кажется, что менструация это конец цикла, реально этот этап считается его началом. Первый день менструации также является первым днем цикла.
Женские половые гормоны стимулируют созревание яйцеклетки, ее высвобождение из фолликула, то есть овуляцию, и рост слизистой оболочки матки, что подготавливает орган к возможной имплантации эмбриона. В это время эндометрий становится адекватно кровоснабжающимся, набухшим и богатым питательными веществами.
Если оплодотворение не происходит – и, следовательно, яйцеклетка не имплантируется – начинается атрофический процесс слизистой оболочки матки. Ее поверхностные слои начинают отслаиваться и выводятся наружу с кровью. Именно этот момент проявляется в виде ежемесячных кровотечений.
К сожалению, кровотечение – не единственный симптом менструации.
Женщину также могут сопровождать, среди прочего:
- боль в брюшной полости и нижнем отделе позвоночника,
- стянутость, припухлость и чувствительность груди
- перепады настроения,
- небольшое увеличение массы тела,
- запор, метеоризм и диарея,
- общее чувство усталости
- головные боли,
- угревая сыпь.
Некоторые симптомы могут появиться перед менструацией и связаны с ПМС – предменструальным синдромом.
Важно понимать, что симптомы менструации и течение всего цикла – дело индивидуальное. Стоит добавить, что первая менструация, называемая менархе, наблюдается у девочек в период полового созревания, в возрасте от 9 до 16 лет
Последняя – менопауза, которая наступает у зрелых женщин в возрасте от 44 до 56 лет.
Вы уже знаете, как должны выглядеть ваши стандартные месячные, но как узнать, нормальное ли у вас кровотечение?
Действия после кольпоскопии
Поскольку кольпоскопия не является травматичной процедурой,
после ее проведения никаких ограничений не накладывается. Женщина может
продолжать вести обычную жизнь, в том числе половую, а также заниматься спортом
и выполнять привычную работу. После манипуляции не требуется использовать
какие-либо лекарственные средства или выполнять процедуры.
Если применялась расширенная кольпоскопия, возможно в первые
3 дня после процедуры выделение коричневатых выделений. Это является нормальным
явлением, а коричневый цвет влагалищной слизи придает не кровь, а вымывающиеся
остатки йода. Поэтому в эти дни стоит пользоваться ежедневными прокладками,
чтобы защитить белье.
Воздержаться от половой жизни, физических нагрузок и
посещения открытых водоемов, бассейнов, саун, бань на 1—4 недели потребуется в
случаях, когда во время проведения кольпоскопии сразу же бралась биопсия или
удалялись полипы, кондиломы. В таких случаях врач также может назначить
использование определенных препаратов для ускорения заживления раневой поверхности.
После подобных процедур может возникать дискомфорт в нижней части живота или
непосредственно во влагалище, а также присутствовать мажущие кровотечения. Это
не должно вызывать беспокойства у женщины, так как является нормальной реакцией
организма на проведенное вмешательство.
Причины развития цервицита
Шейка матки служит естественным физиологическим барьером, защищающим верхний отдел репродуктивной системы от инфицирования. При нарушениях в работе организма защитные функции снижаются, в цервикальный канал и шейку проникает патогенная микрофлора, развивается патологический воспалительный процесс.
Развитие цервицита всегда провоцируют патогенные возбудители – вирусы, бактерии и грибки, попадающие во влагалище при половых контактах. Все основные возбудители можно условно разделить на следующие группы:
- ИППП – гонококки, трихомонады, хламидии;
- вирусы папилломы человека (ВПЧ);
- собственные патогенные бактерии, находящиеся в кишечнике и мочеполовой системе, которые развиваются на фоне дисбактериоза, вагиноза, провоцируя воспаление вульвы, влагалища и шейки матки.
Помимо перечисленных возбудителей развитию цервицита способствуют:
- травмирование шейки матки во время абортов, установки спирали, врачебных манипуляциях, при половых контактах;
- рубцовые деформации;
- недостаточная или, наоборот, чрезмерная интимная гигиена, приводящая к нарушению микрофлоры;
- бесконтрольный приём гормональных препаратов;
- сниженный иммунитет;
- климакс.
Виды кольпоскопии
Существует 3 вида кольпоскопии:
- простая (обзорная);
- расширенная;
- кольпомикроскопия.
Изначально всегда начинают с простой кольпоскопии. Если в
ходе нее гинеколог обнаружит изменения в состоянии шейки матки, он проведет
расширенное исследование с применением химических средств: уксусной кислоты и
5% спиртового раствора йода. После каждого этапа процедуры гинеколог
внимательно осматривает шейку в кольпоскоп и фиксирует обнаруженные изменения.
Проба с кислотой
Для проведения этого теста применяется 3% раствор уксусной
кислоты или 0,5% раствор салициловой кислоты. Обработка ими поверхности шейки
приводит к кратковременному отеку и побледнению плоского эпителия, сужению
здоровых капилляров. Если плоский эпителий замещен цилиндрическим, он не
реагирует на используемую кислоту и выделяется на фоне здорового ярко-красным
пятном с отчетливо видными границами. Патологически измененные сосуды также не
реагируют на уксусную или салициловую кислоты, поэтому они сохраняют исходную
форму и хорошо заметны.
Спустя 2 мин. здоровая слизистая оболочка возвращается в
нормальное состояние и становится бледно-розового оттенка. Небольшая однородная
белизна обширных участков не расценивается в качестве признака заболевания, но
чем сильнее побелел эпителий и чем длительнее сохраняется этот эффект, тем
глубже его поражение. Подобное характерно для воспалительных процессов, в
частности цервицита, а также атрофии слизистой. Но если после аппликации
кислотой эпителий становится густым и насыщенно белым, это является признаком
предракового состояния.
Таким образом, проба позволяет получить много ценной
информации о состоянии слизистой шейки матки, в том числе:
- точно определить грань между плоским и
бокаловидным эпителием; - обнаружить видоизменения плоского эпителия и
оценить глубину поражения, а также участки, измененные ВПЧ; - выявить аномальные сосуды;
- обнаружить даже небольшие очаги лейкоплакии и
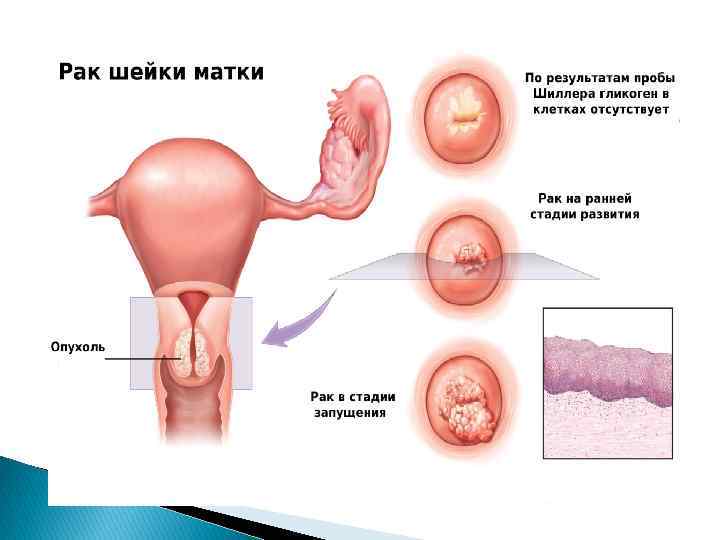
неоплазии (предракового состояния) и дифференцировать их; - диагностировать онкологические заболевания, в
частности аденокарциному и плоскоклеточный рак.
Проба Шиллера
Проба Шиллера также является частью расширенной кольпоскопии
и проводится сразу же после окончания теста с уксусной или салициловой кислотой.
Она подразумевает обработку слизистой шейки раствором Люголя или 5% водным
раствором йода. В основе метода лежит свойство йода взаимодействовать с
гликогеном, поэтому его применение дает возможность обнаружить участки
эпителия, клетки которого лишены данного соединения. Таким образом, после смазывания
раствором йода здоровая слизистая равномерно окрашивается в коричневый цвет, а
если в ней происходят патологические изменения, она или сохраняет неизменный
оттенок или окрашивается неравномерно в желтый или другой цвет.

Таким образом, проба Шиллера позволяет обнаружить:
- атрофированный эпителий (коричневая окраска неравномерная);
- участки метапластического, цилиндрического эпителия и другие доброкачественные изменения (такие очаги окрашиваются слабо и имеют размытые грани);
- очаги воспаления (закрашиваются частично);
- дисплазию шейки матки, выраженную атрофию (окрашиваются в желтый или бледный цвет);
- лейкоплакию (окраска не происходит, а пораженный участок имеет вид светлой блестящей пленки с гладкой или рельефной поверхностью);
- атипичные клетки (приобретают серый, оливковый цвет и имеют ярко выраженные контуры).
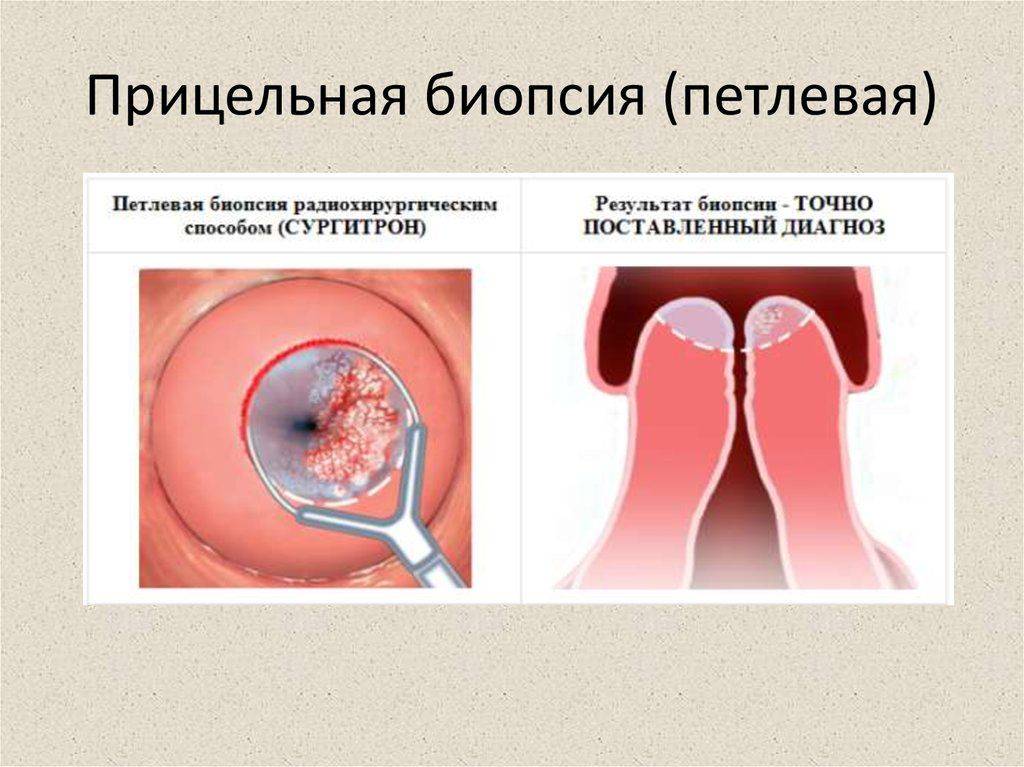
Если при проведении теста с раствором Люголя обнаруживают
йод-негативные участки, т. е. неокрашенные, из них рекомендуется взять
прицельную биопсию и провести гистологическое исследование полученного
биоптата. Это необходимо для исключения онкологических заболеваний и установки
точного диагноза.
Плюсы и минусы гистероскопии матки перед ЭКО
Одна из главных причин неудачи ЭКО заключается в том, что эмбрион не может закрепиться на стенках матки. Это может быть связано с утолщением эндометрия, наличием кист, полипов и иных патологических изменений. Гистероскопия в первую очередь позволяет обнаружить аномалии и, как следствие, оперативно их устранить, благодаря чему у женщины повышаются шансы на беременность. Плюс к этому при проведении подобного рода диагностики маточный эндометрий неизбежно травмируется, однако это только активизирует рост функционального слоя матки. Результат — удачное ЭКО после гистероскопии.
ЭКО после гистероскопии
Некоторые специалисты выступают против данной процедуры. Главный аргумент — отсутствие прямых показаний: если в анамнезе пациентки нет точных данных о том, что в полости матки обнаружены патологические изменения, делать гистероскопию не нужно. Среди недостатков этого диагностического метода выделяют:
- необходимость в наркозе, который не все женщины переносят легко;
- увеличение расходов на подготовку к ЭКО (процедура является платной).
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
- цитологическое исследование – анализ частиц эпителия шейки матки и цервикального канала на наличие среди них атипичных, в том числе раковых, клеток;
- мазок на микрофлору – анализ влагалищной или цервикальной слизи на соотношение полезных, условно-патогенных и патогенных микроорганизмов, свидетельствующее об общем состоянии организма, репродуктивной системы, наличии или отсутствии воспалительных заболеваний;
- мазок на инфекции – исследование слизистого отделяемого из влагалища на наличие однозначно патогенных микроорганизмов (вирусов, бактерий, грибков, простейших), свидетельствующее о наличии в половых путях инфекционного процесса.
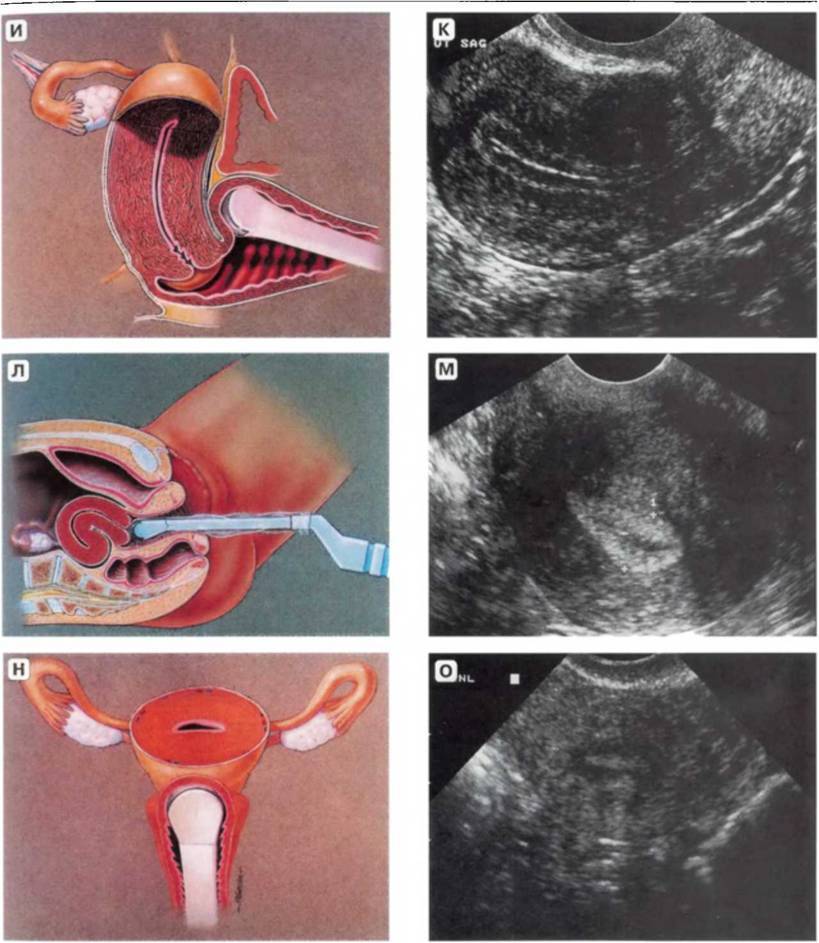
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Дни менструации
Рассмотрим подробнее, какие изменения в женском организме происходят в период менструации.
День 1. В начале менструального цикла начинается с отторжения «старого» эндометрия – особого слоя слизистой оболочки матки – и самого кровотечения. Этот необходимый для женского организма процесс часто становится одним из самых дискомфортных периодов повседневной жизни. Неприятные ощущения при месячных являются нормой и бывают вызваны сокращениями матки.
День 2. На вторые сутки месячного цикла болезненность и тяжесть в животе могут сохраняться. Тем временем в организме начинается образование новой яйцеклетки
Во время месячных из-за гормональных изменений может меняться работа сальных желез, поэтому важно уделить особое внимание личной гигиене
День 3. После отторжения «старого» эндометрия на стенках матки образуется раневая поверхность. На этом этапе менструального цикла особенно велик риск попадания инфекции, поэтому гинекологи рекомендуют воздержаться от половой жизни, пока длятся месячные.
День 4. К 4-м суткам менструального цикла самочувствие женщины улучшается, однако при месячных все еще стоит ограничить физические нагрузки и постараться не переутомляться. При соблюдении этих рекомендаций уменьшается объем кровопотери за время менструации.
День 5. Как правило, месячные длятся 5 дней, однако могут быть индивидуальные расхождения. За это время в матке завершается процесс заживления. В обновленном организме ускоряется обмен веществ, и женщина чувствует себя значительно лучше и бодрее по сравнению с началом менструального периода.
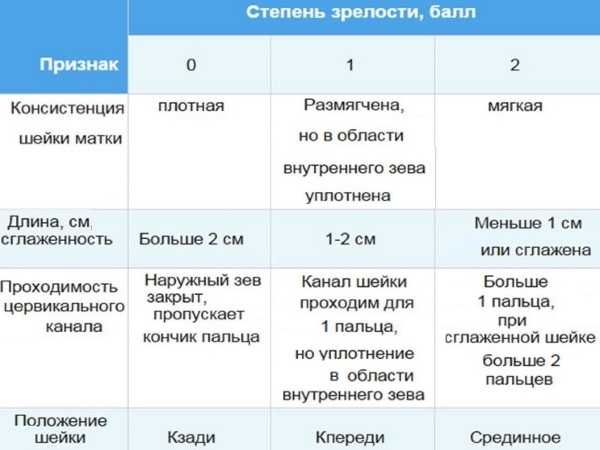
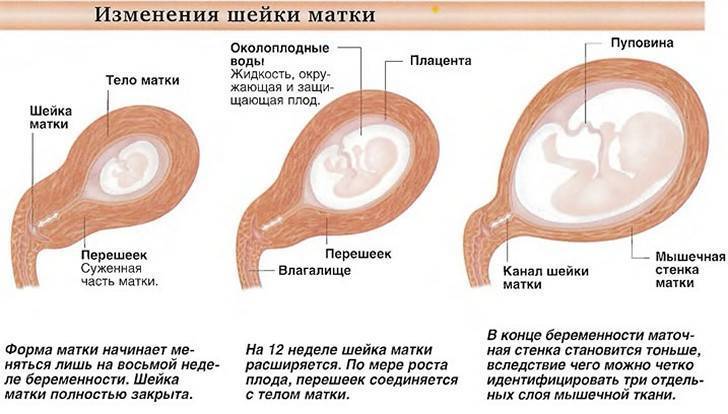
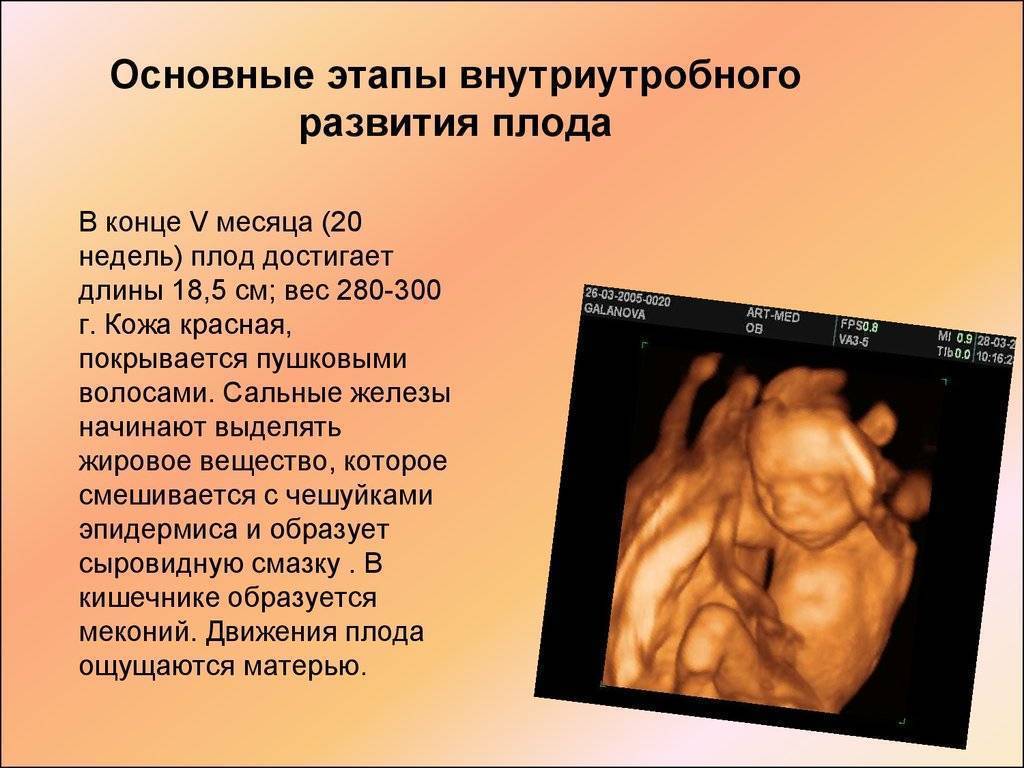
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
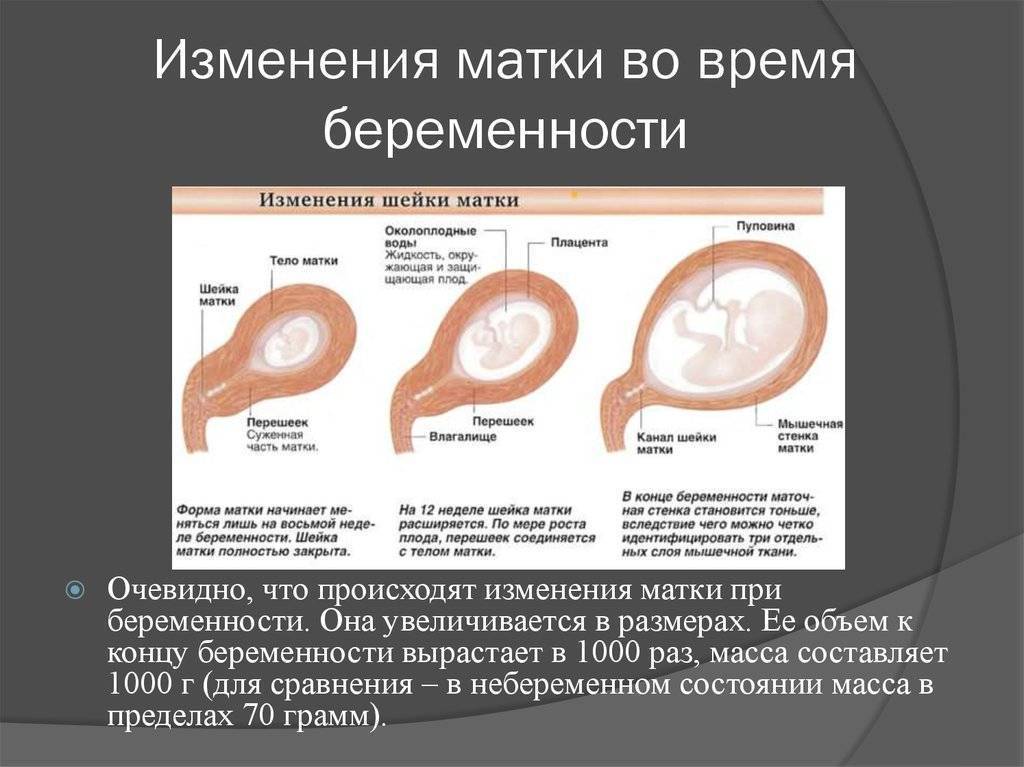
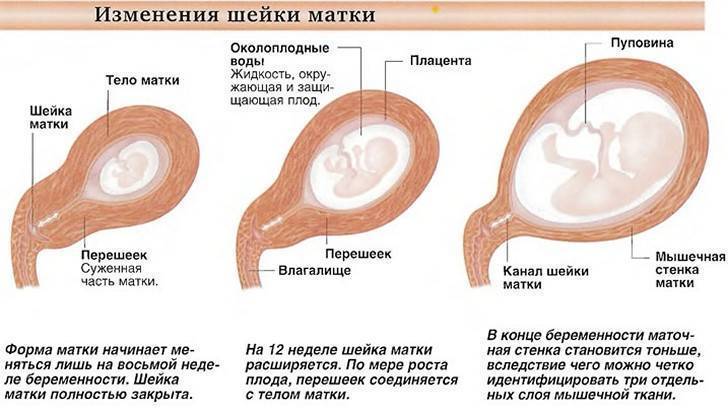
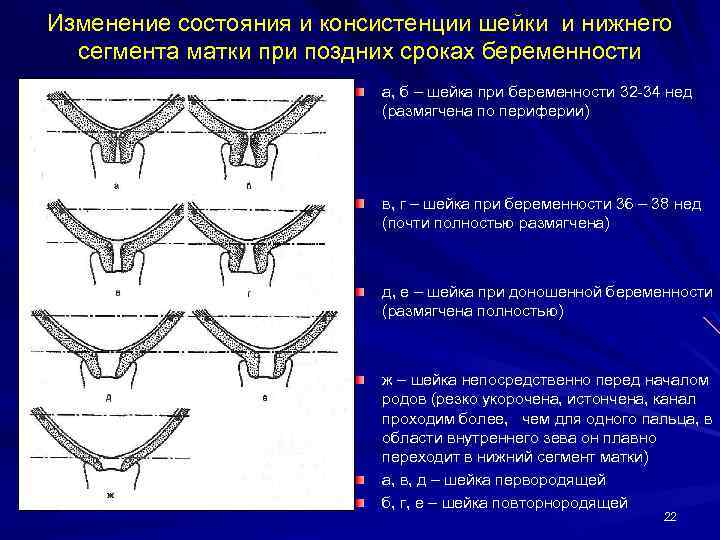
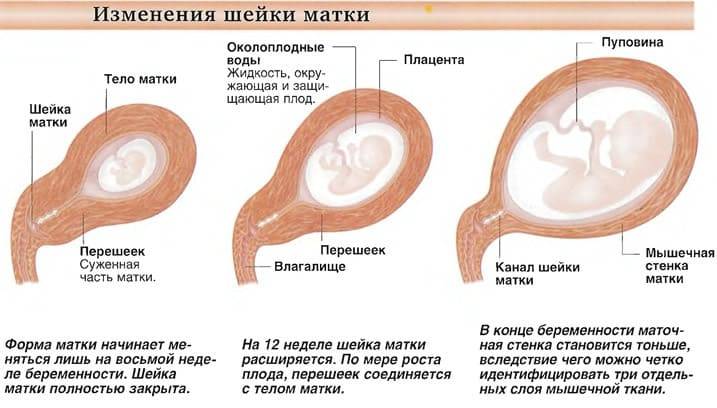
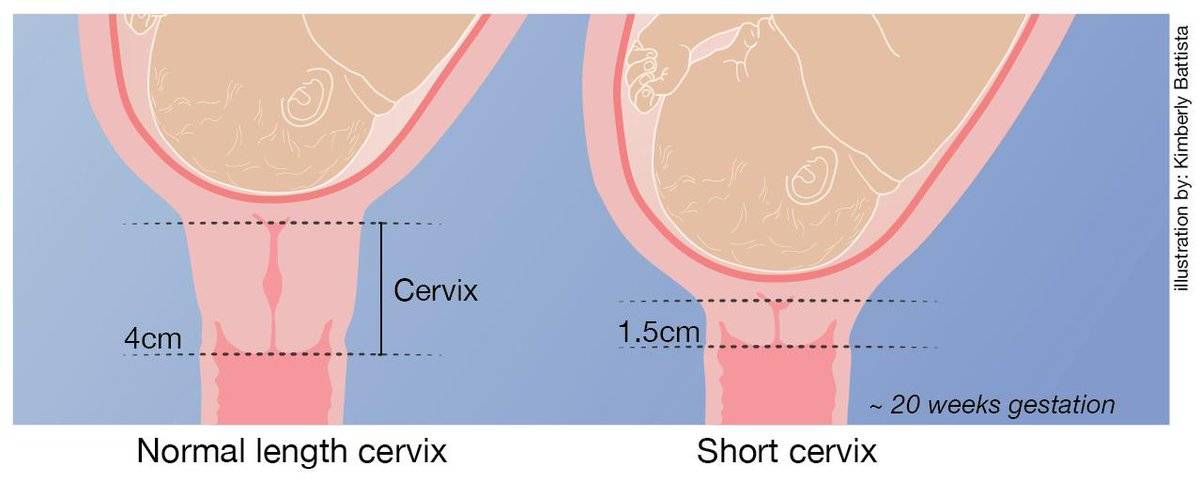
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается – на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
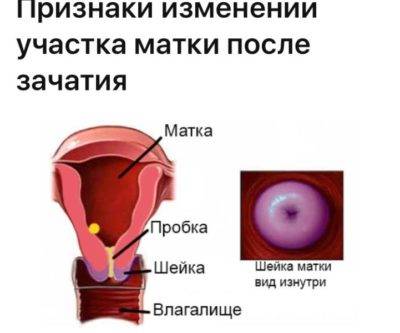
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
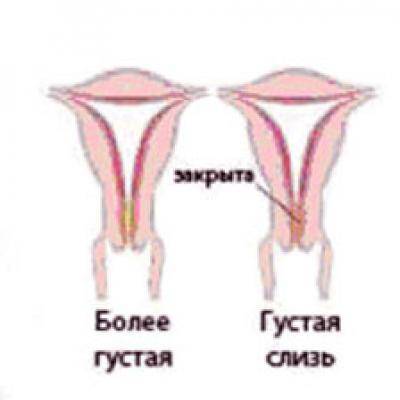
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу