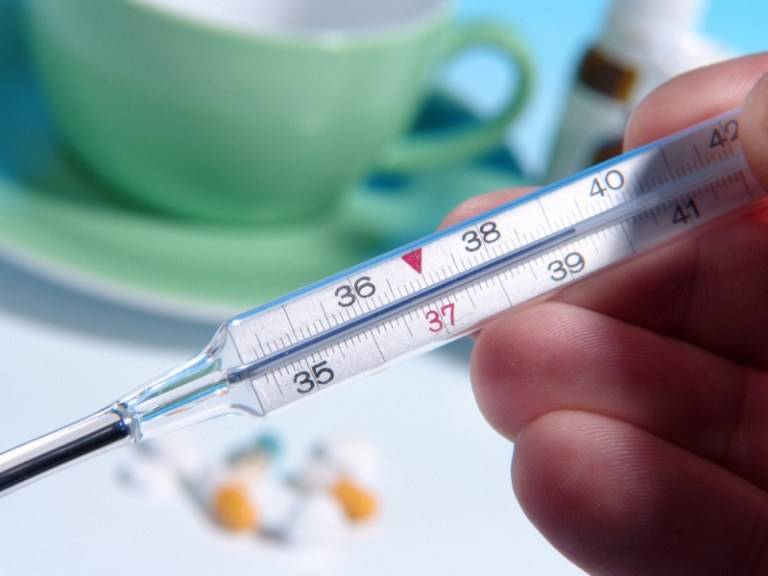
Повышенная температура у ребенка
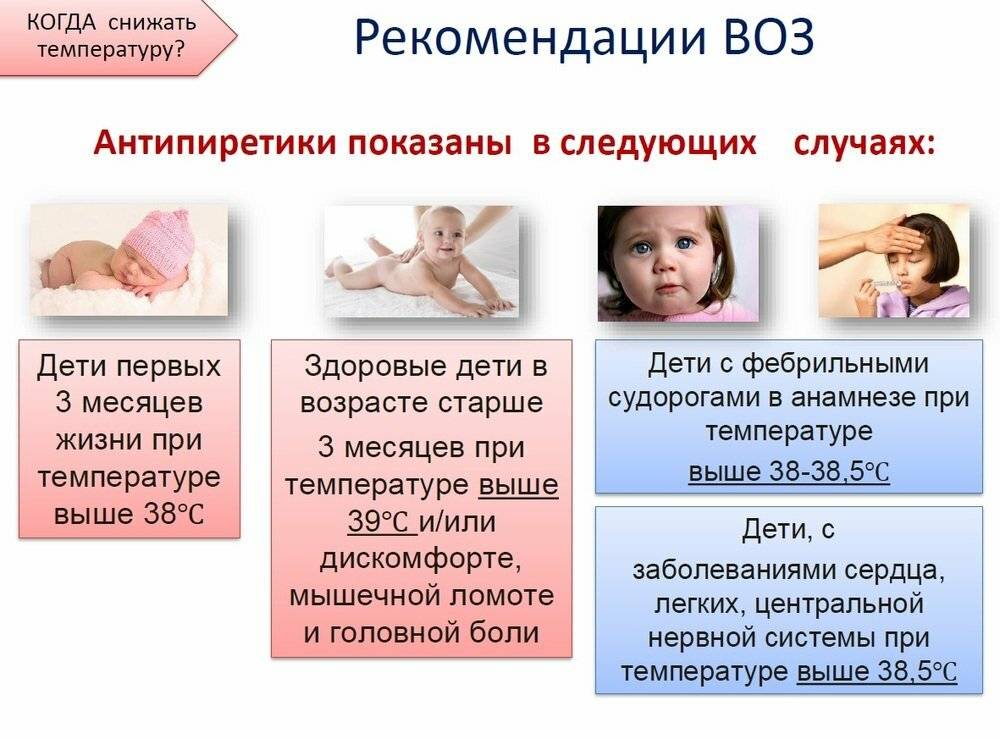
У детей первым симптомом ОРВИ зачастую становится именно гипертермия1,7,8. При этом дети часто не ощущают температуру 38°С: у них ничего не болит, их ничего их не беспокоит. Головная боль, насморк, першение в горле и кашель появляются позже, и они досаждают малышу больше, чем сама гипертермия.
Зачастую взрослые, ориентируясь на свои ощущения при лихорадке и дискомфорт, который они при этом испытывают, торопятся сбить ребенку температуру. Этого делать не нужно. Согласно общепринятым нормам, использовать жаропонижающие препараты следует только в том случае, если столбик термометра поднимается отметки «39». При этом достаточно снизить температуру на 1°С, а не добиваться ее полной нормализации8.
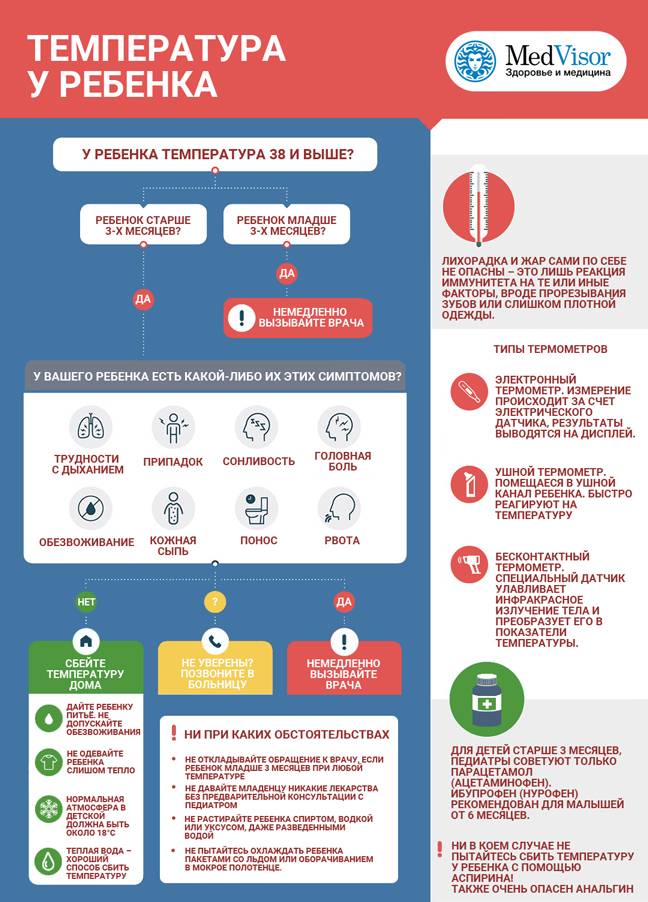
Сбивать температуру 38°С врачи настоятельно рекомендуют у грудничков менее трех месяцев отроду и детей с сопутствующими заболеваниями сердца и нервной системы, с предрасположенностью к судорожным припадкам4,7,8. Для остальных малышей она не представляет опасности.
Если состояние ребенка ухудшается, его кожа и губы выглядят бледными, руки и ножки становятся холодные на ощупь, дать жаропонижающий препарат имеет смысл. Это поможет предупредить дальнейшее развитие лихорадки.
Появление фебрильных судорог в виде подергивания отдельных мышечных волокон/мышц и тем более – общего судорожного припадка, когда тело малыша выгибается дугой, должно стать поводом для немедленного использования жаропонижающих средств и вызова бригады скорой помощи7,8.
Почему она повышается?
Температура от 39 до 41°С (гипертермия) считается высокой и возникает она в результате выраженной разбалансировки процессов теплопродукции и теплоотдачи в организме. Причиной повышенной теплопродукции выступают особые вещества пирогены1, которые действуют на центр терморегуляции, расположенный в головном мозге и выводят его на новый более высокий уровень.
Науке известно два вида пирогенов4 и, соответственно, два типа гипертермии:
- инфекционная,
- неинфекционная.
Инфекционная связана с деятельностью вирусов, бактерий, простейших микроорганизмов, грибов или паразитов1,4. Самый частый случай – повышение температуры до 39°С и выше у взрослых и детей при гриппе и ОРВИ1,2. Несколько реже жар возникает при неинфекционном воспалении различных органов2.
Неинфекционная лихорадка1,2,4 может сопутствовать разным болезням:
- аллергическим,
- аутоиммунным,
- иммунодефицитным,
- опухолевым,
- эндокринным и т.д.
Жар нередко появляется после травмы или на фоне приема некоторых лекарственных препаратов1,2,4 – все это следует учитывать во время лечения.
Жаропонижающие средства
При выборе антипиретика для взрослого и особенно для ребенка следует учитывать не только эффективность препаратов, но и их безопасность6. С этой точки зрения, при инфекциях наиболее подходящими являются средства на основе парацетамола6, такие как РИНЗА и РИНЗАсип.
РИНЗА и РИНЗАсип – это линейка препаратов на основе парацетамола7, созданная для облегчения симптомов гриппа и ОРВИ7. Если заложило нос, болит горло и температура 39°С, Ринза помогает устранить дискомфорт, вызванный заболеванием7.
- Парацетамол оказывает жаропонижающее, противовоспалительное и обезболивающее действие7.
- Фенилэфрин сужает сосуды слизистой оболочки дыхательных путей и полости носа и уменьшает ее отек, помогая облегчить дыхание7.
- Хлорфенамин (РИНЗА) и фенирамин (РИНЗАсип) уменьшают зуд глаз и носа, устраняют першение в горле7.
- Кофеин способствует повышению теплоотдачи, активизирует центральную нервную систему и помогает справиться с сонливостью, заторможенностью7.
Что делать, если лихорадит долго?
Лихорадка, связанная с гриппом и ОРВИ, обычно длится 2-4 дня1,2. Если температура 39 держится 6-7 дней, то, скорее всего, к вирусной инфекции присоединилась бактериальная и появились какие-то осложнения1: гайморит, отит, бронхит, пневмония и другие. Иными словами, ситуация вышла из-под контроля, а значит, требуются консультация врача и тщательное обследование. Самолечение в таких случаях может быть опасно не только для здоровья, но и для жизни.
Берегите здоровье!
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- В.М. Делягин. Лихорадка (новые штрихи на древней картине). Consilium Medicum. Педиатрия. (Прил.) 2018; 2: С. 89-93
- Таточенко В. К. Ребенок с лихорадкой. Педиатрия.№1 2005 год.
- Дворецкий Л.И. Лихорадящий больной. Место и польза антипиретиков. «РМЖ» №19 от 07.09.2011. С. 1166
- Делягин В. М.. Лихорадка. Многообразие причин и сложность решения На допомогу педiатру. №1 2013 год. С. 80-83
- Таточенко В. К..Еще раз о жаропонижающих средствах. Вопросы современной педиатрии. Том 6 №2 2007 год, С. 128-130
- Таточенко В.К. Использование жаропонижающих средств у детей. Вопросы современной педиатрии. 2004 год, том 3, №5, С. 70-73.
- Инструкция к препарату РИНЗА. Инструкция к препарату РИНЗАсип.
Вам также будет интересно
- Температура 39,1 °С
- Температура 38,9 °С
- Температура 39,4 °С
1 По сравнению с препаратами на основе парацетамола 500 мг и без содержания кофеина. «Кофеин ускоряет абсорбцию и усиливает анальгетический эффект ацетаминофена»; Б. Реннер, Д. Кларк, «Журнал Клинической Фармакологии», 18.04.2007 г.
Опасна ли температура 38 °С
В целом, лихорадка обладает положительными свойствами, поскольку она способствует активизации защитных сил организма, ускоряет обменные процессы, стимулирует выработку энергии для борьбы с инфекцией и восстановления поврежденных в результате заболевания тканей1,2,3.
С точки зрения медицины, само по себе повышение температуры тела в пределах 3 °С не оказывает повреждающего действия на организм человека1,5. Иными словами, температура 38°С безопасна. Исключение составляют случаи, когда лихорадка возникает у больных с заболеваниями сердца, легких и нервной системы. Также может быть опасна лихорадка у взрослых при плохой переносимости жара1,5.
Когда гипертермия вредна?
Гипертермия сопровождается рядом изменений, способных привести к негативным последствиям для организма5:
- Тахикардия: с каждым градусом частота сокращений сердца увеличивается на 10-15 ударов в минуту5. Это может быть опасно при сердечных патологиях.
- Возможно повышение артериального давления, а при резком падении температуры – его снижение до критических цифр5.
- Увеличение потоотделения и потеря жидкости с потом (иногда до 1 литра в сутки), которое может приводить к снижению объема циркулирующей крови и ухудшению состояния при сердечно-сосудистых заболеваниях5.
- Увеличение частоты дыхания необходимо организму для борьбы с гипертермией, но у людей с заболеваниями дыхательной системы повышение температуры до 38 °С и выше иногда провоцирует кашель, одышку и приступы удушья5.
- Нарушение деятельности желудочно-кишечного тракта и секреции пищеварительных соков по время болезни нередко вызывает снижение аппетита и запоры.
- В связи с незрелостью нервной системы у малышей до 5 лет иногда появляются фебрильные судороги5.
- Возможна активация «спящей» в организме герпевирусной инфекции, в частности – появление герпетических высыпаний на губах и крыльях носа5.
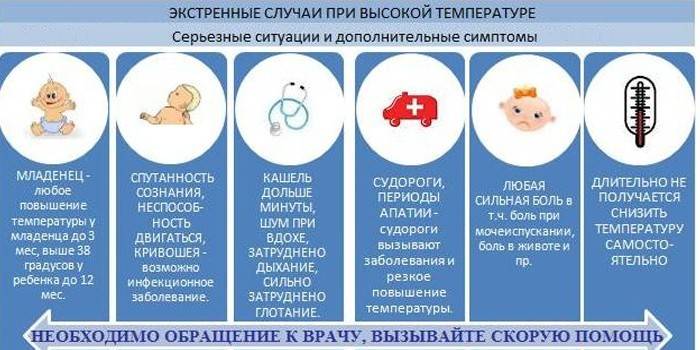
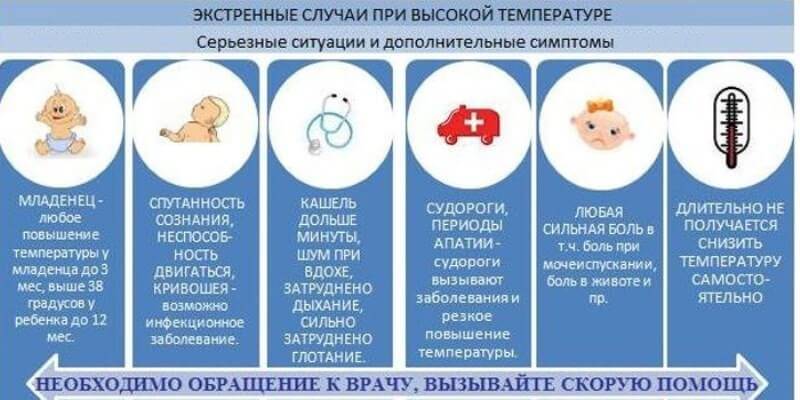
Звоните в скорую, если ситуация ухудшается
Повышенная температура — это тревожное, но привычное явление во время болезни. Первые три дня с ней можно справиться дома самостоятельно. Но в этих случаях стоит обратиться в скорую или вызвать врача
- сковало затылочные мышцы;
- голова болит слишком сильно;
- начались судороги;
- вас рвет;
- есть диарея;
- больно ходить в туалет;
- на коже появилась сыпь;
- вы не понимаете, спите вы или бодрствуете;
- появились проблемы с глотанием и неприятная сухость во рту;
- температура выше 38 °C держится больше трех дней.
Педиатры рекомендуют если у младенца от 0 до 4 месяцев поднялась температура выше 38 °C. Если ребенок старше, при температуре 38,9 °C и других тревожных симптомах лучше связаться с врачом или вызвать скорую.
Как сбить температуру 39 °C в домашних условиях?
Чтобы разобраться в этом вопросе, нужно знать: лихорадка по своему течению может быть «белой» и «розовой»1,3.
«Белая» лихорадка возникает, если теплопродукция в организме значительно превышает теплоотдачу. Для нее характерны головная боль, озноб, бледность кожи и губ, синеватый оттенок ногтей, похолодание рук и ног, частый пульс, повышение артериального давления1,3. Лихорадка нарастает, и все меры должны быть направлены на увеличение теплоотдачи1,3. Антипиретики в этом случае малоэффективны6.
«Розовая» лихорадка – благоприятный вариант, показатель того, что жар идет на спад. Кожа становится розовой, влажной от пота, губы красными, стопы и ладони теплыми. В этой ситуации антипиретики будут наиболее эффективны1,3.
Теперь конкретно о том, что делать1,3,6.
- Физические меры охлаждения. Их можно использовать, только при «розовой» форме гипертермии. Сюда относятся:
- легкая одежда, прохлада в помещении, вентилятор;
- холодные компрессы на лоб, в подмышечные впадины и область паха (на 20 минут);
- обтирание прохладной водой (начиная от периферии тела к грудной клетке), каждые 30 минут 4-5 раз (народный метод обтирания слабым раствором уксуса по эффективности не отличается от обтирания простой водой);
- охлаждающая ванна (вода должна быть 37°С), длительностью до 10 минут;
- обильное прохладное питье;
- разгрузочное питание без горячих блюд.
- Сосудорасширяющие средства. Они показаны при «белой» лихорадке с целью расширения поверхностных сосудов и стимуляции теплоотдачи. Кстати, кроме лекарств, в этой ситуации помогут: укутывание, горячие напитки и растирания тела.
- Антипиретические препараты. О них мы расскажем подробнее немного позже.
Важно: Охлаждение может вызвать у ребенка спазм поверхностных сосудов, уменьшить теплоотдачу и усугубить ситуацию5,6. Первый признак вредоносного действия охлаждающих процедур – появление у ребенка дрожи и «гусиной кожи»
Прежде чем сбивать температуру 39°С у ребенка с признаками «белой» гипертермии, нужно повысить теплоотдачу5,6. Малыша следует вначале согреть: растереть кожу, укрыть одеялом и предложить ему горячий напиток. Когда начнется потоотделение, можно дать антипиретический препарат5,6. Кстати, эти же процедуры показаны лихорадящим взрослым – жар спадает быстрее.
Причины появления температуры 38,2 °С
Температура 38,2 °С, относящаяся к разряду фебрильной, или умеренно повышенной, является следствием активации иммунной системы в ответ на неблагоприятное воздействие внешних или внутренних факторов1. Управляет данным процессом гипоталамус (отдел промежуточного мозга, в котором находится так называемый биологический термостат)1,2,4. Существует множество причин, обуславливающих повышение температуры тела до фебрильных значений1,2,3. К категории наиболее распространенных из них относятся следующие:
Заболевания, вызванные инфекционными агентами
Самой частой причиной температуры тела 38,2 °С являются острые вирусные инфекции дыхательных путей (ОРВИ, грипп, аденовирус, риновирус и прочие), а также болезни лор-органов и респираторного тракта, вызванные патогенными бактериями (ангина, отит, синусит, бронхит, пневмония и т. д.). Помимо этого, температура 38,2 °С у детей и взрослых может наблюдаться при развитии заболеваний, ассоциированных с герпесвирусной инфекцией. Реже причиной нарушения терморегуляции организма становятся болезнетворные грибки и простейшие. Инфекционные агенты, проникая в человеческий организм, выделяют токсины, стимулирующие функцию иммунной системы и вызывающие повышение температуры тела до 38,2 °С и другие симптомы интоксикации1,2,4.
Гнойные воспаления
Воспалительные процессы в мягких тканях, костях и суставах, обусловленные гноеродными микроорганизмами, практически всегда сопровождаются лихорадочным состоянием. Эта достаточно обширная группа заболеваний различной локализации включает в себя абсцессы, фурункулы, гнойно-воспалительные заболевания внутренних органов, послеоперационные осложнения и прочие3,4.
Аутоиммунные патологии
Причиной температуры 38,2 °С у взрослого или ребенка иногда становится нарушение, обусловленное выработкой иммунной системой антител, которые направлены против собственных тканей организма. К заболеваниям этой группы относятся ревматоидный артрит, аутоиммунный гепатит, хроническое воспаление щитовидной железы и прочие2,3.
Аллергические агенты белковой и небелковой природы
Многие известные науке аллергены (в том числе медикаментозные препараты), помимо типичных признаков аллергических реакций, могут вызвать развитие лихорадочного состояния с температурой 38,2 °С или даже выше1.
Причины
Лихорадка1 – защитно-приспособительная реакция организма, которая развивается при воздействии на него патогенных раздражителей (пирогенов) и сопровождается перестройкой терморегуляции1. Чаще всего повышение температуры до 38 °С у взрослых и детей сопутствует острой респираторной вирусной инфекции (ОРВИ)1,3. В этом случае в качестве раздражителя выступают вирусы. Однако пирогенами могут быть и другие микроорганизмы – бактерии, простейшие и грибы, вызывающие самые различные болезни. Такую лихорадку, связанную с «деятельностью» микробов, называют инфекционной.
Пирогены могут иметь неинфекционную природу и образовываться непосредственно в организме при:
- неинфекционном воспалении;
- аллергии;
- опухолевых процессах;
- иммунодефицитных состояниях;
- эндокринных нарушениях;
- травмах головного мозга;
- развитии инсульта2,3.
Повышение температуры как процесс
За поддержание температуры тела отвечает центр терморегуляции, расположенный в головном мозге в преоптической области гипоталамуса. Воздействие пирогенов на этот центр запускает цепь реакций в кровеносной, дыхательной, нервной, эндокринной и иммунной системах. Результатом изменений становится перестройка теплопродукции и теплоотдачи организма.
Увеличение теплопродукции сопровождается выбросом большого количества энергии и связано с повышением скорости обменных процессов, изменением тонуса и сокращением скелетных мышц. Уменьшение теплоотдачи выражается в спазме поверхностных кровеносных сосудов и оттоке крови от поверхности кожи.
Развитие лихорадки связано с преобладанием теплопродукции над теплоотдачей. Однако причиной температуры 38°С у ребенка с несовершенной терморегуляцией может стать банальное перегревание в результате длительного пребывания на солнце в жару или несоответствия одежды погодным условиям1.
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
Почему может не быть других симптомов?
Гипертермия нарушает самочувствие. Обычно ей сопутствуют не только ощущение разбитости и усталости, сонливость, головная боль и ломота в мышцах2,4, но и проявления заболевания, ставшего ее причиной. Так, при ОРВИ буквально сразу закладывает нос, появляются водянистые выделения из носовых ходов, начинает першить горло. Но бывает, что жар выступает единственным признаком неблагополучия организма.
Температура 39°С без симптомов бывает1 в таких случаях:
- В первые двое суток от начала гриппа, когда вирус активно размножается и вызывает интоксикацию, влияющую на работу центра терморегуляции.
- При вирусной пневмонии, которая нередко протекает без явных признаков поражения легких.
- При эндокринной патологии: токсическом зобе, сопровождающемся повышенной продукцией гормонов щитовидной железы (тиреотоксикозом), опухоли коры надпочечников, феохромоцитоме, вырабатывающей гормоны стресса (катехоламины).
- При опухолях головного мозга, затрагивающих центр терморегуляции.
- При злокачественных опухолях лимфоидной ткани, раке почки и печени и других3 .
Основной вывод: если лихорадит больше 2-3 суток, а другие симптомы не появляются, лучше, не откладывая, обратиться к врачу1,3. Это необходимо, чтобы не пропустить серьезную болезнь.
Восстановление ЖКТ при ротавирусе
Процессы, которые происходят при инфицировании ротавирусом, негативно влияют на функциональное состояние желудочно-кишечного тракта и нарушают баланс между полезной и условно-патогенной кишечной микрофлорой. После ротавирусной инфекции нередко развивается дисбактериоз, который усугубляет общее состояние. Для восстановления микрофлоры кишечника и нормализации работы ЖКТ показан прием метапребиотиков. Стимбифид плюс естественным образом восстанавливает кишечную микробиоту, ускоряет процесс регенерации желудочного и кишечного эпателия, который был поврежден ротавирусом.
Лактобактерии в пробиотиках не в полном объеме попадают в кишечник, так как большинство из них погибает в кислотной среде желудка. Уже с первого дня приема, метапребиотик Стимбифид плюс уменьшает проявления расстройств пищеварения, помогает восстановить иммунитет после ротавирусной инфекции, устраняет признаки метеоризма и боль в животе. Польза метапребиотика обусловлена его составом. Стимбифид Плюс состоит из фруктополисахаридов, фруктолигосахаридов и лактата кальция, которые являются естественной пищей для бифидобактерий. Получая должное количество питательных веществ, полезные микроорганизмы ускоряют процесс размножения и роста.
Метапребиотик рекомендовано принимать как с лечебной целью при ротавирусе, так и для профилактики инфицирования. Средство может быть использовано для восстановления ребенка после ротавирусной инфекции начиная с 3-х лет.
16.11.2020
17312
13
/ Доктор Стимбифид
Можно ли сбивать температуру 38,2 °С и чем?
Итак, что делать, если температура возросла до 38,2 °С? Ответ на этот вопрос зависит от множества факторов:
- возраста пациента,
- реакции больного на лихорадку,
- наличия дополнительных симптомов,
- состояния иммунитета,
- присутствия неврологических заболеваний и др.2,3,4
Большинство специалистов настаивают: в первые 4–5 дней от начала повышения температуры не следует мешать организму бороться с инфекцией естественным путем4.
Однако в ряде случаев с гипертермией следует бороться:
- если больной тяжело переносит лихорадочное состояние;
- при приеме большого количества жидкости не наблюдается усиленного потоотделения, кожа остается сухой и горячей;
- существует риск развития тромбоза или судорожных припадков2,4.
Что делать и как сбить температуру 38,2 °С? Прежде всего и взрослому, и ребенку требуется обильное теплое витаминизированное питье (не очень сладкий отвар шиповника, клюквенный или брусничный морс, чай с малиной, липовый, ромашковый отвар и пр.)4. Также хорошо помогают кратковременные воздушные ванны и обтирания теплой водой (30–31 °С)2,4. Что же касается уксуса или спирта, то их использование, особенно в детском возрасте, нецелесообразно. Причиной тому является резкий раздражающий запах, который может спровоцировать спазм дыхательных путей, а также высокая проникающая способность данных веществ, приводящая к усугублению интоксикации.
Лекарственные методы охлаждения тела при температуре 38,2 °С специалисты рекомендуют применять только после консультации врача. В данной ситуации препаратом выбора часто является парацетамол и средства, в состав которых он входит в качестве активного компонента1,4. Их следует применять в комплексе с вышеперечисленными физическими способами.
Опасна ли гипертермия 39°C?
Сам по себе жар не опасен1.2,3 и не способен вызвать термическое повреждения головного мозга. Более того, при инфекциях внутренний «термостат» даже при отсутствии лечения не позволяет столбику термометра подняться выше 41,1°C2,3.
Гипертермия, как бы это странно ни звучало, в целом полезна1,2,3.
Благодаря ей3:
- повышается активность лейкоцитов – основных борцов с инфекцией;
- увеличивается выработка интерферона – особого иммунного вещества, обладающего противовирусным действием;
- ускоряются обменные процессы, которые обеспечивают поврежденные ткани питательными веществами, необходимыми для процессов восстановления.
Цифра «39» на градуснике говорит об опасности для людей с сопутствующими заболеваниями сердца, легких и нервной системы, а также индивидуальной непереносимостью гипертермии1,2,3. Для остальных она не страшна.
Основные «минусы» гипертермии1:
- тахикардия – повышение столбика термометра на 1°С приводит к увеличению частоты сердечных сокращений на 10-15 ударов в минуту, что повышает нагрузку на сердце1;
- нарушения ритма сердца (экстрасистолия);
- колебания артериального давления;
- потеря жидкости в результате повышенного потоотделения и учащенного дыхания;
- нарушения двигательной активности кишечника и запоры;
- активация скрытой герпетической инфекции1.
Кроме того, быстрый, в течение 1-2 часов, подъем температуры до 39,5-40 °С может привести к развитию гипертермического синдрома1,4 – состояния, опасного для жизни. Обычно он случается у детей, сопровождается бледностью, сухостью и похолоданием кожи и слизистых, частым поверхностным дыханием, ослаблением сердечной деятельности, падением артериального давления, потерей сознания и судорогами4. Поэтому, если лихорадка быстро прогрессирует, нужно срочно предпринимать меры.
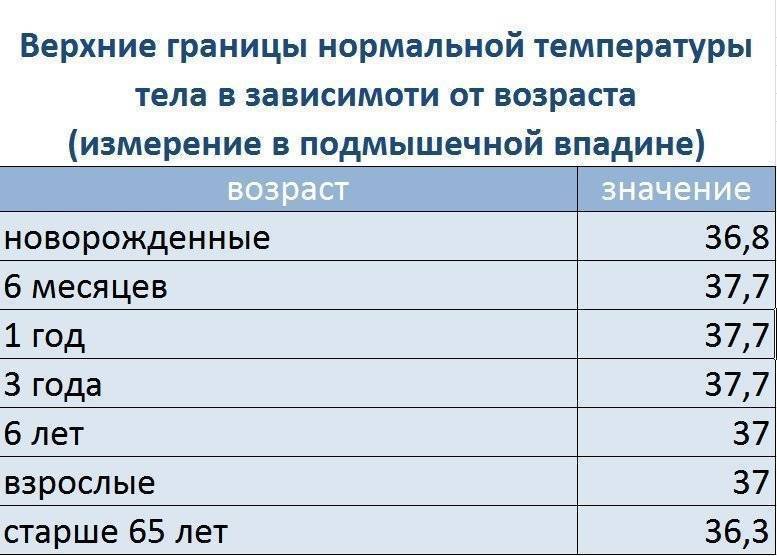
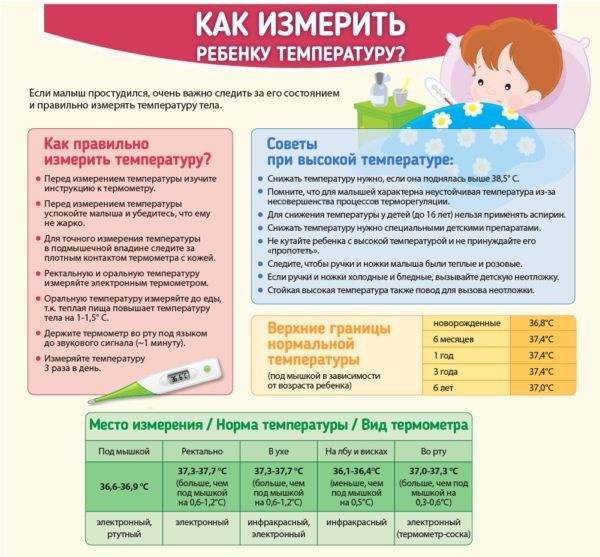
Нормы температуры у детей разного возраста
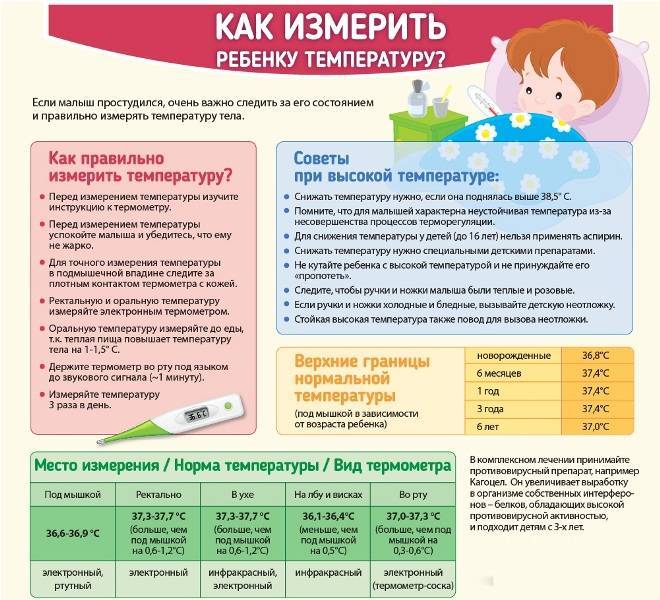
Измерить температуру тела у детей можно разными способами. Первый из них — в подмышечной впадине, но он не подходит грудничкам и детям младшего возраста. Для них можно воспользоваться ректальным либо оральным методами. Второй предпочтителен, но для него понадобится электронный термометр из пластика, безвредного для ребенка. Стоит также учитывать, что показатели в разных участках отличаются. Так, температура в подмышечной впадине, хоть и указана в большинстве таблиц, на 0,5—1 градус ниже ректальной либо оральной. Кроме того, измерения во рту необходимо проводить за час до приема пищи либо после него, поскольку температура еды может также повлиять на результат.
Показатели нормы изменяются с возрастом. Поскольку обменные процессы у грудничков и детей младшего возраста протекают быстрее, температура у них будет выше. По мере взросления она постепенно снижается и 7 годам уже не отличается от результатов измерения у взрослого человека. Также существуют индивидуальные особенности, которые зависят в том числе от роста, конституции и типа темперамента человека. Усредненные показатели нормы для детей разного возраста представлены в таблице. Они справедливы при измерении температуры в подмышечной впадине.
| Возраст | До 1 года | 1 год | 5 лет | 7—9 лет | 10 лет и старше |
Температура в норме, СО | 37,7 | 37,1 | 37,0 | 36,7—36,8 | 36,6 |