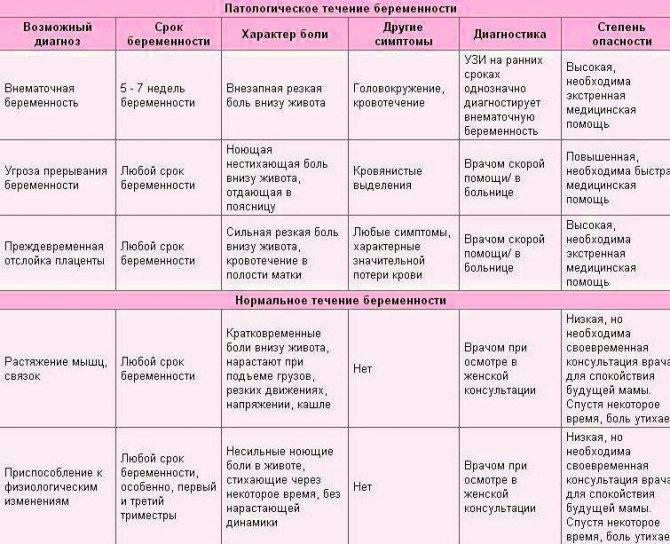
Возможные последствия запора при беременности
Выше мы упоминали, что женщинам следует бороться с запорами при беременности. И вот почему. При систематической задержке стула в прямой кишке скапливаются переваренные остатки пищи, которые являются благоприятной средой для размножения микробов. Запор при беременности может привести к неприятным последствиям, а именно:
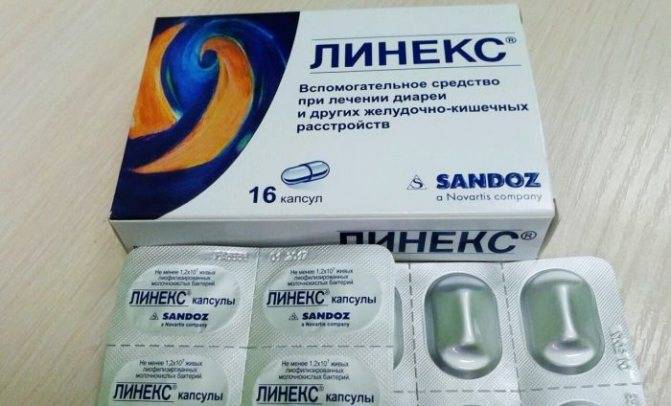
- запор у беременных может стать причиной нарушения микрофлоры кишечника;
- хронические запоры во время беременности могут спровоцировать воспалительные заболевания женских половых органов;
- при запоре в кишечнике могут развиваться гнилостные процессы, выделяющиеся токсины попадают в кровь и влияют на самочувствие женщины и состояние плода;
- натуживание при запорах на поздних сроках может дать толчок к преждевременному началу родов;
переполненная толстая кишка при запоре у беременных нередко влияет на тонус матки, что повышает риск невынашивания.
Лечение гепатоза беременных
Лечение гепатоза осложняется тем, что беременным противопоказаны практически все лекарственные средства
Многие лекарства могут вызывать у плода гипоксию и задержку внутриутробного развития, поэтому врач должен провести полное обследование пациентки и убедиться в правильности диагноза, прежде чем определиться с методикой лечения.
Очень важно понять, на какой стадии находится болезнь. В легкой стадии можно обойтись без медикаментозного вмешательства, применяя специальную диету
Будущая мама должна исключить из рациона всю тяжелую, жирную и высококалорийную пищу, а также прекратить прием витаминных комплексов и прочих лекарств (если их отмена не повредит беременности). Также нередко назначаются препараты, призванные оптимизировать работу печени (Хофитол, Эссенциале Форте Н и другие). Во многих случаях диеты бывает достаточно для того, чтобы токсины вывелись из организма, а состояние пациентки улучшилось.
При более тяжелых стадиях женщину направляют в стационар, где решается вопрос о досрочном родоразрешении. Если опасности для плода нет, то роды можно отсрочить, проводя очистку крови при помощи капельниц. Их сочетают с приемом больших доз вышеупомянутых препаратов и жесткой диетой. Если такая методика позволяет приглушить болезнь или хотя бы удерживать ее на одном уровне развития, а состояние плода не вызывает волнений, то лечение продолжают до 37-38 недель, а к этому сроку планируют роды. Если же метод не дает нужного результата (или если состояние плода ухудшается, явно прослеживается гипоксия), в срочном порядке подписывается согласие на индуцированные роды или Кесарево сечение. Часто у ребенка срабатывает защитная реакция на создавшуюся неблагоприятную ситуацию, и самопроизвольно начинаются преждевременные роды. Однако не стоит надеяться только на природу. При возникновении серьезных показаний рекомендуется запустить родовой процесс заранее, чтобы минимизировать риск осложнений.
Очень важно, чтобы беременная с сильным гепатозом находилась под постоянным контролем врачей. Также необходимо проводить расширенный анализ крови каждые два дня
Нередко бывает так, что под действием капельниц показатели крови вдруг отлично падают. Решив, что болезнь отступила, врач выписывает пациентку, а через пару дней она снова поступает в стационар с резко подскочившими трансаминазами.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Вред клубники
На протяжении всей жизни мы считаем, что все ягоды, овощи и фрукты являются полезными в сезон своего созревания. Более того, этот факт подтвержден экспертами, так как при выращивании их используется минимум удобрений и биодобавок, которые, как известно, провоцируют плоды на более быстрое созревание. Клубника тоже наиболее полезна в соответствующий период года – лето. Многие женщины, которые носят под сердцем свое сокровище, стараются насытить свой организм наиболее положительными компонентами. Здесь появляются сомнения и ряд вопросов, например, при беременности можно ли есть клубнику?
Социальные опросы, а также ряд исследований показали, что самой популярной ягодой среди беременных, является именно клубника. Но стоит забывать, что она обладает и положительными, и негативными качествами. Она попадает в список продуктов, которые необходимо употреблять в ограниченном количестве. В первую очередь это лакомство является достаточно сильным аллергеном. На самом деле, проявление аллергии может повлечь за собой любой другой продукт, однако именно в землянике содержаться более активные вещества. Мускатная земляника может оказать негативные последствия и на организме будущей матери, и на здоровье развивающегося малыша, в частности, дальнейшее развитие диатеза. Клубнику беременным можно употреблять после сдачи анализа на аллергены, или после рекомендаций врача.
Если вас тянет на клубнику при беременности, то ни в коем случае не следует категорически отказывать себе в лакомстве.
“ВАЖНО! С 22-й недели, ваш плод имеет иммунную систему, поэтому употребление вами этой ягоды, может отрицательно повлиять на дальнейшее развитие малыша. Специалисты в области питания советуют вводить ягоду в рацион постепенно, например, начать можно с одной ягоды в день и постепенно увеличивать количество. Если же у вас аллергия на этот продукт, или же есть предрасположенность к ее развитию, то следует ограничиться от его потребления.”
Если же у вас аллергия на этот продукт, или же есть предрасположенность к ее развитию, то следует ограничиться от его потребления.”
Не менее опасной, лакомство может быть и для самой женщины, которая вынашивает ребенка. При употреблении клубники в неограниченном количестве, она может привести к развитию гипертонуса матки, а также способствовать преждевременным родам или выкидышу. Кислота, которая содержится в ней, способна разрушать кальций, который является очень важным в период беременности. Также кислота неблагоприятно влияет на слизистую желудка, что может привести к его заболеваниям.
Допустимость физических нагрузок: можно ли помыть полы самой
Работа по дому – обязательное занятие
Чем же может занять себя беременная без риска для здоровья?
Таких вещей много:
- рукоделие — вязание, шитье, вышивка и другое;
- прогулки на свежем воздухе;
- плавание — если нет противопоказаний;
- специальная зарядка для беременных — йога.
Но, в этот особый период жизни будущей мамочки есть не только приятные мелочи, но и такие, без которых в повседневной жизни трудно обойтись:
- приготовление пищи;
- стирка;
- глажка;
- уборка, в том числе мытье полов.
Некоторым молодым женщинам очень хотелось бы знать, можно ли беременным мыть полы? Если срок еще совсем маленький, нет токсикоза и неприятных ощущений, то влажную уборку нужно делать ежедневно
При этом обращать внимание на недопустимость перегрузок
Правила мытья полов во время беременности
Швабра и ведро – помощники для беременной женщины
Долго находиться в одной позе нельзя, даже если женщина просто сидит. Необходимо каждый час менять положение тела, желательно делать легкую гимнастику, возможно пройтись.
Во время беременности меняется состав соединительной ткани. Она делается хрупкой, а значит более уязвимой.
Именно поэтому исключены большие физические нагрузки в любом триместре беременности. Нельзя подвергать свой организм и жизнь будущего ребенка опасности. В это время лучше отказаться от поднятия грузов, мытья окон, не надо передвигать тяжелые предметы.
Как мыть полы при беременности, чтобы не болела спина? В последнее время приспособлений для мытья полов очень много. В хозяйственном магазине можно приобрести швабру или тряпку из современных материалов, которые значительно облегчат этот нелегкий труд.
Вместе со шваброй для мытья пола нужно приобрести ведро на колесиках, чтобы не носить его в руках. Воду в него надо наливать с помощью шланга, душа или попросить кого-нибудь помочь. И ни в коем случае не наклоняться стоя на прямых ногах.
Рекомендации по мытью пола
На корточках полы беременным мыть нельзя
Инструкция по мытью полов, которая позволит избежать головокружений, болей в суставах и усталости:
- швабра должна быть с механическим отжимом — минимум усилий, а излишек воды сливается в ведро;
- отдать предпочтение синтетическим материалам для тряпки или швабры — они проще в уходе и гигиеничные;
- применять моющие средства, не содержащие хлора и без резкого запаха во избежание интоксикации;
- нельзя наклоняться и сидеть на корточках, лучше встать на одно колено;
- подниматься, опираясь на бедра;
- в самом крайнем случае мыть пол можно сидя на табурете.
Влажную уборку таким способом можно делать в первый семестр. Позже, когда происходит увеличение живота и возрастает нагрузка на позвоночник, надо избегать тяжелой физической работы.
Так можно ли во время беременности мыть полы? Как сами женщины отвечают на этот вопрос.
Обратите внимание! Полы мыть нужно и не надо отказываться от помощи. Всегда помнить о том, что здоровье будущего малыша зависит от самочувствия его мамы
В чистом помещении после уборки лучше дышится и не скапливается пыль.
Препараты при тонусе матки
Если на плановом приеме врач-гинеколог замечает признаки гипертонуса, он может порекомендовать будущей маме прием лекарственных препаратов. Отказываться от них не нужно. Средства, применяемые в гинекологической практике, абсолютно безопасны для плода. В то же время они улучшают самочувствие будущей мамы, снижают риск осложнений беременности и ее непроизвольного прерывания на любом сроке.
По словам врача акушера-гинеколога Яны Никитенко, женщине могут быть назначены препараты нескольких групп.
Спазмолитики. Среди них — папаверин, дротаверин, которые устраняют мышечный спазм и расслабляют гладкую мускулатуру, тем самым нормализуют состояние матки.
Седативные препараты. Часто будущим мамам рекомендуют принимать экстракт валерианы, которая также безопасна для младенца
Но при использовании важно учитывать несколько факторов. Во-первых, эффект от приема валерьянки развивается не сразу, а формируется накопительно в течение нескольких недель ее употребления
А во-вторых, необходимо соблюдать дозировку, рекомендованную врачом или производителем, так как, приняв одну таблетку валерьянки, невозможно повлиять ни на тонус матки, ни на эмоциональное состояние.
Препараты магния. Их назначение обусловлено тем, что потребление организмом магния при вынашивании ребенка увеличивается. А если вещества не хватает, это может приводить к развитию судорог и гипертонусу матки.
Несмотря на условную безопасность этих лекарственных средств для женщины и ребенка, подбирать их дозировку должен только врач. Бесконтрольное применение спазмолитиков и седативных средств может привести к опасным последствиям. А при использовании препаратов магния следует помнить, что они снижают артериальное давление. И если беременная женщина и так страдает от гипотонии, эти лекарственные средства могут ухудшить ее самочувствие, усилят апатию, слабость и сонливость.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Методики, применяемые для прерывания нежелательной беременности
Подбор методики осуществляется в зависимости от срока беременности и индивидуальных показаний пациентки.
| Методика | Показания к применению, особенности |
|---|---|
| Медикаментозное прерывание беременности | Является нехирургической методикой, доступной только на ранних сроках, не превышающих 5-ти ‒ 6-ти недель, т. е. до 42-ух дней задержки месячных. В этот период плодное яйцо ещё неплотно закрепилось на стенке матки, а организм женщины не подвергся серьёзной гормональной перестройке. В процессе применяются специальные гормональные препараты, подбор которых осуществляется индивидуально, а приём — под контролем врача. Под их действием через 24‒48 часов у пациентки начинается кровотечение и происходит прерывание беременности. Первый осмотр проводится через 48 часов, следующий — через 14 дней. Методика достаточно эффективна: процент достижения желаемого результата составляет от 89 до 98%. Показатель снижается с большим сроком беременности. |
| Хирургическое прерывание беременности | Операционное прерывание предусматривает выскабливание слизистой маточной полости, направленное на удаление плодного яйца и прекращение беременности. Оно показано по желанию женщины в сроки от 6-ти до 12-ти недель. Проведение осуществляется под общей анестезией и считается травматичной операции, риск осложнений после которой достаточно высок. Этапы операции — следующие:
|
В нашей многопрофильной клинике прерывание нежелательной беременности проводится специалистами с опытом практической работы от тридцати лет. Вы можете записаться к ним на приём онлайн через сайт или связавшись с нашими операторами: +7 (495) 788 33 88.
Наши врачи
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Фофанова Ирина Юрьевна
Врач – гинеколог, кандидат медицинских наук
Стаж 37 лет
Записаться на прием
Шульженко Светлана Сергеевна
Врач – гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием
Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
- Гиперпластические процессы
- Неразвивающаяся беременность
Профилактика гепатоза беременных
Хоть гепатоз и считается результатом некоторых генетических особенностей, существует ряд рекомендаций для того, чтобы его избежать или отсрочить его появление на более долгий срок:
- Соблюдение диеты. Если имеются склонности к перегрузке печени, то необходимо полностью отказаться от всего жареного, жирного, копченого, соленого, острого и кислого. Рацион должен состоять из фруктов, овощей (кроме картофеля, бобовых, лука и чеснока), молочных продуктов низкой жирности, мяса куриной грудки, нежирных сортов рыбы. Не стоит есть шоколад и другие какаосодержащие продукты, яичный желток, сыр, выпечку (допускается 1-2 кусочка черного хлеба в день).
- Физическая активность. Движение – это жизнь, поэтому необходимо больше двигаться. Это ускоряет обменные процессы в организме, устраняет застойные явления, облегчает работу печени.
- Отказ от оральных гормональных контрацептивов и антибактериальных средств. Они способны нанести печени большой вред.
- Осторожный прием витаминов или отказ от них. По возможности стоит стараться получать все необходимые организму вещества из пищи, а не из витаминных комплексов.
- Лечение хронических заболеваний ЖКТ.
- Применение гепатопротекторов и желчегонных препаратов. Если беременность пока не планируется, то достаточно проводить профилактические курсы этими препаратами, а если беременность уже наступила, то их нужно принимать по особому графику, согласованному с лечащим врачом.
Гепатоз беременных – это очень коварное заболевание. Если Вы заподозрили у себя его признаки, то обязательно сообщите об этом своему врачу, чтобы он назначил анализ крови и поставил или исключил диагноз.
Правила интимной гигиены женщины и девушек
Рекомендация гинекологов – подмываться минимум раз в сутки, в период менструаций – от двух раз и чаще, в идеале после каждой смены гигиенического средства. Чтобы не нарушить микрофлору, в случае если вы подмываетесь более 2х раз в день, в течение дня подмывайтесь просто водой, а гель для интимной гигиены с молочной кислотой используйте при утреннем или вечернем душе.
Важно, посещать ванную комнату после дефекации, чтобы бактерии из анальной области не попали во влагалище, а также не забывайте подмываться до и после сексуального контакта. Индивидуальный подход
Индивидуальный подход
Для интимной гигиены нужно иметь отдельное полотенце, желательно вафельное или махровое из натуральной ткани. Его нужно содержать в чистоте и менять минимум 1 раз в неделю
Также важно иметь отдельное очищающее средство для интимной гигиены – какими они бывают и как их правильно выбирать, мы подробно рассказали выше.
Мнение эксперта
Многие женщины тщательно выбирают средство интимной гигиены, но при этом не уделяют должного внимания полотенцу, которым вытирают интимную зону. Вместе с тем, оно должно иметь мягкую текстуру, так как грубая ткань способна травмировать нежную кожу и слизистую оболочку половых губ. Полотенце должно обладать хорошими впитывающими качествами, так как желательно полностью удалять из интимной области остатки воды.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Смена караула
Если вы пользуетесь ежедневными гигиеническими прокладками, не забывайте их менять каждые 3-4 часа. Акушеры-гинекологи предупреждают: ежедневные прокладки выполняют по большей части эстетическую функцию, защищая белье от загрязнений, поэтому при регулярной гигиене и небольшом объеме выделений ими можно не пользоваться. Один из рисков постоянного ношения «ежедневок» — сухость в области преддверия влагалища, т.к. впитывающий слой прокладки активно поглощает влажный секрет выделяющийся из половых путей. В случае, если без этого предмета гигиены вам не обойтись, посетите акушера-гинеколога: проблема обильных выделений корректируется.
В период менструаций частота смены прокладок аналогична ежедневным – раз в 3-4 часа, можно чаще в случае необходимости, тампоны обязательно менять 1 раз в 2-3 часа.
Акушеры-гинекологи рекомендуют воздерживаться от постоянного применения тампонов – его нахождение внутри влагалища увеличивает риски повышенного размножения болезнетворных бактерий.
Соблюдай дистанцию
Когда подмываетесь или подтираетесь, следите, чтобы ваши движения были направлены только назад (от влагалища к анусу), чтобы исключить возможность проникновения опасных бактерий из кишечника в деликатную зону наружных половых путей. Это правило касается и половых контактов: презерватив при переходе от анального секса к традиционному обязательно нужно сменить. Если вы используете секс-игрушки, не применяйте их к вагине сразу после контакта с анусом.
Натуральные ткани
Акушеры-гинекологи рекомендуют отдавать предпочтение нижнему белью из натуральных дышащих тканей: за счет свободной циркуляции воздуха интимная зона меньше потеет и менее подвержена размножению неприятных микрооорганизмов. Врачи не очень одобряют и ношение трусов-стрингов: тонкая полоска ткани – проводник для бактерий из прямой кишки. Однако это не значит, что стоит полностью отказываться от любимого белья и синтетических кружевных трусов.
Еще белье из натуральных тканей нужно обязательно носить в период после родов и гинекологических операций, а также если вы часто страдаете от раздражений в интимной зоне.
В стрингах и подобных им моделях не рекомендуется спать, на время сна лучше надеть хлопковое белье (или, если гигиенические условия позволяют, можно спать без белья в принципе), ему же лучше отдать предпочтение и в жаркую погоду, когда синтетика может вызвать перегрев паховой зоны, повышенное потоотделение и, как следствие, более интенсивное размножение вредных микроорганизмов.
Быстрая реакция
Если вы собираетесь в поездку или длительное путешествие, где не будет постоянного доступа к душу, возьмите с собой влажные салфетки для интимной гигиены, а также положите в аптечку мирамистин или хлоргексидин в качестве антисептика на экстренный случай.
Биохимическая беременность после эко
Экстракорпоральное оплодотворение (ЭКО) не гарантирует благоприятного течения беременности. Согласно статистике, только в 35-40% случаев подсадка эмбриона приводит к его имплантации в стенку матки. Во всех остальных случаях происходит преклинический спонтанный выкидыш.
Чтобы предотвратить отторжение зародыша, подсадку эмбриона осуществляют только после проведения гормональной терапии. Успешность процедуры зависит от состояния эндометрия и гормонального фона. Пересадку плодного яйца в матку совершают в момент максимального повышения репаративных свойств эндометрия.
При использовании экстракорпорального оплодотворения в первый раз хорионический гонадотропин определяется в системном кровотоке на 14-й день после процедуры. Сывороточная концентрация гормона зависит от срока проведения подсадки и особенностей течения беременности:
- значение ХГЧ ниже нормы – гестация отсутствует;
- концентрация гормонов на границе нормы – внематочная беременность;
- повышенная концентрация ХГЧ – патологии плода или сахарный диабет у матери.
При биохимической беременности после ЭКО уровень хорионического гонадотропина сильно увеличивается, но при отторжении зародыша быстро уменьшается. Признаки наступления гестации отсутствуют, как и признаки ее прерывания.
Лечение запоров при беременности
Лечением запоров у беременных женщин должен заниматься квалифицированный врач. Проблема состоит в том, что многие общеизвестные препараты просто запрещено принимать в таком положении. Физиотерапевтические методы лечения также противопоказаны женщинам в положении из-за опасности стимуляции сокращений матки и неблагоприятного воздействия на плод. При жалобах на запоры беременным не советуют использовать слабительные средства, вызывающие спазмы. К ним относятся препараты, в состав которых входит сульфат магния, карловарская соль, касторовое масло, а также кора крушины, ревень и листья сенны. Перед использованием подобных средств от запоров во время беременности женщине следует обратиться за консультацией к специалисту.
Причины биохимической беременности
Механизм развития и причины ПСВ пока что не установлены. Согласно одной из гипотез, отторжение эмбриона происходит при наличии сбоев в функционировании эндокринной и иммунной систем.
У большинства женщин с наступлением гестации снижается реактивность организма, что связано с выработкой эмбрионом специфических белковых факторов. Именно они угнетают клеточный иммунитет, что впоследствии препятствует отторжению зародыша.
Согласно результатам многолетних наблюдений, преклинический спонтанный выкидыш может быть вызван следующими причинами:
- недостаточная продукция прогестерона;
- аутоиммунные нарушения;
- патологии крови (тромбоцитоз, тромбоцитопения);
- иммунные нарушения;
- дисфункция гипоталамических центров;
- генетические аномалии зародыша.
По мнению большинства репродуктологов, самопроизвольный аборт на ранних сроках гестации вызван иммунологическими изменениями. Чаще всего ПСВ встречается у женщин, перенесших серьезные заболевания – генерализованная стафилококковая инфекция, паротит, грибковая миометрия и т.д.