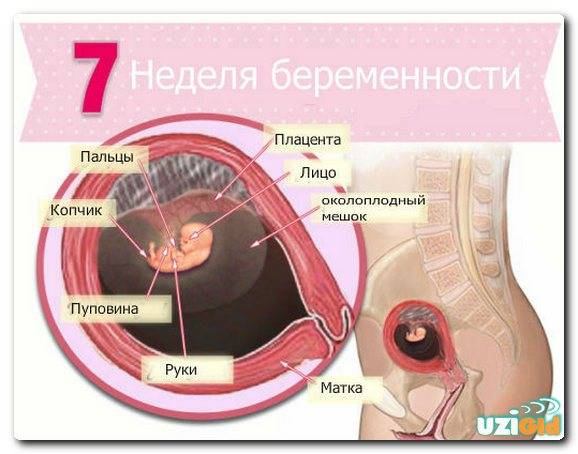
Суть проблемы
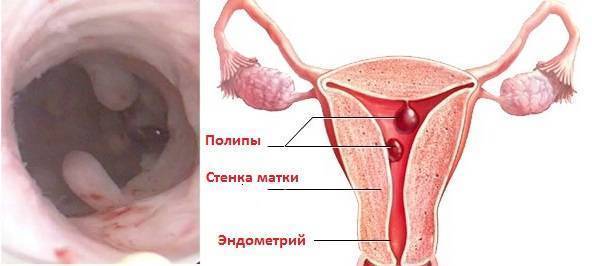
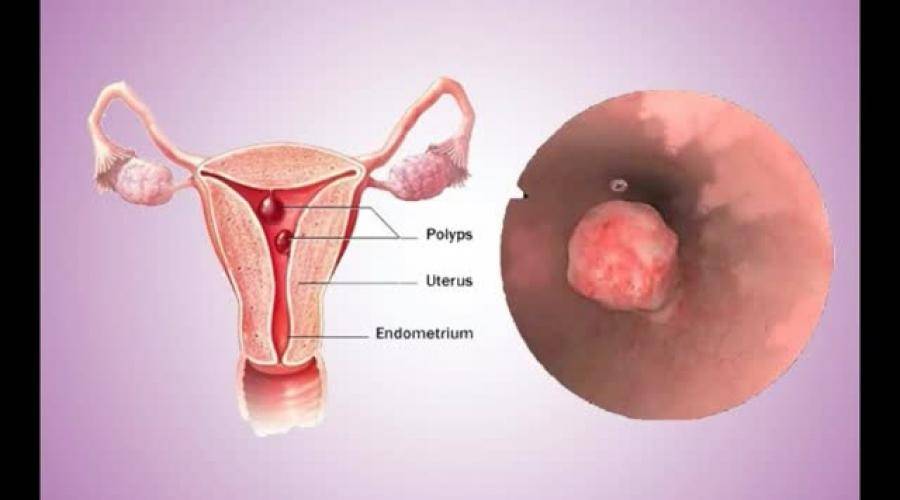
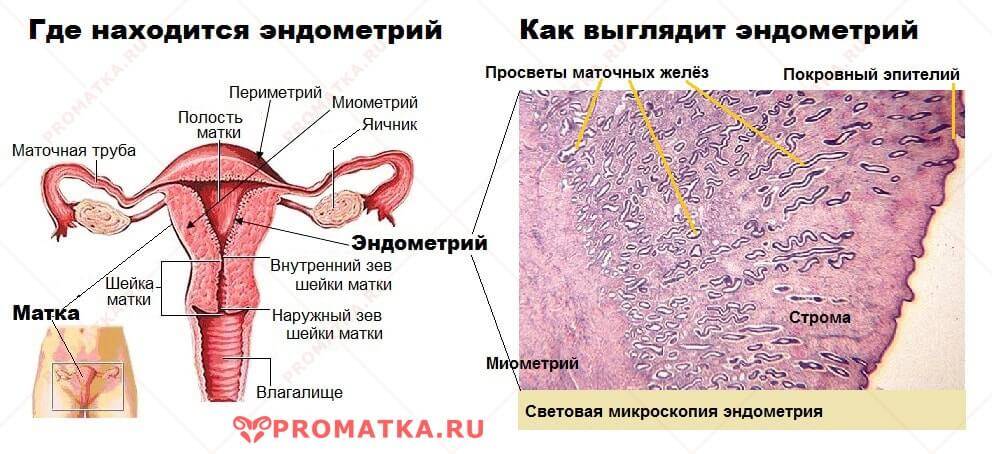
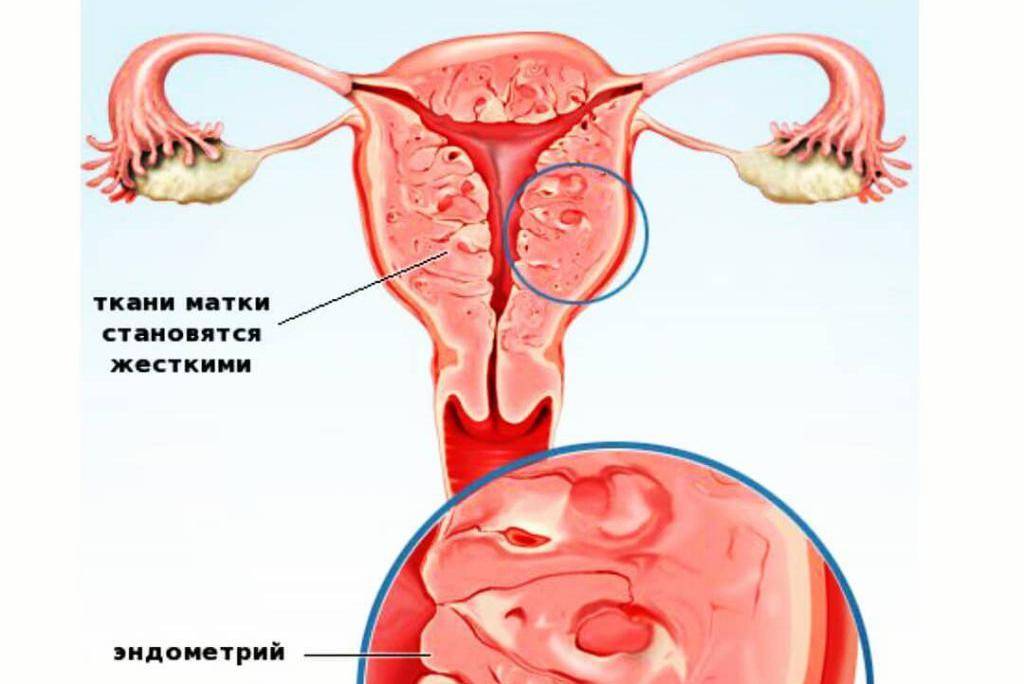
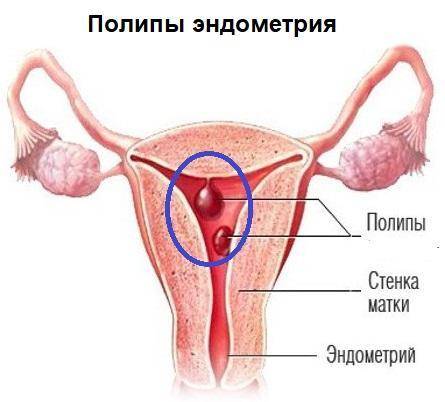
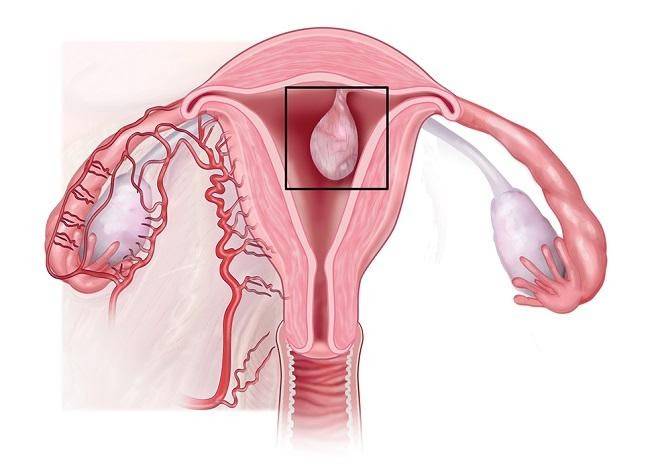
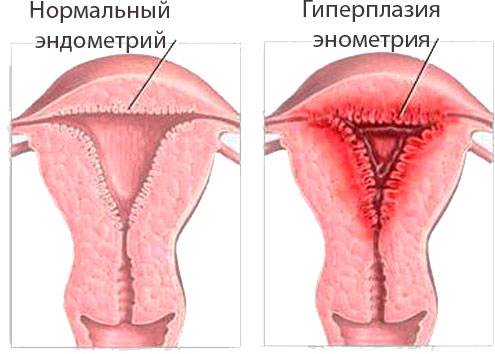
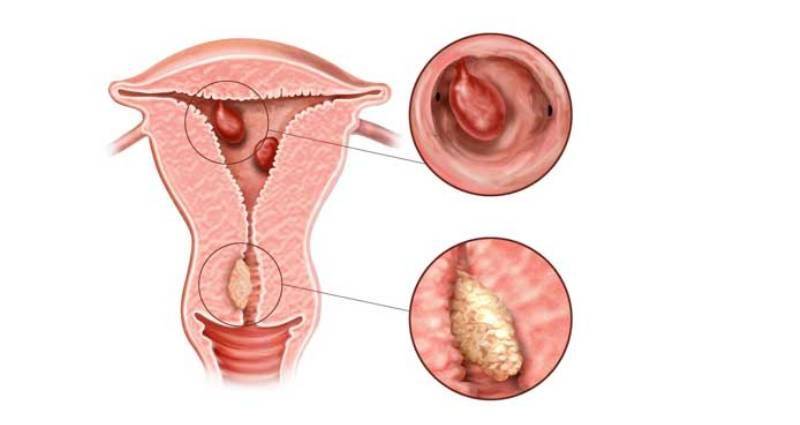
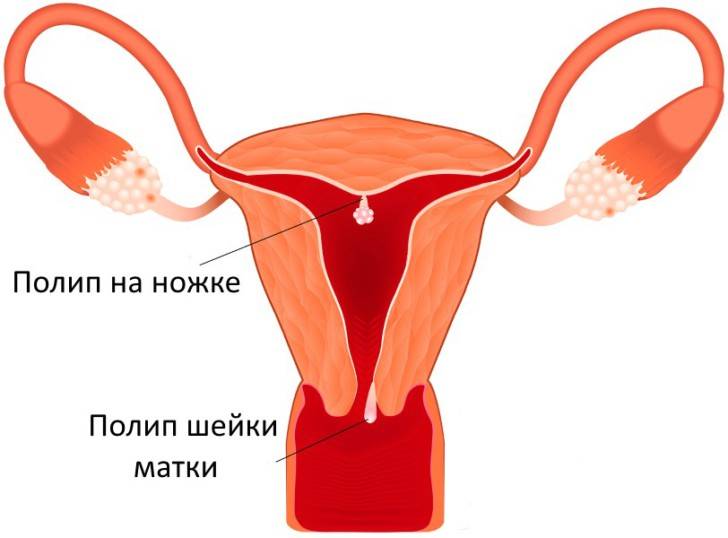
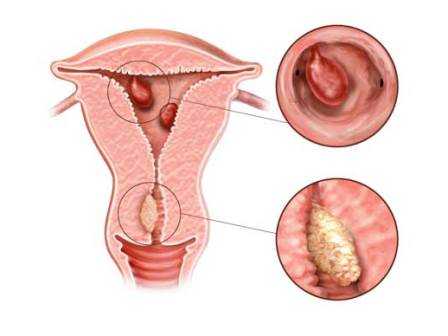
Для того чтобы понять, как полип влияет на репродуктивную функцию женщины, необходимо разобраться, что же такое полип в матке. Полипом называют доброкачественное новообразование в маточной полости, которое чаще всего является следствием патологического разрастания слизистой оболочки матки – эндометрия. Данные структуры обычно визуализируются как небольшие бугорки или наросты на гладкой поверхности ткани. Иногда маточный полип имеет вид грибка, что объясняется наличием ножки или основания. Размеры полипозных образований могут варьировать от нескольких миллиметров до 3 см., что будет определять влияние новообразования на репродуктивную функцию.
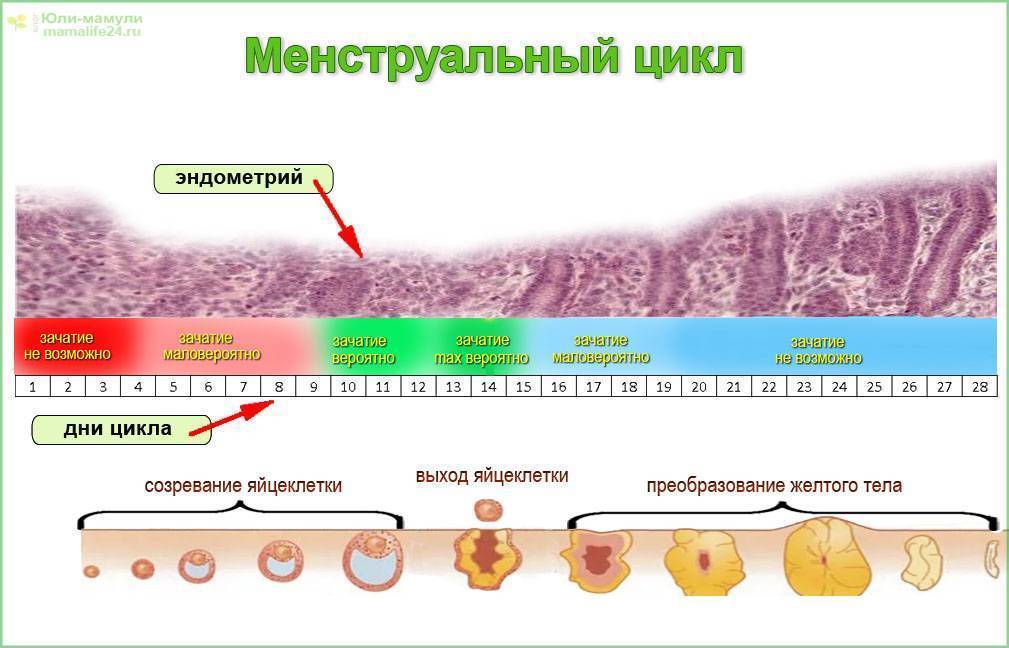
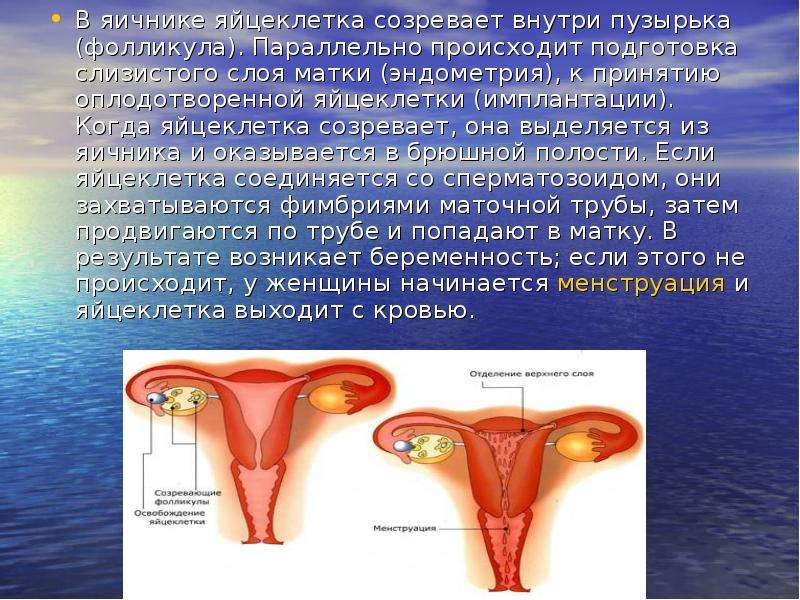
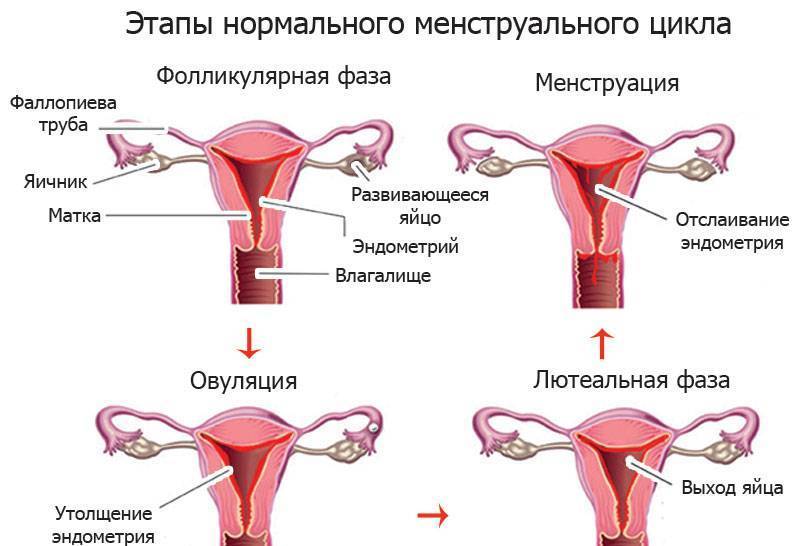
Эндометрий, который, по сути, считается слизистой оболочкой, способен существенно меняться в течение менструального цикла, реагируя на изменение концентрации гормонов в крови женщины. Утолщаясь во второй половине цикла, данная структура готовится к внедрению оплодотворенной яйцеклетки. Наличие полипа в шейке матки или в самой полости может чисто механически препятствовать проникновению оплодотворенной половой клетки в полость матки. Если же зигота все же проникла в матку, ее внедрению в эндометрий может мешать нарост, который и называют полипом. В результате наблюдается картина, которая характеризуется бесплодием пациентки на фоне нормального менструального цикла и регулярной овуляции.
Сложность данного состояния определяется в первую очередь количеством полипозных образований, их размером и гистологическими особенностями. Так, например, если полип представлен микроскопическим бугорком, он может не оказать существенного влияния на фертильность пациентки. Наличие же множественных достаточно крупных полипов, напротив, считается весомой причиной не наступления долгожданной беременности.
Кроме того, бесплодие, сопряженное с полипом, может быть вызвано этиологическими факторами полипоза. Так, медики считают главными причинами вызывающими развитие гипреплазии эндометрия и возникновение полипов в матке следующие состояния:
Гормональные расстройства. Доказано, что формирование полипов может быть связано с избыточной продукцией эстрогенов и недостатком пролактина. Эти же нарушения гормонального баланса могут снижать фертильность женщины;
Воспалительные и инфекционные процессы. Такие заболевания как эндометрит, а также инфекции передающиеся половым путем (хламидиоз, гонорея, уреаплазмоз, генитальный герпес и т.д.) могут приводить к формированию полипов, а также препятствовать наступлению беременности.
Механические повреждения эндометрия. Неудачно проведенные или многочисленные аборты, а также маточные выскабливания могут сопровождаться травмированием слизистых оболочек матки и шейки матки. Таким образом, наряду с образованием полипозных структур происходит существенное понижение вероятности естественного зачатия.
Некоторые медики считают, что полипы в полости матки образуются на фоне общего ослабления организма, иммунодефицита, нервно-эмоционального переутомления и стрессовых факторов. Сложно поспорить, что все вышеперечисленные состояния также не способствуют наступлению беременности.
Клиническая картина
Клиническая картина эндометрита крайне неспецифична и может проявляться при многих других заболеваниях.
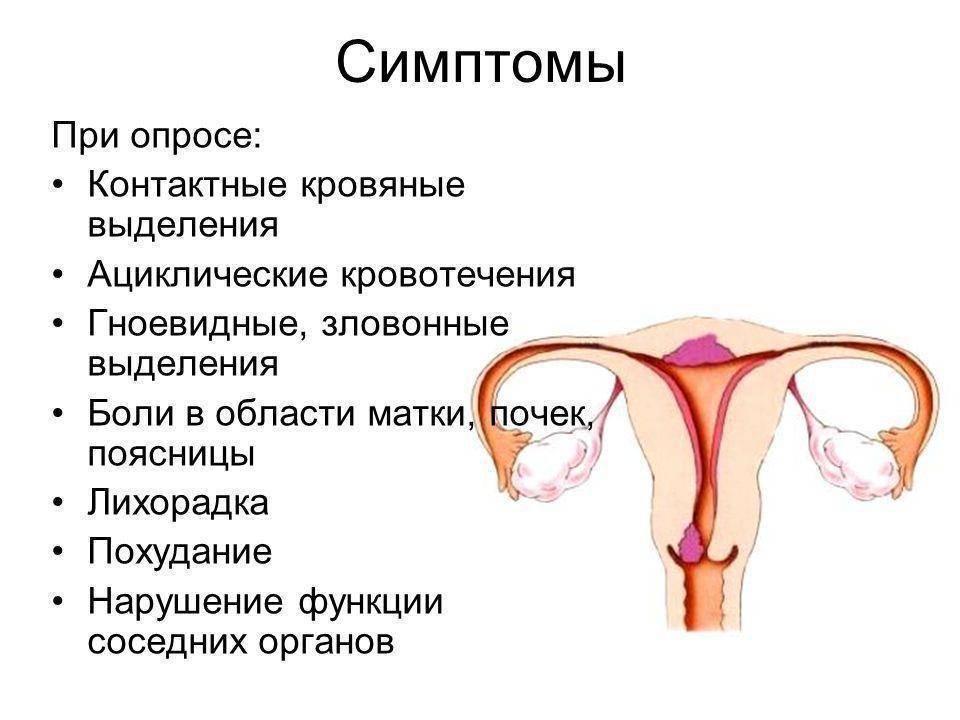
В большинстве случаев пациентки жалуются на периодически возникающие мажущие кровянистые выделения из половых путей до или после менструации. У некоторых может возникать болевой синдром или появляться выделения из влагалища с неприятным запахом.
Чаще всего хронический эндометрит себя никак не проявляет
Подозревать наличие эндометрита можно у женщин, перенесших воспаление и предъявляющих жалобы на бесплодие или невынашивание беременности, а также самопроизвольные выкидыши на малых сроках беременности.
Особое внимание стоит уделить пациенткам, у которых было несколько неудачных попыток ЭКО в анамнезе, при переносе эмбрионов хорошего качества
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
- цитологическое исследование – анализ частиц эпителия шейки матки и цервикального канала на наличие среди них атипичных, в том числе раковых, клеток;
- мазок на микрофлору – анализ влагалищной или цервикальной слизи на соотношение полезных, условно-патогенных и патогенных микроорганизмов, свидетельствующее об общем состоянии организма, репродуктивной системы, наличии или отсутствии воспалительных заболеваний;
- мазок на инфекции – исследование слизистого отделяемого из влагалища на наличие однозначно патогенных микроорганизмов (вирусов, бактерий, грибков, простейших), свидетельствующее о наличии в половых путях инфекционного процесса.
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Как эндометрит становится хроническим
К оболочке матки прикрепляется эмбрион после оплодотворения (или после переноса при проведении процедуры ЭКО). Но пострадавшая, в результате воспаления слизистая, может быть просто невосприимчивой к попыткам зародыша. Основной причиной развития эндометрита, как уже было сказано, являются воспалительные заболевания.
Если во влагалище развивается воспалительный процесс, вызываемый чаще всего инфекциями, передаваемыми половым путем, то эти микроорганизмы могут попасть в полость матки, а затем в маточные трубы и брюшную полость и вызвать воспалительный процесс.
Воспаление – это универсальная защитная реакция организма. Его результатам является активация иммунной системы, которая направлена на подавление и уничтожение микроба. Однако в тканях, чаще всего после воспаления формируется плотная соединительная ткань, которая приводит к нарушению кровоснабжения тканей.
Одним из самых неприятных моментов является тот факт, что воспалительный процесс может переходить из острой стадии, в хроническое – «спящее» состояние. И может обостряться из-за неблагоприятных факторов внешней среды или общего здоровья, при развитии иммунодефицитного состояния, в том числе при проведении программы ЭКО или наступлении беременности.
Риски применения ЗГТ
Противопоказания к ЗГТ есть, и осложнения при их применении существуют. Эстрогены увеличивают риск рака эндометрия, если их принимать без гестагенов. Чтобы не допустить этого, в препараты для заместительной гормонотерапии добавляется второй компонент — гестаген. Пациентке назначают препараты с чистыми эстрогенами, только если матка удалена.
Очень тяжелое ожирение, при котором бывает повышенная свертываемость крови, прооперированный рак груди, почечная недостаточность – все это веские основания для отказа от ЗГТ. А вот хронический пиелонефрит не мешает ЗГТ. Что касается гипертонии, то при некоторых формах ЗГТ может составлять базис в лечении женщины, а при некоторых использовать ее нельзя. Поэтому врач должен провести комплексное обследование и только после этого определиться с проведением ЗГТ.
Как эстрогены влияют на сосуды
Все артериальные сосуды выстланы изнутри тонким слоем клеток эндотелия. Их задача – вовремя расширять или сужать сосуд, а также защищать его от холестерина и тромбов. Эндотелий зависит от эстрогенов: если вдруг он повреждается, эстрогены помогают ему восстановиться. Когда их мало, эндотелиальные клетки не успевают восстанавливаться. Сосуды «стареют»: теряют эластичность, зарастают холестериновыми бляшками, сужаются. А поскольку сосуды покрывают все органы, получается, что эстрогены действуют на работу сердца, почек, печени, легких… Рецепторы к эстрогенам есть во всех клетках тела женщины.
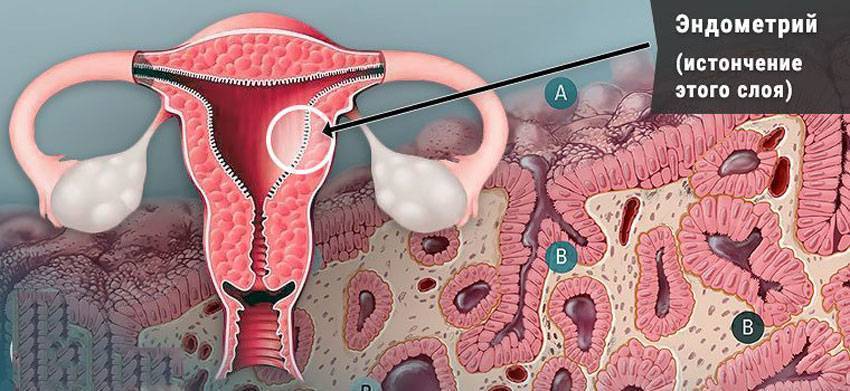
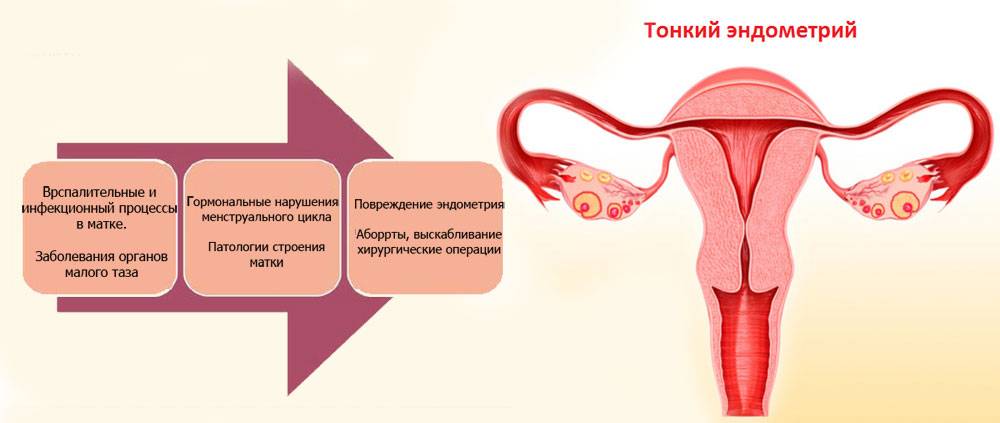
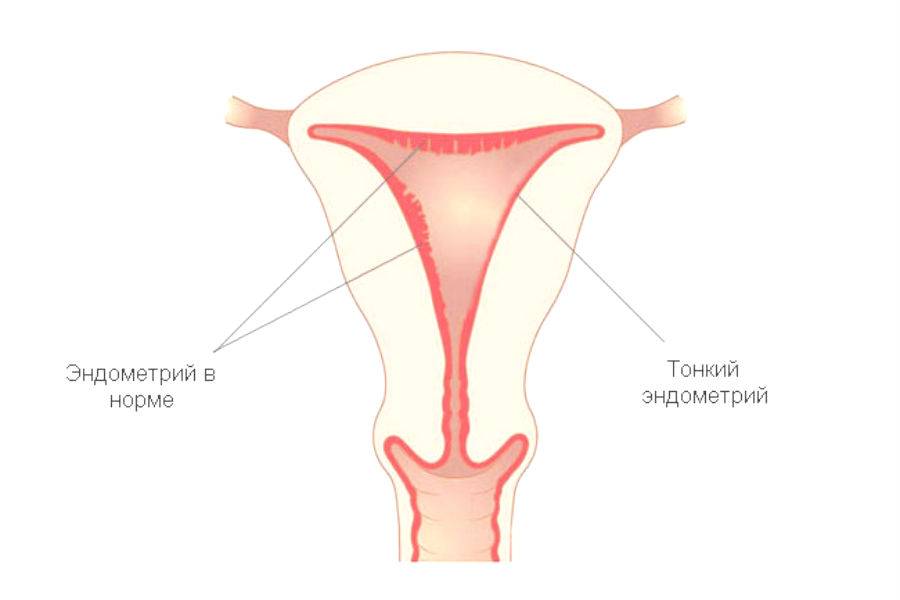
Причины тонкого эндометрия у женщины
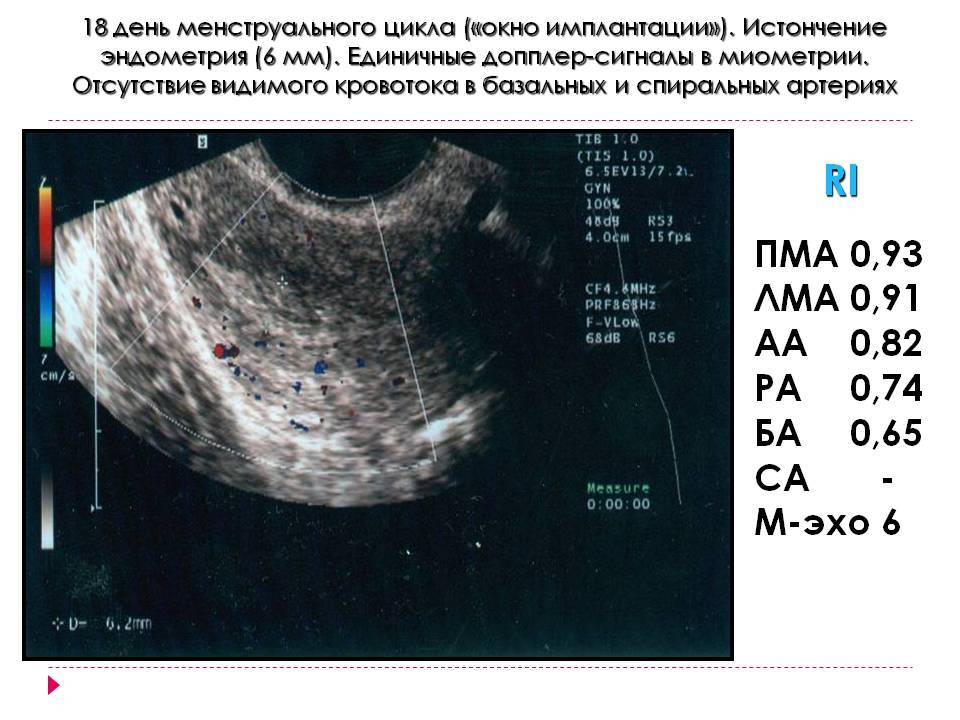
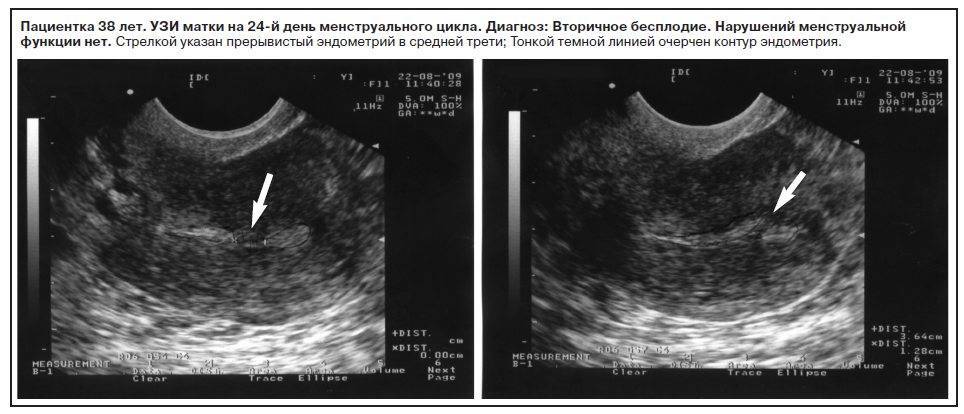
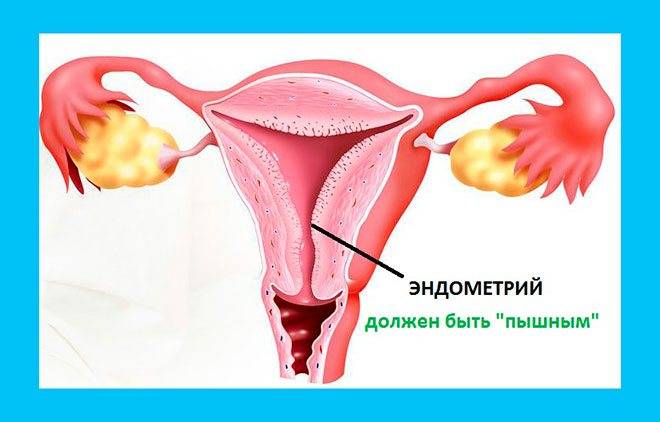
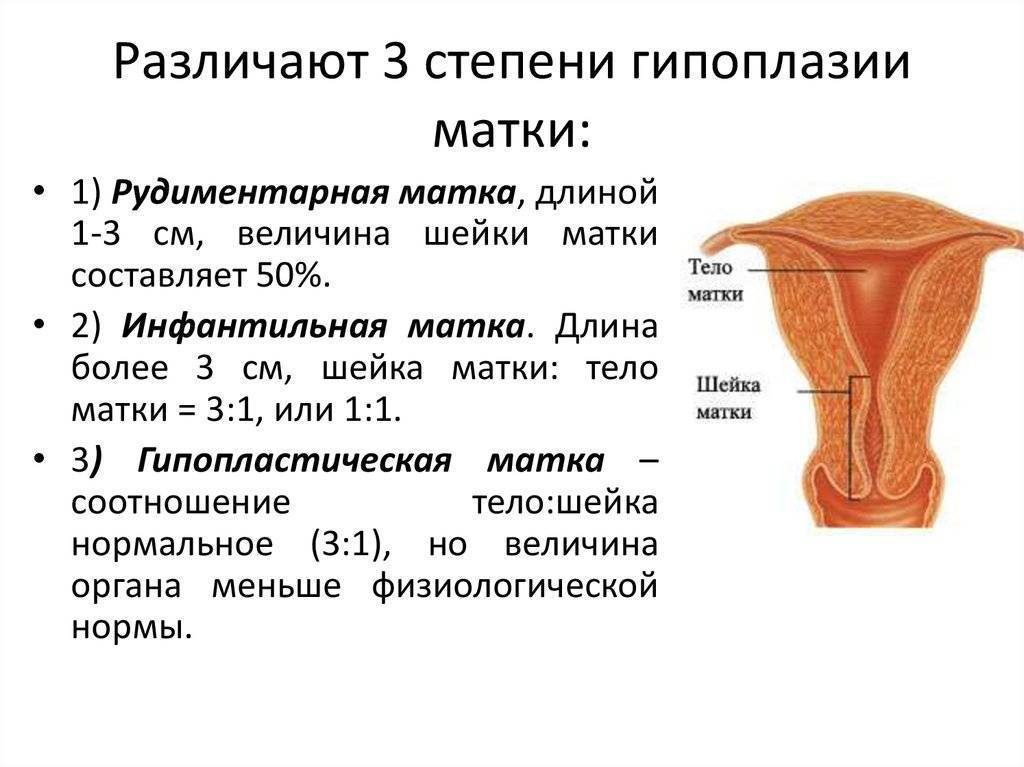
Общепринятого понятия «тонкий эндометрий» не существует. В медицине принято рассматривать разные параметры толщины эндометрия в качестве неблагоприятного критерия для вынашивания беременности. Авторы в литературе утверждают, что толщина ткани менее 8 мм минимизирует шанс на успешную имплантацию эмбриона в полость матки, а эффективность ЭКО при этом параметре составляет всего лишь 15 %.
Основные причины уменьшения толщины эндометрия:
- Хроническое воспаление в ткани эндометрия
- Воспалительные заболевания органов малого таза
- Аутоиммунный эндометрит как следствие перенесенного воспаления
- Изменение гормонального баланса
- Перенесенные травмы
- Фолликулярная киста яичника
- Поликистоз яичников
- Дефекты развития матки
- Перенесенные инструментальные аборты
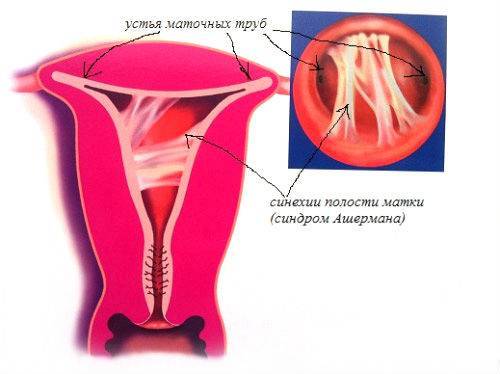
- Спайки (синехии) в полости матки
- Врачебные ошибки в анамнезе и хирургические вмешательства на матке
До сих пор активно изучаются причины и лечение “тонкого” эндометрия для формирования наиболее эффективных протоколов по устранению бесплодия и успешности ЭКО.
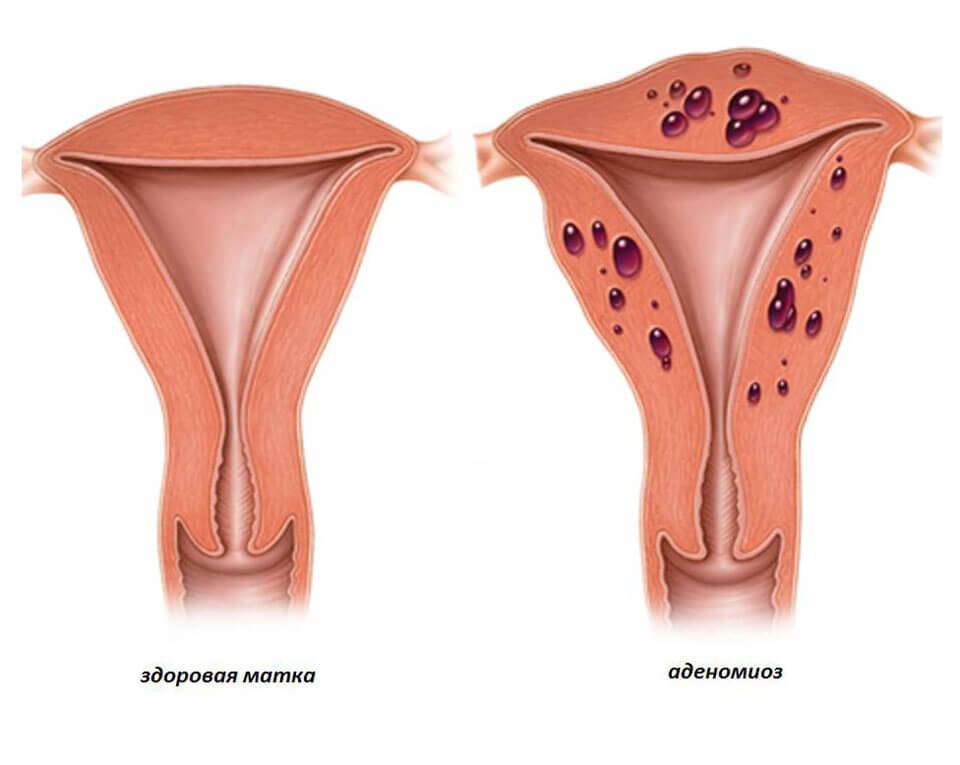
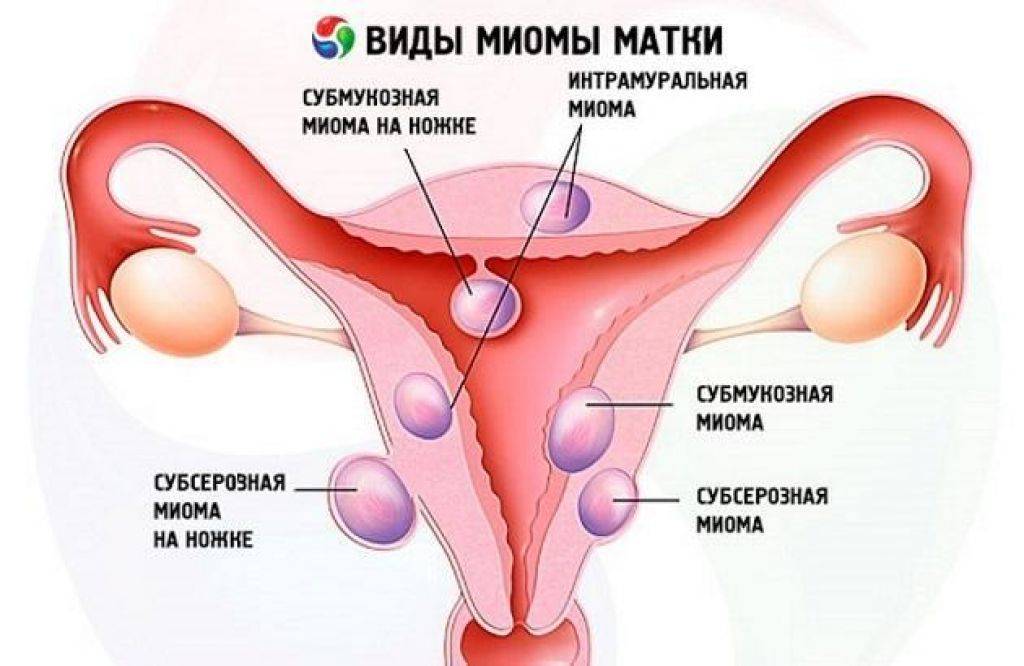
Виды аденомиоза

В зависимости от распределения патологических структур в пораженных тканях различаются следующие формы аденомиоза:
- Диффузная проявляется как равномерное распределение мелких вкраплений эндометрия по всему мышечному слою матки;
- При узловом типе заболевания в мышечном слое образуются эндометриоидные узлы, заполненные кровью;
- Очаговая форма аденомиоза характеризуется образованием небольших скоплений эндометриальных клеток в различных областях матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Существует также кистозная форма, которая является дальнейшим развитием узлового или очагового аденомиоза и образуется при кровоизлиянии узлов с последующим образованием кист. Указанные виды этой патологии могут формироваться отдельно или в сочетании друг с другом. Наиболее часто возникает диффузно-узловая форма, при которой эндометриальные клетки образуют узел и области с их равномерным вкраплением.
Также выделяется несколько стадий развития этого заболевания, характеризующиеся степенью поражения тканей матки:
- стадия 1 – на этом этапе эндометриальная ткань проникает только в наиболее тонкий слой миометрия (мышечной стенки) матки;
- стадия 2 – патологический процесс проникает глубже в мышечную стенку, состоящую из 3 слоев, поражая 2 из них;
- стадия 3 – эндометрий распространяется на все 3 слоя миометрия вплоть до серозной оболочки матки, которая граничит с поверхностью мочевого пузыря;
- стадия 4 – эндометриальная ткань проникает сквозь миометрий матки и поражает примыкающие к ней органы, вызывая внешний гинекологический эндометриоз.
От стадии заболевания зависят признаки аденомиоза матки и его ущерб для организма. Определение этапа развития патологии играет важную роль в ее диагностике и лечении. Чем ранее она будет обнаружена, тем более эффективным и щадящим будет терапия.
Аденомиоз после климакса
Долгое время в медицинской среде считалось, что аденомиоз проявляется в основном у женщин старшего возраста перед наступлением менопаузы. Однако, сегодня статистика этого заболевания показывает, что оно часто встречается и у девушек и даже подростков. После наступления менопаузы вероятность аденомиоза снижается, так как у женщин в этот период снижается выработка эстрогенов – половых гормонов, отвечающих за рост эндометрия. По этому механизму действует и такой способ лечения заболевания у молодых пациенток, как создание искусственного климакса.
Несмотря на важную роль, которую менструальный цикл играет в формировании этой патологии, она может возникнуть и в позднем возрасте, после климакса. Чаще всего это связано с гормональной терапией, которую назначают женщинам для компенсации снижения их собственных гормонов. Чтобы полностью исключить вероятность возникновения или развития болезни, сейчас пациентам часто предлагают радикальный вариант – полное удаление матки.
ЭКО при тонком эндометрии
Клиники и лаборатории ЦИР
09.05.201911:16
Вопрос: «Здравствуйте! Мне 42 года, планирую вступить в криопротокол, но эндометрий истончён. Одна попытка ЭКО была неудачна, назначили Дивигель и Утрожестан на 6 месяцев, эндометрий даже не сдвинулся – 7 миллиметров. Дали фемостон 2,10, пила 5 месяцев – эндометрий еще хуже. Подскажите, в чем причина? Сейчас отменила фемостон, хожу на физиопроцедуры. За 1 год на этих гормональных препаратах еще только хуже стало.»
Ответы на ваши вопросы в передаче “В ЦИРе и в мире”. Отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель Центра иммунологии и репродукции.
Я бы, конечно, при вот таком тонком эндометрии пошел бы на ЭКО. Потому что здесь, возможно, была травма эндометрия, по крайней мере, уже точно мы не скажем. Но просто чем больше времени Вы сейчас потратите на все эти процедуры, тем меньше будет шансов на наступление беременности собственной яйцеклеткой.
Вот этот фемостон – это, собственно говоря, не только попытка подрастить эндометрий. То есть, возможно, были гистероскопии, возможно, были выкидыши, возможно, были аборты, но такое часто бывает при травме эндометрия. И мы уже говорили об этом в одном из предыдущих наших эфиров (я отвечал на вопросы), что иногда мы сталкиваемся с такой тяжелой ситуацией как синдром Ашермана, который заключается в том, что внутриматочные синехии, спайки заполняют целиком всю полость матки, и у женщины прекращаются менструации. И вот мы с помощью гистероскопии убираем эти спайки, вычищаем полость матки, иногда ставим спираль на какое-то время, для того чтобы полость матки не сомкнулась. И в результате получаем менструальную функцию, но как правило, эти менструации очень скудные, так как сама слизистая оболочка матки тонкая, её никак не подрастишь, она просто травмирована. И на этом фоне часто наступает беременность, она имеет свои специфические особенности. Там есть повышение некоторых рисков, в частности, плотного прикрепления или даже приращения, вращения плаценты – то есть то, что на Западе называют placenta accreta spectrum (различные степени от плотного прикрепления до вращения и даже проращения плаценты называются спектром (spectrum) плотного прикрепления плаценты (placenta accreta).
Но при этом беременность наступает, она растет, проблема возникает в родах и с тактикой родов. Поэтому здесь, конечно, я бы при такой ситуации шел бы на беременность. Правда, если у Вас крио протокол, то понятно, что уже есть яйцеклетки, и Вы хотите подготовиться максимально хорошо…
Если было несколько месяцев фемостона, а это, в общем-то, препарат, который содержит эстроген, значит, эндометрий плохо реагирует на эстроген. Скорее всего, проблема с эндометрием связана с тем, что есть рубцовые изменения эндометрия, и тогда мы ничем не сможем его «подтянуть», и просто нужно идти на подсадку, но этот вопрос, безусловно, нужно уже обсуждать с Вашим лечащим врачом.
Я понимаю Вашу боязнь: 42 года, у вас есть крио резервированные эмбрионы, которые Вы хотели бы подсадить, и боитесь их подсаживать, поэтому растягиваете этот срок. Я думаю, если ориентироваться только вот на эти эмбриончики, которые остались, то можно провести курс физиотерапии, но честно говоря, к нам много приходит пациенток после всех этих физиопроцедур, и я бы не сказал, что они обладают таким чудодейственным способом. Иногда какое-то улучшение идет, но мне кажется, что здесь рассчитывать на увеличение толщины эндометрия очень тяжело. Можно максимально подстраховаться, учесть иммунные факторы, которые могут участвовать в нарушении имплантации. То есть провести иммунологическое обследование, посмотреть полиморфизм генов гемостаза, генов сосудистого тонуса.
Если всё это сделано, и соответствующая поддержка назначена – просто перекреститься и идти уже непосредственно на протокол, иначе всё это может затянуться на годы.
Планирование ЭКО — серьезная работа как будущих родителей, так и врача. В нашем центре специалисты также наблюдают и беременность после ЭКО.
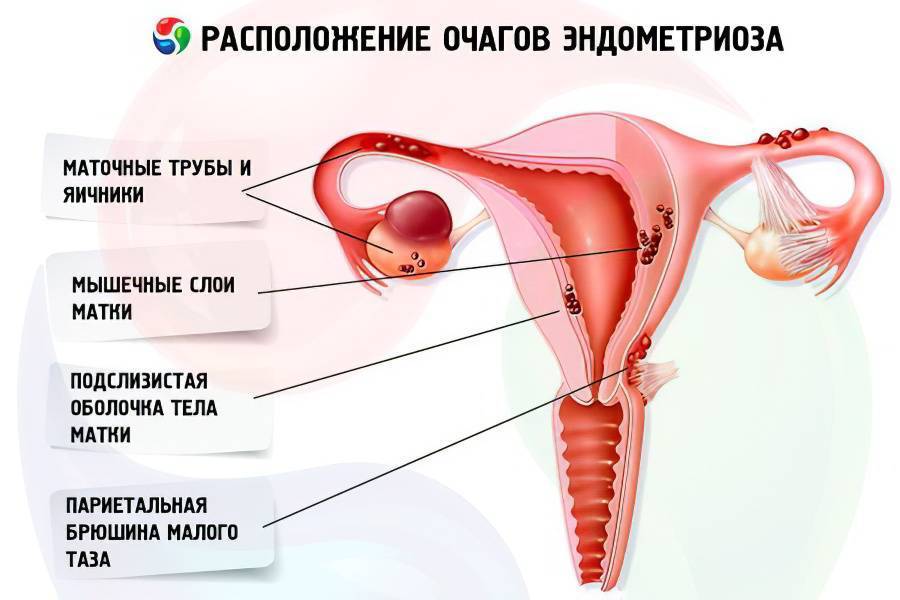
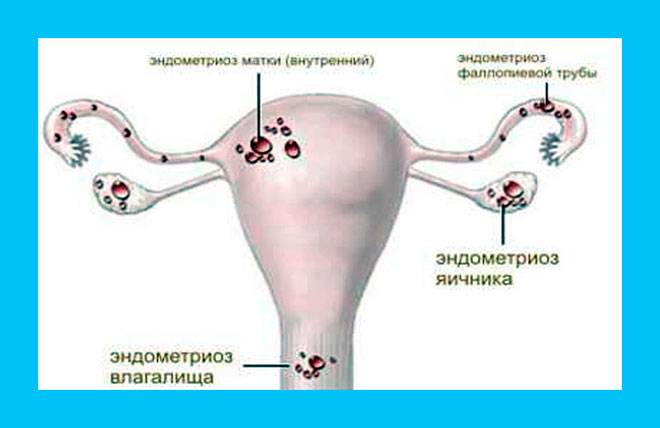
Эндометриоз: причины и симптоматика
Чтобы разобраться, делают ли ЭКО при эндометриозе, необходимо понимать суть и причины появления этого заболевания. Они до сих пор точно не установлены и являются предметом дискуссий в медицинской среде. Считается, что важную роль в появлении патологии играет способность клеток эндометрия «мигрировать» в другие органы и их подверженность воздействию гормонов, которые в норме регулируют рост слизистой оболочки матки в пределах менструального цикла. Также развитию этого заболевания способствуют следующие факторы:
- нарушения иммунитета, из-за которого клетки эндометрия не уничтожаются защитной системой организма при проникновении за пределы маточной полости;
- генетическая предрасположенность – доказано, что вероятность возникновения эндометриоза выше у женщин, чьи родственницы также страдают этим заболеванием;
- генетические аномалии, приводящие к тому, что клетки эндометрия становятся более жизнеспособными и могут выживать в условиях, к которым изначально не приспособлены.
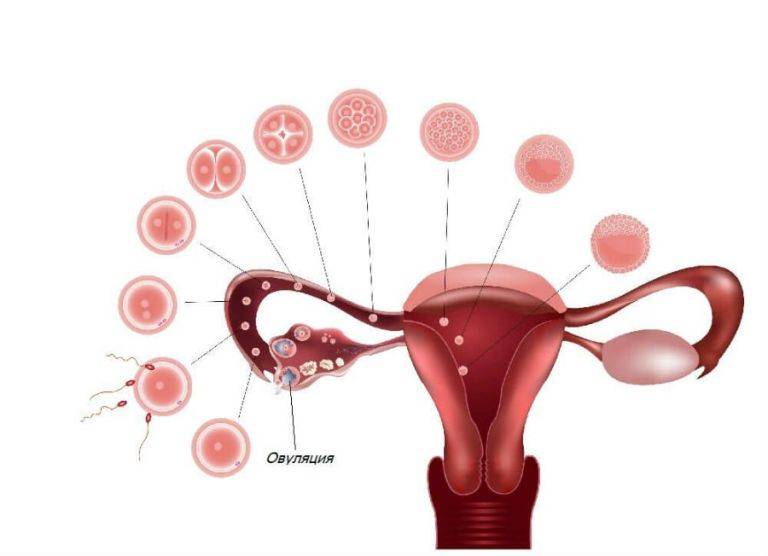
В нормальном менструальном цикле эндометрий матки претерпевает изменения под влиянием половых гормонов. В предменструальную фазу (за несколько дней до начала месячных) этот слоя утолщается, в нем увеличивается количество кровеносных сосудов и желез. Тем самым создаются оптимальные условия для имплантации эмбриона после его оплодотворения – именно это является основной функцией эндометрия. Если зачатия не происходит, излишки слизистой оболочки слущиваются и выходят вместе с менструальными кровотечениями, после чего начинается новый цикл подготовки к оплодотворению. Такой механизм позволяет женщинам забеременеть круглый год, в то время как у многих других животных эта способность ограничена достаточно коротким периодом.
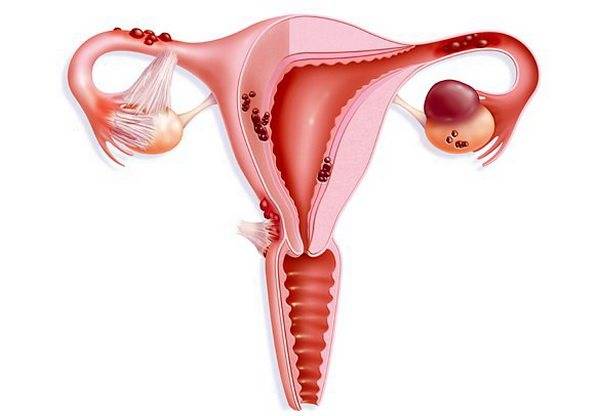
Однако, в некоторых случаях данный процесс может быть нарушен различными факторами. Так, обратный ток менструальной крови, возникающий вследствие травм, аномального строения половых путей, секса во время менструации и других причин, приводит к тому, что слущенные клетки эндометрия не выходят наружу, а через маточные трубы проникают в брюшную полость и «поселяются» в других органах, имеющих интенсивное кровоснабжение – яичниках, кишечнике, брюшной стенке, пупке и т. д. Они проникают к приютившие их ткани и начинают прорастать вглубь них, формируя очаги эндометриоза.
Ситуация осложняется тем, что клетки эндометрия, «поселившись» за пределами матки, остаются подвержены влиянию гормонов. Из-за этого аномально расположенная эндометриальная ткань продолжает периодически сшелущиваться, что вызывает следующие негативные последствия:
- внутренние кровотечения, локализованные вне маточной полости и не имеющие естественного выхода из тела;
- воспалительные процессы, которые приводят к поражению тканей, «приютивших» эндометриальные клетки и, как следствие, к нарушению функции пораженных органов;
- высокий риск возникновения вторичной инфекции, для которой не находящая выход кровь и слущенные клетки аномального эндометрия становятся питательной средой.
Эти процессы проявляются симптомами, к числу которых относятся боли в нижней части живота и пояснице (периодические или постоянные), более интенсивные и длительные месячные, болезненный половой акт, нарушение репродуктивной функции. Симптоматика зависит от локализации и степени разрастания клеток эндометрия – бывает и так, что эндометриоз никак себя не проявляет, что затрудняет его обнаружение.
Так же имеется внутренняя разновидность эндометриоза, при которой прорастание эндометрия происходит не в другие органы, а вглубь подлежащего слоя матки, что также приводит к нарушению работы этого органа. Часто обе разновидности заболевания (внутренняя и экстрагенитальная) сочетаются друг с другом, приводя к комплексному поражению репродуктивной системы женщины.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
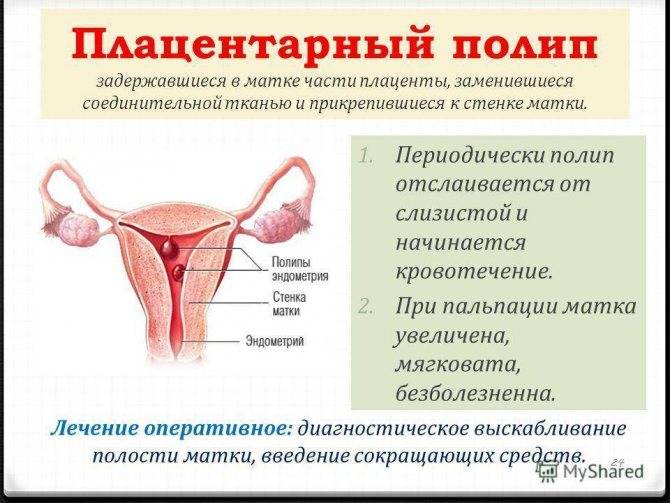
Беременность после удаления полипа в матке
Если причиной бесплодия является наличие полипа в полости матки, то после проведения полипэктомии беременность, как правило, наступает достаточно быстро. При этом по результатам гистологии, специалист назначает гормональную терапию, направленную на снижение вероятности рецидива. Такое медикаментозное лечение может длиться от 3 до 6 месяцев, после чего пациентка может приступать к планированию беременности.
В некоторых случаях пациентке удается забеременеть даже при наличии достаточно крупного полипа эндометрия. Такая беременность требует особенно тщательного наблюдения, поскольку подобные новообразования в некоторых случаях могут провоцировать выкидыши. В связи с этим, лучше пройти тщательное обследование на стадии планирования, чтобы исключить риски для здоровья и жизни ребенка и будущей мамы.
В остальном, беременность после удаления полипа в матке, вопреки многочисленным слухам, не только возможна, но и более вероятна.
В клинике “НЕОМЕД” ведут прием опытные оперирующие гинекологи и гинекологи-эндокринологи. Совместная работа врачей Отделения гинекологии, качество и результативность современной медицины помогут приблизить счастье материнства!
Диагностика эндометриоза матки
Для эндометриоза не характерен тот или иной уникальный симптом, манифестирующий именно это заболевание. Вначале эндометриоз может вообще никак не проявляться, с точки зрения симптоматики. Обычно диагноз ставится после посещения гинеколога, осмотра, диагностики
Именно поэтому важно регулярно (раз в год, а лучше – раз в 6 месяцев) ходить к гинекологу, чтобы не допускать развития серьезных патологий
Эндометриоз диагностируется в ходе осмотра, посредством УЗ-исследования, кольпоскопии и лабораторной диагностики. Комплексный подход позволит наиболее полно представить картину состояния матки и назначить наиболее эффективное, быстрое лечение.
Возрастной эндометриоз, причины и последствия
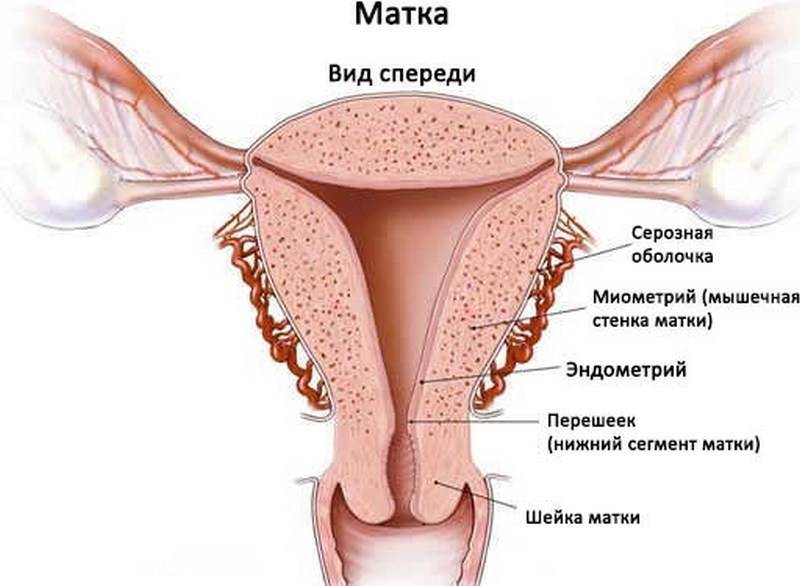
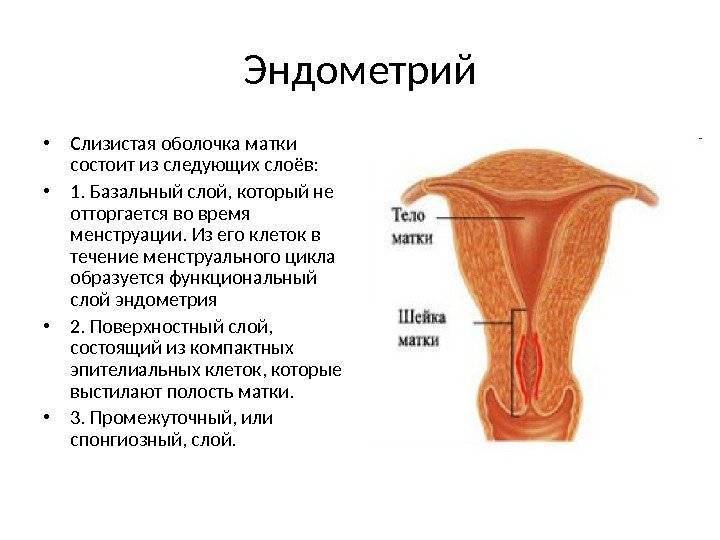
Для начала разберемся, что такое эндометрий. Это внутренний слизистый слой матки, который в здоровом состоянии сохраняет свою форму и не разрастается. Если клетки эдометрия прорастают в матку и за ее пределы, это состояние не является нормой. Женщины старше 40 лет составляют в среднем 1/5 от общего количества дам, столкнувшихся с этой патологией. Как мы уже сказали, заболевание характерно для более раннего возраста.
Рассмотрим причины эндометриоза после сорока. Это может быть:
- генетическая предрасположенность: у мамы или бабушки были случаи эндометриоза;
- нарушение гормонального фона;
- сахарный диабет;
- избыточная масса тела;
- сердечно-сосудистые патологии;
- пониженный иммунитет;
- заброс менструальных выделений в брюшную полость.
Причина может крыться и в других областях. Патологическое разрастание эндометрия бывает связано с:
- перенесенными операциями, абортами;
- длительными воспалительными заболеваниями половых органов;
- пользованием внутриматочной спиралью;
- облучением;
- плохой экологией;
- вредными привычками;
- перерождением обычных клеток в схожие по структуре с клетками эндометрия (особенность, встречающаяся совершенно не часто).
Если не диагностировать эндометриоз на начальном этапе, впоследствии он будет являться причиной образования спаек и кист, которые привнесут в жизнь дискомфорт и болевые ощущения. Также патологически разрастающийся эндометрий может стать причиной возникновения онкологического заболевания. В период после 40 лет эндометриоз становится причиной бесплодия у каждой второй женщины с этой патологией
Поэтому так важно регулярно профилактически проходить осмотры и диагностику, назначенную гинекологом
Препараты для стимуляции
Обычно гормональные препараты схожи для всех протоколов. Основное отличие заключается в дозировке. Лекарства можно разделить на три группы в соответствии с этапами ССО:
- стимуляция яичников. Главный компонент — агонисты или антагонисты ГнГРГ, помогающие стимулировать созревание фолликулов;
- оплодотворение. Основной компонент — ХГЧ. Гормон вводят за 36 часов до пункции, так как он способствует разрыву фолликула и выходу яйцеклетки;
- прикрепление эмбриона к матке. На этом этапе женщинам назначаются препараты с прогестероном для увеличения шансов на успешную имплантацию.
Для более глубокого понимания принципа действия гормональной стимуляции предлагаем ознакомиться с основными препаратами.
Оргалутран
Сильный препарат, применяемый для полной остановки выработки гормонов ЛГ и ФСГ. Подавление функций гипофиза начинается сразу, как только вещество попадает в кровь. Обычно стимуляцию оралгутраном проводят не более 5 дней.
Клостилбегит
Чаще всего применяется в коротком протоколе ЭКО. Таблетки стимулируют созревание большого количества фолликулов, поэтому по инструкции лекарство нельзя принимать больше 6 раз за всю жизнь, иначе произойдет истощение яичников. Прием препарата дает очень хорошие результаты, но только в сочетании с другими препаратами, влияющими на рост эндометрия.
Меногон
Обладает похожим действием с клостилбегитом. Препарат стимулирует выработку гормонов ЛГ и ФСГ и вызывает хорошую реакцию яичников. В результате созревает достаточно большое количество доминантных фолликулов.
Цетротид
Обладает особым назначением — задержкой овуляции. Препарат блокирует выработку половых гормонов, при этом ничем их не заменяя. Такая функция может потребоваться при необходимости регулировки менструального цикла для полного созревания фолликулов.
Менопур
Один из самых эффективных препаратов. Средство не только стимулирует рост фолликулов, но и положительно влияет на развитие эндометрия и выработку эстрогена.
Инъекции ХГЧ
Как только фолликулы достигнут размера в 18–20 мм, женщине назначают укол ХГЧ (хорионический гонадотропин человека). Препараты, содержащие ХГЧ, можно использовать только спустя сутки после приема средств, подавляющих выработку половых гормонов. В качестве инъекций часто назначают Прегнил, Профази, Гонакор и другие.
Что делать после медикаментозного аборта?
Несмотря на щадящий характер данной процедуры, после ее проведения на жизнь женщины в течение 7-10 дней накладываются следующие ограничения:
- Запрещается пользоваться гигиеническими тампонами, применять влагалищные ванночки и спринцевания;
- Необходимо исключить тяжелые физические нагрузки, занятия спортом, а также принятие горячей ванны или душа (теплый допускается), поход в баню, сауну или бассейн;
- Запрещается употребление спиртных напитков (алкоголь может усилить кровотечения), курение допускается, но очень ограниченно;
- Следует ограничить или исключить прием нестероидных противовоспалительных препаратов.
Отдельно необходимо сказать о половой жизни после медикаментозного аборта. Из-за того, что матке необходимо некоторое время для восстановления целостности эпителия, необходимо в течение 2-3 недель после процедуры исключить любые половые контакты, однако, половой акт можно восстановить, как только прекратились кровянистые выделения. В любом случае, перед врачебным вмешательством нужно проконсультироваться со специалистом, заполните форму ниже и получите рекомендации и консультацию: