ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ У НЕДОНОШЕННЫХ ДЕТЕЙ
1. Строгое соблюдение дозировок, кратности и сроков введения антибиотиков.
2. Тщательный выбор лекарственных средств при терапии недоношенных детей с желтухой.
3. Обеспечение оптимального питьевого режима.
4. Профилактика и лечение дисбактерноза.
5. Проведение заместительной иммунотерапии с учетом особенностей питания и иммунитета.
6
Медленное, очень осторожное внутривенное введение жидкостей (2—4 мл/час)
Прогнозирование рождения недоношенного ребенка. Прогнозирование риска преждевременного рождения ребенка включает анализ большого числа факторов и возможности их раннего выявления до наступления беременности или на ранних ее сроках. Это потребовало разработкипрогностических систем, основанных на оценке комбинации и информативной значимости отдельных факторов риска.
Многие стандартизированные системы оценки риска касаются не только преждевременных родов, но и широкого спектра неблагоприятных исходов беременности (Фролова О. Г., 1978).
Оценочная таблица, информативность применения которой подтверждена в проспективных исследованиях, представлена в табл. 4 (Creasy R.K. et al., 1980).
Оценка 10 баллов и больше соответствует высокому риску, б—9 баллов – умеренному, до 6 баллов – низкому риску.
Значение оценочно-прогностических таблиц заключается как в выявлении женщин с повышенной вероятностью преждевременных родов и установлении наблюдения за ними, так и в определении приоритетного направления профилактики недонашивания в каждом конкретном регионе.Поэтому более целесообразными следует признать системы, разработанные с учетом частоты преждевременных родов в данной популяции или территории.
Все предлагаемые формализованные системы оценивают риск преждевременных родов в баллах, как рекомендовано ВОЗ. Однако внедрение в практику этих систем с подсчетом риска в баллах оказалось пока недостаточно успешным, так как математическое баллирование не выявило преимуществ перед учетом опытными клиницистами нескольких наиболее значимых факторов (Chenoweth J.N. et al., 1983; Papiernik E., 1984).
В последние годы предпринимаются попытки разработки альтернативных по отношению к формализованным системам подходов к прогнозированию преждевременных родов. В их основе лежит установление таких показателей, которые более тесно связаны с процессами, происходящими в матке. Изучается возможность использования для прогнозирования недоношенности такого признака, как самопроизвольная антенатальная активность матки (которая, по данным специальных исследований, может повышаться за несколько недель до родов), а также характеристики релаксированной шейки матки.
Специалисты считают, что регистрация таких признаков позволит улучшить прогноз и уменьшить частоту недостаточно обоснованных серьезных вмешательств. Эти показатели и признаки уже включены в некоторые программы профилактики недоношенности.
Маленькие борцы
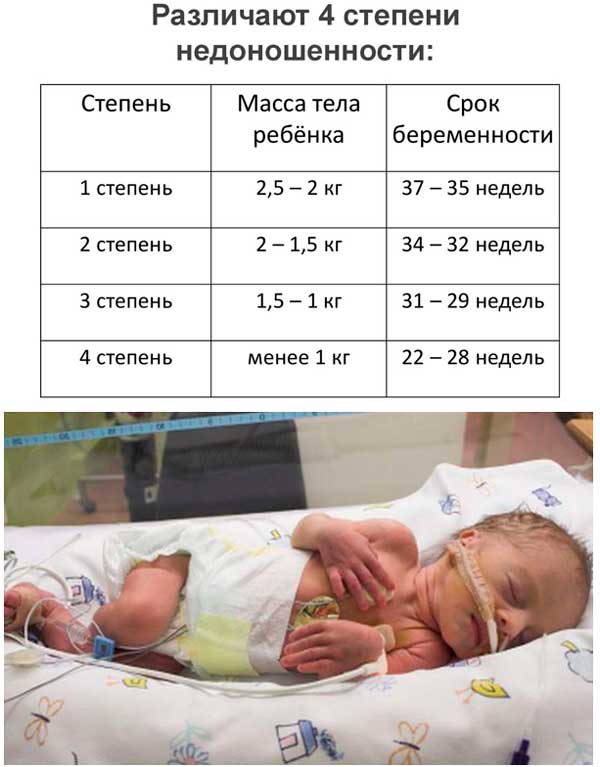
После перехода на новые критерии живорождения врачи стали выхаживать детей, появившихся на свет в 22 недели и старше. Их вес очень мал: от 500 грамм.
Это не просто очень маленькие дети. У таких малышей органы и системы незрелые, иммунитет работает слабо, а сам организм очень чувствителен к воздействию на него различных неблагоприятных факторов. То, что никак не отражается на здоровье доношенных детей, ребенка с экстремально низкой массой тела может убить или серьезно повредить его здоровье.
Дети, родившиеся на свет с очень низкой массой тела (от 1000 до 1499 г) и с экстремально низкой массой тела (менее 1000 г), составляют группу максимального риска по развитию различной тяжелой патологии и инвалидизирующих заболеваний. Причем чем меньше срок беременности, тем выше риск того, что у одного ребенка будет совокупность серьезных проблем.
У многих недоношенных детей, которым удалось выжить, отмечаются нарушения работы внутренних органов, неврологические расстройства, сенсорные нарушения. У них более высокий риск детского церебрального паралича, задержки умственного развития, минимальных мозговых дисфункций (проблемы речи, нарушения зрения, сложности в обучении, трудности с концентрацией внимания).
Физическое развитие тоже имеет свои особенности. Как правило, оно имеет низкие показатели на протяжении первых трех лет жизни у детей с очень низкой и экстремально низкой массой тела. Это связано с тяжестью состояния в первые недели и месяцы жизни, высокими энергетическими затратами, трудностями вскармливания, проблемами усвоения питательных веществ. Ну а дефицит питательных веществ отражается не только на показателях роста и веса, но и на нервно-психическом и интеллектуальном развитии ребенка.
Причины преждевременных родов
Частота преждевременных родов вариабельна, однако в большинстве развитых стран в последние десятилетия достаточно стабильна и составляет 5—10 % от числа родившихся детей.
Причины недонашивания можно разделить на три большие группы:
- Социально-экономические и демографические. Отсутствие или недостаточность медицинской помощи, плохое питание беременной женщины, профессиональные вредности (работа на конвейере, наличие физических нагрузок, положение стоя большую часть рабочего дня), вредные привычки, нежелательная беременность и т. д.
- Социально-биологические. Преждевременные роды чаще встречаются у первородящих женщин в возрасте до 18 и старше 30 лет, при возрасте отца более 50 лет. Имеет значение акушерский анамнез: искусственное прерывание беременности (особенно криминальное или протекавшее с осложнениями), беременность, наступившая вскоре после родов (менее 2—3 лет).
- Клинические. Наличие у беременной хронических соматических, гинекологических, эндокринологических заболеваний. Патология беременности: поздний гестоз, острые инфекционные заболевания, перенесённые во время беременности, оперативные вмешательства, физические травмы (особенно живота).
Патология новорождённого: внутриутробные инфекции, пороки развития, хромосомные аномалии.
Выживаемость недоношенных детей непосредственно зависит от срока гестации и массы тела при рождении. Группа детей с массой тела менее 1500 г и ниже (менее 30-31 недели гестаций) составляет менее 1 % от живорождённых, но 70 % случаев смерти новорождённых детей.
Такие дети за счёт укороченного периода пребывания в утробе матери не успели достаточно подготовиться к условиям внеутробного существования, недостаточно накопили запасов питательных веществ.
Станет ли недоношенный ребенок инвалидом?
К сожалению, недоношенные дети часто страдают от различных нарушений и заболеваний. Чем позже родится ребенок и чем выше будет его вес при рождении, тем благоприятнее прогноз.
В последнее время оснащение перинатальных центров приблизилось к мировым стандартам, а квалификация врачей значительно возросла
Понимая важность контакта с матерью, врачи прибегают к методу «кенгуру», при котором крошечного младенца выкладывают маме на грудь, кожа к коже. Польза здесь не только психологическая, но и физиологическая: ритм материнского сердца помогает организму ребенка научиться регулировать собственное дыхание и сердцебиение
Как только состояние малыша позволяет, ему пробуют давать по капельке материнское молозиво, и если оно усваивается, это значительно повышает шансы крохи.
При современных подходах к выхаживанию вполне вероятно, что недоношенный ребенок вырастет вполне здоровым человеком и уже в детском саду догонит сверстников по росту и развитию. Таких случаев множество и их становится все больше. Но, конечно, нужно понимать, что риск инвалидности существует.
Жизнеспособность плода
Способность ребёнка выжить после рождения напрямую зависит от того, сколько недель он развивался в утробе матери ещё будучи плодом и на сколько его органы развиты, чтобы поддерживать жизнь плода вне матки. Не существует чёткой планки, определяющей с какого момента плод сможет выжить после рождения, так как плод с низким весом, испытывающий проблемы с ростом и развитием из-за осложнений беременности и ведения нездорового образа жизни матери заведомо имеет меньше шансов выжить самостоятельно. Однако по статистике с 2003 по 2005 год, дети, 20-35 % из родившиеся на сроке 23 недели беременности при должном врачебном уходе выживали. Если роды происходили на 24 и 25 неделе, то выживаемость составляла 50-70 %, а на 26 и 27 неделях — свыше 90 %. Таким образом порог выживаемости плода принято считать 22 неделей, с начала которой шанс выживаемости повышается на 3-4 % с каждым следующим днём и 2-3 % с каждым днём после 24 недели. После 26 недель жизнеспособность плода при врачебном уходе считается уже высокой.
По данным на 2006 год, самыми недоношенными и выжившими детьми за историю наблюдений стала Джеймс Элгин Джилл, родившееся в Оттаве, Канаде 20 мая 1987 года на 21 неделе и пятом дне и Амилия Тейлор, родившееся 24 октября 2006 года во Флориде на 21 неделе и шестом дне. При рождении рост Тейлор составлял лишь 22.86 см, а вес — 283 грамма, из-за чего девочка страдала от нарушения работы пищеварительной системы, имела проблемы с дыханием и пережила мозговое кровоизлияние. Тейлор была выписана из больницы в феврале 2007 года. По состоянию на 2013 год, девочка была ниже сверстников, имела нарушенные пропорции тела и имела отставание в умственном развитии.
Самый ранний гестационный возраст, при котором шанс ребёнка выжить составляет 50 % , называется пределом жизнеспособности, и отсчитывается с 24 недели, к которой как правило врачи-акушеры предпринимают меры по сохранению жизни ребёнка, однако в истории наблюдений были задокументированны случаи, когда дети выживали и на 22 неделе. Однако подобные данные нельзя рассматривать, как точные, так как в некоторых случаях из-за задержки развития плода, врачи могут ошибочно принять это, как за более ранний срок беременности. Вопрос об оказании помощи детям, родившимся до 24 недели была и остаётся источником многочисленных дискуссий, так как одни придерживаются мнения, что каждый ребёнок, способный дышать после рождения, имеет право на жизнь, а значит и врачебный уход, противники же сетуют на то, что даже если ребёнок с гестационным возрастом ниже 24 недель и выживет, то процесс инвалидализации будет настолько сильным, что он будет обречён в будущем на тяжёлые психически и физические отклонения, таким образом пытаться сохранить таким детям жизнь с этической точки зрения менее гуманно. Также способность к выживанию плода становилась источником дискуссии с абортами, которых в некоторых странах позволяют делать до 24-х недель.
В СССР и России ребёнком считался недоношенным, если родился после 28 недель гестации, раньше данного срока, ребёнок считался выкидышем и если смог выжить в течение первой недели, то записывался, как недоношенный. Однако с 2012 года в России стала действовать норма, по которой медицинский уход должны получать все недоношенные дети, весом от 500 граммов.

Таблица, показывающая перинатальное развитие плода и его степень жизнеспособности по неделям
| Таблица жизнеспособности плода по неделям | 21 и меньше | 22 | 23 | 24 | 25 | 26 | 27 | 30 | 34 |
|---|---|---|---|---|---|---|---|---|---|
| Шанс выживаемости | 0 % | 0-10 % | 10-35 % | 40-70 % | 50-80 % | 80-90 % | >90 % | >95 % | >98 % |
Жизнеспособность плода
Способность ребёнка выжить после рождения напрямую зависит от того, сколько недель он развивался в утробе матери ещё будучи плодом и на сколько его органы развиты, чтобы поддерживать жизнь плода вне матки. Не существует чёткой планки, определяющей с какого момента плод сможет выжить после рождения, так как плод с низким весом, испытывающий проблемы с ростом и развитием из-за осложнений беременности и ведения нездорового образа жизни матери заведомо имеет меньше шансов выжить самостоятельно. Однако по статистике с 2003 по 2005 год, дети, 20-35 % из родившиеся на сроке 23 недели беременности при должном врачебном уходе выживали. Если роды происходили на 24 и 25 неделе, то выживаемость составляла 50-70 %, а на 26 и 27 неделях — свыше 90 %. Таким образом порог выживаемости плода принято считать 22 неделей, с начала которой шанс выживаемости повышается на 3-4 % с каждым следующим днём и 2-3 % с каждым днём после 24 недели. После 26 недель жизнеспособность плода при врачебном уходе считается уже высокой.
По данным на 2006 год, самыми недоношенными и выжившими детьми за историю наблюдений стала Джеймс Элгин Джилл, родившееся в Оттаве, Канаде 20 мая 1987 года на 21 неделе и пятом дне и Амилия Тейлор, родившееся 24 октября 2006 года во Флориде на 21 неделе и шестом дне. При рождении рост Тейлор составлял лишь 22.86 см, а вес — 283 грамма, из-за чего девочка страдала от нарушения работы пищеварительной системы, имела проблемы с дыханием и пережила мозговое кровоизлияние. Тейлор была выписана из больницы в феврале 2007 года. По состоянию на 2013 год, девочка была ниже сверстников, имела нарушенные пропорции тела и имела отставание в умственном развитии.
Самый ранний гестационный возраст, при котором шанс ребёнка выжить составляет 50 % , называется пределом жизнеспособности, и отсчитывается с 24 недели, к которой как правило врачи-акушеры предпринимают меры по сохранению жизни ребёнка, однако в истории наблюдений были задокументированны случаи, когда дети выживали и на 22 неделе. Однако подобные данные нельзя рассматривать, как точные, так как в некоторых случаях из-за задержки развития плода, врачи могут ошибочно принять это, как за более ранний срок беременности. Вопрос об оказании помощи детям, родившимся до 24 недели была и остаётся источником многочисленных дискуссий, так как одни придерживаются мнения, что каждый ребёнок, способный дышать после рождения, имеет право на жизнь, а значит и врачебный уход, противники же сетуют на то, что даже если ребёнок с гестационным возрастом ниже 24 недель и выживет, то процесс инвалидализации будет настолько сильным, что он будет обречён в будущем на тяжёлые психически и физические отклонения, таким образом пытаться сохранить таким детям жизнь с этической точки зрения менее гуманно. Также способность к выживанию плода становилась источником дискуссии с абортами, которых в некоторых странах позволяют делать до 24-х недель.
В СССР и России ребёнком считался недоношенным, если родился после 28 недель гестации, раньше данного срока, ребёнок считался выкидышем и если смог выжить в течение первой недели, то записывался, как недоношенный. Однако с 2012 года в России стала действовать норма, по которой медицинский уход должны получать все недоношенные дети, весом от 500 граммов.
Таблица, показывающая перинатальное развитие плода и его степень жизнеспособности по неделям
| Таблица жизнеспособности плода по неделям | 21 и меньше | 22 | 23 | 24 | 25 | 26 | 27 | 30 | 34 |
|---|---|---|---|---|---|---|---|---|---|
| Шанс выживаемости | 0 % | 0-10 % | 10-35 % | 40-70 % | 50-80 % | 80-90 % | >90 % | >95 % | >98 % |
Тепло и ласка
Избегайте резких перепадов температуры. Старайтесь как можно больше прижимать малыша к собственному телу – для него сейчас очень важен контакт «кожа к коже». Представьте, что у вас маленький кенгуренок, который в течение долгих месяцев живет на маме. В комнате, где будет обитать ребенок, должно быть 22-23 градуса, избегайте резких перепадов температуры, сквозняков.
Полезен малышу и легкий массаж, правда, если его вес при рождении был менее 1,5 кг, то массаж можно начинать не раньше шести месяцев. Сеансы массажа короче, чем для обычных детей – начинать следует с 1-2 минут легкого поглаживания. Если же кроха родился с весом больше 2 кг, то массаж можно начинать с 2-3 месяцев, и движения постепенно разнообразить – легкое растирание, осторожная вибрация, поколачивание, разминание. Очень важен в этот момент ваш положительный настрой и ласковое обращение к крохе.
Уже с первых дней жизни недоношенных детишек выкладывают на животик – это тоже стимуляция физического и эмоционального развития – при этом укрепляются мышцы спины, конечностей, живота. Выкладывайте кроху на животик перед началом кормления на две-три минуты, начиная от одного-двух раз в день.
КРИТЕРИИ ВЫПИСКИ НЕДОНОШЕННОГО РЕБЕНКА НА ПЕДИАТРИЧЕСКИЙ УЧАСТОК
1. Вес при выписке в сельскую местность должен быть .не менее 2500 г, в город — 2300 г и в дом младенца — 3000 г.
2. Не должно быть острых заболеваний, при наличии энцефалопатии она должна быть в стадии значительного улучшения.
3. Ребенок должен быть активным, хорошо сосать, прибавлять в весе, иметь нормальную температуру.
4. Основные клинические анализы должны быть без патологических отклонений.
5. Благоприятные социально-бытовые условия (желанный ребенок, хорошая семья, заботливая мать, нет вредных привычек, дома тепло, нет больных и т д.).
6. Благоприятная обстановка в планетуберкулеза.
• 7, При выписке в сельскую местность: в роддом приглашается фельдшер с ФАПа. в роддоме заводится история развития ребенка, форма № 112 и делается первая запись.
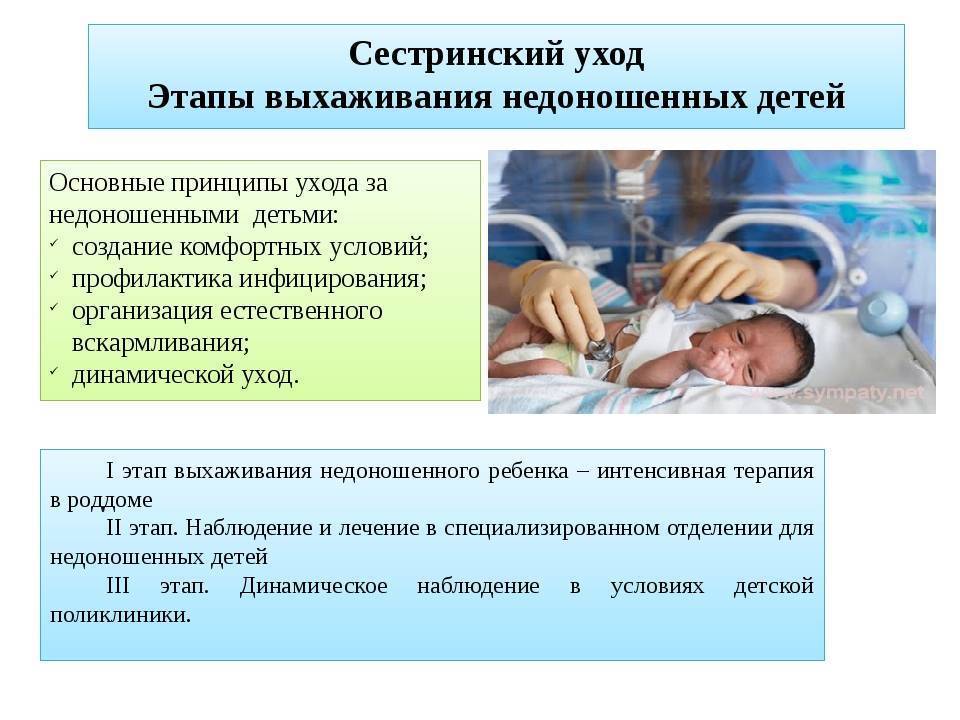
Особенности наблюдения за недоношенными детьми:
— при объективном исследовании обратить особое внимание на признаки морфо-неврологической зрелости, определить ее соответствие гестационному возрасту; выявить клинические признаки незрелости органов и систем, особенности течения пограничных состояний:
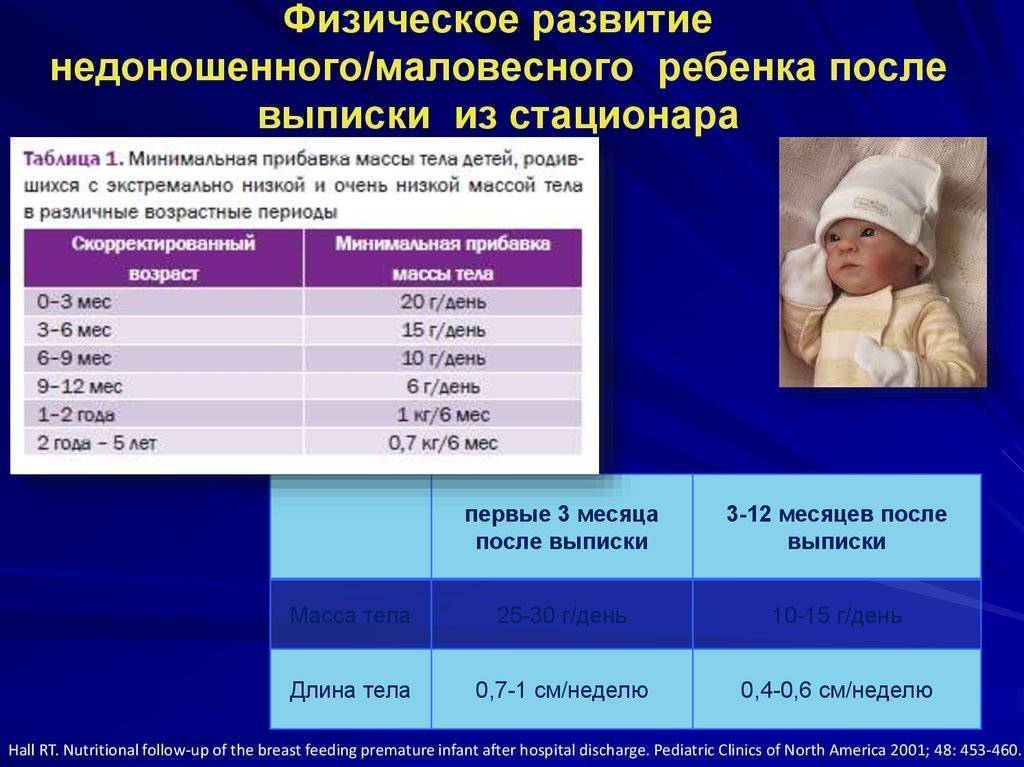
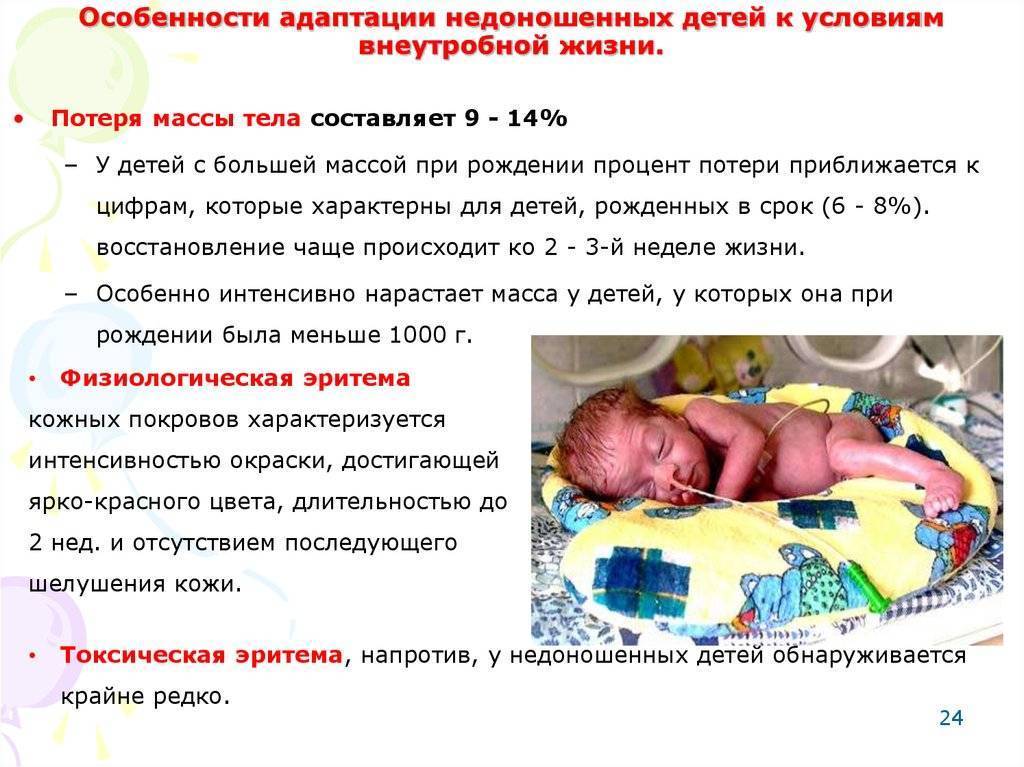
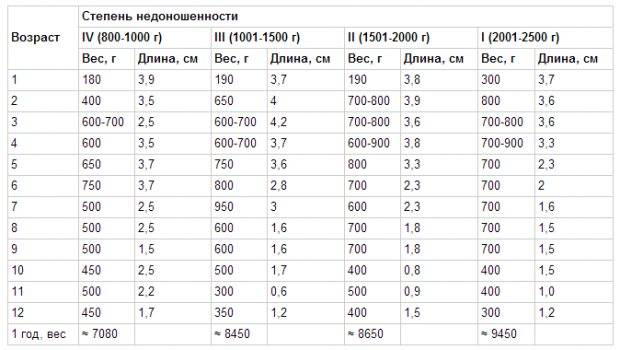
— максимальная убыль массы тела у детей с массой 1000—1500 г составляет до 10%; 1500—2000 г составляет до 8—9%; 2000—2500 г составляет до 6—8 %. Максимум снижения массы приходится на 4—7 день жизни, отсутствие, динамики массы тела до 10—14 дня, далее постепенное восстановление первоначальных показателей к 3 неделе жизни;
— физиологическая эритема кожных покровов яркая, сохраняется до 2-х недель, редко сменяется шелушением;
— крайне редко отмечаются токсическая эритема и гормональный криз;
— желтуха достигает максимума к 5—8 дню, исчезновение ее
может затягиваться до 3-х недель;
— физиологическая диспепсия специфических особенностей не имеет, однако следует помнить о возможности очень быстрого перехода ее под влиянием неблагоприятных факторов в патологическое состояние;
— транзиторная лихорадка почти не встречается у недоношенных детей, а нарушение терморегуляции в неонатальном периоде направлено в сторону гипотермии.
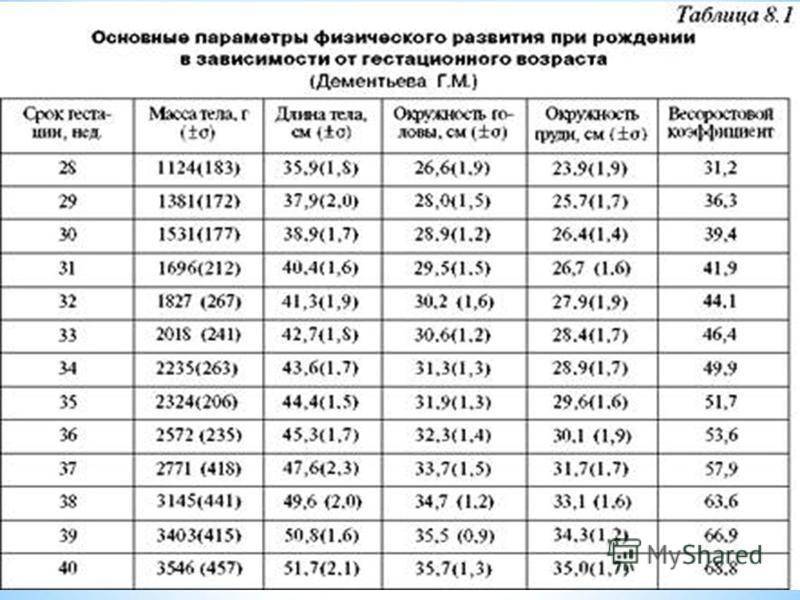
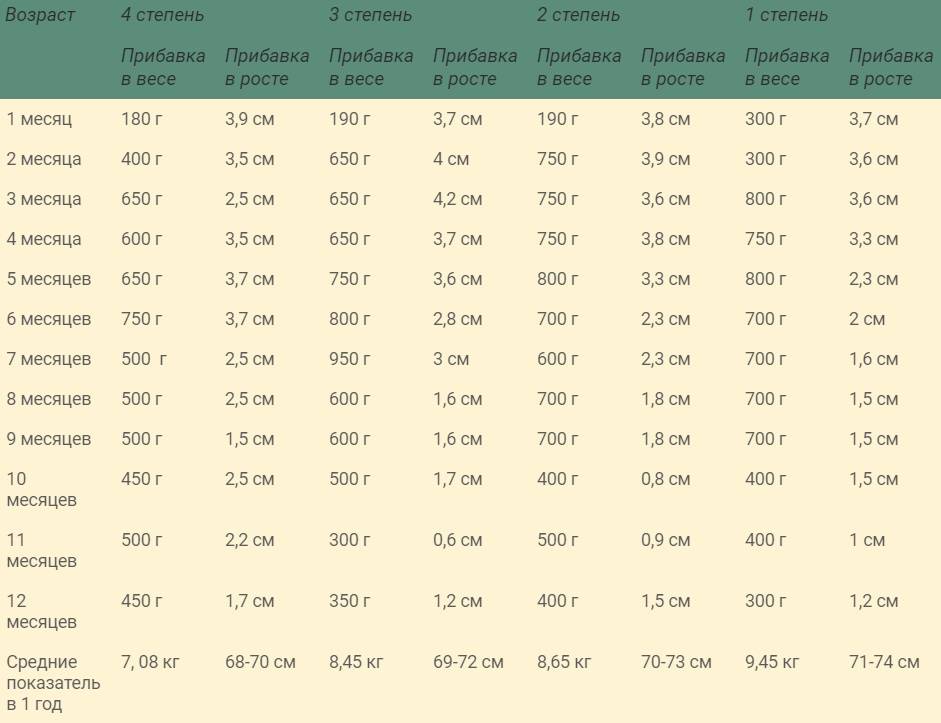
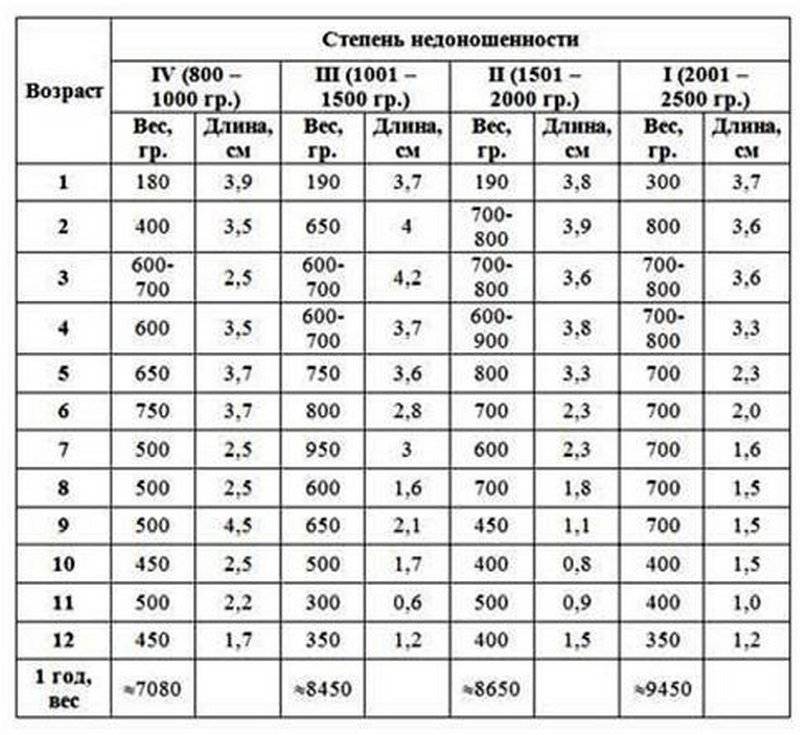
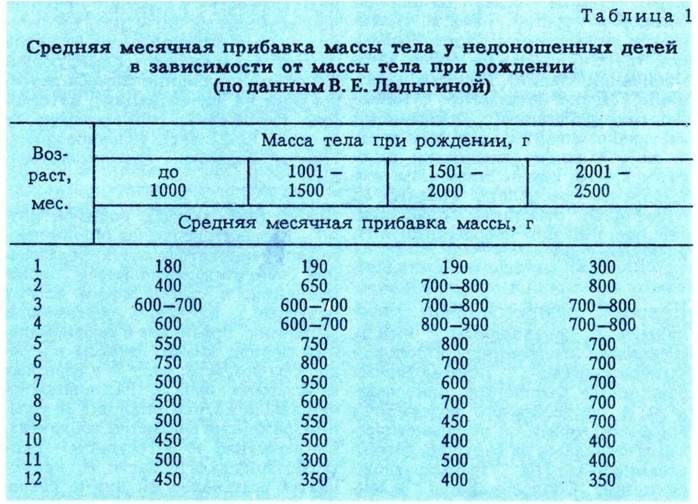
— При оценке физического развития антропометрические данные ребенка сопоставляются только со стандартными показателями у недоношенных детей (масса тела, длина, окружность головы, окружность грудной клетки). В динамике наблюдения физическое развитие оценивать по темповым массо – ростовым прибавкам в зависимости от срока гестации и массы тела при рождении. Учитывая, что до 3—4 мес. недоношенные дети наблюдаются на дому, необходимо обеспечить их медицинскими весами.
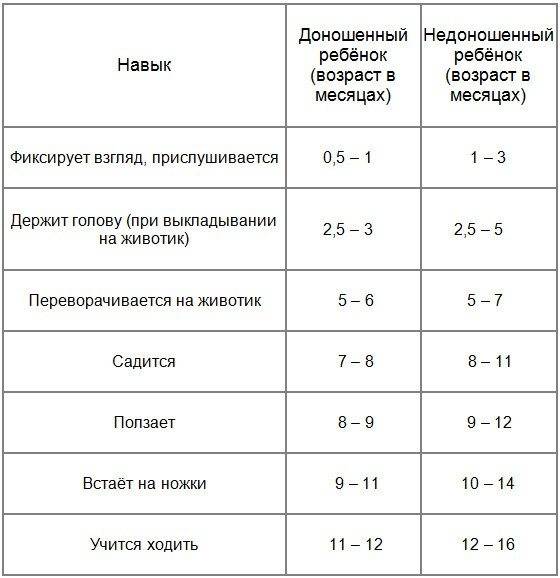
— При оценке психомоторного развития следует помнить, что дети с I степенью недоношенности не отстают от своих доношенных сверстников, дети с II степенью могут отставать на 1—:1,5 мес; а с III—IV степенью недоношенности — на 2—3 мес.
— Обратить внимание на склонность недоношенных детей к развитию фоновых заболеваний (анемия, рахит, гипотрофия). Обеспечить раннюю их диагностику, активную профилактику и лечение
— Спланировать сроки диспансерного наблюдения педиатром и специалистами, обратив особое внимание на критические периоды развития недоношенного ребенка. — Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов)
Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0. 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л
— Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов). Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0 . 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л.
— Спланировать индивидуальный прививочный календарь. Детям, родившимся с массой до 1500 г, профилактические прививки назначаются после 1 года с учетом состояния здоровья.
— Санпросветработа с родителями об особенностях развития недоношенных детей, подверженности их заболеваниям.
— Рекомендовать индивидуальное психо-физическое воспитание ребенка в сенье, закаливающие процедуры.
— Информировать родителей о возможных причинах недоношенности и о своевременном их устранении при повторной беременности.
Когда недоношенный ребенок догонит сверстников
— В каком возрасте недоношенные дети обычно выравниваются относительно сверстников? Как долго они требуют наблюдения и лечения?
— Чем меньше вес, с которым родился ребенок, тем длительнее, как правило, первый глобальный этап реабилитации. Если со здоровьем обычного ребенка все проясняется примерно в год, то недоношенному малышу надо к этому сроку прибавить те три-четыре месяца, которые ребенок “не досидел” внутриутробно, то есть только в полтора года мы можем делать какие-то приблизительные выводы.
Но реально возраст, до которого максимально активно ведутся реабилитационные мероприятия, — это 18–24 месяца. В первую очередь они касаются слуха, зрения и двигательного развития. Первые два года жизни — это тот самый сенситивный период, когда мы еще можем что-то принципиально изменить.
В дальнейшем для детишек, у которых остаются те или иные неврологические проблемы, будут в большей степени нужны специалисты психолого-педагогического звена. Хотя мы и сейчас стараемся, чтобы буквально спустя один-два месяца после выписки из стационара психологи и логопеды начинали работать и с мамой, и с ребенком — это нужно для развития речи.
Здесь такая закономерность: все, что можно сделать с моторной сферой, делается до трехлетнего возраста. А дальше на базе специализированных психолого-педагогических центров с детишками продолжают заниматься педагоги и логопеды, развивая в большей степени психическую сферу.
Результаты этой работы мы оценим, когда ребенок пойдет в школу: станет понятно, к чему мы пришли как с точки зрения социального развития и поведения, так и с точки зрения возможностей обучения.
Конечно, эти результаты могут быть разными — в зависимости от степени поражения центральной нервной системы и от развития высших психических функций, то есть мышления, восприятия, памяти. Если ребенок может учиться в общеобразовательной школе, о нем, как правило, и не знают, что он родился раньше срока. Например, вместе с моим сыном учатся дети, которые были глубоко недоношенными, а теперь по итогам начальной школы — отличники.
Поэтому резервы и ресурсы совершенно точно есть даже у глубоко недоношенного ребенка.
МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
Типы недоношенных детей
Понятно, что ребенок, появившийся на свет в 35 недель и весом 2000 г, существенно отличается от крохи весом 700 грамм, родившегося в 26 недель. У каждого из них свои особенности, проблемы, принципы выхаживания и лечения. Вот почему специалисты разработали следующую классификацию недоношенных детей:
- Дети, родившиеся с низкой массой тела (дети с НМТ). Их вес составляет 1501-2500 г.;
- Дети, родившиеся с очень низкой массой тела (дети с ОНМТ). Их вес составляет 1001-1500 г.;
- Дети, родившиеся с экстремально низкой массой тела (дети с ЭНМТ). Их вес составляет 1000 г и менее.
Не всегда врачи, да и сама мама знают срок беременности. В таком случае доктора при принятии решения о необходимости проведения реанимационных мероприятий в родильном зале и дальнейшем выхаживании малыша ориентируются на вес и рост крохи.
Вес должен быть 500 г и более (при одноплодной беременности), а рост от 25 см.
По соотношению массы тела к сроку, на котором родился малыш, существует еще одна классификация недоношенных детей:
- Большие для данного гестационного возраста («крупные» малыши);
- Соответствующие гестационному возрасту («золотая середина»);
- Малые для гестационного возраста (их вес ниже нормы).
Первые часы
Естественные, физиологические роды даются недоношенным детям очень тяжело. Поэтому если преждевременные роды неизбежны, врачи нередко настаивают на кесаревом сечении. Но иногда операцию проводить уже поздно, и тогда остаются только роды естественным путем – в этом случае кроху стараются принять как можно бережнее, чтобы избежать родовой травмы. После рождения малыша осматривает неонатолог – на предмет проблем с дыханием, весом, врожденных аномалий или пороков развития. Если нет необходимости в детской реанимации или интенсивной терапии, недоношенного ребенка заворачивают в стерильные пеленки и помещают в специальный кувез – отныне он станет его домиком.
Дарья, родилась на 28-й неделе беременности, весила 1650 граммов
Сейчас 16-летняя девушка может похвастаться математическим складом ума, собирается поступать на ветеринара.
— Мы с мужем очень хотели еще одного ребенка. Во время второй беременности я была очень активной. Однажды вела старшего сына в садик — сейчас Егору 23 года — и у меня открылось кровотечение, сразу вызвала скорую. Меня быстро уложили на операционный стол и провели экстренное кесарево, — Татьяна Рубан в деталях описывает обстоятельства, при которых дочка попросилась на свет. — Девочка не дышала, ее спасала детская реанимация, пришлось интубировать. Сама я врач по образованию, поэтому прекрасно понимала последствия раннего рождения.
Мама вспоминает, что каждый раз, когда она приходила проведать малышку и приносила ей сцеженное молоко, та в упор смотрела ей в глаза. Это редкость для младенцев, которые большую часть времени проводят во сне. Позже медперсонал объяснил, что кроха откликается на имя и чувствует, что пришла мама. В реанимации Даша провела два с половиной месяца, даже трубку ИВЛ выдернула себе сама, как раз когда у врачей это было лишь в планах. Оказалось, и такие чудеса случаются. Так девочка задышала сама.
Даша в 8 месяцев на руках у старшего брата
— Малышка хорошо ела и набирала вес. До года кормила ее грудным молоком. Полгода она почти не плакала, настолько слабенький был голосок. К счастью, дочка полностью отстроилась со временем, никаких операций не понадобилось, — с радостью делится семейной историей Татьяна. — Единственное, ставили нам легкую степень ретинопатии — повреждение сетчатки глаз. Зрение мы постоянно контролируем и сейчас, дочка пользуется линзами.
Даша учится в 10-м классе математической гимназии. Любит математику и химию. В будущем видит себя ветеринаром.
Причины преждевременных родов
Частота преждевременных родов вариабельна, однако в большинстве развитых стран в последние десятилетия достаточно стабильна и составляет 5—10 % от числа родившихся детей.
Причины недонашивания можно разделить на три большие группы:
- Социально-экономические и демографические. Отсутствие или недостаточность медицинской помощи, плохое питание беременной женщины, профессиональные вредности (работа на конвейере, наличие физических нагрузок, положение стоя большую часть рабочего дня), вредные привычки, нежелательная беременность и т. д.
- Социально-биологические. Преждевременные роды чаще встречаются у первородящих женщин в возрасте до 18 и старше 30 лет, при возрасте отца более 50 лет. Имеет значение акушерский анамнез: искусственное прерывание беременности (особенно криминальное или протекавшее с осложнениями), беременность, наступившая вскоре после родов (менее 2—3 лет).
- Клинические. Наличие у беременной хронических соматических, гинекологических, эндокринологических заболеваний. Патология беременности: поздний гестоз, острые инфекционные заболевания, перенесённые во время беременности, оперативные вмешательства, физические травмы (особенно живота).
Патология новорождённого: внутриутробные инфекции, пороки развития, хромосомные аномалии.
Выживаемость недоношенных детей непосредственно зависит от срока гестации и массы тела при рождении. Группа детей с массой тела менее 1500 г и ниже (менее 30-31 недели гестаций) составляет менее 1 % от живорождённых, но 70 % случаев смерти новорождённых детей.
Такие дети за счёт укороченного периода пребывания в утробе матери не успели достаточно подготовиться к условиям внеутробного существования, недостаточно накопили запасов питательных веществ.
Что ждет недоношенного ребенка сразу после рождения
Не все дети, рожденные раньше “официального” срока непременно попадают в отделения, специализирующиеся на выхаживании недоношенных. Принимая решение о необходимости помещения родившегося раньше срока малыша в отделение реанимации или интенсивной терапии новорожденных, врачи учитывают не только его гестационный возраст, но и соотношение масса/рост, наличие проблем с дыханием, врожденных аномалий или пороков развития, заболеваний, особенно инфекционных, и многие другие факторы. Если, по мнению врачей, состояние новорожденного не представляет угрозы его жизни и здоровью, ребенка выписывают домой, снабдив маму всеми необходимыми рекомендациями по уходу за ним.
Борьба за жизнь
Понимать, из-за чего плачут младенцы, Наталья научилась с годами. В перинатальном центре она работает больше десяти лет. О профессии врача мечтала со школы, а уже в мединституте поняла, что хочет лечить не просто детей, а самых маленьких. С рождения до 28 суток считается неонатальным периодом.
Новорожденные настолько отличаются от младенцев двух-трехмесячного возраста, что им нужен собственный врач. Даже анализ крови новорожденного нельзя «расшифровывать» так, как у месячного малыша – слишком много нюансов.
Ежедневно неонатолог делает все, чтобы ее пациенты поскорее окрепли, набрались сил и здоровья. Фото: pixabay.com
С тех пор, как начали выхаживать младенцев с экстремально низкой массой тела – от 500 граммов, неонатология получила новый виток развития. В практике Натальи тоже были такие крохи. Самая маленькая ее пациентка – Тамара – родилась в 23 недели и весила 530 граммов. Сейчас девочке уже пять лет, и она ничем не отличается от своих сверстниц. Мама Тамары отправляет Наталье Тюриной фотографии дочери, делится с врачом успехами ребенка.
Вопрос-ответ
Можно ли получить выплаты на первенца за предыдущие месяцы?
«С одной стороны, выхаживание таких малышей – тяжелый труд, нередко – борьба за жизнь, – рассказывает неонатолог. – С другой, бывает, что у родителей это последний шанс иметь своего ребенка, и мы вместе с ними радуемся, когда он вырастает здоровым и любознательным на счастье маме и папе. Большинство недоношенных малышей, повзрослев, ничем не отличаются от сверстников. Они так же ходят в детский сад, ведут активный образ жизни. Те, кто не знают, даже не подумают, что перед ними ребенок, родившийся раньше срока и с экстремально низкой массой тела».
Основные симптомы преждевременных родов
Преждевременные роды являются следствием рядов проблем и им, как правило, предшествуют выраженные симптомы, а именно pегулярные схватки с частотой 4 и более сокращений в час, которые в отличие от ложных схваток сопровождаются резкими болями, как при настоящих родах и раскрытием шейки матки. Если схватки ещё не начались, но у беременной есть кровяные выделения умеренного и обильного характера, а также сильное давление в области таза, брюшной полости или боль в спине, это тоже может указывать на предстоящие роды, но на данном этапе врачи ещё могут предотвратить начало родов, если шейка матки не начала раскрываться. Также причиной недоношенности может стать разрыв плодного мешка, что приводит к отхождению околоплодных вод или проникновение вирусной инфекции в матку, представляющую угрозу для плода и матери, в таких случаях преждевременные роды необходимо проводить как можно скорее, чтобы сохранить жизнь ребёнку. Иногда шейка матки может раскрываться без сопровождающихся болей, в таком случае преждевременные роды наступают внезапно и бессимптомно.
Для избегания угрозы преждевременных родов, женщине при обследовании проводят мониторинг шейки матки и сокращения матки, чтобы при выявлении каких-либо отклонений, способных потенциально вызвать преждевременные роды, провести профилактические меры.
Мама-кенгуру
Неонатология как наука все время идет вперед. Меняются и развиваются подходы, технологии, методы. Например, получил распространение метод кенгуру, когда максимально долго малыш находится с мамой в контакте «кожа-к-коже».
Практически ко всем детям в реанимации приходят мамы. Фото: АиФ/ Эдуард Кудрявицкий
«Мы активно практикуем госпитализацию мам в отделение патологии новорожденных, когда сами детки еще в реанимации
Это важно – чтобы мамы могли приходить к детям, сцеживать для них грудное молоко каждые три часа, – рассказывает Наталья. – Обязательно используется метод «кенгуру», даже если ребенок весит меньше килограмма: выкладываем ребенка на грудь мамы «кожа к коже», чтобы малыш получал микрофлору матери, а она, в свою очередь, получала положительные эмоции
Ребенок успокаивается, у мамы прибывает грудное молоко. Этим методом мы активно пользуемся и видим эффект, действительно, детки лучше выхаживаются. Вообще, дети чувствуют, когда мама к ним приходит, сатурация у них улучшается, сердцебиение нормализуется».
Статья по теме
Необъяснимая связь. Нужно ли отдавать ребенка в ясли с двух месяцев
По словам Натальи, практически ко всем недоношенным деткам в реанимации приходят мамы.
«Если ребенок попал в реанимацию, я советую родителям не отчаиваться, настраиваться только на положительные эмоции и верить, что все будет хорошо, – говорит Наталья. – У нас бывают дети в тяжелом состоянии, и если мамы нервничают, то дети все очень чувствуют. Когда мама настроена положительно, ребенок понимает, что его любят, все будет хорошо».