Что вызывает отечный синдром?
Отечный синдром является важным симптомом многих заболеваний органов и системы регуляции и по своему виду часто служит для дифференциальной диагностики заболеваний, вызвавших отечный синдром. Различают местный (локальный) отечный синдром, связанный с нарушением баланса жидкости в ограниченном участке тела или органе, и общий отечный синдром, как проявление положительного баланса жидкости во всем организме. По заболеванию, вызвавшему развитие отека, различают: сердечные, почечные, портальный (асцит), лимфостатический, ангионевротический и др.
Как отдельную форму выделяют отек легких, отек и набухание головного мозга, отек гортани, гидроторакс, гидроперикард и др., представляющие угрозу для жизни или по осложнениям, так как отеки легко подвергаются инфицироваванию.
Преимущественная локализация и характер отёков имеют особенности при различных заболеваниях, что используют для их дифференциальной диагностики.
- Заболевания сердца
- Заболевания почек
- Заболевания печени
- Гипопротеинемия
- Венозные отёки
- Лимфатические отёки
- Травматические
- Эндокринные
- Микседема.
- Жировой отечный синдром.
- Нейрогенный отечный синдром
- Идиопатический отечный синдром (болезнь Пархона).
- Гипоталамический отечный синдром.
- Трофэдема Межа.
- Комплексные регионарные боли (рефлекторная симпатическая дистрофия).
- Ятрогенные (лекарственные)
- Гормоны (коргакостероиды, женские половые гормоны).
- Гипотензивные препараты (алкалоида раувольфии, апрессин, метилдофа, бета-адреноблокаторы, клофелин, блокаторы кальциевых каналов).
- Противовоспалительные препараты (бутадион, напроксен, ибупрофен, индометацин).
- Другие препараты (ингибиторы МАО, мидантан).
Заболевания сердца
При сердечных отёках обычно в анамнезе имеются указания на заболевание сердца или кардиальные симптомы: одышка, ортопноэ, сердцебиения, боли в грудной клетке. Отёки при сердечной недостаточности развиваются постепенно, обычно после предшествующей им одышки. Одновременное с отёками набухание шейных вен и застойное увеличение печени является признаками правожелудочковой недостаточности. Сердечные отёки локализуются симметрично, преимущественно на лодыжках и голенях у ходячих больных и в тканях поясничной и крестцовой областей – у лежачих больных. В тяжёлых случаях наблюдается асцит и гидроторакс. Часто выявляется никтурия.
Заболевания почек
Данный тип отёков характеризуются постепенным (нефроз) или быстрым (гломерулонефрит) развитием отёков часто на фоне хронического гломерулонефрита, диабета, амилоидоза, красной волчанки, нефропатии беременных, сифилисе, тромбозе почечных вен, некоторых отравлениях. Отёки локализуются не только на лице, особенно в области век (отёчность лица более выражена по утрам), но и на ногах, пояснице, половых органах, передней брюшной стенке. Часто развивается асцит. Одышки, как правило не бывает. При остром гломерулонефрите характерно повышение артериального давления и возможно развитие отёка лёгких. Наблюдаются изменения в анализах мочи. При длительно существующем заболевании почек могут наблюдаться кровоизлияния или экссудаты на глазном дне. При томографии, ультразвуковом исследовании обнаруживается изменение размера почек. Показано исследование функций почек
Заболевания печени
Болезни печени приводят к отёкам обычно в поздней стадии постнекротического и портального цирроза. Проявляются они преимущественно асцитом, который часто более выражен по сравнению с отёками на ногах. При обследовании выявляются клинические и лабораторные признаки основного заболевания. Чаще всего имеет место предшествующий алкоголизм, гепатит или желтуха, а также симптомы хронической печёночной недостаточности: артериальные паукообразные гемангиомы («звёздочки»), печёночные ладони (эритема), гинекомастия и развитые венозные коллатерали на передней брюшной стенке. Характерными признаками считаются асцит и спленомегалия.
[], [], [], []
Сердечный отечный синдром
Развиваются при левожелудочковой недостаточности постепенно, после предшествующей одышки, располагаются на лодыжках и голенях, симметричны, у лежачих больных и на спине. Кожа довольно эластична, бледная или цианотичная, отеки легко продавливаются, но при длительных отеках кожа может огрубевать. При правожелудочковой недостаточности, что определяется одновременным увеличением печени и набуханием шейных вен, одновременно с отеком на ногах, может формироваться асцит, гидроторакс (чаще справа), редко гидроперикард. Может быть отек легких с предшествующей одышкой.
[], [], [], [], [], [], [], [], [], []
Общее описание
Нефротический синдром — это клинико-лабораторный симптомокомплекс, включающий протеинурию (более 3,5 г белка в сутки), нарушение белкового и липидного обмена, отеки. В урологии нефротический синдром осложняет течение заболеваний почек примерно в 20% случаев. Патология чаще развивается у взрослых (30–40 лет), реже у детей и пожилых пациентов.
Причины:
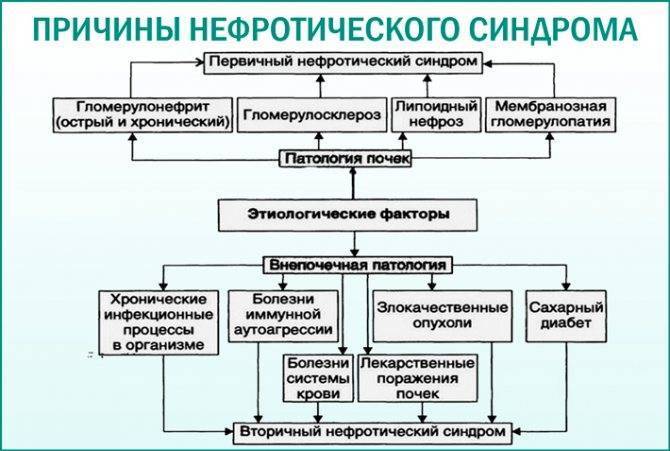
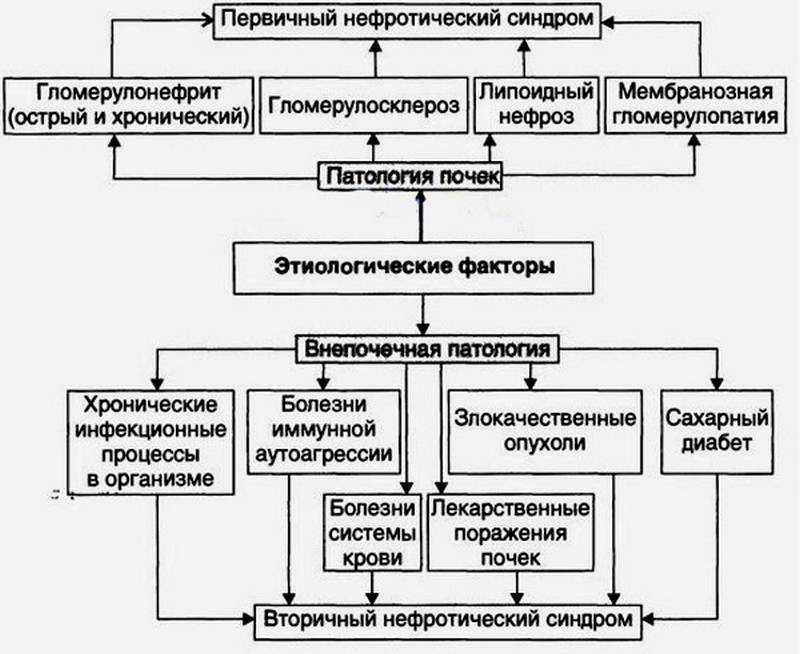
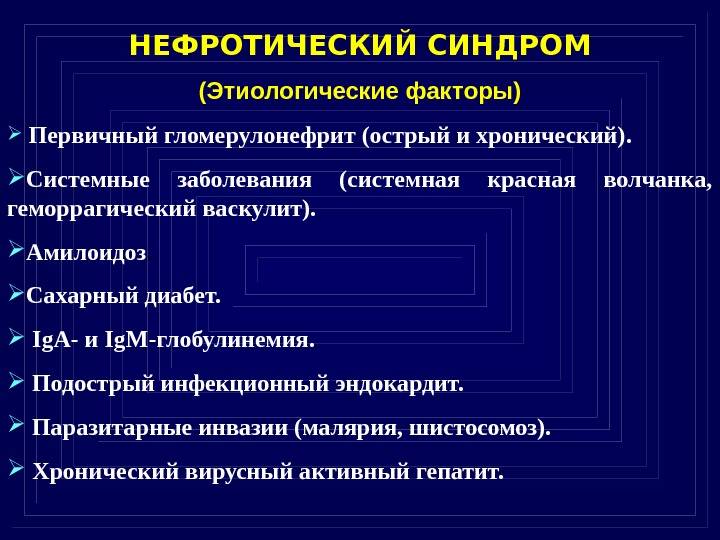
- Заболевания почек — острый и хронический гломерулонефрит, нефропатия беременных, синдром Альпорта (наследственное заболевание, сочетающее поражение почек и тугоухости), синдром Гудспатчера (заболевание, характеризующееся поражением почек и легких).
- Системные заболевания соединительной ткани — системная красная волчанка, ревматоидный артрит, системная склеродермия.
- Болезни нарушения обмена веществ — амилоидоз, сахарный диабет.
- Опухолевые заболевания.
- Лекарственный нефротический синдром — может возникать при использовании препаратов золота, висмута, противоэпилептических препаратов, сульфаниламидов, аминогликозидов и др.
- Системные васкулиты — узелковый периартериит, геморрагический васкулит Шенлейн-Геноха.
Отеки, вялость и слабость: на что обратить внимание
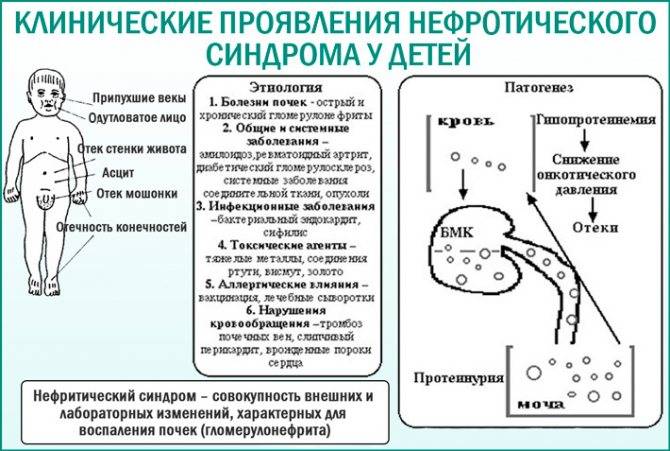
Так как в основе заболевания лежит потеря белка с мочой, развиваются неспецифические симптомы. Дети жалуются на слабость, повышенную утомляемость, теряют аппетит и плохо спят, иногда отмечается повышение температуры тела. Чуть реже встречаются такие симптомы, как рвота, тяжесть в поясничной области, тошнота, головная боль, вялость.
Типичный признак нефротического синдрома – это отеки, которые локализуются в зоне лица и шеи, усиливающиеся в первую половину дня.
При длительно существующем поражении почек возможно изменение цвета (побледнение) кожных покровов, сухость волос и ломкость ногтевой пластины, появление судорог и болей в мышцах.
В 2015 г. специалисты Саратовского государственного медицинского университета им. В.И. Разумовского опубликовали работу, посвященную описанию клинических дебютов нефротического синдрома у детей. Эксперты изучили истории болезни 13 детей: время от появления первых симптомов до постановки диагноза составило от нескольких дней до нескольких месяцев.
При этом многие родители не обращали внимания на появление отеков, одного ребенка лечили от аллергии, еще одного – от заболевания желудочно-кишечного тракта.
В итоге у 6 малышей (почти половины!) из-за несвоевременного обращения к врачам появились признаки острой почечной недостаточности.
Профилактика Нефротического синдрома у детей:
Для профилактики нефротического синдрома следует вовремя лечить инфекционные болезни, не затягивать с походом к врачу. Все рекомендации вашего лечащего врача нужно неукоснительно соблюдать. Если некоторые для вас непонятны или непонятна причина их назначения, лучше переспросить у врача, а не проводить самостоятельную отмену препаратов или уменьшение доз.
Одевайте ребенка по погоде, чтобы не было перегреваний и переохлаждений. Обязательно купите термометр и повесьте за окно, чтобы точно знать температуру на улице, а не надеяться на информацию на погодных сайтах. Во время обострения сезонных аллергий вовремя давайте ребенку антигистаминные препараты (перед приемом нужно проконсультироваться к врачу). По возможности изолируйте ребенка от аллергенов.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Патогенез нефротического синдрома
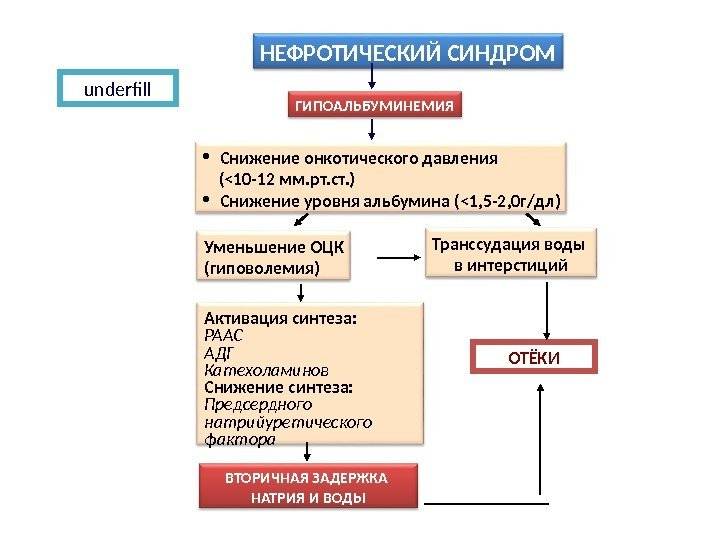
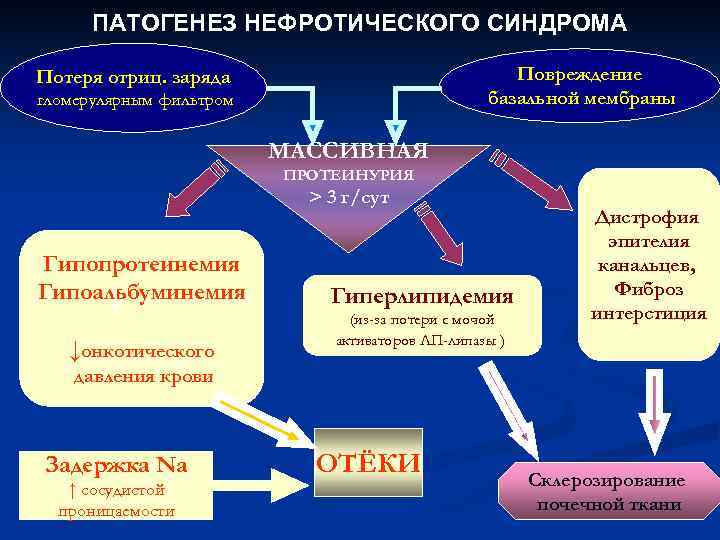
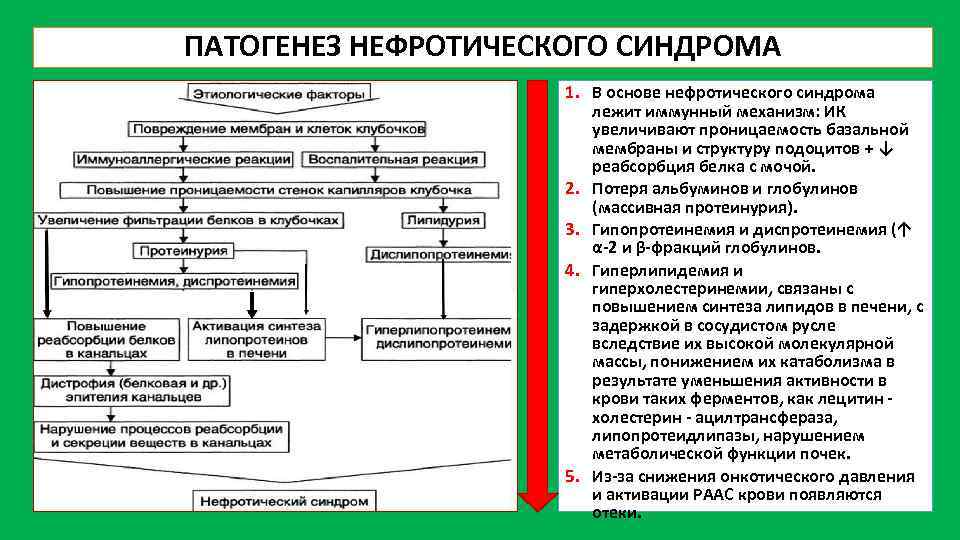
В возникновении водно-электролитных нарушений, развитии отеков при нефротическом синдроме придается значение ренин-ангиотензин-альдостероновой системе, антидиуретическому, а также натрийуретическому гормонам, калликреин-кининовой и простагландиновой системам. Потеря с мочой многих протеинов приводит к изменениям в коагуляции и в фибринолизе. При нефротическом синдроме установлен дефицит антикоагулянтов (нтитромбина III – плазменного кофактора гепарина); нарушения в фибринолитической системе – увеличивается содержание фибриногена. Все это способствует гиперкоагуляции и тромбообразованию. Особенно опасен тромбоз почечных вен. Таким образом, нефротический синдром сопровождается целым рядом изменений гомеостаза.
В генезе нефротического отека также отводят роль атриальному натрийуретическому пептиду (АНП). Нарушение нормального воздействия АНП на транспортные процессы в собирательных трубочках канальцев почек сопровождается снижением натрийуреза и накоплением внутрисосудистой жидкости, что способствует образованию нефротического отека. Таким образом, нефротический синдром сопровождается целым рядом изменений гомеостаза.
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.
Нефротический синдром первичный :
- Врожденный и инфантильный:
- врожденный «финского типа» с микрокистозом;
- «французского типа» с диффузными мезангиальными изменениями;
- нефротический синдром с минимальными изменениями;
- нефротический синдром с мезангиопролиферативными изменениями или с фокально-сегментарным гломерулосклерозом.
- Нефротический синдром при первичном гломерулонефрите:
- Нефротический синдром с минимальными изменениями;
- Нефротический синдром с мембранозными изменениями или фокально-сегментарный гломерулосклероз; мембранозно-пролиферативными, мезангиопролиферативными, экстракапиллярными с полулуниями, фибропластическими (склерозирующими) изменениями.
1.Общие сведения
Знакомство с любой медицинской темой лучше начинать с терминологии. Возможно, это касается и других областей знания, но вопросы здоровья и болезней, с одной стороны, касаются буквально каждого из нас (и очень многих интересуют отнюдь не ради любопытства), а с другой – описываются сложным узкоспециальным языком на основе греческих и латинских корней, где большинство терминов имеет ряд синонимов и, кроме того, может полностью менять значение из-за одной-единственной буквы. Поэтому иной раз немало времени уходит на то, чтобы прояснить путаницу: оказывается, «нефротический» и «нефритический» – это не опечатка, а два разных синдрома, из которых первый до сих пор иногда называют устаревшим термином «нефроз», а второй отождествляют с гломерулонефритом… Однако начнем по порядку.
Нефротический синдром представляет собой обширный комплекс симптомов, связанных с почечной дисфункцией (отсюда корень «нефро-»), нарушением состава крови и выраженной отечностью. Заметим, что термин «синдром» подразумевает нечто большее, чем просто сумма образующих его симптомов; это – патологическое состояние, которое характеризуется целостностью, узнаваемой клинической спецификой и собственными закономерностями возникновения, развития, трансформации и исхода. Нефротический синдром (как и любой другой) может формироваться под действием многих факторов и/или наблюдаться в рамках весьма разных болезней, однако его клиническая структура остается неизменной и может быть описана как самостоятельный симптомокомплекс, – что и было сделано около ста лет назад академиком Е.М.Тареевым, выдающимся советским врачом, стоявшим у истоков сразу нескольких направлений современной отечественной медицины.
При нефротическом синдроме преимущественно поражается гломерулярная, клубочковая фильтрующая система почек. То же самое можно сказать о синдроме нефритическом, однако в этом случае подразумевается конкретная этиология (гломерулонефрит, воспаление клубочков), тогда как нефротический синдром, или нефроз – общая патология почек, этиопатогенез и клинические проявления которой значительно шире.
Лимфатический отечный синдром
Эта разновидность отёков относится к местным отёкам; они обычно болезненны, склонны к прогрессированию и сопровождаются симптомами хронического венозного застоя. При пальпации область отёков плотная, кожа утолщена («свиная кожа» или корка апельсина»), при поднятии конечности отёчность убывает медленней, чем при венозных отёках. Выделяют идиопатическую и воспалительную формы отёка (самая частая причина последней – дерматофития), а также обструктивную (в результате хирургического вмешательства, рубцевания при радиационном поражении или при неопластическом процессе в лимфатических узлах), приводящих к лимфостазу. Длительный лимфатический отёк приводит к накоплению в тканях белка с последующим разрастанием коллагеновых волокон и деформацией органа – слоновостью.
Нефротический синдром у взрослых
Взрослые болеют нефротическим синдромом преимущественно в возрасте 30-40 лет. Патология чаще отмечается, как следствие перенесенного гломерулонефрита, пиелонефрита, первичного амилоидоза, гипернефромы или нефропатии при беременности.
Вторичный нефротический синдром не связан напрямую с поражением почек и случается под влиянием коллагенозов, ревматических патологий, гнойных процессов в организме, инфекционных и паразитарных заболеваний
Нефротический синдром у женщин и мужчин развивается с примерно одинаковой частотой. Заболевание в большинстве случаев проявляется по одному «сценарию», при этом ведущим симптомом становится протеинурия более 3,0 г/сутки, иногда доходящая до 10-15 г и даже больше. До 85% выводимого с уриной белка – это альбумины.
Гиперхолестеринемия также способна доходить до предельного уровня в 26 ммоль/литр и больше. Однако медицина описывает и случаи, когда содержание холестерина находилось в верхних нормальных пределах.
Что касается отечности, то такой признак считают весьма специфичным, так как он обнаруживается у большинства пациентов.
К каким докторам следует обращаться если у Вас Нефротический синдром:
Нефролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Нефротического синдрома, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение нефротического синдрома
Режим в период отеков постельный, может привести к возрастанию диуреза, так как в горизонтальном положении снижается гидростатическое давление на нижних конечностях, что способствует возврату жидкости из интерстициального пространства в плазму. Доступ свежего воздуха.
Диета – бессолевая 2-3 нед с последующим постепенным введением от 0,5-1 г до 3 г в сутки. Гипохлоридная диета остается на многие годы. Белки высокой биологической ценности 1 г/кг массы тела с учетом суточной потери белка. Содержание жиров, дающее менее 30% общей калорийности пищи с высоким соотношением полиненасыщенные/насыщенные жирные кислоты, содержанием линолевой кислоты в количестве, обеспечивающем не менее 10% общей калорийности пищи и низким содержанием холестерина.
Рекомендуется использовать морскую рыбу, креветки, морскую капусту, повышающие фибринолитическую активность крови. Использование растительного масла. Целесообразно включение в диету овса, богатого фосфолипидами, в виде каши, киселя, отвара. В период схождения отеков вводятся продукты, содержащие калий: печеный картофель, изюм, курага, чернослив, бананы, тыква, кабачки. Жидкость не ограничивается. Элиминационная диета назначается детям с отягощенным аллергическим анамнезом.
Лечение нефротического синдрома: полезные советы

Как только диагноз подтвержден, маленького пациента госпитализируют в стационар. Так как нефротический синдром может перейти в острую почечную недостаточность, ребенку требуется постоянное наблюдение врачей.
В период лечения малышу необходимо ограничить физические нагрузки и стрессы, строго соблюдать постельный режим. Диета при нефротическом синдроме строго бессолевая: это позволит избежать отеков.
Также нужно ограничить количество употребляемой жидкости, чтобы не возрастала нагрузка на ослабленные почки.
Для лечения нефротического синдрома используется этиотропная (в зависимости от причины заболевания) и симптоматическая терапия.
К препаратам первой группы относят антибиотики, цитостатики, иммунодепрессанты, глюкокортикостероиды. Во вторую группу входят мочегонные, антигистаминные препараты, средства с калием, гепарин и витамины.
Длительность терапии может быть различна: в зависимости от повреждения почек она составляет от 10 дней до нескольких месяцев. Все это время ребенку необходимо регулярно сдавать анализы, избегать переохлаждений, физических нагрузок и травм, а также укреплять иммунитет.
Основные меры профилактики нефротического синдрома:
- своевременное выявление и лечение хронических заболеваний;
- вакцинация от вирусных инфекций;
- прохождение медицинского осмотра и сдача анализов;
- предупреждение случайных интоксикаций;
- контролируемое применение лекарственных препаратов.
Питание при нефротическом синдроме
Лечебное питание при нефротическом синдроме направлено на борьбу с гипопротеинемией, отеками и другими метаболическими нарушениями при максимальном щажении почек.
Гипопротеинемия и ее роль в генезе отеков диктует необходимость при достаточной клубочковой фильтрации введения повышенного количества белка (1,3-1,5 г на 1 кг массы тела в сутки). Нарастание содержания белка в плазме крови способствует повышению ее онкотического давления и уменьшению отеков. Особенно целесообразно введение полноценных и легкоусвояемых белков (мясо, рыба, творог, яичный белок). При снижении клубочковой фильтрации с последующим развитием азотемии количество белка в диете должно быть ограничено.
Безсолевая диета
Поскольку натрий задерживается в тканях и играет важную роль в генезе отеков, количество соли в диете резко ограничивается. Пищу готовят без соли. Используется специальный бессолевой хлеб, исключаются продукты, богатые солью (сельдь, соленья, маринады и т. д.). Однако длительное применение бессолевой диеты может вести к развитию хлоропенической азотемии, нарушению функции почек, гиперальдостеронизму, появлению отеков, неподдающихся лечению диуретиками. С целью профилактики этих явлений рекомендуется на фоне бессолевой диеты давать больным 1 раз в неделю 3-4 г соли. В стадии полиурии при уменьшении отеков разрешается увеличивать количество соли вплоть до нормы, так как натрий в большом количестве теряется с мочой.
Калий
Содержание калия в диете должно быть достаточным, так как организм его много теряет. Калий способствует вытеснению натрия, а вместе с ним и жидкости из организма и уменьшению отеков
Особенно важно обогащать рацион солями калия при применении диуретических препаратов, способствующих выведению калия из организма (дихлотиазид, фуросемид и др.). Однако при снижении диуреза менее 500 мл калий вводить нужно осторожнее, так как он накапливается в организме и может оказывать токсическое влияние
В этот период желательно контролировать содержание калия в крови. Солями калия особенно богаты овощи и фрукты.
Жидкости
На фоне бессолевой диеты количество употребляемой больным жидкости существенно не ограничивается. Количество ее должно соответствовать диурезу плюс 500 мл (экст-раренальные потери). При наличии гиперлипидемии количество жира несколько ограничивают в основном за счет животных жиров, богатых холестерином, частично заменяют их растительными маслами. Необходимо обогащать рацион липотропными веществами.
Медикаментозное лечение нефротического синдрома
При минимальных изменениях назначают лечение глюкокортикоидами. Первоначальная доза преднизолона 2 мг/кг/сут (не более 60-80 мг) в течение 4 нед ежедневно. Снижение максимальной дозы производится при условии отсутствия протеинурии в 3 последовательных анализах мочи. Дозу уменьшают на 2,5-5 мг каждую неделю. Далее проводится прерывистая терапия – 3 дня подряд, перерыв 4 дня или через день. Длительность первого курса от 2 мес до 2 лет (поддерживающая доза чаще 10-15 мг/сут). При успешном лечении остается монотерапия преднизолоном. При часто рецидивирующем НС к гормональной терапии присоединяют цитостатики – циклофосфан или метилпреднизолон (3 дня пульс-терапия 20 мг/кг в сутки внутривенно с последующим приемом преднизолона через день в течение 6 мес). При гормонорезистентном нефротическом синдроме – отсутствие нормализации показателей мочи и наступления клинико-лабораторной ремиссии при лечении глюкокортикостероидами в течение 4-8 нед – назначают глюкокортикостероиды и циклофосфан 1,5-2 мг/кг до 16 нед.
Показания для гепарина при опасности тромботических осложнений:
- гипоальбуминемия ниже 20-15 г/л;
- гиперфибриногенемия выше 5 г/л;
- снижение антитромбина III до 70%.
При гипоальбуминемии ниже 15 г/л с целью профилактики гиповолемического криза показано внутривенное капельное введение реополиглюкина с последующим струйным введением лазикса 1 мг/кг (или без него).
При гипоальбуминемии ниже 15 г/л с целью профилактики тромботических осложнений препаратами выбора могут быть курантил в дозе 3-4 мг/кг/ сут или тиклид 8 мг/кг/сут. С целью коррекции гиперлипидемии и липидурии назначают пищевую добавку эйконол, а также препараты, блокирующие синтез холестерина и липопротеинов низкой плотности – липостабил, ловастатин. С целью стабилизации клеточных мембран используют альфа-токоферол, эссенциале форте, димефосфон. Для профилактики и лечения остеопениии и остеопороза используют карбонат кальция, глюконат кальция. При ОРВИ – реаферон, интерферон.
Диспансерное наблюдение осуществляют врач-педиатр и нефролог до перевода ребенка во взрослую поликлинику. После выписки из стационара исследование мочи в первые 3 мес проводится 1 раз в 2 нед, далее в течение первого года наблюдения – 1 раз в месяц, на втором году и последующие годы 1 раз в квартал. При каждом посещении врача измеряется артериальное давление, проводится коррекция лечения и наблюдение. При интеркуррентных заболеваниях обязательно исследование мочи во время болезни и через 10-14 дней после ее окончания, проводится консультация ЛОР-врача и стоматолога 1 раз в 6 мес. Необходима санация хронических очагов инфекции.
Прогноз зависит от морфологии гломерулонефртиа. При минимальных изменениях – более благоприятный, при других формах прогноз должен быть осторожным, при фокально-сегментарном склерозе – неблагоприятный, развитие хронической почечной недостаточности.
[], [], [], [], [], [], [], [], [], []
3.Симптомы и диагностика
В нефрологии употребляется аббревиатура МИНС, означающая «минимальные изменения при нефротическом синдроме».
Однако уже на этом этапе наблюдаются характерные отеки, особенно под глазами, в поясничной и генитальной зонах.
С утяжелением патологии отечность распространяется на всю жировую подкожную клетчатку (такое состояние носит название «анасарка»). Прогрессирующие нарушения гидробаланса в организме, которые поначалу сказываются локальными отеками, нарастающим ухудшением состояния волос и кожи (иссушение, растрескивание, затем мокнутие трещин), со временем могут приводить к очень серьезным осложнениям, таким как:
- гиповолемия (резкое сокращение объема крови в организме);
- дистрофия печени и других органов;
- асцит, гидроторакс, гидроперикард (скопление больших объемов жидкости, соотв., в брюшной полости, плевральном пространстве, сердечной сумке);
- инфаркт вследствие тромбоза;
- отеки мозга, легких.
Со стороны мочевыводящей системы наблюдается сокращение суточного объема мочи с повышением ее плотности и специфическим изменением состава.
Нефротический синдром может быть предположен уже при внешнем осмотре больного, сборе жалоб и анамнеза. Одним из наиболее доказательных подтверждений служит характерная картина лабораторных аналитических результатов: резкое повышение белка в моче с появлением аномальных цилиндрических микросгустков из клубочковой системы (протеинурия, цилиндрурия); снижение белка в крови (гипопротеинемия, гипоальбуминемия) с одновременным повышением кровяной концентрации жирных соединений (прежде всего, холестерина). В диагностическом плане информативны также различные модификации УЗИ почек, сердца и сосудов, нефросцинтиграфия, а также гистологическое исследование почечной ткани (биопсия).