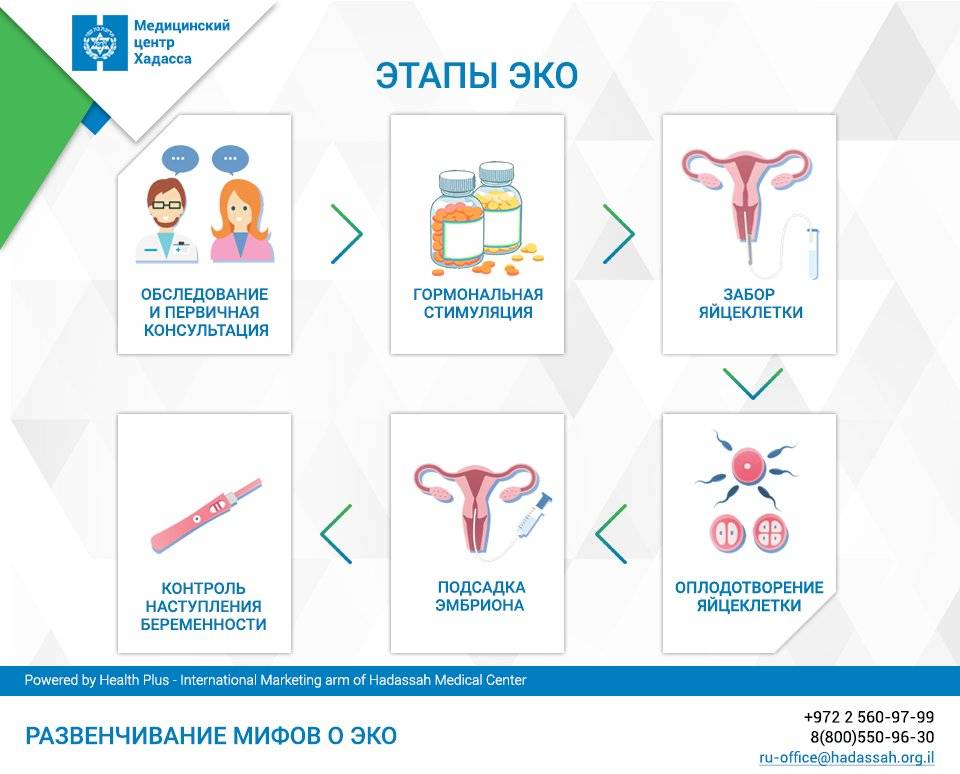
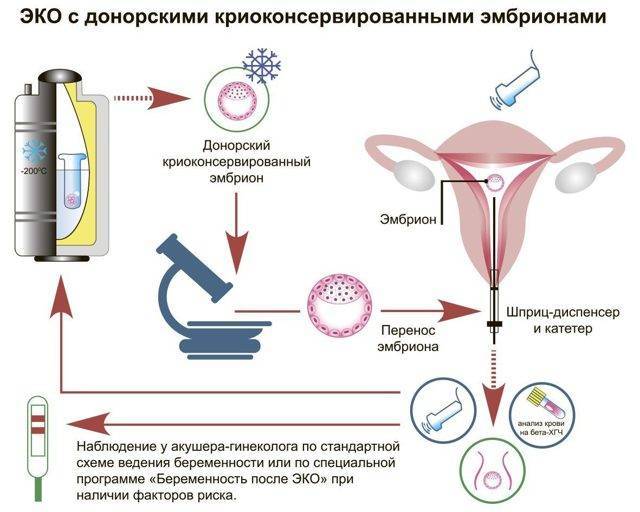
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Как вести себя после переноса эмбрионов?
Сама процедура пересадки длится несколько минут и проходит без анестезии (в некоторых случаях – с местным обезболиванием). После переноса рекомендуется полежать на гинекологическом кресле 15-20 минут, затем перейти в палату и отдохнуть в течение часа на кровати в удобной позе. Не стоит опасаться, что эмбрион может «выпасть» при передвижении – он находится в специальной среде, которая препятствует его отделению от матки.
Хотя трансфер зародыша проходит безболезненно и быстро, после него у женщины могут проявиться следующие симптомы недомогания:
- слабое головокружение, тошнота и слабость;
- перемены вкусового и обонятельного восприятия;
- учащенное мочеиспускание, не сопровождающееся дискомфортом и болью;
- субфебрильная температура;
- дискомфортные ощущения в молочных железах;
- слабые мажущие выделения, возникающие при внедрении ворсинок трофобласта в эндометрий матки.
Эти симптомы могут быть вызваны как постепенной имплантацией эмбриона в матку, так и предшествующей переносу гормональной стимуляцией яичников, поддерживающей терапией или психологическим состоянием будущей матери, переживающей по поводу результатов процедуры. Как правило, они свидетельствуют об успешном наступлении беременности, однако их отсутствие не обязательно означает, что процедура прошла неудачно. Точный результат дает только анализ крови и мочи на уровень ХГЧ и ультразвуковое обследование матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Препараты для стимуляции
Обычно гормональные препараты схожи для всех протоколов. Основное отличие заключается в дозировке. Лекарства можно разделить на три группы в соответствии с этапами ССО:
- стимуляция яичников. Главный компонент — агонисты или антагонисты ГнГРГ, помогающие стимулировать созревание фолликулов;
- оплодотворение. Основной компонент — ХГЧ. Гормон вводят за 36 часов до пункции, так как он способствует разрыву фолликула и выходу яйцеклетки;
- прикрепление эмбриона к матке. На этом этапе женщинам назначаются препараты с прогестероном для увеличения шансов на успешную имплантацию.
Для более глубокого понимания принципа действия гормональной стимуляции предлагаем ознакомиться с основными препаратами.
Оргалутран
Сильный препарат, применяемый для полной остановки выработки гормонов ЛГ и ФСГ. Подавление функций гипофиза начинается сразу, как только вещество попадает в кровь. Обычно стимуляцию оралгутраном проводят не более 5 дней.
Клостилбегит
Чаще всего применяется в коротком протоколе ЭКО. Таблетки стимулируют созревание большого количества фолликулов, поэтому по инструкции лекарство нельзя принимать больше 6 раз за всю жизнь, иначе произойдет истощение яичников. Прием препарата дает очень хорошие результаты, но только в сочетании с другими препаратами, влияющими на рост эндометрия.
Меногон
Обладает похожим действием с клостилбегитом. Препарат стимулирует выработку гормонов ЛГ и ФСГ и вызывает хорошую реакцию яичников. В результате созревает достаточно большое количество доминантных фолликулов.
Цетротид
Обладает особым назначением — задержкой овуляции. Препарат блокирует выработку половых гормонов, при этом ничем их не заменяя. Такая функция может потребоваться при необходимости регулировки менструального цикла для полного созревания фолликулов.
Менопур
Один из самых эффективных препаратов. Средство не только стимулирует рост фолликулов, но и положительно влияет на развитие эндометрия и выработку эстрогена.
Инъекции ХГЧ
Как только фолликулы достигнут размера в 18–20 мм, женщине назначают укол ХГЧ (хорионический гонадотропин человека). Препараты, содержащие ХГЧ, можно использовать только спустя сутки после приема средств, подавляющих выработку половых гормонов. В качестве инъекций часто назначают Прегнил, Профази, Гонакор и другие.
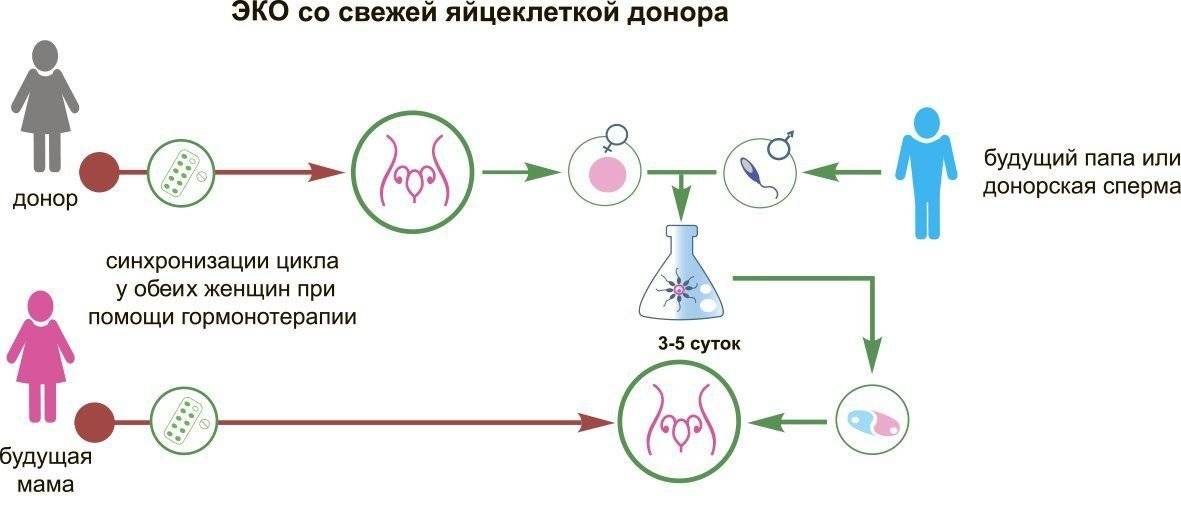
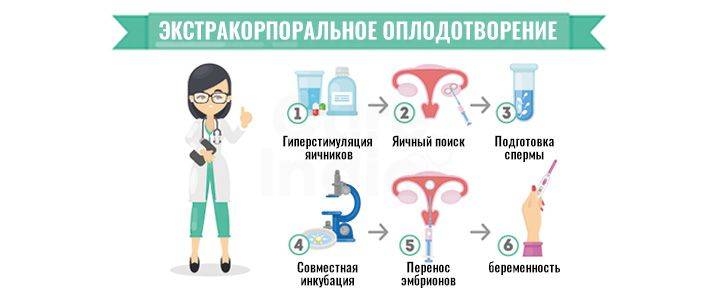
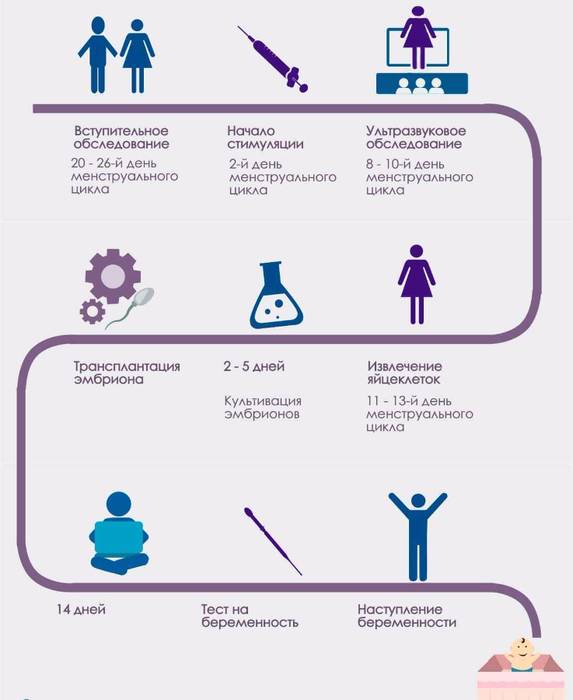
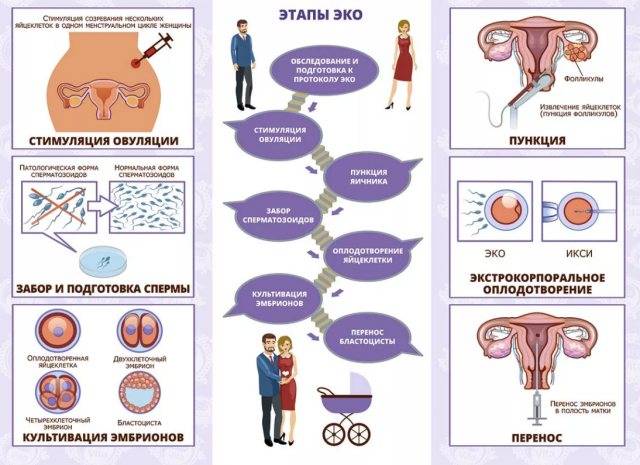
Как проходит ЭКО в естественном цикле
Как правило, начинается процедура на 2-3 день цикла – когда специалист начинает наблюдать за ростом фолликула в ходе проведения УЗИ. Стимуляция яичников в естественном цикле ЭКО не проводится. Когда по итогам УЗИ-обследования отмечается увеличение размеров фолликула до 17-18 мм, чтобы обеспечить оптимальные условия для его дальнейшего созревания, вводится гормон ХГЧ (триггер конечного созревания фолликула). Спустя 35 часов, при проведении УЗИ-контроля проводится пункция яичника.
Несмотря на существенное отличие ЭКО в ЕЦ от процедуры со стимуляцией, основные его этапы аналогичны классическому протоколу ЭКО:
Первичная консультация и УЗИ
Первым шагом является консультация репродуктолога и УЗИ-диагностика. На приеме наш специалист проведет осмотр и подберет индивидуальный план лечения.
Мониторинг роста фолликулов
С помощью УЗИ-диагностики (фолликулометрии) и анализов крови на гормон ЛГ врач будет наблюдать за фазами роста фолликулов. Первый мониторинг проводится на 7-8 день менструального цикла. За один менструальный цикл будет проведено в среднем 2-3 УЗИ-мониторинга.
Трансвагинальная пункция фолликулов
Пункция фолликулов проводится в условиях операционной, под общим наркозом и контролем УЗИ. В некоторых случаях пункция возможна без наркоза (по показаниям).
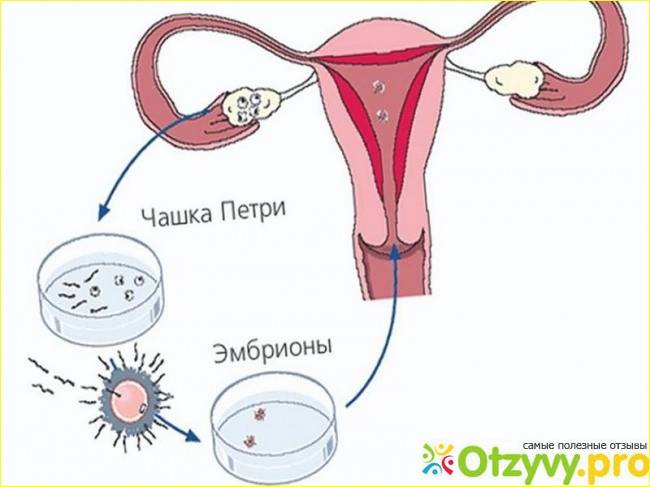
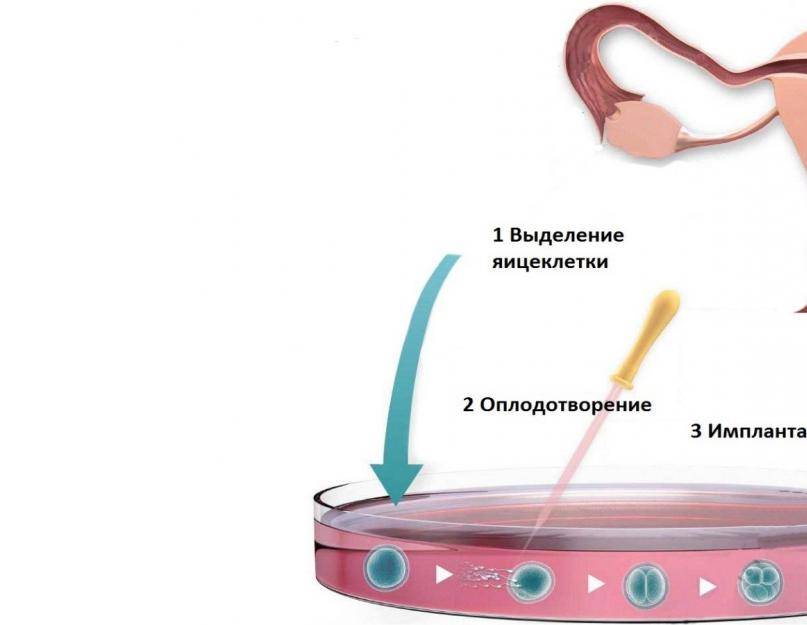
Оплодотворение и культивирование эмбрионов
В лаборатории эмбриолог проводит оценку качества полученных ооцитов и оплодотворяет их. Далее идет важнейший этап процедуры экстракорпорального оплодотворения – культивирование (выращивание) эмбрионов.
Перенос эмбриона
Перенос эмбриона* в матку осуществляется без наркоза и не является болезненной процедурой, но иногда женщина может испытывать небольшой дискомфорт. По желанию пациентки возможно провести перенос эмбриона под наркозом.
Планируя проведение ЭКО в ЕЦ, надо понимать, что быстрого результата здесь может не быть. Хотя и считается, что в рамках одного менструального цикла процедура по времени аналогична ЭКО со стимуляцией, но от момента начала протокола до наступления долгожданной беременности чаще проходит немало времени, в среднем в два раза и больше, чем по стандартному протоколу. Поскольку стимуляции яичников не проводится, соответственно, требуется и больше попыток оплодотворения яйцеклетки, ограничена и возможность выбора биоматериала (эмбрионы).
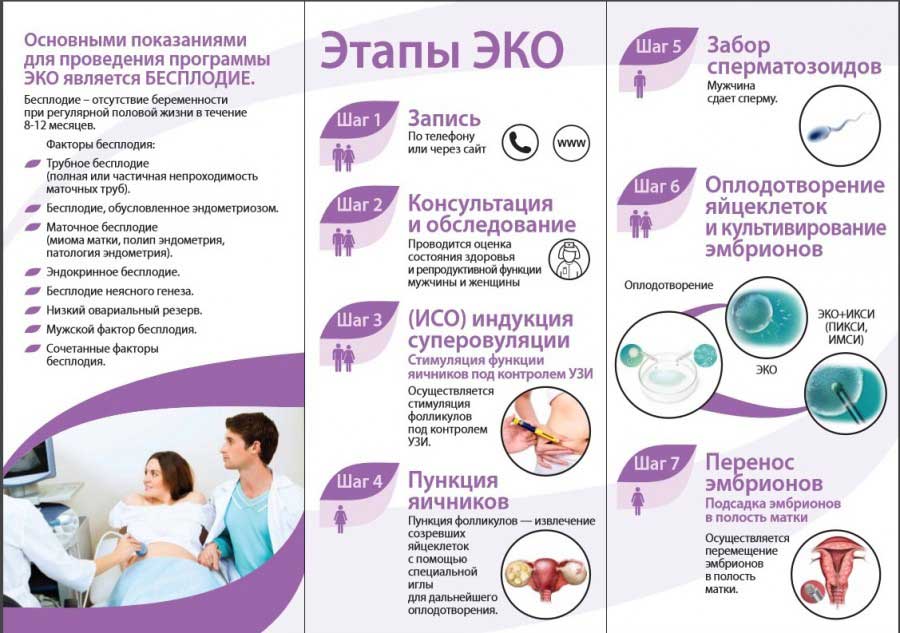
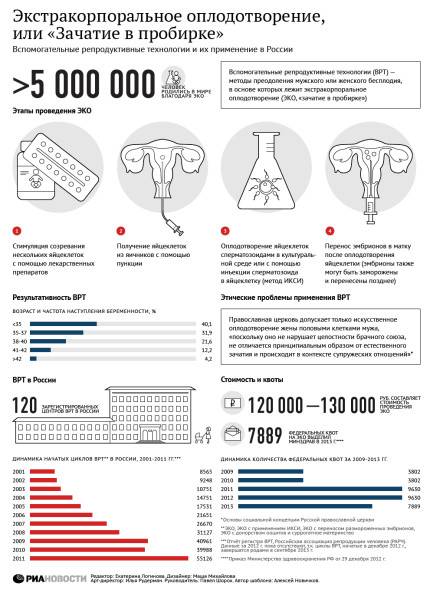
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии – врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии – нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
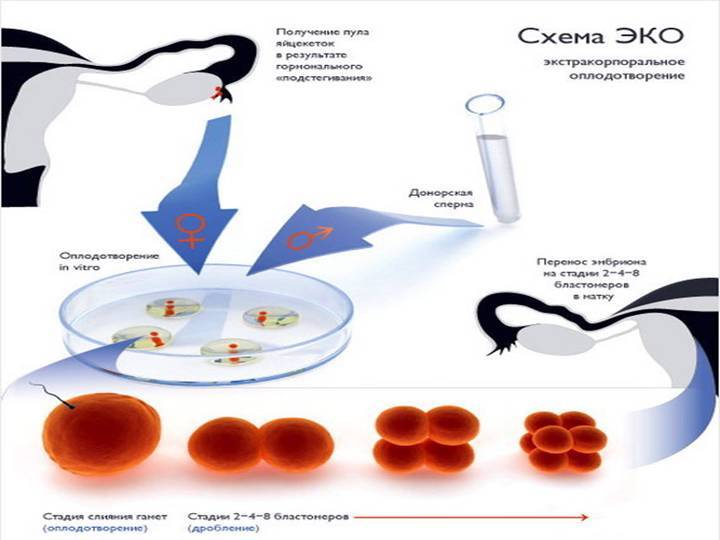
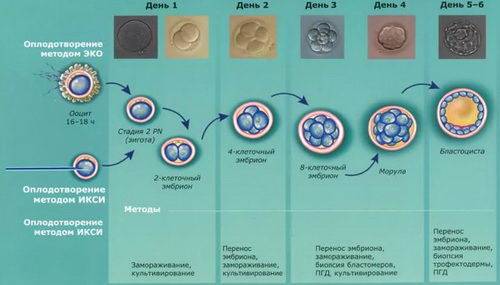
Перенос эмбрионов
Пятидневные эмбрионы-бластоцисты имеют больше шансов имплантироваться, поэтому при переносе «пятидневок» нет необходимости подсаживать большое число эмбрионов. Соответственно, снижается вероятность наступления многоплодной беременности. Перенос «двухдневок» или «трехдневок» также имеет свои плюсы и минусы.
В день переноса женщине нужно приехать в клинику заблаговременно. Супруга брать с собой необязательно, в его присутствии нет никакой необходимости. Но если он захочет поддержать любимую, врачи препятствовать не будут. Необязательно приходить голодной, доктора обычно разрешают легкий завтрак, но вот пить не рекомендуется, чтобы у женщины не возникло проблем с наполненным мочевым пузырем.
Паре именно на этом этапе нужно принять важнейшее решение – сколько эмбрионов будет перенесено в матку. Их предупредят о вероятности многоплодной беременности (по статистике, такое происходит в 60% случаев ЭКО при подсадке 2-3 эмбрионов).
Если эмбрионов получено много, супругам нужно будет решить судьбу остальных. Они могут быть заморожены и будут храниться в криобанке на случай, если пара захочет еще детей, а также на случай неудачного текущего протокола, чтобы была возможность в следующем протоколе не прибегать к гормональной стимуляции, пункции, а просто провести перенос в период имплантационного окна.
После этого женщина размещается в гинекологическом кресле, и врач через тонкий катетер, присоединенный к одноразовому шприцу, вводит в полость матки необходимое число бластоцист. Процедура довольно проста, безболезненна и не занимает много времени.
Около часа женщина должна находиться в горизонтальном положении и стараться не шевелиться. После этого ей разрешается одеться и после получения рекомендаций врача с подробным описанием образа жизни после подсадки, она может отправляться домой.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Развитие технологий
2021: Выход микрожидкостных чипов для отбора спермы в процедурах ЭКО Fertile на рынок России
19 марта 2021 года группа «Р-Фарм» сообщила о заключении с турецкой биотехнологической компанией Koek Biotechnology соглашения о поставках микрожидкостных чипов Fertile для экстракорпорального оплодотворения (ЭКО) на российский рынок. Сделка предполагает регистрацию и дистрибуцию устройств Fertile, Fertile Plus и Fertile Ultimate. Подробнее здесь.
2020: Анонс устройства для отбора качественной спермы для ЭКО
В середине декабря 2020 года исследователи из Университета Монаша в Австралии разработали микрофлюидное устройство для выделения высококачественной спермы из образцов для ЭКО. Новая технология использует стоячие акустические волны для разделения сперматозоидов в клинически значимых количествах, причем она быстрее, менее трудоемка и не так опасна для сперматозоидов, как современные процедуры центрифугирования и промывания. По словам разработчиков, их система уже начала использоваться в клиниках по лечению бесплодия. Подробнее здесь.
2018: Представлен искусственный интеллект, повышающий успех ЭКО на 20%
В конце декабря 2018 года эксперты из Корнуэльского университета в США и Имперского колледжа в Лондоне продемонстрировали результаты своего исследования, согласно которым эффективность ЭКО можно повысить на 10-20%, если использовать искусственный интеллект (ИИ) для оценки качества эмбрионов.
Половина всех выкидышей вызвана ненормальным количеством хромосом в эмбрионе. Разработка алгоритмов, позволяющих оценить эмбрионы до переноса в матку, считается ключом к успеху ЭКО. Новое исследование показывает, ИИ, обученный на изображениях сотен эмбрионов, может предсказать успех вынашивания с точностью до 85%. В ходе испытаний компьютер проанализировал изображения 328 эмбрионов, имплантированных будущим матерям. Когда его спросили, какие из эмбрионов смогли выжить, он правильно определил вероятность в 280 случаях. ИИ продолжает анализировать получаемые данные, адаптируя свой алгоритм, чтобы сделать его еще более точным.
 Исследователи из Корнуэльского университета в США и Имперского колледжа в Лондоне продемонстрировали результаты своих изысканий, согласно которым эффективность ЭКО можно повысить на 20%, если использовать ИИ для оценки качества эмбрионов
Исследователи из Корнуэльского университета в США и Имперского колледжа в Лондоне продемонстрировали результаты своих изысканий, согласно которым эффективность ЭКО можно повысить на 20%, если использовать ИИ для оценки качества эмбрионов
Система искусственного интеллекта основана на покадровой фотографии растущих эмбрионов, которая уже используется во многих клиниках по лечению бесплодия. Каждые 10 минут эмбрион фотографируется, и полученное изображение передается эмбриологам, которые оценивают его состояние. Такая неинвазивная оценка снижает риск повреждения эмбриона.
Исследователи отмечают, что рождение здорового ребенка при ЭКО зависит не только от жизнеспособности эмбриона, но этот фактор отвечает за 80-90% успеха. В исследовательских клиниках вероятность выносить здорового ребенка при использовании ЭКО и покадровой съемки у женщины моложе 35 лет без каких-либо проблем со здоровьем равна 50%. При использовании ИИ этот показатель может возрасти до 60–70%.
Исследователи считают, что эта технология может стать доступной в течение ближайших пяти лет, что революционизирует лечение бесплодия. При этом больницам и поликлиникам не придется покупать сложный и дорогой инструментарий – они могут просто отправлять фотографии эмбрионов в специальную лабораторию и получать результаты в считанные минуты.
Метод базальной температуры
Этот метод предполагает измерение температуры в прямой кишке (ректально). Ее измеряют сразу после сна в течение цикла. Для этого необходимо пользоваться одним градусником. Сбивать его нужно накануне сна. Замеры производятся утром, сразу после пробуждения. Правильное измерение базальной температуры поможет определить, нормальная, ранняя или поздняя овуляция у пациентки. Это один из самых простых способов определения благоприятных дней для зачатия. Делать это нужно после утреннего пробуждения, при этом с постели вставать нельзя. Только проснулась, и сразу за градусник. Все результаты нужно скрупулезно отмечать на специальном графике. В конце цикла все точки с результатами измерений соединяют в ломаный график. Во время месячных измерения не проводятся. В первый день цикла температура достигает 36,9°C. За несколько дней до овуляции она может равняться 36,2°C – 36,4°C. Увеличение температуры до 37°C – 37,4°C свидетельствует о том, что происходит овуляция. Если же температура после овуляции повышается, вероятно, женщина забеременела.
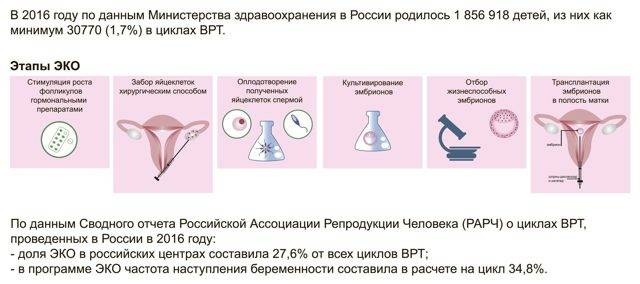
Программа подготовки к процедуре ЭКО
В подготовку к процедуреэкстракорпорального оплодотворения входят многочисленные обследования ианализы, цель которых – предупредить и снизить все возможные риски каких бы тони было осложнений. Помимо этого, в подготовительный этап ЭКО входит лечениевсех обнаруженных заболеваний, отказ от курения, алкоголя и других вредныхпривычек, а также формирование правильного рациона. По длительности стандартныйподготовительный этап занимает примерно 2-3 недели, но срок индивидуален длякаждой пары.
Основные этапы подготовки кпроцедуре ЭКО
Подготовка к процедуре ЭКОвключает в себя несколько этапов:
1. Мероприятия общего оздоровительногохарактера, которые меняют привычный ритм жизни обоих партнеров. Этот этаппомогает увеличить вероятность успешного зачатия. Сюда входит:
— полный отказ от спиртныхнапитков, курения, наркотических веществ;
— соблюдение сбалансированногоздорового рациона, который может обеспечить организм всеми необходимыми ему вэтот период веществами; помимо прочего, врач может назначить специальныйвитаминно-минеральный комплекс;
— регулярные прогулки на свежемвоздухе, умеренная физическая нагрузка;
— обязательное чередование трудаи отдыха;
— воздержание от половыхконтактов на определенных этапах.
2. Полное медицинскоеобследование.
Это необходимо для точной оценки состояния здоровья пациентов. Порезультатам обследования врач определит дальнейшее развитие событий передначалом процедуры. Супругам необходимо:
— пройти консультации у различныхспециалистов: гинеколога, андролога, репродуктолога и эндокринолога;
-сдать ряд анализов мочи и крови(биохимия, общий, анализ на наличие инфекций и состояние гормонального фона);
-пройти аппаратные исследования(те, которые назначит врач): гистероскопию, УЗИ, лапароскопию и биопсию.
Важно помнить
Если вы решили обратиться запомощью в клинику ЭКО, договор стоит подписывать лишь только после того, как неостанется неясностей и неизвестных деталей юридического и этического характера.После этого строго следуйте рекомендациям и предписаниям вашего врача, которыйразработает для вас индивидуальный план процедур; ради этого, вполне возможно,придется изменить и пересмотреть свой рабочий график. Следование рекомендациямлечащего врача поможет избежать лишних стрессов и ненужных расходов, а такжеприблизит вас к заветной цели – рождению желанного, долгожданного малыша.